Как наложить гипс на лучезапястный сустав
В травматологических отделениях стационара, кроме операционной и перевязочной, имеется гипсовальная. Она предназначена не только для наложения гипсовых повязок и лонгет, но и для производства некоторых операций: вправления вывиха, скелетного вытяжения и т.д.
В гипсовальной требуется такое же соблюдение асептики, как и в перевязочной. Наложение гипсовых повязок является большим искусством: необходимо не только знать правила наложения, чтобы фиксировать конечность, но и облегчить страдания и не препятствовать кровообращению.
Если после наложения гипсовой повязки усиливается боль, увеличивается отек, следует считать, что гипсовая повязка наложена плохо.
Лучше всего накладывать повязку при помощи марлевых бинтов, пропитанных гипсом. Гипс представляет собой порошок, похожий на муку. Если его смешать с водой, то получается кашицеобразная быстрозастывающая масса. Для проверки качества гипса применяют ряд проб.
1. Берут равные порции гипса и воды комнатной температуры и смешивают. Масса через 6—7 минут должна застыть и затвердеть. Образовавшаяся пластинка должна ломаться, а не крошиться.
2. Берут гипс в кулак и крепко сжимают; если он хорошего качества, то после разжатия кулака он рассыпается, гипс плохого качества будет лежать на ладони в виде комка с отпечатками пальцев.
3. Гипс, смешанный с водой, не должен издавать запаха тухлых яиц.
Для того чтобы гипс не терял свои свойства, его следует хранить в сухом месте в плотно закрытой коробке. Иногда желательно замедлить застывание гипса, тогда его смешивают с холодной, а не теплой водой, добавляют крахмальный клейстер. Для ускорения застывания гипса его смешивают с теплой водой (30—35 °С). После его наложения можно использовать фен или суховоздушную ванну.
Преимущество гипсовой повязки заключается в том, что она создает иммобилизацию, обеспечивает максимальный покой ране, предохраняет ее от попадания вторичной инфекции, а гранулирующую рану — от травматизации. Избыток раневого отделяемого хорошо впитывается в гипсовую повязку, так как гипс обладает высокой гигроскопичностью. Все это обеспечивает благоприятные условия для заживления ран и переломов.
Для наложения гипсовых повязок необходимо следующее оборудование:
• специальный стол, на котором можно придать больному необходимое положение;
• различные подставки и приспособления (валики, клеенчатые подушечки и т.д.);
Виды фиксирующих гипсовых повязок.
1. Циркулярная (сплошная) повязка покрывает конечность по окружности.
2. Тутор — гильза из гипса, которая накладывается на поврежденный сегмент конечности. Тутор может быть съемным и несъемным.
4. Мостовидная повязка состоит из двух гильз, скрепленных между собой одним или несколькими мостиками.
5. Шарнирная повязка состоит из двух гипсовых гильз, соединенных между собой двумя металлическими пластинками с шарниром. Кроме того, имеется гипсовый корсет и гипсовая кроватка.
Следует соблюдать некоторые правила.
1. Для достижения полного покоя, особенно при переломах, необходимо создать неподвижное положение не только поврежденной кости, но и двум ближайшим суставам.
2. Конечность следует удерживать совершенно неподвижно до полного застывания гипса.
3. Во время наложения повязки необходимо следить за каждым туром бинта, чтобы повязка ложилась ровно. Она должна равномерно облегать, но не давить.
4. Концы пальцев следует оставлять открытыми.
5. В местах, где имеются костные выступы, надо подложить вату (лучше простую, а не гигроскопичную, так как она более упруга и не впитывает пот).
6. Перед укладыванием больного на кровать под матрац подложить щит, так как укладка на кровати с сеткой может привести к изменению гипсовой повязки.
7. Пока повязка не высохла, не стоит покрывать ее простыней или одеялом.
8. В первые дни после наложения повязки медсестра должна следить, не сместилась ли она, не давит ли. В случае появления отека, цианоза необходимо сразу же поставить в известность врача.
9. После наложения повязки следует провести маркировку. Написать на ней три даты: дату перелома, дату наложения гипса, день предполагаемого снятия.
В настоящее время изготавливают гипсовые повязки фабричным путем, однако в некоторых лечебных учреждениях готовят гипсовые бинты сами.
Приготовление гипсовых бинтов.
1. Для приготовления гипсовых бинтов используют бинты из белой марли, так как желтая негигроскопична. Бинт должен быть не длиннее 3 м. При такой длине гипсовый бинт достаточно хорошо промокает и удобен в работе.
2. На стол накладывают клеенку, в плоский лоток насыпают гипс. На конец бинта насыпают немного гипса и несколько раз равномерно проводят сверху рукой вдоль раскрученной части бинта, втирая гипс, пока не пропитается весь бинт.
3. Нагипсованный конец рыхло скатывают, чтобы не высыпался гипс. Складывают в сухую коробку горизонтально.
Кроме бинтов, готовят также лонгеты — полоски бинта определенного размера, сложенные в несколько слоев (3—4 слоя — тонкая лонгета, 6—8 слоев — толстая). Лонгеты складывают рыхло, как и бинты, причем начинают складывать с обоих концов к середине.
Техника наложения гипсовых повязок на отдельные части тела.
Гипсовый корсет.
Применяют при переломах, воспалительных процессах, деформации позвоночника. Существуют 2 вида корсета:
Высота корсета зависит от локализации процесса в позвоночнике. Различают низкий, средний и высокий корсеты.
Реклинирующие корсеты изготовляют в горизонтальном положении. Они могут быть съемными и несъемными.
Методика следующая:
1. Больного укладывают на специальном ортопедическом столе таким образом, что нижние конечности и таз расположены ниже, чем верхняя часть. Это создает разгибание позвоночника назад, коррекцию деформации. В таком положении производят фиксацию позвоночника гипсовым корсетом. Требуется 12—14 гипсовых бинтов и один марлевый бинт шириной 16 см.
2. Туловище обвивают марлевым бинтом, на который кладут два циркулярных ряда гипсовых бинтов так, чтобы вверху по передней поверхности они укладывались выше вырезки грудины — при среднем корсете, при низком — на уровне подмышечных впадин, при высоком захвате покрывали всю шею и затылочную область головы. Вдоль остистых отростков кладут лонгету из 6—8 слоев, длиной полметра, а по бокам — две лонгеты длиной 35—40 см, поверх — по 2—3 циркулярных хода гипсового бинта.
3. Края корсета заделывают по общим правилам.
Особый вид съемной гипсовой повязки. Предназначена для того, чтобы больной в ней лежал, поэтому ее моделируют в лежачем положении больного.
Показания — туберкулез, деформация позвоночника, а также транспортировка при повреждении позвоночника.
Методика наложения:
• больной ложится на живот, вытягивает ноги и слегка отводит. Спину покрывают марлей, которую натягивают и разглаживают, чтобы не было складок. Заготавливают во всю ширину марли широкие гипсовые бинты (плятры) в количестве 5—7 шт.;
• два помощника опускают плятры в воду, затем, когда они промокнут, не отжимая, помещают рядом на стол, растягивают и равномерно растягивают на спине больного, на спине формируют послойно вторым, третьим слоем. После каждого слоя тщательно моделируют;
• когда кроватка затвердевает, чернильным карандашом очерчивают границы. Кроватку снимают, обрезают острым ножом по границе;
• после высыхания кроватки больной в нее ложится.
Больные в гипсовой кроватке требуют тщательного ухода. При соблюдении тщательного ухода их периодически следует освобождать от кроватки, после того как больной вместе с кроваткой перевернется на живот, медсестре следует снять кроватку и осмотреть спину. При малейших изменениях на коже, вызванных давлением, необходимо растереть спину камфорным спиртом.
Циркулярно-гипсовая повязка на плечевой сустав
Применяют при переломах плеча, плечевого сустава.
1. Проводят с помощью помощника, который удерживает пораженную руку в отведенном положении.
2. Гипсование начинают в виде циркулярных ходов бинта от лучезапястного сустава с переходом на предплечье, плечо, через плечевой сустав на грудную клетку. Наиболее прочной повязка должна быть в области плечевого сустава.
3. Для удержания конечности в приданном ей положении используют палку, концы которой покрываются гипсовым бинтом и пригипсовываются к средней трети предплечья и к повязке на туловище. При этом конечность хорошо удерживается в зафиксированном состоянии.
Повязка на локтевой и лучезапястный суставы
Накладывают от верхней трети плеча до средней ладонной складки. Показаниями к ее наложению являются переломы локтевого и лучезапястного суставов, остеомиелит костей предплечья.
1. Больной садится, один помощник удерживает конечность в согнутом до 90° в локтевом суставе.
2. Гипсовую лонгету длиной 40—50 см кладут по наружной поверхности плеча до локтя, по тылу предплечья. Лонгету закрепляют циркулярными ходами в 4—5 слоев. После наложения повязки пальцы должны свободно двигаться и сжиматься в кулак.
Повязка на лучезапястный сустав
Показана при переломах костей запястья и пястных.
1. Ее накладывают так, чтобы зафиксировать лучезапястный сустав и головки пястных костей. Кисти придают нужное положение, чаще всего тыльное сгибание под углом 25°.
2. Изготовленную лонгету накладывают по тыльной поверхности предплечья и кисти и укрепляют циркулярно.
Повязка на бедро и тазобедренный сустав (кокситная повязка)
Применяют при огнестрельном ранении тазобедренного сустава, туберкулезном коксите, после операции на тазобедренном суставе.
1. Для наложения этой повязки требуется специальный ортопедический стол. При помощи специальных приспособлений придают конечности определенное положение.
2. При наложении повязки надежного укрепления в тазобедренном суставе достигают восьмиобразной или колосовидной повязкой паховой области, а также укреплением наружно-боковой части лонгетой, зафиксированной циркулярными ходами гипсового бинта.
Повязка на голени
Применяют при переломах костей голени. Повязка фиксирует коленный и голеностопный суставы и является лонгетно-циркулярной.
1. Вначале накладывают заднюю лонгету длиной 80—90 см и шириной 15 см в 5—6 слоев и укрепляют 4—5 гипсовыми циркулярными ходами бинта.
2. Особенно тщательно следует отмоделировать повязку в области лодыжек и ахиллового сухожилия.
1. Повязку снимают только с разрешения и под наблюдением врача.
2. Осторожно разрезают по длине, края разреза разгибают и осторожно вынимают конечность.
3. Если повязку трудно снять, на нее накладывают салфетку с гипертоническим раствором поваренной соли.
4. После снятия повязки конечность обмывают теплой водой с мылом. Кожу в местах ссадин или протертостей смазывают спиртовым раствором бриллиантовой зелени.
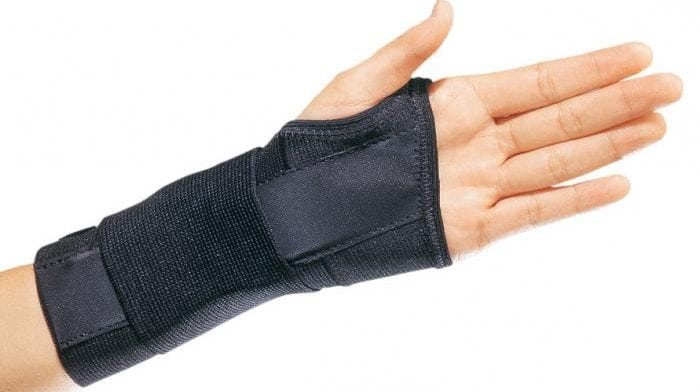
Лангетка на руку — приспособление для фиксации, надежно иммобилизующее (обездвиживающее) верхнюю конечность. Она широко применяется в травматологической, ортопедической, ревматологической практике. Лангетку накладывают на руку при травмах, болезненных рецидивах воспалительных и дегенеративно-дистрофических патологий. Ношением этого ортопедического изделия можно значительно ускорить восстановление всех поврежденных структур — костей, хрящей, связок, мышц, сухожилий, мягких тканей.
Распространены лангетки из гипсового бинта, после высыхания принимающие контуры руки. Они надежны, не травмируют кожу, а их применение препятствует даже незначительному смещению суставных структур или костных отломков. Свои преимущества есть у пластиковых лангеток, часто использующихся при вывихах или растяжениях.
Характерные особенности
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Основные показания к ношению гипсовой лангетки на кисть руки, предплечье, лучезапястный сустав — переломы трубчатых костей, разрывы связок и сухожилий, вывихи кисти, других сочленений, в том числе привычные. Изготавливаются повязки из специальных бинтов различной длины и ширины. В составе перевязочного материала, помимо тканевой основы, содержится гипс.

После смачивания бинта в воде и наложения на травмированную руку он затвердевает, принимает форму конечности, фиксируя ее в правильном положении. Это способствует сращению костных отломков, разорванных связок или мышц, купированию воспалительных или деструктивно-дегенеративных процессов.
В аптеках или магазинах медтехники можно приобрести более современные варианты гипсовых лангеток — пластиковые приспособления с металлическими, тканевыми вставками. Они продаются под разными названиями:
- жесткие бандажи;
- шины;
- ортезы;
- фиксаторы.
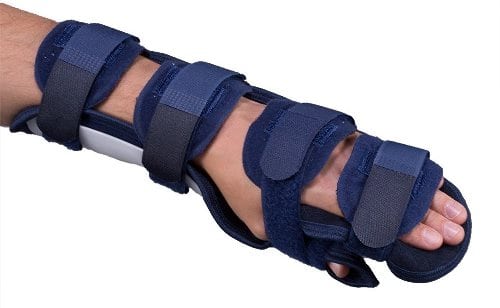
Травматологи практикуют наложение гипсовой лангетки обычно при переломе трубчатой кости, например, лучевой. Суставы же обычно закрепляют жесткими или полужесткими ортезами. При ношении таких приспособлений определенный объем движений сохраняется. Смещения суставных структур, препятствующего заживлению, не происходит, а вот мышечная атрофия и ишемия тканей полностью исключена. Снижается и вероятность развития необратимых посттравматических изменений в гиалиновых хрящах.
Использование гипсовых или пластиковых фиксаторов уменьшает нагрузки на поврежденные ткани, а при необходимости — их полностью исключает. Снижается выраженность болей, замедляются и останавливаются воспалительные процессы, рассасываются отеки. Это позволяет травматологам и ревматологам уменьшать дозы НПВС, анальгетиков, миорелаксантов и глюкокортикостероидов, повреждающих печень, почки, желудочно-кишечный тракт.
| Вид лангетки для фиксации руки | Особенности конструкции и область применения |
| Мягкие | Имеют хлопчатобумажную или эластичную синтетическую основу. Некоторые модели снабжены жесткими вставками для предупреждения избыточных нагрузок на травмированные суставы. Одна из разновидностей бандажа (налокотники, фиксаторы лучезапястного сустава), используемая для лечения и с профилактическими целями |
| Средней жесткости | В конструкции лангеток присутствуют металлические или пластиковые вставки (пластины, спицы, кольца) для более надежной иммобилизации. Модели средней жесткости обычно применяются при вывихах, подвывихах, частичных разрывов мышц, связок, сухожилий, обострениях артрозов или артритов, латеральных и медиальных эпикондилитах |
| Жесткие | В эту группу включены гипсовые лангеты и сложные, прочные пластиковые ортезы. Готовые изделия оснащены системой застежек — крючками, металлическими кнопками, пуговицами. По мере восстановления тканей снижается степень фиксации, что позволяет уже на этом этапе укреплять мышечный каркас руки. Жесткие ортезы часто используются при переломах трубчатых костей |
Чем отличается гипсовая лангетка от обычного гипса
Травма или рецидив суставной патологии требует иммобилизации руки, предотвращающей вовлечение в воспалительный процесс здоровых тканей. Ранее для этого применялся обычный гипс, который накладывался на всю поверхность конечности. Таким способом достигалось полное обездвиживание, но возникало множество неудобств:
- во-первых, конструкция тяжела, мешает нормальному передвижению, проведению элементарных гигиенических процедур;
- во-вторых, врачам трудно контролировать эффективность лечения, например, правильное сращение костных отломков. На полученных рентгенографических изображениях с трудом просматриваются очертания костей, хрящей, синовиальных сумок.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Но самый главный недостаток обычного гипса заключается как раз в полном обездвиживании руки. В таком состоянии мышцы не работают, что и становится причиной их частичной или полной атрофии — уменьшения размеров и расстройства функционирования. После снятия гипса пациентам для ускорения выздоровления необходимо быстро разрабатывать руку, но при мышечной атрофии это практически невозможно. Поэтому после изобретения гипсовой лангетки врачи редко применяют обычный сухой гипс. У такого ортопедического приспособления множество достоинств:
- после восстановления тканей легкое снятие конструкции. Не требуется разрезания гипса специальными ножницами и проведения других сложных и времязатратных манипуляций при удалении;
- врач может в любой момент снять лангетку для осмотра. При неудовлетворительном результате это помогает корректировать терапевтические схемы;
- легкость снятия конструкции с руки позволяет при необходимости быстро провести диагностическое исследование — УЗИ, МРТ, КТ, рентгенографию;
- возможно нанесение под повязку фармакологических препаратов для наружного применения — асептических растворов, мазей, гелей, бальзамов;
- больной с разрешения врача может снять лангетку и обмыть кожу теплой водой с мылом.
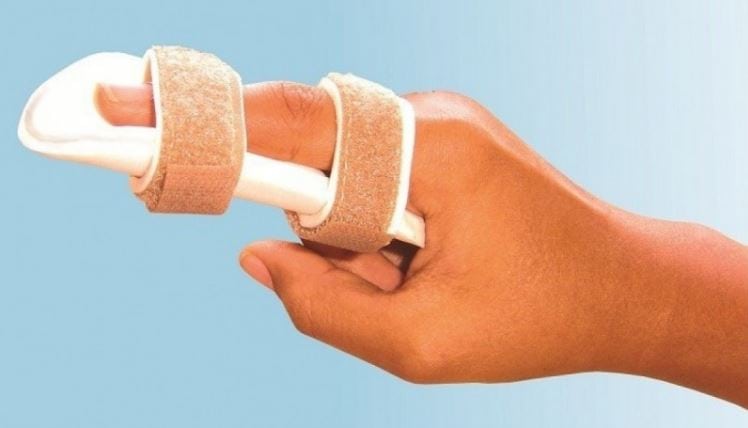
У гипсовой конструкции есть и еще одно преимущество перед обычным гипсом — легкость. Это особенно актуально при переломах или вывихах пальцев, подагрических атаках. При наложении обычного гипса обездвиживаются рядом расположенные пальцы. А лангеткой иммобилизуются только поврежденные фаланги. Ортопедическое приспособление плотно не прилегает к поверхности кожи, не сдавливает ее. Поэтому во время его использования не происходит травмирование воспалительным отеком здоровых тканей.

Как накладывается гипсовая лангетка
Предугадать место и время получения травмы невозможно. Перелом лучевой кости или запястья, повреждение связочно-сухожильного аппарата происходит на даче, в туристическом походе. Пострадавшему требуется немедленная госпитализация в больничное учреждение для осмотра травматологом и проведения лечения. Если от момента получения травмы до оказания медицинской помощи проходит много времени, то воспалительный отек распространяется, а сместившиеся отломки при движении повреждают здоровые ткани. Такой вариант развития удается предотвратить, если в походной аптечке есть упаковка гипсового бинта. При владении навыками можно наложить временную гипсовую лангетку на палец руки или предплечье.
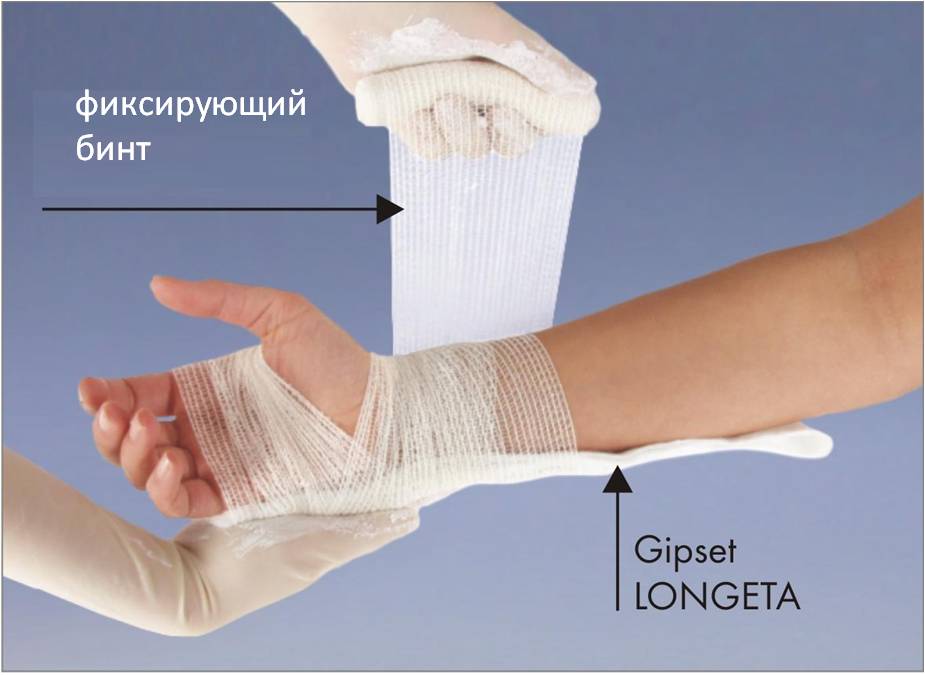
После доставки пострадавшего в травмпункт врач изучит рентгенографические снимки и определит дальнейшую тактику лечения. Сопоставив при необходимости костные отломки, он накладывает лангетку для длительного ношения по всем правилам:
- смачивает гипсовый бинт в воде, слегка отжимает и раскладывает на поверхности, обработанной антисептическими растворами;
- отрезает кусок нужной длины в соответствии с видом травмы и размером поврежденного участка руки, обязательно разглаживает перевязочный материал, чтобы не осталось даже самой маленькой складки;
- поверх бинта накладывает еще несколько слоев — от 10 до 12, тщательно удаляя складки;
- получившийся многослойный материал накладывает на кожу, смазанную медицинским вазелином, плотно прижимая к его поверхности;
- оставляет на 15-20 минут до полного затвердевания.
Гипсовая лангетка накладывается на как можно меньшую поверхность. Например, при переломах лучевых костей закрывается только 60-70% ее длины. Этого вполне достаточно для надежной иммобилизации, так как она производится в согнутом положении под углом 90 градусов.
Во время формирования повязки врач пользуется специальными медицинскими инструментами, подкладывает под гипсовый бинт стерильные ватные тампоны для предотвращения натирания. Последний этап процедуры — фиксация обычным бинтом сразу после затвердевания гипсового слоя. Врач делает несколько оборотов, обрезает конец, подворачивает его или завязывает узлом.
Техника наложения лангетки на мизинец руки примерно та же, что и при фиксации локтя или запястья. Одно из отличий — меньшее количество слоев гипсового бинта (около 7). После затвердевания повязки пациент некоторое время остается в травмпункте и следит за состоянием пальца. Если он болит, кожа приобрела синеватый оттенок, ощущается онемение и (или) покалывание, то лангетка накладывается вновь.
Пострадавший сразу выписывается домой для дальнейшего лечения. Для удобства ношения гипсовой лангетки можно использовать косыночную повязку. Шевелить пальцами в первые дни не следует, чтобы не произошло смещение костных или хрящевых структур. Выполнять пассивные движения врачи рекомендуют на 4-5 сутки, а через пару недель можно приступать к занятиям лечебной гимнастикой.
Строение лучезапястного сустава многие называют сложным из-за большого количества участвующих костей, которые его образуют. Однако за счет такого непростого строения становится возможным выполнение различных движений кистью, в том числе отведение и приведение, сгибание и разгибание, совершение круговых вращений и другие.
Перелом лучезапястного сустава во многом ограничивает пострадавшего и препятствует выполнению привычных действий. В данной статье мы изучим причины такой травмы и рассмотрим возможные виды лечения перелома запястья руки, а также ответим на вопросы о том, сколько носить гипс и как долго длится процесс реабилитации.
Причины травмы
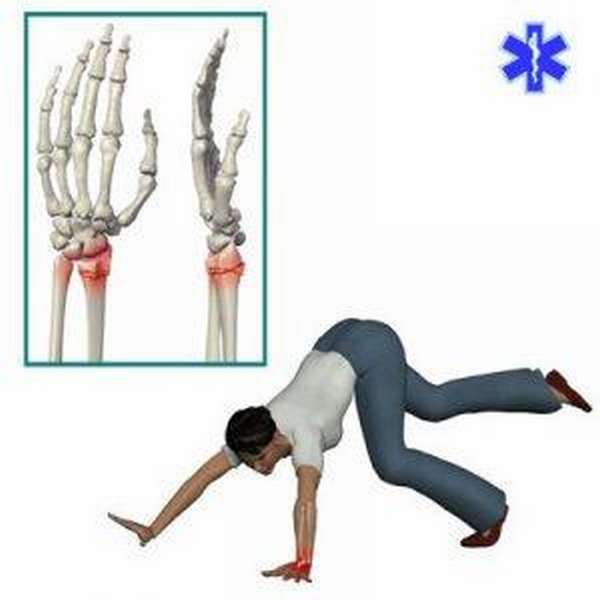
Причиной перелома лучезапястного сустава может стать прямой удар по запястью или кисти руки.
Однако нередко такая травма получается следующим образом: пытаясь смягчить падение, человек вытягивает руки.
В результате так называемый защитный рефлекс становится причиной перелома запястья.
Особенно осторожным следует быть тем, у кого наблюдаются следующие факторы:
- дефицит кальция в организме,
- заболевания опорно-двигательного аппарата,
- наличие онкологических заболеваний,
- туберкулез костной ткани,
- престарелый возраст.
Факт. Чаще всего такой травме подвергаются женщины и дети. Это связано с тем, что у них, в отличие от мужчин, менее стабильный гормональный фон и более слабые кости.
Классификация травм
Перед назначением лечения врач в первую очередь должен определить тип перелома. От того, каким образом пациент получил перелом лучезапястного сустава, зависит вид травмы:
- Если при падении ладонь вытянутой руки была согнута к предплечью, то это перелом Коллеса.
- Если основной удар при падении пришелся на тыльную сторону ладони, то такую травму принято называть переломом Смита.
Также перелом лучезапястного сустава принято классифицировать на травмы со смещением (отломки поврежденной кости принимают неестественное положение) и без смещения.
Симптомы перелома
Спутать перелом лучезапястного сустава с другими травмами можно весьма легко. Чтобы избежать такой ошибки и назначить необходимое лечение, следует ознакомиться с признаками перелома руки в запястье:
- сильная боль при попытке пошевелить кистью или пальцами,
- отечность в травмированной области,
- наличие звука трущихся друг о друга костей – верный признак перелома со смещением.
Симптомы перелома запястья руки могут быть не столь ярко выраженными в случае неполного перелома, то есть при образовании трещины в кости.
Такая разновидность перелома может оказаться весьма опасной, так как при определенной нагрузке кость может сломаться полностью.
Первая помощь при переломе лучезапястного сустава
При оказании первой помощи пострадавшему до приезда квалифицированных специалистов необходимо быть предельно аккуратным. А потому без наличия необходимых знаний браться за это не стоит. Но если вы решились на такую рискованную процедуру, то вот что необходимо предпринять:
- Снимите украшения, часы с поврежденной конечности.
- Приведите руку в неподвижное состояние.
- Наложите на травмированную конечность импровизированную шину. Такая шина начинается с локтевого сустава и заканчивается на несколько сантиметров выше пальцев.
- Чтобы полностью иммобилизировать поврежденную конечность, необходима повязка для фиксации лучезапястного сустава. Соорудить такую не составит труда: следует подвесить травмированную руку за шею с помощью платка или шарфа.
Правильно наложенная повязка послужит хорошим фиксатором на лучезапястный сустав при переломе и предотвратит появление каких-либо осложнений.
Диагностика
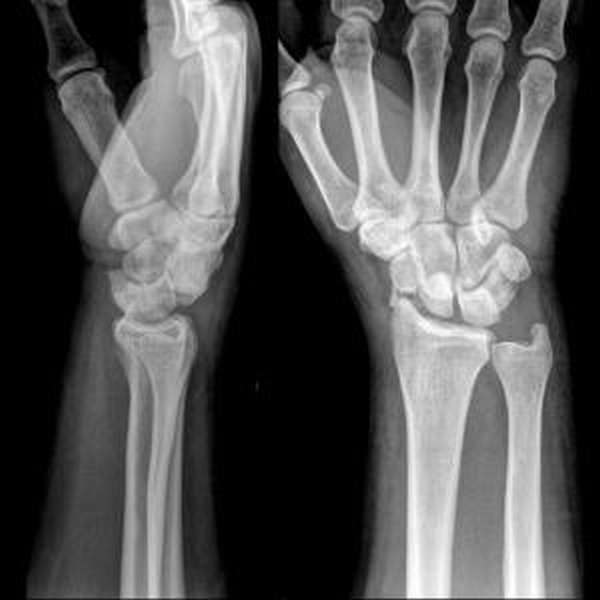
Несмотря на успешно оказанную первую помощь, человеку необходимо незамедлительно обратиться к травматологу.
Такую травму лучезапястного сустава пациенты очень часто путают с вывихом и растяжением из-за неярко выраженных симптомов.
Неверный диагноз может привести к большим осложнениям в будущем. Поэтому постановку диагноза стоит доверить квалифицированному специалисту.
Для диагностики недостаточно визуального осмотра травмы, тут необходима рентгенография. Только так врач сможет внимательно изучить поврежденную область и назначить правильное лечение.
Также при более тяжелых случаях может оказаться нелишней компьютерная томография лучезапястного сустава. Серия снимков в различных срезах не оставит у врача никаких сомнений о характере повреждения.
Лечение перелома лучезапястного сустава
Прежде всего, диагностика травмы необходима для того, чтобы врач смог назначить наиболее эффективное лечение. Определив степень тяжести перелома, специалист назначает консервативную терапию или же оперативное лечение.
Назначенное консервативное лечение зависит от того, как врач классифицировал травму.
Если перелом лучезапястной кости без смещения, то на поврежденную область будет наложен гипс. Сколько носить гипс при лечении перелома запястья руки, зависит от характера перелома.
Гипс можно будет снять после 4-5 недель со дня получения травмы, если был диагностирован перелом Коллеса. При переломе Смита гипс снимается позже, после 6-8 недель ношения.
Если перелом лучезапястного сустава со смещением, то перед наложением гипса должны быть проведены, во-первых, репозиция, то есть устранение смещения отломков, во-вторых, пальпаторный контроль состояния отломков или повторная рентгенография. Только после этих манипуляций пациенту будет наложен гипс на срок от 6 до 8 недель.
Важно! При возникновении ощущения покалывания или онемения следует снова обратиться к врачу. Скорее всего, причиной такого дискомфорта является неверно наложенная повязка, которая препятствует кровообращению в пальцах.
К такому виду лечения врачи прибегают крайне редко, но встречаются случаи, когда без хирургического вмешательства не обойтись. Чаще всего оперативное лечение необходимо при оскольчатых переломах, в результате которых были повреждены сосудистые и/или нервные структуры.
Остеосинтез — операция, направленная на лечение тяжелого повреждения лучезапястного сустава, целью которой является соединение и фиксация костных отломков. Процедура бывает 2 видов:
Наружный остеосинтез. Эта операция осуществляется без обнажения участка перелома за счет спиц направляющего аппарата, которые проводятся через травмированные костные структуры. Преимуществом данной процедуры является возможность фиксации костных отломков, которые не будут ограничивать естественную подвижность суставной связки в поврежденной части руки.
Интересно. Чаще всего остеосинтез назначается спортсменам для быстрого восстановления и продолжения профессиональной деятельности. Чтобы избежать такой травмы в дальнейшем, они носят эластичный бандаж для лучезапястного сустава руки с фиксацией пальцев.
Реабилитация
Для полного восстановления необходимо соблюдать указания врача в ходе реабилитационного периода. Он длится от 1 до 2 месяцев в зависимости от типа травмы.
Уже на второй день после получения повреждения следует совершать следующие мероприятия для реабилитации после перелома руки в лучезапястном суставе:
- лечебная физкультура,
- массаж,
- правильное питание.
Рассмотрим по отдельности все необходимые составляющие реабилитационного периода.

Без лечебной физкультуры восстановить прежнюю подвижность пациенту никак не удастся. Поэтому следует выполнять назначенные врачом упражнения, которые ускорят процесс восстановления кисти.
Среди назначенных врачом упражнений могут быть следующие:
- Поочередно поднимать по одному пальцу.
- Поднимать все пальцы поврежденной руки.
- Сжимать пальцы в кулак.
- Вращать руку в лучезапястном суставе.
- Стараться обхватить пальцами предметы различных размеров.
Такие нехитрые упражнения будут способствовать быстрому возвращению в прежний жизненный ритм, а также сделают возможными каждодневные бытовые манипуляции.
Внимание! Не стоит выполнять назначенные упражнения сверх меры, особенно в ходе начального этапа реабилитационного периода.
Курс массажа — очень важный этап реабилитации. Назначенный врачом курс необходим для преодоления атрофии мышц. Массаж осуществляется в течение всего реабилитационного периода.
Если на поврежденную область наложен гипс, то разминается часть предплечья, которая находится выше гипса. Если же для иммобилизации руки вместо гипса был использован ортез на лучезапястном суставе, то на начальных этапах восстановления возможен более эффективный массаж.
После того как будет снят гипс, можно обработать поврежденную часть руки, что приведет в тонус мышечные ткани.
Очень важно понимать, что зачастую причиной перелома руки в запястье со смещением или без него является хрупкость костей. Чтобы восстановить их прочность, необходимо придерживаться правильного питания.
Важно, чтобы в рацион входили продукты с высоким содержанием кальция: молоко, творог, сыры. Также полезным будет употребление в пищу различных ягод, которые содержат природные антиоксиданты: черники, клюквы, черной смородины.
Возможные осложнения
Осложнения могут возникнуть в результате неправильного сращения, из-за чего появляется деформация. Если вы испытываете непрекращающуюся ноющую боль в поврежденной области, а также скованность движений, то незамедлительно обратитесь к специалисту.
Одним из типов осложнений является посттравматический артроз, который характеризуется болью при сгибании кисти, а также хрустом в травмированной области. Чаще всего такое осложнение возникает через месяц после получения повреждения.
Другим не менее опасным осложнением является артрит. Его несложно диагностировать, так как внешний вид травмированной области руки меняется: появляется весьма заметный отек или провал, который связан с атрофией мышц. В отличие от посттравматического артроза, при артрите болевые ощущения не зависят от положения руки. Боль ощущается, даже если кисть находится в естественном положении.
Еще одним осложнением может стать контрактура лучезапястного сустава после перелома. Ее результатом станет нарушение сгибательно-разгибательной функции кисти. Выявить контрактуру помогут следующие симптомы:
- увеличение ограниченности подвижности сустава,
- наличие плотных узелков на ладони.
Заключение
Перелом лучезапястного сустава — вполне распространенная травма, получить которую может каждый. Однако медлить с обращением к врачу не стоит. Квалифицированный специалист поставит диагноз и назначит наиболее эффективное лечение.
В случае соблюдения всех назначенных мер реабилитации восстановление не заставит себя ждать. Вернуться в строй помогут упражнения, курс массажа, а также верно подобранный рацион питания. Следуйте указаниям врача и будьте здоровы!
Читайте также:


