Как лечить суставы при почечной недостаточности
Человеческий организм приспосабливается к условиям окружающей среды. И с годами они не становятся лучше. Все чаще в организм попадают не совсем экологически чистое питье и еда, а очищением всего этого занимаются почки. Вес одного органа - всего 200 грамм, а пропускают они 1000 литров крови в сутки.
Некачественная вода, синтетические напитки - все отражается на работе этих небольших "фильтров". Заболевания, связанные с этим органом, обнаруживаются у детей и взрослых. Более всего настораживает почечная недостаточность. Лечение современными методами и народными средствами, а также симптомы и причины недуга рассмотрим далее.
Что такое почечная недостаточность
Почки играют две очень важные роли в организме: удаляют продукты обмена и сохраняют равновесие кислотно-щелочного и водного баланса. Это осуществляется кровотоком, проходящим через них. Почечная недостаточность - синдром, при котором наблюдаются тяжелые отклонения в функционировании. Нарушается стабильность в работе органов, исчезает баланс их функционирования. Загрязненная кровь перестает фильтроваться, распространяясь во все органы, она нарушает их слаженную работу.
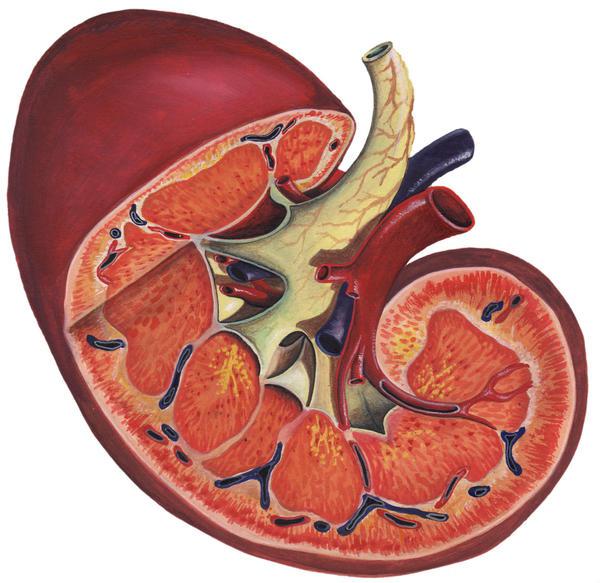
Почечная недостаточность бывает двух видов:
- Острая.
- Хроническая.
Первая форма очень быстро протекает, но является излечимой. Сложнее с хронической, она развивается медленно, но нарушенные функции нет возможности восстановить. А теперь, выяснив, что такое острая почечная недостаточность, лечение ее форм и симптоматику рассмотрим далее.
Причины острой формы
Эту разновидность заболевания могут спровоцировать в 60% случаях травмы или оперативное вмешательство, в 40% - медикаментозное лечение, в 2% - беременность.
Причинами развития могут быть следующие состояния:
- Травматический шок.
- Обильные кровопотери.
- Отравления нейотропными ядами.
- Интоксикация медпрепаратами, рентгеноконтрастными веществами.
- Инфекционные заболевания, такие как холера, сепсис, дизентерия.
- Опасны тромбозы и эмболии.
- Пиелонефрит острый или гломерулонефрит.
- Аборт.
- Ожоги больших участков тела.
- Переливание крови, если обнаружится несовместимость.
- Непрекращающаяся рвота.
- При беременности - сильный токсикоз.
- Инфаркт миокарда.
- Опухолевое образование или камни в мочеточнике.
При всех этих состояниях существует вероятность развития заболеваний почек, поэтому необходимо знать первые симптомы недугов.
Симптоматика заболевания
Как говорилось выше, восстановить функции почек при таком состоянии можно в полном объеме, если вовремя обратиться к врачу. Это заболевание может развиться за небольшой промежуток времени, от нескольких часов до семи суток.
Длится подобное состояние от суток и более. Главное - не игнорировать, если это острая почечная недостаточность, симптомы. Лечение должно быть назначено незамедлительно.
Развитие заболевания можно разделить на 4 этапа.
Первый период - шоковый - длится пару дней. Проявляются такие симптомы:
- Озноб.
- Повышенная температура тела.
- Бледность или желтушность кожных покровов.
- Тахикардия, пониженное давление.
Во втором периоде прекращает образовываться моча, в крови накапливаются азот и фенол. Длится примерно от одной до двух недель и имеет еще такие проявления:
- Пропадает аппетит.
- Слабость, головная боль, головокружения.
- Бессонница.
- Тошнота и рвота.
- Запах аммиака.
- Возможен отек легкого.
Третий период называется восстановительным, возможно улучшение состояния, а может быть и ухудшение. В некоторых случаях у человека появляется аппетит, он начинает чувствовать себя значительно лучше.
Четвертый период - также восстановительный, он характеризуется тем, что:
- Показатели приходят в норму.
- Восстанавливаются функции почек.
Длиться этот период может от нескольких месяцев до нескольких лет.
Однако стоит отметить, что при таком заболевании повреждаются и клетки печени, это объясняет желтушность кожных покровов. Если было острое состояние, его признаки могут еще в течение года или двух напоминать о себе нарушенной работой внутренних органов, например, печени или сердечной мышцы.
Причины хронического течения болезни
Развитие хронической формы могут спровоцировать такие состояния:
- Хронический гломерулонефрит.
- Камни в почках.
- Непроходимость мочеточников.
- Почечный поликистоз.
- Продолжительный прием некоторых групп медицинских препаратов.
- Волчанка, сахарный диабет.
- Хронический пиелонефрит.
Стоит отметить, что хроническое течение пиелонефрита и гломерулонефрита чаще других являются причиной появления острой почечной недостаточности.
Симптоматика хронической острой недостаточности
Хроническое течение болезни позволяет развиваться необратимым процессам в почках. Происходит нарушение выделительной функции, и появляется уремия вследствие того, что накопились азотистые продукты обмена. На начальной стадии развития симптомы практически отсутствуют, отклонения можно установить только благодаря специальным анализам. К сожалению, только когда уже разрушено 90% нефронов, начинают проявляться симптомы заболевания:
- Быстрая утомляемость.
- Снижение аппетита.
- Бледные и сухие кожные покровы.
- Тошнота и рвота.
- Кровоточивость.
- Анемия.
- Отеки.
- Нарушение пищеварения.
- Мышечные судороги.
- Появление афтозного стоматита.
- Частые головные боли.
- Возможен тремор конечностей.
- Суставные боли.
- Ухудшается состояние волос и ногтей.
Очень важно не пропустить, если есть опасения, что может развиться почечная недостаточность, симптомы. Лечение необходимо начать как можно быстрее. Только так можно предотвратить необратимые изменения.
Диагностика почечной недостаточности
При подозрении на то, что у пациента почечная недостаточность, лечение необходимо начинать только после подтверждения диагноза. Необходимо обратиться к нефрологу и урологу. Назначат следующее обследование:
- Биохимический анализ крови на электролиты, креатинин, мочевину.
- Анализ мочи.
- УЗИ мочевого пузыря и почек.
- УЗГД.
- Биопсия почки при подозрении на гломерулонефрит.
При диагностировании хронического заболевания делается плюс ко всему проба Реберга и пробы Зимницкого.
Лечение острой формы
У такого серьезного заболевания, как острая почечная недостаточность, лечение, прежде всего, направлено на устранение факторов, вызвавших обострение.
Если причиной послужило шоковое состояние больного, необходимо нормализовать артериальное давление и восполнить потери крови, если таковые имеются.
При отравлении в первую очередь необходимо промыть желудок и кишечник пациенту. При отравлении токсическими веществами очистить организм возможно, использовав метод экстракорпоральной гемокоррекции.
Также удаление камней или опухоли из мочеточника или мочевого пузыря нормализует состояние больного. Все эти процедуры выполняются на начальной стадии заболевания.
Далее проводятся мероприятия, которые поспособствуют сужению артерий и кровеносных сосудов. Удаляют участки с некрозом тканей, назначается терапия антибиотиками с учетом поражения почечной ткани. Больному назначается специальная безбелковая диета. Медикаментозное лечение почечной недостаточности включает в себя такие препараты:
На раннем этапе развития почечной недостаточности или в целях профилактики врач может назначить гемодиализ. Он показан, если доктор видит, что идет нарушение функций почек, ухудшение метаболизма. Гемодиализ делается для предотвращения осложнений. Эта процедура позволяет очистить кровь до того как она пройдет через почки.
Терапия хронической формы заболевания
Лечение хронической почечной недостаточности направлено на то, чтобы замедлить прогресс основного заболевания. Главная задача докторов - заметить болезнь на ранней стадии, не допустить изменение функций почек.
Для лечения хронической формы используют гемодиализ и диализ перитонеальный. Они проводятся в медицинском учреждении, но не требует госпитализации, после процедуры больной может идти домой.
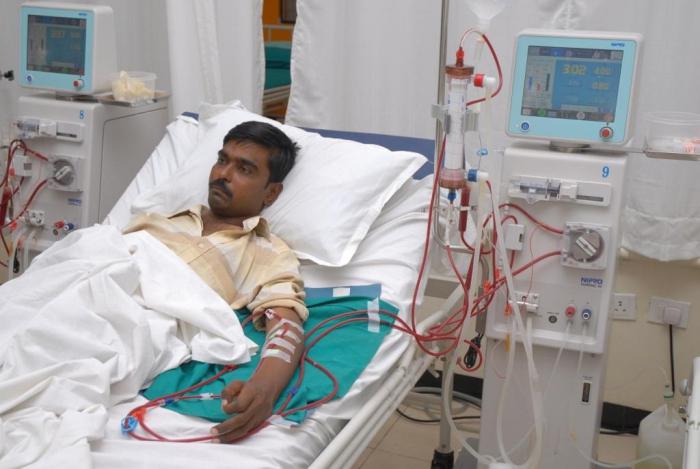
Провести перитонеальный диализ пациент может самостоятельно. Доктора достаточно посещать раз в месяц. Эта процедура используется для лечения, пока больной ожидает трансплантацию почки, так как данное заболевание запускает необратимые процессы, и это единственный выход, чтобы поддержать состояние больного.
Трансплантация - замена пораженной почки органом донора. Им может стать как родственник, так и недавно умерший человек. Вначале проводят много анализов на совместимость. После операции почка приживается в течение года. Одна здоровая почка заменяет работу двух больных. Если донор - родственник, то шансы на благоприятный исход возрастают.
После того как провели трансплантацию почки, больному назначают иммуносупрессанты, их необходимо будет принимать всю жизнь. Существует один отрицательный момент: на фоне принятия этих препаратов у человека заметно снижается иммунитет, и он легко может заразиться каким-либо инфекционным заболеванием.
Диета как способ лечения
Какие бы методы лечения почечной недостаточности ни использовались, необходимо придерживаться специальной диеты. Вот несколько правил ее соблюдения:
- Рекомендуется употреблять больше овощей и фруктов.
- Животный жир следует исключить из рациона.
- Уменьшить количество соли, специй, копченостей, консервов.
- Если уровень калия повышен, необходимо исключить продукты, его содержащие. Среди них - банан, орехи, какао, овощные и мясные бульоны, шоколад, сухофрукты.

- При уремии необходимо убрать из рациона бобовые, рыбу, субпродукты, гусятину, телятину, мюсли, алкоголь.
- Для приготовления пищи лучше всего использовать пищевую фольгу, исключить жарку и выпечку.
- Желательно перейти на диетические продукты питания.
- Снизить употребление белковой пищи. Употреблять полезный белок - яйца, молоко.
Если развивается хроническая почечная недостаточность, лечение народными средствами может стать хорошим дополнением к медикаментозной терапии. Следует отметить, что применение этих средств будет более эффективным на ранней стадии заболевания.
Народное лечение почечной недостаточности
Очень хорошо, если предлагаемые рецепты использовать, придерживаясь диетического питания. Вот некоторые из них:
- Необходимо взять одну часть семян укропа и измельчить, залить 20 частями воды. Принимать по половине стакана 4 раза в день. Укроп отлично снимает воспалительные процессы, обладает мочегонным эффектом.
- Морские водоросли улучшают процессы метаболизма. Можно добавлять в блюда в количестве 100 грамм ежедневно. Помогают выводить токсины из организма.

Если у вас хроническая почечная недостаточность, лечение травами поможет снизить прогресс заболевания. Например, рекомендуется использовать такой настой:
- Необходимо взять по 30 грамм цветов терновника, фиалки трехцветной, зверобоя, плодов бузины, 50 грамм одуванчика и 80 грамм ромашки. Полученной смеси взять одну столовую ложку, залить 1 стаканом кипятка и варить 3 минуты. После того как отвар настоится в течение 10 минут, процедить и пить три раза в день перед едой. Это хорошее жаропонижающее, мочегонное и антисептическое средство.
- Корень лопуха улучшает состояние больного. Настой готовится следующим образом: измельченный корень залить кипятком, настоять в течение ночи. За день маленькими порциями необходимо выпить настой. Должен соблюдаться питьевой режим.
Если имеется почечная недостаточность, лечение народными средствами поможет укрепить иммунитет и придать сил для борьбы с недугом. Например, настойка эхинацеи повысит сопротивляемость организма к инфекциям.
Можно грецкие орехи с медом смешать в равных пропорциях и настоять в темном месте 30 дней. В день нужно съесть 3 чайные ложки за три приема. Это средство хорошо очищает кровь и укрепляет иммунитет.
Очень важно держать под контролем, если у вас почечная недостаточность, симптомы. Лечение народными средствами может снизить их проявление, поэтому оно обязательно должно быть согласовано с лечащим врачом.
Профилактика заболеваний почек
Задача пациента и врача состоит в следующем: даже при диагнозе "почечная недостаточность", лечение должно быть направлено, прежде всего, на сохранение функций почек. Всеми силами необходимо улучшать качество жизни больного.
К профилактике почечной недостаточности можно отнести следующие пункты:
- В первую очередь лечить основные заболевания.
- Соблюдать диету.

- Проводить профилактику и лечение хронического пиелонефрита и хронического гломерулонефрита.
- Проходить тщательное обследование и проводить своевременное лечение заболеваний почек, не допуская осложнений.
- Лечить артериальную гипертонию.
- Инфекционные заболевания почек и мочеполовых путей устранять на ранних стадиях, курс терапии важно пройти до конца.
- Пациентам, перенесшим острую почечную недостаточность, регулярно наблюдаться у врача и контролировать показатели крови и мочи.
При диагнозе "почечная недостаточность" лечение, препараты должен назначать только специалист, иначе это может привести к гибели больного. Это не тот случай, когда можно заниматься самолечением. Почки - очень важный орган, об их здоровье необходимо заботиться всегда.
Хроническая почечная недостаточность: симптомы и лечение
Хроническая почечная недостаточность (ХПН) — это распространенная болезнь почек, которая характеризуется достаточно резким снижением числа нефронов.
Нефроны являются структурно-функциональной единицей почки. Они отвечают за фильтрацию, реабсорбцию и секрецию веществ в организме.
Развитие данного заболевания нарушает функционирования почек, что в конечном итоге отрицательно сказывается на общем состоянии всего организма.
Важно знать, что ХПН приводит к необратимым изменениям в фильтрационных и выделительных процессах, которые в запущенном состоянии могут привести к полному отказу почек.
Лечение хронической почечной недостаточности основано на торможении прогрессирования самого заболевания, устранении интоксикации и ликвидации осложнений. В данной статье мы подробно расскажем о хронической почечной недостаточности, симптомах и лечении.
Развитие хронической почечной недостаточности
Развитие ХПН, как правило, вызвано не одним десятком заболеваний. Перечислим главные причины: запущенные случаи почечных патологий, поражения почек, воспаления, острые формы сахарного диабета, нарушения белкового обмена, поликистоз почек, разрастания соединительной ткани. Эти и другие заболевания способны поразить одну или обе почки и вызвать храническую почечную недостаточность.
В основе возникновения ХПН находится резкое снижение количества нефронов. А так как при уменьшении числа нефронов нагрузка на почки осталась прежней, то и эффективность работы органа снижается.
Исследования, проводимые в этой области, говорят нам о том, что гибнет паренхима (ткань, составляющая основную часть органов и отвечает за их нормальное функционирование) — происходит ее постепенное замещение соединительной тканью.
Замечено, что хроническая почечная недостаточность с высокой долей вероятности развивается у тех, кто болеет или переболел хроническими заболеванием почек, которое может продолжаться от двух до десяти (в некоторых случаях и больше) лет. Цикл заболевания принято делить на несколько стадий. В зависимости от стадии заболевания назначается и соответствующее лечение.
Стадии хронической почечной недостаточности
Врачи-нерфологи различают несколько стадий ХПН:
- Латентная (ранняя стадия).
Не имеет ярко выраженных симптомов. Хроническая почечная недостаточность на данном этапе проявляется общей вялостью организма, поэтому ее можно спутать с обычной простудой. Болезнь на данной стадии можно выявить при помощи углубленных анализов. Клубочковая фильтрация понижается до 50-60 мл/мин, время от времени в пробе мочи можно обнаружить белок.
- Компенсированная.
На этом этапе у больных отмечается утомляемость, жажда, сухость во рту. Увеличивается количество мочи, но ее относительная плотность становится меньше. Показатели клубочковой фильтрации: до 49-30 мл/мин.
- Интермиттирующая.
Симптомы заболевания прогрессируют. Растут показатели креатинина и мочевины. Проявления заболевания прогрессируют. Нередко возникают осложнения. Состояние больного нестабильное. Клубочковая фильтрация снижается до 29-15 мл/мин, смещение кислотно-щелочного баланса, стойчивое возрастание креатинина.
- Терминальная. Включает четыре основных периода:
I. Объём выделяемой мочи более одного литра в сутки. Клубочковая фильтрация 14-10 мл/мин;
IIа. Объем выделяемой мочи уменьшается до 500 мл, отмечается повышенным содержанием натрия и кальция, увеличивается застой жидкости, нарушение кислотно-щелочного баланса организма;
IIб. Признаки ХПН ярко видны. Появляется сердечная недостаточность, в организме наблюдается застой жидкости(чаще в печени и легких);
III. Врачи отмечают ярко-выраженую уремическую интоксикацию, увеличение концентрации калия, магниия, хлора, натрия. У больного наблюдается прогрессирующая сердечная недостаточность, воспаление серозных оболочек, дистрофия печени.
Малокровие при ХПН возникает, во-первых, из-за угнетения функции кроветворения, а во-вторых из-за сокращения жизни эритроцитов. У больных отмечают увеличение длительности кровотечения, снижение уровня трамбоцитов и протромбина.
- Сердце и легкие.
У большинства пациентов диагностируют повышение артериального давления, нарушение работы сердца и, как следствие, недостаточное кровоснабжение органов и тканей. Воспалительное поражение серозной оболочки сердца, поражение сердечной мышцы. В тяжелых случаях развивается воспаление легких.
- Центральная нервная система.
На начальной стадии отмечается — невозможность сконцентрироваться и беспокойный сон, если стадия поздняя — заторможенность, спутанность сознания. Иногда у больных можно наблюдать галлюцинации и состояние бреда.
- Желудочно-кишечный тракт.
При раннем течении болезни у пациентов наблюдают снижение аппетита, сухость во рту. При дальнейшем развитии болезни появляется отрыжка, тошнота, рвота, воспаление слизистой оболочки в полости рта. Далее развивается одновременное воспаление тонкой и толстой кишок, а также воспалительный процесс в слизистой оболочке и железах желудка, при котором существенно сокращается количество нормально функционирующих клеток. На поверхности кишечника и желудка появляются болезненные язвы, которые даже могут кровоточить.
- Опорно-двигательный аппарат.
Хроническая почечная недостаточность развивает некоторые формы патологических процессов в костной ткани, которые сопровождаются переломами, искревлением скелета, сдавлением позвонков, артритами, болями в костях и мышцах.
- Иммунная система.
При ХПН наблюдается уменьшение числа лимфоцитов в крови. Из-за того, что иммунитет постоянно находится под ударом, в организме возникают гнойные воспаления и септические очаги.
Начало болезни характеризуется постепенным понижением уровня клубочковой фильтрации. Ухудшается способность почек концентрировать мочу. Далее начинают нарушаться почечные процессы.
Количество нефронов снижается. Уровень клубочковой фильтрации падает до 50-60 мл/мин, что свидетельствует о первых признаках хронической почечной недостаточности.
У больных ХПН в латентной стадии никаких жалоб обычно не возникает. Иногда они могут пожаловаться на некоторую слабость или снижение работоспособности.
Пациенты в компенсированной стадии отмечают повышенную утомляемость, сухость во рту.
При интермиттирующей стадии симптомы заболевания наиболее ярко выражены. Пациенты ощущают слабость, жажду, отказываются от еды, кожа бледная, сухая.
В терминальной стадии ХПН организм больного истощен, кожа имеет нездоровый оттенок. Проявляется кожный зуд, мышцы теряют свой тонус, появляется дрожь кистей и пальцев, мышечные спазмы. Усиленное чувство сухости во рту и жажды. Больные чувствуют сонливость, апатию.
При острой стадии заболевания у пациентов отмечается запах аммиака изо рта, тошнота, рвота, волнообразное настроение, хроническое расстройство питания и атрофия тканей, низкая температура организма, хриплый голос, воспалительное заболевание слизистой оболочки полости рта.
У больных наблюдают вздутие живота, рвоту, понос. Стул имеет нездоровый вид.
Нарастающий кожный зуд. Развивается кровоточивость слизистых оболочек и поражение костной системы.
Терминальная стадия болезни характеризуется поражением мышцы миокарда, воспалительным поражением серозной оболочки сердца, поражением головного мозга, отеком легких, скоплением жидкости в брюшной полости, желудочно-кишечными кровотечениями, уремической комой.
Диагностика хронической почечной недостаточности
Для диагностирования ХПН обычно назначают консультацию у специалиста. В данном случае — нефролога. А также необходимо сдать следующие анализы: биохимию крови, мочи, пробу Реберга.
Если у больного обнаруживают снижение уровня клубочковой фильтрации, возрастание уровня креатинина и мочевины, то это становится основанием для постановки соответствующего диагноза.
Проба Зимницкого позволяет выявить изогипостенурию. УЗИ почек говорит о снижении толщины почечной ткани и уменьшении размера почек.
При помощи УЗДГ можно выявить снижение внутриорганного и магистрального почечного кровотока.
Лечение хронической почечной недостаточности
Современная медицина располагает широким арсеналом возможностей при лечении урологических заболеваний, таких как хроническая почечная недостаточность. При обращении в клинику больному, в первую очередь, должны провести мероприятия по остановке развития болезни.
Дальнейшее лечение хранической почечной недостаточности должно быть направлено на составление специальной диеты. Врач дополнительно может назначить препараты, которые направлены на уменьшение кровяного давления.
Под непрерывным наблюдением специалиста находится уровень клубочковой фильтрации, концентрационная функция почек, кровоток в почках, показатели мочевины и креатинина.
Больным также прописывают отдых в специализированных санаториях, где они проходят реабилитацию.
Диета
При лечении хранической почечной недостаточности нужно правильно питаться. Для этого врач-нерфолог составляет высококалорийную диету с низким содержанием белка. Калорийность диеты составляет примерно 3 тысячи калорий в день. Это может занчительно улучшить состояие больного и уменьшить проявления заболевания.
Если у пациента отмечаются симптомы гипертонии, то из диеты следует исключить соль.
Обычно врачи рекомендеют такде сократить и потребление белка. Чем ниже уровень фильтрации, тем меньше белка должно поступать в организм.
При поражении скелета вследствие ХПН назначают прием витамина D и глюконата кальция. Необходимая дозировка витамина Д составляет примерно 100 000 МЕ/сут.
Чтобы привести в норму кислотно-щелочной баланс, используется 5% раствор гидрокарбоната натрия.
При обнаружении малокровия пациенты принимают препараты, которые помогают справиться с проявлениями этого симптома: железо, андрогены, фолиевую кислоту.
Объем принимаемых пациентом лекарственных средств определяется в зависимости от способа выведения.
Больным, находящимся в терминальной стадии, назначают внепочечное очищение крови (гемодиализ) на регулярной основе.
Помните, что выздоровление, наступление ремиссии и значительное продление жизни больного на поздних этапах болезни возможно только при гемодиализе, а также трансплантации почки.

Набор процедур по фиксированной стоимости. Идеально подходит для лечения любых заболеваний.
Отлично дополняет процедуры и лечит вас изнутри.
С него начинается любой комплексный сеанс лечения.
Улучшает кровообращение и кровоснобжение
Воздествует на биологически активные точки активизируя процесс выздоровления.

- 1 Причины хронической почечной недостаточности
- 2 Стадии болезни
- 2.1 Скрытая стадия ХПН
- 2.2 Компенсированная
- 2.3 Интермиттирующая стадия хронической почечной недостаточности
- 2.4 Декомпенсированная
- 3 Диагностика заболевания
- 4 Лечение хронической почечной недостаточности
- 4.1 Принципы консервативной терапии

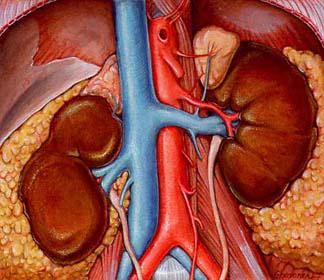
Хроническая почечная недостаточность, или ХПН – тяжелое и сложноизлечимое заболевание. Почки – парный орган, расположенный в брюшной полости по обеим сторонам от позвоночника. Основная их функция – выделительная: выводить с мочой продукты обмена, распада и токсические вещества.

Если в результате каких-либо патологических процессов происходит гибель почечных клеток – нефронов – то эта функция, естественно, пострадает: в организме будут накапливаться азотистые вещества, что приведет к постепенной интоксикации.
Если процесс будет продолжаться более двух месяцев и не будет обеспечен соответствующей терапией, это может привести к летальному исходу: происходит запустевание клубочков, развитие соединительной ткани и сморщивание почки. Нарушается процесс фильтрации и концентрационная способность почек.
Причины хронической почечной недостаточности
ХПН является конечной стадией следующих заболеваний:
- Патология почек: хронический гломерулонефрит и пиелонефрит, поликистоз, амилоидоз;
- Болезни обмена веществ и желез внутренней секреции: сахарный диабет, патология щитовидной железы, подагра;
- Заболевания, ухудшающие кровоснабжение почек: артериальная гипертензия, цирроз печени, сердечная недостаточность;
- Аутоиммунные патологии: тромбоцитопеническая пурпура, ревматоидный артрит, склеродермия, системная красная волчанка;
- Заболевания, нарушающие отток мочи из почек: мочекаменная болезнь, сдавление мочевыводящих путей опухолью, гидронефроз, аномалии развития почек и мочеточников;
- Отравление экзогенными токсинами – ядами, лекарственными препаратами.

Стадии болезни
Различают четыре стадии ХПН:
- Скрытая или латентная.
- Компенсированная.
- Интермиттирующая.
- Декомпенсированная или терминальная – она является самой тяжелой.
Симптоматика ХПН зависит от числа погибших нефронов и, естественно, стадии заболевания.
В латентной стадии клинические проявления могут отсутствовать. Та или иная патология, как правило, выявляется при случайном обследовании. Редко больные жалуются на слабость и повышенную утомляемость.
При компенсированной стадии слабость и утомляемость становятся более выраженными, особенно усиливаясь после физической нагрузки. Появляется учащенное ночное мочеиспускание (никтурия) и полиурия – увеличение количества суточной мочи до двух и более литров. Также появляются отеки на лице (вокруг глаз) — преимущественно по утрам.
Интермиттирующая стадия протекает с выраженной постоянной слабостью, сонливостью, апатией, головными болями, нечастой тошнотой и рвотой. Возможно появление симптомов фарингита, гастрита и колита.
Аппетит понижен, отмечается горечь и сухость во рту. На лице – выраженная отечность. Кожа – сухая, землисто-серая, нередко – кожный зуд. Подергивания мышц ног в покое, особенно, в ночное время (синдром беспокойных ног).
Артериальное давление часто повышено. В крови – анемия: снижение гемоглобина крови, носовые кровотечения, кровоизлияния на корже и слизистых. Также отмечается изогипостенурия – моча имеет низкую относительную плотность, не меняющуюся в течение дня. Это является следствием нарушения концентрационной способности почек.
Помимо этого, для интермиттирующей стадии характерны частые и протекающие тяжелее, сем обычно, ангины, респираторные заболевания. Со стороны сердечно-сосудистой системы – нарушение ритма, развитие сердечной недостаточности.

В конечной стадии слабость и сонливость – резко выражены, присутствуют рвота и зловонный понос, сухость кожи и слизистых, видны следы расчесов. Лицо, конечности и живот отечны. Аппетит практически отсутствует, отмечается резкое похудание и снижение температуры тела.
Значительный подъем артериального давления. Изо рта ощущается запах аммиака, от больного – запах мочи из-за выделения продуктов распада через кожу. Одышка, развитие пневмонии.
Возможно развитие аритмии, отека легких, сердечной недостаточности и энцефалопатии. В крови – резкое снижение гемоглобина и нарушение свертываемости: частые кровотечения и кровоизлияния. Развитие уремической комы. Количество мочи резко уменьшено вплоть до полной анурии.
Диагностика заболевания
Большую роль играет анамнез больного: специфические жалобы, длительность заболевания и наличие сопутствующей патологии.
Осмотр – землистость кожи, запах ацетона и мочи, повышенное АД, наличие отеков, кровоизлияния на коже.
Экскреторная урография, УЗИ почек и мочевого пузыря, МРТ, спиральная КТ забрюшинного пространства, ангиография, нефросцинтиграфия, хромоцистоскопия (внутривенно вводят вещество, окрашивающее мочу, затем делают цистоскопию). При тяжести диагностики – чрезкожная биопсия с последующей гистологией.

Исследование скорости клубочковой фильтрации – отмечается ее замедление с увеличением стадии.
Рентгенография легких, ЭКГ.
Лечение хронической почечной недостаточности
Если при острой почечной недостаточности, независимо от тяжести симптоматики, часто происходит полное выздоровление, то при ХПН возможно лишь некоторое улучшение: в начальных стадиях – на длительный промежуток времени, на поздних – только на короткий срок. Терминальные стадии, как правило, необратимы.
Лечение проводится двумя путями – консервативным и оперативным (удаление опухоли, трансплантация почки). Как правило, в условиях стационара.
Ограничение в рационе количества белка (0, 5 – 1 г на кг веса), поваренной соли (при тяжелом течении – бессолевая диета) и калия. Овощи и фрукты – без ограничения. Количество жидкости рассчитывается индивидуально.
Витамины и микроэлементы.
Солевые слабительные или клизмы для вымывания шлаков из кишечника, мочегонные. Промывание желудка и кишечника раствором соды.
Антиаритмические препараты при аритмии, средства, улучшающие коронарное кровообращение при сердечно-сосудистой патологии.
Гипотензивные средства при артериальной гипертензии.
Глюкокортикостероиды и цитостатики при гломерулонефрите и аутоиммунной патологии.
При сепсисе, пиелонефрите и других инфекционных заболеваниях – антибиотики и противовирусные препараты.
Внутривенно — раствор глюкозы, физраствор или переливание крови и кровезаменителей при выраженной анемии.
При интоксикации – очистка крови методом плазмафереза.
Анаболические гормоны для улучшения азотистого обмена и усиления синтеза белка.
Читайте также:


