Как лечить сустав шарко

Сахарный диабет несет с собой осложнения, захватывающие многие системы организма.
Стопа Шарко или диабетическая остеоартропатия (ОАП) – это тяжелое последствие сахарного диабета (СД), при котором гормональное заболевание вызвало разрушение части костно-мышечной системы конечности.
Причины заболевания

У больных с ОАП наблюдаются истончение и потеря прочности костей (остеопороз), разрастание или, наоборот, уничтожение костной ткани (гиперостоз и остеолиз).
Эти процессы приводят к переломам костей стопы, срастание протекает неправильно, что ведет к деформации. Костные патологии запускают перерождение и повреждения тканей. Появляются язвы.
Изначально считалось, что осложнение вызывают нейротравматические причины. Нарушения периферической нервной системы приводят к неправильному распределению нагрузки на кости стопы, результатом которых становятся деформирование и переломы отдельных костей.
Более поздние исследования показали значительное увеличение кровоснабжения в тканях ног. Итогом стал вывод – стопу Шарко вызывают только отдельные виды нейропатии с поражением одного вида нервных волокон, называемых миелиновые. Именно их изменения ведут к нарушению тонуса сосудов и ускорению движения крови.

К сосудистым патологиям при сахарном диабете присоединяются нарушения кальциевого обмена, выработки коллагена. Патологические изменения костей протекают почти безболезненно.
При этом, имея переломы, больной продолжает двигаться, усиливая разрушения скелета нижней части конечности. Воспаление тканей вызывает увеличение кровотока и ускорение развития остеоартропатии. При ОАП пораженными оказываются кости, суставы, мягкие ткани, периферические нервы и сосуды.
На регенерацию костной ткани большое влияние оказывает инсулин, выработка которого при СД нарушена. Деминерализация костей, при которой значительно уменьшается количество кальция, приводит к их повышенной ломкости.
Диабетическая остеоартропатия считается редким осложнением сахарного диабета, менее 1%. Некоторые медицинские источники называют другой показатель – до 55%. Это свидетельствует о сложности диагностики и неодинаковых критериях в постановке диагноза.
Можно сказать, что это осложнение встречается у пациентов, болеющих СД больше 15 лет и относящихся к своему заболеванию без должного внимания.
Важно: предсказать развитие стопы Шарко невозможно. Даже при выраженной нейропатии – осложнение развивается не всегда.
Признаки и проявления остеоартропатии

Начальные стадии осложнения больному незаметны. Нарушенные нервные окончания не дают сигнал в виде боли о переломах и деформациях костей.
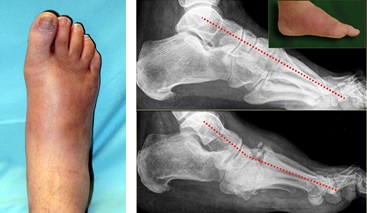
Признаки стопы Шарко становятся заметными (см. фото), когда произошли значительные деструктивные изменения конфигурации стопы и сустава и появились кожные проявления.
На поздних стадиях наблюдается изъязвление конечности, которое при инфицировании может закончиться гангреной.
Признаками развивающейся ОАП являются:
- отек и покраснение нижней части конечности, значительное отличие их по виду и размеру друг от друга;
- судороги в икроножных мышцах;
- трудности при ходьбе;
- онемение;
- повышение температуры стоп, на ощупь они горячее другой части конечности.
Эти симптомы могут не быть признаками ОАП, так как сахарный диабет сопровождается многими осложнениями. Диабетическая нейропатия, не осложненная стопой Шарко, приводит к похожим явлениям в конечностях.
Осложненные повышенным сахаром в крови они долго не проходят. Эти проблемы часто приводят к тому, что начальная стадия заболевания проходит незаметно.
Стадии заболевания

Болезнь имеет две формы – острую и хроническую. В острой стадии наблюдается значительный подъем температуры тела и гипертермия нижней части ноги, боль при ходьбе, выраженная отечность.
В хронической форме острые проявления уходят, развивается заметная деформация, стопа заворачивается вправо или влево, кости упираются в кожу подошвенной части, образуются язвы и поражения кожи.
Болезнь имеет 4 стадии, которые определяются по степени распространенности поражения:
Патологические процессы затрагивают и сустав. Происходит растяжение капсулы, нарушение связочного аппарата, развивается подвывих. У больного изменяется походка. Изменения, вызванные диабетической остеоартропатией, называют сустав Шарко.
Диагностика и лечение
Даже последняя стадия иногда принимается за флегмону, остеомиелит или другие поражения кожи и костей. Невысокая информативность рентгена на начальных стадиях приводит к потере времени и высокой вероятности инвалидности.
При диагностике ОАП необходимо исключить инфекционные заболевания костей – остеомиелит и заболевания с похожими симптомами поражения – ревматизм и другие.
- анализ крови на биохимию, на свертываемость и общий;
- анализ мочи общий и на функции почек;
- рентгенография;
- МРТ;
- сцинтиграфия.
Магниторезонансная томография и сцинтиграфия дают возможность выявить микротрещины, усиление кровотока и наличие воспалительного процесса в нижних конечностях. Это наиболее показательные исследования. Лейкоцитоз помогает исключить остеомиелит, так как при ОАП он не наблюдается.

Сцинтиграфия костей скелета
Результаты анализов часто не позволяют точно идентифицировать ОАП, так как патологический процесс может идти в любой части костной ткани.
Поэтому при несимметричности нижних конечностей и гипертермии одной из них, явной нейропатии, часто сразу назначают лечение, не имея точного диагноза.
Это позволяет вовремя приостановить разрушение костных тканей.
Информативным способом диагностики является сцинтиграфия с маркированными лейкоцитами. Наиболее точно диагностировать ОАП помогает биопсия кости.
Необходимой частью лечения является снятие нагрузки на стопу, которая и провоцирует разрушение скелета нижней конечности.
Необходим полный покой с поднятием ноги.
Свидетельством улучшения состояния станут:
- уменьшение отечности;
- понижение температуры тела и больной конечности;
- уменьшение воспаления.

Отсутствие нагрузки поможет костям встать на место. Если больной не сохраняет неподвижность, деформация продолжится. На первой стадии заболевания покой важнее медикаментозного лечения.
Когда состояние конечности улучшится, для ходьбы следует применять специальный ортез индивидуального изготовления.
Впоследствии достаточно будет носить ортопедическую обувь, которая позволит правильно распределять нагрузку на стопы.
Применяемые в некоторых странах фиксирующие повязки наши врачи не советуют. Они могут вызывать раздражение и повреждения и без того больной конечности.
Применяемые группы препаратов:
- Для улучшения обменных процессов в тканях. Остановить резорбцию костей помогают бисфосфонаты и кальцитонин. Бисфосфонаты предотвращают ломкость костей, являясь аналогами элементов костной ткани. Кальцитонин замедляет резорбцию кости и удерживает в ней кальций.
- Витамины группы B и альфа-липоевая кислота. Витаминные препараты замедляют дегенерацию костей, борются с остеопорозом.
- Витамин D3 и анаболические стероиды способствуют росту костной ткани.
- Препараты кальция.
- Диуретики и нестероидные противовоспалительные средства используют для уменьшения воспаления и отечности.
Оперативное вмешательство для лечения применяется нечасто. На ранних этапах операции не проводят. Имеется опасность вызвать усиление разрушения костной ткани добавлением травматической составляющей.
Возможно хирургическое лечение после затухания воспалительного процесса. Операции проводят для удаления и коррекции выступающих костей. Обычно они показаны, если из-за особенностей деформации не удается использовать ортопедическую обувь.
Кости удаляют, чтобы предотвратить образование ран на подошве, которые возникают из-за травмирующего воздействия. После операции необходимы полная неподвижность (не менее 3-х месяцев) и длительный реабилитационный период.
Видеоматериал о лечении диабетической стопы:
Профилактика
Небольшая распространенность осложнения делает неэффективной поголовный охват профилактическим приемом препаратов всех пациентов группы риска. Диабет имеет много осложнений с похожей симптоматикой.
Пациентам с СД нужно следить за состоянием конечностей. Снижение болевой чувствительности в ногах повышает опасность не заметить начало заболевания. Нельзя много ходить и переутомляться.
Необходимо носить удобную обувь, которая не создает дополнительную нагрузку на кости. Соблюдать режим питания.
Что такое стопа Шарко? В чем трудность диагностики диабетической остеоартропатии? Диабетическая остеоартропатия (ОАП, стопа Шарко, сустав Шарко) — редкое, но крайне тяжелое осложнение сахарного диабета, при неадекватном лечении приводящее к необратимо
Диабетическая остеоартропатия (ОАП, стопа Шарко, сустав Шарко) — редкое, но крайне тяжелое осложнение сахарного диабета, при неадекватном лечении приводящее к необратимой инвалидизации. Это осложнение можно назвать одной из самых загадочных форм синдрома диабетической стопы, так как предсказать развитие ОАП и выделить группы риска среди пациентов с сахарным диабетом крайне трудно. С этим осложнением диабета встречаются врачи разных специальностей — хирурги, эндокринологи, ортопеды, но далеко не всегда оно вовремя распознается.
Деструктивная остеоартропатия была описана в ХIХ веке французским неврологом Шарко [2], но не при сахарном диабете (в доинсулиновую эру поздние осложнения диабета практически не встречались), а при сифилитическом поражении проводящих путей спинного мозга (tаbеs dоrsаlis). Впоследствии было установлено, что подобные изменения суставов стоп также встречаются при различных заболеваниях, приводящих к нарушению иннервации нижних конечностей (сирингомиелии, диабетической полинейропатии и др.). В настоящее время наиболее частой формой остеоартропатии является диабетическая.
Распространенность данного осложнения среди больных сахарным диабетом составляет менее 1% [3], хотя в литературе встречаются данные о поражении костной ткани стоп у 0,1-55% больных [4]. Такая противоречивость сведений, очевидно, связана с различиями в методике обследования и разными критериями диагностики остеоартропатии.
В подавляющем большинстве случаев ОАП поражает кости и суставы стоп. В 1991 году была предложена классификация ОАП [3] в зависимости от локализации процесса (рис. 1). У 20-25% пациентов ОАП поражает обе стопы, но обычно не одновременно. Встречаются случаи ОАП с поражением других суставов: коленного и даже локтевого.
Остеоартропатия — это по сути поражение костной ткани в отличие от типичных форм остеопороза, имеющих исключительно локальный характер. Причиной такого поражения кости является нарушение иннервации нижних конечностей вследствие диабетической нейропатии.
Известно, что ОАП не развивается у пациентов с нарушениями кровоснабжения нижних конечностей. Это объясняется тем, что при ишемической и нейроишемической формах синдрома диабетической стопы невозможно аномальное усиление кровотока в костной ткани.
После манифестации ОАП процесс проходит четыре стадии [4].
 |
| Рисунок 2. |
Первая (острая) стадия характеризуется отеком стопы, умеренной гиперемией и местной гипертермией (рис. 2). Боли и лихорадка нехарактерны. Рентгенография может не выявлять деструктивных изменений (на этой стадии они представлены лишь микропереломами); обнаруживается остеопороз костей стоп.
 |
| Рисунок 3. |
Вторая (подострая): фрагментация костей и начало деформации стопы. В типичных случаях происходит уплощение свода стопы на пораженной стороне (рис. 3). Отек и воспалительные явления в этой стадии уменьшаются. Рентгенологически определяются фрагментации костных структур.
 |
| Рисунок 4. |
 |
| Рисунок 5а. |
 |
| Рисунок 5б. |
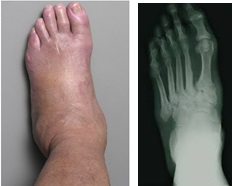
Четвертая (стадия осложнений): перегрузка отдельных участков деформированной стопы приводит к образованию язвенных дефектов (рис. 5); при их инфицировании возможно развитие флегмоны стопы, остеомиелита, гангрены.
 |
| Рисунок 6. |
ОАП диагностируется на основании клинической картины, анамнеза (небольшая травма, хирургическое вмешательство) и рентгенологических признаков, соответствующих той или иной стадии. Очень часто из-за недостаточной информированности врачей общей практики об ОАП это осложнение ошибочно диагностируется как лимфостаз, тромбофлебит, флегмона стопы и др.
Наиболее затруднен дифференциальный диагноз в острой стадии, когда несвоевременное начало адекватного лечения приводит к необратимой инвалидизации.
 |
| Рисунок 7. |
Дифференциальная диагностика ОАП в острой фазе включает два основных вопроса:
- Являются ли воспалительные изменения следствием поражения костных структур или их следует рассматривать как проявление другого заболевания (флегмоны стопы, острого тромбофлебита, подагрического артрита, ревматических поражений суставов и др.)?
- При наличии рентгенографических признаков деструкции кости имеет она неинфекционную (ОАП) или инфекционную (остеомиелит) природу?
Для решения первого вопроса необходимы данные рентгенографии стоп (хотя в острой фазе могут присутствовать лишь неспецифические изменения в виде остеопороза). Магнитно-резонансная томография и сцинтиграфия скелета стопы выявляют микропереломы, воспалительные изменения, усиление кровотока в пораженных костях.
Возможна оценка биохимических маркеров распада костной ткани (гидроксипролина, дезоксипиридинолина, фрагментов коллагена и др.). С аналогичной целью могут использоваться и маркеры перестройки костной ткани, отражающие активность остеобластов (то есть остеосинтеза), — костный изофермент щелочной фосфатазы и др. Но уровень этих веществ во многом зависит от активности процессов распада костной ткани в скелете в целом.
Очевидно, что изменения, характерные для других заболеваний: признаки острого тромбофлебита при УЗДГ венозной системы, типичная клиника подагрического артрита (с болевым синдромом и лихорадкой, соответствующей рентгенологической и биохимической картиной) и прочие — делают диагноз ОАП менее вероятным.
Для остальных случаев наиболее приемлемым на сегодняшний день алгоритмом диагностики ОАП в острой фазе можно считать следующий [9]:
При возникновении у больного сахарным диабетом одностороннего отека стопы (особенно при неповрежденной коже) следует обязательно исключить возможность ОАП. При подозрении на ОАП и при повышенном риске ее развития (длительное течение сахарного диабета, выраженная диабетическая нейропатия) целесообразнее назначить лечение сразу, чем через несколько месяцев наблюдать необратимую деформацию стопы.
В острой фазе цель лечения — остановка процессов остеолиза, предотвращение патологических переломов или их консолидация.
Наиболее частая ошибка — назначение вазоактивных препаратов. Эти средства показаны далеко не при всех формах синдрома диабетической стопы (только при ишемической и нейроишемической), а при ОАП способны усилить и без того избыточный кровоток в костной ткани.
Основой лечения ОАП в острой стадии является полная разгрузка конечности до исчезновения признаков воспаления (отека, локальной гипертермии). Адекватная разгрузка обеспечивает консолидацию костных отломков и более важна, чем медикаментозное лечение [3]. Если разгрузка не проводится, наиболее вероятны смещение костных отломков и развитие прогрессирующей деформации стопы, представленной на рис. 2-5. В первые дни и недели заболевания показан строгий постельный режим. В дальнейшем возможна ходьба, но только в специально изготовленном ортезе, переносящем значительную часть нагрузки со стопы на голень. Временная разгрузка в период изготовления ортеза может выполняться с помощью тутора, который отличается от ортеза стандартной формой (продается в готовом виде) и менее плотной фиксацией конечности.
После разрешения отека (обычно через 4 месяца) от ношения ортеза постепенно отказываются, а пациенту разрешают ходить в индивидуально изготовленной ортопедической обуви (рис. 7).
Стандартным методом разгрузки конечности при ОАП в большинстве зарубежных стран, особенно англоязычных (США, Великобритания, Австралия и др.), является применение фиксирующих повязок из полимерных материалов, по свойствам аналогичных гипсу (Тоtаl Соntасt Саst). Но даже при наличии высококвалифицированного персонала, проводящего эту процедуру, метод чреват развитием повреждений кожи (пролежней) под иммобилизирующей повязкой в 10% случаев.
В острой фазе ОАП применяются лекарственные препараты, влияющие на метаболизм костной ткани.
Тормозят процесс резорбции костной ткани бифосфонаты и кальцитонин.
Отечественный бифосфонат первого поколения ксидифон (этидронат) отличается доступной ценой. Назначается по 15-25 мл готового раствора натощак прерывистыми курсами (например, первые 10 дней каждого месяца), так как постоянный его прием создает риск остеомаляции. Современные бифосфонаты — фосамакс (алендронат) и другие — применяются в постоянном режиме и более эффективны. Доза фосамакса — 10,0 мг (одна таблетка) натощак ежедневно. Имеются сообщения о внутривенном применении бифосфонатов [бонефос (клодронат)] при ОАП.
Кальцитонин (миакальцик) применяется подкожно или внутримышечно по 100 МЕ один раз в день (обычно 1-2 недели), далее — в виде назального аэрозоля по 200 МЕ ежедневно.
Образование костной ткани стимулируют активные метаболиты витамина Д3 (альфа Д3-Тева и др.) и анаболические стероиды.
Альфа Д3-Тева применяется по 0,5-1 мкг/сут (2-4 капсулы) после еды. Альфа Д3-Тева способствует улучшению абсорбции кальция в кишечнике и активации процессов костного ремоделирования, обладает способностью подавлять повышенный уровень паратиреоидного гормона, усиливать нервно-мышечную проводимость, уменьшая проявления миопатии. Длительная терапия Альфа Д3-Тева способствует уменьшению болевого синдрома, повышению мышечной силы, координации движений, снижению риска падений и переломов костей. Частота побочных реакций на фоне длительной терапии Альфа Д3-Тева остается низкой.
Анаболические стероиды (ретаболил, неробол) назначают в виде инъекций один раз в неделю в течение 3-4 недель.
Препараты кальция самостоятельного действия на метаболизм костной ткани не оказывают, поскольку включение кальция в состав костной ткани регулируется соответствующими гормонами. Эти препараты применяются как вспомогательные для обеспечения достаточного потребления кальция при лечении патологии костной ткани (которое должно составлять с учетом всех пищевых продуктов 1000-1500 мг/сут). Наибольшей биодоступностью обладают лактат и карбонат кальция. Они входят в состав препаратов кальций-Сандоз форте, витрум-кальциум и кальций-Д3-Никомед, которые можно назначать по одной таблетке в день (около 500 мг элементарного кальция). Последний из названных препаратов содержит также витамин Д3, но в профилактических дозах, поэтому это средство следует рассматривать в первую очередь как источник кальция. Препараты кальция принимают во второй половине дня, так как именно в это время происходит их максимальное усвоение. Глюконат кальция (таблетки по 100 мг) стоит недорого, но отличается низкой биодоступностью, из-за чего необходимая суточная доза препарата составляет 10 таблеток.
Кальцитонин и бифосфонаты способны вызывать гипокальциемию, витамин Д3 и препараты кальция — повышать уровень кальция в крови. Поэтому необходимо определение уровня ионизированного кальция до начала лечения и ежемесячно на его фоне (в современных лабораториях этот показатель определяется в капиллярной крови). Обычно применяется комбинация какого-либо из ингибиторов резорбции, витамина Д3 и препаратов кальция. В зависимости от уровня ионизированного кальция дозы тех или иных препаратов увеличиваются или уменьшаются. Продолжительность лечения составляет 4-6 месяцев.
Вспомогательные средства (НПВС, эластичное бинтование конечности, иногда диуретики) применяются в целях устранения отека.
Рентгенотерапия пораженных суставов позволяет достаточно быстро купировать воспалительные явления. Однако, по данным ряда плацебо-контролируемых исследований, факт улучшения прогноза течения ОАП после рентгеновского облучения не подтвердился. Поэтому рентгенотерапию следует применять только в сочетании с адекватной разгрузкой конечности.
Оптимальным результатом лечения, начатого в острой фазе, является предотвращение переломов или консолидация отломков. О результатах лечения позволяют судить изменения клинической картины и контрольная рентгенография через 4-6 месяцев от манифестации заболевания.
После стихания воспалительных явлений сохраняется повышенный риск ОАП (в этой же или других зонах). Помимо общих профилактических мер (см. ниже) целесообразно носить ортопедическую обувь, уменьшающую нагрузку на суставы стопы (в первую очередь, предплюсны) при ходьбе.
В том случае, если процесс находится на второй или третьей стадии, основной целью лечения становится предотвращение осложнений ОАП. При наличии деформаций стопы необходима сложная ортопедическая обувь с внутренним рельефом, повторяющим аномальную форму стопы. Ригидная подошва с так называемым перекатом — приподнятой передней частью — препятствует дальнейшему смещению костных отломков при ходьбе. Постоянное ношение качественной ортопедической обуви предотвращает развитие трофических язв в местах повышенного давления. Попытки ортопедической коррекции деформаций при ОАП (супинаторы и т. п.) бесперспективны и чреваты быстрым развитием язв.
Предложен ряд методов оперативного вмешательства, направленных на коррекцию деформации стопы при ОАП (артродез, резекция костных структур, создающих повышенное давление на подошвенную поверхность и приводящих к образованию незаживающей язвы), но в России опыт их применения невелик. Несомненным условием использования этих методов является полное стихание воспалительного процесса и остеолиза (так как в противном случае оперативное вмешательство может способствовать появлению новых очагов деструкции). Вероятно, лечение препаратами, укрепляющими костную ткань, создает более благоприятные условия для проведения операции. Однако вопрос о показаниях к хирургическому лечению и его безопасности при ОАП по-прежнему остается спорным. Чаще всего показанием к такому лечению служит тяжелая деформация стопы, делающая невозможным изготовление адекватной ортопедической обуви. В любом случае после оперативного вмешательства необходимо обеспечить полную 3-месячную разгрузку пораженной конечности (постельный режим, далее — Total Contact Cast или его аналог) [3].
Вопрос о методах профилактики в группах риска окончательно не решен. Своевременное выявление остеопении в дистальных отделах конечностей позволило бы восстанавливать костную плотность с помощью соответствующих препаратов. Однако остеопороз скелета стоп при рентгенографии у больных диабетом встречается в десятки раз чаще, чем ОАП, в связи с чем группа пациентов, имеющих показания для профилактического лечения, становится неоправданно большой. Кроме того, недостаточно разработаны методы количественной оценки костной плотности (денситометрии) скелета стоп, без которых невозможно составить представление об изменениях плотности костной ткани на фоне лечения, а также выбрать наиболее эффективные препараты и т. п.
Заболевания
Операции и манипуляции
Истории пациентов
Стопа Шарко, так же известная как артропатия Шарко – синдром, часто встречаемый у больных со сниженной или утерянной чувствительностью в стопе. Он характеризуется переломами и вывихами костей предплюсны с формированием крайне нестабильной и не опороспособной стопы. Наиболее частой причиной снижения чувствительности (нейропатии) стопы является сахарный диабет, также споровождающийся повреждением мелких артерий, что только усугубляет течение заболевания. Другими причинами нейропатии могут быть поражения спинного мозга, поражения периферических нервов в следствие травмы, алкоголизм, сифилис, лепра, наследственные дегенеративные заболевания нервной системы. У диабетиков стопа Шарко развивается чаще всего после 10-20 лет с момента постановки диагноза. У диабетиков стопа Шарко развивается чаще всего после 10-20 лет с момента постановки диагноза. Jean Martin Charcot – французский терапевт, был первым, кто в 1868 году описал нейропатическую артропатию у пациента со спинной сухоткой – третичным сифилисом.
Стопа Шарко характеризуется переломами и вывихами костей предплюсны с формированием крайне нестабильной и не опороспособной стопы. Наиболее частой причиной снижения чувствительности (нейропатии) стопы является сахарный диабет, также споровождающийся повреждением мелких артерий, что только усугубляет течение заболевания. Другими причинами нейропатии могут быть поражения спинного мозга, поражения периферических нервов в следствие травмы, алкоголизм, сифилис, лепра, наследственные дегенеративные заболевания нервной системы.
Jean Martin Charcot – французский терапевт, был первым, кто в 1868 году описал нейропатическую артропатию у пациента со спинной сухоткой – третичным сифилисом.

В честь этого выдающегося врача и названа стопа Шарко(Charcot). В то время люди с диабетом не жили так долго, как сейчас, по этой причине стопа Шарко тогда встречалась в основном у людей страдающих третичным сифилисом, с поражением нервной системы. Только после появления инсулинотерапии продолжительность жизни диабетиков стала достаточно большой, чтобы успевала сформироваться нейропатия периферических нервов, приводящая к развитию стопы Шарко. Первый случай нейропатической артропатии Шарко описан у диабетика в 1930 году. С тех пор частота встречаемости стопы Шарко у диабетиков неуклонно росла вплоть до настоящего времени. Заболеваемость же сифилисом значительно снизилась после появления антибиотикотерапии, и сейчас встретить человека с артропатией Шарко из-за третичного сифилиса - казуистика.
Нейропатия и нарушение микроциркуляции формирующиеся у пациентов длительное время страдающих сахарным диабетом, лепрой, сифилосом, полиомиелитом, алкоголизмом, сирингомиелией предрасполагают к нарушению обмена веществ в тканях нижних конечностей, вызывают резорбцию костной ткани, снижают регенераторный потенциал. Также нейропатия приводит к тому что кости и связки более не могут адекватно воспринимать направление сил сжатия и растяжения которые в норме контролируют и регулируют их рост. Это приводит к повторяющимся микротравмам, переломам и вывихам. Стопа Шарко наиболее часто может включать в себя средний отдел стопы, более редко задний отдел стопы, голеностопный сустав, ещё реже пяточную кость и передний отдел стопы.
Существует три основные стадии стопы Шарко.
Первая стадия заклоючаетсая во фрагментации и деструкции костей среднего отдела стопы. В ряде случаев может произойти полный лизис костей среднего отдела стопы с абсолютно нестабильным передним отделом. Эта стадия сопровождается выраженным отёком, гиперемией вовлеченной области. По этой причине стопа Шарко часто дифференцируется с инфекцией и переломами. Из-за появившейся нестабильности стопа начинает деформироваться. Чаще всего формируется плосковальгусная деформация стопы. На этой стадии лечение направлено на максимальное снижение деструкции костной ткани и предупреждение грубой деформации. Первая стадия занимает от 6 до 12 месяцев.
Вторая стадия – подострая или стадия коалесценции. Во время этой фазы стопа Шарко характеризуется замедлением процессов деструкции. Отёк и гиперемия спадают, боли уменьшаются. Оставшиеся кости стремятся консолидироваться в один блок.
Третья стадия – хроническая или реконструкции\консолидации. Если деформация которая сформировалась во второй стадии не обеспечивает стабильности опоры при ходьбе рано или поздно адаптивные возможности исчерпываются. Отёк и гиперемия возвращаются, стопа продолжает деформироваться. На этой стадии часто присоединяется инфекция так как на стопе формируются совершенно иные, ненормальные точки опоры.
Часто стопа Шарко диагностируется через несколько недель или даже месяцев после начала симптоматики. Не редки случаи когда пациент обращается за помощью уже на второй или третьей стадии заболевания. Время обращения далеко не всегда влияет на результат так как степень резорбции костной ткани и нестабильности не контролируется лечением.
Стадия 0 (начало заболевания)
Стадия 1 (деструкции)
Стадия 2 (коалесценции)
Стадия 3 (ремоделирования)
Нормальные рентгенограммы, на МРТ виден отёк костного мозга и стрессовые переломы
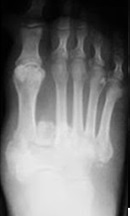
На рентгенограммах видно субхондральную фрагментацию костей, подвывихи, вывихи, стрессовые переломы, деформацию, формирование периартикулярного дебриса.
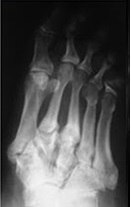
На рентгенограммах видно формирование костной мозоли, остеосклероз, сращение костных фрагментов и деформацию.
Края костных фрагментов закругляются, становятся более гладкими, плотность костной ткани снижается, приводя к коллапсу суставов и формированию фиброзного анкилоза и усугублению деформации.
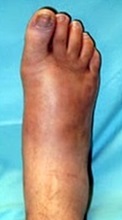
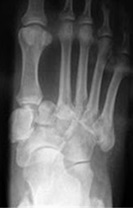
Гиперемия, отёк, отсутствие деформации.
Гиперемия и отёк усиливается, появляется боль и деформация.
Прогрессирование деформации и нестабильности, уменьшение отёка и гиперемии.
Дальнейшее прогрессирование деформаци, уменьшение нестабильности, с формированием тугоподвижной сильно деформированной стопы.
Важно не допустить формирования значительной деформации которую будет сложно устранить во второй фазе заболевания. Первые рентгенограммы могут быть нормальными, но в течение нескольких недель формируется грубо выраженный остеопороз и начинается рассасывание костей, чаще всего среднего отдела стопы, что хорошо видно на динамических рентгенограммах.
После установки правильного диагноза (чаще всего в первой фазе заболевания) лечение сначала направлено на контроль боли, отёка и гиперемии. Вторым важным аспектом является поддержка и стабилизация стопы для предотвращения деформации. Одним из наиболее эффективных видов лечения на этой стадии является полноконтактный гипс.
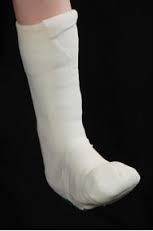
Гипс накладывается на всю стопу полностью с закрытием пальцев чтобы предотвратить их травматизацию и попадание внутрь посторонних объектов. Вначале потребуется менять гипс регулярно по мере спадения отёка, каждые 4-7 дней, после полного спадения отёка можно увеличить срок между перегипсовками до 2-4 недель. Ношение гипсовой повязки может потребоваться на протяжении всей первой фазы заболевания, то есть 6-12 месяцев. Для пациента это довольно сложный в психологическом плане период, так как требуются постоянные визиты к врачу, но необходимо объяснить ему что по другому с этой проблемой не справиться. После окончания первой фазы если стопа стабилизировалась в удовлетворительном положении изготавливается ортопедическая обувь и индивидуальные ортопедические стельки, также может быть показано ношение полужёсткого ортеза для стабилизации голеностопного сустава.
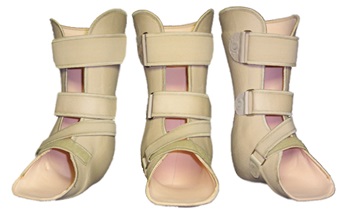
В случае если деформация всё же сильно выражена, или присутствует выраженная нестабильность – показано оперативное лечение. Наиболее часто применяются остеотомии с артродезом.
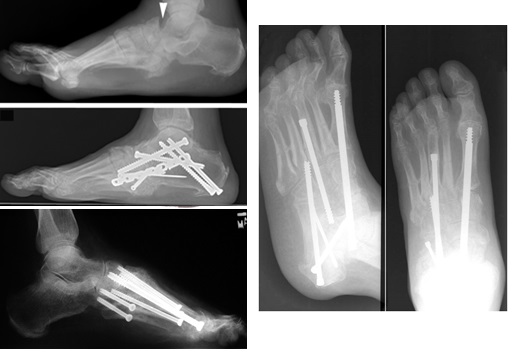
В случае если вы имеете дело со стопой Шарко лучше использовать более мощные и надежные фиксаторы, так как порозная кость дает плохую опору и миграция металлофиксаторов не редкость. Предпочтительно оперировать во второй фазе заболевания когда риск несращения и формирования ложного сустава ниже, но иногда приходиться оперировать и на первой и третьей фазах болезни.
После оперативного лечения также требуются ортопедическая обувь и индивидуальные ортопедические стельки. Необходимо регулярно посещать врача, так как рецидивы заболевания не редкость.
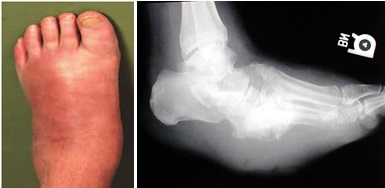
В тяжёлых случаях происходит полный лизис костей среднего отдела стопы, стопа принимает бобовидную форму, и в средней части подошвы формируется язва.
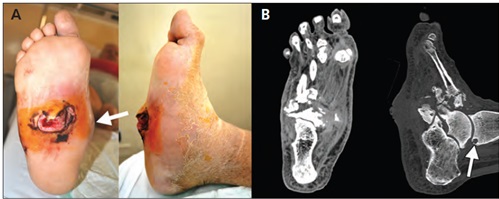
Нагноение язв, глубокая инфекция и остеомиелит часто приводят к необходимости ампутации у не леченных больных.
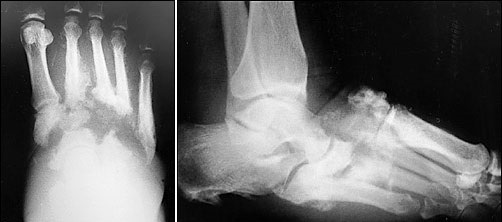
Почему диагноз стопа Шарко часто ставится через несколько недель\месяцев от начала заболевания?
- Первые признаки стопы Шарко это отёк и покраснение, также характерны для других более частых заболеваний таких как инфекция и ревматологическая артропатия, подагрическая артропатия. По этой причине врач общей практики наиболее вероятно заподозрит именно их. Многие пациенты не испытывают сильной боли на начальных этапах заболевания и поздно обращаются к врачу. Часть пациентов наоборот уже испытывали боль ещё до появления других симптомов из-за нейропатии, и не замечают других изменений.
Насколько поздняя диагностика ухудшает прогноз?
- Только в случае если у пациента рано развивается нестабильность на фоне обширного рассасывания костной ткани. В ряде случаев нестабильность развивается и в случае оптимального консервативного лечения. Но не диагностированная и не леченная стопа Шарко с высокой вероятностью приводит к инвалидизации и утрате опороспособности конечности.

Никифоров Дмитрий Александрович
Специалист по хирургии стопы и голеностопного сустава.
Читайте также:


