Как лечить контрактуры суставов пальцев

Что может быть привычнее, чем здоровая кисть руки? Но порой она теряет подвижность, пальцы плохо сгибаются, болят суставы, появляются странные мозоли. Все эти неприятности могут говорить об одном: рука поражена болезнью Дюпюитрена.
Что такое контрактура Дюпюитрена и возможно ли лечение?
Что представляет собой болезнь Дюпюитрена
При синдроме Дюпюитрена контрактура возникает из-за фиброзного перерождения ладонного апоневроза — широкой сухожильной пластины из плотных коллагеновых и эластических волокон. Как правило, болезнью поражается безымянный палец, средний и мизинец.

Пальцы прочно сгибаются к ладони, и чтобы их распрямить, назначают различные процедуры. К сожалению, это не решает проблему: рано или поздно болезнь возвращается и поражает новые участки.
Кроме того, человек с синдромом Дюпюитрена теряет способность к мелкой моторике, в редких случаях патология сопровождается неприятными ощущениями и зудом. Но чаще всего процесс протекает безболезненно и поражает мужчин в возрасте старше 40 лет, гораздо реже — женщин.
По мнению многих специалистов, синдром контрактуры Дюпюитрена является наследственным и зависит от наличия особого гена. Однако, если ваш родственник страдает от болезни, еще не приговор вам: многие носители ладонного фиброматоза (другое название недуга) за всю жизнь так с ним и не сталкиваются.
Виды контрактуры Дюпюитрена
По месту поражения фиброматоз Дюпюитрена бывает:
- ладонный;
- пальцевый;
- смешанный.
Часто пациенты жалуются на чувство скованности, усталости кисти руки, воронкообразную деформацию, а также на наличие плотного рубца, иногда спаянного с кожей.
По характеру развития синдром может быть:
- Первичным. Протекает в течение 10 лет у человека старше 50.
- Вторичный. Полностью проявляется за 3–5 лет, возраст больного составляет примерно 45.
- Смешанный. Прогрессирует за полтора года, пациент обычно не старше 35 лет.
- Злокачественная форма. Контрактура Дюпюитрена может возникнуть у детей с ярко выраженной наследственностью и развивается очень быстро. Поражается весь апоневроз, сопровождается заболеванием подошвенного апоневроза и апоневроза полового члена.
Причины возникновения контрактуры Дюпюитрена

В современной медицине к этому добавился целый список возможных причин:
- сопутствующие заболевания, такие как сахарный диабет, эпилепсия и т.д;
- возрастные изменения в структуре тканей — если в 40 лет от контрактуры Дюпюитрена ладоней страдают чаще мужчины, то к 80 годам и женщин, и мужчин с этим недугом наблюдается поровну;
- вредные привычки: такие как алкоголизм или курение;
- половая принадлежность;
- вид занятости — если работа связана с большими нагрузками на кисть руки, вероятность синдрома возрастает;
- травма кисти руки;
- шейный остеохондроз;
- атеросклероз;
- ожирение;
- снижение мужских половых гормонов.
Все это, по мнению ортопедов, может спровоцировать заболевания у носителя гена. Кроме того важно заметить, что с этой проблемой пока сталкивались только северные народы европеоидной расы, у остальных национальностей ничего подобного до сих пор замечено не было.
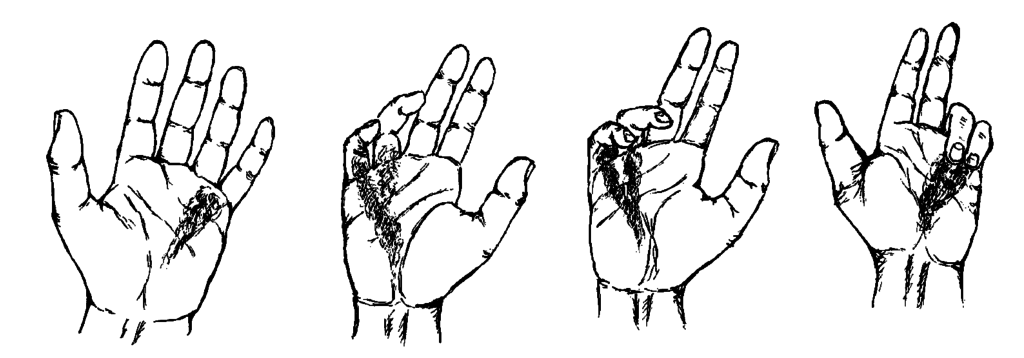
Стадии контрактуры Дюпюитрена
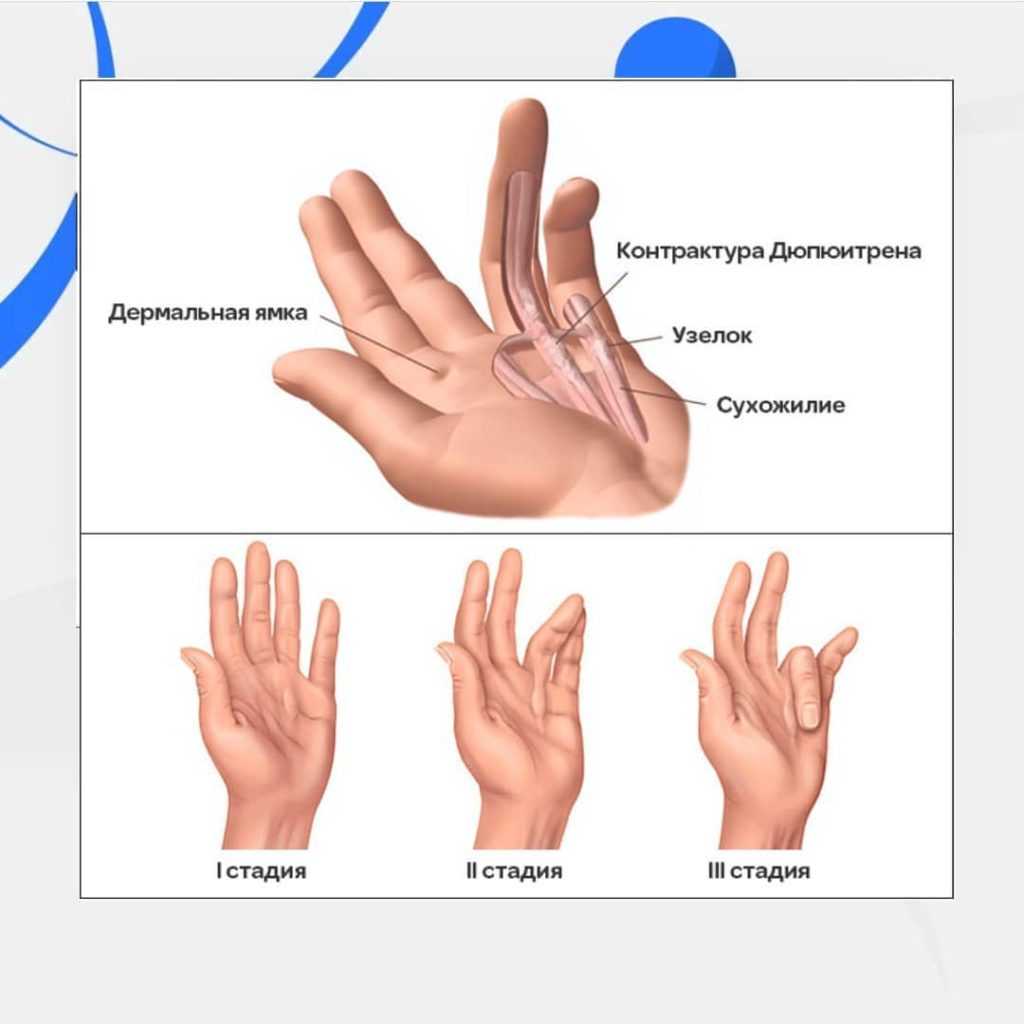
Как и любая другая болезнь, ладонный фасциальный фиброматоз Дюпюитрена протекает в несколько этапов:
- На месте одного из сухожилий появляется небольшой узелок, который люди склонны считать мозолью. Он никак не беспокоит и суставы пока сохраняют прежнюю подвижность.
- Узелок перерастает в рубцовый тяж и переходит на проксимальную пальцевую фалангу. Кожа в области рубцового тяжа огрубевает и краснеет, палец сгибается под углом 30 градусов и теряет подвижность.
- Болезнь поднимается на весь палец, кожа на нем становится сморщенной и складчатой, а сам палец сгибается на 90 градусов, наблюдается контрактура всей кисти. На этой стадии уже возможно сращение поверхностей сустава, другими словами — анкилоз.
- Поражаются соседние пальцы, иногда вся ладонь. Часто они срастаются в единый большой рубец, причем первый пораженный палец находится под углом в 90 градусов, а остальные — сильно деформированы. Ладонь может быть вывихнута, пациент чувствует ноющую боль в деформированных местах.
До последней стадии неприятных ощущений не наблюдается, и редко когда болезнь прогрессирует так далеко. На первых этапах ее можно выявить только визуально, поэтому диагностировать проблему возможно лишь при внимательном отношении человека к здоровью.
Как лечить контрактуру Дюпюитрена
Прежде чем приниматься за лечение, убедитесь, что у вас есть эта проблема. Ее можно обнаружить как в кабинете врача, так и самостоятельно: положите руку на ровную горизонтальную поверхность, например, на стол, ладонью вниз. Если между пальцами и столом наблюдается дугообразный зазор — возможна 2 стадия, зазор похож на шалаш — 3 стадия, между пальцем и столом нет пространства — значит заболевания у вас нет.

Диагноз ставит врач-ортопед на основании жалоб пациента и зрительной оценки кисти руки. Также он может назначить обследование рентгенографией.
Само лечение направлено на снижение рубцовой стадии и зависит от степени прогрессирования болезни. Так, на первом этапе еще возможно избежать операции, а вот на втором, скорее всего, она будет нужна. На последующих стадиях хирургическое вмешательство обязательно.
В зависимости от степени контрактуры Дюпюитрена лечение может быть консервативным и оперативным.
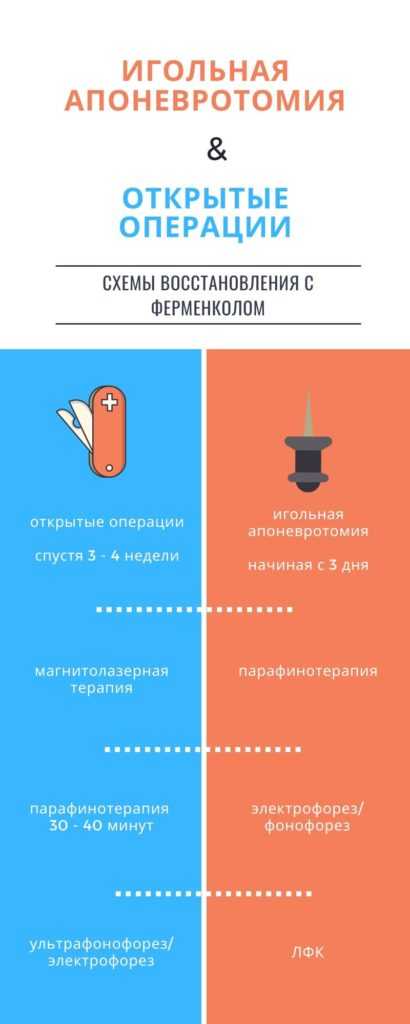
Оперативное лечение применяется начиная от второй стадии контрактуры Дюпюитрена и предполагает хирургическое вмешательство. Может проводиться несколькими методами:
- игольчатая апоневротомия с липофилингом;
- рассечение тяжей через кожу, иначе игольчатая чрескожная апоневротомия;
- рассечение рубцовых тяжей, или открытая апоневротомия;
- удаление рубцового тяжа в пределах здоровых тканей, медицинский термин — открытая апоневрэктомия.
Метод открытой апоневрэктомии применяется достаточно широко: она считается надежным способом вылечить контрактуру Дюпюитрена на руках.
Консервативное лечение контрактуры Дюпюитрена является лишь подготовкой к оперативному и включает в себя:
- тщательную обработку, то есть мытье рук со щеткой;
- смягчение и увлажнение кожи кремом;
- местные инъекции с комплексом витаминов и кортикостероидов;
- фонофорез с гидрокортизоном.
Ранние стадии еще можно вылечить с помощью физиотерапии с Ферменколом, главное — вовремя увидеть проблему и правильно подобрать для нее препарат. Подробнее об этом рассказывает опытный хирург А.В. Жигало в своем интервью.
Восстановление после операции
В зависимости от того, какое вмешательство было произведено, выбираются восстанавливающие процедуры и лечебные комплексы.
После хирургического вмешательства на кисти наблюдается уплотнение ладонных поверхностей, отек тканей и ограниченная подвижность суставов.
Спустя 3–4 недели после операции можно следовать схеме:
- магнитолазерная терапия;
- парафин в течение 30–40 минут;
- на горячую кисть руки применяется либо ультрафонофорез (рекомендуется использовать с гелем Ферменкол, о нем информация ниже), или электрофорез с раствором Ферменкол.
Для магнитолазерной терапии применяется сканирующий метод воздействия на ладонь, прибор движется со скоростью 0,5-1 см/с, продолжительность процедуры 5 минут.
Парафино- и физиотерапия (к ней относятся ультрафонофорез и электрофорез) проводятся по стандартным методикам. Длительность курса варьируется от 10 до 15 процедур, можно восстановиться после операции контрактуры Дюпюитрена в домашних условиях — для этого достаточно приобрести аппарат Ретон для фонофореза или же Элфор для электрофореза.
Пройдя лечение, можно вернуться к привычной жизни на следующий день, а к тяжелым физическим нагрузкам — через неделю. Однако для закрепления результата рекомендуется физиотерапия, начиная с 3 дня.
Если лечение производилось на 3–4 стадиях контрактуры, то возможны последствия, такие как:
- усугубление тугоподвижности суставов за счет антрогенных контрактур;
- потеря эластичности;
- сморщивание кожных покровов;
- слабость мышц из-за длительного порочного положения пальцев.
Чтобы уменьшить эти недостатки, кистевой хирург А.В. Жигало рекомендует использовать парафинотерапию вместе с фонофорезом или электрофорезом в сочетании с продукцией Ферменкол, а также ЛФК (лечебная физкультура).
Ферменкол — преимущества при лечении синдрома Дюпюитрена

Продукция Ферменкол, будь то раствор для электрофореза или же гель для фонофореза и местных аппликаций, содержит комплекс из 9 ферментов коллагеназы — вещества, отвечающего за уровень коллагена в тканях. Коллагеназа действует выборочно: разрушает избыточные волокна коллагена, не затрагивая здоровые клетки кожи. Ферменкол – современное ферментное средство, которое помогает эффективно устранить последствия контрактуры Дюпюитрена и вернуть кисти дееспособность.
Благодаря этому рубцы после операции исчезают быстрее, а общее состояние кисти руки заметно улучшается — кожный покров становится более гибким, суставы эластичнее, в клетки проникают питательные вещества и нормализуется гидратация рубцовой ткани.
Очень важно не запускать болезнь, откладывая ее на потом, ведь избавиться от контрактуры Дюпюитрена легче всего на начальной стадии. Чтобы получить бесплатную консультацию у ведущего специалиста, оставьте ваш вопрос с описанием и фото проблемы — с вами свяжутся в ближайшие несколько дней.
Контрактура сустава – это такое состояние, при котором уменьшается подвижность сочленения, что ведет к стойкому ограничению функции конечности. Контрактура пальцев рук может возникать по многим причинам и проявляться в разной форме, от этого зависит тактика лечения. Рассмотрим наиболее распространенные виды контрактур и способы их коррекции.

Виды контрактур
Классификация контрактур затрагивает сразу несколько аспектов. Выделяют 2 основных типа контрактур в суставах пальцев рук, которые в свою очередь делятся на несколько подтипов:
- Пассивные – возникают на фоне повреждения самого сустава или окружающих его тканей.
- Артрогенные, связанные с изменениями в суставе, наблюдаются при артритах, остеоартрозе;
- Дерматогенные возникают при стягивании кожи над суставом вследствие ожога или обширного нагноения;
- Десмогенные вызваны рубцами в соединительной ткани;
- Тендогенные спровоцированы укорочением сухожилий пальцев руки;
- Миогенные контрактуры характерны для патологии мышц, окружающих сустав;
- Иммобилизационные появляются после длительной фиксации руки в вынужденном положении;
- Ишемические формируются вследствие продолжительного снижения кровотока в кисти, например, на фоне перелома.
- Активные – неврогенные контрактуры, появляющиеся при патологии центральной и периферической нервной системы. При этом изменяется тонус мышц-сгибателей или разгибателей, пальцы приобретают вынужденное положение.
- Центральные наблюдаются у больных с инсультом, черепно-мозговой травмой, энцефалитом, ДЦП.
- Периферические имеют место при механическом повреждении нерва, его воспалении или при выраженном болевом синдроме, ограничивающем подвижность пальцев.
К активным контрактурам примыкают истерические, при которых структура нервной ткани не изменяется, но за счет психических расстройств формируется патологическое стойкое сокращение определенных мышечных групп.
По форме контрактуры бывают сгибательными, при которых затруднено тыльное разгибание пальцев, и разгибательными, когда пальцы находятся в выпрямленном состоянии, а согнуть их полностью не удается.
Несколько реже в кисти встречаются отводящие контрактуры, когда пальцы сложно соединить с соседними, и приводящие, при которых затруднено отведение.
Контрактуры могут быть функционально выгодными или невыгодными. В первом случае функция кисти в целом не страдает, во втором – затрудняются повседневная и профессиональная деятельность.

Причины
Чаще всего контрактуры развиваются при следующих состояниях:
- Последствия суставных травм;
- Дегенеративные и воспалительные болезни опорно-двигательного аппарата;
- Заболевания головного и спинного мозга;
- Повреждение или другая патология периферического нерва;
- Массивная кровопотеря из артерий руки;
- Обширные ожоги кисти;
- Последствия гнойного процесса в мягких тканях кисти;
- Врожденные аномалии развития;
- Продолжительное ношение гипса или других фиксирующих структур.
Не всегда удается точно установить причину контрактуры или ее связь с конкретным заболеванием. Например, причины контрактуры Дюпюитрена, при которой безымянный палец и мизинец подтягиваются к ладони, до сих пор не установлены. Хотя известно, что ведущую роль в данном случае играет наследственный фактор.
Симптомы
Симптомы и диагностика болезни зависят от ее причины и формы. Самые частые признаки:
- Затруднение при движении пальцами;
- Появление боли при попытке пошевелить пальцем;
- Стянутость кожи над пораженным участком;
- Наличие патологических образований под кожей в проекции поврежденного болезнью сочленения или рядом с ним;
- Атрофия мышц кисти;
- Нарушение кистевого захвата, утрата некоторых бытовых и профессиональных навыков.
Появление этих симптомов – серьезный повод для визита к врачу. В зависимости от вызвавшей их причины лечением контрактур занимаются травматологи-ортопеды, неврологи, ревматологи, хирурги, психиатры.
Диагностика
На приеме врач осматривает поврежденную руку:
- Отмечает наличие объемных образований;
- Оценивает состояние кожных покровов;
- Пальпирует пальцы и ладонь для выявления зон болезненности и оценки чувствительности;
- Определяет степень сгибания, разгибания, отведения и приведения пальцев;
- Оценивает объем активных и пассивных движений в кисти.
Обязательно проинформируйте доктора о предшествующих травмах, операциях, суставных и неврологических болезнях. Постарайтесь вспомнить, наблюдались ли подобные изменения у кровных родственников.
Для уточнения диагноза могут быть назначены следующие процедуры:
- Рентгенография, МРТ или КТ сустава;
- ЭМГ – электромиография верхних конечностей;
- МРТ или МСКТ головного мозга;
- Общий и биохимический анализ крови (определение ревматоидного фактора, С-реактивного белка и др.).
Видео 1 — Контрактура Дюпюитрена. Симптомы. Диагностика. Лечение
Лечение
Проводится консервативное или хирургическое лечение контрактур. Лечение без операции возможно при незначительной выраженности и небольшой давности патологического процесса. В этом случае назначают ЛФК, физиотерапию, гормонотерапию, скелетное вытяжение, лечебно-медикаментозные блокады.
При неэффективности перечисленных мероприятий прибегают к хирургическому лечению контрактуры. Учитывая причину болезни, выполняют иссечение рубца, рассечение соединительнотканной прослойки – апоневроза, суставной капсулы или сухожилия, пластику сустава. В запущенных случаях остается только вариант артродеза – замыкания сустава в более удобном для человека положении. При этом подвижность полностью утрачивается, но многие навыки удается сохранить.
К оперативному лечению прибегают только в крайнем случае, поскольку функция кисти после открытых операций восстанавливается лишь через несколько месяцев, а риск развития рецидива остается высоким.
Лечебная гимнастика – метод консервативной терапии, разработанный для восстановления подвижности пальцев кисти и замедления прогрессирования болезни. Предлагаем вам наиболее эффективные упражнения для снятия мышечного напряжения и растяжения ладонного апоневроза. Повторять их следует несколько (не менее двух) раз в день по 10 раз каждое.
Перечисленные упражнения выполняются не только больной, но и здоровой кистью. Для повышения эластичности кожи перед занятием ее смазывают смягчающим кремом.
Более эффективным для лечения недуга считается использование не обычных косметических кремов, а специальных мазей и гелей с фибринолитиками – веществами, разрыхляющими соединительную ткань.
Видео 2 — Цигун. Комплекс упражнений для суставов рук
Профилактика
Помните, что операции и осложнений можно избежать, если заниматься профилактикой контрактур.
- Не запускайте болезни суставов и окружающих тканей, своевременно обращайтесь к врачу.
- Если в силу профессиональной деятельности приходится нагружать кисть, то в перерывах делайте упражнения на расслабление и массаж.
- Не пренебрегайте ЛФК после травм или инсультов.
- Регулярно пользуйтесь питательными кремами.
- Исключите вредные привычки: чрезмерное употребление спиртных напитков, табакокурение.
- В свободное время занимайтесь полезным хобби, развивающим мелкую моторику: вышивание, бисероплетение, лепка из глины, сборка моделей из мелких деталей.
Лечебная гимнастика – основной способ лечения и профилактики при контрактуре Дюпюитрена, а также при контрактурах вследствие инсульта или травмы сустава. Особенно важны систематичность и регулярность занятий, чтобы возвращение пальцам нормальной подвижности происходило постепенно.
Этиология и патогенез
Все контрактуры могут быть разделены на первичные и вторичные.
Первичные контрактуры ПФС возникают вследствие непосредственного (первичного) повреждения тканей, образующих сустав. По своему происхождению они могут быть артрогенными (после внутрисуставных переломов) и десмогенными (после повреждения связок и капсулы сустава) (схема 27.10.1).
Развивающиеся после травмы процессы рубцевания капсулы сустава и(или) образование рубцов между суставными поверхностями блокируют движения основной фаланги. В последующем к этому могут присоединяться и вторичные изменения неповрежденных отделов капсулы сустава, и их сморщивание вследствие длительного ограничения функции.
Первичные контрактуры отличаются тем, что, во-первых, они быстро формируются (в течение первых 4—6 нед после травмы). Во-вторых, первичные контрактуры с трудом поддаются лечению. Чем более выражены повреждения элементов ПФС, тем хуже прогноз для функции.
Вторичные контрактуры развиваются после травмы тканей, расположенных за пределами ПФС, когда повреждаются сухожилия, мышцы, нервы или кожный покров, а сам сустав остается интактным (схема 27.10.2).
В результате травмы и(или) операции наступает внесуставная блокада кинематической цепи с фиксацией основных фаланг в определенном положении и ограничением сектора движений.
Важно отметить, что на данном этапе контрактура носит ложный характер, так как все элементы ПФС остаются нормальными, а после устранения внесуставных причин движения в суставе сразу восстанавливаются в полном объеме.
Однако при длительном существовании ложной контрактуры в капсуле ПФС постепенно развиваются вторичные дегенеративно-дистрофические изменения, в результате которых ее расслабленные отделы сокращаются, ограничивая объем пассивных движений в суставе. Возникает относительно стойкое ограничение движений в ПФС, которое уже не устраняется в полной мере после ликвидации вызвавших его внесуставных причин. Эта контрактура может быть названа истинной и требует специального лечения, предполагающего непосредственное воздействие на суставные структуры.
Важно отметить, что, в отличие от первичных контрактур, вторичные контрактуры развиваются более медленно, иногда в течение многих месяцев и даже лет.
С практической точки зрения, процесс развития истинной контрактуры можно условно разделить на два периода: нестойких и стойких контрактур. Нестойкие контрактуры отличаются тем, что при соответствующих усилиях (например, после сеанса механотерапии в сочетании с тепловым воздействием) объем движений в суставе восстанавливается, но затем вновь ограничивается. В этих случаях консервативное лечение достаточно быстро дает хороший и стабильный результат.
При стойких контрактурах консервативное лечение также способно в некоторой степени увеличить объем движений, но далеко не всегда. В большинстве случаев шансы на значительное улучшение функции дает лишь оперативное лечение.
Скорость развития вторичных контрактур значительно возрастает, когда в посттравматическом периоде развивается нейродистрофический синдром с трофоневротическими изменениями тканей в виде отека, цианоза, нарушений чувствительности и болей.
В зависимости от сектора ограничения движений контрактуры бывают сгибательными (когда проксимальная фаланга фиксирована в положении сгибания и поэтому сектор разгибания ограничен), разгибательными (когда основная фаланга находится в положении разгибания, а сектор сгибания ограничен) и комбинированными. Наибольшие утраты функции пальца возникают при разгибательных контрактурах, так как в этом случае страдает наиболее важный (сгибательный) сектор движений (рис. 27.10.1).
Чаще всего встречаются разгибательные контрактуры, так как именно в этом положении неопытные хирурги фиксируют кисть при травмах и после операций. Частое развитие именно разгибательных контрактур определяется особенностями анатомического строения ПФС, среди которых наиболее важными являются расслабление коллатеральных связок при экстензии и их натяжение при флексии. Длительное пребывание ПФС в положении полного разгибания в суставе приводит к стойкому укорочению связок, поэтому при попытке вывести пальцы в положение сгибания потерявшие эластичность связки препятствуют сгибанию основных фаланг.
Важно отметить, что при длительно существующей разгибательной контрактуре происходит укорочение не только расслабленных тыльных отделов капсулы и коллатеральных связок, но и кожи, покрывающей тыльную поверхность сустава. Ее эластичность резко снижается, поэтому при сгибании основных фаланг кожа натягивается, ее участок над головкой теряет кровоснабжение и может омертветь при длительном сохранении данного положения. Все это принимается во внимание при выборе метода лечения.
Выбор метода лечения контрактур
Выбор метода лечения зависит от вида контрактуры и степени ее выраженности (схема 27.10.3).
Первичные артрогенные контрактуры. При травме суставных поверхностей и образовании между ними рубцовых спаек прогноз для функции плохой, так как даже растянутые в результате лечения рубцы вновь сокращаются и движения в суставе вновь ограничиваются. Вот почему артропластика — операция моделирования суставных поверхностей с удалением хрящевой и костной тканей,— как правило, не дает хорошего результата.
Эндопротезирование суставов также не получило широкого распространения из-за отсутствия достаточно надежных по конструкции протезов, а также наличия в подавляющем большинстве случаев сопутствующего поражения околосуставных тканей и капсулярного аппарата.
Трансплантация кровоснабжаемых мелких суставов со стопы возможна, в том числе с включением в комплекс тканей сухожильного аппарата. Однако необходимость реваскуляризации трансплантата путем наложения микрососудистых анастомозов делает эту операцию сложной и дорогостоящей. К тому же практика показала, что эти вмешательства позволяют получить лишь весьма ограниченный объем активных движений в пересаженном суставе. Это делает показания к данному методу лечения весьма относительными.
В общем итоге в клинической практике хирурги нередко вынуждены стабилизировать пальцы путем артродезирования суставов.
Первичные десмогенные контрактуры.
Принципиально иная ситуация возникает в тех случаях, когда суставные поверхности сохранены, а ограничение подвижности связано с повреждением и рубцовыми изменениями капсулы и коллатеральных связок ПФС.
В зависимости от выраженности контрактуры хирург делает выбор между консервативной программой и комплексным хирургическим лечением.
Вторичные контрактуры. Особый патогенез вторичных контрактур определяет и дифференцированный подход к выбору оптимального ря каждого пациента метода лечения.
При ложных вторичных контрактурах, когда движения в ПФС ограничены из-за внесуставных причин, устранение последних позволяет восстановить движения в полном объеме.
При истинных нестойких контрактурах, когда уже имеются невыраженные вторичные изменения капсулы сустава, помимо устранения внесуставных причин ограничения движений, необходим достаточно продолжительный курс консервативного лечения. Он обычно включает разработку активных и пассивных движений пальцев, тепловые и другие физиотерапевтические процедуры.
Однако при стойких истинных контрактурах этого недостаточно. В большинстве случаев необходимый эффект может быть достигнут лишь при использовании комплексного хирургического лечения.
Основные принципы и схемы лечения первичных десмогенных и вторичных контрактур пястно-фаланговых суставов
Принцип 1. Разработка индивидуальных программ для каждого пациента. Эти программы должны базироваться на всесторонней оценке исходной клинической ситуации и возможности использования современных методов лечения.
Принцип 2. Устранение внесуставных (исходных) причин возникновения вторичных контрактур. Внесуставные причины развития контрактур ПФС чаще всего имеют теногенный, дерматогенный или миогенный характер. Нередко все три причины сочетаются и в целом устранение внесуставных причин ограничения движений пальцев может потребовать от хирурга выполнения самых разнообразных операций.
При теногенных разгибательных контрактурах ПФС сухожилие разгибателя фиксировано к окружающим тканям на более проксимальном уровне. В результате этого объем сгибания пальца резко уменьшается (рис. 27.10.2).
Причина возникновения контрактуры может быть устранена путем различных операций. Наиболее простым вмешательством является тендолиз сухожилия разгибателя, который показан при довольно ограниченной зоне фиброза окружающих сухожилие тканей и при удовлетворительном состоянии последних.
В более сложной ситуации тендолиз может дополняться изоляцией поверхности сухожилия полимерной пленкой. При последствиях тяжелых травм кисти с распространенным фиброзом мягких тканей, а также при повреждении сухожилий разгибателей в пределах синовиальных каналов удовлетворительный результат операции часто может быть достигнут только в том случае, если освобожденное от рубцов сухожилие (или сухожильный трансплантат) будет окружено хорошо кровоснабжаемыми тканями. Их пересадка (несвободная или свободная) может быть наиболее сложным элементом хирургического лечения пациента.
Причиной возникновения теногенных сгибательных контрактур в ПФС является фиксация сухожилий сгибателей (или их поврежденных концов) к стенкам костно-фиброзных каналов. В этом случае тяга сухожилий разгибателей позволяет разогнуть проксимальную фалангу лишь в определенных пределах (рис. 27.10.3).
Для устранения причины блокирования движений могут быть выполнены тендолиз сухожилий сгибателей или одноэтапная тендопластика. Важно подчеркнуть, что эти две операции могут дать результат лишь при весьма ограниченном поражении капсулы ПФС, когда связанный с редрессацией объем дополнительной травмы капсулы ПФС относительно невелик, а болевой синдром в послеоперационном периоде не выражен.
В ином случае необходимость относительного покоя пострадавшей кисти исключает проведение полноценной реабилитации и неизбежно приводит к потере активной функции. Вот почему во многих случаях при более обширной травме сухожильного сгибательного аппарата наиболее правильными являются иссечение сухожилий сгибателей и имплантация в костно-фиброзные каналы пальцев полимерных стержней (первый этап двухэтапной тендопластики). В этой ситуации выбор режима послеоперационной разработки движений существенно расширяется, а достижение желаемого результата становится более гарантированным.
Такой подход нередко становится безальтернативным при сочетанной травме сухожилий сгибателей и разгибателей.
Наличие обширных кожных рубцов и дефектов тканей с выраженным фиброзом вовлеченных в зону поражения скользящих структур может потребовать от хирурга проведения самых разнообразных пластических операций: от Z-пластики ограничивающих функцию рубцов до свободной пересадки кровоснабжаемых комплексов тканей.
В некоторых случаях ограничение движений пальцев кисти связано с потерей мышцами предплечья способности к полноценному растяжению из-за долгого пребывания в нефункционирующем состоянии. Эта проблема может потребовать и мобилизации вовлеченных в рубцы участков мышц, и удлинения сухожилий.
Принцип 3. Воздействие на пястно-фаланговые суставы для восстановления пассивных движений. После того как внесуставные причины ограничения подвижности в суставе устранены, перед хирургом стоит задача восстановления пассивных движений в суставе путем растяжения (разрыва, рассечения) сократившихся отделов суставной капсулы.
Существуют три основные схемы решения этой задачи:
1) редрессация + иммобилизация гипсовыми лонгетами;
2) капсулотомия + редрессация + иммобилизация гипсовыми лонгетами;
3) (капсулотомия +) редрессация + использование аппарата внешней фиксации (АВФ).
Редрессация + иммобилизация гипсовыми лонгетами может быть использована в наиболее простых случаях, когда основные фаланги относительно легко выводятся в крайние положения и могут быть удержаны в них без значительного давления на поверхность пальца.
К преимуществам этого подхода относят его простоту и неинвазивность, хотя существенные недостатки данной схемы лечения ограничивают ее применение. Так, гипсовая лонгета дает лишь ограниченные возможности воздействия на основную фалангу пальца из-за того, что давление гипса может вызвать локальные расстройства кровообращения в тканях и выраженные боли. Контроль за состоянием кожи под повязкой невозможен, что не позволяет вовремя диагностировать нарушения кровообращения в ней. Практически неосуществимо дозированное постепенное сгибание основных фаланг пальца, а сама гипсовая лонгета требует частой замены.
Последнее требование является весьма важным, так как определяет 4-й принцип лечения контрактур: предупреждение острых нарушений кровообращения в коже и параартикулярных тканях над головками пястных костей, возникающих при форсированном сгибании основных фаланг пальца. Как уже указывалось выше, при длительном нахождении основных фаланг в положении разгибания не только капсула ПФС, но и покрывающая его кожа теряют эластичность.
При форсированном сгибании основных фаланг кожа над головками пястных костей натягивается и на ней появляется белое пятно. В пределах этого пятна развивается механическая блокада микроциркуляторного русла, кровь из которого выдавливается в окружающие ткани. Границы этой зоны прямо пропорциональны степени сгибания в ПФС
(рис. 27.10.4).
Продолжительное сохранение пальца в этом положении может привести к некрозу тканей, а возникновение данного феномена исключает фиксацию основных фаланг в положении полного сгибания. Да и само это движение может быть лишь постепенным и предполагающим постоянный контроль за состоянием кровоснабжения кожи.
Последние требования могут быть выполнены только при использовании третьей схемы воздействия на ПФС, которая предусматривает использование АВФ.
Техника операции. После устранения внесуставных причин развития контрактуры хирург выполняет тыльно-наружную капсулотомию и редрессацию ПФС с выведением проксимальных фаланг в положение полного сгибания. Затем на конечность накладывают аппарат внешней фиксации (АВФ): два кольца на предплечье и полукольцо на уровне пясти. При этом спицы проводят так, чтобы скользящие структуры предплечья остались интактными.
После фиксации кисти в среднем физиологическом положении к дистальному кольцу фиксируют специальную приставку, позволяющую обеспечить дозированное сгибание основных фаланг пальцев за счет перемещения спиц.
Последние проводят на уровне шейки основных фаланг ближе к тыльному кортикальному слою, соответствующим образом изгибают и фиксируют в специальном устройстве (рис. 27.10.5).
Плавное сгибание основных фаланг можно проводить до момента появления признаков нарушения питания кожи на тыльной поверхности сустава. В последующие дни основные фаланги плавно выводят в положение полного сгибания, не допуская критических нарушений питания кожи на тыле кисти (рис. 27.10.6).
После периода стабилизации (от нескольких часов до 1—3 сут) начинают разработку активных (пассивных) движений в ПФС. Для этого идущие к пальцам спицы освобождают из фиксаторов и после цикла упражнений вновь фиксируют в положении сгибания. Частота таких эпизодов и их продолжительность индивидуальны для каждого пациента. После того как в крайних положениях основной фаланги пальца движения в ПФС становятся достаточно свободными, АВФ может быть снят и заменен гипсовыми лонгетами.
Использование" АВФ в схеме лечения стойких разгибательных контрактур ПФС дает хирургу уникальные преимущества. Прежде всего при сгибании основных фаланг отсутствует давление на кожу снаружи. Во-вторых, становится возможным постепенное выведение основных фаланг в положение сгибания, а также реализация дифференцированной программы сгибания для каждого пальца. В-третьих, обеспечивается постоянный контроль за состоянием кожи над суставом. Наконец, снижается интенсивность болевого синдрома из-за постепенности перемещения пальцев и воздействия сгибающей силы не на мягкие ткани, а на кость.
Эти преимущества дают возможность получать хорошие результаты лечения даже при самых тяжелых поражениях кисти.
Принцип 5. Эффективное лечение болевого синдрома. Основной причиной болевого синдрома при лечении разгибательных контрактур ПФС является растяжение тканей суставной капсулы при сгибании основной фаланги. При появлении ишемизированного участка тканей над головками пястных костей боли резко усиливаются и могут стать нестерпимыми. Наконец, еще одним компонентом формирования болевого синдрома является развитие послеоперационного воспаления, вызванного операционной травмой.
В лечении болевого синдрома важно выделить два основных направления. Первое — максимальное сокращение источников болевой импульсации, что достигается предупреждением образования ишемизированных очагов мягких тканей с помощью противовоспалительной терапии, а также за счет строго дозированного темпа сгибания основных фаланг, адекватного конкретной ситуации.
Второе направление в лечении предусматривает использование анальгетических препаратов. При значительных масштабах операции хороший противоболевой эффект может быть получен с помощью блокад звездчатого узла.
Принцип 6. Восстановление функции основных кинематических цепей пальца. Восстановление пассивных движений в ПФС, как правило, является лишь фрагментом лечения, предусматривающего восстановление функции сухожилий.
Только восстановление функции всех наиболее важных кинематических цепей пальцев кисти позволяет пациенту обрести полноценную функцию.
Читайте также:


