Как лечить грыжу на почке

Согласно медицинской статистке, послеоперационная грыжа брюшной полости развивается в 5-10 % случаев после хирургических вмешательств, причем она может появляться как непосредственно после операции, так и в достаточно отдаленные сроки.
Послеоперационные грыжи развиваются в зонах, где для доступа к органам брюшной полости осуществлялись операционные типовые разрезы. Чаще всего они появляются после следующих операций:
- нижней или верхней срединной лапароскопии;
- аппендэкомии (операции по удалению аппендицита):
- резекции печени;
- после удаления желчного пузыря;
- вмешательства по поводу перфорации язвы желудка;
- при кишечной непроходимости;
- операции на мочеточниках или почках;
- грыжа может появиться также после гинекологических операций (кесарева сечения, миомы матки, кисты яичника и др) или беременности.
Классификация
Грыжи различают по нескольким признакам.
По величине они бывают:
- малые – не оказывают влияния на форму живота;
- средние – охватывают определенную часть одной из областей брюшной стенки;
- обширные — распространяются на отдельную область стенки;
- гигантские – занимают несколько областей (2-3 и более).
Согласно другой классификации, образующиеся после операции грыжи делят на однокамерные и многокамерные, вправимые-невправимые.
Отдельную группу занимают грыжи рецидивирующего характера.
Почему они появляются?

- Основной причиной появления грыж после операции являются экстренные хирургические операции, при которых не проводится необходимая предоперационная подготовка органов пищеварительной системы, что провоцирует повышение внутрибрюшного давления, замедление кишечной моторики и проблемы с дыхательными органами. Все перечисленные факторы ухудшают условия для формирования рубца.
- Причиной патологического выпячивания может стать недостаточно квалифицированное проведение самой операции или применение некачественного оборудования или материалов. Все это провоцирует расхождение швов, воспаление, образование гематом, гноя.
- Грыжа может быть следствием дренирования брюшной полости или продолжительной тампонады.
- Нередко причиной послеоперационной вентральной грыжи является нарушение пациентом предписанного режима, в частности:
- значительная физическая нагрузка;
- несоблюдение лечебной диеты;
- отказ от ношения бандажа.
- Грыжи развиваются и вследствие патологических состояний и нарушений:
- длительной рвоты;
- снижения иммунитета;
- общей слабости;
- запоров;
- появления бронхита или пневмонии;
- ожирения;
- сахарного диабета;
- системных заболеваний, приводящих к структурным изменениям соединительной ткани.
Развитие и признаки патологического процесса
Первым проявлением патологии является напоминающее опухоль выпячивание, появляющееся в области рубца. В некоторых случаях, при изменении хода грыжи, она может возникать на определенном расстоянии от места хирургического разреза.
Как правило, на начальных стадиях заболевание не приводит к появлению болевых ощущений и без труда вправляются. Выпячивание уменьшается или даже может исчезнуть в горизонтальной позе.
Боль появляется при физической нагрузке, падении, напряжении (в частности, мышц пресса). Она связана с поражением внутреннего органа, выходящего из брюшной полости. Прогрессирование процесса приводит к увеличению выпячивания и усилению болей, которые нередко носят схваткообразный характер.
Основными симптомами послеоперационной грыжи являются:
- слабость
- запоры;
- вялость кишечника;
- тошнота;
- отрыжка;
- метеоризм;
- застои кала, приводящие к интоксикации;
- признаки раздражения и воспаления в области выпячивания;
- если грыжа локализуется в надлобковой части, наблюдаются дизурические расстройства.
Когда нельзя медлить?

Нередко бывают следующие осложнения:
- скоплением каловых масс (копростазом);
- воспалением
- ущемлением;
- кишечной непроходимостью (частичной или полной);
- перфорацией.
При этом появляется следующая клиническая картина:
- нарастание болевого синдрома;
- тошнота, нередко сопровождаемая рвотой;
- задержка стула, газов;
- появление крови в кале;
- невозможность вправить выпячивание.
Самое опасное осложнение – ущемление, при котором внутренний орган, расположенный в грыжевом мешке, подвергается сдавливанию в области грыжевых ворот (месте выхода за пределы брюшной полости), в результате чего лишается кровоснабжения и за несколько часов погибает. Развивается перитонит. Отсутствие немедленной медицинской помощи может привести к летальному исходу.
Для доступа к внутренним органам часто требуется лапаротомия (разрезание живота).
Лечение
Единственным эффективным способом лечения послеоперационной грыжи является операция. Консервативная терапия назначается только при наличии серьезных противопоказаний к операции. В таком случае рекомендованы следующие меры:
- особая диета;
- меры для профилактики запоров;
- исключение значительных нагрузок;
- ношение лечебного бандажа.
Хирургическая операция по удалению послеоперационной грыжи называется герниопластикой.
Практикуются два вида герниопластики:
1. С использованием местных тканей – другими словами, ушивание апоневроза. Применение этого способа возможно только при незначительных размерах образовавшегося дефекта – до 5 см. Такое вмешательство может проводиться под местной анестезией.
В настоящее время этот способ практикуется все реже. Применение собственных тканей человека, не отличающихся особой прочностью, нередко приводит к рецидивам. К тому же необходимость перемещения тканей с целью устранения дефекта провоцирует нарушение нормальной анатомии брюшной стенки.

2. С применением синтетических протезов. В современной медицине используют сетчатые аллотрансплантаты. Это особые сети, изготовленные на основе гипоаллергенных очень прочных материалов. Сети бывают следующих видов:
- нерассасывающиеся;
- полурассасывающиеся;
- рассасывающиеся полностью;
- неадгезивные – их установка возможна в непосредственной близости от внутренних органов.
Каждая разновидность имеет свое назначение. Выбор производится в индивидуальном порядке.
С течением времени аллотрансплантат приживляется и прорастает тканями самого организма. Искусственный протез всю нагрузку берет на себя. При его использовании не происходит изменений анатомии брюшной стенки и значительно сокращается вероятность рецидивов.
Для проведения операции разумным является открытый доступ. Причин тому несколько:
- Уже имеется рубец, который нередко нуждается в коррекции хирургическим путем.
- Кожа в зоне грыжевого выпячивания истончена и растянута. Для получения косметического эффекта требуется ее иссечение.
- Лишь при открытом доступе можно обеспечить прочную фиксацию протеза.
- Гарантируется защита от повреждения находящихся в грыжевом мешке внутренних органов, качественное удаление самого мешка и операционных рубцов.
Операция проводится под наркозом.
Эндохирургические методы (преперитонеальный, лапароскопический) не рекомендованы вследствие большого риска травмы внутренних органов. Их применение целесообразно при грыжах небольшого размера или отсутствии необходимости косметической коррекции. Преимуществом малоинвазивных видов операций являются:
- незначительная интенсивность боли в постоперационный период;
- небольшие раны в виде малозаметных приколов.

Результаты:
- Устраняется косметический дефект в форме выпячивания.
- Исчезает послеоперационный рубец.
- Улучшается внешний вид живота.
- Устраняется болевой синдром.
- Операция предупреждает тяжелые осложнения.
Постоперационный период
Примерная длительность послеоперационного периода – 3 месяца, в течение которых очень важно соблюдать ряд правил.
- После удаления грыжи необходимо носить специальный поддерживающий бандаж.
- Физическая нагрузка, напряжение живота, поднятие тяжестей должны быть исключены.
- Следует соблюдать особую диету.
- Следить за регулярным опорожнением кишечника.
Диета
После удаления грыжи в первый день назначается следующая диета:
- исключается твердая пища;
- из жидкой пищи в рацион входят: рисовый отвар, нежирный бульон;
- из напитков: фруктовый кисель, отвар шиповника.
Целью последующей лечебной диеты является сокращение нагрузки на ЖКТ, предупреждение повышенного газообразования.
Для предупреждения давления на оперированную область необходимо исключить продукты, провоцирующие метеоризм и запоры.
Порции должны быть небольшими, принимать их следует с соблюдением равных промежутков времени.

Что можно есть:
- богатую клетчаткой пищу, способствующую регулированию работы пищеварительной системы: блюда на основе моркови, свеклы, пареной репы;
- мясное пюре из индейки, куриной грудинки, телятины;
- каши в протертом виде: из гречки, коричневого риса;
- приготовленный на пару омлет (можно из куриных и из перепелиных яиц);
- рекомендуется каждый день есть одно яйцо всмятку.
Что можно пить:
- чистую воду;
- богатые витаминами напитки: кисель, компот, отвары (некислые).
Запрещаются:
- бобовые;
- белокочанная капуста;
- сырые помидоры;
- яблоки;
- дрожжевые продукты;
- молоко;
- газировки.
Все они вызывают брожение в кишечнике и приводят к газообразованию. Поскольку полностью исключить нежелательные продукты невозможно, для нормализации пищеварения и оптимального усваивания пищи могут быть назначены ферментные препараты (лекарства или БАДы).
В 2002 году у меня было 2 в подряд операции по поводу абсцесса печени образовавшегося после автомобильной аварии и перелома рёбер. При первой операции абсцесс не обнаружили. Швы разошлись, после их снятия. После повторной операции абсцесс удалили Образовалась на месте шва большая грыжа. Через несколько лет, стали появляться боли. Операция грыжи противопоказана по возрасту 80 лет и инвалидности. Как бороться с болями?
год назад удалили желчный, часть печени образовалась грыжа, что делать Мне 68 ле.
Иван у меня таже история.Ношу постоянно и даже в 40градусов жары послеоперационный бандаж.Но он должен быть с ребрами жесткости чтоб не скручивались при носке.А еще борюсь с запорами.Нельзя их допускать чтобы не дуться.И еще не напрягайся совсем а то грыжа будет выпирать все больше и больше и будет нет нет да и ущимляться.Пиши если помогла советом!
Что такое глютен и почему его считают вредным

Периодически появляются новые веяния в диетологии. Действительно ли вреден глютен? Если да, то почему и как избежать его пагубного влияния?

Неправильное питание может вызвать застой желчи с самыми серьезными осложнениями. Проверьте свой рацион!
Тромбофлебит нижних конечностей

До 50% случаев варикоза осложняется тромбофлебитом - крайне опасным заболеванием. Проверьте себя, узнайте подробнее как можно вылечиться.
Язвенный колит кишечника

Симптомы неспецифического язвенного колита сложно распознать, но эта болезнь может дать серьезные осложнения, узнайте как правильно диагностировать ее.
Медикаментозное лечение жирового гепатоза

Возможно ли лечение жирового гепатоза одними только медикаментозными препаратами, без изменения образа жизни?
Меню для вашей поджелудочной при панкреатите

Лечебная диета при различных формах панкреатита и правильный выбор продуктов, способствуют эффективному лечению и предотвращают осложнения
Все о фарингите

Постоянно кашляете, неприятные ощущения в горле? Очень часто жители больших городов страдают фарингитом. Узнайте больше..
Воспаление тройничного нерва

Сильная, резкая боль в области лица может говорить о неприятном заболевании, проверьте себя и узнайте подробно о всех способах лечения.

Оказывается, фурункул можно быстро вылечить, без хирургии и шрамов, но только если обнаружить вовремя. Подробности в статье.
В настоящее время грыжа позвоночника поясничного отдела диагностируется даже у молодых людей в возрасте 20 – 25 лет. Это связано с тем, что молодое поколение ведет малоподвижный образ жизни с отсутствием регулярных физических нагрузок на поясничные мышцы. Межпозвоночная грыжа поясничного отдела является осложнением длительно протекающего пояснично-крестцового остеохондроза. Это дегенеративное дистрофическое заболевание начинается в возрасте 18 – 20 лет и постепенно приводит к тому, что фиброзное кольцо диска полностью разрушается. Находящееся внутри него пульпозное ядро выходит наружу. Это и есть грыжа диска поясничного отдела позвоночника, которая провоцирует постоянное воспаление, раздражение окружающих тканей, развитие ишемии корешковых нервов и кровеносных сосудов.
Все эти дегенеративные дистрофические изменения приводят к тому, что постепенно начинает разрушаться соседний диск. Компрессия корешковых нервов и их ответвлений провоцирует нарушение иннервации внутренних органов полости малого таза и живота. Начинаются запоры, диареи, гиперфункция мочевого пузыря, эректильная дисфункция у мужчин, бесплодие или ранний климакс у женщин, варикозное расширение вен нижних конечностей, геморрой и т.д. Все эти осложнения запущенного остеохондроза, при котором сформировалась грыжа межпозвоночного диска поясничного отдела, можно исключить, если проводить раннее комплексное лечение.
В настоящее время разработаны методики, позволяющие лечить грыжу диска без хирургической операции. Это мануальная терапия в сочетании с лечебной гимнастикой, кинезиотерапией, тракционным вытяжением позвоночного столба, иглоукалыванием и т.д. Единственная ситуация, когда невозможно помочь пациенту без хирургической операции – это секвестрирование грыжевого выпячивания – отрыв части пульпозного ядра или полный его выход из фиброзного кольца и скольжение вдоль позвоночного столба. При таком состоянии облегчить состояние пациента сможет только хирургическая операция.
Своевременное обращение к врачу при развитии позвоночной грыжи позволяет проводить лечение консервативными методами. При появлении боли в области поясницы не игнорируйте её, обратитесь к врачу и пройдите полноценное обследование. С помощью рентгенографического снимка и МРТ обследования можно поставить точный диагноз.
Причины межпозвонковой грыжи поясничного отдела позвоночника
Межпозвонковая грыжа поясничного отдела является осложнением остеохондроза. Это дегенеративное дистрофическое заболевание постепенно разрушает фиброзное кольцо межпозвоночного диска. Оно утрачивает свою эластичность и прочность, обезвоживается. Затем на его поверхности начинают появляться отложения солей кальция. Это препятствует нормальному процессу диффузного питания межпозвоночного диска. Следующая стадия остеохондроза – это протрузия. При неё фиброзное кольцо забирает часть жидкости из пульпозного ядра, которое расположено внутри него. Пульпозное ядро утрачивает свою массу и амортизационную способность. При этом межпозвоночный диск утрачивает свою физиологическую высоту и увеличивается по площади. Начинается компрессионное давление на окружающие мягкие ткани. Начинается процесс компрессии корешковых нервов и их ответвлений. Это негативно сказывается на иннервации некоторых частей тела. Могут страдать функции внутренних органов брюшной полости и малого таза.
Следующий этап развития дегенеративного дистрофического заболевания позвоночного столба – экструзия. На этом этапе фиброзное кольцо уже полностью обезвожено. Оно трескается и на его поверхности формируются остеофиты. При значительной физической нагрузке, например, при подъеме тяжести или скручивании туловища происходит нарушение целостности фиброзного кольца. Образуется сквозная трещина, но в таком месте, где выход пульпозного ядра сдерживается расположенной рядом продольной или короткой желтой связкой.
Межпозвонковая грыжа поясничного отдела позвоночника формируется под влиянием следующих патогенных причин:
- ведение малоподвижного образа жизни с отсутствием регулярных физических нагрузок на мышечный корсет спины и преимущественно сидячей работой;
- наличие избыточного веса, связанного с недостатком физической активности или алиментарный тип ожирения;
- тяжелый физический труд с большими нагрузками на спину (грузчики, строители, маляры, отделочники, штукатуры, спортсмены тяжелоатлеты);
- травмы спины, такие как компрессионный перелом тела позвонка, трещина остистого отростка, вывих или подвывих, растяжение или разрыв связочного и сухожильного аппарата, ушибы с образованием гематом и т.д.;
- инфекционные поражения тканей позвоночника и расположенных рядом мышц (туберкулёз, сифилис, полиомиелит);
- нарушение процессов кровоснабжения, например, на фоне острой или хронической сердечно-сосудистой недостаточности;
- неправильная постановка стопы с последующим искривлением голеней и бедер, что влечет за собой неравномерное распределение амортизационной нагрузки по позвоночному столбу;
- деформирующий остеоартроз тазобедренного, коленного или голеностопного сустава;
- дистрофия мышечного волокна в области ягодиц, бедра, голени и поясницы;
- разрушение крестцово-подвздошных сочленений костей и симфизит у женщин;
- нарушение осанки (сутулость, сглаживание естественных кифозов и лордозов, сколиоз);
- болезнь Бехтерева, системная красная волчанка, склеродермия и другие ревматоидные процессы;
- нарушение правил эргономики рабочего пространства и спальной зоны (такое расположение тела в статическом напряжении, при котором нарушается процесс диффузного питания межпозвоночных дисков);
- врожденные патологии;
- дисплазия хрящевой ткани системного характера;
- недостаточность в рационе питания некоторых нутриентов и микроэлементов;
- остеомаляция и остеопороз, особенно развивающиеся на фоне гормональной дисфункции в период климактерической менопаузы у женщин.
Это далеко не полный перечень причин развития межпозвоночной грыжи диска в пояснично-крестцовом отделе позвоночника. В ряде случаев остеохондроз является идиопатическим заболеванием с неуточненной причиной. В половине случаев виной становятся возрастные дегенеративные процессы в организме человека.
Клинические симптомы межпозвоночной грыжи поясничного отдела
Первые симптомы грыжи поясничного отдела распознать совсем не сложно. Обычно она появляется у пациентов с хроническим дегенеративным дистрофическим заболеванием позвоночного столба (остеохондрозом). У них присутствуют постоянные тупые или тянущие боли в области поясницы.
Симптомы грыжи поясничного отдела позвоночника возникают остро в момент её появления:
- резкая, пронизывающая боль, которая в буквальном смысле этого слова сковывает движения, парализует;
- тут же появляется выраженная мышечная слабость в ногах;
- мышцы в области поясницы сильно напряжены, болезненны при пальпации;
- человек не может самостоятельно нагнуться, разогнуть спину, повернуться на другой бок в положении лежа.
Это первые клинические признаки, при которых необходимо срочно лечь на спину на твёрдую поверхность и попытаться расслабить чрезмерно напряженные мышцы. К врачу следует обратиться в ближайшие часы. Если грыжевое выпячивание ущемлено связочным, сухожильным или мышечным аппаратом, то может начаться ишемия и вторичный некроз тканей.
Спустя несколько часов развиваются неврологические симптомы межпозвоночной грыжи поясничного отдела:
- онемение по ходу пораженного корешкового нерва;
- резкая стреляющая боль по всей ноге на стороне поражения;
- нарушение работы кишечника, вырождающееся в отсутствии перистальтики, запоре;
- нарушение функции мочевого пузыря (учащенное мочеиспускание или его задержка);
- нарушение кровоснабжения мягких тканей нижней конечности (проявляется в виде похолодания и бледности кожных покровов);
- снижение чувствительности и появление парестезий (покалывания, ощущения ползающих мурашек и т.д.).
Появление неврологических признаков – это повод для экстренного обращения к неврологу. Если своевременно не оказать пациенту медицинскую помощь, то могут развиваться различные осложнения.
Для диагностики используется рентгенографический снимок, который позволяет исключить вероятность повреждения костной ткани. Также назначается МРТ обследование – оно позволяет увидеть локализацию грыжевого выпячивания пульпозного ядра и размеры.
Чем опасна позвоночная грыжа поясничного отдела
Позвоночная грыжа поясничного отдела без своевременного лечения опасна для здоровья и жизни пациента. Самое часто осложнение – стеноз спинномозгового канала. На фоне этого состояния могут возникать парезы и параличи нижних конечностей.
Очень часто при поясничной грыже у человека формируется ряд сосудистых патологий:
- варикозное расширение вен нижних конечностей;
- геморроидальные узлы в прямой кишке и в области анального отверстия;
- атеросклероз нижних конечностей;
- облитерирующий эндартериит и т.д.
Могут нарушаться функции кишечника. При полной компрессии корешкового нерва возникает паралич толстого или тонкого кишечника. Это состояние может привести к летальному исходу.
У мужчин поясничная грыжа часто становится причиной эректильной дисфункции, а у женщин вызывает опущение матки, нестабильность менструального цикла, ранний климакс и т.д.
Как лечить грыжу позвоночника поясничного отдела без операции
Перед тем, как лечить грыжу поясничного отдела, нужно провести комплексное обследование. Диагностику и лечение грыжи позвоночника поясничного отдела без операции проводит врач невролог или вертебролог.
Официальная медицина для лечения грыжи поясничного отдела позвоночника без операции использует ряд фармакологических препаратов:
- нестероидные противовоспалительные средства позволяют устранить процесс воспаления, спровоцированный раздражающим действием вещества пульпозного ядра;
- хондропротекторы призваны восстановить нарушенную целостность фиброзного кольца, однако они бесполезны, поскольку при отсутствии полноценного диффузного обмена между хрящевыми тканями межпозвоночного диска и окружающими мышечными волокнами эти вещества просто не попадают в место назначения;
- витамины группы B – способны поддерживать работоспособность нервного волокна при длительной компрессии и ишемии;
- никотиновая кислота – усиливает местный кровоток в мелких капиллярах;
- миорелаксанты – необходимы для устранения спазма мышц и восстановления кровоснабжения пораженной области.
В большинстве случаев подобное лечение грыжи диска поясничного отдела носит исключительно симптоматическое лечение. Устраняется боль и воспаление и пациент выписывается к труду. На самом деле позвоночный диск продолжает разрушаться.
Но существует и более эффективная методика того, как лечить грыжу позвоночника поясничного отдела – это мануальная терапия в сочетании с лечебной гимнастикой и кинезиотерапией. О том, как это происходит, поговорим далее в статье.
Лечение позвоночной грыжи поясничного отдела
Лечение грыжи поясничного отдела с помощью методов мануальной терапии начинается с проведения процедуры тракционного вытяжения позвоночного столба. при этом увеличиваются межпозвоночные промежутки, создаются условия для восстановления целостности фиброзного кольца.
Далее для лечения грыжи позвоночника поясничного отдела разрабатывается индивидуальный курс терапии для каждого пациента. Он может включать в себя следующие методики лечения межпозвоночной грыжи поясничного отдела:
- массаж и остеопатию – для улучшения эластичности мягких тканей и усиления микроциркуляции крови и лимфатической жидкости в очаге поражения;
- кинезиотерапию – для купирования спазма мышц и повышения их тонуса, восстановления физиологического кровоснабжения;
- лечебную гимнастику для активации процесса диффузного питания хрящевых тканей позвоночника;
- физиотерапию и лазерное воздействие для ускорения процесса выздоровления;
- иглоукалывание – для активации процесса регенерации тканей за счет использования скрытых резервов организма.
Лечение позвоночной грыжи поясничного отдела с помощью методов мануальной терапии всегда проводится индивидуально. Поэтому нужно искать в своем городе опытного мануального терапевта и обращаться за помощью к нему.
Имеются противопоказания, необходима консультация специалиста.
Сидячая работа и лишний вес увеличивают риски.
Чаще всего это нарушение развивается незаметно. Если вы иногда замечаете необъяснимую тупую боль в спине, которая усиливается при физических нагрузках, кашле, чихании, — это может быть она, межпозвоночная грыжа.
Впрочем, симптомы бывают и иными, а иногда не проявляются вовсе… До тех пор, пока грыжа не оборачивается чем-то более серьёзным, например радикулитом или даже инсультом.
Что такое грыжа позвоночника
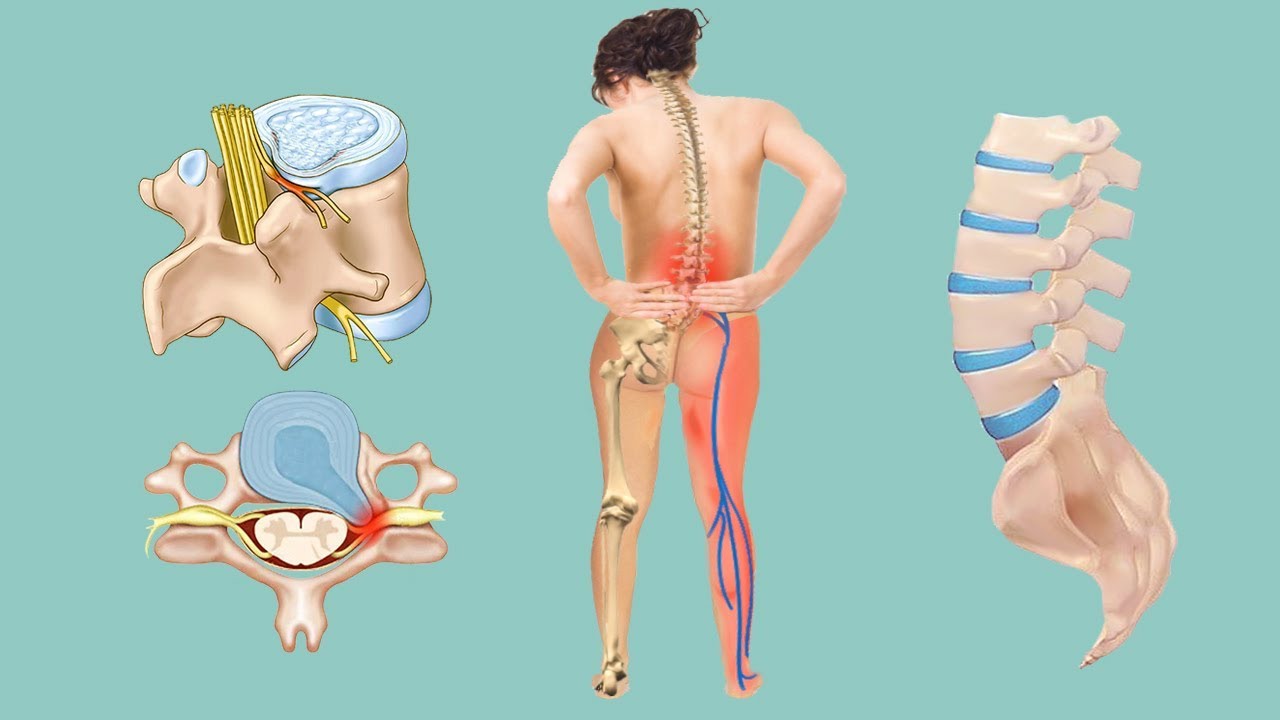
Официальное название этого нарушения — грыжа межпозвоночного диска (плоского образования между позвонками).
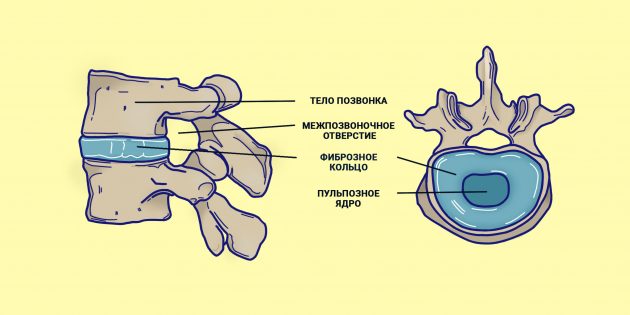
Упругие и меняющие форму диски позволяют позвоночнику изгибаться, а также амортизируют нагрузку, которую тот на себя принимает. И всё бы хорошо, но диски — штука не экстремально прочная.
Специалисты американского исследовательского центра Mayo Clinic сравнивают Herniated disk каждый из них с пончиком с желе: внутри — мягкое пульпозное ядро, которое заключено в фиброзное кольцо из плотных сухожилий.
Но если кольцо из сухожилий по каким-то причинам ослабело, оно может порваться — и мягкое ядро выпятится наружу из межпозвоночного пространства. Именно эту ситуацию называют грыжей позвоночника.
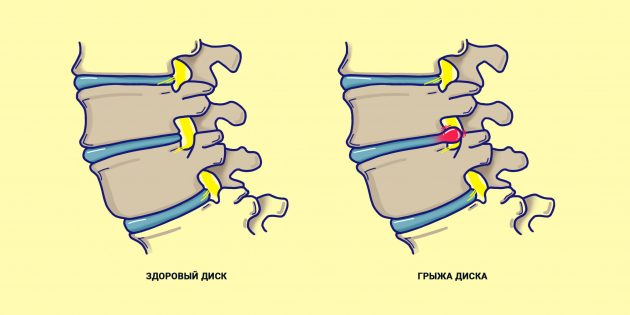
Чем опасна грыжа позвоночника
- Увеличивается давление позвонка на позвонок. Причины понятны, ведь прокладка между ними стала тоньше. В результате позвонки трутся друг о друга, возникает боль, а в перспективе — разнообразные воспалительные процессы.
- Грыжа давит на корешки спинномозговых нервов. Ущемление корешка нерва тоже довольно болезненная штука. Но дело не только в боли: давление на нервные окончания может обернуться радикулитом и даже параличом. А учитывая, что спинномозговые нервы передают сигналы в конечности и к внутренним органам, возможны болезненность и сбои в работе рук, ног, мочевого пузыря, печени, почек и так далее.
- Грыжа давит на расположенные рядом кровеносные сосуды. Из-за этого ухудшается кровоснабжение органов и тканей. Нередко страдает мозг.
Откуда берётся грыжа позвоночника
Вот наиболее распространённые причины SYMPTOMS OF A HERNIATED DISC , которые вызывают ослабление фиброзного кольца.
- Вы регулярно поднимаете что-то тяжёлое, нагружая поясницу или плечи.
- Вы падали или иначе травмировали спину.
- У вас есть проблемы с осанкой — сколиоз или привычка сидеть в сгорбленной позе.
- Вы проводите много времени сидя.
- Вы страдаете остеохондрозом.
- У вас лишний вес.
- Вы постоянно недосыпаете, из-за чего позвоночник не успевает восстановиться после дневных нагрузок.
Какими бывают симптомы грыжи позвоночника
Ещё раз повторим, что симптомы Herniated disk грыжи разнообразны, а в некоторых случаях их может не быть вовсе. Поэтому лучший способ вовремя отследить проблему — это регулярно проходить профилактический осмотр у ортопеда или хотя бы терапевта. И разумеется, не игнорировать сигналы, которые подаёт вам спина.
Вот как проявляет себя грыжа межпозвоночного диска:
- Ноющая боль непонятного происхождения, которая время от времени появляется в пояснице или шейном отделе позвоночника.
- Стреляющая боль, которая иногда сопровождает резкие движения, например повороты или наклоны.
- Боль в пояснице, которая отдаётся в бедро или ногу.
- Боль в шейном отделе позвоночника, которая отдаётся в плечо или руку.
- Участившееся онемение или покалывания в пальцах ног и/или паху.
- Нарушения работы мочеполовой системы: недержание или задержка мочи, запоры, диарея, проблемы с эрекцией.
- Регулярные головные боли, головокружения.
- Скачки артериального давления без видимых причин.
Если наблюдаете у себя хотя бы один из этих симптомов, обязательно проконсультируйтесь с врачом. Медик проведёт физический осмотр — как правило, ваших жалоб и осмотра хватает для постановки диагноза. Иногда может потребоваться рентген, КТ или МРТ: эти исследования позволят специалисту исключить другие причины болей в спине и максимально точно установить местоположение грыжи.
Как лечить грыжу позвоночника
Чтобы вернуть себе хорошее самочувствие, чаще всего достаточно сделать Herniated disk два шага.
Хорошо снимают болевые ощущения обычные безрецептурные обезболивающие на основе ибупрофена или напроксена. Необходимую дозировку вам пропишет врач. Он же порекомендует более сильные препараты, если безрецептурные с задачей не справятся.
Также могут понадобиться противосудорожные средства и миорелаксанты — лекарства, помогающие снять напряжение в мышцах спины.
Всё тот же врач, скорее всего, пропишет вам ЛФК — тренировки, направленные на укрепление мелких мышц, которые поддерживают позвоночный столб. Благодаря им ваша спина сможет легче переносить нагрузки.
Кроме того, на лечебной физкультуре вам расскажут, как правильно поднимать тяжести, и научат избегать резких движений — скручиваний и сгибаний позвоночника.
Хирургическое лечение прописывается лишь в крайних случаях:
- Если боль не проходит в течение 6 недель.
- Если грыжа сопровождается прогрессирующим парезом (слабостью в ногах) или отказом тазовых функций (потерей контроля над мочевым пузырём и кишечником).
Чаще всего хирурги удаляют лишь выступающую часть межпозвонкового диска. Этого достаточно, чтобы снять давление на нервные окончания. В крайне редких случаях повреждённый диск удаляется вовсе.
Что ещё можно попробовать
Вот наиболее распространённые альтернативные методики, которые могут помочь вернуть хорошее самочувствие. Но это не точно.
- Акупунктура. Некоторые исследования Acupuncture for lumbar disc herniation: a systematic review and meta-analysis. показывают, что иглоукалывание действительно может облегчить хроническую боль в спине. Однако учёные признают, что эта тема ещё требует проработки.
- Хиропрактика (мануальная терапия). Есть данные, что манипуляции на позвоночнике умеренно эффективны при болях в спине, которые продолжаются не менее месяца. Однако у мануальной терапии возможна Adverse effects of spinal manipulation: a systematic review серьёзная побочка — вплоть до инсульта.
- Массаж. Грамотно выполненный массаж обеспечивает краткосрочное облегчение при хронических болях в спине.
- Йога. Сочетание физической активности, дыхательных упражнений и медитации тоже помогает Yoga treatment for chronic non‐specific low back pain некоторым людям избавиться от хронических болей.
Читайте также:


