К кому обращаться при смещении кости
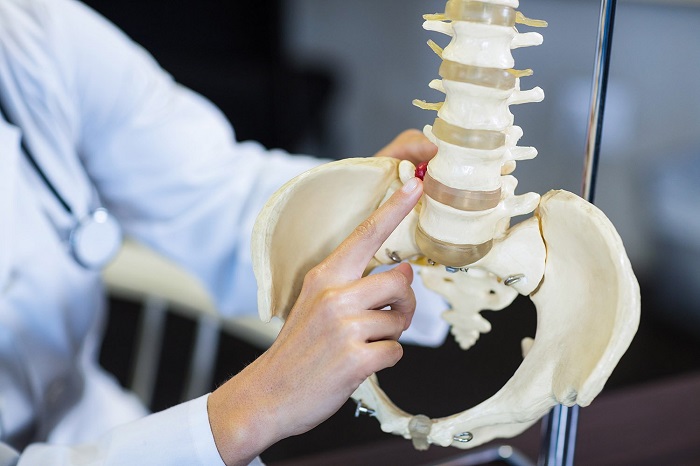
Позвоночный столб – это сложная структура, состоящая из отдельных тел позвонков, соединенных между собой межпозвоночными суставами, короткими и длинными связками. Стабильность позвоночному столбу придают хрящевые межпозвоночные диски и паравертебральные мышцы, обеспечивающие гибкость и подвижность тела человека.
Перед тем, как лечить смещение позвонков, необходимо уточнить этиологию патологического процесса. По какой причине возникла нестабильность их положения и какое заболевание спровоцировало создание таких условий, при которых позвонок может смещаться относительно центральной оси позвоночного столба.
Смещение позвонков – это опасное для здоровья и жизни человека состояние. Дело в том, что каждый позвонок вместе с дугообразными отростками создает овальное отверстие. Все вместе позвонки создают спинномозговой канал. Внутри него располагается спинной мозг. Это основной орган вегетативной нервной системы. С помощью спинного мозга и отходящих от него корешковых нервов происходит управление всеми функциями тела. Это работоспособность сосудистого русла, пищеварение, дыхание, работа сердца и т.д. Поддержка температуры тела, потоотделение, все движения конечностями – это далеко не полный перечень того, за что отвечает вегетативная нервная система. При любом патологическом нарушении в ней возникают серьезные соматические заболевания. Так, большинство случаев развития дискинезии желчевыводящих путей, которая практически всегда приводит к желчнокаменной болезни, связано с патологиями позвоночника на уровне грудопоясничного отдела.
Лечить смещение позвонков в домашних условиях можно разнообразными способами. Распространена практика ношения ортопедических жестких корсетов. Хотелось бы предостеречь вас от их использования. Они создают неблагоприятные условия для работы мышечного каркаса спины, воротниковой зоны и поясницы. Так как основную физическую нагрузку на себя принимает корсет, то мышечный каркас спины не работает. А при отсутствии регулярных сократительных движений мышцы подвергаются дистрофии и атрофии. В результате этого происходит множество патологических изменений в организме человека:
- наблюдается нарушение углеводного обмена веществ, поскольку скелетные мышцы туловища являются мощными депо гликогена – вещества, которое продуцируется клетками печени из избыточного количества поступающих с пищей углеводов;
- происходит снижение диффузного обмена между паравертебральными мышцами и хрящевыми тканями межпозвоночных дисков, в результате чего развивается остеохондроз (дегенеративные дистрофические изменения фиброзного кольца и пульпозного ядра) с последующими осложнениями в виде протрузии, экструзии и грыжи диска;
- снижается кровоток по спинномозговым артериям и может развиваться ишемия в отдельных очагах;
- может развиваться синдром задней позвоночной артерии;
- искривляется позвоночный столб и нарушается осанка;
- разрушаются межпозвоночные суставы (унковертебральный, фасеточный, дугоотросчатый).
Это далеко не полный перечень тех осложнений, которые могут развиваться при ношении ортопедического корсета. Поэтому стоит выбрать другие, боле безопасные и эффективные способы восстановления стабильности положения тел позвонков.
Для того, чтобы понимать процесс терапии, предлагаем разобраться в том, какие именно факторы могут спровоцировать нестабильность положения тел позвонков и их периодическое смещение.
Причины смещения позвонков
Потенциальные причины смещения позвонков относительно центральной оси позвоночного столба можно условно разделить на врожденные и приобретенные. Врожденные факторы негативного влияния – это неполное развитие костной ткани позвоночника, дисплазия хрящевой ткани, нарушение структуры связочного аппарата и т.д.
К приобретенным факторам негативного влияния на стильность положения тел позвонков относятся:
- травматическое воздействия, такие как компрессионные переломы тел позвонков, трещины отростков, растяжения и разрывы связочного и сухожильного волокна, разрывы мышц и т.д.);
- воспалительные процессы, которые приводят к разрушению тканей позвоночного столба (асептический некроз);
- нарушение кальциевого и фосфорного обмена в организме человека, приводящее к развитию остеомаляции или остеопороза (заболевания кишечника, дефицит витамина D, климактерическая менопауза, период беременности и лактации и т.д.);
- дегенеративные дистрофические изменения в хрящевой ткани межпозвоночных дисков, которые приводят к развитию протрузии (снижению их высоты);
- разрешение межпозвоночных суставов (деформирующий остеоартроз фасеточных, дугоотросчатых, унковертебральных сочленений);
- нарушение осанки и искривление позвоночного столба;
- рубцовая деформация окружающих мягких тканей;
- опухолевые процессы и серьезные инфекции, которые могут нарушать структуру тканей.
Существуют факторы риска, при которых высока вероятность развития нестабильности положения тел позвонков. Необходимо для понимания разобраться в строении и физиологии позвоночника. В целом он состоит из тел позвонков, которые не самые главные составные части. Помимо тел позвонков есть дугообразные отростки. Они крепятся к боковым поверхностям тел позвонков. Так формируется спинномозговой канал. Из расположенного в нем спинного мозга отходят корешковые парные нервы. Они отвечают за определённые участки тела и их иннервацию. Для того, чтобы тела позвонков не оказывали компрессионного влияния на корешковые нервы, между ними располагаются хрящевые упругие прокладки – межпозвоночные диски.
Каждый такой диск состоит из плотной оболочки (фиброзного кольца) и внутреннего студенистого тела (пульпозного ядра), которое отвечает за поддержание нормальной высоты и формы диска. При движениях или даже при статичном положении тела на межпозвоночный диск оказывается амортизационная и механическая нагрузка. Он её равномерно распределяет, не допуская при этом сближения тел позвонков.
Также в позвоночном столбе есть связочный аппарат. Это продольные длинные связки, которые начинаются возле затылка и заканчиваются в районе копчика. Они обеспечивают общую стабильность позвоночника как единой структуры. Между соседними телами позвонков находятся короткие поперечные связки. Они отвечают за стабильность положения этих позвонков.
Что происходит в случае снижения высоты межпозвоночного диска (протрузии)? Тела позвонков сближаются и межпозвоночный промежуток уменьшается. Но при этом как продольные, так и поперечные связки сохраняют свою прежнюю длину. Создается возможность свободного смещения позвонков относительно друг друга. При этом периодически возникает стеноз спинномозгового канала и появляются характерные неврологические симптомы.
Как лечить смещение диска позвоночника
О том, как лечить смещение позвоночника, поговорим в этом материале. Но важно понимать, что смещаться со своего физиологического места могут не только позвонки. Также может происходить ротация или торсия межпозвоночных дисков. Они не связаны с телами позвонков связками и сухожилиями. Поэтому при уменьшении их высоты часто происходит частичное выпадение диска в ту или иную сторону. Это связано с тем, что при оказании высокой амортизационной нагрузки на один из секторов межпозвоночного диска, пораженного дегенеративными дистрофическими изменениями может наблюдаться нарушение целостности противоположного сегмента. Часто при такой нагрузке развивается межпозвоночная грыжа.
Перед тем, как лечить смещение диска позвоночника, необходимо поставить его на место. Эта задачи по силам для мануального терапевта или остеопата. Специалист сначала проводит расслабляющий мышцы массаж, затем ставит сместившийся элемент позвоночного столба на его законное место. Следующим шагом будет повышение тонуса определённых мышц каркаса спины для того, чтобы они поддерживали нормальное положение межпозвоночного диска.
Это так называемые меры первой помощи, позволяющие купировать острый болевой синдром, ускоряющие последующий процесс регенерации. Ено останавливаться на этом этапе нельзя. Если не начать проводить лечение остеохондроза или другого заболевания, которое спровоцировало нестабильность позвоночника, то при первой же более или менее заметной физической нагрузке вновь произойдет смещение межпозвоночного диска.
Какой врач лечит смещение позвонков поясничного отдела
Очень часто пациенты не знают о том, какой врач лечит смещение позвонков и обращаются на приём к участковому терапевту. Это оправдано в том случае, если необходим лист временной нетрудоспособности. Участковый терапевт не обладает достаточной профессиональной компетенцией для того, чтобы проводить правильное и безопасное лечение этого состояния. По киническим симптомам он поставит ошибочный диагноз – остеохондроз пояснично-крестцового отдела позвоночника. Если будут присутствовать симптомы стеноза спинномозгового канала, то в диагнозе будет добавлена строка о том, что остеохондроз сопровождается корешковым синдромом или радикулитом. Будет назначено лечение нестероидными противовоспалительными средствами, миорелаксантами и хондропротекторами. Все это может привести к тому, что болевой синдром действительно пройдет. Но разрушение позвоночника продолжится. При еще большем смещении тела позвонка может наступить парализация нижних конечностей. Но даже незначительное постоянное давление на пояснично-крестцовый сегмент спинного мозга провоцирует развитие недержания мочи, нарушения работоспособности кишечника, застой желчи и многие другие неприятные состояния.
Поэтому стоит знать о том, какой врач лечит смещение позвонков поясничного отдела и обращаться исключительно к этому специалисту.
Выше уже упоминалось о том, что вернуть смещенный позвонок или межпозвоночный диск на место может остеопат или мануальный терапевт. Но лучше всего для проведения полноценного лечения обращаться к вертебрологу. Если нет такой возможности, то можно записаться на приём к ортопеду или неврологу.
Перед тем, как лечить смещение позвонков поясничного отдела, необходимо исключить из повседневной жизни все возможные факторы риска. Внимательно прислушивайтесь ко всем рекомендациям лечащего врача. Чем более точно вы будете их соблюдать, тем быстрее наступит полное восстановление позвоночного столба.
Как лечить смещение таза и позвонков копчика
Смещение и перекос костей таза – частая патология. Она обычно сопутствует сколиозу и другим видами искривления позвоночного столба. Также причиной может стать синдром короткой нижней конечности. Перед тем, как лечить смещение таза, нужно обратиться к ортопеду. Этот доктор проведет обследование, выявит причину данной патологии и разработает индивидуальный курс лечения. Чаще всего он включает в себя остеопатию, массаж, кинезиотерапию и лечебную гимнастику.
Чаще всего позвонки самого нижнего отдела позвоночника смещаются в результате травматического воздействия, например, падения. Поэтому, перед тем, как лечить смещение позвонков копчика, необходимо сделать рентгенографический снимок. Он позволит исключить вероятность трещин и переломов костной ткани.
Для лечения целесообразно применять массаж, остеопатию, лазерное воздействие, физиопроцедуры и иглоукалывание. Лечебная физкультура и кинезиотерапия при данной локализации поражения не очень эффективны.
Имеются противопоказания, необходима консультация специалиста.

- Основные причины боли в суставах
- Ревматолог
- Артролог
- Ортопед
- Терапевт
- Другие специалисты
- Какой врач их лечит какие болезни
- Правила выбора хорошего врача и клиники
- Видео по теме
Сегодня очень тяжело найти людей, у которых здоровые суставы. Такие патологии возникают из-за тяжелой физической работы, пассивного образа жизни, неправильного питания и т. д. Многие пациенты не придают особого значения симптомам, которые свидетельствуют о начале воспалительного процесса. Это опасно, ведь заболевания суставов значительно снижают качество жизни и нередко приводят к инвалидности.
Но иногда люди не обращаются за медицинской помощью не из-за лени или безрассудства, а по той причине, что не знают, какой врач лечит суставы. Однозначно ответить на этот вопрос невозможно, так как каждый специалист занимается определенным видом болезней сочленений. Чтобы определить нужного врача, нужно провести дифференциальную диагностику.
Основные причины боли в суставах
Прежде чем понять, к какому врачу идти, пациент должен попытаться выявить причину патологии. Этот показатель поможет определить профиль специалиста, который поможет вылечить заболевание костных соединений.
Чаще всего у больных, которые обратились за помощью, диагностируют артрит и артроз. При артрите воспаляется хрящевая ткань, связки, суставная оболочка, жидкость. Боль, отек, ограничение подвижности на пораженном участке – это основные признаки недуга. В зависимости от причин, выделяют разные виды артритов, лечением которых занимаются специалисты узкого профиля.
Дегенеративно-дистрофические изменения костных поверхностей сочленения, которое возникает вследствие нарушения питания, истончения, уплощения, а также микроразрывов хрящевой прослойки называют артрозом.
При отсутствии терапии пораженный сустав разрушается. Тогда поможет только операция, которую проводит ортопед-травматолог.
Подробнее разобраться с тем, какой патологией занимается тот или иной специалист, вы сможете дальше.
Ревматолог
Далеко не все пациенты знают, как называется врач по суставам, который занимается врожденными и приобретенными заболеваниями соединительных тканей. Ревматолог проводит консервативное лечение суставных патологий, которые сопровождаются воспалительными или дегенеративно-дистрофическими изменениями.
Если анализы крови указывают на острое воспаление, появилась боль, отечность рук или ног, то необходимо посетить ревматолога.
Заболевания, которые требуют вмешательства ревматолога:
- Ревматоидные артриты с острым или хроническим течением провоцируют вирусы, бактерии, травмы или другие болезни. Пациент страдает от упорной, мучительной боли сначала в мелких, а потом крупных сочленениях. При отсутствии терапии стопы, а также колени деформируются. Утром больной ощущает скованность в кистях, ногах, позвоночном столбе.
- Реактивная артропатия является воспалительным заболеванием сочленений, которое развивается на фоне инфекционных заболеваний (мочеполовая, кишечная, носоглоточная инфекция). Болезнь имеет острое начало, сопровождается выраженным болевым синдромом.
- Аутоиммунные поражения скелетно-мышечной системы. Основные причины: красная волчанка, болезнь Вагнера, склеродерма. Эти патологии сопровождаются отеками, болью в области стоп, колен.
- Воспаление суставов вследствие нарушения обменных процессов. Чаще всего сочленения воспаляются на фоне подагры. Начинается патология резко, при отсутствии других симптомов опухает, краснеет или синеет палец, потом появляется боль в коленях. Чаще всего недуг диагностируют у мужчин.
Все эти проблемы требуют участия врача, поэтому при появлении подобной симптоматики следует срочно записаться на прием к ревматологу.
Если вы посетили государственную клинику, то сначала нужно отправиться к терапевту, который направит к ревматологу. Чтобы сэкономить время, лучше найти медицинский центр, где можно сразу обратиться к нужному специалисту.
Ревматолог тщательно проверяет пациента, применяя следующие диагностические методы:
- Серологическое, иммуноферментное исследование крови, биохимия и т. д.
- Бактериологический, микроскопический анализ суставной жидкости.
- Биопсия (забор фрагментов тканей) синовиальной оболочки и дальнейшее ее микроскопическое исследование.
- Рентген сустава.
- Артроскопия проводится для обследования изнутри больного сочленения с помощью артроскопа.
На основе полученных результатов врач устанавливает диагноз и определяет схему лечения.
Артролог
Это специалист хирургического профиля, который занимается диагностикой, лечением, а также профилактикой суставных патологий. Также к нему нужно обратиться при заболеваниях мышц, сухожилий, связок, сосудов, нервов, которые располагаются вокруг сочленения. Однако найти такого специалиста достаточно трудно, так как чаще всего он работает в узкоспециализированных медицинских центрах.
Артролог будет лечить суставы при артрозе, артрите.

Ортопед
Травматолог-ортопед – это специалист, занимающийся травматическими повреждениями сочленения, а также врожденными, приобретенными болезнями. Также этот врач поможет при деформации кости и околосуставных тканей.
Ортопеды занимаются терапией следующих болезней:
- Хондропатия – это группа заболеваний, для которых характерно разрушение губчатой ткани костей на участках их роста, из-за чего повреждаются и хрящи. При заболевании возникают боль, хруст, тугоподвижность в области пораженного соединения.
- Остеопороз возникает вследствие недостатка кальция. Тогда страдают кости и сочленения. Болезнь сопровождается болью, а также другими суставными проявлениями. Чаще всего недуг диагностируют у женщин в период менопаузы.
- Деформирующий остеоартроз развивается в результате преждевременного старения и дегенерации хрящевой прокладки сочленения. Легкую форму патологии лечат терапевты, а тяжелую – травматологи. В последнем случае лечащий врач проводит операцию по замене поврежденного сочленения протезом.
Кроме основных исследований, ортопеды проводят артроскопию.
Специалист проводит следующие виды хирургического лечения:
- Артродез – обездвиживание пораженного сустава с целью восстановления опороспособности.
- Санационная артроскопия позволяет удалить поврежденную часть мениска, заплатать поврежденную хрящевую прослойку и т. д.
- Артропластика применяется для восстановления правильной формы суставных поверхностей.
- Капсулотомия – вскрытие сочленения для удаления гноя или крови из его полости.
- Субакромиальная декомпрессия – это операция, во время которой восстанавливается ширина субакромиального пространства (синовиальная сумка).
- Эндопротезирование.
Чтобы избежать хирургического вмешательства, нужно обращаться к специалисту при появлении легкого хруста или периодических болезненных ощущений.
Терапевт
Врач, который лечит различные заболевания внутренних органов и костно-мышечной системы, называется терапевт. Поэтому если болят суставы больше 7 дней, то стоит обратиться к нему.
После визита пациента специалист сначала проводит диагностику:
- Лабораторное исследование крови.
- Рентген сочленений.
- Биохимия крови для выявления ревматических или аутоиммунных болезней.
Только после полного обследования терапевт устанавливает предположительный диагноз. Часто, чтобы уточнить происхождение болей, врач направляет больного к специалистам узкого профиля.
Терапевт определит связь суставного синдрома с предшествующей простудой, ангиной, чего не заметят специалисты узкого профиля. Поэтому при возникновении неприятной симптоматики сначала следует обратиться к терапевту. Этот врач проводит лечение возрастных остеоартрозов или легкой реактивной артропатии.
Другие специалисты
Как упоминалось ранее, лечением суставных патологий занимаются многие специалисты:
- Невропатолог проводит лечение заболеваний, которые возникли по неврологическим причинам. К нему стоит обращаться при защемлении или воспалении нервного окончания позвоночного столба или сустава.
- Эндокринолог специализируется на артрите, причина которого – нарушение обменных процессов. Суставные патологии может спровоцировать стресс или неправильное питание. При нарушении метаболизма на суставных поверхностях оседают соли, как следствие, они становятся менее эластичными, повышается вероятность их разрушения. Врач восстановит обмен веществ, чтобы остановить развитие заболевания.
- Остеопат поможет при болезнях костной и хрящевой ткани невирусного происхождения.
- Инфекционист занимается воспалительными заболеваниями, которые спровоцировали бактерии, вирусы или паразиты. Тогда речь идет о вторичном артрите, возникающем на фоне инфекционной патологии.
- Венеролог занимается лечением сифилитического или гонорейного артрита.
- Фтизиатр – это врач по лечению туберкулезного воспаления сочленений.
- Семейный врач, как и терапевт, занимается полным обследованием, но он обладает более широкими знаниями. Он занимается лечением легких форм многих суставных патологий. Если терапия не принесла облегчения пациенту, то его направляют к другому специалисту.
- Хирург поможет, если в медицинском учреждении отсутствует артролог.
Во время консервативной терапии и после хирургического вмешательства рекомендована физиотерапия, мануальная терапия, массаж, лечебная физкультура. Тогда пациенту нужно обратиться к физиотерапевту, врачу по лечебной гимнастике, мануальному терапевту, массажисту, реабилитологу.
Какой врач их лечит какие болезни
Остеохондроз – это довольно распространенный недуг, при котором происходит патологическое изменение костной и хрящевой ткани позвонков. При заболевании корешки позвоночного столба воспаляются, защемляются.
Далеко не все пациенты знают, кто может лечить позвоночник. Чтобы восстановить упругость межпозвоночных дисков и вылечить остеопороз, нужно обратиться к ортопеду. Невролог лечит остеохондроз, при котором защемляются спинномозговые корешки. Хирургическое лечение позвоночника проводит нейрохирург.
При бурсите (воспаление синовиальной сумки, скопление в ней жидкости) возникает сильный болевой синдром, отек, покраснение на пораженном участке, а суставы хрустят. Тогда необходимо посетить ревматолога или терапевта.
Подколенная киста проявляется болезненными ощущениями, припухлостью. Болезнь лечат травматолог и ортопед. Установить диагноз могут терапевт или ревматолог.
При синовите поражается синовиальная мембрана колена или локтя, также могут пострадать и другие суставчики (голеностопный, лучезапястный). Для лечения заболевания нужно посетить хирурга или травматолога.
При артрозе коленного сочленения хрящевая прокладка быстро разрушается, соединение деформируется, а его функциональность нарушается. Патология сопровождается болевым синдромом. Лечение проводит травматолог-ортопед, а на начальной стадии – терапевт.
Правила выбора хорошего врача и клиники
Чтобы найти высококвалифицированного специалиста, который точно определит диагноз, а также составит схему лечения, нужно обращать внимание на следующие критерии:
- Квалификация специалиста. Чем выше его категория, тем большими знаниями и опытом он обладает.
- Наличие врачей узкого профиля. При необходимости пациент сможет с ними проконсультироваться и получить ценные советы.
- Большой поток клиентов. Если к врачу тяжело попасть, то это говорит о том, что он обладает высокой квалификацией.
- Отзывы больных. Перед тем, как посетить определенного врача, почитайте отзывы о нем в Интернете или расспросите людей, которые у него лечились.
Теперь вы знаете, как называются врачи, которые занимаются суставными патологиями. При появлении болей в сочленениях сначала обратитесь к терапевту, который после сдачи анализов направит вас к узкопрофильным специалистам. Также можно посетить специализированный медицинский центр и сразу проконсультироваться с врачом узкого профиля. В любом случае не игнорируйте симптомы заболеваний суставов, так как они могут привести к ограничению подвижности или даже инвалидности.

Позвоночный столб человека – главная опорная структура его тела. Кроме того, позвоночник выполняет функцию защиты спинного мозга. Вследствие травмы, резкого движения, остеохондроза, спондилолиза, врожденной слабости костных структур, тяжелого физического труда и целого ряда других неблагоприятных факторов может возникнуть смещение позвонков. Данное патологическое состояние, которое также называют спондилолистезом, требует немедленной терапии. Но какой врач лечит смещение позвонков?
Немного о самом заболевании
Спондилолистез – это смещение позвонка вперед (вентролистез) или назад (ретролистез) относительно других позвонков. Чаще других отделов позвоночника от спондилолистеза страдает шейный.

Если у Вас возникли вопросы,
спросите нашего специалиста!
Задать вопрос
Симптоматика данной патологии зависит от места, в котором произошло смещение. Спондилолистез может как вызывать сильную боль в области смещения, так и протекать безболезненно. Общими же признаками являются слабость, сонливость,головокружение, нарушение осанки, развитие сколиоза, онемение конечностей.
Опасность спондилолистеза заключается в том, что смещение позвонков приводит к сужению позвоночного канала и сдавливанию корешков нервов. При сильной компрессии нарушается нормальная иннервация связанных с нервами внутренних органов и возникают серьезные расстройства их работы.
Какой врач лечит смещение позвонков?
В зависимости от тяжести заболевания спондилолистез лечится с помощью безоперационных методов или хирургически. Хирургическим лечением смещения позвонков занимается хирург. Во время проведения операции он фиксирует позвонки в правильном положении и устраняет аномалии в их строении.
Консервативным лечением, как правило, руководит невролог. Именно специалист этого профиля может эффективно выявить смещение по имеющимся неврологическим симптомам и назначить соответствующее лечение.
Поскольку симптомы смещения позвонков схожи с признаками других заболеваний, например межпозвонковой грыжи, перед началом лечения врач должен провести комплексное обследование. Смещение позвонков диагностируется с помощью рентгенографии, компьютерной и магнитно-резонансной томографии. Эти методы обследования позволяют локализовать патологию, определить степень и характер смещения, а также выявить наличие или же особенности компрессии.
- Опытные врачи
(в т. ч. практикующие в США и Европе) - Цены доступные каждому
- Диагностика экспертного уровня
(МРТ, УЗИ, анализы) - Ежедневно 8:00 - 22:00

Кто и как лечит смещение позвонков в клинике МАРТ?
Врачи медицинского центра МАРТ лечат спондилолистез без операции. Процессом лечения в нашей клинике заведует невролог. При формировании курса лечения он учитываетстепень развития и локализацию патологии, возраст, пол и особенности организма больного, что позволяет быстро устранить клинические проявления заболевания и восстановить функцию позвоночника.
В зависимости от показаний в нашем центре могут применяться мануальная терапия, массаж, рефлексотерапия, лечебная физкультура, гирудотерапия, а также некоторые виды физиопроцедур. Данные методики помогают устранить спазмы мышц, активировать кровообращение в пораженной области, укрепить окружающие позвоночник мышцы и улучшить обмен веществ.
В ряде случаев для фиксации смещенных позвонков может быть показано ношение специальных корсетов и поясов различной жесткости. При выраженном болевом синдроме назначаются обезболивающие и противовоспалительные средства, а также применяются лечебные блокады.

- Специалисты
- Невролог
- Терапевт
- Ортопед
- Флеболог
- Гинеколог
- Оториноларинголог
- Эндокринолог
- Нейрохирург
- Реабилитолог
- Травматолог
- Направления
- Амбулаторная хирургия
- Лечение боли
- Неврология
- Гинекология
- Диагностика
- МРТ
- - МРТ мозга
- - МРТ позвоночника
- - МРТ суставов
- - МРТ сосудов
- - МРТ таза
- УЗИ
- - УЗИ малого таза
- - УЗИ брюшной полости
- - УЗИ молочных желез
- - УЗИ щитовидной железы
- ЭКГ
- Анализы
![]()
- О Клинике
- Новости
- Услуги
- Специалисты
- Цены
- Акции
- Оборудование
- Справочник
- Карта симптомов
- Отзывы
- Вакансии
- Видео
- Контакты
- МРТ по ОМС
- Помощь по ДМС
Мы в соц. сетях:

Мы принимаем к оплате:

г. Санкт-Петербург
Малый пр. В.О., д. 54, к. 3
С болезнями суставов люди могут столкнуться в любом возрасте. Чаще поражаются суставы ног, ведь они отвечают не только за движение, но и за опору. А нагрузка массой, особенно при избыточном весе, часто приводит к развитию заболеваний.
Основные суставы ног – это тазобедренные, коленные, голеностопные, сочленения стоп. Чаще всего поражаются коленные – наиболее сложные по строению и несущие самую большую нагрузку в организме.
Симптомы
Симптомы при заболеваниях суставах могут не просто ощущаться, но и быть видны невооруженным глазом. Нередко у людей возникают такие жалобы:
- Боль.
- Хруст в коленях.
- Ограничение движения или разболтанность сочленений.
- Внезапное заклинивание сочленения.
- Отек сустава.
- Изменение его цвета – от слегка розового до синюшно-багрового.
- Изменение температуры – кожа в области поражения становится горячей на ощупь.
- Изменение формы сочленения – деформация.
В медицине этот комплекс симптомов получил название суставного синдрома.
Боль – практически постоянный спутник суставных болезней. Она может быть ноющей, постоянной или колющей, кратковременной. Боль бывает тупой и острой, дергающей. При ущемлении костного или хрящевого отломка в суставной полости она возникает внезапно, среди полного здоровья и бывает очень сильной.
Иногда люди жалуются, что ноги болят при физической нагрузке – ходьбе, спуске или подъеме по лестнице, во время бега. Но при некоторых болезнях во время движения боль, наоборот, исчезает. Человеку нужно расходиться, чтоб уменьшить дискомфорт в сочленении. Такие боли беспокоят человека по утрам, после сна.
Хруст больше характерен для болезней коленных суставов. Впервые его отмечают в молодом возрасте при повышенной физической нагрузке – например, во время приседаний. Бывает он и у детей. В пожилом возрасте хруст коленей – обычное явление.
Хруст может возникать в голеностопных сочленениях и в тазобедренных, но это встречается реже. Хруст – проявление дегенеративно-дистрофических процессов в сочленении или его не тренированности.
Движения в сочленениях могут быть ограничены по многим причинам.
Если у человека болит стопа или колено, он будет щадить эту область при ходьбе. При образовании костных шипов внутри суставной полости объем движений значительно уменьшается, так как они не соответствуют друг другу. Нарушение выработки суставной жидкости также приводит к тугоподвижности сочленений.
Заклинивание, или блокада сустава – симптом, который встречается при далеко зашедшем разрушении сочленения или некоторых дегенеративных болезнях. Проявляется внезапным исчезновением движений в суставе. От того, где произошло ущемление отломка кости или хряща, зависит объем движений. Он может исчезать полностью или сохраняться в какой-то плоскости – например, невозможность согнуть ногу при сохраненных движениях в сторону.
Блокада сочленения часто исчезает самостоятельно – при смещении отломка. Иногда этому способствуют активные движения ногой. Если заклинивание самостоятельно не исчезает, может потребоваться оперативное вмешательство.
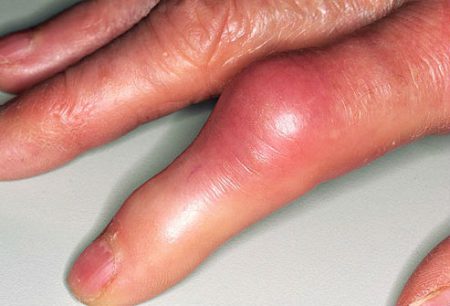
Если человек замечает, что кожа над суставом покраснела и стала горячей на ощупь, сочленение увеличилось в объеме, скорее всего, у него начинается воспалительный процесс в этой области. Воспаленные суставы болят особенно сильно, может ухудшаться общее состояние. Воспалительные процессы чаще развиваются в области коленей.
Деформация суставов ног называется деформирующим остеоартрозом. Более всего этому заболеванию подвержены коленные сочленения и плюсне-фаланговый сустав большого пальца стопы. Изменения в них носят выраженный характер, деформация бросается в глаза. В области поврежденного сочленения видны бугры, шишки или выпирающие косточки.
Изменение формы тазобедренных сочленений вначале может быть незаметным внешне, но значительно ограничивать движения. Со временем оно приводит к тяжелой инвалидности.
К какому врачу обращаться за помощью?

Лечением суставных болезней занимается не один доктор. Эта проблема находится на стыке нескольких специальностей:
- терапии;
- ортопедии;
- травматологии;
- ревматологии.
Чаще всего болезни опорно-двигательной системы лечат ревматолог и травматолог-ортопед. Но обычно первый врач, к которому приходится обратиться заболевшему человеку, – это терапевт.

Участковые терапевты – первичное звено медицинской помощи. Они лечат болезни внутренних органов и опорно-двигательной системы – весь организм в целом. Задачей терапевта является постановка предварительного диагноза и начальное обследование. Далеко не всегда суставные симптомы развиваются при болезни сочленений, они могут быть маской других проблем. Например, пояснично-крестцовый радикулит с ущемлением седалищного нерва проявляется болью в тазобедренном суставе и ноге, но само сочленение при этом не повреждено.
Грамотный терапевт по жалобе на боль и покраснение колена может заподозрить системное заболевание, затрагивающее весь организм, для которого артрит – лишь единичный симптом.
Терапевт видит связь с предшествующими болезнями – простудами, ангинами, на что не всегда обращают внимание узкие специалисты. Некоторыми суставными заболеваниями занимается именно терапевт – возрастными остеоартрозами или легкими реактивными артритами.
При первом обращении к терапевту, кроме клинического осмотра, человек с суставным синдромом проходит обследование:
- общий анализ крови;
- общий анализ мочи;
- биохимическое исследование (ревмопробы);
- рентгенографию пораженной области.
В зависимости от результатов обследования и предварительного диагноза терапевт начинает лечение или рекомендует обратиться к соответствующему специалисту.

В последние годы роль участковых терапевтов берут на себя семейные врачи.
Любая суставная жалоба – боль, хруст, отек, нарушение движения – это повод для обращения к семейному врачу. Как и терапевт, он обследует организм человека в целом. Но область его знаний шире, семейный врач лечит нетяжелые формы большинства суставных заболеваний. К узкому специалисту он направляет в случае неэффективности терапии или неустановленного диагноза.
Семейный врач наблюдает всю семью – от младенца до старика, и это позволяет ему распознать наследственные болезни, проявляющиеся суставным синдромом.
Кроме общих исследований, семейный врач обязательно проверяет обмен некоторых веществ у пациента – мочевой кислоты, кальция, мочевины. Он направляет на дополнительное обследование – компьютерную томографию, ультразвуковое исследование, магнитно-резонансную томографию.

Ревматологи лечат заболевания суставов и соединительной ткани. На практике они больше занимаются воспалительными процессами в этих структурах. Появление признаков острого воспаления в анализах крови в сочетании с жалобами на боль, отек, покраснение суставов ног – это повод обратиться к ревматологу.
Ревматологические болезни с суставным синдромом – это:
- Ревматоидный артрит. Проявляется упорными, мучительными болями вначале в мелких, а потом и крупных суставах. Развивается сильнейшая деформация стоп, коленей. Характерная утренняя скованность ног, позвоночника, кистей.
- Реактивный артрит. Воспаление затрагивает одну или несколько областей. Наблюдается четкая связь с предшествующей инфекцией – от банальной простуды до гонореи. Начало обычно острое, болевой синдром сильный.
- Проявление аутоиммунных заболеваний. Поражение опорно-двигательного аппарата при системной красной волчанке, дерматомиозите, склеродермии только вопрос времени. И нередко боли в стопах, коленях, отек ног и признаки воспаления являются дебютом системного заболевания.
- Воспалительные процессы, связанные с нарушением обмена веществ. Самое частое заболевание – это подагра. Ее начало сложно спутать с иной болезнью. На фоне полного здоровья резко воспаляется большой палец ноги. Подагрический приступ сопровождается сильнейшей болью, палец может краснеть и даже синеть. Затем начинают болеть колени. Страдают подагрой преимущественно мужчины. При такой симптоматике тоже желательно идти к ревматологу.
В государственных поликлиниках напрямую попасть к ревматологу затруднительно, для этого требуется направление терапевта или семейного врача. В коммерческих медицинских центрах при появлении описанных суставных жалоб лучше сразу отправляться к ревматологу – это поможет сэкономить деньги и время.
Спектр ревматологических исследований широк. Он включает иммунологические анализы (на антитела к инфекциям или собственным клеткам) и определение содержания различных веществ в крови.

Врачи этой специальности тоже занимаются лечением болезней опорно-двигательной системы. Когда их консультация будет предпочтительной? Боли и хруст в сочленениях после травм и ушибов, тугоподвижность ног при вывихах и переломов – эта суставная патология требует осмотра травматолога.
Также травматологи-ортопеды лечат такие болезни:
- Остеохондропатии. Это поражение хрящей и костей. Заболевают дети и подростки. Проявляются остеохондропатии болями, хрустом, иногда тугоподвижностью ног.
- Остеопороз. Потеря кальция вызывает боли в костях и имитирует суставные жалобы. Впрочем, сочленения и сами страдают при остеопорозе. Характерно начало заболевания в старшем возрасте, обычно у женщин после климакса.
- Деформирующий остеоартроз. Легкие его формы лечатся терапевтами, а тяжелые – травматологами. Они проводят оперативное лечение – эндопротезирование.
Травматологи занимаются преимущественно дегенеративными и посттравматическими изменениями суставов. Обследование опорно-двигательной системы они дополняют проведением артроскопии – эндоскопическим осмотром суставной полости изнутри.
Врачи многих специальностей сталкиваются в своей практике с заболеванием суставов. И если лечение такой патологии вне их компетенции, они обязательно направят пациента на профильную консультацию.
Важно при появлении даже незначительных жалоб – легкого хруста или периодической боли в области ног – не экспериментировать с самолечением и сомнительными рецептами народной медицины, а вовремя обратиться к врачу.
Читайте также:



