К кому обращаться дерматомиозит
Дерматомиозит (генерализованный фибромиозит, генерализованный миозит, ангиомиозит, склеродерматомиозит, пойкилодерматомиозит, полимиозит) – это системное воспалительное заболевание, поражающее мышечную ткань, кожные покровы, капилляры и внутренние органы.
Причины и факторы риска
Основная роль в патологическом механизме развития дерматомиозита принадлежит аутоиммунным процессам, которые можно рассматривать как сбой иммунной системы. Под влиянием провоцирующих факторов она начинает воспринимать гладкие и поперечно-волосатые мышечные волокна как чужеродные и вырабатывать против них антитела (аутоантитела). Они не только поражают мышцы, но и откладываются в кровеносных сосудах.
Высказывается предположение, что развитие дерматомиозита может быть обусловлено и нейроэндокринными факторами. Это отчасти подтверждается развитием заболевания в переходных периодах жизни (при половом созревании, климаксе).
- некоторые вирусные инфекции (вирус Коксаки, пикорнавирусы);
- злокачественные новообразования;
- переохлаждение;
- гиперинсоляция (длительное пребывание на солнце);
- стресс;
- аллергические реакции;
- гипертермия;
- беременность;
- лекарственные провокации, в том числе вакцинация.
Формы заболевания
В зависимости от причины возникновения выделяют следующие формы дерматомиозита:
- идиопатический (первичный) – заболевание начинается само по себе, без связи с какими-либо факторами, выяснить причину не представляется возможным;
- вторичный опухолевый (паранеопластический) – развивается на фоне злокачественных опухолей;
- детский (ювенильный);
- сочетающийся с другими патологиями соединительной ткани.
По характеру воспалительного процесса дерматомиозит бывает острым, подострым и хроническим.
При отсутствии адекватного лечения в первые два года от момента постановки диагноза погибает около 40% пациентов; причиной становятся желудочно-кишечные кровотечения и дыхательная недостаточность.
Стадии заболевания
В клинической картине дерматомиозита выделяют несколько стадий:
- Продромальный период – появляются неспецифические предвестники заболевания.
- Манифестный период – характеризуется развернутой клинической картиной с яркой симптоматикой.
- Терминальный период – характерно развитие осложнений [например, дистрофии, истощения (кахексии)].
Симптомы
Один из самых ранних неспецифических признаков дерматомиозита – слабость мышц нижних конечностей, которая с течением времени постепенно усиливается. Также манифестному периоду заболевания могут предшествовать синдром Рейно, полиартралгии, кожные высыпания.
Основной симптом дерматомиозита – поражение скелетной (поперечно-полосатой) мускулатуры. Клинически это проявляется нарастающей слабостью мышц шеи, верхних конечностей, что со временем затрудняет выполнение самых обычных, рутинных действий. При тяжелом течении заболевания из-за выраженной слабости мышц больные утрачивают способность к передвижению и самообслуживанию. По мере прогрессирования дерматомиозита в патологический процесс втягиваются мышцы глотки, верхнего отдела пищеварительного тракта, диафрагмы, межреберные мышцы. В результате возникают:
- расстройства речевой функции;
- дисфагия;
- нарушения вентиляции легких;
- рецидивирующая застойная пневмония.
Для дерматомиозита характерны кожные проявления:
- эритематозно-пятнистая сыпь;
- периорбитальный отек;
- симптом Готтрона (околоногтевая эритема, исчерченность ногтевой пластинки, покраснение ладоней, эритематозные шелушащиеся пятна на коже пальцев);
- чередование участков атрофии кожи и гипертрофии, пигментации и депигментации.
Поражение слизистых оболочек на фоне дерматомиозита приводит к развитию:
- гиперемии и отечности стенок глотки;
- стоматита;
- конъюнктивита.
К системным проявлениям дерматомиозита относятся поражения:
- суставов (фаланговых, лучезапястных, локтевых, плечевых, голеностопных, коленных);
- сердца – перикардит, миокардит, миокардиофиброз;
- легких – пневмосклероз, фиброзирующий альвеолит, интерстициальная пневмония;
- органов желудочно-кишечного тракта – гепатомегалия, дисфагия;
- нервной системы – полиневрит;
- почек – гломерулонефрит с нарушением выделительной функции почек;
- эндокринных желез – снижение функции половых желез и надпочечников.
Особенности протекания дерматомиозита у детей
По сравнению с взрослыми пациентами у детей дерматомиозит начинается более остро. Для продромального периода характерны:
- общее недомогание;
- повышение температуры тела;
- миалгии;
- снижение мышечной силы;
- артралгии;
- общая слабость.
Клиническая картина ювенильного дерматомиозита сочетает признаки поражения различных органов и систем, но наиболее ярко выражены воспалительные изменения со стороны кожных покровов и мышц.
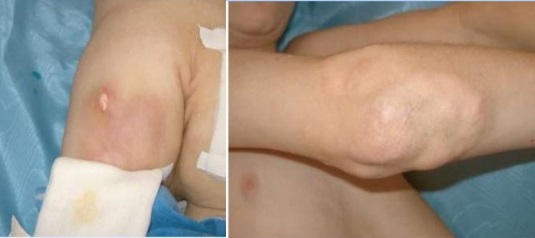
У детей и подростков на фоне дерматомиозита могут образовываться внутримышечные, внутрифасциальные и внутрикожные кальцификаты, обычно локализующиеся в проекции крупных суставов, ягодиц, плечевого пояса и области таза.
Диагностика
Основные диагностические критерии дерматомиозита:
- клинические симптомы поражения мышечной системы и кожных покровов;
- характерные патоморфологические изменения мышечных волокон;
- электромиографические изменения;
- повышение активности сывороточных ферментов.
Основная роль в патологическом механизме развития дерматомиозита принадлежит аутоиммунным процессам, которые можно рассматривать как сбой иммунной системы.
К вспомогательным (дополнительным) диагностическим маркерам дерматомиозита относят кальцинозы и дисфагию.
Диагноз дерматомиозита ставится при наличии:
- кожной сыпи, сочетающейся с тремя любыми основными критериями;
- кожных проявлений, двух основных и двух дополнительных критериев.
Для подтверждения диагноза проводится лабораторно-инструментальное обследование:
- общий анализ крови (выявляются увеличение СОЭ, лейкоцитоз со сдвигом лейкоцитарной формулы влево);
- биохимический анализ крови (на повышение уровня альдолазы, трансаминаз, серомукоида, гаптоглобина, сиаловых кислот, миоглобина, фибриногена, α2- и γ-глобулинов);
- иммунологическое исследование крови (выявляются наличие неспецифических антител к эндотелию, миозину, тиреоглобулину, повышение уровня миозит-специфических антител, небольшое количество антител к ДНК и LE-клеток, уменьшение уровня IgA при одновременном повышении IgM и IgG, уменьшение числа Т-лимфоцитов, снижение титра комплемента);
- гистологическое исследование кожно-мышечного биоптата (устанавливаются утрата поперечной исчерченности, воспалительная инфильтрация миоцитов, дегенеративные изменения, выраженный фиброз);
- электромиография (выявляются фибриллярные колебания в состоянии покоя, полифазовые коротковолновые изменения, повышенная мышечная возбудимость).
Лечение
Терапия дерматомиозита направлена на подавление активности аутоиммунного воспалительного процесса и обычно проводится кортикостероидами длительным курсом (1-2 года). При необходимости в схему могут включаться нестероидные противовоспалительные средства, в частности салицилаты.
При неэффективности кортикостероидной терапии назначают цитостатики, обладающие выраженным иммуносупрессивным действием.
Для улучшения сократительной функции мышц используют инъекции Прозерина, витаминов группы В, кокарбоксилазы, АТФ.
В последние годы в комплексном лечении дерматомиозитов стали использовать плазмаферез, лимфоцитаферез.
Для профилактики формирования мышечных контрактур показаны регулярные занятия лечебной физкультурой.
По характеру воспалительного процесса дерматомиозит бывает острым, подострым и хроническим.
Возможные осложнения и последствия
При отсутствии адекватной терапии дерматомиозит медленно прогрессирует, приводя к выраженной мышечной слабости, поражению внутренних органов. Это становится причиной инвалидизации пациентов, а в тяжелых случаях – летального исхода.
Длительная кортикостероидная терапия дерматомиозита может вызвать ряд патологий:
- артериальную гипертензию;
- ожирение;
- остеопороз;
- сахарный диабет.
Прогноз
При отсутствии адекватного лечения в первые два года от момента постановки диагноза погибает около 40% пациентов; причиной становятся желудочно-кишечные кровотечения и дыхательная недостаточность.
Иммуносупрессивная терапия значительно улучшает долгосрочный прогноз. Однако даже на ее фоне у части больных формируются стойкие контрактуры суставов, происходит деформация верхних и нижних конечностей.
Профилактика
Первичные меры профилактики дерматомиозита не разработаны. Вторичная профилактика направлена на предотвращение обострений заболевания и снижение активности воспалительного процесса. Она включает:
- санирование очагов хронической инфекции;
- ограничение физических нагрузок;
- избегание чрезмерной инсоляции и переохлаждения;
- соблюдение режима дня;
- диспансерный контроль ревматолога;
- тщательное соблюдение назначенной врачом схемы медикаментозной терапии.
Видео с YouTube по теме статьи:

Общие сведения
Дерматомиозит или по-другому — болезнь Вагнера является тяжелым диффузным прогрессирующим системным заболеванием соединительной ткани, поражающим скелетную и гладкую мускулатуру, микроциркуляторную систему сосудов, внутренние органы и кожные покровы. Приводит к замене функциональных структур на фиброзные.
Клиническая картина выражается в виде двигательной дисфункции, васкулита, отеков, эритемы, гиперкератоза и может быть:
- острой, начинающейся с лихорадки и запоминающегося развития симптомов, без лечения приводит к летальному исходу спустя 2-3 мес., вызванному полным обездвиживанием и тяжелой сердечно-легочной недостаточностью;
- подострой– с постепенным нарастанием на протяжении нескольких лет мышечной слабости, артралгии, эритемы, изменений во внутренних органах;
- хронической– с доброкачественным исходом, имеющим циклическое течение и длительные ремиссии, отличается наличием локальных атрофических и склеротических изменений мышц и кожных покровов, причем во внутренних органах происходят компенсированные изменения.
В результате дерматополимиозит приводит к осложнениям – фиброзу, кальцинозу, атрофии и гнойным инфекциям.
Болезнь Вагнера встречается редко – 2-6 взрослых особей и 1-2 ребенка на 100 тыс. человек. Патология более распространена в странах на юге Европы. Заболеваемость повышается в весенне-летний сезон, что связывают с инсоляцией — более интенсивным облучением солнечным светом.
Патогенез
Начинается патогенетический процесс с неспецифического воздействия — переохлаждения, избыточной солнечной инсоляции, вакцинации, острой интоксикации, травм и прочих экзогенных факторов. Он связан с наличием инфекционных агентов, внедренных в геном мышечных клеток, изменениями нейроэндокринной реактивности или генетической предрасположенностью — наличием антигенов гистосовместимости HLA, связанных с B8 либо DR3.
При дерматомиозите происходит развитие иммунновоспалительной реакции, направленной на деструкцию измененных внутриядерных структур клеток мускулатуры и кожи. Благодаря перекрестным реакциям в иммунное поражение вовлекаются родственные по антигенам клеточные популяции. Микрофагальные механизмы элиминации из организма иммунокомплексов приводят к активации фиброгенеза и системного воспаления мелких сосудов. Гиперреактивность иммунной системы направлена на разрушение внутриядерного строения вириона, она проявляется наличием в кровотоке антител Mi2, Jo1, SRP, а также аутоантител к ядерным белкам и другим антигенам растворимого типа.
Классификация
Примерно в 25-30% случаев отсутствуют кожные симптомы и тогда говорят о частном случае этого системного заболевания – полимиозите.
В зависимости от происхождения и течения выделяют:
- первичный идиопатический дерматополимиозит;
- вторичный паранеопластический или опухолевый тип встречается у особ старше 55 лет на фоне рака молочной железы, легких, яичников, предстательной железы, матки, желудка, толстой кишки, при гемобластозах и прочих злокачественных новообразованиях;
- ювенильный – детский;
- полимиозит, сочетающийся с прочими диффузными заболеваниями соединительных тканей.
Отличается очаговым кальцинозом таких мягких тканей как мышцы, эпидермис и подкожная жировая клетчатка. Депозиты солей кальция – гидроксиапатиты могут откладываться на поверхности и глубоко, образуя ограниченные единичные или диффузно расположенные узелки и псевдоопухоли. Поверхностные бляшки с кальцинатами вызывают воспалительные реакции окружающих тканей, они нагнивают и отторгаются в виде крошковатой массы.
Как и у взрослых наблюдаются классические высыпания и симптом Готтрона. Постепенно нарастающая мышечная слабость начинается с причудливой походки ребенка, которая в дальнейшем еще больше сковывает движения, не давая возможности играть, бегать и обслуживать себя.
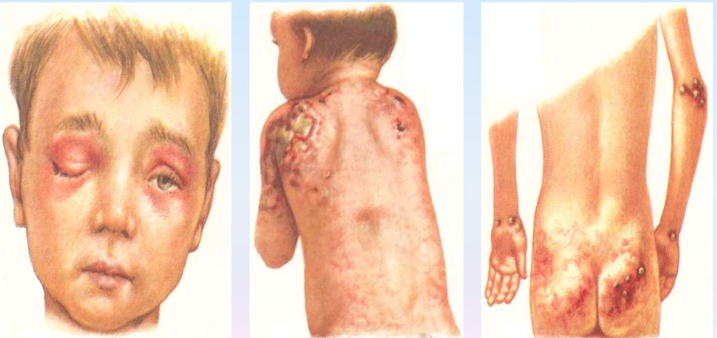
Причины
Патология полиэтиологическая, ей предшествует множество факторов:
- латентные инфекционные агенты: вирусы гриппа, парагриппа, гепатита B, пикорнавирусы, парвовирусная инфекция, бактериологические возбудителиболезни Лайма и бета-гемолитические стрептококкигруппы А, простейшие, например, токсоплазмы;
- злокачественные новообразования;
- вакцинирование от тифа, кори, паротита, холеры, краснухи;
- терапия Д-пеницилламинами, гормонами роста.
Симптомы дерматомиозита
Болезнь Вагнера представляет собой целый симпатокомплекс, обусловленный прежде всего генерализованными нарушениями микроциркуляторного кровяного русла и проявляющийся со стороны различных органов и систем, больше всего – со стороны эпидермиса и мускулатуры.
Симптом Готтрона – наличие розовых и ярко-красных шелушащихся папул, бляшек, локализованных на разгибательных поверхностях суставов, таких как: межфаланговые и пястнофаланговые складки, локтевые и коленные сгибы. Неяркие покраснения могут самопроизвольно регрессировать и оказываться полностью обратимыми.
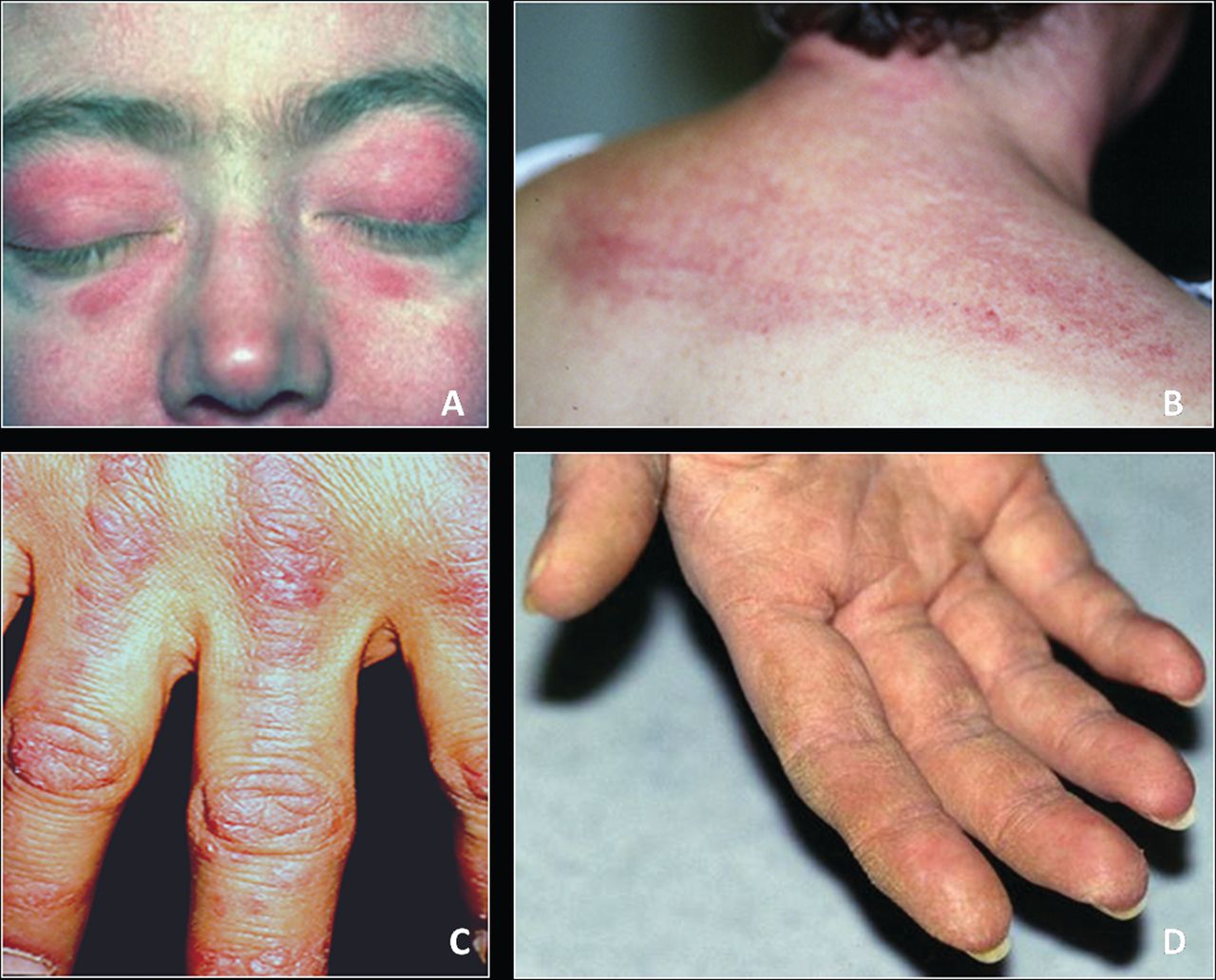
У больных развивается фотодерматит – повышение чувствительности к солнечным лучам открытой поверхности кожи.
Ранним симптомом дерматомиозита считается изменения ногтей – покраснение и разрастание кожи вокруг ногтевой пластинки.
Главные симптомы полимиозита – это атрофия и мышечная слабость, которая обычно симметрична и вовлекает в патологический процесс плечевой и тазовый пояс, сгибатели шеи и мышцы брюшного пресса, проявляется сложностью подъема по лестнице, вставания со стула, удержания головы.
Опаснее всего, когда задеты дыхательные, глазодвигательные и глотательные мышцы, ведь это провоцирует дыхательную недостаточность, дезориентацию и диплопию, трудности во время акта глотания (дисфагия), охриплость и изменения голоса. Воспалительный процесс в мускулатуре может сопровождаться болевым синдромом — миалгией. Нарушения кровоснабжения и трофики вызывает уменьшение мышечной массы, развитие тяжелого некротического миозита, в результате происходит разрастание соединительной ткани в мышечных волокнах и образование уплотнений, а также сухожильно-мышечных контрактур.
Влияние на сердечно-сосудистую систему вызывает не только патологию миокарда — миокардит, но и коронарных сосудов и всех трех оболочек сердца, провоцируя тахикардию, артериальную гипотензию, приглушенность тонов, дилатационную кардиопатию, нарушения сердечного ритма, вплоть до AV-блокады и инфаркта.
Обычно это вторичные осложнения, вызванные гиповентиляцией в результате слабости дыхательных мышц и диафрагмы, развитием инфекции, аспирацией при глотании. Чаще всего они приводят к фиброзирующему альвеолиту, базальному пневмофиброзу, интерстициальной пневмонии и даже метастатическим новообразованиям. Главными проявлениями являются такие симптомы как:
- одышка;
- хрипы;
- непродуктивный кашель;
- цианоз;
- крепитация– хрустящий звук, выявляющийся при аускультации;
- уменьшение объемов и диффузионных характеристик легких.
- скованность движений – вследствие поражения суставов ( артралгии и артрита), что может сопровождаться их припухлостью и болями;
- субфебрильная температура – до 38° в острых фазах;
- развитие гастрита, колита, эрозивно-язвенных поражений и геморрагиипрактически в 50% случаев приводят к утрате веса и спровоцированы изменениями сосудов и нарушениями питания слизистых ЖКТ, проходимости нервных импульсов и перистальтики;
- синдром Рейно – онемение рук и холодные пальцы после действия холода, эмоционального стрессалибо без явных причин, что в итоге вызывает боль и отечность, багрово-красный цвет кожных покровов;
- конъюнктивит, стоматит и другие поражения слизистых;
- умеренная гепатомегалия и незначительные нарушения функции печени;
- лимфаденопатия– наличие плотных распространенных отеков;
- нарушения чувствительности — гиперестезии, гипералгезии, арефлексии, чаще всего вызванные полиневритом;
- гормональный дисбаланс, сопровождающийся функциональными нарушениями работы половых желез и гипофизарно-надпочечниковой системы.
Анализы и диагностика
При подозрении на дерматомиозит необходим первичный осмотр и изучение состояния больного, сбор данных анамнеза и жалоб. В анализах крови можно выявить:
- незначительное повышение СОЭ;
- умеренный лейкоцитоз;
- увеличенное количество миоглобина, фибриногена, креатина, мочевой кислоты, гаптоглобинов, серомукоида, α-2-иγ-глобулинов;
- повышение ферментативной активности, вызванной мышечным распадом, наибольшее диагностическое значение имеет креатинфосфокиназа, лактатдегидрогеназа, АЛТ, АСТ, альдолаза.
При полимиозите важны электромиографические исследования нормальной электрической активности расслабленных мышц, низкоамплитудной — при их произвольных сокращениях, а также изучение коротких, полифазных потенциалов моторных единиц, выявляющих спонтанные потенциалы фибрилляции.
Для подтверждения диагноза следует провести:
- биопсию мышц;
- иммунологические пробы антител Jo 1 к гистидил-транспортной РНКсинтетазе;
- рентгенографию и УЗИ для выявления альвеолита, пневмонии, кальцинатов, остеопорозаили других глубинных изменений.
Лечение дерматомиозита
В основном лечение дерматомиозита медикаментозное. Обычно для ликвидации иммунновоспалительного фиброзирующего процесса назначают:
- глюкокортикоиды;
- цитостатики.
Кроме того, лечение полимиозита может включать симптоматическую коррекцию нарушений работы органов и систем – прием сердечных гликозидов, гепатопротекторов, поливитаминных комплексов, нестероидных противовоспалительных препаратов и средств, улучшающих нервно-мышечную передачу и повышающих метаболические процессы в мышечных тканях. При обнаружении глубинного или поверхностного отложения кальцинатов вводят внутривенно с 5%-раствором глюкозы динатриевую соль этилендиаминтетрауксусной кислоты, которая образует комплексы с ионами кальция, и они выводятся из организма.
В ходе лечения важно сохранять объем движений и препятствовать мышечной слабости, образованию контрактур, к примеру, при помощи лечебной физкультуры. Больным категорически противопоказана иммобилизация.
Дерматомиозит – это системное заболевание, поражающее кожу и мышцы. Из-за поражения мышц в патологический процесс вовлекаются сосуды и внутренние органы.
Заболевание развивается медленно, но может начаться и остро. Пациент все чаще ощущает слабость в руках и ногах, его беспокоят боли в мышцах, причем, не только при движении, но и в покое, и при надавливании. При этом мышцы увеличиваются в объеме и уплотняются. Все это сопровождается значительным повышением температуры (38-39°). Однако через некоторое время мышцы уменьшаются в объеме, а часто даже замещаются соединительной тканью – развивается миофиброз.
Через некоторое время мышцы слабеют настолько, что человеку становится сложно поднимать руки и ноги, самостоятельно садиться. Часто поражаются и мышцы шеи, при этом пациент не в состоянии держать голову. Также может нарушаться процесс глотания. В тяжелых случаях пациенты не в состоянии глотать вообще.
При дерматомиозите страдает и кожа – развивается фотодерматит, появляются зудящие высыпания, сосудистые звездочки, кожа становится либо гиперпигментированной, либо слабопигментированной, краснеет кожа лица и зоны декольте, причем часто краснота появляется на носу и щеках и напоминает бабочку, как при системной красной волчанке. На пальцах рук, запястьях, локтях и коленях появляются красные шелушащиеся пятна (синдром Готтрона), ногти становятся ломкими, исчерченными, кожа на ладонях шелушится.
При поражении мимических мышц лицо страдающего напоминает маску. Область вокруг глаз отекает, часто развивается конъюнктивит.
Довольно часто страдающие дерматомиозитом жалуются на стоматит.
Из-за поражения межреберных мышц и диафрагмы затрудняется дыхание. Пациент начинает жаловаться на одышку, его кожа приобретает синюшный оттенок. Из-за снижения вентиляции легких часто к дерматомиозиту присоединяются бактериальные инфекции, например, пневмония.
Довольно часто при дерматомиозите поражается и сердечная мышца – развивается миокардит. В этом случае у пациента развивается тахикардия, снижается артериальное давление, развивается сердечная недостаточность.
При поражении мышц желудочно-кишечного тракта пациент жалуется на потерю аппетита, боли в животе. Возможны желудочно-кишечные кровотечения.
При поражении почек развивается гломерулонефрит.
В 25-30 случаев кожные проявления заболевания отсутствуют. В этом случае говорят о полимиозите.
Дерматомиозит – достаточно редкое заболевание, всего регистрируется от 2 до 10 случаев на 100 000 населения. Женщины страдают этим заболеванием почти в два раза чаще, чем мужчины. Заболеть им может человек любого возраста, однако есть два пика заболевания – переходный возраст и климактерический период.
Точной причины развития этого заболевания врачи пока не знают. Однако предполагают, что дерматомиозит может развиться в результате:
- переохлаждения;
- длительного пребывания на солнце;
- вакцинации против тифа, холеры, краснухи, паротита;
- инфекционных заболеваний (болезнь Лайма, грипп, парагрипп, гепатит В, токсоплазмоз, СПИД, цитомегаловирусная инфекция);
- заболеваний щитовидной железы;
- употребления алкоголя или наркотиков;
- приема некоторых лекарственных препаратов;
- травм;
- беременности.
Также известно, что существует и наследственная предрасположенность к этому заболеванию.
Примерно в 30 % случаев дерматомиозит сочетается с онкологическими заболеваниями.
Специалисты считают, что дерматомиозит развивается в результате аутоиммунных процессов.
Заболевание протекает циклически, с обострениями и ремиссиями. Состояние пациента может улучшаться как после лечения, так и спонтанно.
По течению выделяют:
- острый дерматомиозит с быстрым нарастанием слабости мышц вплоть до обездвиживания пациента и невозможности глотания. В этом случае через 3-6 месяцев с начала заболевания может наступить летальный исход из-за сердечной недостаточности или пневмонии;
- подострый дерматомиозит развивается циклически, при этом, с каждым витком проявления болезни все серьезнее. В этом случае, если дерматомиозит не лечить, возможен летальный исход, однако при правильном и своевременном лечении возможно выздоровление или переход заболевания в хроническую форму;
- хронический дерматомиозит, при котором поражаются только отдельные мышцы, а общее состояние пациента долгое время остается удовлетворительным. Однако в некоторых случаях при этой форме происходит кальциноз – отложение солей кальция в коже и подкожной клетчатке, что может привести к контрактурам и обездвиженности.
По происхождению выделяют:
- идиопатический (первичный) дерматомиозит;
- паранеопластический (вторичный, опухолевый) дерматомиозит;
- ювенильный (детский) дерматомиозит.
Дерматомиозит опасен осложнениями. В большинстве случаев пациенты погибают не из-за самого заболевания, а именно из-за осложнений – аспирационной пневмонии, дыхательной и сердечной недостаточности, общей дистрофии, желудочно-кишечных кровотечений. Также при дерматомиозите могут развиться пролежни и трофические язвы.
Дополнительно делают рентгенографию легких и электрокардиографию, чтобы определить, как далеко зашла болезнь.
Дифференцируют это заболевание с вирусным и бактериальным миозитом, полимиалгиями, алкогольной миопатией, гиперкортицизмом, паразитарными заболеваниями, системной красной волчанкой.
Для лечения дерматомиозита применяют высокие дозы кортикостероидов. При достижении терапевтического эффекта дозу гормонов постепенно снижают. Однако эти препараты далеко не всегда улучшают состояние пациента. Если гормоны не работают, назначают препараты, угнетающие иммунитет. Кроме того, назначают витамины – аскорбиновую кислоту и витамины группы В.
Большую роль в лечении этого заболевания играет физиотерапия. В этом случае процедуры подбираются индивидуально для каждого пациента в зависимости от его состояния, симптомов заболевания и сопутствующих патологий.
В период ремиссии рекомендованы массаж и лечебная физкультура.
При своевременно начатом лечении прогноз в большинстве случаев благоприятный.
Страдающие дерматомиозитом не должны перегреваться или переохлаждаться. Им необходимо избегать стрессов и физического перенапряжения.
Специфической профилактики дерматомиозита не разработано. Однако врачи рекомендуют одеваться по погоде, своевременно лечить инфекционные заболевания, не принимать лекарственные препараты без рекомендации врача и при первых же неприятных симптомах обращаться к врачу.
Что такое дерматомиозит?
Дерматомиозит (ДМ и другие названия этой болезни: болезнь Вагнера, болезнь Вагнера-Унферрихта-Хеппа, лиловая болезнь) — это воспалительное заболевание мышц (миозит), кожи и кровеносных сосудов, которое поражает около 3 из 1 миллиона человек в год. Причина неизвестна. Первичные симптомы дерматомиозита включают мышечную слабость и кожную сыпь.
Затронуты все возрастные и этнические группы. Большинство случаев заболевания начинаются у детей в возрасте от 5 до 10 лет и у взрослых в возрасте от 40 до 50 лет. Женщины (и девочки) страдают примерно в два раза чаще, чем мужчины (и мальчики).
У пациентов с дерматомиозитом развивается слабость в больших мышцах вокруг шеи, плеч и бедер. Это вызывает трудности при подъеме по лестнице, вставании со стула или с постели, расчесывании волос. Большинство пациентов испытывают слабые боли в мышцах, что отличает их от пациентов с другими формами мышечных заболеваний.
Многие пациенты с другими заболеваниями также жалуются на слабость; однако, когда их тщательно опрашивают, в действительности, у них просто обнаруживается усталость, затрудненное дыхание или депрессия, но реально они не страдают от мышечной слабости.
Причины дерматомиозита
Болезнь Вагнера относится к группе заболеваний или нарушений мышц, называемых воспалительными миопатиями.
Причина большинства воспалительных миопатий неизвестна; однако ведущая теория заключается в том, что иммунная система организма ошибочно начинает атаковать мышечные клетки, кровеносные сосуды кожи и мышц, вызывая повреждения, сыпь и слабость.
Иногда дерматомиозит связан с раком и может быть признаком развития некоторых видов рака, таких как рак легких, молочной железы, яичников, простаты и толстой кишки. Она также может быть связано с другими заболеваниями иммунитета, такими как, например, склеродермия и смешанное заболевание соединительной ткани.
Основные симптомы и осложнения
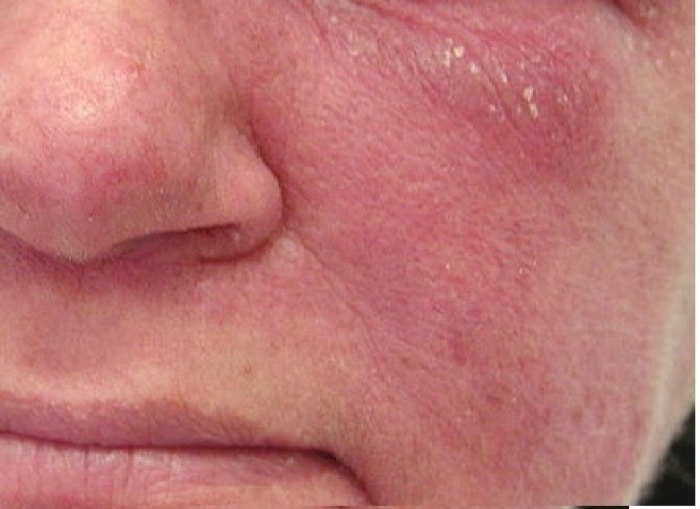
Пациенты с дерматомиозитом имеют различные симптомы. Они варьируются от легкой мышечной слабости, например, трудности с подъемом со стула или с переворачиванием в постели, до тяжелых симптомов, включая глубокую слабость или затрудненное глотание. У пациентов также могут появиться сыпь или кожные изменения — от легкого покраснения до более серьезного образования язвы (см. фото).
Симптомы дерматомиозита могут включать:
- мышечную слабость, особенно в лопаточной, тазовой и шейной областях, симметрично и с постепенным ухудшением;
- появление красных пятен или небольших комков на коже, особенно в суставах пальцев, локтей и коленей, называется симптом или папулой Готтрона;
- пурпурные пятна на верхних веках, называемые гелиотропом (см. фото выше);
- боль и отек суставов;
- лихорадку;
- усталость;
- затруднение глотания;
- боль в животе;
- рвоту;
- потерю веса.
Как правило, люди с этим заболеванием могут испытывать трудности в выполнении повседневных дел, таких как расчесывание волос, ходьба, подъем по лестнице или вставание со стула. Кроме того, кожные симптомы могут ухудшиться с пребыванием на солнце.
В более тяжелых случаях, или когда дерматомиозит появляется в сочетании с другими аутоиммунными заболеваниями, могут поражаться другие органы, такие как сердце, легкие или почки, что влияет на его функционирование и вызывает серьезные осложнения.
Начало без причинных мышечных болей с сопутствующим появлением красно-фиолетовых пятен на коже должны побудить заинтересованного человека немедленно обратиться к врачу для выяснения ситуации.
Когда разрушение мышц и склеродермия влияют на внутренние органы (пищевод, легкие, сердце и т. д.), пациент, страдающий дерматомиозитом, подвергается осложениям, так как подвергается:
- Трудности с глотанием (дисфагия), за которыми следуют проблемы с питанием и так называемая аспирационная пневмония. Все эти трудности возникают в результате изменения гладкой мускулатуры пищеварительной системы (особенно первых трактов). Возникающие в результате проблемы с питанием приводят к внезапному снижению массы тела и серьезному недоеданию.
Примечание: пневмония — это воспаление легких, вызванное попаданием пищи, слюны или носовых выделений в бронхиальное дерево. Типичными симптомами являются: кашель, жар, головная боль, одышка, одышка и общее недомогание.
- Дыхательные проблемы . Когда задействованы межреберные мышцы, которые позволяют дышать, и когда склеродермия поражает дыхательные пути, люди с дерматомиозитом дышать с большим трудом.
- Сердечные проблемы. Из-за воспаления сердечной мышцы (то есть миокарда) могут возникнуть аритмии различных видов и сердечная недостаточность.
Кроме того, особенно среди молодых пациентов, могут происходить необычные накопления кальция в коже и мышцах (кальциноз).
Диагностика
Некоторые аспекты истории и клинического обследования заслуживают особого внимания, поскольку они позволяют проводить дифференциальную диагностику с другими заболеваниями, а также с наличием сопутствующих заболеваний. Кроме того, они имеют прогностическое и терапевтическое значение.
Диагноз дерматомиозит ставится путем оценки симптомов заболевания, физической оценки и обследований, таких как биопсия мышц, электромиография или анализа крови, чтобы обнаружить присутствие веществ, которые указывают на разрушение мышц, таких как CPK, DHL или AST, для примера.
Может быть продуцирование аутоантител, таких как миозит-специфические антитела (MSAs), например, анти-RNP или анти-MJ. которые можно найти в больших количествах в анализах крови.
Для подтверждения диагноза врачу также необходимо дифференцировать симптомы дерматомиозита от других заболеваний, которые вызывают схожие признаки, такие как полимиозит или миозит с включенными тельцами, которые также являются воспалительными заболеваниями мышц.
Другими заболеваниями, которые следует учитывать, являются миофасцит, некротический миозит, ревматическая полимиалгия или воспаления, вызванные лекарствами, такими как, например, клофибрат, симвастатин или амфотерицин.
Лечение дерматомиозита
Лечение дерматомиозита проводится в соответствии с симптомами, представленными пациентами, но в большинстве случаев включает использование:
- Кортикостероидов, таких как преднизон, потому что они уменьшают воспаление в организме;
- Иммунодепрессантов, таких как метотрексат, азатиоприн, микофенолат или циклофосфамид, для снижения реакции иммунной системы;
- Других средств, таких как гидроксихлорохин, полезен для снятия дерматологических симптомов, таких как, например, чувствительность к свету.
Эти средства обычно принимаются в больших дозах в течение длительных периодов времени и имеют эффект уменьшения воспалительного процесса и уменьшения симптомов заболевания. Когда эти средства не работают, другим вариантом терапии является введение иммуноглобулина человека.
Также возможно проводить сеансы физиотерапии с реабилитационными упражнениями, которые помогают облегчить симптомы и предотвратить контрактуры и ретракции. Фотозащита с помощью солнцезащитных средств также показана для предотвращения ухудшения состояния кожи.
Когда дерматомиозит связан с раком, наиболее подходящим лечением является лечение рака, часто вызывающее облегчение признаков и симптомов заболевания.
Дерматомиозит ослабляет кожу, особенно участки, пораженные сыпью. Поэтому врачи рекомендуют не подвергать себя слишком сильному воздействию солнца или делать это только после принятия необходимых мер предосторожности (защитный солнцезащитный крем, соответствующая одежда и т. д.), поскольку ультрафиолетовые лучи могут еще больше ухудшить ситуацию.
Кроме того, рекомендуется:
- Обратится к врачу за любой информацией, касающейся дерматомиозита и возможных сопутствующих заболеваний.
- Сохранять активность, чтобы тонизировать мышцы тела.
- В случае сильной усталости отдохните и дайте телу восстановить силы.
- Если признаки или симптомы когда-либо встречались раньше, немедленно свяжитесь с врачом.
- Если у вас депрессия из-за болезни, доверьтесь друзьям и родственникам. На самом деле, закрытость и уход в себя только навредит терапии.
Прогноз
Когда-то, когда существующие сейчас методы лечения еще не существовали, прогноз был отрицательным, а 5-летняя выживаемость от появления симптомов была очень низкой.
Однако сегодня, благодаря достижениям в области медицины, прогноз значительно улучшился, и показатели выживаемости через 5 и 10 лет от начала дерматомиозита составляют соответственно 70% и 57% (по оценкам на 2012 г.).
Читайте также:


