Иридоциклит при ревматоидном артрите
Необходима терапия основного заболевания (ревматизм и др.). Местно - раннее назначение мидриатических средств: 1 % раствора атропина сульфата 4-6 раз в день, атропина в глазной лекарственной пленке 1-2 раза в сутки, на ночь 1 % атропиновой мази; используют также 0,2 % раствор скополамина гидробромида. Растворы атропина и скополамина можно сочетать с инстилляциями 0,1 % раствора адреналина гидрохлорида, 1-2 % раствора адреналина гидротартрата.
Для максимального расширения зрачка за нижнее веко закладывают ватный тампон, смоченный 0,1 % раствором адреналина гидрохлорида, на 15-20 мин 1-2 раза в день. С целью максимального расширения зрачка и разрыва задних синехий субконъюнктивально вводят 0,2 мл 0,1 % раствора адреналина гидрохлорида 1 раз в день или 0,2 мл 1 % раствора мезатона. В остром периоде показаны инстилляции 0,1 % раствора дексаметазона, офтан дексаметазона, 1-2,5 % суспензии гидрокортизона, 0,3 % раствора преднизолона, капель "Софрадекс" 4-6 раз в день; 0,5 % гидрокортизоновая мазь 3- 4 раза в день.
Под конъюнктиву вводят 0,4 % раствор дексаметазона, 1- 2,5 % суспензию гидрокортизона, 3 % раствор преднизолона по 0,3-0,5 мл. При резко выраженных явлениях циклита показан 0,4 % раствор дексаметазона (0,5 мл) под конъюнктиву или в субтеноново пространство (0,2-0,3 мл). После стихания воспаления применяют субконъюнктивально папаин (фермент), по 1-2 мг препарата в изотоническом растворе натрия хлорида, 12-15 инъекций.
Широко используют физиотерапевтические процедуры: электрофорез 2 % раствора кальция хлорида, антибиотиков (стреп-томицин-хлоркальциевый комплекс, в 1 мл которого содержится 10 000 ЕД; бензилпенициллина натриевая соль, содержащая в 1 мл 10 000 ЕД; 1 % раствор тетрациклина, 0,5 % раствор биомицина), 2 % растворы амидопирина, натрия салицилата.
При недостаточном мидриазе после повторных инстилляции атропина сульфата его вводят методом электрофореза через ванночковый электрод (сила тока 1-1,5 мА, по 15 мин ежедневно) вместе с адреналином и новокаином (2-3 мл 0,5 % раствора атропина сульфата, 1 мл адреналина 1:1000, 1 мл 2 % новокаина). Число процедур зависит от степени мидриаза, но не превышает 15. Если синехии не разрываются, после электрофореза мидриатических препаратов назначают электрофорез трипсина или химотрипсина (0,2 % раствор с катода) либо папаина (0,02-0,04 % раствор с анода), лидазы (16 УЕ в 10 мл с анода); их готовят ex tempore на изотоническом растворе натрия хлорида, подогретом до 35 °С; процедуру проводят при силе тока 1-1,5 мА по 15-20 мин через ванночковый электрод ежедневно, всего 5-6 процедур.
При интенсивном помутнении стекловидного тела и наличии гипопиона назначают электрофорез стрептомицин-хлоркальциевого комплекса 20 000 ЕД/мл (через ванночковый электрод при силе тока 1-1,5 мА, по 15 мин ежедневно, всего 15 процедур); при иридоциклите ревматической этиологии - УФ-лучи на воротниковую зону (3-4 биодозы, всего 3-4 процедуры). При сильных болях рекомендуется диадинамотерапия. Курс лечения состоит из 5-6 процедур, проводимых ежедневно. Местно показаны тепло, медицинские пиявки на кожу виска на стороне больного глаза. В стадии исхода заболевания для рассасывания помутнений стекловидного тела применяют инстилляции раствора этилморфина гидрохлорида (дионина) в возрастающей концентрации (от 1 до 8 %).
Основой современного лечения больных активным ревматизмом является раннее сочетанное использование антибиотиков, глюкокортикоидных гормонов и противовоспалительных средств.
Общее лечение проводят совместно с ревматологом. При активной фазе ревматизма вводят внутримышечно бензилпенициллина натриевую соль по 250 000-300 000 ЕД 4 раза в сутки в течение 2 нед. Внутрь назначают цифран (ципрофлоксацин) по 0,25 г, натрия салицилат по 0,5-1 г 6-8 раз в день после еды, бутадион по 0,15 г или реопирин по 0,25 г 3 раза в день в течение 10 дней, димедрол по 0,03-0,05 г или пипольфен в драже по 0,025 г 2-3 раза в день, препараты кальция - 10 % раствор кальция хлорида по 1 столовой ложке 3 раза в день; внутримышечно 0,25 % раствор кальция хлорида от 2 до 10 мл по схеме: 1-й день - 2 мл, 2-й день - 3 мл, прибавляя по 1 мл до 10-го дня, а в последующие 20 дней - по 10 мл ежедневно; внутривенно - 10 % раствора кальция хлорида (от 10 до 20 вливаний), 40 % раствор глюкозы по 20 мл или 40 % раствор гексаметилентетрамина по 5-10 мл (10-15 вливаний).
В острый период иридоциклита рекомендуется кратковременный курс преднизолона внутрь с постепенной заменой его салицилатами. Лечение проводят в течение 6 нед по следующей схеме: в 1-ю неделю прием преднизолона ежедневно по 1 таблетке (5 мг) 3 раза в день, во 2-ю неделю - 1 прием 1 г натрия салицилата и 2 приема преднизолона, в 3-ю неделю - 1 прием преднизолона и 2 приема по 1 г натрия салицилата, в последние 3 нед - по 1 г натрия салицилата 3 раза в день. Применяют кортикостероиды внутримышечно: 2,5 % эмульсию кортизона по 1-5 мл или 0,4 % раствор дексаметазона по 1 мл.
B.И. Mopoзoв, A.A Якoвлев
Диагностика, лечение и реабилитация в лучших клиниках Германии , для пациентов из России и стран СНГ по самым современным медицинским технологиям, без посредников.
--> Глазная клиника профессора Трубилина квалифицированное лечение заболеваний глаз, современная коррекция зрения.
Воспалительные заболевания глаз становятся одной из распространённых причин временной утраты трудоспособности среди лиц молодого возраста. Более того некоторые воспалительные процессы могут приводить к снижению зрения, порой значительному. Структуры глазного яблока взаимосвязаны между собой настолько, что начавшись в одном отрезке глазного яблока, недуг может распространиться в глубокие отделы органа зрения, особенно при несвоевременном лечении или попытке заняться самолечением. Среди воспалительных процессов средних отделов глазного яблока во врачебной практике чаще других встречаются воспаления сосудистого тракта – иридоциклиты.
Строение сосудистой оболочки глаза
Сосудистая оболочка глаза состоит из трёх отделов – радужки, цилиарного тела и хориоидеи. В радужке принято различать две части – переднюю и заднюю. В переднем отделе проходят многочисленные кровеносные сосуды. Основная функция этого отдела глаза – роль так называемой диафрагмы. В центре находится зрачок – отверстие, которое вследствие работы своих мышц и обеспечивает оптическую функцию радужки. Следующий отдел сосудистой оболочки – это цилиарное, или ресничное тело. Характерной особенностью, отличающей этот отдел глаза от других, является его многофункциональность.
Во-первых, оно вырабатывает внутриглазную жидкость, которая является питательным компонентом для бессосудистых структур глаза – хрусталика и внутреннего слоя роговицы. К отросткам цилиарного тела подвешен хрусталик на собственной цинновой связке, что включает ресничное тело в участие в акте аккомодации. И, наконец, имея парасимпатическую иннервацию входящей в цилиарное тело одноимённой мышцы, обеспечивает чувствительную функцию. Как и в других сосудистых отделах, ресничное тело богато мелкими сосудами, цилиарными артериями. Радужка и цилиарное тело объединены в передний отдел сосудистого тракта глазного яблока.
Задний отдел представлен непосредственно сосудистой оболочкой – хориоидеей. Ни в одном из структурных компонентов глазного яблока не существует такого многообразия артерий, как в ней.
Иннервация переднего отдела осуществляется из системы тройничного нерва, что обеспечивает высокую болевую чувствительность радужки и цилиарного тела, а также двигательную иннервацию зрачковых мышц и цилиарного тела.
Венозная система тоже имеет свои особенности. Вены увеального тракта сливаются в водоворотные вены, которые в свою очередь имеют выход в верхнюю глазничную вену. Водоворотные вены участвуют в регуляции внутриглазного давления, поэтому воспалительные процессы в среднем отделе глазного яблока могут сопровождаться повышением глазного давления и маскироваться под глаукому.
Учитывая особенности строения сосудистого тракта, воспалительные процессы в нём протекают длительно из-за малой скорости кровотока ввиду наличия многочисленных мелких сосудов, весьма болезненно в результате иннервации первой ветвью тройничного нерва, сопровождаются снижением зрения, так как может нарушаться аккомодационная функция, и провоцировать развитие вторичной глаукомы.
Иридоциклит — что это?
Иридоциклит – это воспалительное заболевание переднего отдела сосудистой оболочки глаза. Учитывая приличное количество анастомозов между радужной оболочкой и ресничным телом, а также определённую изолированность кровоснабжения хориоидеи от предыдущих, воспаление способно поражать одновременно составляющие переднего отдела и предупреждать развитие недуга во всех трёх отделах.
Иридоциклит причины возникновения чаще всего имеет эндогенного характера. Запускающим механизмом становятся хронические общие заболевания организма в целом. С током крови патологический агент заносится в богатую сосудистую сеть радужки и цилиарного тела, что запускает механизм воспаления. Чаще всего провокатором развития воспалительного недуга в глазу становятся иммуннодефицитные состояния, системные заболевания соединительной ткани, вирусные инфекции.
По характеру течения условно различают острый иридоциклит, рецидивирующий и хронический воспалительный процесс. В клинической практике офтальмологи имеют дело с рецидивирующими и хроническими формами, хотя такое разделение не отражает существенных отличий. И тот, и другой иридоциклит не отличаются особой сезонностью и не имеют существенных отличий в клинической картине. Иридоциклит симптомы имеет одинаковые как в период обострения, так и в острую форму.
Клиника иридоциклита
Клинические проявления иридоциклита достаточно яркие, имеют свои особенности, проявляются сразу определённым симптомокомплексом. Человек, перенёсший однажды это заболевания, никогда не ошибётся, если подобный недуг возникнет у него снова. Это касается большей частью рецидивирующих иридоциклитов.
Выше было указано, что структурно увеальный тракт делится на три части. Однако в клинической практике отдельно воспаления радужки (ирит), и отдельно воспалительного процесса в цилиарном теле (циклита) не встречается из-за общего кровоснабжения. Вначале появляется циклит со своими проявлениями, а затем в течение нескольких часов присоединяется ирит. В итоге к офтальмологу пациент уже попадает с симптомами воспаления переднего отдела сосудистой оболочки.
Первым важным в диагностическом плане симптомом является боль в глазу. Вначале она имеет ноющий характер, но к вечеру может усилиться до такой силы, что человек не сможет заснуть, будет ходить из угла в угол, держась за глаз. Особенностью болевого синдрома является то, что боль ещё локализируется и в половине головы на стороне поражённого глаза. Кроме того, боли будут беспокоить при движении глазным яблоком. Приём обезболивающих препаратов снимает болевые ощущения на некоторое время. Сильные боли объясняются вовлечением в процесс веточек тройничного нерва, который отличается особой болезненной чувствительностью. Помимо боли, человек будет жаловаться на появившийся туман перед глазом и светобоязнь. Снижение зрения появляется из-за нарушения прозрачности оптических сред, в частности влаги передней камеры вследствие появления в ней воспалительных компонентов из-за циклита.
Правильная интерпретация жалоб, внимательный сбор анамнеза сразу настраивает врача-специалиста на правильное направление в проведении соответствующих диагностических мероприятий. Первоочередным в диагностике является осмотр глаза на щелевой лампе.
Биомикроскопия выявляет такие симптомы, как нечёткость рисунка радужки, наличие смешанной или перикорнеальной инъекции глазного яблока, сужение зрачка и отсутствие его реакции на световой раздражитель.
При пальпаторном исследовании глаза определяется болезненность при пальпации через веко. На роговице могут появляться инфильтраты на стороне глубокого слоя, что свидетельствует о поражении ресничного тела и радужки. Подобные инфильтраты могут обсеменять переднюю поверхность хрусталика, появляться в стекловидном теле, что также снижает зрение.
Ещё одним характерным признаком иридоциклита являются синехии по зрачковому краю. Понятие это сугубо специализированное. Появляются они вследствие отложения воспалительного экссудата между радужкой и хрусталиком. Если своевременно не обратиться к окулисту, такой инфильтрат склеивает зрачковый край радужки с передней капсулой хрусталика, что может привести к заращению зрачка, вследствие чего возникнут определённые трудности для оттока внутриглазной жидкости.
Исследование на щелевой лампе позволяет определить тяжесть процесса посредством исследования прозрачности переднекамерной влаги. При запущенном воспалении в передней камере может скапливаться гной (гипопион) или кровь (гифема) в зависимости от возбудителя. В результате затруднения циркуляции влаги может повышаться внутриглазное давление и возникнуть вторичная глаукома.
Для определения офтальмотонуса используют метод тонометрии. Офтальмоскопия позволит исключить вовлечение в воспалительный процесс непосредственно сосудистой оболочки и сетчатки. Диагностика обязательно должна включать общее обследование состояния организма. Обязательным при иридоциклите является исследование крови на сифилис, на наличие ревматоидного фактора как показателя общего системного заболевания такого, как ревматоидный артрит или болезнь Бехтерева, а также общий анализ крови и исследование состояния иммунитета.
При болезни Бехтерева иридоциклит обычно бывает первым проявлением этой болезни. Нарушения в иммунной системе могут провоцировать развитие воспаление переднего отдела увеального тракта на внедрение цитомегаловируса или вируса простого герпеса. Пациенты, у которых выявляется общая патология, должны наблюдаться у ревматолога или инфекциониста – вирусолога и офтальмолога соответственно. Лечение иридоциклита должно начинаться без промедления, так как от этого зависит положительный исход болезни.
Лечение иридоциклита
Во всех учебниках офтальмологии иридоциклит считается стационарной патологией, то есть лечение должно проводиться под круглосуточным наблюдением специалиста. В связи с проведённой реорганизацией здравоохранения и сокращением коечного фонда в стационарах, вся ответственность легла на окулистов амбулаторно-поликлинического приёма. Лечебные мероприятия подразумевают воздействие не только на этиологический фактор, а также на патогенетические механизмы воспаления и их последствия. Иридоциклит лечение подразумевает своевременное и специализированное, что возможно только при обращении в медицинское учреждение.
Достаточно эффективным стало применение одновременно нестероидных противовоспалительных средств и комбинированных капель, содержащих кортикостероиды. Учитывая, что в большинстве случаев воспаление поражает мышцы и нервы, проходящие в переднем отделе сосудистого тракта, применение вышеуказанных препаратов получило широкое распространение. Наиболее популярными во врачебной практике стали Тобрадекс, Комбинил-Дуо, Максидекс, Неванак, Индоколлир. В тяжёлых случаях и выраженном болевом синдроме применяют инъекционные аналоги перечисленных лекарственных средств.
Одним из направлений в лечении является предупреждение сращений зрачкового края радужки и передней капсулы хрусталика. Для этого применяют мидриатические средства, которые расширяют зрачок. Лечебное действие этих препаратов основано ещё и на улучшении кровотока в мелких сосудах, что необходимо при существующем замедленном кровообращении в большом количестве сплетений кровеносных сосудов цилиарных артерий. Если иридоциклит возник на фоне существующего хронического заболевания, необходимо пересмотреть принимаемую схему лечения по этому заболеванию.
При подозрении на вирусную этиологию для достоверности необходимо провести иммуноферментный анализ, а до получения результата не желательно применять кортикостероидные средства. Впоследствии необходимо добавит капли, восстанавливающие прозрачность роговицы. При повышенном внутриглазном давлении назначают гипотензивные капли на то время, что инстиллируют капли, расширяющие зрачок. Для более интенсивного воздействия лекарственных препаратов среди офтальмологов распространён метод физиотерапевтического лечения. С помощью электрофореза, например, вводят антибиотики при гипопионе. В целом лечение иридоциклита — процесс трудоёмкий и требует особой внимательности и ответственности со стороны лечащего врача, а со стороны пациента доверия врачу и чёткого исполнения предписаний и назначений.
В большинстве случаев при своевременно начатом лечении всегда достигается положительный результат. Следует отметить, что при таких заболеваниях как сахарный диабет и глаукома, даже при выборе правильной тактики лечения, иридоциклит не всегда заканчивается благополучно.
Заключение
Иридоциклит – достаточно серьёзное заболевание глазного яблока, которое может привести к снижению зрения вплоть до слепоты. В своём течении заболевание приносит изменения в средах глаза настолько, что параллельно приходится заниматься лечением вторичной глаукомы или кератита. Чаще всего иридоциклит является хроническим процессом, поэтому профилактические меры направлены на предупреждение обострений.
Своевременное лечение хронических заболеваний, избегание переохлаждений и, конечно, немедленное обращение к офтальмологу при первых признаках иридоциклита, будет хорошей профилактической мерой. Пациент, перенёсший иридоциклит, должен систематически наблюдаться у окулиста. Такой человек попадает в теоретическую группу риска по возникновению глаукомы и заднего иридоциклита, больше известного как увеит. Будьте здоровы!
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!
Общая информация
Иридоциклит (передний увеит) — это воспалительное заболевание, поражающее определенные глазные структуры, в частности радужную оболочку и цилиарное тело. В большинстве случаев причина неизвестна и чаще всего затрагивает молодых людей.
Иридоциклит является наиболее частым среди увеитов, и его причинами признаются:
- травма глаза;
- вирусные и бактериальные инфекции;
- системные заболевания, особенно аутоиммунные болезни;
- аллергические реакции;
- сахарный диабет.
Клинически, иридоциклит проявляется такими симптомами, как:
- боль в глазах и обильное слезотечение;
- покраснение и жжение глаз;
- светобоязнь, т.е. гиперчувствительность к свету;
- затуманенное зрение.
Для диагностики используются анамнез и физикальное обследование с помощью анализов крови и инструментальных тестов. Распознавание и лечение иридоциклита требует опыта специалиста в офтальмологии (офтальмолога).
Иридоциклит является важной патологией, которая требует немедленного лечения, чтобы избежать развития осложнений, которые, если они очень серьезные, могут серьезно повредить структуры глаза до такой степени, что вызывают слепоту.
Лечение этиологическое, т.е. направлено на устранение первопричины. Как правило, кортикостероидные и мидриатические препараты (которые расширяют зрачок) используются для уменьшения признаков воспаления и сведения к минимуму риска серьезных осложнений.
Код МКБ
Анатомия глаза
Говоря об анатомии глаза, можно сказать, что он по сути состоит из трех слоев:
- склера и роговица, которые представляют внешний слой;
- увеа, которая представляет среднюю сосудистую оболочку, то есть ту, которая содержит кровеносные сосуды, необходимые для поддержания всех глазных структур;
- сетчатка — внутренняя оболочка глаза, являющаяся периферическим отделом зрительного анализатора.
Увеа делится на 3 части:
- ирис (радужная оболочка);
- цилиарное (ресничное) тело;
- хориоидеа (сосудистая оболочка глаза).
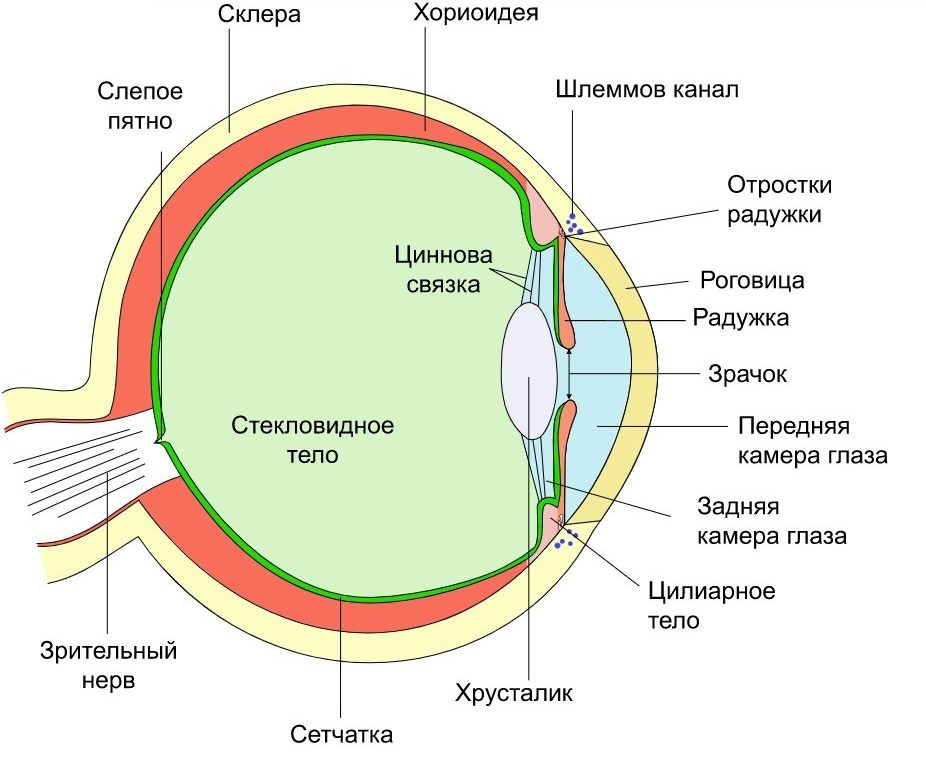
Исходя из анатомии глаза, иридоциклит, следовательно, соответствует переднему увеиту или воспалению так называемой передней камеры глаза (которая включает радужную оболочку и цилиарное тело).
Радужная оболочка образует переднюю часть сосудистой оболочки глаза и сзади отделяет переднюю роговицу от хрусталика. Радужная оболочка является структурой, отвечающей за цвет глаз, благодаря наличию различных типов пигментов в ее глубоком слое.
Функция радужной оболочки заключается в регулировании количества света, которое должно достигать сетчатки, в зависимости от условий окружающего освещения.
- При ярком освещении зрачок сужается (миоз) благодаря сокращению сужающейся мышцы зрачка.
- И наоборот, в условиях слабой светимости зрачок расширяется (мидриаз) благодаря дилатирующей мышце зрачка, позволяя большему количеству света достигать сетчатки.
Цилиарное тело, вероятно, представляет собой круглую структуру, которая сжимается с хрусталиком и выполняет функцию аккомодации. Этот термин относится к способности человеческого глаза фокусироваться на объектах на разных расстояниях: цилиарное тело, сжимаясь или разжимаясь, меняет кривизну хрусталика, позволяя объекту быть сфокусированным в течение нескольких минут.
Причины и классификация
Воспаление радужной оболочки и цилиарного тела может иметь клиническое течение:
- острый, когда он возникает внезапно и имеет ограниченную продолжительность;
- хронический, когда иридоциклит сохраняется и рецидивирует в течение не менее 3 месяцев.
Кроме того, он может быть:
- односторонним, если затрагивает только один глаз;
- двусторонним, реже.
Основными причинами иридоциклита являются:
- идиопатическая, самая частая причина (не связанная с каким-либо узнаваемым системным заболеванием);
- послеоперационный увеит;
- травма глаза;
- сахарный диабет;
- аллергические реакции;
- побочные реакции на лекарства (очень редко);
- в результате аутоиммунного заболевания, большая группа заболеваний, которые включают в себя:
- артрит:
- ревматоидный артрит;
- псориатический артрит;
- ювенильный идиопатический артрит;
- волчанка;
- анкилозирующий спондилит;
- саркоидоз;
- бруцеллез;
- болезнь Бехчета;
- воспалительные заболевания кишечника (болезнь Крона и неспецифический язвенный колит);
- болезнь Уиппла;
- артрит:
- инфекции:
- Вирус:
- простой герпес;
- опоясывающий лишай;
- цитомегаловирус;
- ВИЧ;
- Бактерии:
- стафилококки или стрептококки;
- туберкулез;
- сифилис;
- проказа;
- Паразиты:
- токсоплазмоз;
- токсокароз;
- Грибы:
- кандидоз;
- гистоплазмоз;
- Вирус:
- первичные глазные синдромы:
- синдром Фукса;
- симпатическая офтальмия;
- глаукома;
- первичный или вторичный рак глаза.
Симптомы иридоциклита
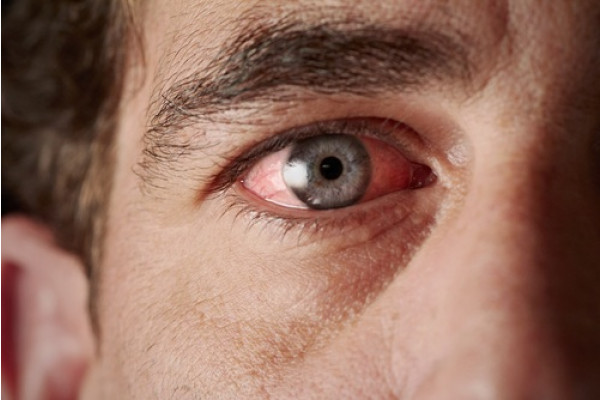
Симптомы, которые характеризуют иридоциклит:
- красные глаза, при воспалительной гиперемии конъюнктивы;
- боль в глазах, моно или двусторонняя в зависимости от степени процесса;
- светобоязнь, т.е. повышенная чувствительность к свету, которая становится очень раздражающей, иногда вызывает боль;
- обильное слезотечение;
- жжение и раздражение;
- нарушения зрения, такие как снижение остроты зрения или помутнение зрения;
- постоянный миоз, т.е. сужение зрачка;
- помутнения роговицы;
- блефароспазм, тоническое и спастическое сокращение век.
Осложнения
Иридоциклит может привести к редким, но серьезным осложнениям, особенно когда наблюдается эволюция в сторону формы панувеита:
- глаукома (повышенное внутриглазное давление, которое со временем повреждает сетчатку и может привести к слепоте);
- отслоение сетчатки;
- воспаление роговицы, склеры и других глазных структур путем расширения воспалительного процесса;
- вторичная катаракта (непрозрачность хрусталика).
Диагностика
Диагноз иридоциклита начинается с анамнеза и физического обследования:
- Анамнез (история болезни) состоит из формулировки врачом ряда вопросов, которые необходимы, чтобы исследовать и восстановить всю историю болезни пациента. В этом случае важно получить информацию о возможном присутствии:
- аутоиммунного заболевания;
- аллергии;
- диабета;
- предыдущих травм глаз.
- Физикальное обследование позволяет распознать все симптомы, сообщенные пациентом, и объективные клинические признаки. На этом этапе важно поставить дифференциальный диагноз с другими патологиями, похожими на иридоциклит, такими как:
- конъюнктивит;
- пигментный ретинит;
- тяжелый кератит.
С этой целью врач может выполнить лабораторные анализы с анализами крови или некоторые инструментальные исследования глаз, такие как:
- осмотр щелевой лампой;
- анализ тонометром для определения внутриглазного давления;
- осмотр офтальмоскопом, после расширения зрачка.
Эти процедуры часто позволяют врачу обнаружить некоторые клинические признаки, характерные для иридоциклита, такие как:
- блефароспазм;
- феномен Тиндалла (наличие плавающих клеток в водянистой влаге);
- узелки на уровне радужки или зрачка;
- глазную гипотонию, снижение внутриглазного давления;
- кератические осадки;
- гипопион (скопление гноя в нижней части передней камеры глаза);
- переднею или заднею синехию между радужной оболочкой и роговицей, а также между радужной оболочкой и хрусталиком (ситуации с риском образования катаракты или глаукомы),
Глазная биопсия редко бывает полезна, когда на уровне увеа берется небольшой образец клеток, который впоследствии анализируется патологом под микроскопом.
Важно заподозрить иридоциклит каждому пациенту, испытывающему:
- боль в глазах;
- покраснение;
- светобоязнь;
- начальное снижение зрения.
Лечение иридоциклита
Лечение иридоциклита имеет три основные цели:
- Облегчить боль и дискомфорт, которые значительно снижают качество жизни.
- Вылечить основную причину для достижения окончательного исцеления.
- Избегать и лечить любые осложнения, прежде чем они станут серьезными и необратимыми.
С общей точки зрения, медикаментозное лечение предполагает использование следующих препаратов:
- кортикостероиды (для местного применения или системные в тяжелых случаях);
- мидриатики (которые расширяют зрачок), позволяющие уменьшить боль и другие воспалительные признаки.
Для предотвращения необратимых повреждений лечение иридоциклита необходимо начинать рано. Для лечения практически всегда назначают кортикостероиды, как правило, в виде глазных капель. Кортикостероиды также можно принимать внутрь либо вводить в глаз или в ткани вокруг глаза. Также используются лекарственные препараты, которые расширяют зрачок, например, гоматропин или циклопентолат в виде капель.
Могут назначаться препараты для лечения конкретных причин увеита. Например, если причиной является инфекция, могут назначаться препараты для уничтожения инфицирующих организмов (антибиотики, противовирусные средства).
В некоторых случаях необходимо применять другие методы лечения, такие, как хирургическое вмешательство, лазерная терапия, пероральный прием или введение в вену (внутривенно) лекарственных препаратов, которые подавляют иммунную систему (иммунодепрессанты), если причиной является аутоиммунное заболевание.
Повязка на глаза может помочь в наиболее острой фазе заболевания.
Прогноз
В целом, прогноз хороший для неосложненного иридоциклита, особенно когда он имеет разрешимую инфекционную основу. Больше проблем возникает при сложном иридоциклите, таком как связанный с аутоиммунными заболеваниями, которые имеют тенденцию становиться хроническими и поэтому требуют длительного лечения.
Если не лечить, передний увеит может быстро разрушать глаз. Болезнь может стать причиной продолжительных, представляющих угрозу зрению симптомов, таких, как отек желтого тела, повреждение сетчатки и катаракты.
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Введение
Иридоциклитом (или передним увеитом) называют сочетанное поражение воспалительным процессом радужной оболочки и цилиарного тела глаза. Кровоснабжение радужки и цилиарного тела является общим, и воспалительный процесс в одном из них (циклит или ирит) быстро распространяется на другой участок глаза.
Иридоциклиты классифицируются по характеру течения, причинам появления и по различным показателям симптомов.
В зависимости от характера течения иридоциклит бывает:
- острый или подострый;
- хронический;
- рецидивирующий.
Наиболее часто иридоциклиты встречаются у людей 20-40 лет, но могут носить и врожденный характер – при инфекционных заболеваниях матери во время беременности.
Основным проявлением этого заболевания становится боль в глазу. В целом, иридоциклит на его ранних стадиях хорошо поддается терапии, но отсутствие адекватного лечения может приводить к частичной утрате зрения и слепоте, или к вынужденному удалению глазного яблока.
Причины иридоциклита
Причины иридоциклита разнообразны, и установить первопричину удается не всегда. По происхождению воспалительного процесса иридоциклит может быть:
1. Эндогенным – вызывается внутренними причинами.
2. Экзогенным – вызывается различными травмами, воспалительными заболеваниям других участков глаза или послеоперационными осложнениями.
Наиболее часто иридоциклит становится следствием общих заболеваний. Это могут быть:
- вирусные, инфекционные или грибковые заболевания – грипп, ВПГ, туберкулез, корь, токсоплазмоз, гонорея, стафилококковая или стрептококковая инфекции, хламидиоз, малярия, лептоспироз, бруцеллез и др.;
- хронические инфекции – тонзиллит, гайморит, кариес и др.;
- системные поражения соединительных тканей – ревматизм, саркоидоз, ревматоидный артрит, болезнь Бехчета и др.;
- обменные нарушения – подагра, сахарный диабет.
В более редких случаях причинами этого заболевания становятся проникающие ранения, послеоперационные осложнения или воспаления других участков глаза.
Основной причиной развития иридоциклита становится занос возбудителей инфекции, токсинов или иммунных комплексов в ткани цилиарного тела или радужную оболочку глаза. Немаловажную роль для развития этого заболевания играют и различные предрасполагающие факторы:
- стрессовые ситуации;
- переохлаждение;
- расстройства иммунитета;
- эндокринные нарушения;
- тяжелая физическая или психическая нагрузка.
Симптомы иридоциклита

Симптомы иридоциклита могут проявляться на одном глазу или на обоих. Они бывают различными, и их особенности во многом зависят от формы заболевания. Среди них можно выделить общие характерные признаки, которые свойственны всем видам этого заболевания глаза.
Общие симптомы иридоциклита:
- общее покраснение глаза;
- боль, усиливающаяся при прикосновении или надавливании;
- слезотечение;
- боязнь света;
- "туман" перед глазами;
- головная боль.
При иридоциклите больной жалуется на "туман" перед глазами, и при проверке зрения выявляется его незначительное ухудшение в пределах 2-3 строчек проверочной таблицы. Наблюдаются изменения цвета радужки глаза. Она приобретает нехарактерный для нее ржавый или зеленоватый цвет, ее рисунок становится размытым, а зрачок сужается и плохо реагирует на раздражение светом.
При осмотре в передней камере глаза может определяться серозный, серозно-фибринозный или гнойный экссудат, а при разрыве сосуда обнаруживается гифема (скопление крови). При оседании экссудата на стекловидном теле и хрусталике может наблюдаться их помутнение и ухудшение зрения.
Воспалительный процесс в тканях глаза сопровождается отечностью и тесным контактом радужки с капсулой хрусталика. Это приводит к образованию задних спаек, которые вызывают необратимые изменения в виде деформации и сужения зрачка. Сращение передней поверхности хрусталика с радужкой на всем ее протяжении может приводить к образованию круговой спайки, и при неблагоприятном течении иридоциклита развивается слепота.
Внутриглазное давление при иридоциклите может быть в пределе нормы или понижаться. Его понижение обусловлено снижением секреции влаги в передней камере глаза. Иногда, при остром и быстро развивающемся иридоциклите, наблюдается выраженная экссудация или образование круговой спайки, которые вызывают повышение внутриглазного давления (вплоть до глаукомы).
Разные виды иридоциклитов имеют свои характерные особенности течения:
- вирусные – протекают стремительно, с образованием серозного и серозно-фибринозного экссудата и на фоне повышения внутриглазного давления;
- хламидийные – протекают на фоне уретрита, конъюнктивита и поражений суставов;
- аутоиммунные – протекают на фоне обострения основного заболевания, носят рецидивирующий характер, часто осложняются, причем каждый последующий рецидив протекает тяжелее предыдущего; могут приводить к слепоте;
- туберкулезный – симптомы слабо выражены, сопровождается образованием мощных спаек, полным сращением зрачка, затуманиванием зрения и образованием желтоватых бугорков на радужке;
- травматические – могут осложняться воспалением второго глаза.
При хроническом иридоциклите боль, покраснение, светобоязнь и слезотечение выражены не так ярко, как при острой форме этого заболевания. Хроническое воспаление сопровождается такими атрофическими изменениями глаза, как помутнение хрусталика и стекловидного тела, грубые спайки хрусталика и радужной оболочки, заращение зрачка и др.
Виды иридоциклита
Диагностика иридоциклита
После оценки особенностей течения иридоциклита больному могут назначаться консультации фтизиатра, отоларинголога, ревматолога, стоматолога, дерматовенеролога, аллерголога. В никоторых случаях назначается рентгенография придаточных пазух носа и легких.
Обязательно проводят дифференциальную диагностику иридоциклита с заболеваниями глаз со схожей симптоматикой: кератит, острый конъюнктивит и приступ первичной глаукомы.
Последствия (осложнения) иридоциклита
Иридоциклит при беременности
Иридоциклит при беременности, в большинстве случаев, развивается по причине снижения иммунитета. Толчком к его появлению могут стать:
- хронические заболевания беременной (гайморит, тонзиллит, киста зуба и др.);
- контакт с инфекцией;
- аллергические реакции;
- ревматические заболевания;
- аутоиммунные заболевания.
Как и любое другое вирусное или бактериальное заболевание во время беременности, иридоциклит представляет угрозу не только для здоровья женщины, но и может негативно сказываться на здоровье плода. Присутствие инфекции в организме беременной становится прямым риском ее передачи от матери к плоду.
Лечение иридоциклита у будущей матери затруднительно, т. к. большинство препаратов для его терапии противопоказаны к применению у беременных. В таких случаях врач должен быть предельно осторожен в выборе того или иного лекарственного средства и учитывать индивидуальные показатели больной и степень тяжести заболевания.
Для назначения лечения беременной женщине необходимо как можно раньше пройти осмотр у акушера-гинеколога, офтальмолога и иммунолога. Оценив полученные диагностические данные, врачи смогут подобрать наиболее оптимальную и безопасную схему терапии иридоциклита. Для предотвращения передачи инфекции от беременной к плоду назначаются препараты, действие которых направляется на коррекцию иммунной системы женщины.
Лечение иридоциклита
Лечение иридоциклита должно быть комплексным и своевременным. Как правило, это длительный и упорный процесс. Раннее начало терапии в большинстве случаев позволяет предупредить развитие спаечного процесса и предупреждает развитие осложнений. В первую очередь, если это возможно, оно направляется на устранение первопричины воспалительного процесса.
Лечение иридоциклита может проводиться в амбулаторных или стационарных условиях. Показаниями к госпитализации становятся различные факторы: отсутствие эффекта от амбулаторного лечения в течение 5-6 дней; наличие задних спаек, фибрина, преципитатов или гипопиона (скопления гноя в передних отделах глаза).
Самолечение иридоциклита недопустимо!
Для этого могут применяться:
- антибиотики, антисептики, сульфаниламиды и противовирусные средства – Полудан, Офтальмоферон, Торбекс, Флоксал, Ципрофлоксацин, Гентамицин, Цефтриаксон и др.;
- нестероидные противовоспалительные препараты – Веро-индометацин, Индометацин, Метиндол, Аспирин;
- антигистаминные препараты – Супрастин, Лоратадин, Кларитин и др.;
- средства для расширения зрачка (мидриатики) – Ирифрин, Атропин, Цикломед, Мидриацил и др.;
- гормональные средства – Гидрокортизон-пос, Ново-преднизолон, Медрол, Депо-Медрол, Берликорт, Дексаметазон и др.;
- иммуномодулирующие средства – Экворал, Циклоспорин, Имуспорин;
- поливитамины;
- средства, снижающие проницаемость капилляров – Дицинон, Этамзилат.
Для более быстрого восстановления организма и устранения воспаления проводится активная дезинтоксикационная терапия при помощи внутривенного введения инфузионных растворов. При сильно выраженном воспалительном процессе могут назначаться такие процедуры, как гемосорбция и плазмаферез.
При выявлении в процессе диагностики источника хронической инфекции (тонзиллита, гайморита, кариеса и пр.) в обязательном порядке проводится его санация, т. к. именно он является причиной развития воспалительного процесса в тканях глаза.
Для терапии токсоплазмозного, сифилитического, туберкулезного или ревматического иридоциклита применяются специфические препараты, которые могут быть назначены только соответствующими специалистами по лечению этих заболевании. При развитии иридоциклита на фоне сахарного диабета обязательно проведение консультации эндокринолога и лечение основного заболевания.
Физиотерапевтическое лечение иридоциклита зависит от стадии заболевания.
В первые дни могут назначаться:
- ПеМП НЧ;
- соллюкс;
- аппликации с парафином;
- согревающие компрессы;
- УВЧ;
- ДДТ (диадинамические токи).
Для профилактики появления спаек назначается:
- электрофорез с Химотрипсином или Фибринолизином;
- электрофорез с добавлением в Фибринолизин Атропина, Адреналина, Мономицина или Кальция хлорида.
Для лечения спаек, помутнения стекловидного тела, сращений или заращений зрачка применяются:
- электрофорез и фонофорез с Лидазой, Лекозимом, Папаином и др.;
- электрофорез с гормональными препаратами.
На разных стадиях иридоциклита может применяться лазерная терапия.
Подробнее о физиотерапии
Прогноз и профилактика иридоциклита
Прогноз иридоциклита во многом зависит от его формы и от того, насколько своевременно было начато его адекватное лечение. Быстрое устранение причины этого заболевания глаз позволяет полностью избавиться от самой болезни и ее осложнений.
В 20% случаев удается полностью излечить острый иридоциклит, в 50% случаев – он приобретает рецидивирующее течение. Рецидивы протекают не так остро, и в большинстве случаев их начало совпадает с обострением основного заболевания.
В тех случаях, когда развитие иридоциклита становится следствием тяжелого системного заболевания, максимум усилий направляют на предотвращение возможных осложнений и лечение основной системной болезни. Такие комплексные и постоянные меры помогают предотвратить не только рецидивы, но и снижение остроты зрения и слепоту.
Иридоциклит может становиться хроническим и сопровождаться упорным снижением зрения. В большинстве случаев такие формы болезни приводят к опасным и тяжелым осложнениям, которые угрожают не только утратой зрения, но и необходимостью проведения хирургической операции по удалению глаза.
Профилактика иридоциклита заключается в следующих мероприятиях:
- своевременной санации хронических очагов инфекции;
- своевременном выявлении и адекватном постоянном лечении системных заболеваний;
- укреплении иммунитета;
- безотлагательном обращении к врачу при первых признаках воспаления глаза.
Отзывы о лечении иридоциклитов

Отзывы о лечении иридоциклита различны, т. к. исход этого заболевания во многом зависит от причин, своевременности начатого лечения и формы болезни.
При своевременном начале адекватной терапии острого иридоциклита пациентам приходилось тратить на свое лечение от месяца до полугода. Некоторые из них полностью излечивались, а у других оно переходило в рецидивирующую или хроническую форму.
Многие авторы отзывов отмечают стойкую взаимосвязь между обострениями основного заболевания (суставов, диабета, ревматизма, аутоиммунных болезней и др.) и рецидивами иридоциклита. У некоторых из них случаи рецидивов происходили по 3-5 раз в год.
Пациенты с системными заболеваниями отмечают, что при постоянной терапии основного недуга обострения иридоциклита происходят гораздо реже или же не наступают совсем. Многие больные, которые проводили санацию хронических очагов инфекции (удаление кист зуба, лечение кариеса, тонзиллита и др.), отмечали отсутствие рецидивов после проведенной терапии.
Встречается много отзывов о том, что развитие осложнений иридоциклита вызывает снижение остроты зрения. Как правило, такие последствия развиваются вследствие неадекватно назначенного лечения или обращения к офтальмологу уже на запущенных стадиях воспалительного процесса.
По отзывам пациентов, в некоторых случаях удавалось добиваться восстановления зрения. Существуют и немногочисленные отзывы о том, что, несмотря на появление спаек, на фоне адекватной терапии снижения остроты зрения не наблюдалось.
Есть единичные отзывы о том, что запущенные формы осложнений иридоциклита приводили к слепоте и даже утрате глаза.
Большинство пациентов в своих отзывах указывают на тот факт, что именно комплексная терапия с применением различных медикаментозных средств и физиотерапевтических процедур оказывает положительное воздействие на течение болезни. Как правило, медикаментозные средства, назначаемые при иридоциклите, хорошо переносились больными, и только в редких случаях вызывали различные побочные реакции в виде тошноты, дисбактериоза кишечника и утраты массы тела.
Читайте также:


