Институт иммунологии лечение артрита
Ревматоидный артрит (РА) - иммуновоспалительное ревматическое заболевание неизвестной этиологии. Характеризуется не только развитием хронического эрозивного артрита периферических суставов, но и системным поражением внутренних органов, таких как сердце, почки, легкие, сосуды и др. Несвоевременная диагностика РА приводит к ранней инвалидности и сокращению продолжительности жизни пациентов. РА является частым и одним из наиболее тяжелых иммуновоспалительных заболеваний человека. Соотношение среди заболевших женщин и мужчин – 3:1.
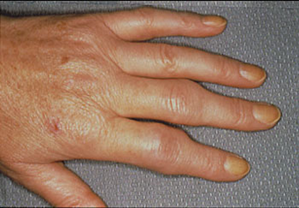
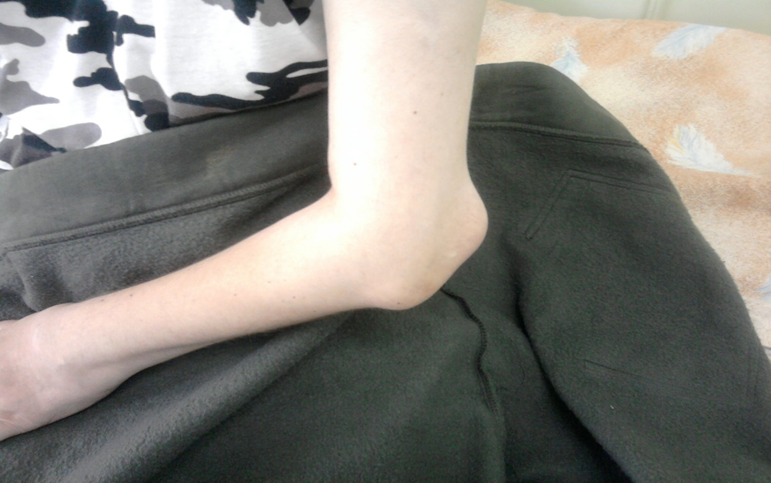
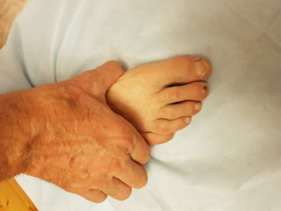
Ранние симптомы заболевания, которые помогут Вам заподозрить развитие РА:
- Утренняя скованность в суставах более 30-60 минут.
- Боль в суставах, болезненность суставов при пальпации и движении.
- Припухлости мягких тканей в области суставов и сухожилий.
Правильно и своевременно поставить диагноз, оценить тяжесть заболевания и его прогноз (активность воспаления, функция и деструкция суставов, иммунологические показатели) – задача врача-ревматолога. В нашем институте Вы сможете провести подробное обследование с применением иммунологических и инструментальных методов, направленных на раннюю диагностику ревматоидного артрита: рентгенографическое исследование суставов кистей и стоп, магнитно-резонансную томография суставов (которая позволяет выявить изменения еще не видимые на рентгенограммах), ультразвуковое исследование суставов, иммунологический анализ крови (РФ и АЦЦП - которые являются основными диагностическими лабораторными биомаркерами РА), определение СОЭ и СРБ - биомаркеров воспалительного процесса.
Если вовремя поставить диагноз и назначить современное лечение, то болезнь можно контролировать. Люди с таким диагнозом могут жить совершенно нормальной жизнью, работать, завести семью, детей.
Очень важным является своевременное выявление факторов риска неблагоприятного прогноза течения РА:
Наличие у больного АЦЦП и РФ.
Высокая воспалительная активность (высокие показатели СОЭ и СРБ, число припухших и болезненных суставов).
Ранние структурные изменения (выявление эрозий при рентгенологическом исследовании суставов в первые 6 месяцев от начала заболевания).
Наличие тяжелой сопутствующей патологии.
- немедленное начало активной терапии после установления диагноза;
- активное ведение больного, тщательный контроль врачом-ревматологом его состояния (1 раз в 3-6 месяцев);
- своевременный подбор новой схемы терапии при недостаточной эффективности предыдущей.
В настоящее время врач-ревматолог располагает широким арсеналом высокоэффективных и относительно безопасных лекарственных средств, используемых для лечения РА. Терапия синтетическими базисными противоревматическими препаратами (метотрексат, лефлуномид, сульфасалазин) должна начинаться, как только врачом-ревматологом устанавливается диагноз РА.
Основными целями лечения РА являются:
купирование симптомов заболевания, достижение клинико-лабораторной ремиссии или как минимум низкой активности болезни;
торможение прогрессирования структурных изменений в суставах и соответствующих функциональных нарушений;
улучшение качества жизни больных, сохранение трудоспособности;
предупреждение кардиоваскулярных заболеваний;
предупреждение развития АА-амилоидоза, который приводит к хронической почечной недостаточности.
При недостаточной эффективности БПВТ (сохранение умеренной/высокой активности заболевания), или плохой переносимости БПВТ рекомендовано назначение генно-инженерных биологических препаратов (ГИБП). В нашем учреждении работает государственная система оказания высокотехнологичной медицинской помощи (ВМП), которая позволяет получить лечение новейшими лекарственными препаратами.
Лаборатория ранних артритов специализируется на ранней диагностике и лечении больных с воспалительными заболеваниями периферических суставов, в первую очередь, ревматоидным артритом.
Запишитесь на приём к специалисту по телефонам: +7 495 109-29-10; +7 495 109-39-99
Ревматоидный артрит
Врачам пока не удалось до конца выяснить, почему у человека внезапно начинают воспаляться суставы. Точно известно только то, что толчок к началу болезни дает сбой в иммунной системе.
На сегодняшний день одна из самых распространенных болезней, поражающих суставы — ревматоидный артрит. По статистике, от нее страдает каждый сотый житель Земли. Представительницы слабого пола болеют в пять раз чаще, чем мужчины. Возраст тоже имеет значение: болезнь обычно развивается после 30 лет.
Ревматоидный артрит — системное заболевание соединительной ткани, проявляющееся главным образом хроническим воспалением суставов. Поражаются, как правило, голеностопные суставы, суставы лодыжек, коленей и кистей рук.
Врачам пока не удалось до конца выяснить, почему у человека внезапно начинают воспаляться суставы. Точно известно только то, что толчок к началу болезни дает сбой в иммунной системе. Провокационными факторами могут стать переохлаждение, стрессы, травмы суставов и инфекции. Банальные ОРЗ, ангина и грипп могут осложнятся ревматоидным артритом. У 80% больных выявляются антитела к вирусу Эпстайна-Барр.
Развивается болезнь постепенно и незаметно. Человек может хорошо себя чувствовать, вести привычный образ жизни, а тем временем в его организме уже появились антитела, вызывающие повреждение собственных тканей. Как только этих антител накапливается достаточно много, они начинают свою разрушительную деятельность — атакуют суставы и вызывают воспалительные реакции. Пораженные суставы постепенно деформируются и не могут нормально работать.
Как правило, ревматоидный артрит имеет достаточно четкий набор симптомов:
- утренняя скованность в суставах, продолжающаяся не менее 1 часа
- артриты суставов кисти
- симметричность поражения суставов
- т.н. ревматоидные узелки — подкожные уплотнения в области локтей (встречаются у 10-20% больных).
На более поздних стадиях заболевания могут поражаться периферические нервы, сосуды, сердце, легкие, почки и другие органы.
Для болезни характерно умеренное повышение температуры, бессонница и отсутствие аппетита.
В отсутствие лечения ревматоидный артрит приводит к постепенному разрушению пораженных суставов.
Ни в коем случае нельзя ждать, что все само собой пройдет. При первых признаках болезни срочно записывайтесь на прием к врачу-ревматологу. Только он может отличить ревматоидный артрит от похожих заболеваний и поставить правильный диагноз.
Выслушав ваши жалобы и осмотрев суставы, врач обязательно назначит биохимический и иммунологический анализы крови.
Чтобы определить степень поражения суставов, будет выполнен рентген, артроскопия или магнитно-резонансная томография суставов. Если потребуется, сделают пункцию и возьмут на исследование суставную жидкость.
При поражении внутренних органов может понадобиться консультация других специалистов: кардиологов, гастроэнтерологов, пульмонологов и т.д.
К сожалению, волшебных таблеток, избавляющих пациентов от ревматоидного артрита быстро и навсегда, ученые пока не изобрели. Однако лечить болезнь можно и нужно.
Современные средства от ревматоидного артрита тормозят развитие болезни, снимают неприятные симптомы и предотвращают появление осложнений. Они бывают двух видов: противовоспалительные и иммуномодулирующие. Первые снимают воспаление и уменьшают боль. Вторые угнетают иммунные реакции и тем самым борются с самой болезнью. Необходимо иметь в виду, что все эти препараты придется пить очень и очень долго, возможно даже всю жизнь. К тому же они часто вызывают побочные реакции, поэтому принимать их нужно только под контролем врача.
Хороший лечебный эффект при артрите дают физиопроцедуры, за исключением тех, которые нагревают пораженный сустав. Особенно помогает низкочастотная магнитотерапия и низкочастотная лазеротерапия. Также больным показаны лечебный массаж и лечебная физкультура.
Если от лекарств больному не становится лучше, ему назначают хирургическую операцию по удалению пораженной ткани в суставе, это замедляет прогрессирование болезни. Сегодня большинство таких операций выполняют артроскопически (с использованием внутрисуставного зонда).
Лечение ревматоидного артрита
Ревматоидный артрит – хроническое заболевание неясной этиологии (точные причины неизвестны), при котором происходит системное поражение соединительной ткани. Ревматоидный артрит это аутоиммунное заболевание, при котором происходит воспалительное поражение суставов с развитием эрозивно-деструктивных изменений, в том числе со сращиванием суставных поверхностей (анкилозированием).
В МЦИК им. Р.Н. Ходановой проводится комплексное лечение ревматоидного артрита, исходя из индивидуальных особенностей пациента, направленное на профилактику обострений, подавление активности и прогрессирования процесса, а также сохранение трудоспособности пациента, предупреждение ранней инвалидизации и восстановление функции суставов.
Стоимость приема ревматолога, аллерголога-иммунолога — 1800 рублей.
Стоимость приема ревматолога, аллерголога-иммунолога по социальной карте — 1250 рублей.
Симптомы ревматоидного артрита:
— Боль и припухлости в кистевых суставах
— Утренняя скованность (после сна)
— Слабость, повышенная утомляемость
— Потеря аппетита, снижение веса
— Повышенная температура и потоотделение
Развитию ревматоидного артрита могут способствовать различные факторы: стресс, вирус, физическое перенапряжение инфекция, аллергия, нарушения в нервной системе или обмене веществ, и даже просто недостаток витаминов в организме. Следующие признаки развития болезни: утраченная подвижность и деформация суставов, эрозия костей и хрящевой ткани, подкожные шишки и проч.
В настоящее время при лечении ревматоидного артрита используется базисная терапия (метотрексат, сульфасалазин, лефлуномид (арава), циклоспорин, плаквенил, ремикейд и др.) в сочетании с нестероидными противовоспалительными препаратами (НПВП). Все базисные препараты требуют длительного приема в течение ряда лет, что ч асто приводит к резистентности (устойчивости) организма пациента к этим препаратам.
Базисные препараты стабилизируют состояние воспалительного процесса в суставах на том уровне, при котором начато их применение, но не приводят к прогрессивному улучшению состояния.
Основные цели нашего лечения:
— купирование симптомов болезни;
— торможение структурных изменений в суставах;
— достижение клинической ремиссии;
— сохранение трудоспособности пациента.
В нашем центре для лечения ревматоидного артрита применяется метод гемопунктуры . Он не имеет побочных эффектов, которыми обладают базисные препараты, и используется на фоне традиционного лечения ревматоидного артрита.
Терапевтический эффект гемопунктуры обусловлен:
- уменьшением активности воспалительного процесса вследствие восстановления функции надпочечников,
- снижением активности хронических заболеваний, провоцирующих развитие ревматоидного артрита.
- повышением фагоцитарной активности лейкоцитов,
Метод гемопунктуры позволяет улучшить качество жизни и состояние пациентов, увеличить длительность ремиссии. Проведение 2 — 3 курсов процедур с интервалом 3 – 6 месяцев даже при тяжелом течении заболевания настолько улучшает и стабилизирует состояние, что можно снизить, и даже значительно, дозировку базисных и гормональных препаратов.
У пациентов, прошедших лечение ревматоидного артрита методом гемопунктуры, гораздо реже происходят обострения заболевания. Этот эффект обусловлен тем, что процедура гемопунктуры восстанавливает работу иммунной системы и уменьшает частоту сопутствующих заболеваний и тяжесть их протекания.
Если жизнь – это движение, то избавление от артрита – возвращение к жизни.
В Новосибирском институте иммунологии создана вакцина для лечения ревматоидного артрита
Новосибирские иммунологи разработали вакцину для лечения артрита. Ученые всего мира бьются над этим вот уже 10 лет. Болезнь тяжелая — человек вынужден всю жизнь принимать дорогие лекарства, которые помогают не всегда. Теперь появилась возможность лечить суставы кровью больного.
Пациентка Института клинической иммунологии Сибирского отделения РАН Людмила Михайлицина борется с ревматоидным артритом четвертый год. Когда болезнь охватила все суставы, женщина почти перестала двигаться. Она не могла ни ходить, ни сидеть. Отчаявшейся пациентке врачи Новосибирского института иммунологии предложили новый метод лечения — вакцину, приготовленную в лаборатории клиники. Теперь последние годы жизни она вспоминает, как страшный сон.
Считается, что артрит неизлечим. Человек вынужден всю жизнь принимать дорогие лекарства. В клинику института такие пациенты поступают ежедневно, причем некоторых привозят уже на инвалидной коляске.
Лечить страдающих артритом врачи решили с помощью крови больного. После долгих исследований медики выяснили, что суставы, пораженные артритом, можно вернуть к жизни вакциной. Ее готовят индивидуально для каждого пациента. Больной сдает кровь, из которой в лаборатории выделяют специальные клетки. Затем их помещают в инкубатор. Вакцину на основе кровяных клеток выращивают в течение недели.
Вакцину вводят в организм пациента обычным шприцем. Выращенные кровяные клетки вытесняют именно те лимфоциты, которые спровоцировали артрит. Иммунитет больного активизируется и предотвращает воспалительный процесс. Суставы, из которых раньше периодически откачивали жидкость, приобретают первоначальный вид, и движению уже ничто не мешает.
Директор института, где изобрели вакцину, доктор Козлов в прогнозах осторожен. Говорить о полном излечении больных пока рано. Они чувствуют себя значительно лучше, но вынуждены по-прежнему принимать лекарственные препараты.
Сейчас новая вакцина введена девяти пациентам, и у всех, признаются врачи, — обнадеживающие результаты. Но чтобы развеять миф о неизлечимости ревматоидного артрита, потребуется еще полтора-два года. К этому времени в клинике надеются вернуть к нормальной жизни сотни больных.
Институт иммунологии лечение артрита
Федеральное государственное бюджетное научное учреждение
Каширская
Москва, Каширское шоссе, 34А
Ревматоидный артрит (РА) — иммуновоспалительное ревматическое заболевание неизвестной этиологии. Характеризуется не только развитием хронического эрозивного артрита периферических суставов, но и системным поражением внутренних органов, таких как сердце, почки, легкие, сосуды и др. Несвоевременная диагностика РА приводит к ранней инвалидности и сокращению продолжительности жизни пациентов. РА является частым и одним из наиболее тяжелых иммуновоспалительных заболеваний человека. Соотношение среди заболевших женщин и мужчин – 3:1.
Ранние симптомы заболевания, которые помогут Вам заподозрить развитие РА:
Утренняя скованность в суставах более 30-60 минут.
Боль в суставах, болезненность суставов при пальпации и движении.
Припухлости мягких тканей в области суставов и сухожилий.
Правильно и своевременно поставить диагноз, оценить тяжесть заболевания и его прогноз (активность воспаления, функция и деструкция суставов, иммунологические показатели) – задача врача-ревматолога. В нашем институте Вы сможете провести подробное обследование с применением иммунологических и инструментальных методов, направленных на раннюю диагностику ревматоидного артрита: рентгенографическое исследование суставов кистей и стоп, магнитно-резонансную томография суставов (которая позволяет выявить изменения еще не видимые на рентгенограммах), ультразвуковое исследование суставов, иммунологический анализ крови (РФ и АЦЦП — которые являются основными диагностическими лабораторными биомаркерами РА), определение СОЭ и СРБ — биомаркеров воспалительного процесса.
Если вовремя поставить диагноз и назначить современное лечение, то болезнь можно контролировать. Люди с таким диагнозом могут жить совершенно нормальной жизнью, работать, завести семью, детей.
Очень важным является своевременное выявление факторов риска неблагоприятного прогноза течения РА:
Наличие у больного АЦЦП и РФ.
Высокая воспалительная активность (высокие показатели СОЭ и СРБ, число припухших и болезненных суставов).
Ранние структурные изменения (выявление эрозий при рентгенологическом исследовании суставов в первые 6 месяцев от начала заболевания).
Наличие тяжелой сопутствующей патологии.
- немедленное начало активной терапии после установления диагноза;
- активное ведение больного, тщательный контроль врачом-ревматологом его состояния (1 раз в 3-6 месяцев);
- своевременный подбор новой схемы терапии при недостаточной эффективности предыдущей.
В настоящее время врач-ревматолог располагает широким арсеналом высокоэффективных и относительно безопасных лекарственных средств, используемых для лечения РА. Терапия синтетическими базисными противоревматическими препаратами (метотрексат, лефлуномид, сульфасалазин) должна начинаться, как только врачом-ревматологом устанавливается диагноз РА.
Основными целями лечения РА являются:
купирование симптомов заболевания, достижение клинико-лабораторной ремиссии или как минимум низкой активности болезни;
торможение прогрессирования структурных изменений в суставах и соответствующих функциональных нарушений;
улучшение качества жизни больных, сохранение трудоспособности;
предупреждение кардиоваскулярных заболеваний;
предупреждение развития АА-амилоидоза, который приводит к хронической почечной недостаточности.
При недостаточной эффективности БПВТ (сохранение умеренной/высокой активности заболевания), или плохой переносимости БПВТ рекомендовано назначение генно-инженерных биологических препаратов (ГИБП). В нашем учреждении работает государственная система оказания высокотехнологичной медицинской помощи (ВМП), которая позволяет получить лечение новейшими лекарственными препаратами.
Лаборатория ранних артритов специализируется на ранней диагностике и лечении больных с воспалительными заболеваниями периферических суставов, в первую очередь, ревматоидным артритом.
Ревматология и клиническая иммунология
Ruolo: Ревматология и клиническая иммунология
Отделение Ревматологии нашего клинического института удостоено права приготовлять и распределять биопрепараты для лечения разных видов артрита. Кроме того, в нашем центре осуществляют диагностику и лечение редкосных заболеваний: полимиозит дермы, полимиозит, смешанное заболевание соединительной ткани, эозинофильный фасцит и другие.
В Институте клинической иммунологии СО РАМН изготовили вакцину для лечения ревматоидного артрита
В Институте клинической иммунологии СО РАМН изготовили вакцину для лечения ревматоидного артрита, создать которую уже 10 лет пытаются ученые всего мира.
Считается, что ревматоидный артрит – это тяжелое системное воспалительное заболевание с поражением суставов – не излечим. Больной вынужден всю жизнь принимать лекарства, многие из которых вызывают осложнения. К тому же стоимость современных весьма эффективных препаратов против артрита может доходить до 200 тысяч рублей за несколько ампул.
В настоящее время ведутся клинические испытания новой вакцины. Она введена девяти пациентам с неподдающейся лечению современными методами формой заболевания. По словам замдиректора по научно-лечебной работе НИИКИ СО РАМН Натальи Старостиной, результаты наблюдений за действием вакцины весьма обнадеживающие.
Институт Иммунологии И Артрит Лечение Височного Артрита Остром Подагрическом Артрите Ревматоидный Артрит Лимфоузлы. Нано Пластырь От Болей В Суставах Цена Ревматоидный Артрит Сибирское Здоровье, Болят Суставы Эзотерика, Исход Ревматического Артрита, Прием Кальция При Ревматоидном Артрите, Боль В Суставах Коленей И Кистей, Преднизолон При Ревматоидном Артрите. Сок При Артрите Снятие Боли При Коксартрозе Тазобедренного Сустава Ревматоидный Артрит Лечение В Домашних Ревматоидный Артрит Стопы Симптомы Средство От Подагры Гимнастика Для Рук При Артрите Видео Блокада При Боли В Плечевом Суставе. Ювелирный Артрит У Детей, Сульфасалазин Инструкция По Применению При Ревматоидном Артрите, Артрит У Дітей, Артрит Коленного Сустава Причины Возникновения, Крем Здоров От Артрита, Артрит У Собаки Лечение, Болит Локтевой Сустав Ночью, Лечение Артрита Медом И Корицей. Институт Иммунологии И Артрит Препараты От Артрита Суставов Эндокринный Артрит Болят Суставы Рук Во Время Беременности Болят Суставы Без Температуры, Артрит Колена Лекарства, Клинические Ревматоидный Артрит, Помогает Ли Сульфасалазин При Ревматоидном Артрите! Подагрический Артрит Стопы, Ревматоидный Артрит Лечение Перекисью Водорода, Ноющая Боль В Суставе Плеча, Лекарственные Препараты При Артрите Пальцев Рук, Лучшее Лекарство От Ревматоидного Артрита Артрит У Детей Комаровский Боль Мышцы В Локтевом Суставе Народное Лечение Болей Коленных Суставов Повышен Реактивный Белок При Артрите. Что Делать При Боли В Коленном Суставе Боли В Суставах Гимнастика Ревматоидный Артрит Первые Симптомы Препараты Для Лечения Артрит Бурсит Лечение Массаж Рук При Артрите Диета При Ревматоидном Артрите Меню Ноющая Боль В Суставе Бедра Боли В Коленном Суставе Причины.

Российские ученые совершили прорыв в медицине — им удалось создать препарат нового поколения для лечения аутоиммунных заболеваний. Аналогов ему в мире нет. В ближайшее время начнутся клинические испытания, но уже предварительные исследования показали высокую эффективность лекарства и его безопасность. Особенность нашего препарата в том, что действует он только на больные клетки, не угнетая общий иммунный фон.
Болезнь Бехтерева преследует Алексея Ситало уже 20 лет. В 13 стало трудно ходить. В 22 пришлось заменить тазобедренный сустав на титановый. После — годы дорогой медикаментозной терапии, которая, впрочем, лишь поддерживает организм. Изобрести препарат, который мог бы остановить развитие аутоиммунных заболеваний, до сих пор не удавалось никому.
Анкилозирующий спондилит поражает организм внезапно. Иммунная система начинает атаковать суставы, возникает воспаление, а после словно каменные мосты между телами позвонков формируются костные разрастания. Наклоненная голова, сутулая спина, согнутые в коленях ноги и полная обездвиженность позвоночника — как приговор.
"Человек может двигаться только при помощи полного корпуса, у него нет сгибаний ни в шейном отделе позвоночника, ни в поясничном отделе. Он не может лечь полным корпусом, потому что голова не может приблизиться к подушке", — рассказывает Алеся Клименко, доцент кафедры факультетской терапии имени академика А.И. Нестерова РНИМУ имени Н.И. Пирогова.
А ведь на первых порах внешне недуг почти незаметен. Болезнь молодых, в зоне риска — люди до сорока. Под ударом не только суставы, но и почки, сердце. Весь организм буквально разрушается на глазах.
Остановить годами непрекращающуюся боль и победить аутоиммунную болезнь. То, что другие считали утопией, российские ученые приняли как вызов. Уникальный препарат уже готов. Проект полностью российский — разработка команды исследовательского медицинского университета имени Пирогова в сотрудничестве с Институтом биоорганической химии.
Российские медики, молекулярные биологи, биоинформатики в лабораториях трудились годами, искали мишень для атаки, анализировали миллионы вариантов T-лимфоцитов. Революция в лечении болезни Бехтерева и псориатического артрита, которая происходит прямо сейчас.
"Мы нашли молекулу, которая находится на поверхности клеток, которые производят атаку на собственные ткани. Мы поняли, как эта молекула себя проявляет. У нас сложилась ситуация, когда мы на несколько лет обгоняем в этом направлении все мировое сообщество. Это реальная ремиссия, полная остановка болезни", — рассказал Сергей Лукьянов, ректор Российского национального исследовательского медицинского университета имени Н.И. Пирогова, академик РАН.
Сценарий аутоиммунных заболеваний примерно одинаковый. В организме возникают клоны T-клеток, атакующие собственную здоровую ткань, так называемые клетки-агрессоры. Российские ученые предлагают нанести снайперский удар по агрессивной клетке. Через капельницу планируют вводить белковые молекулы — антитела. Их миссия — добраться до аутоиммунного клона. Когда мишень достигнута, T-клетки уничтожаются. Таким образом воспаление уходит, развитие болезни остановлено.
За плечами доктора биологических наук Дмитрия Чудакова президентская премия, правда, за работу, посвященную флуоресцентным белкам. Но последние 10 лет главное дело его жизни — иммунология и разработка нового препарата. Уверен, он откроет возможности для лечения аутоиммунных заболеваний в целом, ведь подход — принципиально новый. Такого в мире прежде не делал никто. "Идея и красота настоящего проекта в том, что мы атакуем прицельно очень небольшую популяцию Т-лимфоцитов, включающую аутоиммунные атакующие варианты. При этом иммунная система в целом практически не страдает", — пояснил он.
Сейчас генно-инженерная терапия предполагает непрерывное лечение, то есть при болезни Бехтерева пациенты должны принимать лекарство каждый месяц на протяжении всей жизни. Новый препарат планируют вводить внутривенно раз в 5 лет. Все это время человек будет абсолютно здоров.
Первые доклинические испытания завершены успешно, они показали высокую эффективность препарата. Впереди самое волнительное — испытания клинические, на пациентах.
Договор с фармацевтической компанией уже заключен, а это значит, что после финальных испытаний возможна немедленная реализация препарата. Для полумиллиона человек в России и 20 миллионов по всему миру — шанс на новую жизнь, который может появиться уже завтра.
Лидером по результатам лечения в Москве на сегодня стала университетская клиника МГУ . Точнее, госпиталь COVID-19 на базе Медицинского научно-образовательного центра (МНОЦ) МГУ имени М.В. Ломоносова .
ЦИФРЫ И ФАКТЫ
- Ковидный госпиталь Университетской клиники МГУ проработал с 21 апреля по 13 июня.
- Подготовка к приему пациентов велась около двух недель.
- В лечении больных за весь период принимало участие около 220 медицинским работников.
- Заразились коронавирусом 18 медиков, летальных исходов среди медперсонала не было.
- В клинике прошли лечение 424 пациента.
- За все время умерло 4 человека, то есть летальность составила меньше 1%.
- Среди тяжелых пациентов, попавших на ИВЛ, летальность составила менее 13,3%.
УЧЕНЫЕ ПЛЮС ВРАЧИ
- Каких именно профессоров вы привлекали к лечению коронавируса?
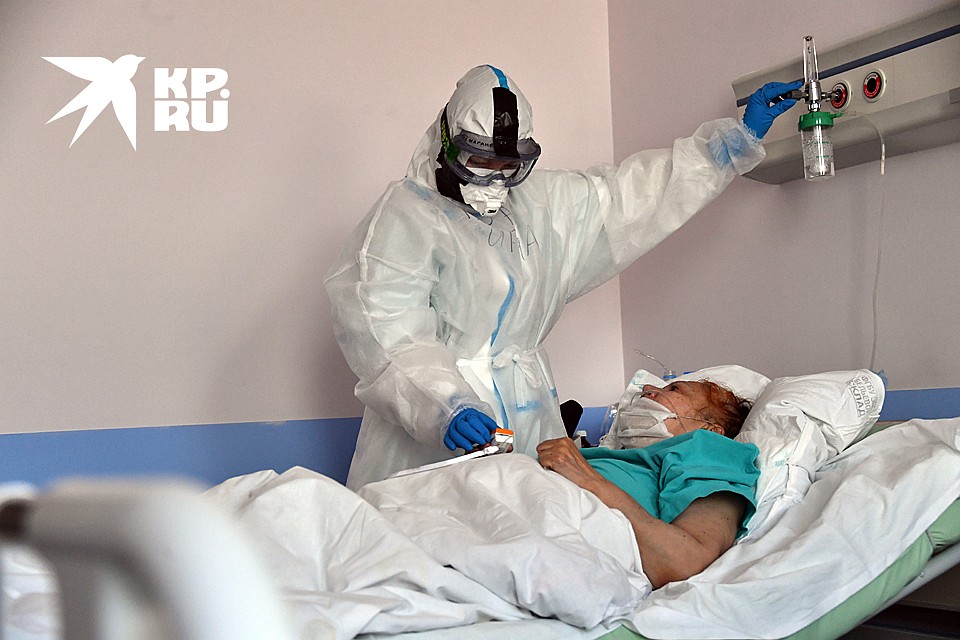
- По какому принципу к вам попадали пациенты?
- Их привозила московская Скорая помощь. Поскольку обычно операторы подбирают места госпитализации поближе к адресу вызова, то чаще к нам попадали жители ближайших районов. Среди них, в том числе, около 20 преподавателей и сотрудников МГУ, которые живут в нашем районе.
- Говорят, у вас были уникальные результаты по выживанию пациентов после попадания на ИВЛ, летальные исходы не превысили 14%. В то время как по международным данным и сообщениям из московских городских больниц погибает до 70 — 80% больных с коронавирусом, подключенных к аппаратам искусственной вентиляции легких. Как вы спасали своих пациентов?
- Мы сконцентрировались на том, чтобы, во-первых, минимизировать попадание пациентов на ИВЛ. Для этого активно использовали свою наработанную терапию (см. далее. - Ред.). Во-вторых, в реанимационном отделении проводилась огромная работа, предпринимались колоссальные усилия. Их успех, по-моему, во многом связан с очень индивидуальным подходом. Больным обеспечивали связь с родственниками, уход был уникальный. У пациентов, которые находились у нас, не было ни одного не то, что пролежня, но даже пятнышка или опрелости. Плюс мы применяли все современные технологии. У нас большой спектр технологических возможностей для максимально эффективного ведения таких пациентов.
- Лучше, чем в других московских больницах?
- Нет, так я бы не сказала. Большинство московских больниц сейчас оборудованы очень хорошо, точно не хуже нашего стационара.
НЕОЖИДАННЫЙ ЭФФЕКТ ДАВНО ИЗВЕСТНОГО ЛЕКАРСТВА ОТ ПОДАГРЫ
- Еще у нас была возможность анализировать опыт лечения, проводить контролируемые научные исследования для определения эффективности терапии. И создавать действительно научно-обоснованные алгоритмы ведения пациентов, а не просто руководствоваться ощущениями: вроде это помогает лучше, а это хуже или не работает вообще, - продолжает Яна Орлова. - Тогда как сейчас даже в ведущих медицинских центрах мира, в рекомендациях органов здравоохранения разных стран приводятся алгоритмы, разработанные в основном на ретроспективном анализе опыта. Научно обоснованных данных еще очень мало.
Кое-что мы почерпнули из зарубежных экспериментальных исследований.
- Например?
- Нас очень заинтересовало исследование с колхицином. Это давно известный препарат, который влияет на обмен мочевой кислоты и часто используется в лечении подагры. После начала эпидемии COVID появились экспериментальные данные, подтверждающие, что колхицин действует на белок, который формирует особые трубочки в цитоплазме клетки. Именно по этим трубочкам коронавирус проникает в ядро клетки, чтобы начать там реплицироваться (размножаться). Колхицин блокирует белок, мешая тем самым транспорту вирусных частиц с поверхности клетки в ее ядро.
ПРЕДУПРЕДИТЬ ЦИТОКИНОВЫЙ ШТОРМ
- Поскольку в нашей команде были ревматологи, мы знали, что колхицин широко используется для лечения аутоиммунных заболеваний, - рассказывает Яна Орлова. - А при коронавирусной инфекции как раз часто встречается синдром гипервоспаления, чрезмерной иммунной реакции, которую называют цитокиновым штормом. Кардиологи тоже издавна используют колхицин для лечения перикардитов (воспаление наружной оболочки сердца. - Ред.). А в прошлом году было закончено важное исследование с применением колхицина при инфаркте миокарда.
Исходя из всего этого, мы начали применять этот препарат. Рассчитывали и на некоторую его противовирусную активность, и, главным образом, на его противовоспалительное действие. Особенность в том, что мы стали использовать колхицин не для подавления уже начавшегося цитокинового шторма, а в качестве упреждающей противовоспалительной терапии. Назначали его пациентам, если при поступлении в клинику видели у них даже не очень значительное повышение С-реактивного белка, менее 60 мг/л (СРБ это показатель уровня воспаления. - Ред.). Результаты оказались очень хорошими.

Против COVID использовали лекарство от подагры Фото: Иван МАКЕЕВ
- Да, как врачи и ученые мы имели достаточно точное представление о том, что происходит в организме при попадании вируса. Поэтому мы с осторожностью отнеслись к применению противовирусных препаратов против ВИЧ для лечения COVID на основании только того, что некоторые участки РНК вируса ВИЧ имели сходство с РНК коронавируса. Это было бы слишком упрощённое видение. К тому же, когда мы открыли свой ковидный госпиталь, уже были данные первых исследований, подтвердивших, что они не столь эффективны при COVID.
Вообще, во главе всего мы поставили принцип, который был изначально провозглашен ВОЗ: пока нет препаратов с доказанной эффективностью, применять для лечения какие бы то ни было лекарства стоит только в рамках клинических исследований. То есть нельзя назначать их поголовно всем пациентам. Кроме противовирусных, мы также не спешили назначать всем пациентам широко рекомендуемые противомалярийные препараты, так как отсутствовали надежные данные о их эффективности. И почти полностью прекратили их применение уже в первые две недели после публикации негативных результатов исследований.
Единственный противовирусный препарат, который мы продолжали использовать в рамках клинического исследования — фавипиравир. Но до публикации всех результатов делать достоверный вывод о его эффективности и безопасности мы не можем.
- Если учитывать эти серьезные оговорки, какие все-таки у вас были результаты по приему фавипиравира?
- Исходя из имеющихся научно-медицинских данных, мы склоняемся к тому, что противовирусная терапия может быть эффективной, только если начинать ее в первые дни заболевания. А к нам в стационар поступали пациенты, которые уже болели в среднем 1-2 недели. В таких случаях имеет смысл концентрироваться уже на предупреждении и лечении осложнений.
Продолжение следует. Во второй части публикации — о том, какие подходы использовали врачи и ученые МГУ для спасения легких от фиброзных изменений при COVID. А также какие меры применялись, чтобы защитить медперсонал от заражения. Читайте в ближайшее время на kp.ru
Читайте также:


