Инфекции при переломе кости

- Характеристика и механизм появления
- Причины появления
- Разновидности переломов костей
- Клинические проявления
- Диагностика перелома костей
- Доврачебные действия
- Методы лечения
- Профилактика переломов
Переломы костей представлены тяжелыми травмами с нарушением структуры костной ткани. Повреждения появляются в момент падения или силы, по интенсивности превышающего характеристики прочности данной кости, или при ухудшении минерального состава в результате болезни. Выраженность и разнообразие симптомов зависит от характера и числа травмированных костей. Повреждения такого типа осложняются потерей крови, болевым шоком и требуют длительного восстановления, чтобы вернуть человека к привычной жизни.

Характеристика и механизм появления
Кость человека состоит из органических и неорганических соединений. Органическая составляющая представлена коллагеном и отвечает за эластичность костной ткани. Минеральные вещества занимают большую часть от общей массы и включают кальций, фосфор и другие микроэлементы.
При правильном соотношении костная ткань обладает гибкостью и прочностью, что наиболее выражено в молодом возрасте.
Чтобы произошло полное или частичное разрушение кости, прилагается немалая сила. Травматическое воздействие должно превышать предел прочности костной ткани. Распространенный тип повреждения имеет множество предпосылок от падения до ранения из огнестрельного оружия. Наиболее опасными считаются переломы нескольких костей, которые сочетаются с открытыми ранами и ожогами.
Иногда травме предшествует нарушение метаболизма костных составляющих и дисбаланс минеральных элементов. В этом случае кости становятся хрупкими и ломаются гораздо чаще. Патологическая перестройка кости может быть вызвана рядом болезней или появиться у людей пожилого возраста, костная ткань которых постепенно истончается и стареет.
Отличительным признаком патологического перелома костей является его этиологические особенности. Он возникает без силового воздействия или при легком травмировании. Кроме того, еще до повреждения человек испытывает боль и неприятные ощущения в месте будущего перелома.
Причины появления
Непосредственной причиной нарушения структуры кости является силовое воздействие, которое способно ее разрушить. Для молодых людей угрозу представляет падение или прямой удар, в пожилом возрасте нарушение целостности происходит при незначительном характере травмы. Виной всему патологический процесс, снижающий характеристики прочности костной ткани.
Тяжелые повреждения могут появиться в результате:
- прямого удара;
- падения;
- во время аварии на дороге;
- стихийных бедствий – землетрясения;
- крупных техногенных катастроф – обрушение дома, авария на производстве.
Помимо травматического фактора, большую часть причин, вызывающих переломы костей, занимает негативное влияние патологического процесса. Хрупкость кости развивается по следующим причинам:
- дефицит минеральных соединений при остеопорозе;
- воспалительное поражение с гнойно-некротическим процессом – остеомиелит;
- наследственные патологии, когда костная ткань замещается хрящевой;
- размягчение кости – остеомаляция;
- плохо зажившая застарелая травма;
- инфекционное поражение – туберкулез;
- злокачественные новообразования.
Косвенное влияние на структуру оказывают эндокринные патологии (сахарный диабет, нарушения работы щитовидной железы), а также никотин, который вызывает спазм сосудов и нарушение кровоснабжения.

Разновидности переломов костей
Повреждения костей различаются по многим показателям, которые объединены в большую классификацию переломов.
Первоначально различают врожденные и приобретенные переломы костей. Врожденный являются дефектом, который появляется в момент внутриутробного развития, к приобретенным относятся травмы, полученные под влиянием внешнего насилия или заболевания.
Типы переломов костей, появившихся под влиянием провоцирующих факторов:
- травматический – при влиянии механической силы во время аварий с участием любого вида транспорта, происшествиях на рабочем месте и других катастрофах;
- паталогический – при остеомиелите, кистах, метастазах.
Одновременно с костью разрушению подвергаются и близлежащие ткани – мышцы, кожа, сосуды, нервы. По типу повреждения различают:
Обособленную группу занимают огнестрельные повреждения. Они бывают пулевые, оскольчатые, миновзрывные, шариковые. По степени травмы:
- полные – кость разделена на два фрагмента;
- неполные – разлом расположен не по всей длине костного образования (трещины, надломы).
Локализация разрушения по длине кости бывает разной, в зависимости от нахождения линии переломы костей различают:
- Эпифизарные расположены на костях кости. Чаще всего это внутрисуставные травмы, которые поддаются только хирургическому лечению, могут осложниться контрактурой или анкилозом.
- Метафизарные локализуются около суставов, чаще всего относятся к вколоченным, что затрудняет правильную диагностику.
- Диафизарные – самые распространенные, линия разлома находится на теле трубчатой кости.
Учитывая направление перелома, встречаются прямые, косые, поперечные, винтообразные переломы костей. Травма со смещением характеризуется сдвигом отломков кости, который бывает:
- первичным – появляется под влиянием травмирующего агента;
- вторичным – после рефлекторного воздействия мышц, которые растягивают отломки в разные стороны, причем, чем больше вокруг мышечной ткани, тем более выражено смещение.
В травматологии существует понятие стабильный и нестабильный перелом. Стабильное повреждение имеет четкую линию разлома кости, нестабильное (косые, винтообразные) всегда сопровождается смещением.
С учетом направленности и этиологии травмирующей силы:
- При сгибании – перелом кости в месте чрезмерного растяжения.
- От сдвига – во время приложения силы к одной кости, она упирается в другую и разрушает ее.
- При вращении – в большинстве случаев страдает голень, когда туловище разворачивается, а ступня остается зафиксированной на одном месте.
- От резкого сокращения мышц – чаще происходит полное отделение пяточного бугра, внутренней лодыжки.
По количеству вовлеченных костей – единичные и множественные травмы. Кроме того перелом может осложняться большой кровопотерей, травматическим шоком, инфицированием с развитием остеомиелита, общего заражения крови. Такие повреждения называют осложненными.

Клинические проявления
Симптомы при травме с разрушением кости проявляются с разной выраженностью, которая зависит от места расположения, количества вовлеченных костей и степени повреждения окружающих тканей. Большая группа признаков делится на косвенные, которые встречаются и при других видах травм, и абсолютные, характерные только для переломов костей.
К относительным признакам относят:
- пронзительная боль при пальпации поврежденного участка;
- гематома – подкожное кровоизлияние может пульсировать, что говорит о продолжающемся кровотечении;
- деформация конечности;
- двигательная дисфункция.
Достоверные симптомы перелома костей:
- появление подвижности вне сустава;
- укорочение поврежденной конечности;
- при осмотре видны острые края кости, торчащие из раны при открытых травмах или под кожей;
- хруст от трения костных отломков (крепитация) при пальпации.
При определении типа травмы следует помнить, что чрезмерное физикальное воздействие в месте перелома может спровоцировать вторичные осложнения.
Диагностика перелома костей
Визуальное обследование и жалобы пациента позволяют поставить предположительный диагноз. Подтвердить возможный перелом можно только после объективной оценки результатов рентгенографического обследования. На снимке видны степень и выраженность повреждения. Внутрисуставные травмы определяются в ходе компьютерной томограммы или при использовании ядерно-магнитного резонанса (МРТ). Точное определение вида травмы и сопутствующих повреждений влияет на дальнейшую тактику лечения.

Доврачебные действия
На месте происшествия после оценки общего состояния важно провести грамотные манипуляции, чтобы снизить интенсивность боли и не допустить повреждения мягких тканей.
Алгоритм действий:
- В первую очередь необходимо вызвать скорую помощь. Если такой возможности нет, транспортировкой придется заняться самостоятельно.
- При наличии кровотечения, его останавливают, рану закрывают стерильной салфеткой.
- Для перевозки больного укладывают на ровную поверхность, не двигая травмированную область. При признаках перелома позвоночника, пострадавшего перевозят на жестком щите.
- Покой обеспечивают иммобилизацией подручными средствами. Используют палки, лыжи, зонт, картон, или аккуратно фиксируют больную нижнюю конечность к здоровой ноге или руку к туловищу. Следует помнить, что обездвиживать необходимо суставы, расположенные выше и ниже травмы.
- Дать обезболивающее средство – Кетанов, Баралгин.
Чтобы не вызвать вторичных осложнений, для безопасного перекладывания больного на носилки или в транспортное средство, потребуется не менее трех человек. Во избежание дополнительного травмирования не нужно пытаться освободить поврежденную часть от обуви или одежды, при необходимости ткань разрезают.
Методы лечения
После госпитализации пациенту оказывается первая врачебная помощь. Травматолог проводит первичную обработку раны, удаляет некротические участки кожи и накладывает асептическую повязку. После получения результатов рентгенографии выстраивается дальнейшая врачебная тактика. К классическим способам терапии при переломах относятся репозиция отломков, лечебная иммобилизация и восстановительная терапия.
Репозиция
Данный этап предназначен для сопоставления отломков костей в правильном положении. Перед манипуляцией больную проводится местная или общая анестезия. Существует два способа репозиции:
- одномоментная – выполняется ручным или аппаратным методом;
- длительная – вытяжение, аппараты чрезкожного остеосинтеза.
Выбор методики зависит от тяжести перелома, количества времени, прошедшего после травмирования, степени повреждения окружающих тканей и общего функционального состояния больного. Репозицию не проводят при сильном отеке, неудовлетворительном состоянии кожного покрова (некротические участки, ожоговые травмы).

Лечебная иммобилизация
Переломы костей лечатся соединением разрушенного участка на время сращения поврежденных участков. В травматологической практике существуют четыре метода иммобилизации:
- скелетное вытяжение с постепенным увеличением груза;
- фиксация повязкой из гипса или полимерных бинтов;
- внутриочаговый остеосинтез – медицинская металлоконструкция, которая крепится с задействием очага разрушения;
- внеочаговый метод – когда остеосинтез не задевает место повреждения.
Хирургическое лечение
Часто при переломах костей используется хирургическое лечение. Возможность оперативного лечения ускоряет сроки выздоровления пациента. Противопоказаниями к проведению операции является:
- шоковое состояние пациента;
- сердечно-сосудистая недостаточность в стадии декомпенсации;
- при тяжелом течении сахарного диабета;
- нарушение дыхательной функции;
- воспалительный процесс в месте перелома;
- не проводится в возрастном промежутке от 10 до14 лет;
- при переломах бедра у лиц с ожирением, а также детям до 6 лет.
Реабилитация
Период восстановительного лечения начинается с момента снятия фиксирующей повязки. Реабилитационные мероприятия при переломах костей делятся на медицинские и социально-адаптивные. Главной целью реабилитации является скорейшее восстановление физиологической функциональности больного.
Методы медицинской реабилитации:
- Обеспечение сбалансированного питания, обогащенного протеином, минералами и витаминами.
- Назначение лекарственных препаратов, улучшающих регенерацию тканей – Актовегин, Милдронат, Полиглюкин.
- Физиотерапевтические процедуры, улучшающие кровоснабжение и питание тканей – ультразвук, электрофорез, магнитотерапия, иглоукалывание.
- Сеансы массажа и лечебной физкультуры. Комплекс упражнений и терапевтическая нагрузка рекомендуется врачом.
- Психологическая помощь для адаптации к особенностям жизни с временным ограничением способностей.
Социальная реабилитация заключается в подготовке комфортных жилищных условий, выработки навыков самообслуживания. С точки зрения трудовой занятости проводится профессиональное переобучение или оборудование условий труда в связи с возможной инвалидизацией.
Профилактика переломов
К предупреждающим мерам относится соблюдение мер безопасности в быту и при выполнении трудовой деятельности, ношение удобной обуви и ограничение увлечением экстремальными видами спорта. Чтобы предотвратить патологические переломы костей, важно правильно питаться и вести активный образ жизни. Наличие хронических заболеваний предполагает своевременное их лечение.
Лицам, в анамнезе которых присутствуют патологии, придающие хрупкость костям, носить профилактические защитные приспособления и использовать средства опоры для самостоятельного передвижения. Если травмы не удалось избежать, с визитом к травматологу медлить нельзя, упущенное время может ухудшить состояние и привести к получению статуса инвалида.
Случайные свежие раны в отличие от хирургических, которые наносятся в асептических условиях, всегда в большей или меньшей степени бактериально загрязнены. Однако нельзя ставить знак равенства между ранами, из которых высеваются те или иные виды микробов, и открытыми повреждениями, осложненными гнойной раневой инфекцией. В последнем случае происходят размножение и распространение в глубь тканей патогенной микрофлоры и ее воздействие на раневой процесс и общее состояние пострадавшего.
Опасность развития раневой инфекции (гнойной, гнилостной, анаэробной) при открытых и огнестрельных переломах и внутрисуставных повреждениях зависит от многих факторов: механизма и вида повреждения, его тяжести, обширности и локализации, вида и вирулентности микрофлоры, общего состояния больного, его возраста, реактивности организма и ряда других не всегда поддающихся учету моментов [Каплан А. В., Корж А. А., Трубников В. Ф., Ткаченко С. С, Демьянов В. М., Воронцов А. В., Долинин В. А., Дерябин И. И. и др.].
Инфекционные раневые осложнения, даже такие грозные, как анаэробная гангрена, могут развиться и при небольших ранах. Однако чем обширнее, глубже и тяжелее открытые повреждения кожи и подлежащих тканей в зоне перелома, тем больше вероятность массивного микробного загрязнения раны и опасность развития тяжелой инфекции. Открытые оскольчатые и внутрисуставные переломы, особенно огнестрельные, чаще осложняются раневой инфекцией, чем другие виды открытых повреждений.
Тяжесть течения открытых переломов в значительной степени зависит от локализации и вида перелома. Опасность развития инфекции больше при открытых и огнестрельных переломах нижних конечностей, чем верхних. Это объясняется тем, что на нижней конечности значительный массив мышц, кожа более загрязнена и больше возможность инфицирования и загрязнения раны почвой.
Опасность возникновения раневой инфекции при повреждении магистральных сосудов, шоке, кровопотере, политравме, а также у ослабленных людей и больных пожилого возраста повышается.
Во всех случаях возможность развития инфекции увеличивается при поздней и недостаточно квалифицированной первичной хирургической обработке и плохой иммобилизации конечности.
Несомненно, что на возможность развития инфекции влияет каждый из упомянутых фаторов. Вместе с тем при прочих равных условиях ведущими являются локализации, размер и тяжесть открытого повреждения мягких тканей, степень нарушения кровоснабжения конечности и вид перелома.
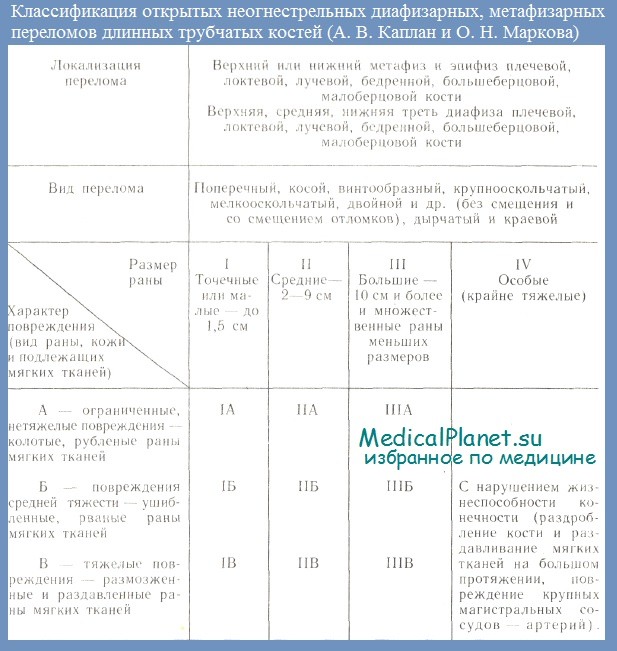
Для прогнозирования опасности развития раневой инфекции и определения тяжести открытых диафизарных, метафизарных и внутрисуставных (эпифизарных) переломов целесообразно пользоваться классификацией А. В. Каштана и О. Н. Марковой, в которой учитываются локализация и вид перелома, размер и тяжесть повреждения мягких тканей. В этой классификация тяжесть повреждения мягких тканей при открытых переломах, являющаяся источником распространения гнойного раневого процесса на кость, обозначается сочетаниями первых трех римских цифр и первых трех прописных букв алфавита.
Римские цифры означают размеры раны, буквы — тяжесть и обширность повреждения мягких тканей — кожи, подкожной клетчатки, мышц и др.. Риск развития раневой инфекции особенно велик при открытых переломах типа IB, IIIБ, IIIB, IV. В противоположность этому при открытых переломах типа IA, IIА и IБ риск развития раневой инфекции значительно ниже. Вот почему при открытых переломах с повышенным риском развития раневой инфекции следует с самого начала применять комплекс профилактических мероприятий, который обычно используют уже при развившейся инфекции.
В послевоенный период благодаря новым методам лечения открытых переломов (усовершенствование методов хирургической обработки, применение кожной пластики, наружный чрескостный компрессионно-дистракционный остеосинтез, антибиотикотерапия и др.) частота гнойных раневых осложнений, особенно тяжелых, значительно уменьшилась.
В послевоенный период значительно (в 2 раза) уменьшилась частота гнойных осложнений ран после открытых переломов, почти в 2 раза снизилась летальность от раневой инфекции и в 6—8 раз — частота вторичных ампутаций. Что же касается увеличения частоты осложнений остеомиелитом, то оно обусловлено более широким внедрением в клинику методов и принципов сохранного лечения (уменьшение первичных ампутаций при тяжелых повреждениях конечностей).
Этими успехами мы обязаны современной комплексной профилактике и лечению инфицированных переломов: первичной обработке раны, вторичной хирургической санации гнойных ран, наружному чрескостному компрессионно-дистракционному остеосинтезу, антибиотикотерапии и др. Однако следует отметить, что абсолютное число больных с гнойными раневыми осложнениями в последний период не уменьшается, а, возможно, увеличивается, при этом нарастает и число случаев более тяжелых форм осложнений.
Это объясняется, с одной стороны, значительным увеличением количества тяжелых дорожно-транспортных травм, что связано с огромным ростом автомобильного транспорта в послевоенный период. По данным ЦИТО, гнойные осложнения после открытых диафизарных переломов возникали в среднем в 16,3% случаев. В зависимости от типа перелома часгота их колебалась от 6,4 (тип IA) до 40% (тип IIIВ). Чем тяжелее открытые переломы, тем чаще возникают тяжелые гнойно-раневые осложнения. Так, остеомиелит и глубокое нагноение при типе IIIВ наблюдались в 5 и 9 раз чаще, чем при открытых переломах типа IA.
Меньшая частота гнойно-септических осложнений при открытых переломах типа IV (29,9%) по сравнению с типом IIIВ объясняется большим числом первичных ампутаций (33,8%) при переломах, отнесенных к типу IV. В то же время по средним данным первичная ампутация была произведена в 1,4% случаев с колебаниями в зависимости от типа открытого перелома от 0,1 (типа IA) до 1,7% (тип IIIВ).
Гнойная инфекция при открытых переломах нижних конечностей наблюдается в два раза чаще, остеомиелит — в 2—2,5 раза чаще, чем при открытых переломах верхних конечностей. Остеомиелит у детей встречается в 2 раза реже, чем у взрослых, возможно, это связано с тем, что у них чаще наблюдаются менее тяжелые типы открытых переломов. Так, гнойные осложнения при открытых переломах, леченных без использования погружного остеосинтеза, возникают в 10,5% случаев, в то время как при применении этого метода — в 2,5 раза чаще, т. е. в 25,8% случаев.
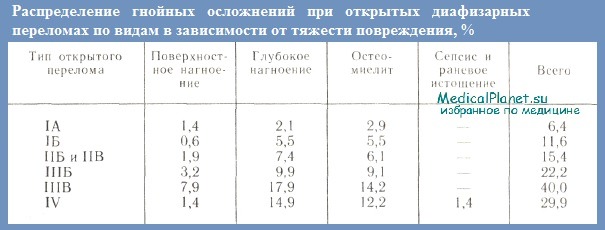
Наиболее высокий процент вторичных оперативных вмешательств в связи с гнойными осложнениями приходится на открытые диафизарные переломы типов IIIБ, IIIВ и IV.
Вторичную ампутацию производят в среднем в 1,6% случаев, а при гнойно-септических осложнениях у больных с открытыми диафизарными переломами IV типа — в 13,5%.
Гнойные осложнения при открытых внутрисуставных переломах наблюдаются у 31,8% больных: поверхностное нагноение у 5,0%, глубокое — у 12,8%, артриты и остеоартриты — у 14%. Таким образом, гнойные осложнения наблюдаются чаще и бывают более тяжелыми при открытых внутрисуставных переломах, чем при диафизарных. Особенно часто они (артриты и остеомиелиты) развиваются у больных с открытыми внутри- и околосуставными переломами нижней конечности (типов IIБ, IIВ, IIIБ, IIIВ и IV).
Следует отметить, что при открытых внутрисуставных переломах типа IA первичная ампутация производилась в 0,9% случаев, при типе IIВ — в 2% и в особенно тяжелых случаях при типе ИВ — в 2% и в особенно тяжелых случаях (переломах типа IV) она оказалась неизбежной более чем у половины пострадавших (67,7%), преимущественно при переломах нижней конечности.
Тяжесть течения и частота гнойных осложнений при различных типах переломов позволили выделить-и отнести открытые переломы типов IIВ, IIIБ, IIIВ и переломы типа IV к группе повреждений с повышенным риском или опасностью развития гнойной инфекции. Выделение такой группы заставило включить в комплекс мероприятий, направленных на профилактику гнойных осложнений, ряд дополнительных мер. С этой целью мы сразу после первичной хирургической обработки и обездвижения отломков при помощи компрессионно-дистракционного аппарата производим катетеризацию регионарной артерии поврежденной конечности.
Для ликвидации спазма сосудов и улучшения кровообращения конечности в артерию через постоянный катетер вводим сосудорасширяющие средства (но-шпа, папаверин и др.). Таким же путем вводим антибиотики широкого спектра (гентамицин) или антисептики (при показаниях, осторожно капельно диоксидин). Эти меры позволили значительно снизить частоту гнойных осложнений у данной группы больных.
К факторам, повышающим риск развития гнойной раневой инфекции, помимо тяжести, локализации, механизма повреждения, относят шок, кровопотерю, пониженную сопротивляемость организма, повышенную загрязненность раны вирулентными микроорганизмами, позднее оказание медицинской помощи, травматичность и продолжительность операции, недостаточное обезболивание и др.

Переломы костей – различные повреждения их целостности в результате травматического воздействия. Во время получения травмы сила воздействия превышает сопротивление костной ткани и кость ломается. По причинам возникновения все переломы костей делятся на две основные группы: возникшие в результате сильного механического воздействия на здоровую кость и переломы патологического характера.
Травматические переломы костей возникают в результате дорожно-транспортных происшествий, падений, сильных ударов и прочих механических воздействий на кости.
При патологических переломах костей физическая сила воздействия может быть совсем незначительной, настоящая причина кроется в наличии какого-либо патологического процесса, протекающего в костной ткани.
Частой причиной патологического перелома костей является заболевание остеопороз (разрежение костной ткани), благодаря которому костная ткань становиться крайне хрупкой и ломается практически без действия на нее сторонней силы, к примеру, во время неловких движений, резкого вставания и т. д.
Виды переломов костей
Классификация переломов костей по видам крайне разнообразна. Данное обстоятельство обусловлено тем, что каждый конкретный случай перелома сочетает большое количество факторов, сопутствующих его возникновению – причины перелома, локализация травмы, характер травмирования мягких тканей и т. д. При переломах костей со смещением каждый отдельный случай относят к тому или иному виду по типу смещения костных отломков, характеру излома и прочим параметрам.
Тем не менее, при всем многообразии видов переломов костей существует насущная необходимость точного установления участка костной ткани, являющегося центром перелома.
Наиболее распространенная классификация переломов костей:
- сложные (иначе именуемые, клиновидными переломами костей, при которых образуются множественные оскольчатые обломки кости);
Также существует следующая классификация переломов:
- закрытые переломы костей, при которых не наблюдается повреждения наружных кожных покровов;
- открытые переломы костей, при которых имеется нарушение целостности кожи в области травмирования и существует опасность инфицирования.
Симптомы переломов костей
К обязательным признакам перелома костей врачи-травматологи относят наличие наружного кровоподтека и припухлости в области травмирования. Как правило, если речь идет о конечности, функциональная подвижность ее существенно ограничена. При попытке движения резко выражен болевой синдром. В редких случаях (к примеру, при вколоченном переломе шейки бедра) некоторые пострадавшие могут продолжать самостоятельное передвижение, но данный факт приводит к дальнейшему травмированию и смещению отломков кости. При вколоченных, поднадкостничных, околосуставных, внутрисуставных переломах и трещинах костей, некоторые из вышеописанных симптомов могут полностью отсутствовать или быть не слишком ярко выраженными.
Диагностика переломов костей
Перед принятием мер по наложению гипса (или других вариантов фиксации костных отломков) в стенах медицинского учреждения обязательно осуществляется рентгенологическое обследование пострадавшего при переломе костей. Рентгеновские снимки всегда выполняются в нескольких проекциях для детального исследования места костного перелома с нескольких различных ракурсов.
Рентгенологическое исследование – наиболее точный инструмент, позволяющий травматологам создать полную картину костного перелома – его вид, локализацию, направление и характер смещения отломков.
Затем контрольные рентгеновские снимки делают больному после консервативной или хирургической фиксации сломанной кости. В дальнейшем рентгенологическое обследование назначается примерно через 14 дней (в каждом конкретном случае – по-разному) для наблюдения за ходом сращения сломанной кости и образованием костной мозоли в месте перелома.
Лечение переломов костей

Мероприятия по лечению перелома костей должны начинаться непосредственно на месте происшествия. Самой неотложной помощью в первые минуты после травмирования должны быть меры по ликвидации болевого шока, особенно если речь идет о переломах костей у детей.
Далее необходимо предпринять действия по остановке кровотечения (если таковое имеет место быть). Сразу же после вышеуказанных мероприятий первой помощи следует обеспечить иммобилизацию (создание условий для полной неподвижности) места перелома кости при помощи специальных средств или подручных материалов.
В случае открытого перелома костей сверху на раневую поверхность необходимо наложить стерильную марлевую салфетку и давящую повязку для предупреждения возможности дальнейшего кровотечения и инфицирования раны. Ни в коем случае нельзя пытаться самостоятельно вправлять торчащие из открытой раны обломки костей, тем самым можно только причинить сильную боль пострадавшему, но и нанести существенный вред состоянию его здоровья.
Первая помощь при закрытом переломе костей заключается в первую очередь в обездвиживании поврежденного участка тела для предупреждения возможности смещения отломков и возникновения внутреннего кровотечения.
Своевременная и грамотная первая доврачебная помощь, оказанная пострадавшему, значительно сокращает впоследствии период реабилитации при переломах костей и гарантирует полноценное восстановление двигательных функций поврежденного участка тела.
В условиях стационара к числу основных медицинских методов лечения переломов костей относятся следующие:
- наложение гипсовой повязки;
- наружный аппаратный компрессионно-дистракционный остеосинтез;
- внутренний остеосинтез и т. д.
Для того чтобы пострадавший не утратил в дальнейшем трудоспособность и мог, как можно скорее, вернуться к привычному образу жизни следует уделить особое внимание периоду реабилитации после перелома костей. В список реабилитационных мероприятия после перелома костей (и особенно после длительной иммобилизации) должны быть непременно включены занятия лечебной гимнастикой и физиотерапевтические процедуры.
Видео с YouTube по теме статьи:
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Читайте также:


