Инфаркт костной ткани рентген описание
Остеонекроз можно разделить на инфаркт кости, возникающий в области метафиза и диафиза длинных трубчатых костей (например, бедренной, плечевой и большеберцовой) чаще, чем в костях туловища, и аваскулярный некроз, вовлекающий субкортикальную зону кости.
- идиопатическим (первичный) — 25%,
- сопровождает гематологические и ретикулоэндотелиальные заболевания (серповидноклеточную анемию и болезнь Гэше),
- коллагенозы (например, красная волчанка),
- травмы (например, субкапитальный перелом бедренной кости),
- трансплантации почек,
- алкоголизм,
- применение глюкокортикоидов,
- панкреатит,
- подагра,
- лучевая болезнь
- кессонная болезнь.
При многих из этих патологических состояний поражаются более одного сустава, а также может возникать инфаркт кости на границе между диафизом и метафизом длинных трубчатых костей.
Одиночные костные инфаркты часто диагностируют случайно.
Моноартикулярное, иногда двустороннее. Характерно поражение только одной стороны сустава.
- коленный,
- тазобедренный,
- таранная кость,
- ладьевидная кость,
- плечевой сустав.
Ранние признаки не специфичны и включают пятнистую остеопению, нечетко отграниченные остеолитические изменения или участки остеопении и склероза различной степени выраженности. Находки, однако, более характерны на поздней стадии. На границе диафиза и метафиза они включают серпигинозный периферический ободок склероза, окружающего продолговатый участок разрежения костной ткани. Периостит и кальцификация матрикса часто сочетаются.
Более специфичен признак полумесяца в шейке бедренной кости — аркоподобная субхондральная линия просветления. Прогрессирование заболевания приводит к формированию субхондральной кисты, фрагментации и в итоге к разрушению пораженного эпифиза. На этой стадии часто имеются свободные внутрисуставные костные фрагменты. Конечная стадия — тяжелый вторичный остеоартрит, вовлекающий весь сустав. Посттравматический аваскулярный некроз чаще всего происходит в головке бедренной кости (субкапитальный перелом, вывих или соскользнувший эпифиз головки бедренной кости), своде таранной кости (перелом шейки таранной кости) и проксимальном полюсе ладьевидной кости (перелом талии ладьевидной кости).
Типичные признаки остеонекроза в эпифизах: субхондральные кисты со склерозированным краем, арочные субхондральные просветления (признак полукруга), субхондральная фрагментация и в конечном итоге разрушение суставной поверхности с выраженным склерозом и вторичными дегенеративными изменениями в пораженном суставе.
Интрамедуллярные кальцификаты часто бывают единственной находкой и обычно имеют вид скорлупы, тогда как кальцификация хрящевого матрикса опухолей склонна к неравномерности, центральному расположению и окружена ободком некальцифицированного опухолевого матрикса, часто с незначительным просветлением.
Для ранней диагностики аваскулярного некроза требуется МРТ. Первичный аваскулярный некроз редко встречается у взрослых, за исключением полулунной кости (болезнь Кинбека) и коленного сустава (болезнь Альбека), однако состояние часто встречается у детей и подростков.
Болезнь Альбека (спонтанный остеонекроз коленного сустава), обычно возникает у пациентов старше 60 лет, преимущественно среди женщин. Он проявляется уплощением части медиального мыщелка бедренной кости, испытывающей нагрузку массы тела. Поражение латерального мыщелка, верхней суставной поверхности большеберцовой кости или обоих коленных суставов встречается редко. Прогрессирование заболевания приводит к дополнительной депрессии пораженного мыщелка с увеличением выраженности склероза и возможным формированием свободных тел.
Непрерывные периостальные реакции и утолщение кортикального слоя могут сочетаться с обоими состояниями, но в случае хрящевого опухолевого матрикса это указывает на высокодифференцированную хондросаркому в большей степени, чем на энхондрому.
Довольно часто встречающаяся опухоль, образующаяся из части клеток, возможно, в результате нарушения развития зоны роста кости. Наиболее часто опухоль располагается в метафизарной зоне, но у некоторых больных занимает и значительную часть костномозговой полости диафиза.
Мы наблюдали 39 больных с внутрикостными обызвествляющимися хондромами костей следующей локализации: верхний конец плечевой кости — 17 больных, нижний конец бедренной кости — 16 и большеберцовая кость — 6 больных. У одного пациента было симметричное поражение нижней трети обеих бедренных костей. Очаги обызвествления имеют на рентгенограмме очертания шарообразно спаявшихся дуг, обычно расположенных несколько эксцентрично, поэтому на каком-то участке они прилежат к кортикальному слою. Появление периостальных наслоений или участков разряжения говорит об активном росте опухоли. Больные длительное время не знают о существовании опухоли, и только когда она начинает расти и появляются боли, они обращаются к врачу.
Были оперированы 14 больных, к счастью, несмотря на длительные сроки наблюдения (до 15 лет), озлокачествление и развитие хондросаркомы отмечены у одного больного. Больной 62 лет стационирован в ЦИТО с хондросаркомой нижнего конца бедренной кости, развившейся из внутрикостной обызвествляющейся энхондромы нижнего метадиафиза левой бедренной кости. Больной при поступлении ходил с помощью костылей. Клинически и рентгенологически было ясно, что произошло озлокачествление обызвествляющейся хондромы и что хондросаркома вышла за пределы кортикального слоя бедренной кости, чем и объяснялась реакция со стороны коленного сустава и сгибательная контрактура. Была произведена резекция 20 см нижней половины бедренной кости с замещением дефекта эндопротезом с коленным суставом Сиваша. Морфологическое исследование: хондросаркома средней степени зрелости.
Мы ставили показания к оперативному лечению у тех больных, которые начинали ощущать практически постоянные боли или часто появляющиеся боли. Те больные, у которых обызвествляющаяся хондрома была обнаружена на рентгеновском снимке, сделанном по другому поводу, оставались под динамическим наблюдением.
С.Т.Зацепин
Костная патология взрослых
- Типичны симметричные поражения.
- Инфаркт кости или ишемический некроз кости
- Обычно как случайная находка диагностируется после 40 лет
- Инфаркт кости чаще всего поражает метафизы длинных трубчатых костей (обычно бедренная, большеберцовая или плечевая кость)
- Может распространяться далеко на диафиз (до 20 см в длину)
- Инфаркт только зпифиза кости встречается редко
- Нарушение кровоснабжения кости (обструкция, сдавление или разрыв кровеносных сосудов)
- Окклюзия сосудов
- Истинная полицитемия (увеличение вязкости крови)
- Гемоглобинопатии
- Гипокортицизм
- Панкреатит
- Обморожение
- Тяжелые ожоги
- Лучевая терапия
- Декомпрессионная болезнь (азотные эмболы).
- рентгенологическое исследование, МРТ.
- В ранней стадии — остеопения и потеря трабекулярности костной ткани с окружающим склеротическим кольцом
- Участки склероза, образующиеся в зоне некроза кости, и формирование относительно новой костной ткани
- В поздней стадии — неравномерные участки затемнения или кальцинаты (изображение в виде морской гальки, гроздьев винограда, мишени или кольца), обычно расположенные на периферии
- Зона инфаркта кости может иметь длину до 20 см
- При инфаркте в области эпифиза языковидное или клиновидное затемнение распространяется от основания эпифиза на суставную поверхность.
- Деструкция трабекул
- Обычно является случайной находкой.
- В ранней стадии заболевания — отек (гипоинтенсивный на Т1-взвешенном изображении и гиперинтенсивный на Т2-взвешенном изображении)
- Позднее отграничение вдоль периферии пораженной кости (гипоинтенсивное на Т1 — взвешенном изображении; на Т2-взвешенном изображении — гиперинтенсивная линия по направлению к зоне некроза, соответствует грануляционной ткани)
- Гипоинтенсивная линия по направлению к здоровой кости (склероз, фиброз): признак двойной линии
- Накопление контрастного вещества периферической зоной
- При застарелых инфарктах кости интенсивность сигнала зоны некроза эквивалентна жировой ткани
- Периферическая зона типично извилистая, напоминает гирлянду.
b) Рентгенологическое исследование демонстрирует выраженный склеротический край и центральный участок снижения рентгенопрозрачности в дистальном отделе бедренной кости и в большеберцовой кости. Проксимальный отдел бедренной кости демонстрирует участок частичного грубого склероза, который иногда трудно отличить от энхондромы.
- Обычно протекает бессимптомно
- Редко — нехарактерный локализованный болевой синдром.
- Обычно не требует лечения
- При подсуставном инфаркте с уплощением суставных поверхностей может быть необходима реконструкция суставных поверхностей.
- Очень редко после инфаркта кости развивается саркома.
- Размеры
- Расположение
- Проведение дифференциальной диагностики.
— Дольчатое изображение в виде гроздьев винограда
— Мелкие, точечные или в виде запятой участки (кальцинаты) с уменьшением интенсивности сигнала, разбросанные в центральной части поражения
— Высокодифференцированные формы сходны с энхондромой, при сомнении в диагнозе необходимо проведение биопсии
Инфекционный процесс (ранняя стадия)
— Отсутствие реакции надкостницы
— Интенсивность сигнала при МРТ сходна с отеком
— Даже свежий инфаркт нередко четко ограничен и не имеет реакции окружающих тканей
Ошибочная интерпретация заболеваний, представленных в разделе дифференциальной диагностики, и требующих проведения лечения, таких как инфаркт кости.
Причины инфаркта кости
- Типичны симметричные поражения.
- Инфаркт кости или ишемический некроз кости
- Обычно как случайная находка диагностируется после 40 лет
- Инфаркт кости чаще всего поражает метафизы длинных трубчатых костей (обычно бедренная, большеберцовая или плечевая кость)
- Может распространяться далеко на диафиз (до 20 см в длину)
- Инфаркт только зпифиза кости встречается редко
- Нарушение кровоснабжения кости (обструкция, сдавление или разрыв кровеносных сосудов)
- Окклюзия сосудов
- Истинная полицитемия (увеличение вязкости крови)
- Гемоглобинопатии
- Гипокортицизм
- Панкреатит
- Обморожение
- Тяжелые ожоги
- Лучевая терапия
- Декомпрессионная болезнь (азотные эмболы).
Какой метод диагностики инфаркта кости выбрать: МРТ, КТ, рентген, УЗИ
- рентгенологическое исследование, МРТ.
- В ранней стадии - остеопения и потеря трабекулярности костной ткани с окружающим склеротическим кольцом
- Участки склероза, образующиеся в зоне некроза кости, и формирование относительно новой костной ткани
- В поздней стадии - неравномерные участки затемнения или кальцинаты (изображение в виде морской гальки, гроздьев винограда, мишени или кольца), обычно расположенные на периферии
- Зона инфаркта кости может иметь длину до 20 см
- При инфаркте в области эпифиза языковидное или клиновидное затемнение распространяется от основания эпифиза на суставную поверхность.
- Деструкция трабекул
- Обычно является случайной находкой.
- В ранней стадии заболевания - отек (гипоинтенсивный на Т1-взвешенном изображении и гиперинтенсивный на Т2-взвешенном изображении)
- Позднее отграничение вдоль периферии пораженной кости (гипоинтенсивное на Т1 - взвешенном изображении; на Т2-взвешенном изображении - гиперинтенсивная линия по направлению к зоне некроза, соответствует грануляционной ткани)
- Гипоинтенсивная линия по направлению к здоровой кости (склероз, фиброз): признак двойной линии
- Накопление контрастного вещества периферической зоной
- При застарелых инфарктах кости интенсивность сигнала зоны некроза эквивалентна жировой ткани
- Периферическая зона типично извилистая, напоминает гирлянду.

а, b Инфаркт зрелого костного мозга. (а) Сагиттальная протонная плотно-взвешенная МРТ с подавлением МР-сигнала от жировой ткани. Изображение демонстрирует гирляндовидный склеротический край и центральный участок с сигналом жирового костного мозга. Множественные некротические зоны расположены преимущественно в метадиафизальной области, однако несколько находятся непосредственно рядом с суставом, в связи с чем имеется риск уплощения суставных поверхностей;
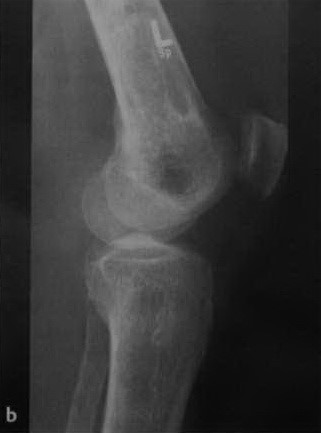
b) Рентгенологическое исследование демонстрирует выраженный склеротический край и центральный участок снижения рентгенопрозрачности в дистальном отделе бедренной кости и в большеберцовой кости. Проксимальный отдел бедренной кости демонстрирует участок частичного грубого склероза, который иногда трудно отличить от энхондромы.
Типичные проявления инфаркта кости
- Обычно протекает бессимптомно
- Редко - нехарактерный локализованный болевой синдром.
Методы лечения
- Обычно не требует лечения
- При подсуставном инфаркте с уплощением суставных поверхностей может быть необходима реконструкция суставных поверхностей.
Течение и прогноз
- Очень редко после инфаркта кости развивается саркома.
Что хотел бы знать лечащий врач
- Размеры
- Расположение
- Проведение дифференциальной диагностики.
Какие заболевания имеют симптомы, схожие с инфарктом кости
Энхондрома
- Дольчатое изображение в виде гроздьев винограда
- Мелкие, точечные или в виде запятой участки (кальцинаты) с уменьшением интенсивности сигнала, разбросанные в центральной части поражения
Хондросаркома
- Высокодифференцированные формы сходны с энхондромой, при сомнении в диагнозе необходимо проведение биопсии
Инфекционный процесс (ранняя стадия)
- Отсутствие реакции надкостницы
- Интенсивность сигнала при МРТ сходна с отеком
- Даже свежий инфаркт нередко четко ограничен и не имеет реакции окружающих тканей
Советы и ошибки
Ошибочная интерпретация заболеваний, представленных в разделе дифференциальной диагностики, и требующих проведения лечения, таких как инфаркт кости.
При инфаркте конечностей пациенты частично или полностью ограничены в движении. Патологические процессы развиваются на фоне некроза (гибели тканей), который поражает определенный отдел костного мозга. Инфаркт кости коленного сустава и кости бедра может начать быстро развиваться после перенесенных кардиологических патологий.
Выявить болезнь на ранней стадии сложно, но врачи рекомендуют прибегнуть к госпитализации, если возникают тревожные признаки. Важно установить точный диагноз и получить наиболее эффективную терапию.

Причины инфаркта костей
Заболевание коронарных сосудов способствует развитию патологических процессов. Инфаркт влияет не только на ткани, но и на скелетные мышцы. Речь идет о тазобедренном суставе, плечевых суставах и большой кости голени. Болезнь без квалифицированной помощи может вызвать осложнения.
Развитие патологии вызывает ряд факторов, в том числе расстройство кровеносных сосудов, эмболия, стеноз кровеносных сосудов. Серьезные физические травмы влияют на структуру костной ткани. Различные болезни становятся причиной инфаркта костного мозга:
- панкреатит,
- системная красная волчанка,
- Синдром Бехтерева,
- серповидноклеточная анемия,
- остеопороз,
- ревматоидный артрит.
Медицинские тесты не дают ответа, почему недуг поражает большеберцовую кость голени, ткани спинного мозга, коленного или тазобедренного сустава.
Точный диагноз может быть дан только квалифицированным врачом после тщательного анализа.
Клиническая картина
Важно знать симптомы болезни, чтобы вы могли своевременно обратиться в больницу. Врач осмотрит внешние проявления, назначит эффективное лечение. Недуг может быть диагностирован в связи со следующими симптомами:
- В области поражений возникает ощущение холода.
- Появляются мышечные судороги.
- Кожа бледная.
- Конечности немеют.
- Появляются болезненные ощущения.
- Частота сердечных сокращений изменяется.
Пациенты жалуются на ограничения в движениях, отечность. Вероятны атрофия мышц, деформация кости. Важно своевременно начать лечение, чтобы предотвратить серьезные осложнения.
Хирургия
Симптомы инфаркта тазобедренного сустава заключаются в следующем:
- Болевой синдром. Появляется в паху, коленях. Пациенты жалуются на увеличение неприятных ощущений при движении больной ноги или в то время, когда кости таза двигаются. Трудно носить обувь на каблуке, подтянуть нижнюю конечность к груди или сделать движение в сторону. Уменьшается подвижность пораженного сустава.
- Атрофируются мышцы бедра. Больная нога по сравнению со здоровой конечностью становится худой. Это связано с уменьшением объема мышечных волокон.
- Удлинение ног. Редкое явление, которое является серьезным осложнением костного инфаркта.
Бедренные кости
Инфаркт в этом случае сопровождается редкими и непроизвольными болезненными ощущениями. Дискомфорт распространяется на паховую и тазовую область. Болевой синдром сосредоточен в колене с той стороны, где развивается некроз. Инфаркт костного мозга большеберцовой кости либо какой-то другой кости скелета может развиваться аналогичным образом.
Нарушение координации движений, проблемы с подвижностью нижней конечности, в области поражений, уменьшение гибкости в зоне, расположенной в непосредственной близости от сустава. Постепенно атрофируются мышцы ног. Они выглядят тоньше и короче.
Причины, по которым развивается инфаркт костного мозга большеберцовой кости, могут быть различны. Лечение инфаркта костного мозга назначается врачом после тщательного медицинского обследования. Специалист учитывает состояние пациента, индивидуальные характеристики организма и ход заболевания. Довольно часто инфаркт костного мозга большеберцовой кости развивается при различных заболеваниях.

Поражение костного мозга плечевой кости может быть следствием основной патологии.
Поражение спинного мозга
Симптомы патологии позволяют установить предварительный диагноз, который подтверждает или опровергает результаты медицинских исследований. Многие пациенты до травмы спинного мозга жалуются на боль в пояснице — симптомы, которые часто связаны с ишиасом или воспалением почек.
О симптомах и лечении инфаркта спинного мозга в любом конкретном случае сообщит квалифицированный врач. Основными признаками болезни являются:
- паралич пораженного района,
- отсутствие чувствительности к температуре и боли,
- нарушение функции органов малого таза (недержание мочи, стула),
- трофические язвы.
Локализация может быть совершенно разной. Можно обнаружить инфаркт костного мозга коленного сустава, пяточной кости и других частей. Фактически инфаркт костной ткани это серьезный недуг, при котором повреждается структура костной ткани.
Многие пациенты не обращают внимание на появление признаков, которые доказывают серьезность ситуации. У других пациентов развивается паника, что негативно влияет на общую ситуацию.
Кости коленного сустава
Некроз вызывает болезненные ощущения при увеличении интенсивности физической работы, а иногда в состоянии покоя. Каждая стадия патологии сопровождается определенными симптомами и различной интенсивностью. Можно выделить 3 этапа.
- На первом этапе признаки отсутствуют. Существует только слабый болевой синдром, который усиливается на мгновение или на фоне физической активности.
- Второй этап характеризуется более выраженными симптомами. Колено постоянно болит, дискомфорт периодически усиливается. Воспаление и отек мягких тканей увеличивает температуру в пораженной области. Походка меняется, становится, трудно подняться по лестнице.
- На последнем этапе развития некроза постоянно присутствует болезненное ощущение в коленном суставе. Изменение формы и структуры колена вызывает деформацию. Ткани набухают и краснеют.
Иногда после компьютерной томографии удается обнаружить признаки обызвествления. Ими сопровождается инфаркт костного мозга плечевой костей слева или справа.

Лечение костного инфаркта
Инфаркт определяется после медицинского обследования. Лечение является консервативным и хирургическим. Другие методы лечения некроза следует обсудить с лечащим врачом.
Пациентам назначают специальные лекарства, которые уменьшают симптомы боли и останавливают процесс отмирания тканей. Для лечения инфаркта назначаются следующие препараты:
Пациентам рекомендуется посещать физиотерапевтические процедуры, выполнять лечебные упражнения. Они должны придерживаться специальной диеты. Лечащий врач будет давать все рекомендации по лечению.
Люди, столкнувшиеся с таким необычным инфарктом, хотят знать, что это и как с этим бороться. Зона поражения может затрагивать области плечевой кости, кости нижних конечностей и совершенно различные отделы. Операцию пациенту проводят в отсутствии положительной динамики после лечения лекарствами. То же самое относится к людям, которым противопоказана консервативная терапия.
Существует несколько видов операций. Врачи выбирают наиболее эффективные, учитывая фазу болезни. В начале некроза пациента выполняется туннеллирование. В костях для уменьшения давления делают несколько отверстий небольшого диаметра.
На 2-3 этапе врачи выполняют остеотомию. Разрезают бедренную кость, соблюдая определенный угол. Медицинские винты фиксируют детали. После того, как операция на костной ткани завершается, начинается процесс восстановления. На пораженный участок помещают плотную повязку (гипс).
На 2-3 этапе выполняется и артропластика. Во время манипуляции врачи удаляют мертвые части костей. На их месте размещают специальные подушечки, которые имеют характеристики человеческого хряща.
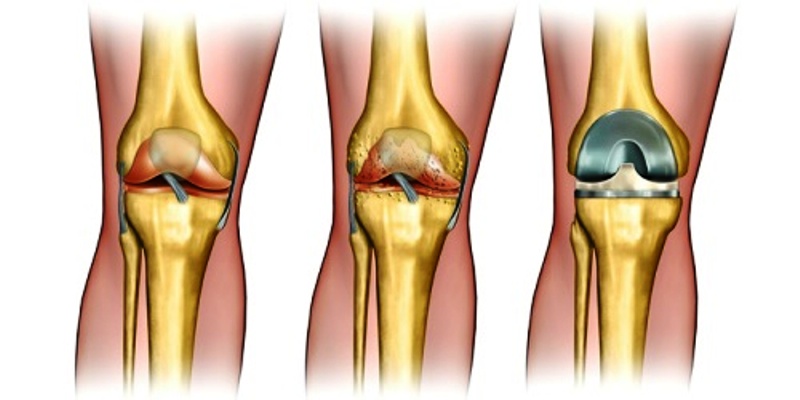
На последних стадиях заболевания врачи используют эндопротез. Во время хирургического вмешательства специалисты ставят искусственный протез. Период реабилитации длится 2 месяца.
Заключение
Часто двигательная активность пациента снижается, что приводит к инвалидности. Врачи рекомендуют заботиться о своем здоровье, обращая внимание на самые незначительные изменения и тревожные симптомы, немедленно отправляясь в медицинское учреждение для обследования. Основное кровоснабжение дорсальной трети спинного мозга обеспечивается спинными спинальными артериями, и для остальной 2/3 — вентральными спинальными артериями. Вентральная спинальная артерия имеет лишь небольшое количество афферентных артерий в верхней области шеи и большую артерию Адамкевича в нижней части грудной области. Питающие артерии происходят из аорты.
Поскольку коллатеральная циркуляция для вентральной спинальной артерии во многих местах разрежена, некоторые спинномозговые сегменты (например, от 2 до 4 грудных сегментов) особенно чувствительны к ишемии. Поражение экстравертебрального отдела или аорты (например, из-за атеросклероза, диссекции, операционного зажима) вызывает инфаркт чаще, чем нарушения внутреннего нерва. Тромбоз — необычная причина, а полиортериит редко провоцирует такие изменения.
Внезапная дорзальная боль может сочетаться при инфаркте костного мозга потерей чувствительности. Чувствительность непропорционально изменяется. Вентральная спинальная артерия обычно поражается, вызывая синдром вентрального корешка (медуллярный синдром). Чувство равновесия относительно сохранено. Если инфаркт незначителен и в основном влияет на паренхиму, наиболее удаленную от зажатой артерии, возможен и центромедуллярный синдром. Неврологические симптомы могут регрессировать частично после первых дней.
Диагностика основана, главным образом, на МРТ. Инфаркт подозревается при сильной боли в спине и характерных неврологических дефицитах, возникающих внезапно.
Острый поперечный миелит, компрессия спинного мозга и явление демиелинизации могут приводить к подобным состояниям, и чаще удается обнаружить их с помощью с помощью анализа СМЖ.
Иногда можно устранить причину инфаркта миокарда (например, диссекция аорты, узелковый полиартериит), но часто единственным методом лечения является поддерживающая терапия.
Симптоматика инфаркта костной ткани и костного мозга представляет собой серьезную патологию, которая требует ответственного отношения. Встречается она достаточно редко, но способна привести к инвалидности. Ситуация осложняется еще и потому, что наблюдаются сложности в плане диагностики. Обнаружить недуг на начальных стадиях проявления сложно. Клиническая картина отличается смазанностью. Но если удастся выявить своевременно заболевание, соответственно, врач может назначить эффективные меры. Человек сможет восстановиться и сохранить хорошее качество жизни.
В этом видео рассказывается об инфаркте в области головки бедра, а так же как диагностируется и лечится это заболевание.
При инфаркте конечностей пациенты частично или полностью ограничены в передвижении. Патологические процессы развиваются на фоне некроза (отмирания тканей), который поражает определенный отдел опорно-двигательного аппарата.
Выявить заболевание на ранней стадии сложно, но врачи рекомендуют обращаться в больницу, если появились тревожные признаки. Важно установить точный диагноз и подобрать максимально эффективную терапию.
Особенности инфаркта кости
Заболевание коронарных сосудов способствуют развитию патологических процессов. Инфаркт затрагивает не только ткани, но и мышцы скелета. Речь идет о тазобедренном, плечевом суставах и большой берцовой кости. Болезнь без квалифицированной помощи может привести к осложнениям.
Развитие патологии провоцируют многочисленные факторы, среди которых нарушение кровоснабжения, эмболия, спазмы сосудов. Серьезные физические повреждения влияют на структуру костной ткани. Различные заболевания становятся причиной инфаркта костного мозга:
- панкреатит,
- системная красная волчанка,
- синдром Бехтерева,
- серповидноклеточная анемия,
- остеопороз,
- ревматоидный артрит.
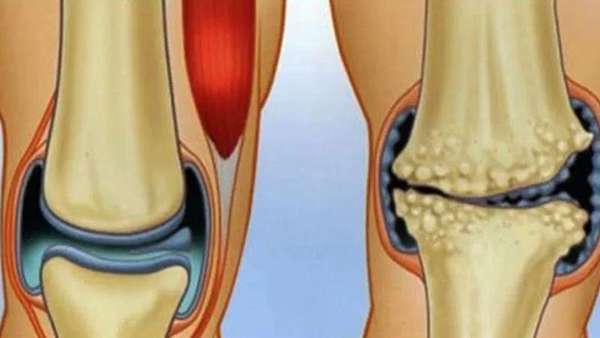
Медицинские исследования не дают развернутого ответа, по каким причинам развивается инфаркт костного мозга большеберцовой кости, спинного мозга, коленного или тазобедренного суставов. Установить точный диагноз сможет только квалифицированный врач после тщательного обследования.
Как лечить ревматоидный артрит пальцев рук и коленного сустава?
Клиническая картина
Важно знать симптомы заболевания, чтобы своевременно обратиться в больницу. Врач проведет обследование, назначит эффективное лечение. Инфаркт костного мозга можно распознать по следующим симптомам:
- В области поражения чувствуется холод.
- Появляются мышечные спазмы.
- Кожные покровы бледнеют.
- Конечности немеют.
- Появляются болезненные ощущения.
- Меняется пульс.
Пациенты жалуются на ограниченность передвижения, отечность. Мышцы атрофируются, кость деформируется. Важно своевременно начать лечение, чтобы предупредить серьезные осложнения.
Симптомы инфаркта тазобедренного сустава следующие:
- Болевой синдром. Появляется в тазобедренном сочленении, отдает в пах, колено. Пациенты жалуются на усиление ощущений при движении больной ногой или в момент вставания со стула. Человеку сложно самостоятельно надеть обувь, подтянуть нижнюю конечность к груди или отвести ее в сторону. Уменьшается подвижность пораженного сустава.
- Атрофируются мышцы бедра. Больная нога уменьшается в объеме. По сравнению со здоровой конечностью она становится худее. Это происходит по причине уменьшения объема мышечных волокон.
- Удлинение ноги. Редкое явление, представляет собой серьезное осложнение инфаркта кости.
Заболевание чаще встречается у молодых людей в возрасте от 25 до 40 лет. В большинстве случаев патологические процессы поражают тазобедренный сустав с одной стороны. Важно своевременно обратиться в больницу для получения квалифицированной помощи.
Как лечить остеопороз тазобедренного сустава?
Инфаркт в данном случае сопровождается редкими и непродолжительными болезненными ощущениями. Дискомфорт распространяется на паховую и тазовую области. Болевой синдром отдает в колено с той стороны, где развивается некроз.
Постепенно неприятные ощущения возникают при ходьбе, беге, наклонах и приседаниях, в сидячем и лежачем положениях. Болевой синдром медленно нарастает, тревожит даже в состоянии покоя.
Нарушается координация движений, нижняя конечность в области поражения смещается, уменьшается подвижность расположенного рядом сустава. Постепенно атрофируются мышцы на ноге, через некоторое время изменения можно будет заметить визуально. Она выглядит тоньше и короче.
Лечение инфаркта костного мозга бедренной кости назначает врач после тщательного медицинского осмотра. Специалист учитывает состояние пациента, индивидуальные особенности организма и протекание заболевания.
Симптомы патологии позволяют установить предварительный диагноз, который подтверждается или опровергается результатами медицинского обследования. Многие пациенты перед инфарктом спинного мозга жалуются на боль в области поясницы —, признаки, которые часто связывают с развитием радикулита или воспалением почек.
О симптомах и лечении инфаркта спинного мозга в каждом конкретном случае расскажет квалифицированный доктор. Основными признаками патологии являются:
- парезы и параличи ниже пораженной области,
- отсутствие чувствительности к температуре и боли,
- нарушается работа органов малого таза (недержание мочи, кала),
- образуются пролежни, трофические язвы.
Сильные болезненные ощущения в области поясницы свидетельствуют о развитии некроза. Необходима консультация доктора и срочное обследование. Многие пациенты не обращают внимания на появление характерных признаков, подтверждающих серьезность ситуации. У других больных наступает паника, которая негативно влияет на общее состояние.
Некроз вызывает болезненные ощущения, усиливающиеся при физической работе и уменьшающиеся в состоянии покоя. Каждый этап развития патологии сопровождается определенными симптомами и отличается по интенсивности. Можно выделить 3 стадии.
- На первой стадии выраженные признаки отсутствуют. Есть только незначительный болевой синдром, который усиливается в момент ходьбы или на фоне физической активности. Сустав также немного отекает.
- Вторая стадия характеризуется более выраженными симптомами. Коленный сустав постоянно болит, синдром периодически усиливается. Воспаляются и отекают мягкие ткани, поднимается температура в пораженной области. Колено деформируется, походка человека меняется, он начинает хромать, ему тяжело подниматься по лестнице.
- На последней стадии развития некроза коленного сустава болезненные ощущения присутствуют постоянно. Меняется форма и строение колена, происходит деформация. Ткани опухают, отекают и краснеют.
Что такое инфаркт костного мозга коленного сустава и какими симптомами проявляется патология, расскажет квалифицированный врач. Специалист проведет осмотр, назначит дополнительное обследование и соответствующую терапию.
Лечение инфаркта кости
Инфаркт кости коленного сустава устанавливается после медицинского обследования. Лечение осуществляется консервативно и хирургическим путем. Другие методы терапии некроза следует обсуждать с лечащим доктором.
Пациентам назначаются специальные препараты, которые снижают проявления болевого синдрома и останавливают процесс отмирания тканей. При инфаркте кости больному назначаются следующие препараты:
- Нестероидные противовоспалительные средства. Они уменьшают боль и купируют воспалительный процесс («,Ибупрофен«,, «,Кетонал»,, «,Диклофенак«,).
- Сосудорасширяющие препараты. Предупреждают образование тромбов и ускоряют кровообращение («,Пентоксифиллин»,, «,Теоникол»,).
- Бисфосфонаты. Средства, необходимые для восстановления обмена кальция. Они регенерируют костную ткань («,Алостин»,, «,Оксидевит»,, «,Сибакальцин»,).
- Хондропротекторы. Лекарства, улучшающие состояние и структуру связочного аппарата. То же самое касается сухожилий, хрящей и костей («,Глюкозамин«,, «,Хондроитинсульфат»,).
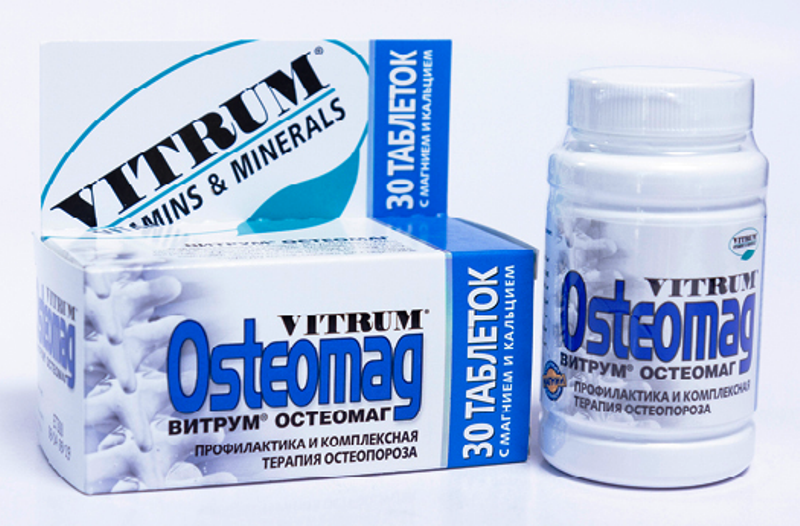
- Кальциевые препараты. Дополнительные средства, необходимые для укрепления костей («,Кальций D3 Форте»,, «,Остеомаг»,, «,Натекаль D3»,).
Пациентам также рекомендуется посещать физиотерапевтические процедуры, выполнять лечебную физкультуру. Необходимо придерживаться специального диетического питания. Все рекомендации, как лечить инфаркт костного мозга, даст лечащий врач.
Операция пациентам назначается при отсутствии положительной динамики после медикаментозного лечения. То же самое касается больных, которым противопоказана консервативная терапия.
Существует несколько видов операций. Специалисты выбирают максимально эффективную, учитывая стадию заболевания. На раннем этапе некроза больному проводят туннелизацию. Кость сверлят, чтобы сократить давление, делается несколько отверстий малого диаметра.
На 2-3 стадиях хирурги проводят межвертельную остеотомию. Врачи разрезают бедренную кость, соблюдая определенный угол. Медицинскими винтами закрепляют осколки. После операции нагрузка на кость уменьшается, начинается процесс восстановления. На пораженную область накладывают тугую повязку (гипс).
На 2-3 стадиях также проводится артропластика. Во время манипуляций врачи устраняют омертвевшие части кости. На их место устанавливаются специальные прокладки, которые обладают характеристиками человеческого хряща.
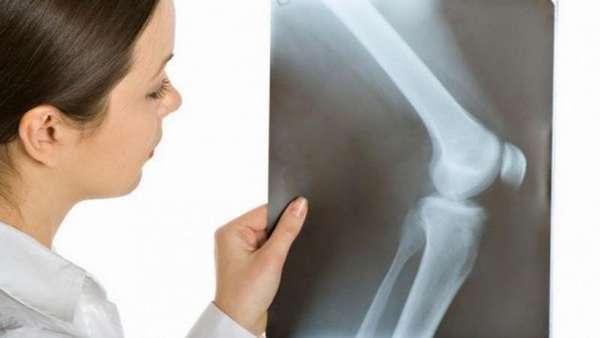
На последних стадиях заболевания врачи используют эндопротезирование. Во время оперативного вмешательства специалисты устанавливают искусственный протез. Период реабилитации и восстановления продолжается 2 месяца.
Заключение
Инфаркт кости представляет собой серьезное заболевание. На ранних стадиях определить характерные признаки трудно, но прогрессирование патологических процессов может привести к возникновению саркомы.
Часто двигательная активность пациента уменьшается, что влечет за собой инвалидность. Врачи рекомендуют следить за своим здоровьем, обращать внимание на малейшие изменения и тревожные симптомы, немедленно обращаться в медицинское учреждение.
Читайте также: