Хмл боли в суставах
Меню навигации
Пользовательские ссылки
Информация о пользователе
Теги: ХМЛ, Начало лечения, Боли в суставах и костях, Remedios
Галина19, Remedios
рекомендую просмотреть вебинар - Управление побочными эффектам ИТК у пациентов с ХМЛ в ХФ
Думаю, после этого многие вопросы отпадут.
спасибо, прослушала, но ответа не услышала
мне сам механизм возникновения боли интересен
или где-то прослушала?
и еще по тактике, отменяем препарат, даем противоспалительные нестероидные средства и боль уходит насовсем. А тут на форуме слышала - терпеть, перетерпеть
любопытно.
сам механизм возникновения боли
Remedios,
боли бывают разные. Связанные с разными процессами, наложениями разных индивидуальных особенностей. Разной локализации и симптоматики.
Рекомендую подготовить конкретный развернутый подробный вопрос гематологам-специалистам, можно в ЛС. Можно с приложением анализов выписок и етс.
Remedios,
боли бывают разные. Связанные с разными процессами, наложениями разных индивидуальных особенностей. Разной локализации и симптоматики.
Рекомендую подготовить конкретный развернутый подробный вопрос гематологам-специалистам, можно в ЛС. Можно с приложением анализов выписок и етс.
боль очень интересная (я такого никогда не испытывала, хотя опыт у меня немалый), очень искристая, острая, жгучая, как шампанское, как фейерверк,
часто мигрирует, слишком часто приходит слишком внезапно, чтобы успеть сохранить лицо,
иногда задерживается надолго, заставляя хромать и двигаться с трудом, иногда проходит через несколько минут, часов.
Не всегда реагирует на диклофенак, иногда утихает от долгого прикладывания льда или наоборот теплой ванны, ведет себя по-разному.
Локализируется чаще в крупных, также и мелких суставах, пронзает кости, снизу вверх, сверху вниз, иногда вкруговую
иногда на фоне резкой боли в суставе перестаю его чувстовать вообще. От этого теряюсь и расстраиваюсь.
мне любопытно, от чего боль приходит? это продукты распада так разрушают сустав? можно ли нагружать суставы в прежнем режиме? а то сразу рефлекс - беречься и не двигаться.
Где-то на этом форуме в ответе врача прозвучало, что в костях от лечения Иматинибом происходят изменения. И, хотя препарат таргетный, возможно, что и у клеток, составляющих другие органы, некоторые рецепторы, находящиеся на клеточных мембранах, захватывают молекулу нашего препарата и там происходят некоторые изменения ( побочка не отсюда?). Все мы разные и происходит это у всех по- разному и в разных местах, и нервы, доносящие до нас эту информацию, расположены у нас не совсем одинаково. Мы - приспосабливающаяся, изменяющаяся под воздействием различных факторов биологическая система. Вот и получается: перетерпели - прошло.
Прошу воспринимать эти рассуждения исключительно, как рассуждения дилетанта
Где-то на этом форуме в ответе врача прозвучало, что в костях от лечения Иматинибом происходят изменения. И, хотя препарат таргетный, возможно, что и у клеток, составляющих другие органы, некоторые рецепторы, находящиеся на клеточных мембранах, захватывают молекулу нашего препарата и там происходят некоторые изменения ( побочка не отсюда?). Все мы разные и происходит это у всех по- разному и в разных местах, и нервы, доносящие до нас эту информацию, расположены у нас не совсем одинаково. Мы - приспосабливающаяся, изменяющаяся под воздействием различных факторов биологическая система. Вот и получается: перетерпели - прошло.
Прошу воспринимать эти рассуждения исключительно, как рассуждения дилетанта
спасибо, интересно)
на примере моей сыпи и лихорадки с температурой под 40 - отменили препарат, больше, чем на месяц, за этот месяц сделала три сеанса плазмафереза
начали снова, легкая сыпь, и сейчас ее практически нет
но вот, не потерян ли терапевтический эффект
риск остеопороза повышается с приемом ИТК? я пропустила
риск остеопороза повышается с приемом ИТК?
Насчет остеопороза не скажу, но, если иматинибы влияют на баланс обмена веществ (поэтому их и контролируют, чтобы вовремя парировать),
то, на мой взгляд, возможно всё.
Ваши вопросы отправил гематологам, ждите.
Remedios,
рекомендую изучить это -
Побочные эффекты при лечении ХМЛ
и
Инструкция производителя на Филохромин-ФС
регулярно читаем и перечитываем, это наша библия)
Ваши вопросы отправил гематологам, ждите.
RAF написал(а):
Ваши вопросы отправил гематологам, ждите.
Remedios,
Вам ответы на Ваши вопросы от Галины Анатольевны Гусаровой, врача-гематолога ГНЦ -
Для ответа на оба вопроса необходимо знать, каким препаратом и как долго проводится терапия, какова фаза ХМЛ и ответ на терапию (гематологический, цитогенетический и/или молекулярный).
По поводу первого вопроса: боли в костях и суставах характерны обычно для начального периода лечения ХМЛ. Если боли возникли недавно, а лечение проводится в течение уже длительного времени, в первую очередь надо исключить прогрессию заболевания. Если анализы в порядке, есть стабильный ответ на терапию ИТК, можно временно отменить его (хотя бы на неделю), чтобы установить, связаны ли эти боли с приемом ИТК. Если при отмене они остаются, целесообразна консультация ревматолога. Если прекратятся, а при возобновлении лечения возобновятся, должна быть обсуждена смена ИТК в связи с токсичностью. При возможности частого посещения ГНЦ пациентка может быть включена в исследовательский протокол по снижению токсичности (подробности - после ответов на мои вопросы).
Второй вопрос: потерян или нет терапевтический ответ, Вам скажет лечащий врач по результатам клинического анализа крови, цитогенетического или молекулярного исследований. Риск остеопороза повышается при длительном и существенном снижении уровней кальция, фосфора. Уровень этих электролитов может снижаться при лечении ИТК, но, как правило, не длительно и не глубоко. В противном случае назначают препараты, их содержащие.
В связи с наличием токсичности (кожная сыпь) также может быть включена в протокол.
С уважением, Г.А.Гусарова.
Remedios,
Вам ответы на Ваши вопросы от Галины Анатольевны Гусаровой, врача-гематолога ГНЦ -
cпасибо за ответ!
терапия ИТК проводилась 17.06-04.07.15, отменена на фоне сыпи (+лихорадка и высокая температура). Боли были.
Перерыв 05.07-04.08.15. Боли прошли почти сразу.
терапия начата вновь 05.08.15 (200х2 раза в день), 10.08.15 (и по сей день) продолжена в обычном режиме (1х400)
Боли появились на второй день, усиливались на протяжении двух недель, меняли характер и интенсивность.
Могу отметить, что за последнюю неделю-полторы реже стала возникать острая боль в костях (она-то меня и беспокоила больше всего, ибо слишком необычна и внезапна! идешь-идешь, раз пронзило, хоть падай, хоть посреди проезжей части, и неизвестно, когда отпустит), есть тупые, иногда сильные боли, в костях, суставах, но они хотя бы понятны, как-то физиологичны что ли.
анализы крови 14.08.15 неплохие, все в пределах нормы. О ЦГ-анализе говорить пока рано (врач назначает его на начало ноября)
последние анализы 03.09.15 утеряны лабораторией, поэтому пока не могу сказать.
Самочувствие очень плохое последнюю неделю, температура 37,3-38, редко снижается до 37, одышка (без движения), головокружения, слабость, отеки, диарея. Сыпи нет, но остались пятна, проявляющиеся в светлое время суток (это грибок?).
Грибковое поражение горла, влагалища.
Отредактировано Remedios (2015-09-09 18:11:55)
Remedios,
Вам вопросы от Галины Анатольевны -
Вопросы к пациентке: то есть лечение ХМЛ начато только что, в июне? Какой препарат принимаете? Во время перерыва была ли нормализация температуры, исчезновение одышки, головокружения, слабости, диареи? Не понятно происхождение грибкового поражения, особенно горла. Как поставлен этот диагноз? Были ли взяты мазки из пораженных областей? Не принимали ли Вы перед этим антибиотики или стероидные гормоны?
С уважением, Г.А.
Remedios,
Вам вопросы от Галины Анатольевны -
лечение ХМЛ филахромином начато 17 июня этого года, продолжалось полторы недели. Перерыв на месяц. Возобновлено 5 августа этого года.
во время месячного перерыва температура была иногда и нормальной. Самочувствие было приемлемым. Одышка только при ходьбе, подъеме по лестнице. Диареи не было.
о грибке в горле сказал ЛОР, мазки не брались, не понимаю, почему. Врача, видимо, больше беспокоит киста в гайморовой пазухе, снижение обоняния, и отек слизистой, ее синюшность.
антибиотики или стероидные гормоны не принимала. Вагинальный кандидоз начал навещать меня давненько, еще за пару лет до постановки диагноза (ХМЛ). Но не так сильно. Сейчас без перерыва. На этой почве беспрерывные циститы (уролога еще не посещала)
лечение ХМЛ филахромином начато 17 июня этого года
Remedios,
Галина Анатольевна, Вам передает -
Я задавала вопрос, уходили ли боли при отмене иматиниба. Еще раз советую: узнать данные по гематологическому ответу (общий анализ крови, исследование костного мозга, размеры селезенки). Исключить прогрессию ХМЛ или отсутствие ответа. Если нормализовалось число лейкоцитов, тромбоцитов, формула крови в норме, селезенка не увеличена, а при отмене иматиниба боли исчезали - это, скорее всего, токсичность иматиниба. Если при отмене не исчезали и нет признаков прогрессии - обратитесь к ревматологу.
С уважением, Г.А.
Хронический миелолейкоз - опухолевое заболевание крови. Характеризуется бесконтрольным ростом и размножением всех ростковых клеток крови, при этом молодые злокачественные клетки способны созревать до зрелых форм.
Во время хронического миелолейкоза в крови повышается содержание особой разновидности лейкоцитов – гранулоцитов. Они образуются в красном костном мозге в огромном количестве и выходят в кровь, не успевая до конца созреть. Одновременно содержание всех остальных видов лейкоцитов снижается.
Причины хронического миелолейкоза
Причины хромосомного нарушения, приводящего к хроническому миелолейкозу, до сих пор изучены недостаточно.
Считается, что имеют значение следующие факторы:
![]()
Слабые дозы радиации. Их роль доказана только у 5% больных.- Электромагнитные излучения, вирусы и некоторые химические вещества – их влияние не доказано окончательно.
- Применение некоторых лекарственных препаратов. Известны случаи возникновения хронического миелолейкоза при лечении цитостатиками (противоопухолевые препараты) в сочетании с лучевой терапией.
- Наследственные причины. Люди с хромосомными нарушениями (синдром Клайнфелтера, синдром Дауна) имеют повышенный риск хронического миелоидного лейкоза.
- Клетки размножаются неконтролируемо, как раковые.
- Для этих клеток перестают работать естественные механизмы гибели.
Фазы хронического миелолейкоза
- Хроническая фаза. В этой фазе находится большинство пациентов, которые обращаются к врачу (около 85%). Средняя продолжительность – 3 – 4 года (зависит от того, насколько своевременно и правильно начато лечение). Это стадия относительной стабильности. Пациента беспокоят минимальные симптомы, на которые он может не обращать внимания. Иногда врачи выявляют хроническую фазу миелолейкоза случайно, при проведении общего анализа крови.
- Фаза акселерации. Во время этой фазы патологический процесс активируется. Количество незрелых белых кровяных телец в крови начинает быстро нарастать. Фаза акселерации является как бы переходной от хронической к последней, третьей.
- Терминальная фаза. Финальная стадия болезни. Возникает при нарастании изменений в хромосомах. Красный костный мозг практически полностью замещается злокачественными клетками. Во время терминальной стадии пациент погибает.
Проявления хронического миелолейкоза
![]()
Вначале симптомы могут полностью отсутствовать, либо они выражены настолько слабо, что больной не придает им особого значения, списывает на постоянное переутомление. Заболевание выявляется случайно, во время очередной сдачи общего анализа крови.- Нарушение общего состояния: слабость и недомогание, постепенная потеря веса, снижение аппетита, повышенная потливость по ночам.
- Признаки, обусловленные увеличением размеров селезенки: во время приема пищи больной быстро наедается, боли в левой части живота, наличие опухолевидного образования, которое можно прощупать.
- Признаки, связанные с нарушением функции тромбоцитов и белых кровяных телец: различные кровотечения либо, напротив, образование тромбов.
- Признаки, связанные с повышением количества тромбоцитов и, как следствие, повышением свертываемости крови: нарушение кровообращения в головном мозге (головные боли, головокружения, снижение памяти, внимания и пр.), инфаркт миокарда, нарушение зрения, одышка.
- Резкая слабость, значительное ухудшение общего самочувствия.
- Длительные ноющие боли в суставах и костях. Иногда они могут быть очень сильными. Это связано с разрастанием злокачественной ткани в красном костном мозге.
- Проливные поты.
- Периодическое беспричинное повышение температуры до 38 - 39⁰C, во время которого возникает сильный озноб.
- Снижение массы тела.
- Повышенная кровоточивость, появление кровоизлияний под кожей. Эти симптомы возникают в результате уменьшения количества тромбоцитов и снижением свертываемости крови.
- Быстрое увеличение размеров селезенки: живот увеличивается в размерах, появляется чувство тяжести, боли. Это происходит за счет роста опухолевой ткани в селезенке.
Диагностика заболевания
| Название исследования | Описание | Что выявляет? |
| Общий анализ крови | Рутинное клиническое исследование, выполняется при подозрении на любые заболевания. Общий анализ крови помогает определить общее содержание лейкоцитов, их отдельных разновидностей, незрелых форм. Кровь для анализа берут из пальца или вены в утренние часы. |
Симптомы
- Приапизм – болезненная, чрезмерно длительная эрекция.
Данные симптомы это предвестники тяжелого состояния (бластного криза), появляются за 6- 12 месяцев до его начала.
- Снижается эффективность лекарств (цитостатиков)
- Развивается анемия
- Увеличивается процент бластных клеток в крови
- Ухудшается общее состояние
- Увеличивается селезенка
- Симптомы соответствую клинической картине при остром лейкозе (см. Острый лимфолейоз).
Как лечат миелолейкоз?
Цель лечения снизить рост опухолевых клеток и уменьшить размеры селезенки.
Лечение заболевания должно быть начато сразу после того, как установлен диагноз. От качества и своевременности терапии во многом зависит прогноз.
Лечение включает различные методы: химиотерапия, лучевая терапия, удаление селезенки, пересадка костного мозга.
Химиотерапия
- Классические препараты: Миелосан (Милеран, Бусульфан), Гидроксиуреа (Гидреа, Литалир), Цитозар, 6-меркаптопурни, альфа-интерферон.
- Новые препараты: Гливек, Спрайсел.
Пересадка костного мозга даёт возможность полностью выздороветь больным хроническим миелолейкозом. Эффективность пересадки выше в хронической фазе заболевания, в остальных фазах гораздо ниже.
Трансплантация красного костного мозга является наиболее эффективным методом лечения хронического миелоидного лейкоза. Более чем у половины пациентов, которым была произведена пересадка, наступает стойкое улучшение в течение 5 лет и дольше.
Чаще всего выздоровление происходит в том случае, когда красный костный мозг пересаживают больному моложе 50 лет в хроническую фазу заболевания.
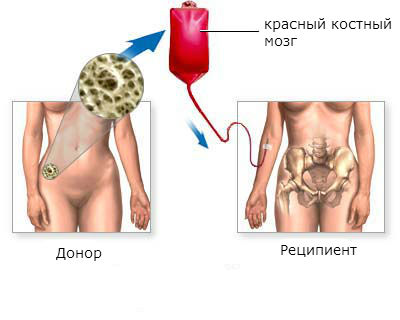
Этапы трансплантации красного костного мозга:
- Поиск и подготовка донора. Лучшим донором стволовых клеток красного костного мозга является близкий родственник больного: близнец, брат, сестра. Если близких родственников нет, или они не подходят, ищут донора. Проводят ряд тестов для того, чтобы убедиться, что донорский материал приживется в теле пациента. Сегодня в развитых странах созданы большие банки доноров, в которых находятся десятки тысяч донорских образцов. Это дает шанс быстрее найти подходящие стволовые клетки.
- Подготовка пациента. Обычно этот этап продолжается от недели до 10 дней. Проводят лучевую терапию и химиотерапию для уничтожения как можно большего количества опухолевых клеток, предотвращения отторжения донорских клеток.
- Собственно пересадка красного костного мозга. Процедура похожа на переливание крови. В вену пациента заводят катетер, через который в кровь вводят стволовые клетки. Они какое-то время циркулируют в кровотоке, а потом оседают в костном мозге, приживаются там и начинают работать. Для предотвращения отторжения донорского материала врач назначает противовоспалительные и противоаллергические средства.
- Снижение иммунитета. Донорские клетки красного костного мозга не могут прижиться и начать функционировать сиюминутно. Для этого нужно время, обычно 2 – 4 недели. В течение этого срока у больного сильно снижен иммунитет. Его помещают в стационар, полностью ограждают от контакта с инфекциями, назначают антибиотики и противогрибковые средства. Этот период является одним из самых сложных. Сильно повышается температура тела, в организме могут активироваться хронические инфекции.
- Приживление донорских стволовых клеток. Самочувствие пациента начинает улучшаться.
- Восстановление. В течение нескольких месяцев или лет функция красного костного мозга продолжает восстанавливаться. Постепенно пациент выздоравливает, восстанавливается его работоспособность. Но он все еще должен находиться под наблюдением врача. Иногда новый иммунитет не может справиться с некоторыми инфекциями, в этом случае примерно через год после пересадки костного мозга делают прививки.
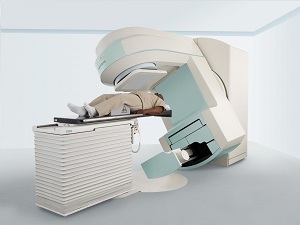
Проводится в случаи отсутствия эффекта от химиотерапии и при увеличенной селезенке после приема медикаментов (цитостатиков). Метод выбора при развитии локальной опухоли (гранулоцитарная саркома).
В какой фазе заболевания применяется лучевая терапия?
Лучевая терапия используется в развернутой стадии хронического миелолейкоза, которая характеризуется признаками:
- Значительное разрастание опухолевой ткани в красном костном мозге.
- Рост опухолевых клеток в трубчатых костях 2.
- Сильное увеличение печени и селезенки.
Применяется гамма-терапия – облучение области селезенки гамма-лучами. Основная задача – уничтожить или прекратить рост злокачественных опухолевых клеток. Лучевую дозу и режим облучения определяет лечащий врач.
| К длинным трубчатым костям относят кости плеча, предплечья, пальцев, голени, бедра. В детстве эти кости целиком заполнены красным костным мозгом. У взрослого человека красный костный мозг сохраняется только в головках костей, а в теле кости он замещается на желтый костный мозг (жир). При хроническом миелоидном лейкозе желтый костный мозг может быть вытеснен опухолевой тканью. |
Удаление селезенки используется редко по ограниченным показаниям (инфаркт селезенки, тромбоцитопения, выраженный дискомфорт в животе).
Операцию обычно проводят в терминальную фазу заболевания. Вместе с селезенкой из организма удаляют большое количество опухолевых клеток, тем самым облегчая течение заболевания. После операции обычно увеличивается эффективность медикаментозной терапии.
Каковы основные показания к операции?
- Разрыв селезенки.
- Угроза разрыва селезенки.
- Значительное увеличение органа в размерах, что приводит к сильному дискомфорту.
При высоких уровнях лейкоцитов (500,0 · 10 9 /л и выше), могут использовать лейкаферез для предотвращения осложнений (отек сетчатки, приапизм, микротромбозы ).
При развитии бластного криза, лечение будет таким же, как при острых лейкозах (см. острый лимфолейкоз).
Лейкоцитаферез – лечебная процедура, напоминающая плазмаферез (очищение крови). У пациента берут определенное количество крови и пропускают через центрифугу, в которой она очищается от опухолевых клеток.
В какой фазе заболевания проводят лейкоцитаферез?
Так же, как и лучевую терапию, лейкоцитаферез проводят во время развернутой стадии миелолейкоза. Нередко его применяют в тех случаях, когда отсутствует эффект от применения лекарственных средств. Иногда лейкоцитаферез дополняет медикаментозную терапию.

Что такое хронический миелолейкоз?

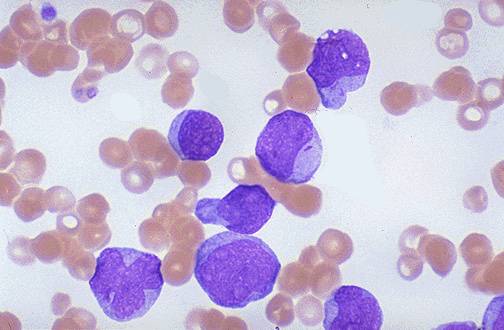
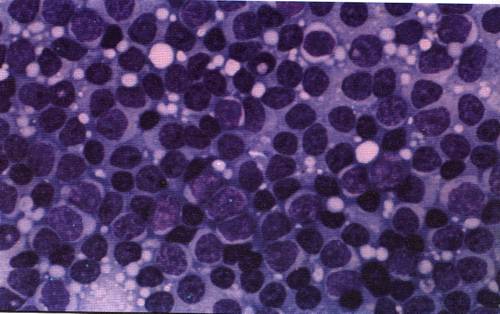
Мазок крови пациента с хроническим миелолейкозом
Хронический миелолейкоз (ХМЛ) — злокачественное новообразование кроветворной ткани, сопровождающееся прогрессирующей пролиферацией незрелых гранулоцитов. Заболевание изначально обладает вялотекущим характером, постепенно перетекая в стадию обострения с выраженной симптоматикой и образованием системных нарушений. Является одной из самых опасных и инвалидизирующих болезней.
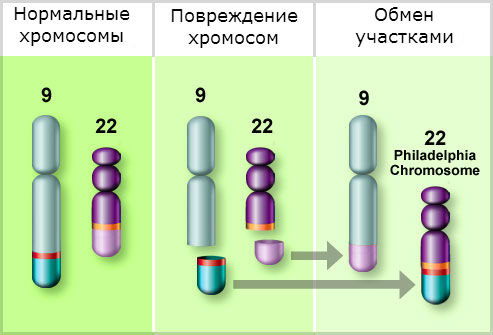
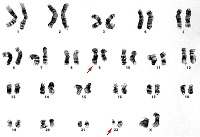
ХМЛ — первое онкологическое заболевание, у которого определена связь между развитием канцерогенеза и мутацией в гене. Характерная аномалия основана на транслокации 9-й и 22-й хромосом, то есть участки данных хромосом меняются местами, образуя аберрантную хромосому. Выявлена мутировавшая хромосома исследователями из Филадельфии, поэтому она получила название филадельфийская или Ph-хромосома.
Причины развития

Негативное воздействие на кроветворение оказывают ядохимикаты
Заболевание известно науке с 1811 года, но до сих пор факторы, провоцирующие мутацию в гене, определить не удалось. Существует ряд причин, способствующих развитию патологии:
- радиоактивное облучение, в том числе при лучевой терапии;
- химиотерапия иных онкологических заболеваний;
- ряд генетических заболеваний, характеризующихся хромосомной аномалией (например, синдром Дауна);
- взаимодействие с химическими соединениями (нефтепродукты, пестициды).
Патогенез хронического миелолейкоза

Патогенез хронического миелолейкоза
Гибридный ген BCR-ABL 1, образованный в результате транслокации хромосом, продуцирует синтез белка BCR-ABL. Данный белок представляет собой тирозинкиназу, которая в норме способствует передаче сигнальных импульсов для роста клетки. Созданная путём мутации тирозинкиназа становится активным фактором пролиферации клеток, они начинают делиться и распространяться уже независимо от факторов роста. Происходит процесс создания клонов мутировавшей клетки.
Бесконтрольное деление сопровождается нарушением апоптоза — запрограммированной гибели клеток. Также гибридная тирозинкиназа подавляет естественные функции восстановления в молекулах ДНК, создавая предпосылки для последующих мутаций, что усугубляет патологический процесс.
Размножающиеся клетки являются незрелыми, бластными предшественниками полноценных элементов крови. Постепенно бластные клетки вытесняют функциональные эритроциты, тромбоциты и лейкоциты. Добавляются нарушения и в других хромосомах, что запускает ускоренный процесс разрушения организма в целом.
Стадии хронического миелолейкоза

Бластный криз — одна из стадий миелолейкоза
- Хроническая — 30% бластных клеток. Стадия характеризуется агрессивным характером мутировавших клеток, состояние пациента резко ухудшается. Дополнительные аномалии как в гене BCR-ABL, так и в геноме в целом, провоцируют цепь патологических реакций, которые уже практически не поддаются лечению. На этом этапе могут поражаться ткани внутренних органов, кожные покровы и слизистые оболочки, миелоидные клетки преобразовываются в саркому.
Симптомы и признаки

Признаки ХМЛ становятся заметны ближе к прогрессирующей стадии.
- Симптомы опухолевой интоксикации: снижение массы тела, быстрая утомляемость, волнообразное повышение температуры, кожный зуд, тошнота, суставные боли.
- Симптомы опухолевой пролиферации — увеличение селезёнки и печени, боль в левом подреберье, поражение кожных покровов.
- Анемический синдром — головокружение, выраженная бледность, учащённое сердцебиение, чувство нехватки воздуха.
- Геморрагический синдром — склонность к кровоточивости слизистых оболочек, сыпь в виде красных точек, длительное кровотечение при незначительных порезах.
Диагностика заболевания

Один из методов диагностики заболевания — рентгенологический
Диагностика ХМЛ включает:
- Первичный осмотр пациента с изучением анамнеза, жалоб, а также исследование при помощи пальпации размеров селезёнки и печени.
- Общий анализ крови выявляет число и характеристики форменных элементов крови.
- Биохимический анализ проводится для определения уровня билирубина, электролитов, глюкозы, ЛДГ, АСТ, АЛТ.
- Гистологическое исследование костного мозга определяет скопления бластных клеток.
- Цитогенетический анализ выявляет транслокацию хромосом.
- На 3-й стадии проводится иммунофенотипирование для идентификации бластных клеток.
- Метод генного секвенирования применяется для выявления генных мутаций.
- Проводится УЗИ внутренних органов, в первую очередь селезёнки и печени.
- Дополнительно назначают рентгенографию органов грудной клетки, ЭКГ, эхокардиографию, ИФА на маркеры различных заболеваний, коагулограмму и другие исследования.
Лечение

Основа лечения — ингибиторы тирозинкиназы
Выбор препарата и доза определяются в зависимости от стадии ХМЛ и риска побочных эффектов. Обычно лечение начинается с приёма иматиниба в дозировке 400 мг/день при начальной стадии, 600 мг/день при последующих стадиях, затем дозу могут увеличивать или снижать. Различные аберрации в генах обусловливают низкую чувствительность к препаратам, поэтому пациенту могут менять одни ингибиторы на другие.

Трансплантация костного мозга
Если терапия не оказывает действия, рекомендуется аллогенная трансплантация костного мозга. Новые стволовые клетки могут выработать здоровые элементы кровеносной системы. Но операция сопряжена с рядом высоких рисков.
Терапия препаратами интерферона назначается обычно в 1-й стадии ХМЛ, так как не обладает эффективностью при последующих.
Для уменьшения массы опухоли и при отсутствии результата в лечении ингибиторами проводится химиотерапия. В стадии бластного криза используется полихимиотерапия аналогично лечению острого лейкоза.
Лучевая терапия может быть назначена в случае выраженной спленомегалии. При риске разрыва селезёнки проводят спленэктомию.
Профилактика и прогноз

Прогноз заболевания определяет врач
Причина образования ХМЛ не установлена, поэтому профилактикой являются меры по избеганию контактов с канцерогенными веществами, воздействия радиоактивного облучения.
Прогноз определяется стадией и тяжестью болезни. Одна из прогностических моделей (Kantarjian H.M.) включает факторы:
- преклонный возраст пациента при постановке диагноза;
- концентрация бластных клеток в крови ≥ 3%, в костном мозге ≥ 5%;
- концентрация базофилов ≥ 7%;
- концентрация тромбоцитов ≥ 700*10 9/л;
- выраженная спленомегалия.
Читайте также: