Хирургическое лечение подагрического артрита
Подагра – это тяжелое поражение суставов, требующее грамотного комплексного лечения. В наиболее тяжелых случаях для восстановления подвижности сочленения может потребоваться хирургическое вмешательство. Когда и как проводится операция при подагре и можно ли ее избежать?
Показания к хирургическому удалению тофусов

Операционное лечение обычно проводят под новокаиновым инфильтрационным обезболиванием, швы снимают спустя 10-12 суток после операции
Развитие подагры характеризуется образованием тофусов. Речь идет о соляных наростах, которые откладываются преимущественно в суставах ног, препятствуя тем самым их нормальному функционированию.
Если заболевание не было своевременно пролечено, то оно может вызывать различные осложнения, вовлекая в патологический процесс органы мочевыделительной системы. Это в конечном счете может привести к развитию почечной недостаточности. В свою очередь, серьезные нарушения в работе почек способны вызвать артериальную гипертензию.
Помимо суставов, тофусы могут локализоваться в почечных структурах. В этом случае возможно существенное нарушение функционирования мочевыводящей системы с последствиями:
- инфицирование мочевых путей;
- развитие воспалительного процесса в почках;
- мочекаменная болезнь.
Поэтому лечебные мероприятия при подагре сводятся к контролю мочевой кислоты в плазме крови. Таким образом удается снизить скорость развития тофусов и минимизировать возможность поражения мочеполовой системы. Снижение уровня мочевой кислоты проводится посредством специальных препаратов, назначаемых ревматологом.
Однако в некоторых случаях болезнь находится в настолько запущенном состоянии, что консервативных методов лечения оказывается недостаточно, чтобы справиться с ее проявлениями. В таком случае проводится хирургическое вмешательство. Оно необходимо в следующих ситуациях:
- отложения уратов в суставах вышли за допустимые пределы;
- наблюдается прорастание узелков в ближайшие ткани;
- суставная структура сильно деформирована.
Поскольку чаще всего подагра поражает суставы стопы, то для определения целесообразности хирургического вмешательства следует рассмотреть стадии развития данного заболевания:
- Палец выворачивается наружу примерно на 25 градусов. При этом наблюдается выворачивание вовнутрь первой плюсневой кости менее чем на 12 градусов.
- Для пальца угол увеличивается до 30 градусов, а для плюсневой кости – до 20.
- Третья стадия называется вальгусом и диагностируется при отклонениях более 35 и 20 градусов соответственно.
Если на первых двух этапах развития заболевания допускается применение консервативных методов лечения, то последняя стадия требует обязательного хирургического вмешательства. Чаще всего при этом у пациента возникают дополнительные симптомы:
- отклонение большого пальца более чем на 50 градусов;
- образование мозолей на шишках;
- возникновение болей не только при малейшей нагрузке, но и в состоянии покоя;
- развитие воспалительного процесса в зоне заболевания;
- наличие уплотнения в области плюснефалангового сустава.
Противопоказания к операции

Людям, страдающим избыточным весом, операция не рекомендована
Хирургическое вмешательство, направленное на удаление шишек, запрещается, если пациент:
- страдает от ожирения;
- является диабетиком;
- страдает тромбофлебитом;
- имеет плохую свертываемость крови;
- страдает от патологий сердечно-сосудистой системы.
Если в ходе диагностики выявляется, что пораженная подагрой область характеризуется нарушенным кровотоком или проблемами с иннервацией, то операция является противопоказанной.
Операция при подагре: цели и подготовка
Хирургическое вмешательство ставит перед собой достижение четырех целей:
- Снижение боли. Удаление тофусов позволяет избавить пациента от неприятных ощущений, скованности и боли.
- Возвращение подвижности. Если операция была проведена правильно, то по прошествии срока реабилитации функция сустава должна полностью восстановиться.
- Устранение косметического дефекта. Пальцу придается изначальный внешний вид.
- Предотвращение дальнейшего развития заболевания.
Перед осуществлением хирургического вмешательства пациенту в обязательном порядке выполняют рентген в нескольких проекциях. Это необходимо для того, чтобы четко определить картину состояния стоп больного. В современных клиниках дополнительно проводится диагностика МРТ, что позволяет подтвердить полученные данные.
Определить степень деформации стопы помогает классическое упражнение, в ходе которого пациенту предлагается удерживать различные предметы большим пальцем. Помимо этого, перед операцией необходимо провести такие исследования, как:
- Флюорография.
- Электрокардиограмма.
- Анализы крови и мочи.
- Анализы на инфекционные заболевания.
Одним из обязательных условий подготовки к операции является прием больным гигиенических ванночек для ног. Для этого готовится специальный раствор. Также специалист может назначить пациенту прием определенных препаратов. Их перечень определяется в индивидуальном порядке.
Виды операций
На данный момент существует несколько видов операционного вмешательства:
- С использованием лазера.
- Резекция экзостоза.
- Операция по МакБрайду.
Следует более подробно рассмотреть каждую из перечисленных методик.

Нужно ли делать операцию или нет – должен решать врач
Данная процедура может выполняться в любое время развития болезни. Лазеротерапия является абсолютно безопасной, а потому может проводиться пациентам всех возрастов. Методика появилась относительно недавно, однако на данный момент широко практикуется специалистами передовых клиник мира.
Перед традиционным спиливанием кости данный метод имеет целый ряд преимуществ:
- Разрез после лазера имеет небольшие размеры, ввиду чего на коже пациента остается минимум рубцов. В ходе операции практически не повреждаются ткани.
- Пациент почти не теряет кровь в ходе процедуры.
- Поскольку лазерный луч имеет высокую температуру, то в районе вмешательства обеспечивается идеальный уровень стерильности, что в значительной степени снижает вероятность осложнений, ускоряя восстановительные процессы.
Данная операция может как предполагать госпитализацию пациента, так и проводиться без его помещения в стационар. Перед процедурой стопу больного тщательно смазывают раствором йода, после чего в кость вводят новокаин.
Процедура удаления нароста предполагает разрезание тканей на 5 см, после чего тофус просто сбивается посредством небольшого долота. Далее поврежденная поверхность полируется, а разрез зашивается. Данная операция предполагает надежную фиксацию пораженных пальцев, потому больной какое-то время носит шину.
Данная процедура предполагает использование местного обезболивающего. Когда оно введено, специалист осуществляет следующие действия:
- Надрез выполняет ближе к подошве.
- Мышца, прикрепленная к пострадавшей фаланге, отделяется от кости. Далее ее необходимо укоротить, тем самым срезав пораженные ткани.
- Если это необходимо, врач может укоротить и другие мускулы. В результате такой процедуры формируется естественное натяжение, способствующее выпрямлению пораженного сустава.
- После того как разрез зашивают, больному следует в течение трех недель носить гипс.
Восстановительный период и реабилитация

Лечебный массаж в послеоперационный период очень полезен
Время, отведенное на реабилитацию, зависит от масштаба хирургического вмешательства. Если операция была проведена только в плюсне, то больному придется носить шину в течение месяца. При более серьезном объеме работ суставы могут быть зафиксированы на срок до 2,5 месяца.
В течение послеоперационного периода больному следует избегать любых нагрузок на поврежденную конечность. Необходимо по возможности ограничить передвижение, используя костыли. Несколько месяцев пациенту придется выполнять следующие рекомендации:
- Носить ортопедическую обувь, которая позволяет снизить нагрузку на 1-й палец стопы.
- Принимать прописанные врачом медикаменты, смазывать пораженное место специальными составами.
- Осуществлять гимнастику пальцев, что позволит восстановить двигательные функции стопы. Также рекомендуется лечебный массаж.
Описанные действия позволят пациенту не только восстановить организм, но и поспособствуют тому, чтобы подагра после операции не появилась снова.
Цена операции
Если хирургическое вмешательство осуществляется по направлению травматолога или ортопеда, то оно может быть проведено бесплатно, по квоте ОМС. Однако в этом случае ожидание в очереди на лечение может растянуться на несколько месяцев.
При личном обращении в медучреждение цена операции будет зависеть от ее вида:
- 20 тысяч будет стоить операция по удалению подагры на ногах в столице (в отдельных регионах цена процедуры может быть вдвое меньше);
- если речь идет о лазеротерапии, то ее стоимость в Москве составляет 25-30 тысяч рублей.
Как обойтись без операции?
Современная медицина способна вылечить подагру консервативными методами, если болезнь находится на первых стадиях развития. Но для этого нужно своевременно обратиться к специалисту. В некоторых случаях болезнь поддается комплексной терапии даже в запущенных случаях. Все зависит от грамотности выбранного курса лечения. Если же консервативные методики оказываются бессильны, то пациенту проводится операция.
Рассматриваемый недуг именуют также болезнью королей: в былые времена указанная патология диагностировалась у богатых людей, которые употребляли мясные продукты и вино в больших количествах. На начальных этапах развития заболевания мочекислые соединения скапливаются в организме, что провоцирует воспалительные реакции и ведет к формированию подагрических узелков в области суставов. На запущенных стадиях в патологический процесс вовлекаются почки, что может привести к мочекаменной болезни и почечной недостаточности.
Основные причины возникновения подагры – что происходит в организме больного?
Основополагающим фактором развития рассматриваемого недуга является увеличение количества мочевой кислоты и ее производных – уратных солей — в кровеносной системе. Данное вещество скапливается во внутренних органах и суставах. Подобное явление ведет к воспалительным процессам.
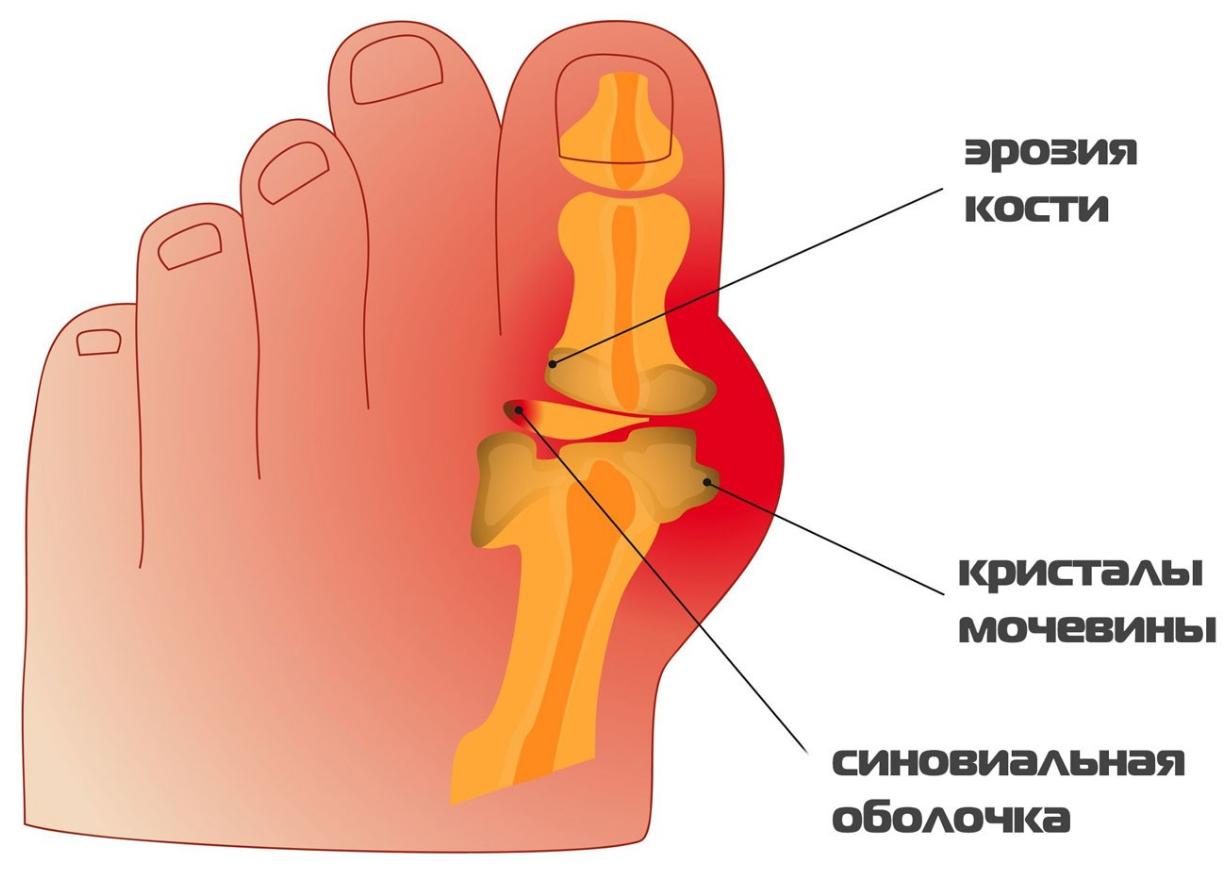
- Большие объемы поступления мочевой кислоты в организм. Почки, даже при нормальном своем функционировании, не способны справиться с выведением данных веществ.
- Сбои в работе почек, что делает невозможным полное выведение уратных микрокристаллов из организма.
- Повышение уровня артериального давления.
- Включение в рацион питания продуктов, богатых пуринами. В первую очередь, это касается мяса, жирной рыбы, красной икры и некоторых других продуктов.
- Ожирение (в т.ч. на фоне эндокринных нарушений).
- Продолжительное голодание. Является результатом увеличения в организме кислот, которые препятствуют выведению мочевой кислоты.
- Травмирование суставных структур.
- Чрезмерное употребление спиртосодержащих напитков. Особую опасность представляет пиво в больших количествах.
- Аномалии генетического характера, что связаны с выведением уратных солей из организма.
- Лечение химиотерапевтическими, мочегонными средствами. Согласно проведенным исследованиям аспирин также может спровоцировать появление данной патологии.
- Болезни кровеносной системы.
- Псориаз.
- Сахарный диабет.
Признаки и симптомы подагры – стадии заболевания
- Преморбидную. Скапливание мочевой кислоты в организме никак не проявляет себя. Данное состояние является предподагрическим.
- Интермиттирующую. Характеризуется чередованием острых приступов (острый подагрический артрит) с периодами восстановления работоспособности суставов (стадия ремиссии). Приступы могут повторяться раз в несколько месяцев либо лет. С каждым новым приступом бессимптомные периоды становятся короче. С течением времени происходит генерализация патологического процесса с обязательным поражением голеностопных суставов. Тазобедренные суставы, как правило, дегенеративным изменениям не подвергаются.
- Хроническую. Вследствие перекрытия уратами суставных тканей воспалительные явления приобретают постоянный характер. Это, в свою очередь, ведет к формированию тофусных узелков – кристаллов мочевой кислоты. Размеры их могут быть самыми разнообразными: от 2 до 40 мм и выше. Кроме того, тофусы способны сливаться между собой, превращая в конгломераты. Время появления указанных новообразований будет определяться скоростью накопления мочевой кислоты в организме: от 2 до 6 лет после первого приступа. Не исключено формирование свищей, через которые выходят наружу кашицеобразные выделения. Приступы в данном случае будут частыми и длинными, но с менее выраженной симптоматической картиной, нежели при начальных стадиях рассматриваемого недуга.
Встречаются в 50-80% случаев. Зачастую они бывают внезапными – однако, в ряде случаев, за пару дней до приступа может изменяться общее состояние пациента: его может мучить бессонница, лихорадка, нервозность, расстройство пищеварения, озноб.
- Сильные боли в зоне большого пальца ноги.
- Ярко-выраженная отечность пораженного участка, изменение его цвета на ярко-красный.
- Неприятные явления возникают в ночное или вечернее время суток, и спустя несколько часов достигают пика своей выраженности. Подобное состояние может длиться 7-10 дней, после чего все симптомы стихают.
- Повышение температуры тела до 40С.
Связан с местом локализации болезнетворного участка.
В связи с этим, выделяют несколько форм рассматриваемого недуга:
- Ревматоидоподобная. Суставы рук в этом случае – главный источник поражения.
- Псевдофлегмозная. Уратные микрокристаллы могут скапливаться в различных суставах, провоцируя развитие активных воспалительных процессов в нем. По внешнему виду, данная форма подагры напоминает флегмону: кожный покров в пораженном участке припухает, краснеет, и болит при касании. Кроме того, у пациента повышается температура тела.
- Периартритическая. Дегенеративные изменения происходят в бурсах и сухожилиях (чаще всего, пяточных), что находятся в районе сохранных суставов. Со временем, подобная форма недуга перерастает в хронический подагрический полиартрит. Суставы нижних конечностей становятся скованными, происходит разрастание костных структур, развиваются контрактуры. На запущенных стадиях человек утрачивает трудоспособность и возможность самостоятельно передвигаться.
- Подострая. Зона поражения – сустав большого пальца нижней конечности, как и при классическом варианте. Однако, симптоматическая картина будет не столь выраженной.
- Полиартрит. Диагностируется в 5% случаев. Болезненные ощущения могут присутствовать сразу в нескольких суставах, периодически меняя свою локализацию. Для указанной формы подагры характерен быстрый регресс.
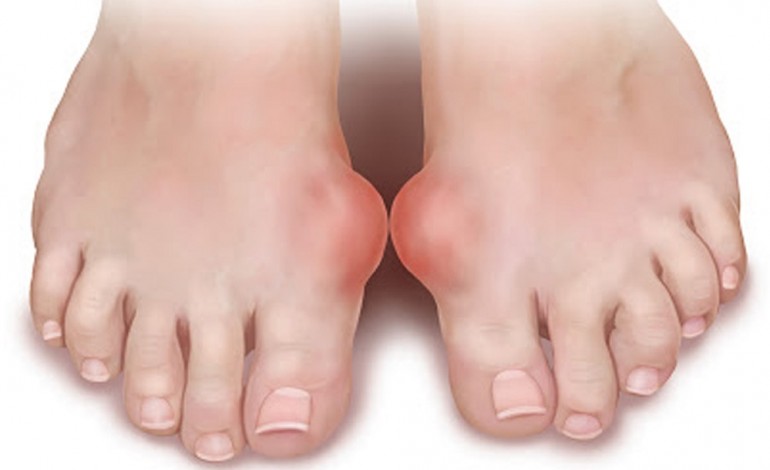
Подагра нижних конечностей
Осложнения подагры – показания к хирургическому лечению
При локализации тофусов в почечных структурах нарушается работа мочевыводящей системы.
Помимо воспаления почек, инфицирования мочевых путей, возможно также развитие мочекаменной болезни.
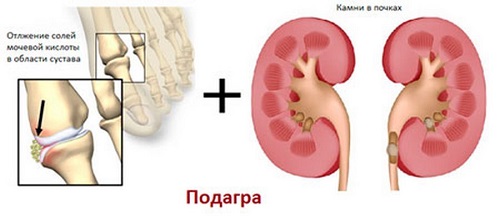
При тяжелых формах подагры в патологический процесс вовлекаются органы мочевыделительной системы, что может привести к почечной недостаточности
Серьезные сбои в работе почек приводят к появлению артериальной гипертензии.
В основе лечебных мероприятий указанной патологии лежит контроль над уровнем мочевой кислоты в плазме крови. Снижают ее посредством специальных препаратов, которые назначает ревматолог.
- Атипичная локализация тофусов, что сопровождается скоплением внутрисуставного выпота.
- Большие параметры кристаллов мочевой кислоты, при которых формируются свищи. Подобные новообразования будут сковывать движения суставов, — извлекать их нужно в любом случае.
Как удаляют тофусы при подагре – этапы операции
Хирургическое извлечение тофусов не является гарантией абсолютного излечения от рассматриваемого недуга. Спустя определенный промежуток времени, болезнь может вновь напомнить о себе сильными болями и образованием шишек в области суставов.
Еще одним важным моментом является тот факт, что в клиниках России подобные операции практически не выполняют. Пациенты, желающие избавиться от суставных тофусов, зачастую обращаются в специализированные медицинские клиники Израиля, либо Германии. Операционное лечение здесь, как правило, совмещают с плазмофорезогемосорбцией.
Манипуляцию производят под местным обезболиванием.
В качестве анестетика могут применять Новокаин или Лидокаин.
Рекомендации пациентам после удаления подагрических тофусов и профилактика осложнений подагры впредь
Послеоперационный период длится 10-12 дней. По истечению указанного срока пациенту снимают швы.
- Воздержаться от посещения общественных водоемов, саун, бассейнов.
- Обрабатывать раневую поверхность антисептическим средствами.
- Беречь операционный участок от травмирования: занятия спортом необходимо отложить до полного выздоровления.
Основное осложнение, что может возникнуть вследствие хирургического лечения подагры – инфицирование операционной зоны. Подобные явления устраняют при помощи антибиотикотерапии.
Как уже упоминалось выше, операция не избавляет человека от подагры, — риск рецидива достаточно велик.
- Регулярно следить за уровнем мочевой кислоты в крови. Анализ на уровень данного вещества сдают каждые полгода.
- Следить за весом. Это касается не только ожирения, но и чрезмерной худобы. Оба этих состояния изменяют обмен веществ.
- Вести спортивный образ жизни: заниматься гимнастикой, плаваньем, побольше гулять на свежем воздухе.
- Придерживаться пожизненно определенной диеты.
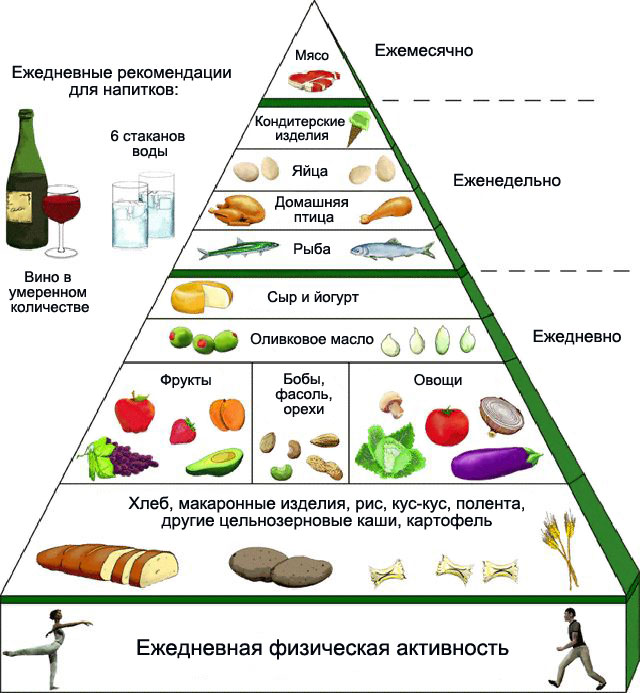
Ориентировочный рацион питания при подагре
Основной причиной развития подагрического артрита считается гиперурекимия (значительное превышение нормы мочевой кислоты в крови). Такое заболевание доставляет много дискомфорта и болевых ощущений. Чаще всего отложения образуются на суставах ног и рук. Операция при подагре на ногах назначается в том случае, если другие методы лечения не принесли желаемого результата.
Показания для хирургического вмешательства при подагре
Наличие мочевой кислоты в организме человека считается нормой, это вещество образуется в результате метаболизма. Однако при превышении адекватного показателя почки не справляются с выведением мочевины из организма, и она начинает откладываться в суставах.
Чаще всего подагрическому артриту поддаются локти, ноги и фаланги пальцев на руках. Болезнь сопровождается неприятными признаками на острой стадии (отечность, болезненность, припухлость и т.д.). В результате сильного воспалительного процесса у больного подагрой ограничивается двигательная активность. Для лечения в большинстве случаев используют медикаментозную терапию, массаж и физиотерапевтичские процедуры.
При осложнениях подагры кристаллы мочевой кислоты откладываются не только в суставах, но и в самих почках. Если проблему не начать решать своевременно, то это приведет к острой или хронической почечной недостаточности.
Основные показания к хирургическому удалению подагрических тофусов:
Стоит отметить, что хирургическое удаление тофусов не дает 100% гарантию полного избавления от подагры. Если пациент не изменит свой образ жизни, то риск повторного рецидива повышается в несколько раз.
Противопоказания для оперативного метода лечения
Хирургическое вмешательство при подагре противопоказано при таких заболеваниях:
- сахарный диабет;
- патологии опорно-двигательного аппарата;
- острая сердечная недостаточность;
- плохая свертываемость крови;
- лишний вес;
- тромбофлебит.
Перед назначением операции пациент должен обязательно пройти комплексное обследование, которое поможет исключить возможные противопоказания.
Виды операций
Основной целью хирургического удаления тофусов является купирование болевых симптомов, возвращение подвижности суставов и эстетичного внешнего вида. Сегодня существует много методов оперативного лечения подагры, каждый из них имеет свои преимущества и недостатки.
Лазерное удаление подагры на ногах является современной и весьма востребованной методикой. Основными преимуществами считаются:
- быстрота и малая травматичность;
- отсутствие необходимости применения общего наркоза;
- стерильность процедуры;
- короткий период восстановления.
При этом операция отличается достаточно высокой стоимостью, выполнять ее должен только высококвалифицированный специалист.
Процедура проходит под местной анестезией и занимает не более 1 часа. Сегодня проводят несколько видов лазерного удаления подагры:
- Экзостектомия. С помощью излучения ненужный участок костной ткани выпаривается, ликвидируются кристаллы мочевой кислоты.
- Остеотомия. Проводится реже, подразумевает под собой частичное удаление фаланги большого пальца вместе с уратами крупных размеров. В таком случае у пациента в будущем ограничивается движение этим суставом.
Перед проведением иссечения тофусов пациент обязательно сдает анализ крови и мочи, проходит ультразвуковое исследование.
Предполагает удаление нароста между I плюсневой костью и наростом. Проводится под местным или общим наркозом. Для этого используют метод Шеде, в основе которого лежит удаление нароста на косточке ноги путем небольшого надреза с помощью специальной фрезы (она помогает отшлифовать головку плюсневой кости и уменьшить размеры нароста).
Используя метод Брандерса можно вернуть пальцам эстетичный вид. В основе операции лежит вытяжение большого пальца ноги за дистальную фалангу после предварительного удаления тофусов.
Назначается в случае полного разрушения сустава. Вначале пациенту проводят остеотомию (создание искусственного перелома тела и головки первой плюсневой кости). В дальнейшем хирург устанавливает имплант, который изготавливается из сухожилия больного. Суть операции заключается в следующем:
- пациенту удаляют клиновидный участок первой плюсневой кости (под местной анестезией);
- в полученную полость внедряют имплант, который фиксируют с помощью специальных спиц (со временем их извлекают);
- накладывают швы и гипс (для лучшей фиксации прооперированного сустава).
Не во всех клиниках России проводят такие виды оперативного лечения подагры, поскольку они дорогостоящие, требуют специального оборудования и высококвалифицированных специалистов.
Подготовка к операции
Этап включает в себя:
- предварительную консультацию у хирурга, решение о целесообразности проведения операции;
- сдача анализа крови на биохимические и общие показатели;
- сдача общего анализа урины;
- рентгенографический снимок пораженного сустава;
- прохождение МРТ, КТ или ультразвуковой диагностики.
В день проведения операции пациент является в назначенное время, в зависимости от вида операции ему проводят местный или общий наркоз.
Восстановительный период и меры реабилитации
Длительность послеоперационного периода зависит от вида операции и размеров конкрементов, которые удалялись. В среднем длительность восстановления занимает от 1 до 6 месяцев. Полноценное выздоровление и возращение двигательной активности наступает через 1-1,5 года после операции.
В течение первых суток после удаления тофуса не рекомендуется становиться на ногу. Ходить врачи разрешают не раньше чем через 7 дней (в это время минимизируется нагрузка на больной сустав). Через 10-14 дней пациенту снимают послеоперационные швы, а через месяц врачи разрешают ходить с опорой на прооперированную стопу.
Согласно отзывам пациентов, которые проходили подобную процедуру, первые несколько дней могут появляться отечность и сильная боль в прооперированном участке. Для купирования этих симптомов рекомендуется принимать противовоспалительные и обезболивающие препараты.
Возможные осложнения и их профилактика
Основным осложнением считается повторный рецидив. Это зачастую происходит, если пациент не выполняет рекомендаций врача. В течение первых 10 дней после операции необходимо:
- избегать посещения бассейнов, бань, саун и т.д.;
- проводить ежедневную обработку послеоперационной раны;
- ограничить физические нагрузки.
Еще одним неприятным осложнением является инфицирование раны. Для профилактики этого процесса пациенту назначают курс антибиотиков после операции.
Для снижения риска повторного отложения кристаллов мочевой кислоты рекомендуется выполнять следующие требования:
- Придерживаться строгой диеты, которая исключает продукты, содержащие пурины.
- Вести регулярный контроль за уровнем мочевины в крови.
- Умеренно заниматься спортом.
При первых подозрениях на ухудшения состояния необходимо сразу обратиться к врачу.
Рекомендации пациентам после операции
Обязательно в период реабилитации больному назначают комплекс физиотерапевтических процедур (массаж, ЛФК и т.д.), ношение специальной ортопедической обуви, диету и др. Для купирования болевых симптомов первые несколько дней можно принимать местные обезболивающие средства. Очень важно придерживаться всех врачебных рекомендаций, это позволит ускорить процесс восстановления и снизит возможные негативные последствия операции.
Стоимость лечения
На сегодняшний день бесплатных операций по удалению косточек на ноге нет. Средняя цена операции при подагре варьируется в пределах 30000-80000 рублей — зависит от метода и выбранной клиники. В эту стоимость не входит пакет обследований перед операцией, дополнительные физиопроцедуры и т.д. Узнать, сколько стоит процедура, можно непосредственно в клинике.
Оперативное вмешательство при подагрическом артрите проводится в крайних случаях. Самым востребованным и эффективным методом считается лазерное удаление. Этот метод помогает быстро и почти безболезненно избавиться от косточки на ногах. Однако ни одна операция не гарантирует отсутствие повторного рецидива.
Людей, которым необходима операция при подагре, очень много. Но большинство воспринимают эту болезнь как должное и живут с ней. Врачи прописывают обезболивающие препараты и дают советы по диете, чтоб хоть как то уменьшить симптомы, но не каждый пациент готов отказывать себе в любимой еде. К тому же подагра в любой момент может дать очень тяжелые осложнения, при которых и хирургия не всегда поможет.
Патогенез
Подагра известна с древних времен. Ею чаще страдали знатные люди, богачи, аристократы, потому что они неправильно питались. Обилие жирного мяса и алкоголя – одна из причин этой болезни, поэтому крестьяне, питающиеся картошкой и другими овощами, о подагре не знали.
Любопытно! В переводе с древнегреческого:
podos
– ноги,
agros
– ловушка, капкан. И действительно при подагре чаще всего страдают ноги.
Подагра развивается вследствие нарушения мочекислого обмена, в результате которого в крови увеличивается уровень мочевой кислоты, а в тканях откладываются ураты (кристаллы натриевой соли). Поначалу ураты никак не отражаются на самочувствии человека, но постепенно они склеиваются между собой и образуют крупные образования, которые закрепляются на кости и приносят боль и страдания. Людей, которые болеют подагрой, называют подагриками.
Симптоматика заболевания
Конечно, главным симптомом является острая боль в пораженном суставе. Она проявляется приступами и может нарастать несколько часов. Ночью приступы случаются чаще, чем в дневное время. Также появляется покраснение, отеки и жар в области больного сустава. Больному трудно выдержать даже легкое прикосновение к поверхности кожи, его лихорадит.
Повторный приступ может привести к частичному разрушению сустава. Поэтому при обнаружении подагры необходимо в срочном порядке заняться лечением этого недуга. Если же подагру не лечить, она перерастет в хроническую и может привести к таким осложнениям, как нефропатия, флебит, атеросклероз, пиелонефрит, мочекаменная болезнь. От первых приступов до хронической болезни может пройти от 2 до 20 лет. Главным признаком перехода подагры в хроническую стадию является образование тофусов — шишек.
Причины
Предпосылкой к нарушению метаболических процессов иногда является генетика. В таком случае у ребенка диагностируют мочекислый диатез, который с возрастом трансформируется в подагру. Если же в детстве никаких болезней не было, но заболевание все-таки развилось, нужно искать причины в чем-то другом.
Подагра относится к мультифакториальным болезням. Т.е. к таким, которые развиваются на фоне сочетания сразу нескольких неблагоприятных факторов. Врачи также отмечают косвенные причины, которые могут увеличить риски появления подагры. Это малоподвижный образ жизни, недостаточное употребление воды (именно воды, а не другой жидкости), избыточный вес.
Кстати, мужчины страдают подагрой чаще, чем женщины. И тому есть объяснение.
- Больший объем мышечной массы.
- Гормональный фактор.
- Особенности питания (мужчины едят больше белковой пищи).
- Образ жизни (женщины выбирают активный спорт, а мужчины – силовой).
Операция при подагре по удалению шишки на ноге
В основе недуга подагрический артрит лежит гиперурикемия. Это означает, что в крови у пациента превышен процент содержания мочевых кислот. В результате суставы воспаляются и на них образовываются тофусы (наросты в виде шишки).
Современная медицина научилась лечить подагру различными способами. Если ни один из них не дал желаемого результата и не облегчил страдания больного, то применяется радикальный метод – хирургическое вмешательство.
Раньше считалось, что подагра – это заболевание мужское. Однако все чаще его стали диагностировать у женщин, особенно в период менопаузы.
Именно в это время организм пациенток претерпевает гормональные перестройки, которые не могут не отразиться на состоянии здоровья.
Основными причинами подагры следует назвать:
- малоактивный образ жизни, сидячую работу;
- постоянное переедание;
- злоупотребление спиртными напитками (натуральное красное вино не исключение);
- употребление большого количества пищи с пуринами;
- нарушение работы почек;
- лечение новообразований, аутоиммунных заболеваний.
Не последнюю роль в механизме развития болезни отведено генетической предрасположенности, гипертонической болезни и сахарному диабету.
Когда начинается заболевание подагра, почки пациента плохо работают, не выводя должным образом мочекислые соединения. Соли активно проступают в кровоток, кристаллизируются, скапливаются на суставах, приносят острый болевой приступ.
Болит пораженный сустав чаще всего в ночное время. Наблюдается гиперемия, отечность, ощущение жара. Даже легкое прикосновение к воспаленному месту причиняет сильную боль, провоцирует лихорадку.
По мере развития заболевания ситуация усугубляется, случаются повторные приступы. Они даже могут стать причиной деструкции сустава. Если подагра не лечится, она перетекает в хронику и становится толчком к развитию осложнений:
- флебит,
- нефропатия,
- мочекаменная болезнь,
- атеросклероз,
- пиелонефрит.
От самого первого приступа до хронической фазы может пройти как 2 года, так и 20 лет.
На сегодня еще не существует лекарственного препарата, способного одночасно и полностью избавить пациента от проблемы. Можно лишь держать ее под контролем, но при условии своевременного обращения в поликлинику.
Медики предложат сдать кровь на биохимию для выявления в ней мочекислых солей, сделать рентгенограмму пораженного места.
Лечение начинают с изменения пищевых привычек больного. Важно соблюдать рациональную диету, не допуская голодания. Скудный рацион не менее опасен, чем переедание.
Кушать следует блюда, приготовленные в пароварке или отварные. Противопоказаны:
- концентрированные мясные и рыбные бульоны;
- субпродукты;
- икра рыб;
- красное мясо, жирная рыба;
- бобы;
- кофе, чай;
- консервы;
- шпинат, щавель;
- томаты;
- цветная капуста;
- спаржа.
Подагра требует отказа от кухонной соли, специй, острых, пряных соусов.
Хорошо пить как можно больше чистой воды без газа. Правильный питьевой режим способствует быстрому вымыванию уратов из организма. Полезной также станет щелочная минеральная вода при подагре, например, Боржоми, Ессентуки.
Пациент с подагрой должен включать в меню много сезонных овощей и фруктов. Благоприятно на организм воздействует употребление белокочанной капусты, причем и свежей, и квашенной. Еще врачи рекомендуют кушать арбузы.
Положительно скажутся на здоровье систематические занятия спортом или хотя бы утренней зарядкой. Необходимо больше времени проводить на свежем воздухе, кататься на велосипеде, плавать в бассейне.
Что касается медикаментозной терапии, то врачи назначают противовоспалительные препараты и средства, затормаживающие образование мочекислых солей.
Эффективно при заболевании подагра и народное лечение. Повлиять на первопричину патологии нетрадиционная медицина не в состоянии, но снять симптомы вполне сможет. Для снижения проявлений воспаления показано применение компрессов на основе:
- отвара аптечной ромашки;
- белокочанной капусты.
Симптомы
В самом начале развития подагра имеет неспецифические симптомы, по которым трудно судить о наличии того или иного заболевания. Иногда эти признаки списывают на временные проблемы в организме:
- слабость;
- зуд;
- запоры;
- повышенная потливость;
- холодные руки и ноги;
- частые простуды;
- долгое заживление ранок.
С такими проблемами люди не ходят к врачу. Да и специалист вряд ли выявит именно подагру на фоне такой симптоматики. Беспокойство появляется, когда начинают болеть суставы.
Так называемый микрокристаллический артрит – это первая стадия развития подагры. Боли при нем резкие, сильные, но не частые, поэтому пациенты предпочитают купировать симптомы анальгетиками и не обращаются к врачу.
Со временем приступы (острые подагрические атаки) учащаются и возникают в самые неподходящие и необъяснимые моменты (во время сна, работы, отдыха). Внезапные, невыносимые боли не обязательно появляются после употребления очередной рюмки алкоголя или поедания жирного шашлыка. Локализация болей: щиколотки, колени, большой палец ноги, пальцы рук, локти.
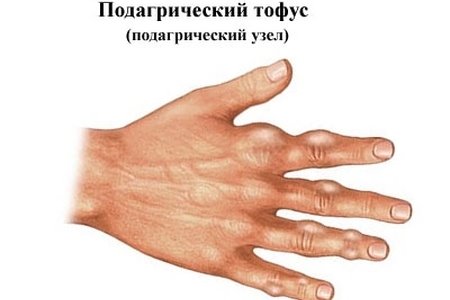
Так называют крупные образования мочевой кислоты, которые проступают сквозь кожу, а иногда даже прорываются наружу. Скрытые под кожей тофусы доставляют человеку физические и эстетические неудобства. С такими образованиями на руках стыдно появляться на людях. Да и пальцы сгибаются с трудом и болью.
Кстати! Именно при большом количестве тофусов пациентам с подагрой назначают операцию. Потому что хирургически избыток мочевой кислоты не лечится.
Подагра у известных людей
Недавний трагический случай с Юлией Началовой вызвал у многих людей повышенный интерес к подагре. Известно, что 38-летняя певица давно страдала от этого заболевания. Из-за него она не могла вести светский образ жизни, потому что ноги уставали в каблуках, а тело часто сковывала боль.
Причиной смерти Юлии Началовой называют сепсис (заражение крови), но привела к этому подагра. Сообщалось, что певица натерла ногу и попала в больницу с запущенной мозолью, которая успела превратиться в гангрену. Но если Началова болела подагрой, то это могла быть не мозоль, а вскрывшийся тофус. Из-за этого молодой женщине пришлось ампутировать ногу, и ее организм не выдержал.
Также в истории известны и другие известные личности, страдающие подагрой:
- Александр Македонский;
- Людвиг ван Бетховен;
- Чарли Чаплин;
- Иван Грозный;
- Иван Тургенев;
- Христофор Колумб.
Диагностика
Подагра, как и большинство заболеваний, почти не диагностируется на ранних этапах развития, потому что симптомы неспецифичны. Врач может заподозрить подагру только чудом, если отправит пациента на анализ мочи (он покажет избыток мочевины), а также соберет анамнез жизни и учтет информацию о близких родственниках с аналогичной болезнью.
На поздних стадиях подагру проще диагностировать по резким болям и наличию тофусов. Для возрастных пациентов иногда проводят дифференциальную диагностику, чтобы уточнить, подагра это или другое поражение суставов. Для этого тоже назначают анализы, внимательно осматривают пациента на обнаружение тофусов и проводят подробный опрос на предмет локализации боли, частоты ее возникновения и интенсивности. Дополнительно делают рентген суставов, УЗИ и МРТ.
Что еще нужно знать?
К сожалению, в нашей стране мало клиник, занимающихся операциями при подагре. В основном подобные процедуры проводят за рубежом, например, в Германии или Израиле. В дополнение к вмешательству там проводят плазмофорезогемосорбцию. Этот метод терапии предполагает очищение крови от уратов при помощи специального современного медицинского прибора.
Операция по удалению солевых отложений не гарантирует исцеления от болезни. Спустя некоторое время подагра вновь может дать о себе знать болевым приступом и шишками на суставах.
Поэтому следует понимать, что подагрический артрит – это заболевание на всю оставшуюся жизнь. Для предупреждения его обострения важно постоянно придерживаться диеты и вести активный способ жизни, как и рассказано в видео в этой статье.
Лечение
Терапия при подагре требует комплексного подхода. И эта ответственность ложится на самого пациента. Врач прописывает несколько способов лечения, и человек должен не выбирать что-то из предложенного, а использовать все.
Для консервативного лечения подагры используются противоподагрические и противовоспалительные препараты. Первые помогают контролировать уровень мочевой кислоты в организме, а вторые необходимы для снятия симптомов. Также пациенту рекомендуют сбросить вес. А еще обязательно добавляется диета, которая ограничивает белковую и жирную пищу. Под строгим запретом следующие продукты:
- говяжьи внутренние органы (почки, печень, мозги);
- сардина;
- анчоусы;
- креветки;
- скумбрия;
- бобовые;
- алкоголь.
При подагре полезно есть сельдерей. Сок этого растения отлично выводит мочевую кислоту из организма. Также нужно пить больше воды.
Важно! Голодать при подагре нельзя! Иначе усилится распад мышечной ткани и образуется еще больше мочевой кислоты.
Эффективно при подагре и местное лечение. Это примочки, аппликации и компрессы с народными средствами (репа, зверобой) или покупными препаратами (Димексид, Фастум-гель). Можно делать ванны с лекарственными травами или растворами (прописывает врач в зависимости от стадии подагры и сопутствующих заболеваний).
Подагра считается неизлечимым заболеванием, поэтому хирургическое лечение не дает гарантированного результата. Но в связи с высокими рисками любого оперативного вмешательства, оно проводится лишь в крайнем случае. Удаление тофусов при подагре необходимо при большом их количестве и крупных размерах.
Такая операция проводится под местной анестезией. Заключается во вскрытии пораженного тофусом участка и вычищении его от солевых отложений. В некоторых случаях приходится частично подпиливать кость, чтобы к оставшимся кристаллам больше не налипала мочевая кислота. Но все равно нельзя гарантировать отсутствия рецидива.
За один раз врач удаляет один тофус. Исключение составляют случаи, когда образования локализованы рядом (например, на одной руке или ноге). Если один тофус на щиколотке, а другой на пальце руки, делают две операции с промежутком хотя бы в один день.
Что еще нужно знать?
К сожалению, в нашей стране мало клиник, занимающихся операциями при подагре. В основном подобные процедуры проводят за рубежом, например, в Германии или Израиле. В дополнение к вмешательству там проводят плазмофорезогемосорбцию. Этот метод терапии предполагает очищение крови от уратов при помощи специального современного медицинского прибора.
Операция по удалению солевых отложений не гарантирует исцеления от болезни. Спустя некоторое время подагра вновь может дать о себе знать болевым приступом и шишками на суставах.
Поэтому следует понимать, что подагрический артрит – это заболевание на всю оставшуюся жизнь. Для предупреждения его обострения важно постоянно придерживаться диеты и вести активный способ жизни, как и рассказано в видео в этой статье.
Осложнения
Послеоперационные осложнения обычно связаны с воспалением шва и сепсисом. Но это исключения, если операция была сделана вовремя, а после нее пациент соблюдал предписания врача по восстановлению. Это элементарные вещи: не мочить, не нагружать прооперированное место, своевременно менять повязки.
Но осложнения могут развиться и без операции. Соли мочевой кислоты откладываются не только в суставах, но и на внутренних органах. Обычно страдают почки и сердце, поэтому у подагрика со временем начинаются проблемы с этими органами. Почечная и сердечная недостаточность – обычное явление для человека, которые болеет подагрой уже много лет.
Профилактика
От подагры не застрахован никто, и развиться это заболевание может у каждого. Чтобы этого не произошло, нужно следить за своим питанием и за здоровьем в целом. Элементарная ежегодная диспансеризация с минимальным набором исследований (кровь, моча, ЭКГ, флюорография) может выявить массу болезней на ранней стадии или предпосылок к их развитию.
Конкретно для профилактики подагры нужно соблюдать диету. Хотя это громко сказано. Если не злоупотреблять жирным мясом, белковой пищей и алкоголем, эта напасть вряд ли поразит организм. Поэтому рацион должен быть разнообразным, а образ жизни – активным.
Где купить
Внимание! Все публикуемые на нашем сайте материалы защищены авторским правом. При повторной публикации указание авторства и ссылка на первоисточник обязательны.
Читайте также:


