Грыжа шморля дифференциальная диагностика
а) Терминология:
1. Сокращения:
• Грыжа Шморля (ГШ)
2. Синонимы:
• Внутрипозвонковая грыжа диска
3. Определения:
• Узел в теле позвонка, образованный проникновением сюда вещества межпозвонкового диска через замыкательную пластинку
б) Визуализация:
2. Рентгенологические данные:
• Рентгенография:
о Дефект контура замыкательной пластинки, распространяющийся от межтелового пространства в тело позвонка с четко очерченными кортикальными краями
3. КТ при грыже Шморля:
• Бесконтрастная КТ:
о Островок низкой плотности, окруженный плотной костью на аксиальных срезах через тело позвонка
о На сагиттальных срезах виден дефект замыкательной пластинки, сообщающийся с межтеловым пространством и окруженный склерозированной костью
• Костная КТ:
о Аналогичные вышеописанным изменения
о Может отмечаться кальцификация ГШ
4. МРТ при грыже Шморля:
• Т1-ВИ:
о Фокальный дефект замыкательной пластинки, заполненный веществом межпозвонкового диска
о Снижение интенсивности сигнала прилежащего костного мозга в свежих случаях
• Т2-ВИ:
о Фокальный дефект замыкательной пластинки, заполненный веществом межпозвонкового диска
о Нормальный сигнал костного мозга в старых случаях
о Усиление интенсивности сигнала прилежащего костного мозга в свежих случаях
• STIR:
о Признаки отека костного мозга прилежащих участков костного мозга в свежих случаях
• Т1-ВИ с КУ:
о Локализованное краевое контрастное усиление в подострую стадию
о Диффузное контрастное усиление сигнала в острую стадию
о Может отмечаться центральное усиление сигнала хрящевого компонента грыжи, связанное с дегенерацией вещества диска
5. Радиоизотопные исследования:
• Костная сцинтиграфия:
о Усиление захвата изотопа в свежих случаях
6. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о МРТ с КУ позволяет диагностировать изменения замыкательных пластинок и исключить конкурирующую патологию
• Наличие сообщения выявленного дефекта с межпозвонковым диском во всех режимах исследования
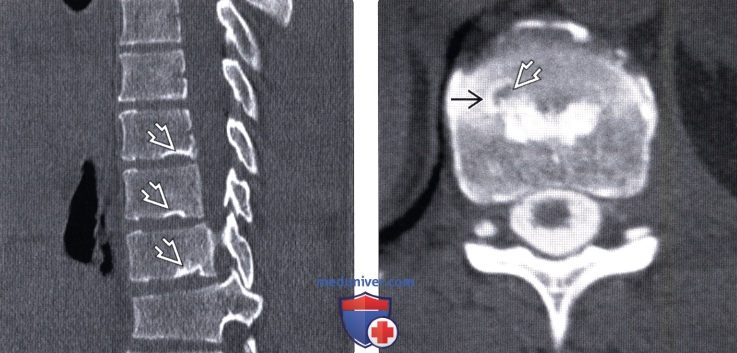
(Слева) КТ, сагиттальный срез: множественные грыжи Шморля (ГШ) различных размеров. Каждая грыжа окружена зоной краевого склероза, представляющего собой реактивные изменения кости. Данный случай не соответствует критериям постановки диагноза болезни Шейерманна, поскольку клиновидная деформация 5° и более, по крайней мере, на трех смежных уровнях здесь отсутствует.
(Справа) КТ-миелограмма, аксиальная проекция: скперозированный участок кости, окружающий зону низкой плотности (ГШ) в толще тела позвонка тотчас выше уровня межтелового пространства.
в) Дифференциальная диагностика грыжи Шморля:
1. Свежий компрессионный перелом:
• МР-картина напоминает диффузный отек костного мозга при свежих ГШ, кроме того компрессионный перелом в конечном итоге может создавать условия для формирования грыжи Шморля (ГШ)
• Узелок, образованный веществом диска, в толще измененного костного мозга позвонка отсутствует
2. Дегенеративные изменения замыкательной пластинки:
• Выглядят как реактивные изменения на фоне дегенеративного поражения межпозвонкового диска, обычно изменены обе смежные замыкательные пластинки
• Образованы грануляционной тканью и отеком костного мозга, формирующимися на фоне дегенерации межпозвонкового диска
• Зона отека впоследствии замещается жировой тканью
• Фокальный дефект замыкательной пластинки отсутствует
3. Дисцит:
• Дефекты обеих смежных замыкательных пластинок
• Диффузное изменение сигнала вещества межпозвонкового диска и усиление сигнала при контрастировании
5. Костный островок:
• Узелок склероза кости
• Отсутствие дефекта замыкательной пластинки
6. Фокальная жировая перестройка костного мозга:
• Гиперинтенсивность сигнала в Т1-режиме
7. Фокальное метастатическое поражение:
• Отсутствует связь с межпозвонковым диском либо интенсивность сигнала не соответствует таковой у межпозвонкового диска
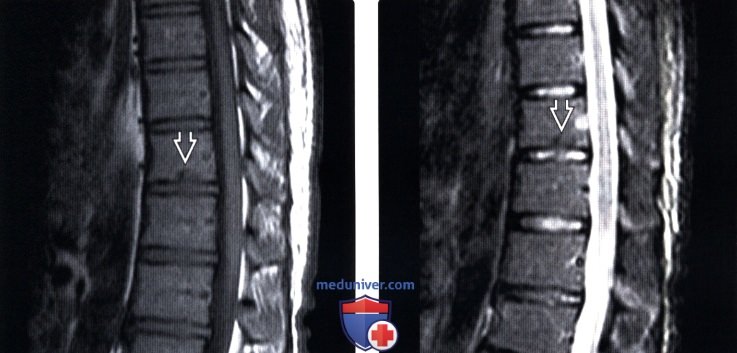
(Слева) Т1-ВИ, сагиттальная проекция: небольшая грыжа Шморля (ГШ) нижней замыкательной пластинки. Признаков отека или жировой перестройки костного мозга в данном не очень свежем случае нет.
(Справа) STIR МР-И подтверждает отсутствие отека костного мозга вокруг данной бессимптомной и ставшей случайной находкой грыжи Шморля (ГШ). Остальные межпозвонковые диски выглядят нормально.
г) Патология:
1. Общие характеристики:
• Этиология:
о Приобретенная, дегенеративная, травматическая или вторичная на фоне другой патологии
о Типичной причиной становится постоянная перегрузка пока еще незрелых замыкательных пластинок
о Острая перегрузка с аксиальным направлением вектора травмирующей силы может приводить к формированию ГШ, сопровождающейся развитием четко локализованного болевого синдрома в спине
о Снижение прочности замыкательной пластинки на фоне остеопороза, опухолевого или инфекционного поражения
• Генетика:
о Исследования на однояйцевых близнецах показали, что ГШ довольно часто встречаются у женщин среднего возраста (30%) и связаны с генетической предрасположенностью:
- Сочетаются с дегенеративным поражением поясничного отдела позвоночника
- Не являются независимым фактором риска развития вертеброгенного болевого синдрома
- Наследуемость признака превышает 70%
• Хрящеподобная ткань межпозвонкового диска с дегенеративными и воспалительными изменениями:
о Патогистологические стадии процесса являются отражением таковых при фокальном переломе замыкательной пластинки
о ГШ обычно представляет собой консолидированный перелом замыкательной пластинки
• Эмбриология/анатомия:
о В молодом возрасте фиброзное кольцо межпозвонкового диска на самом деле является более прочным образованием, чем замыкательные пластинки
о Фокальное снижение прочности замыкательной пластинки создает условия для формирования здесь грыжи Шморля (ГШ)
о ГШ очень часто сочетаются с изменениями замыкательных пластинок при болезни Шейерманна
2. Стадирование, степени и классификация:
• Отек костного мозга тела позвонка в непосредственной близости к замыкательной пластинке после травмы, болевой синдром, отсутствие дефекта замыкательной пластинки при первичной МРТ
• Формирование хронической и бессимптомной ГШ при последующих исследованиях
3. Макроскопические и хирургические особенности:
• Аналогичны переломам замыкательных пластинок
4. Микроскопия:
• Волокнистая хрящевая ткань, окруженная костным мозгом с признаками склерозирования губчатой кости или воспалительных изменений
• В субхондральной кости также могут выявляться признаки остеонекроза:
о Усиленное реактивное образование молодой костной ткани с утолщенными костными трабекулами, большим числом остеокластов и остеобластов
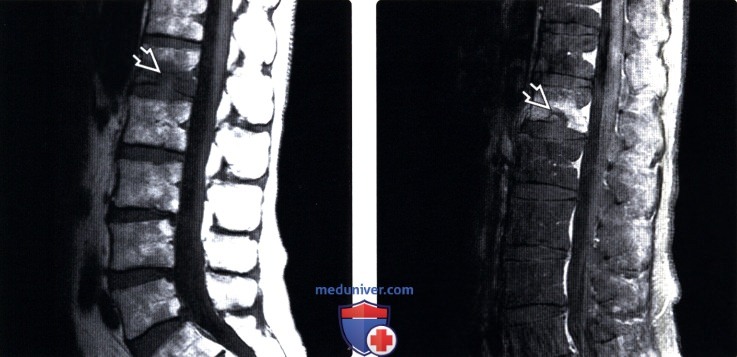
(Слева) Т1-ВИ, сагиттальный срез: фокальный дефект нижней замыкательной пластинки позвонка, заполненный веществом межпозвонкового диска и представляющий собой ГШ. Также здесь отмечается выраженное снижение интенсивности сигнала окружающих участков костного мозга, свидетельствующее у этого пациента с фокальным болевым синдромом в спине об остроте изменений.
(Справа) Т1-ВИ, с КУ и насыщением жировой ткани, сагиттальная проекция (этот же пациент): диффузное усиление сигнала костного мозга в области грыжи Шморля (ГШ) нижней замыкательной пластинки, позволяющее сделать вывод о подостром характере наблюдаемых изменений.
д) Клинические особенности:
2. Демография:
• Возраст:
о Подростки и взрослые молодого возраста
• Пол:
о М >Ж с соотношением 9:1
• Эпидемиология:
о Обнаруживаются при обследовании до 75% здоровых позвоночников
о Большинство свежих грыж диагностируют у пациентов в возрасте 11-30 лет
о ГШ может сформироваться при единственном эпизоде травмы
3. Течение заболевания и прогноз:
• Самоограничивающееся состояние
• Благоприятный прогноз, за исключением случаев системного остеопороза, приводящего к повторным компрессионным переломам позвонков
4. Лечение грыжи Шморля:
• Наблюдение, обезболивание при клинически значимом болевом синдроме
е) Диагностическая памятка:
1. Следует учесть:
• МРТ в динамике при необъяснимых признаках отека костного мозга тела позвонка и локализованном болевом синдроме
2. Советы по интерпретации изображений:
• Грыжа Шморля (ГШ) всегда является непосредственным продолжением межпозвонкового диска
ж) Список использованной литературы:
1. Mattei ТА et al: Schmorl's nodes: current pathophysiological, diagnostic, and therapeutic paradigms. Neurosurg Rev. 37(1):39-46, 2014
2. Abu-Ghanem S et al: Acute schmorl node in dorsal spine: an unusual cause of a sudden onset of severe back pain in a young female. Asian Spine J. 7(2):131-5, 2013
3. Mok FP et al: ISSLS prize winner: prevalence, determinants, and association of Schmorl nodes of the lumbar spine with disc degeneration: a population-based study of 2449 individuals. Spine (Phila Pa 1976). 35(21): 1 944-52, 2010
4. Dar G et al: Demographical aspects of Schmorl nodes: a skeletal study. Spine (Phila Pa 1976). 34(9): E312-5, 2009
5. Wu HT et al: Edematous Schmorl's nodes on thoracolumbar MR imaging: characteristic patterns and changes over time. Skeletal Radiol. 35(4):21 2—9, 2006
6. Coulier B: Giant fatty Schmorl's nodes: CT findings in four patients. Skeletal Radiol. 34(1):29-34, 2005
7. Peng В et al: The pathogenesis of Schmorl's nodes. J Bone Joint Surg Br. 85(61:879-82, 2003
8. Yamaguchi T et al: Schmorl's node developing in the lumbar vertebra affected with metastatic carcinoma: correlation magnetic resonance imaging with histological findings. Spine. 28(24): E503-5, 2003
9. Hauger О et al: Giant cystic Schmorl's nodes: imaging findings in six patients. AJR Am J Roentgenol. 176(4):969-72, 2001
10. Wagner AL et al: Relationship of Schmorl's nodes to vertebral body endplate fractures and acute endplate disk extrusions. AJNR AmJ Neuroradiol. 21 (2):2 76-81, 2000
11. Grive Eet al: Radiologic findings in two cases of acute Schmorl's nodes. AJNR Am J Neuroradiol. 20(9):1717-21, 1999
12. Silberstein M etal: Spinal Schmorl's nodes: sagittal sectional imaging and pathological examination. Australas Radiol. 43(1):27—30, 1999
13. Fahey V et al: The pathogenesis of Schmorl's nodes in relation to acute trauma. An autopsy study. Spine. 23(211:2272-5, 1998
14. Seymour R et al: Magnetic resonance imaging of acute intraosseous disc herniation. Clin Radiol. 53(5):363-8, 1998
15. Swischuk LE etal: Disk degenerative disease in childhood: Scheuermann's disease, Schmorl's nodes, and the limbus vertebra: MRI findings in 12 patients. Pediatr Radiol. 28(5):334-8, 1998
16. Tribus CB: Scheuermann's kyphosis in adolescents and adults: diagnosis and management. J Am Acad Orthop Surg. 6( 1 ):36-43, 1998
17. Stabler A etal: MR imaging of enhancing intraosseous disk herniation (Schmorl's nodes). AJR Am J Roentgenol. 168(4):933-8, 1997
18. Takahashi К et al: Schmorl's nodes and low-back pain. Analysis of magnetic resonance imaging findings in symptomatic and asymptomatic individuals. Eur Spine J. 4( 1 ):56-9, 1995
19. Hamanishi C et al: Schmorl's nodes on magnetic resonance imaging. Their incidence and clinical relevance. Spine. 19(4):450-3, 1 994
20. Jensen MC et al: Magnetic resonance imaging of the lumbar spine in people without back pain. N Engl J Med. 331 (2):69-73, 1994
21. Takahashi К et al: A large painful Schmorl's node: a case report. J Spinal Disord. 7(1):77—81, 1994
22. Sward L: The thoracolumbar spine in young elite athletes. Current concepts on the effects of physical training. Sports Med. 13(5):357-64, 1992
23. Walters G et al: Magnetic resonance imaging of acute symptomatic Schmorl's nodeformation. Pediatr Emerg Care. 7(5):294-6, 1991
24. McFadden KD etal: End-plate lesions of the lumbar spine. Spine. 14(81:867-9, 1989
25. Kagen Set al: Focal uptake on bone imaging in an asymptomatic Schmorl's node. Clin Nucl Med. 13(8):61 5-6, 1988
Редактор: Искандер Милевски. Дата публикации: 12.8.2019
Межпозвоночная грыжа Шморля
Согласно статистическим исследованиям, распространенность дегенеративных дефектов позвоночника составляет около 70% от общего числа спинальных больных.
В общей популяции, межпозвоночные грыжи Шморля наиболее распространенная спинальная патология населения, встречающаяся в любом возрасте.
Межпозвоночная грыжа — нарушение клеточного метаболизма, ведущее к структурным изменениям межпозвоночного диска.
Кристиан Георг Шморль – немецкий врач-патолог, впервые исследовал особенности патологии позвоночника, придав номенклатурное наименование – грыжа Шморля.

Суть патологических изменений при грыже Шморля
Отличительные черты межпозвоночная грыжа Шморля:
- Исключительно вертикальный дефект межпозвонкового диска.
- В патологическом процессе не затрагиваются сосудисто-нервные пучки.
- Отсутствует давление на спинномозговые корешки и спинной мозг.
- Клиническое проявление имеет скрытый характер.
- Преимущественно возникает в детском и подростковом возрасте.
Классификация
Межпозвоночные грыжи Шморля классифицируются следующим образом:
- По локализации – центральные, боковые, передние грыжи.
- По количественному показателю – единичные, множественные грыжи.
- По сегменту локации патологии – локализируются в различных сегментах позвоночника (шейные, грудные, поясничные грыжи).
Межпозвоночная грыжа Шморля – это эндогенный фактор по направлению к развитию заболеваний деформирующих позвоночный столб. Грыжа Шморля способствует развитию более серьезных патологий.
Патогенез развития межпозвоночной грыжи Шморля
Провоцирующий момент развития межпозвоночной грыжи Шморля зависит от множества факторов. В клинической практике принято считать, что развитие и прогрессирование рассматриваемой патологии зависит от модифицируемых и немодифицируемых факторов риска.
Немодифицируемые факторы развития патологии:
- врожденное ослабление костных тканей позвоночника;
- генетический анамнез;
- анатомические изменения в строение позвонков;
- возрастные изменения в костно-хрящевых тканях;
- стремительный младенческий рост;
Модифицируемые факторы риска развития патологии:
- кифоз и лордоз;
- сколиоз;
- дефицит кальция в организме;
- дисфункция щитовидной железы;
- травматические повреждения позвоночника;
- интенсивные физические нагрузки;
- применение медикаментов способствующих нейтрализации минеральных солей в организме.
Клинические проявления
В стадии развития заболевания, симптомокомплекс рассматриваемой патологии имеет латентный характер проявления. В подавляющем большинстве клинических случаев, костные изменения обнаруживаются в процессе рентгенологических исследований позвоночника.
Симптомы проявляются в момент прогрессивности патологии и сопровождаются следующими ощущениями:
- иррадиирующие боли в пораженном сегменте позвоночника;
- незначительные онемения в области локации межпозвоночной грыжи;
- боли при физических нагрузках;
При обнаружении данной симптоматике, а так же при ощущении дискомфорта в области позвоночника, целесообразно незамедлительно обратить в медицинское учреждение к специалисту, во избежание возникновения различных осложнений.
Диагностика межпозвоночных грыж Шморля
Первичная диагностика основывается на:
- сбор жизненного анамнеза;
- физикальный осмотр — исследование области отягощенной дефектом, на наличие отечности в тканях, искривлений;
- пальпация вдоль позвоночного столба;
Диагностические мероприятия основываются на проведении лабораторных исследований и по средствам инструментальных методик:
- Магниторезонансная томография позвоночника – информативный метод получения изображений в различных проекциях и сегментах позвоночника.
- Компьютерная томография – позволяет максимально точно визуализировать структуру костных тканей позвоночника, для определения клинической картины.
- Рентген позвоночника – рентгенологическое исследование, наиболее щадящее и распространенное среди способов постановки диагноза.
- Биохимические исследования сыворотки крови.
Диагностика узелков Шморля, способствует предупреждению возможных негативных последствий и возникновению необратимых обструктивных изменений костных и хрящевых тканей позвоночника.
Потенциальный дифференциальный диагноз устанавливается параллельно с диагностикой межпозвоночной грыжи. Грыжа Шморля не характеризуется давлением на корешки спинномозговых нервов. Данная особенность отличает рассматриваемую патологию от подобных заболеваний.
Дифференциальная диагностика проводится в обязательном порядке. Диагностический дифференциальный тест, проводится на аналогичные болезни:
- Остеохондроз.
- Дисплазия.
- Липомы.
- Фибромы.
- Нейрофибромы.
- Бедренная грыжа
- Паховая грыжа.
Дифференциальный диагностический тест исключает не отвечающие по каким-либо фактам и симптомокомплексам заболевания, возможные у пациента. Позволяет свести устанавливаемый диагноз к единственно вероятной болезни.
Постановка точного диагноза – крайне важна для составления корректной и эффективной программы лечения патологии.
Лечение
При диагностировании узуративных дефектов позвоночного столба, необходимо приступать к терапевтическим мероприятиям.
Программа лечения межпозвоночных грыж подбирается индивидуально с учёт возрастных особенностей пациента, а также степени прогрессивности заболевания. Лечение межпозвоночных грыж Шморля должно быть максимально корректным и эффективным.
Терапия межпозвоночных грыж Шморля неспецифическая, имеет стандартную классификацию методов лечения:
- Консервативные методы.
- Медикаментозная терапия.
- Хирургическое вмешательство.
Методы консервативного лечения рассматриваемой патологи направлены на укрепление костно-мышечного скелета.
Основные мероприятия по лечению:
- диетологический рацион питания;
- контроль над индексом массы тела;
- иглоукалывание;
- внутритканевая электростимуляция;
- гирудотерапия;
- апитерапия;
- мануальная терапия;
- медицинский массаж;
- физиотерапевтические процедуры;
- лечебная гимнастика и физическая культура;
- тракция позвоночника;
Благодаря консервативной терапии отмечается положительная динамика:
- нормализация обменных процессов;
- крепление иммунной системы;
- улучшение структуры опорно-трофических тканей;
Лечение межпозвоночной грыжи Шморля по средствам медикаментозной терапии направлено на:
- Восстановление костных и хрящевых тканей.
- Стабилизация функций эндокринной системы.
- Нейтрализация дегенеративных и воспалительных патологий позвоночника.
- Обогащение организма полезными веществами.
Назначаются следующие препараты:
Оперативное вмешательство проводят в том случае, когда на фоне прогрессивности заболевания наблюдается неблагоприятный прогноз. В этом случае, самый адекватный способ купировать патологию – это плановое хирургическое вмешательство.
Показания к хирургическим методам удаления грыж следующие:
- быстрый регресс мышц;
- возможный перелом тела позвонка;
- происходит давление на спинной мозг;
- диагностировано нарушение внутренних органов;
В процессе оперативного вмешательства костный дефект удаляется.
Профилактические мероприятия
Профилактика межпозвоночных грыж Шморля достаточно неспецифическая.
- Осуществлять контроль над индексом массы тела.
- Соблюдать диетологический рацион питания.
- Частично или в полном объеме отказать от вредных пристрастий.
- Соблюдать питьевой режим.
- Дозированные физические нагрузки.
- Исключить подъем тяжестей.
- Плавание.
- Заниматься лечебной физкультурой.
- Тракция позвоночника.
- Ежегодно проводить рентгенологическое обследование.
Патологические состояния позвоночника — это огромная группа болезней, классифицирующая по разным признакам, причинам появления, степени прогрессивности.
Предупреждение возникновения межпозвонковых грыж Шморля сводится к минимизации модифицируемых и немодифицируемых факторов риска, приводящих к развитию и прогрессивности рассматриваемого дефекта.
При своевременном диагностировании дефекта, корректной лечебной терапии, соблюдение профилактических мероприятий, значительно минимизируется риск возникновения негативных последствий.
Грыжа Шморля или (узелок Шморля) – это патологическое состояние, которое развивается в межпозвоночных дисках. Оно, по своей сути, является вдавливанием или прорывом ткани пульпозного ядра в тело выше или нижестоящего позвонка.

Грыжа Шморля впервые была открыта в 1927 году известным патологоанатомом Кристианом Шморлем, по фамилии которого и было названо это отклонение. Оно проявляется, прежде всего, в пояснично-грудном отделе позвоночника. Чаще всего данная грыжа развивается у людей с остеопорозом или у людей с нормальной плотностью костной ткани, но после травмы, удара или подъема больших весов. В такой ситуации плотность ядра превышает крепость ткани тела позвонка и продавливается в него. Чаще всего, данная патология протекает бессимптомно, но иногда она способна вызывать дискомфорт и болевые ощущения в местах поражения.
Чтобы лучше понимать суть проблемы, клинических проявлений и методы лечения, для начала давайте разберемся в анатомии нашего с вами несущего скелета.
Анатомическая характеристика позвоночника
Позвоночник – один из наиболее важных анатомических структур человеческого организма. Его строение устроено так, чтобы в полной мере исполнять возложенные на него обязанности, а именно:
- Поддержка внутренних органов.
- Предоставление точки опоры для создания движения в поясах верхних и нижних конечностей.
- Надежная защита для компонентов центральной нервной системы (головного и спинного мозга).
- Прямохождение, которое, к слову, и отличает нас от животного мира.
Именно с его последней функцией (осевая нагрузка на позвонки) связана масса проблем, с которыми сталкивается современный человек. Особо остро эта тема касается атлетов, которые ежедневно работают с тяжелыми весами в тренажерном зале, когда помимо стандартной (повседневной) нагрузки на позвоночник, атлет закидывает на плечи тяжелую штангу, выполняет гакк-приседания и другие подобные упражнения. Если болит спина во время приседаний, следует немедленно обратиться к врачу.

В норме позвоночный столб имеет несколько изгибов в шейном, грудном, поясничном и крестцовом отделах. Именно наличие этих изгибов и межпозвоночных дисков нивелирует вертикальные нагрузки и переводит их в горизонтальные.
Костная составляющая позвоночника – это ПОЗВОНКИ. Они имеют тело, которое переносит основные нагрузки, остистые и поперечные отростки. Тело и дужки образуют собой вертикальную полость, в которой и залегает спинной мозг. Так же, в этом канале залегают кровеносные сосуды, корешки нервов и жировая клетчатка, которая играет защитную роль.
Эпидемиология
Поговорим подробнее о межпозвоночном диске. Он является круглой плоской пластиной, состоящей из плотной хрящевой ткани, которая имеет сложную анатомическую структуру. В центральной его части находится пульпозное ядро, которое выполняет функцию амортизатора при вертикальных нагрузках. По периферии располагается фиброзное кольцо, которое удерживает ядро в центре. Питание межпозвоночного диска осуществляется путем диффузии. При нарушении питания позвонка или диска, происходит нарушение их плотности и развитие различных заболеваний, например – грыжа Шморля, которую мы и рассмотрим далее.
Различают следующие виды грыж Шморля:
- Задняя
- Передняя
- Боковая
- Центральная
Обнаружение этого заболевания – неприятно в любом возрасте, ведь это сулит ограничение двигательной активности и, как следствие, снижением качества жизни. Хотя точная причина развития этой грыжи на сегодняшний день неизвестна, многие отмечают, что чаще всего она развивается как следствие болезни Шейермана-Мау, которое характеризуется появлением сутулости, деформации позвонков в грудном и поясничном отделах. Добавить сюда еще и осевую нагрузку на позвонки, плюс ко всему, поднятия тяжестей в зале, в результате может развиться данная патология. В книге о естественной истории возрастной дисковой дегенерации от авторов: Вернон-Робертс Б., Мур Р.Дж., Фрейзер Р.Д. утверждается, что есть некая взаимосвязь возраста и возникновения подобных грыж. Хотя в других научных исследованиях, эта теория исключается.

Что касается распространенности ГШ, исследование магнитно-резонансной томографии (МРТ) 150 монозиготных и 366 дизиготных живущих близнецов выявило Грыжу Шморля у 30% в первом случае и у 14% участников во втором. Также, во многих исследованиях была отмечена сильная наследственная связь патологии и человека. Эти находки наследуемости могут указывать на генетическую или эмбриологическую этиологию патогенеза ГШ.
Клиническая картина и симптомы
В одном клиническом исследовании изучили 400 пациентов с болями в нижней части спины и 106 пациентов без боли в спине и сообщили, что в первой группе у 19% пациентов была обнаружена ГШ, в то время как во второй группе только у 9% была ГШ. Этот результат показывает, что ГШ может возникать с последующими болями в спине. Тем не менее, это не исключает возможности того, что ГШ может быть гистологическими или рентгенологическими данными при дегенеративном заболевании диска и не обязательно являться источником боли, о чем свидетельствует распространенность бессимптомного протекания Грыжи Шморля.
Состояние человека и его клиническая картина зависит от количества грыж, их размера и локализации. Чаще всего при наличии одной грыжи небольших размеров, никаких жалоб просто не будет, ведь нарушается целостность тела позвонка, а костная ткань не имеет нервных окончаний, поэтому боли не будет. При наличии нескольких грыж, будет обращать на себя внимание болезненность в области спины, которая появляется после нагрузок и проходит после отдыха. Со временем к боли присоединяется гипертонус мышц в области спины и ощущение онемения в нижних конечностях. Хотя грыжа шморля поясничного отдела протекает бессимптомно, по истечению времени в позвонках могут возникнуть воспалительные процессы, в последствие чего, могут появиться болевые ощущения.
Ряд исследований показал, что локализация ГШ главным образом возникает в нижней грудной области, между T8 и T12. Наиболее частыми является развитие грыж Шморля в грудном или поясничном отделе позвоночника. В шейном же отделе, развитие этого заболевания обычно не наблюдается.
Хоть на первый взгляд складывается ощущение безвредности данной патологии, но при отсутствии должного внимания, она может привести к более серьезным последствиям, а именно – к компрессионным переломам, деформирующему остеоартрозу позвоночного столба, развитию дегенерации в межпозвоночных соединениях и ограничении их подвижности.
Патогенез (возможные причины развития грыжи Шморля)
Наружная оболочка пульпозного ядра состоит из нескольких хрящевых колец и замыкательных пластин. Эти пластины проваливаются в тело позвонка и продавливают его губчатую ткань. Чаще всего это развивается во время стремительного роста у подростков. Так же плотность тела позвонков зависит от их кровоснабжения, при появлении каких-то причин, которые нарушают этот процесс – развивается снижение количества остеокластов и, соответственно, твердости. На кровоснабжение влияет малоподвижный образ жизни, отсутствие контроля за осанкой, тренировок мышц спины. При сочетании нескольких из перечисленных факторов, возможно развитие грыжи Шморля, единичные или множественные.
На самом деле патогенез данной грыжи является темой для дебатов, ведь на сегодняшний день существует несколько ТЕОРИЙ развития этой патологии. О них мы сейчас и поговорим.
Дегенерация диска
Исследования показали, что дегенерация межпозвоночных дисков (ДМД) очень распространена и встречается примерно у 50% людей в возрасте старше 40 лет и до 85% в возрасте старше 60 лет. Также было показано, что дегенерация поясничного диска является основной причиной боли в пояснице. Следовательно, дегенеративное заболевание диска, приводящее к образованию ГШ, является возможной. В одном из исследований было обнаружено, что Грыжи Шморля были высоко коррелированы с дегенерацией поясничного диска и болями в спине, хотя сами по себе они не были независимыми предикторами боли в спине. Важно отметить, что формирование данной грыжи не подразумевает автоматическое наличие боли. Возможно, что ГШ образуется без связанной боли. Следовательно, вырожденный диск может привести к образованию бессимптомных грыж Ш., которые могут становиться или не становиться симптоматическими и вызывать боль.
Эмбриогенез
Во время эмбриогенеза развитие отдельного позвонка начинается с стимуляции sonic hedgehog (SHH) посредством хорды на раннем сомите для образования склеротома. Под влиянием гена, вентромедиальная часть сомита, в конечном счете, формирует центр (тело) позвонка. Интересно, что хорда исчезает из тел позвонков до того, как эмбриогенез завершается, расширяясь в межпозвоночных дисках и сохраняясь как NP. Эти события являются высокорегулируемыми генетическими процессами, и их нарушение может приводить к мальформации позвонков, межпозвоночных дисков и связанных с ними структур. Сторонники эмбриогенной теории утверждают, что Грыжи Шморля могут формироваться из-за развития инсульта, который приводит к образованию пробела в развивающихся позвонках, оставляя углубление в кости. Такие углубления могут быть вызваны аномальной регрессией хорды, случайными окостенениями в центре позвонков, сосудистыми каналами или даже болезнью Шейермана.
Патологические процессы
С этой точки зрения различные патологии позвоночника могут ослабить межпозвоночные диски и тела позвонков, что может привести к формированию Грыжи Шморля. Выявленные кандидаты включают: остеомаляцию, гиперпаратиреоз, болезнь Педжета, инфекции, новообразование и остеопороз.
Аутоиммунные заболевания
Эта предполагаемая роль иммунной системы в формировании симптоматического грыжи Шморля подтверждается МРТ исследованием. Авторы сравнили результаты МРТ пяти симптоматических случаев грыжи с 11 бессимптомными случаями и сообщили, что все пять грыж с выраженными симптомами были замечены как низкоинтенсивные поражения на T1-взвешенные очаги, но высокой интенсивностью на T2-взвешенные изображениях, скорее всего, из-за наличия воспаления. Эти результаты гиперинтенсивного сигнала на T2-взвешанных изображениях отсутствовали во всех 11 случаях бессимптомного протекания грыжи Шморля . Гистологическое исследование костного мозга из двух симптоматических случаев ГШ показало признаки инфильтрации воспалительных клеток и отека костного мозга в районе ГШ. Авторы предположили, что боль, вызванная симптоматическими ГШ, возникает из ноцицепторов, расположенных в этих отечных кольцах, наблюдаемых в симптоматических ГШ, но не в бессимптомных поражениях. Возможно, тогда разрешение воспаления привело бы к превращению симптоматического поражения в бессимптомное. Такое преобразование действительно наблюдалось. Возможно, что ранее бессимптомные ГШ могут вызвать болевые симптомы, если грыжа будет продавливаться глубже в позвоночный мозг с течением времени. Если контакт осуществляется с кровью, может начаться иммунная реакция организма, вызывающая боль и дискомфорт у человека, а также дальнейшее повреждение диска и тела позвонка.
Дополнительные доказательства возможности ключевых взаимодействий между иммунной системой и динамикой костей отмечены в их общей зависимости от активности цитокинов. Следовательно, перекрестная связь между нарушением регуляции иммунной системы и процессами формирования и резорбции кости является возможным механизмом последствий после первоначального образования грыжи Шморля. Другими словами, ненадлежащим образом активированный иммунный ответ, связанный с грыжей в позвонках, может потенциально привести к дисбалансу в резорбции и отложении костей, что приведет к ухудшение плотности костной ткани. Подобный негативный эффект на костную ткань может предрасполагать пораженные позвонки к грыже, усугубляя ее состояние.
Диагностика
К вопросу определения диагноза необходимо подходить серьезно, применяя весь спектр диагностических мероприятий. Обычно дело начинается со сбора анамнеза, определения наличия жалоб, их природы, характеристики локализации, продолжительности и этиологии. Далее следует тщательный осмотр зоны предполагаемого поражения на определение признаков воспаления, таких как покраснение, припухлость, отечность, локальная боль.

После этого применяются дополнительные методы исследования. В основном в ортопедии и травматологии наиболее распространенными инструментальными методами диагностики являются компьютерная, магнитно-резонансная томография и рентгенография. Указанных методов достаточно для определения диагноза и проведения дифференцировки с другими заболеваниями.
Дифференциальный диагноз при грыже Шморля позвоночного отдела обычно проводят с межпозвоночной грыжей. Однако при грыже Шморля не наблюдается симптоматика сдавления корешков спинномозговых нервов, что и позволяет удачно отличить ее от других патологий. Обычно проводится дифдиагностика с такими заболеваниями как:
- Гематомы.
- Кисты.
- Эндометриозы.
- Артроз.
- Остеохондроз.
- Заболевания ЖКТ.
- Дисплазия межпозвоночных дисков.
- Нейрофибромы.
- Гидроцеле.
- Липомы.
- Паховые и бедренные грыжи.
- Дисфагия.
Лечение грыжи Шморля
Задаваясь вопросом о том, как лечить грыжу Шморля, можно с уверенностью ответить – обратитесь к специалисту. Вопрос проблем с позвоночником стоит достаточно серьезно и чреват не только нарушением осанки, но и синдромом постоянных болей, а так же частичному параличу. Поэтому лучше доверить себя профессионалу.
После сбора всей необходимой информации, в частности необходимо сделать МРТ, и подтверждения диагноза, будет назначена схема лечения. Обычно она зависит от количества, локализации и размера грыж. Первым делом необходимо воздействовать на причину появления этой патологии – травмы или снижение плотности костной ткани.
Назначаются лекарственные препараты на основе витамина Д, кальция, которые помогают укрепить скелет. Так же применяется комплекс реабилитационных мероприятий: лечебная гимнастика, плаванье, кинезиотерапия и мануальная терапия. Напомним, что данными видами лечения имеет право заниматься лишь дипломированный врач ортопед-травматолог. Поэтому берегите свое здоровье, а в случае возникновения проблем – обращайтесь к профессионалам. Также, лично от себя могу порекомендовать ПИЛАТЕС. Это прекрасный вид тренировок, который направлен на оздоровление позвоночника, коррекцию осанки и оздоровление всего тела.
Несмотря на то, что грыжи Шморля протекают практически бессимптомно, некоторые из них могут вызывать боль в пояснице и тем самым значительно влияют на качество жизни человека. В литературе сообщается о ряде стратегий для облегчения боли, связанной с симптоматическими видами грыж Шморля о которых мы поговорим ниже.
Фузионная хирургия
Слияние позвонков по задней поверхности применялось по отношению к ГШ, расположенными по заднему краю поврежденного позвонка. Из 21 случая, по отношению к 11 было выполнено удаление задней части межпозвоночного диска, после чего при помощи внутренней винтовой и петлевой фиксации, задняя и центральная часть тел поясничных позвонков была скреплена. В трех случаях, послеоперационное соединение выполнялось по окончании удаления межпозвоночного поясничного диска, с последующей внутренней фиксацией при помощи винтов.
По отношению к оставшимся семи случаям, было применено переднее удаление диска с междисковым винтовым слиянием. По результатам операций, у 10 из 11 пациентов, в отношении которых была применена операция по заднему слиянию позвонков, наблюдалось полное их срастание, а после применения заднебоковой фиксации оперативным путем, наблюдалось сращение на уровне 91%. Среди семи пациентов, которые получили переднюю фиксацию, был один неудачный случай, следовательно, вероятность сращения составила 86%.
Среди 14 пациентов, которые получили заднюю, переднебоковую или внутреннюю винтовую фиксацию, болевой синдром исчез у всех кроме двух случаев, включая случай образования послеоперационного ложного сустава. Авторы доложили о полном исчезновении боли среди получивших переднее удаление диска и переднюю межпозвоночную фиксацию, кроме одного случая, когда фиксация не состоялась. Авторы так же сообщили о том, что в соответствии с визуальной аналоговой шкалой, показатели различались от 5,3 до 9,1, со средним значением 7,15. С другой стороны, послеоперационные показатели были от 0 до 5,0, со средним показателем 1,64. Отличие между предоперационными и послеоперационными показателями было значительное с ценой деления Выводы
В большинстве случаях, грыжа Шморля протекает бессимптомно и не будет никоем образом беспокоить человека. В случае симптоматическими грыжами, следует сразу же обращаться к врачу, выяснять причину болевых ощущений и проводить все необходимые действия для устранения болей в спине.
В случае возникновения данной грыжи, тренироваться в тренажерном зале можно, исключив из своего плана тренировок упражнения с осевой нагрузкой на позвоночник, например: классические приседания, приседания со штангой на груди, выпады со штангой на плечах, становая тяга и др. Безусловно, приступать к тренировкам можно только после одобрения лечащего врача, придерживаясь всех рекомендаций. К проработке мышц спины нужно подходить с особой ответственностью. Перед самой тренировкой, необходимо хорошо разминаться, выполнять растяжку (отлично подойдет стретчинг).
Читайте также:


