Грыжа диска лечение малоинвазивным методом
- Минимальное повреждение мышечного аппарата позвоночника.
- Небольшая кровопотеря.
- Крайне низкая вероятность вторичной инфекции.
- Меньшая доза анестетиков сводит к минимуму их побочные действия на организм.
- Нахождение в стационаре от нескольких часов, до нескольких дней после операции.
- Низкая интенсивность послеоперационных болевых ощущений.
- Послеоперационное восстановление, с возвращением к привычному укладу жизни и рабочим нагрузкам — менее полугода.
- Непрерывный мониторинг минимизирует риск повреждения структур спинного мозга и периферических нервов во время манипуляций.
Особенности и преимущества микродискэктомии при грыже межпозвонковых дисков
- Операция может проходитьпод контролем интраоперационного микроскопа или же с использованием эндоскопа, выводящего изображение операционного поля на экран монитора.
- Эта манипуляция особо эффективна при коррекции грыж поясничного отдела позвоночника.
- Устраняет давление грыжина корешок периферического нерва путём удаления мембраны (жёлтой связки), соединяющей дуги соседних позвонков, а так же небольшого фрагмента дуги позвонка.
- Этого достаточно для устранения сдавливания нерва, которому аккуратно придают обычное положение.
- Иногда на этом этапе возможно самостоятельное уменьшение размеров выпадения межпозвонковой грыжи до физиологических параметров контуров сустава.
- При остающемся выпадении диска производят удаление выпяченной части.
- Обычная физическая нагрузка возобновляется сразу после операции. Следует только в течении последующих шести недель уменьшить сгибательные движения в позвоночнике, поднятие значительных тяжестей и резкие повороты вокруг оси.
Лазерная реконструкция межпозвонковых дисков – особенности операции, восстановление после неё
- Под рентгенологическим контролем и местным обезболиванием производят проколы межпозвоночного пространства специальными иглами в зонах выпячивания грыжи.
- Через полые иглы проводят лазерные проводники.
- Производят облучение диска зелёным лучом лазера с нагреванием его в пределах до 55-60 °C.
- Действие светового луча и температур на строго ограниченном участке – вызывает стимуляцию регенераторных процессов в хряще. В результате этого, в течении 6 месяцев происходит уменьшение размеров выпячивания.
Выполнение лазерной реконструкции межпозвоночного диска возможно, как дополнение к эндоскопическим (малоинвазивным) операциям по удалению диска для профилактики рецидивов выпадения.
Деструкция фасеточных нервов – особенности операции
Суть операции – снятие выраженного болевого синдрома в поясничной части позвоночника, который значительно усиливается при разгибательных движениях.
Боль в этих ситуациях обусловлена избыточным раздражением болевых рецепторов 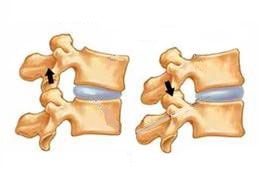
фасеточных (между боковыми отростками) межпозвонковых суставов.
Предварительно, проводится диагностически-лечебная процедура — параартикулярная блокада. Если боль при введении анестетика проходит, то производят деструкцию фасеточных нервов.
- В зону локализации рецепторов вводят электрод.
- Производят подачу высокочастотного тока в ткань.
- В это время происходит мониторирование вторым электродом изменения температуры в зоне воздействия для исключения превышения заданных показателей.
- Процедуру повторяют на суставе с другой стороны, обрабатывая, таким образом, 3-4 позвоночных сочленения.
- Операция длится около получаса, под местным обезболиванием.
- Госпитализации не требуется.
Таким образом, снимая фасеточный синдром при малых размерах межпозвонковой грыжи, можно продолжить консервативное лечение, не прибегая к манипуляциям непосредственно на самом межпозвонковом диске. Процедуру можно повторять.
Малоинвазивная операция вертебропластики
Вертебропластика – изменение формы и плотности тела позвонка с помощью специального костного цемента.
При лечении межпозвонковых грыж, наиболее эффективна при грыжах Шморля, когда студёнистое ядро диска диффузно пропитывает тело позвонка по различным 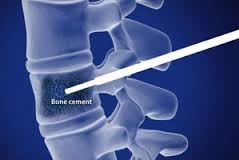
причинам.
- После местного обезболивания специальная полая игла вводится в тело позвонка под рентгенологическим контролем.
- Через неё начинается нагнетание специальной смеси из биологического цемента, рентгенконтрастного вещества и антибиотика.
- Через 10 минут после введения смесь затвердевает.
- Через 2-3 часа после окончания операции больной начинает активные самостоятельные движения.
Операция ламинэктомии
Ламинэктомия – операция, направленная на увеличение просвета спинномозгового канала с помощью удаления дужки позвонка при выраженных болевых приступах и нарушении функции тазовых органов.
Среди других показаний (опухоли спинного мозга, переломы и т.д.), межпозвоночная грыжа также является распространенным показанием для операции.
- Под местным обезболиванием производят минимальный разрез в проекции ущемлённого корешка выходящего из канала нерва.
- Мягкие ткани аккуратно отводятся в стороны без рассечения.
- Удаляется часть дужки позвонка.
- Производят контроль содержимого позвоночного канала.
- Удаляются опухоли, межпозвонковые грыжи, иссекаются рубцовые ткани и костные разрастания.
- Аккуратно послойно ушивают операционную рану.
В некоторых ситуациях (проведение операции нижней трети поясничного отдела позвоночника), в конце манипуляций дополнительно производят стабилизацию позвоночного столба путем укрепления между оперированными позвонками металлической или костной пластины.
Гидронуклеопластика – малоинвазивный способ воздействия изотонической жидкостью на межпозвонковый диск с целью уменьшения его протрузии и сокращения компрессии нервных корешков. Процедура относится к одной из разновидностей нуклеопластики, когда пульпозное ядро частично разрушают путем контролируемой подачи в него определенных по составу активных веществ (например, холодной плазмы, лазера и пр.).
Гидропластика является последним изобретением пункционного лечения дегенерированных дисков позвоночника, где основным компонентом воздействия на патологически измененный хрящ является физраствор в сочетании с антибиотиком. На практике методика применяется с 2007 года, она доказала высокую лечебную значимость и свои преимущества над небезызвестными тепловыми способами пластики ядра. Подробно обо всех тонкостях гидронуклеопластики мы расскажем дальше.
Особенности метода
Суть метода заключается в использовании физиологического раствора, который под контролем флюороскопа вводится в диск через канюлированный зонд под мощным давлением. Благодаря высокоскоростному потоку жидкости часть студенистого вещества рассекается на фрагменты и через аспирационный канал рабочего инструмента эвакуируется наружу. В итоге диск сокращается в размерах, снижается внутридисковое давление, компрессионный фактор ликвидируется, боль устраняется.
Вводимый в диск прибор называется гидрорезектором. Инструмент состоит из двух разных по сечению каналов: узкого – для впуска жидкости в режиме пульсации; широкого – для эвакуации резецированного материала. Диаметр с учетом двух каналов гидрорезектора довольно маленький, около 3,7 мм. Это позволяет нетравматично (через небольшой прокол) осуществить его введение в позвоночник и продуктивно уменьшить дисковое выпячивание.
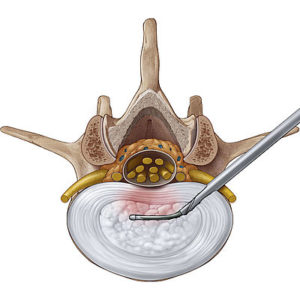
Схематичное изображение процедуры.
Процедура может использоваться на поясничных и пояснично-крестцовых дисках. Она часто выполняется амбулаторно под местной анестезией. В качестве наркоза широко применяется атаралгезия в сочетании с местным обезболиванием. Переносится миниинвазивный сеанс преимущественно без осложнений. На весь интраоперационный процесс вместе с обезболиванием, введением контрастирующих веществ для четкой визуализации операционного поля и с гидрорезекцией затрачивается около 20 минут. Конкретно на манипуляции удаления пульпозной субстанции уходит примерно 3 минуты. Согласно статистике, эффективность метода составляет 88%-90%.
Эффект (снижение боли) обычно ощущается сразу по окончании процедуры, но максимальное лечебное действие достигается ближе к 4 недели после вмешательства. Через 30 минут пациент сможет встать и самостоятельно ходить. Сидеть не противопоказано. Домой отпускают уже вечером в день операции или на следующие сутки.
Преимущества гидродискэктомии
Как отмечают специалисты, в отличие от других нуклеопластических тактик после использования гидродискэктомии рецидивы возникают намного реже. Врачи говорят, что видоизмененный диск прочищается изнутри более продуктивно, что и позволяет сократить риск повторного обострения болезни. К достоверным преимуществам, проверенным клинически, относятся:
- отсутствие дискомфорта и болезненных ощущений во время операции;
- быстрое и значительное уменьшение не только дискогенной боли, но и по корешковому типу, причем уже в раннюю послеоперационную фазу;
- возможность прицельного удаления патологических тканей, даже из микротрещин кольца без дополнительной его травматизации;
- минимизация рисков осложнений ятрогенного характера, так как процедура делается через пункционный разрез и не основывается на сверхагрессивных химических или термических технологиях;
- возможность в последующем использования аналогичного лечения, если все же рецидив произошел, поскольку не провоцируется образование рубцов;
- компактность и безопасность рабочего инструмента, благодаря чему исключается случайная хирургическая травма периферических частей диска;
- небольшая длительность хирургического сеанса и короткий срок пребывания в медучреждении;
- кратковременное по срокам восстановление пациента, при этом не нужно назначать иммобилизацию и жестко ограничивать привычный режим физической активности.
Недостатки гидропластики межпозвоночного диска
К главному недостатку метода относится невозможность его применения при грыжах крупного размера (более 6 мм), в том числе при секвестрированной форме патологии. И еще важная информация: полных гарантий на то, что болезнь не начнет потом рецидивировать, увы, нет. Акцентируем, что есть сведения о малой эффективности и даже об отсутствии какого-либо эффекта после такой операции.
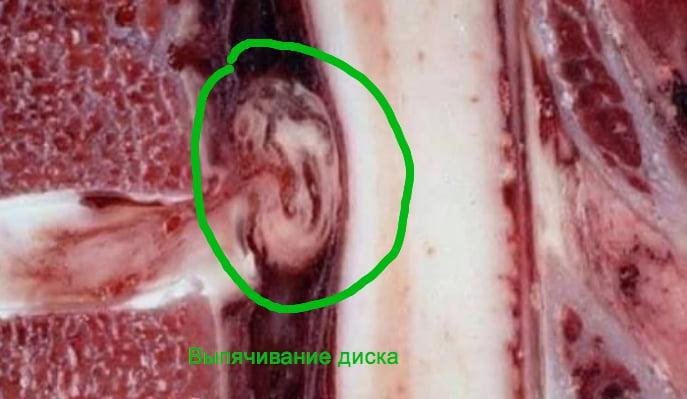
При таких размерах выпячивания процедура неэффективна.
Из 100% прооперированных пациентов 10%-12% не отмечают облегчения болевого синдрома на должном уровне. Сюда же входят люди с жалобами на недолгую ремиссию (1-12 месяцев). И многие, попадающие в этот процент неудач, попросту идут на операцию не по назначению. Нередко врачи в целях финансовой выгоды или недостаточной компетенции рекомендуют подобную терапию, когда диагноз явно указывает на целесообразность применения полноценного оперативного вмешательства (микродискэктомии).
Гидронуклеопластика является очень перспективным видом терапии межпозвонковых дисков, но только при тщательном отборе подходящего контингента пациентов. Несоответствие диагноза с возможностями пункционной операции не ознаменуется успехом предпринятого лечения.
Показания и противопоказания
Подходит щадящая операция далеко не всем. Поэтому каждому не лишним будет ознакомиться с ее показаниями и противопоказаниями.
Гидропластика межпозвонковых дисков показана при:
- незначительных размерах грыж до 6 мм в стадии протрузии (за исключением могут разрешить процедуру при слабовыраженной экструзии);
- хронической корешковой или дискогенной боли, спровоцированной подтвержденной протрузией диска небольших размеров;
- безрезультативном консервативном лечении незапущенной патологии в течение 4-6 недель.
Противопоказаниями к проведению гидродискэктомии являются:
- пожилой возраст (относительное противопоказание);
- прогрессирующая экструзия, секвестрация грыжевого выпячивания;
- выбухание диска больше 6 мм;
- очевидное нарушение целостности фиброзного кольца;
- сокращение высоты диска более чем на 50% от исходного уровня;
- ущемление нервов костными шипами (остеофитами);
- сдавливание корешков спаечно-рубцовыми образованиями, сформированными после любого предыдущего хирургического вмешательства;
- неврологический дефицит (слабость мышц, парезы и параличи конечностей);
- костный стеноз позвоночного канала;
- спондилолистез позвонков;
- нарушение свертываемости крови;
- локальные и общие острые инфекционные процессы.
Как проходит операция
Техника гидронуклеопластики начинается с введения направляющей иглы в больной межпозвонковый диск через заднебоковой доступ. Для отслеживания внедрения и положения иглы, выполнения дальнейших манипуляций применяется флюороскопическая интраоперационная установка.
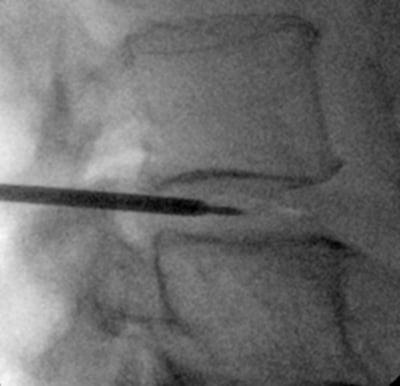
Процедура под контролем рентгена.
- Через 3-миллиметровый прокол по контрольной игле внутрь хрящевой пластины вращательными движениями вводится тупой расширитель. Игла извлекается.
- По расширителю устанавливается рабочая трубка (канюля) для основного инструмента. В нее помещается двухканальный гидрорезектор.
- Кончиком зонда резектора, через который выходит тонкая высокоскоростная струя физраствора с добавлением антисептика, осуществляются вращательные, поступательные и веерообразные движения внутри диска.
- Происходит постепенное дробление тканей грыжи, небольшой доли пульпозного ядра с последующей аспирацией (втягиванием в добавочный канал) резецированного материала и выведением его наружу.
- Инструмент аккуратно извлекается из позвоночника. На маленький кожный прокол накладывается полоска лейкопластыря. В наложении швов надобности нет, маленькая ранка самостоятельно затягивается за пару дней.
Видео процедуры
Малоинвазивные операции на позвоночнике: невозможное стало реальным и доступным
Вы мучаетесь от боли в спине? Еще вчера вы прыгали с парашютом, катались с горки, поднимали тяжести, играли с детьми? Сегодня — ужасная боль в покое, боль при ходьбе, невозможность повернуться на бок, не можете управлять собственными руками и ногами? Причина — травма позвоночного диска с защемлением нервных корешков? Мечтаете, чтобы все вернулось назад? Еще вчера это было тяжелое заболевание, а сегодня есть шанс исправить все за 1 получасовую операцию и вернуть здоровье! Рассказывают профессор Ральф Вагнер (Германия) и к.м.н. И.Ю.Малахов (Россия).
Если вы ставите диагноз грыжа межпозвоночного диска в любом отделе позвоночника, от шейного до поясничного, а тем более множественные грыжи, направьте ваше заключение и ссылку на видеоархив МРТ или КТ, и мы с удовольствием прокомментируем эти материалы, чтобы определить возможность проведения органосохраняющей, малоинвазивной эндоскопической операции на позвоночнике, и возвращения пациента или пациентки к активной работе.
На все ваши вопросы лично отвечу я, Малахов Игорь Юрьевич, врач — нейрохирург cc@medica24.ru
Если же ситуация будет крайне сложной, например, в случае множественных грыж в шейном отделе со сдавлением спинного мозга, то мы привлечем к консилиуму основного идеолога и эксперта — профессора Ральфа Вагнера (Германия), а также врачей-реабилитологов, участвующих в комплексном лечении наших пациентов.
Вы о методике бескровного малоинвазивного радикального лечения грыж межпозвоночных дисков без применения металлических имплантов ничего не слышали?
Радикальное и безопасное устранение болей в шее, спине и пояснице!
- более 100 000 пациентов успешно навсегда избавились от болей по методикам Joimax в 500 медицинских центрах в 30 различных странах;
- свыше 2000 хирургов из различных стран обучено группой преподавателей Joimax в 3-х основных обучающих центрах в мире;
- в России технология Joimax пока представлена только в 3-х клиниках, в том числе в Meдицина 24/7.

Вторая в России эндоскопическая операция по лечению центрального стеноза позвоночного канала на уровне L4-L5 и L3-L4 через единый доступ выполнена в клинике Медицина 24/7 доктором Малаховым.
Кто является нашими пациентами на операцию по удалению грыжи позвоночника?
Мы приглашаем на лечение пациентов, которые страдают межпозвоночными грыжами и спинальным стенозом.
Часть пациентов, около 10%, заболели внезапно, в течение последних четырех-шести недель, после незначительной физической нагрузки, травмы, реже на фоне профессиональных травм. Эти пациенты жалуются на выраженную боль, неснимаемую стандартными обезболивающими средствами. Почти все из них сразу после операции испытывают полное избавление от болей, и после выписки практически не нуждаются в реабилитации. И практически через 3-5 дней могут вернуться к работе и повседневным делам.
При каких болезнях применяют эндоскопические вмешательства на позвоночнике по технологии Tessys?
Миниинвазивные операции TESSYS показаны при следующих патологиях:
- Межпозвоночные грыжи поясничного отдела (в настоящее время существует оборудование, которое позволяет выполнять вмешательства и на шее). По статистике, в 75% случаев показаний к хирургическому вмешательству нет. Вопрос об операции встает, если боли не проходят в течение 6 недель при применении консервативной терапии, если возникли выраженные нарушения движений, чувствительности, недержание мочи и стула.
- Спинальный стеноз — состояние, при котором в результате дегенеративных изменений на позвонках образуются костные разрастания — остеофиты — и происходит сужение спинномозгового канала. У взрослого человека на уровне первого поясничного позвонка спинной мозг заканчивается — ниже спускаются только нервные корешки. При их сдавлении возникают боли и другие симптомы.

Преимущества технологий Tessys, iLESSYS и CESSYS
- Много лет мучивший болевой синдром в шейном, спинном или поясничном отделе позвоночника, уходит бесследно в течение 1-3 часов после операции.
- Корешковые синдромы (нарушенные функции крупных нервов), например, при ишиасе и люмбаго восстанавливаются через 2-3 дня.
- При операции не удаляются костные элементы и не повреждается связочный аппарат позвоночника, уменьшается сдавление нервного корешка.
- Длительность операции от 45 мин до 2 часов.
- Разрез не превышает 5 мм (фактически прокол). Кровопотеря не превышает 10-15 мл.
- Вставать можно уже через час после операции, а самостоятельно ходить на следующий день даже при операции на поясничном отделе.
- Как правило, операция выполняется в условиях дневного стационара или 1-2 дневной госпитализации.
- Операция проходит под видеоконтролем и под рентген-контролем. Во время операции используются готовые одноразовые наборы от компании-производителя, что делает ее абсолютно безопасной для пациента.
- К полноценным физическим нагрузкам пациент возвращается через 2-3 недели после выписки.
Методика Tessys (Transforaminal Endoscopic Surgical System)
Методика Tessys — это инструментальная система для проведения эндоскопических операций на поясничном отделе позвоночника с использованием трансфораминального доступа Основные показания для операций по методике Tessys:
- секвестрированные грыжи в поясничном отделе позвоночника;
- латеральные и фораминальные стенозы;
- гипертрофированная желтая связка;
- остеофиты;
- рецидив после открытой операции (обходим послеоперационные рубцы)
- вентральные кисты фасеточных суставов.
Основные характеристики методики Tessys:
- используется доступ через естественное межпозвоночное отверстие, что безопасно для спинномозгового канала;
- прямое удаление ткани грыжи или костных структур без отодвигания нервов и корешков;
- набор инструментов, разработанный специально для эндоскопической хирургии позвоночника;
- инструменты, эндоскопы, эндоскопическое оборудование, аксессуары и расходные материалы — от единого производителя.

Методика iLESSYS (Interlaminar Endoscopic Surgical System)
Методика iLESSYS — это инструментальная система для проведения эндоскопических операций на поясничном отделе позвоночника с использованием интраламинарного доступа.
Основные показания для операций по методике iLESSYS:
- секвестрированные грыжи в поясничном отделе позвоночника, мигрировавшие дорзально;
- дорзальные кисты фасеточных суставов;
- центральные стенозы и стенозы латерального кармана;
- цервикальные фораминальные грыжи, а также дорзальные стенозы с радикулопатиями
Основные характеристики методики iLESSYS:
- используется для нижних уровней поясничного отдела (большие интраламинарные окна);
- удаление тканей грасперами и керрисонами непосредственно через эндоскоп;
- специальные алмазные боры для эндоскопической декомпрессии;
- используется для декомпрессии при центральных стенозах;
- унилатеральный и контралатеральный доступ с полностью эндоскопическим контролем.
Что такое эндоскопическая операция межпозвонковой грыжи
На современном этапе существует множество вмешательств с использованием эндоскопа, не исключение и удаление грыжи позвоночника именно этим методом (эндоскопическим). Наиболее удачной системой для операций по поводу грыжи диска или стеноза межпозвонкового отверстия или форамины, позвоночного канала является система Tessys от немецкой фирмы Joimax.
Операция выполняется по системе FULL-endoscope, через порт систему очень малого диаметра, не требуется разреза, а только прокол, без разрушения опорных структур позвоночника.
Опасность заболевания
Если проводить сравнение позвоночника здорового человека и с грыжей, то на снимках картина будет следующей: в первом случае хрящевые диски ровные, их края не выходят за пределы тел позвонков, а во втором заметны выпячивания в ту или иную сторону.
Симптомы грыжи позвоночника и ее вероятные последствия в основном зависят от локализации образования.
Самые опасные – задние грыжи, направленные в сторону спинномозгового канала.
Латеральные (боковые) нередко сдавливают нервные корешки, нарушая проводимость импульсов от спинного мозга в головной и провоцируя сильные боли. Возможные последствия ущемления корешков и спинного мозга в зависимости от местонахождения грыжи описаны в таблице 1.
| Отдел позвоночника | Симптомы | Последствия |
| Крестцовый | Синдром конского хвоста (каудальный): боли в пояснице, бедрах, промежности, слабость в ногах, задержка либо недержание мочи и кала. Симптомы могут проявиться в острой форме либо развиваться постепенно | Паралич ног, кишечника, мочевого пузыря, вероятен заброс мочи в почки. Необходимо хирургическое удаление |
| Поясничный | Люмбаго: внезапная острая боль при нагрузке, сопровождающаяся мышечным спазмом. Ишиас: боль и жжение в районе поясницы и задней поверхности ноги со стороны поражения корешка | Сдавление грыжей спинного мозга приводит к частичному или полному параличу |
| Грудной | Боль между лопаток, в грудине, шее, руках. При грыже в нижнегрудном отделе вероятно нарушение функционирования желчного пузыря, поджелудочной железы | Возможно развитие сахарного диабета, острого инфаркта миокарда, желчекаменной болезни, образование камней в почках и прочие тяжелые соматические патологии |
| Шейный | Боль в плечах, руках, голове, головокружение, онемение кистей, слабость | Инсульт головного мозга, параличи |
Без адекватной терапии симптомы могут развиваться постепенно от обострения к ремиссии до того момента, когда лечить грыжу консервативными методами будет бессмысленно и потребуется удаление.
Последовательность операции по удалению грыжи эндоскопическим методом
Эндоскопическая операция по удалению грыжи проводится по следующему алгоритму:
- Сначала с помощью рентгеновского аппарата вычисляется точка доступа к нужному межпозвонковому отверстию, откуда выходит сдавленный корешковый нерв;
- Затем по проводникам, без разрезов и рассечения мышц, в форамину вставляется порт для эндоскопа;
- Через этот порт эндоскопом мы видим непосредственно грыжу диска, все нервные структуры, связки, сустав, а через канал эндоскопа различными миниатюрными инструментами удаляется грыжа диска;
- После остановки небольшого кровотечения эндоскоп извлекается, а на ранку накладывается 1 шов.
Эндоскопическое удаление грыжи проводится под наркозом.
Приготовление к хирургической процедуре
Эндоскопическое удаление межпозвоночной грыжи — довольно сложный вид операций, который требует максимальное количество показателей о состоянии здоровья человека и анатомические особенности расположения патологии. Для получения этой информации больному нужно пройти ряд диагностических мероприятий. К ним относят:
- МРТ. Дает возможность оценить состояние мягких тканей, нервных корешков, дискового тела и других анатомических структур.
- Общий анализ крови. Определяет количество СОЭ.
- ЭКГ. Определяет состояние сердца, показатель нужен для анестезиолога.
Преимущества и недостатки эндоскопического метода
С учетом правильного подбора пациентов на данную операцию, в умелых руках вмешательство практически полностью лишено недостатков по сравнению с традиционными микрохирургическими методами.
- Эндоскопически не происходит разрушения фасет-сустава;
- Не пересекаются и не разрушаются мышцы, раневой канал мизерен, что не вызывает локальной послеоперационной боли и, соответственно, не требует назначения наркотических анальгетиков;
- Учитывая минимальную травму значительно снижается риск раневых инфекционных осложнений, не требуется длительный прием антибиотиков;
- Позволяет подниматься на ноги в день операции;
- Ранняя выписка из стационара, скорый возврат к труду.
Показания
У пациентов часто возникает вопрос — стоит ли делать операцию? Операцию нужно делать, если есть следующие показания:
- при неэффективности консервативных методов лечения;
- выраженном болевом синдроме, который снимается только наркотическими анальгетиками;
- при секвестрированной заднелатеральной или фораминальной грыже;
- произвольное испражнение или мочеиспускание;
- половая дисфункция;
- нарушение основной функции опорно-двигательного аппарата.
Эндоскопические операции на позвоночнике по технологии Tessys Joimax
Представляю пример эндоскопического трансфораминального удаления грыжи диска L4-L5 справа.
МРТ пациента до эндоскопического вмешательства:
Разметка на коже под рентгеном:
Траектория введения иглы:
Прокол кожи иглой Джамшиди:
По спице поочередно в область форамины вставляются расширители (трубочки):
Расширение отверстия корончатой фрезой:
По расширителям установлен эндоскопический порт:
Следующий этап собственно эндоскопического удаления грыжи и для него нам нужна эндоскопическая стойка:
Эндоскоп и набор инструментов для эндоскопического удаления грыжи:
Грыжа удаляется кусачками через эндоскоп:
Видео этапа извлечения секвестра
После удаления секвестра останавливает кровотечением коагуляцией:
В канале виден пульсирующий, освобожденный от сдавления корешок:
Видео баллотирования корешка — признака полной декомпрессии
Удаленные хрящевые массы путем эндоскопического вмешательства на салфетке:
Операция по эндоскопическому удалению грыжи закончена.
Как проводится?
Перед началом хирургического вмешательства в вену вводят катетер и начинают внутреннее вливания, чтобы избежать осложнений от анестезии. Затем специалист делает спинальное обезболивание участка, где будет проводиться операция. Эндоскопия позвоночной грыжи осуществляется специальным аппаратом эндоскопом. Такая методика дает возможность хирурги видеть изображение патологии в многократном увеличении и точно проводить хирургические манипуляции. Процесс операции проходит таким образом:
- Врач делает прокол мягких тканей в определенной проекции.
- Затем в отверстия вводится элемент эндоскопа, подводящийся к месту локализации патологии через фораминальное отверстие позвоночника. Контроль процесса осуществляется с помощью рентгена.
- В полость рабочей трубки вводится хирургический инструмент, которым устраняется патология.
- После окончания процедуры рану промывают и зашивают.
Реабилитация после малоинвазивной хирургии (эндоскопического удаления грыжи)
Преимуществом данного вида вмешательства является минимальная травма и реабилитация соответственно значительно сокращается. Пациент активирован в день операции, выписывается на следующий.
Вид раны после эндоскопической операции:
Автор статьи: врач-нейрохирург Воробьев Антон Викторович Рамка вокруг текста
Почему стоит выбрать именно нас:
- мы предложим самый оптимальный способ лечения;
- у нас есть большой опыт лечения основных нейрохирургических заболеваний;
- у нас вежливый и внимательный персонал;
- получите квалифицированную консультацию по вашей проблеме.
Осложнения
Иногда возникают неприятные последствия после провидения эндоскопической операции. К ним относят такие патологии:
- рецидив болезни в том же месте,
- образование гематомы на месте проведения операции,
- инфицирование организма пациента,
- травмирование нервных корешков или мозговой оболочки во время операции,
- патологическое сужение позвоночного канала.
После хирургического вмешательства пациент может испытывать болевые ощущения в оперированной области. Иногда эти боли указывают на такие патологические процессы:
- поражение межпозвонкового диска с внутренней стороны,
- формирование кисты синовиального происхождения,
- смещение позвонков,
- воспалительный процесс в оболочке спинного мозга,
- артроз.
Вопросы, которые часто задают пациенты о TESSYS
Такая вероятность есть при классических операциях. TESSYS — безопасная в этом отношении методика. Операция проводится эндоскопически, хирург не разрезает мышцы и связки, не повреждает позвоночник, не приходится отодвигать в стороны нервные корешки. Напротив, врач увидит нерв лишь после того, как полностью удалит грыжу.
Хирург устранит причину, которая приводила к сдавлению нервных корешков и вызывала симптомы, с которыми вы обратились к нейрохирургу. Вас больше не будут беспокоить боли.
Операция помогает устранить сдавление нервов, но не устраняет само заболевание позвоночника. Поэтому рецидивы, увы, возможны. Но при использовании метода TESSYS риск минимален — примерно 5%.
Наши специалисты:
Бакланов Андрей Николаевич Руководитель Центра патологии позвоночника Клинического госпиталя на Яузе Травматолог-ортопед, нейрохирург Доктор медицинских наук
Орлов Илья Иванович Травматолог-ортопед Клинического госпиталя на Яузе Врач второй квалификационной категории
записаться на консультацию
Результаты операций на позвоночнике, выполненных нашими спинальными хирургами, получили высокую оценку коллег из США, Германии, специализированных ортопедических центров России, а также многочисленных благодарных пациентов, спасённых от боли, вернувших себе подвижность и достойное качество жизни.
Читайте также:






