Гребней подвздошных костей болезнь муше-сорреля-стефани
Другие варианты патологии головки бедренной кости
Преходящий остеопороз — заболевание неизвестной этиологии (скорее всего, ишемической), он может быть причиной боли в бедре у мужчин и у женщин в третьем триместре беременности. На рентгенограммах выявляется остеопороз головки и шейки бедра в виде диффузного повышения сигнала, на МРТ обнаруживается отек костного мозга, а при некрозе — четко отграниченное подхрящевое изменение сигнала. Заболевание самокупируется через 3-6 месяцев без развития деформации и дегенеративных изменений.
Расслаивающий остеохондроз, болезнь Кенига — эпифизарный ишемический некроз с омертвением в области эпифиза сегмента субхондральной губчатой кости. Заболевание может возникнуть в любом возрасте, чаще всего от 15 до 25 лет. В тазобедренном суставе оно встречается сравнительно редко, располагаясь в верхнем полюсе головки бедра.
Болезнь Ван-Некка — асептический некроз лонно-седалищного сочленения. Рентгенологическая картина: шаровидное утолщение в области лонно-седалищного сочленения, некроз, секвестрация.
Пирсона болезнь — асептический подхрящевой некроз нижней ветви лонной кости.
Симфизит — воспалительные изменения в лонном сочленении. На рентгенограммах определяются очаги деструкции, секвестры, склеротические изменения.
Муше—Сорель—Стефани синдром — асептический некроз апофиза гребешка подвздошной кости. Рентгенографически определяются остеонекроз, фрагментация, разволокнение структуры, деформация апофиза.
Сакроилеит склерозирующий — на рентгенограмме имеется склероз подвздошных костей на уровне крестцово-подвздошных сочленений. В отличие от болезни Бехтерева деструкции нет, высота рентгеновской суставной щели не меняется. Рентгенологические признаки исчезают через несколько лет.
Параартикулярные заболевания тазобедренного сустава
Мышцы, сухожилия, серозные сумки в окружении тазобедренного сустава часто подвергаются травме — ушибам, небольшим, но частым повреждениям при езде на велосипеде, на лошади, во время танцев, у рабочих некоторых профессий.
Мягкие околосуставные ткани нередко воспаляются при ревматических заболеваниях и дегенеративных процессах. В результате воздействия этих факторов возникают острые и хронические периартриты, тендобурситы, бурситы, миозиты. При остром течении заболевания развивается отек мягких тканей, воспаление сухожилий и мест их прикрепления к костям таза, выпот в синовиальные сумки, воспаление мышц.
В клинике чаще всего встречается воспаление синовиальных сумок, их в области тазобедренного сустава и ягодицы более десяти, но наиболее часто поражаются три:
1) глубокая сумка большого вертела, она лежит между передним краем большой ягодичной мышцы и задненаружным краем большого вертела;
2) подвздошная сумка, она локализуется между сухожилием подвздошпо-поясничной мышцы и горизонтальной ветвью лонной кости, впереди капсулы тазобедренного сустава;
3) седалищная сумка, она расположена позади большой ягодичной мышцы.
Для диагностики воспалительных поражений периартикулярных тканей тазобедренного сустава и мягких тканей таза применяется рентгенография, особенно при динамическом наблюдении, но наиболее информативными будут УЗИ, МРТ.
На рентгенограммах могут определяться зоны кальцинации тканей вблизи вертлужной впадины как следствие перенесенного воспаления, иногда выявляется острый калъциноз ягодичной мышцы в средней или малой ягодичной мышце, возникающий после каких-то повреждений, например, после внутримышечных инъекций. Редкой патологией является синдром Пфейфера—Вебера—Крисчена — воспатегше жировой ткани с обызвествлением. На рентгенограмме он представляется в виде обызвествленного образования округлой формы с четкими контурами, локализуется он в тканях таза и бедер.
Деформирующий остеоартроз тазобедренного сустава. Эта патология полиэтиологичная, причиной могут быть пороки развития, травма, перегрузка сустава, ожирение, разная длина конечностей, остеопороз, алкоголизм. В 40% случаев имеет место первичный идиопатический остеоартроз.
Рентгенологические проявления деформирующего артроза зависят от стадии течения процесса. По Kellgren'y выделяется 4 стадии.
Артроз I-II стадии. Обызвествление верхненаружного края суставной впадины (1), по краям ямки для внутренней связки головки (2), у большого (3) и малого (4) вертелов.
Артроз III стадии. Остеофит («козырек) в области крыши вертлужной впадины в латеральном отделе (2) в области питательного отверстия (1), снижение высоты рентгеновской суставной щели, остеофит у нижнемедиального отдела головки (3), подвывих шейки бедренной кости кверху выше линии Шентона (4), умеренный субхондральный склероз суставной впадины.
Артроз IV стадии. Снижение высоты суставной щели, остеофиты у медиального и латерального краев суставной впадины (1, 2), субхондральный склероз крыши суставной впадины (3) и головки (4), кистовидные просветления (5), уплотнение головки.
И.А. Реуцкий, В.Ф. Маринин, А.В. Глотов
Учитывая высокие репаративные возможности кости в период роста, основной метод лечения остеохондропатий – консервативный. При этом первостепенное значение имеет разгрузка пораженной конечности и проведение физиотерапевтических процедур.
Хирургическое лечение применяется не очень часто, в основном при развитии выраженной деформации в области поражения или наличии внутрисуставных тел, блокирующих движения в суставе (болезнь Пертеса, Кенига, Келлера II).
Классификация остеохондропатий
В зависимости от локализации патологического процесса выделяют 4 группы остеохондропатий:
I. Остеохондропатии эпифизарных концов трубчатых костей:
1) головки бедренной кости у детей (болезнь Легга-Кальве-Пертеса-Вальденстрома); у взрослых – асептический некроз (болезнь Чендлера).
2) головки II, реже III, плюсневой кости (болезнь Фрейберга-Келера II);
3) грудинного конца ключицы (болезнь Фридриха);
4) акромиального конца ключицы (болезнь Кливза-Шейермана);
5) головки плечевой кости (болезнь Хасса);
6) головки лучевой кости (болезнь Нильсона);
7) локтевого отростка (болезнь О’Коннора);
8) дистального эпифиза локтевой кости (болезнь Бури-Бернса);
9) шиловидного отростка локтевой кости (болезнь Мюллера);
10) головок пястных костей (болезнь Дитерикса);
11) проксимальных эпифизов фаланг пальцев кисти (болезнь Тиманна-Флейшнера ).
II. Остеохондропатии губчатых и сесамовидных костей:
1) тела позвонка (болезнь Кальве, или плоский позвонок);
2) надколенника (болезнь Синдинга-Ларсена-Йохансона);
3) нижнего полюса надколенника (болезнь Зимельрота)
3) ладьевидной кости стопы (болезнь Келера I, болезнь Келера-Гениша, болезнь Вейса-Мюллера);
4) самовидной кости I плюснефалангового сустава (болезнь Ренандера-Мюллера);
5) полулунной кости (болезнь Кинбека);
6) ладьевидной кости кисти (болезнь Прейзера);
7) большой многоугольной кости (болезнь Хармса-Дето);
8) крючковидной кости (болезнь Фогеля);
9) гороховидной кости (болезнь Шмира)
10) медиальной клиновидной кости (болезнь Кюнчера).
III. Остеохондропатии апофизов (апофизиты):
1) апофизов тел позвонков (болезнь Шойерманна-Мау, или юношеский кифоз, болезнь Шморля);
2) гребней подвздошных костей (болезнь Муше-Сорреля-Стефани);
3) лонно-седалищного сочленения (болезнь Мекк - Ван Нека - Одельберга);
4) лонного сочленения (болезнь Бурманна);
5) бугристости большеберцовой кости (болезнь Осгуда-Шлаттера, болезнь Лауба, болезнь Ланелонга-Осгуда-Шлаттера);
6) бугра пяточной кости (болезнь Хаглунда-Шинца-Севера);
7) бугристости V плюсневой кости (болезнь Изелина).
IV. Частичные клиновидные остеохондропатии суставных поверхностей (osteochondritis dissecans, рассекающий остеохондроз):
1) головки и дистального эпифиза бедренной кости (болезнь Кёнига-Монро);
2) головки плеча;
3) дистального эпифиза плечевой кости (болезнь Паннера);
4) тела таранной кости (болезнь Диаза).
Характеристика наиболее распространенных остеохондропатий Остеохондропатия головки бедренной кости (болезнь Легга-Кальве-Пертеса)
(Osteochondropathia caput femoris)
Остеохондропатия головки бедренной кости впервые была описана в 1909-1910 гг. независимо друг от друга Вальденстромом в Швеции, Леггом в США, Кальве во Франции и Пертесом в Германии.
Патология относится к числу распространенных: среди ортопедических больных встречается в 0,17-1,9% случаев. Среди заболеваний тазобедренного сустава в детском возрасте остеохондропатия головки бедра составляет до 25,3%.
Болеют дети преимущественно в возрасте от 4 до 12 лет, но известны случаи заболевания в более раннем и более позднем возрасте. Мальчики страдают чаще девочек (в 4-5 раз). Левый тазобедренный сустав поражается несколько чаще, чем правый. Двусторонняя локализация процесса наблюдается в 7-10% случаев. Для остеохондропатии головки бедра характерно длительное течение (в среднем, 2-4 года, а иногда до 5-6 лет).
Заболевание протекает по типу первичного асептического некроза и возникает вследствие сосудистых расстройств в субхондрально расположенном губчатом веществе головки бедренной кости. В качестве этиологического фактора рассматривается нарушение нормального процесса окостенения эпифиза головки бедренной кости в возрасте 3-8 лет (Пертес-возраст), связанное с субкритическим его кровоснабжением вследствие врожденного недоразвития локальной сосудистой сети. Зачастую это наследственный фактор в развитии заболевания.
На сегодняшний день с помощью современных методов исследования (радиоизотопного, капилляроскопического, термометрического и др.) установлено, что нарушения артериального и венозного кровообращения имеются на всей нижней конечности, а не только в области тазобедренного сустава. Кроме того, согласно современному представлению о патогенезе болезни Пертеса, имеет место поражение не только головки бедра, но и всех элементов тазобедренного сустава – вертлужной впадины с суставным хрящом, эпифизарного хряща, шейки бедра вместе со всем метафизом проксимального отдела бедренной кости, капсулы сустава. Поэтому, по мнению многих авторов, есть все основания называть болезнь Пертеса остеохондропатией тазобедренного сустава.
Рентгенологическое обследование помогает в постановке диагноза. Для сравнительного анализа производят рентгеновские снимки обоих тазобедренных суставов, а также рентгенограмму в положении Лауэнштейна. Наиболее полную информацию о локализации и распространенности патологических изменений в головке бедра дает компьютерная и ядерно-магнитно-резонансная томография тазобедренных суставов. В ранней диагностике заболевания высокоэффективно радиоизотопное исследование (сцинтиграфия).
Изменения на рентгенограммах зависят от стадии процесса.
В I стадии (асептического некроза губчатой кости эпифиза и костного мозга) изменения отсутствуют либо незначительные: в виде остеопороза костей, образующих тазобедренный сустав, извилистости и неравномерности хрящевой эпифизарной пластинки, неоднородности и пятнистости шейки бедра, некоторого расширения щели сустава (рис. 2 а).
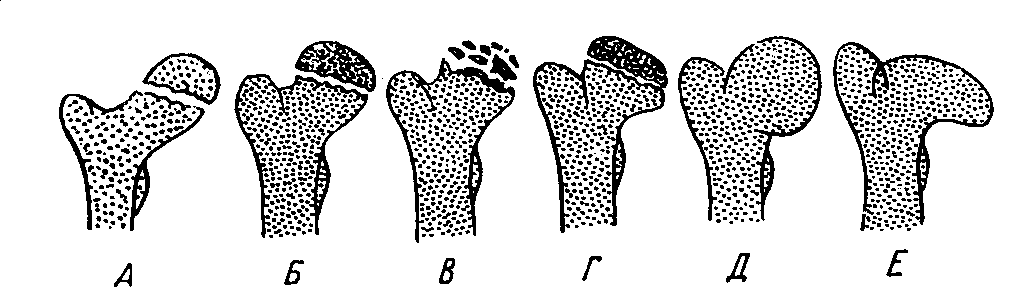
Рис. 2. Болезнь Пертеса
Во II стадии (импрессионного перелома) головка бедренной кости утрачивает характерную трабекулярную структуру, шейка бедра становится более остеопоротичной. Суставная щель отчетливо расширяется по сравнению со здоровым тазобедренным суставом. Эпифиз головки уплотняется, склерозируется и деформируется (вследствие сохраняющейся нагрузки) (рис. 2 б).
В III стадии (фрагментации эпифиза) суставная щель по-прежнему расширена, головка сплющена и как бы разделена на отдельные глыбки или неправильной формы мелкоочаговые фрагменты. Обычно определяется от 2 до 5 таких фрагментов, а иногда и больше. Вертлужная впадина уплощается (рис. 2 в).
В IV стадии (репарации) определяется формирование новых костных балочек, эпифиз полностью замещается новообразованной костью с участками просветления в центре (рис. 2 г).
В V стадии (конечной) завершается структурная перестройка и восстановление формы головки и шейки бедра. Суставная щель суживается и приближается по своей величине к нормальной. Если лечение было правильным, форма восстановленной головки незначительно отличается от сферической (рис. 2 д); в противном случае формируется грибовидная головка с укороченной расширенной шейкой (рис. 2 е). При этом вертлужная впадина не полностью покрывает увеличенную деформированную головку, что впоследствии приводит к развитию вторичного коксартроза.
Лечение при болезни Пертеса должно начинаться как можно раньше, чтобы предотвратить развитие морфологических изменений и нарушение функции сустава.
В основе консервативного лечения лежит ранняя и длительная разгрузка конечности, что позволяет сохранить форму головки бедренной кости. Назначают постельный режим с накожным вытяжением за больную ногу, ходьбу на костылях без нагрузки на пораженную конечность, применяют специальную петлю для подвешивания ноги, согнутой в коленном суставе, за нижнюю треть голени. Разгрузка не должна исключать движения в суставе, поэтому для укрепления мышц тазобедренного сустава и всей нижней конечности назначают лечебную физкультуру, плавание в бассейне, массаж.
С целью улучшения репаративных процессов назначают медикаментозное лечение и физиотерапевтические процедуры. В зависимости от стадии заболевания применяют препараты, улучшающие кровообращение (трентал, никотиновая кислота, никошпан) и стимулирующие репаративные процессы (неробол, АТФ, витамины группы В). Используют электропроцедуры (электрофорез, ультразвук, диатермию), способствующие рассасыванию некротической ткани и процессу костеобразования, а также тепловые процедуры (парафин, озокерит, грязелечение, тепловые ванны), улучшающие кровоток в зоне поражения и лазеротерапию для стимуляции репаративных процессов. Наилучшие условия для консервативного лечения созданы в специализированных санаториях. Средний срок консервативной терапии – 2-3 года.
Виды оперативных вмешательств. В начальных стадиях заболевания без признаков выраженной деформации для ускорения репаративных процессов осуществляют туннелизацию шейки и головки бедренной кости по Беку. От введение костного аутотрансплантата в эпифиз головки бедренной кости в настоящее время ортопеды отказались как от крайне травматичной ля головки бедра операции. Получили распространение в последние десятилетия микрохирургические операции по удалению некротизированного участка эпифиза с его полным замещением трансплантатом на сосудистой питающей ножке.
При прогрессировании патологических изменений в головке и шейке бедра и нарушении пространственных взаимоотношений компонентов тазобедренного сустава применяют различные внесуставные реконструктивные вмешательства, позволяющие не только вывести из-под нагрузки пораженный участок эпифиза, но и произвести восстановление нарушенных взаимоотношений в тазобедренном суставе. Чаще всего используют межвертельную деторсионно-варизирующую остеотомию бедра, позволяющую уменьшить шеечно-диафизарный угол и корригировать избыточную антеторсию проксимального отдела бедра (рис. 3 а). В случаях формирования деформации с уменьшенным шеечно-диафизарным углом, что сопровождается укорочением конечности, применяют деторсионно-вальгизирующую остеотомию бедра (рис. 3 б). В результате данных вмешательств не только улучшается центрация головки бедренной кости в вертлужной впадине, но и происходит биологическое раздражение тканей, приводящее к реактивной гиперемии и активно способствующее быстрейшему восстановлению структуры головки.
Исключительно важным и успешным этапом поиска новых оптимальных оперативных вмешательств при болезни Пертеса является ротационная остеотомия бедренной кости, разработанная в 1978 г. японским ортопедом Sugioka (передняя ротационная чрезвертельная) и в 1980 г. белорусским ортопедом А.М. Соколовским (задняя ротационная межвертельная, или операция взаимозамещения). При операции взаимозамещения проксимальный фрагмент, включающий головку и шейку бедренной кости, поворачивается на 45-90 кзади (рис. 3 в). Данное вмешательство позволяет вывести пораженный верхний полюс эпифиза бедра из-под нагрузки и полностью заменить его сохранившимся в целости неповрежденным сегментом.
Корригирующие остеотомии бедренной кости при болезни Пертеса не всегда приводят к восстановлению правильных соотношений в тазобедренном суставе. Поэтому для коррекции тазового компонента деформации используют надвертлужную остеотомию таза по Солтеру (рис. 3 г), позволяющую увеличить покрытие головки бедра.

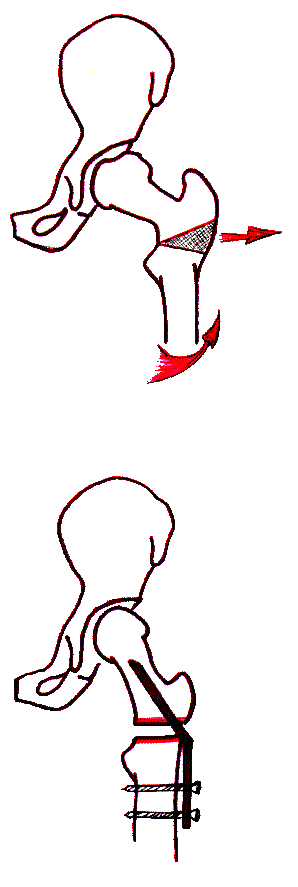
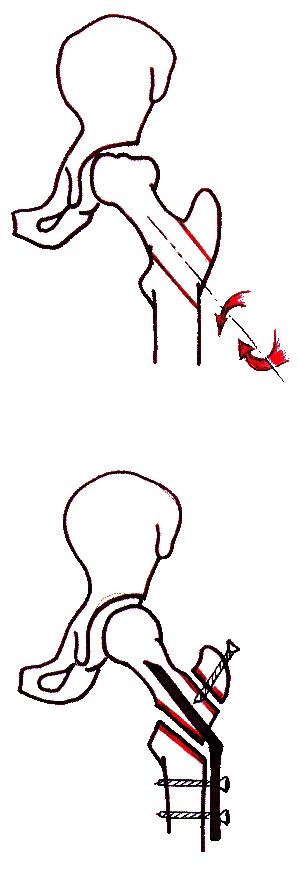
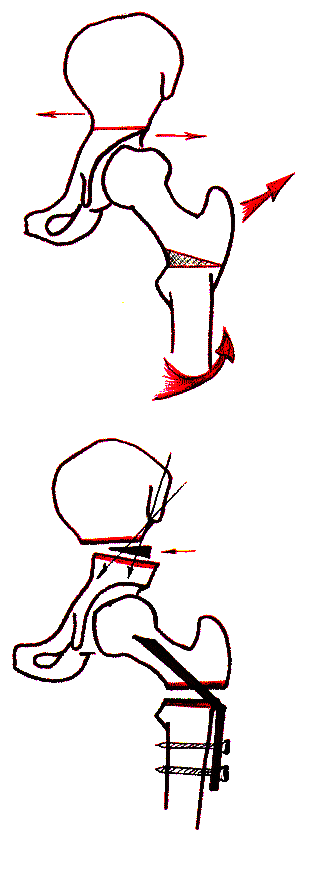
а б в г
Рис. 3. Варианты остеотомий бедра при хирургическом лечении болезни Пертеса: а – деторсионно-варизирующая; б – деторсионно-вальгизирующая; в – ротационная; г – деторсионно-варизирующая остеотомия бедра в сочетании с остеотомией таза по Солтеру
Хирургические вмешательства при остеохондропатии головки бедра как крайне травматичные применяют при выраженных изменениях в головке бедра и направлены на снижение инвалидизации данной категории больных.
Об создателе
Классификация рассекающего остеохондрита

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Согласно статистическим отданным, остеохондропатии составляют приблизительно 2,5 – 3% от общего числа выявленных костно-суставных патологий. Конкретных обстоятельств развития остеохондропатии мед наукой на отданный момент не найдено, так как это болезнь костей различается огромным обилием форм. Но большая часть (часть — элемент множества; воинская часть — в ВС Союза ССР и Российской Федерации — организационно самостоятельная боевая, учебная и административно-хозяйственная единица в Вооружённых сил Союза и) профессионалов сходятся во мировоззрении, что предпосылкой недуга является нарушение обычного кровоснабжения разных участков скелетного аппарата.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Нехватка поступающих с кровью катализаторов регенерации вызывает сбой в ходе восстановительных действий. Костная ткань нижних конечностей в местах недостатка питательных веществ становится хрупкой, просто поддается травмированию и деформации, в местах большей перегрузки на сустав развиваются остеофиты – костные наросты. Сразу с губчатым веществом, из которого состоит головка сустава, разрушается и окружающая его хрящевая оболочка. В результате процесс приводит к некрозу – постепенному отмиранию костно-хрящевых клеточек.
Спровоцировать местное нарушение кровообращения, ведущее к развитию остеохондропатиии, способны последующие причины:
- Травмы конечности. При восстановлении (сращивании) опосля травмирования костной и хрящевой ткани может произойти частичное защемление кровеносного сосуда, приводящее к ограничению идущего по нему кровотока;
- Гормональный дисбаланс, возникающий во время перестройки систем организма в пубертатный (подростковый) период;
- Бурный рост, приводящий к недостатку в организме солей фосфора, кальция, и остальных микроэлементов, нужных для укрепления костей;
- Отставание развития системы кровоснабжения от роста скелета в подростковом возрасте;
- Лишняя перегрузка на костный аппарат в детском и подростковом возрасте – занятия спортом или хореографией;
- Гиподинамия – частое явление посреди современных подростков, увлеченных компьютерными играми и соцсетями, приводящее к застою кровотока;
- Недостаток в рационе питания белка, нужного для укрепления структуры мускул и костно-хрящевой ткани;
- Нехватка витаминов;
- Излишний вес, который не лишь наращивает приобретенную перегрузку на суставы, но и лишает их значимого размера крови из-за необходимости снабжения ею жировой ткани;
- Врожденные аномалии развития костно-суставного аппарата, таковые как дисплазия – недоразвитость сустава;
- Заразы разной этиологии;
- Эндокринные патологии
- Наследственная расположенность. Ежели один из родителей когда-либо мучился осеохондропатией, возможность развития ее у малыша существенно увеличивается.
Остеохондропатии выделены в отдельную группу в МКБ-10 (десятом варианте Интернациональной классификации заболеваний). Код отсеохондропатии по МКБ 10 зависит от локализации патологии:
- Остеохондропатия бугристости большеберцовой кости – М92.0;
- Остеохондропатия коленного сустава – М92.5;
- Остеохондропатия коленной чашечки – М92.4;
- Остеохондропатия таза и остеохондропатия лонно-седалищного сочленения, а также остеохондропатия головки бедренной кости и тазобедренного сустава – М91.
Установление диагноза начинается с осмотра пациента доктором и подробного опроса его. Ортопед проводит пальпацию пораженного участка конечности, инспектирует динамические свойства сустава. Потом нездоровому рекомендуется пройти инструментальную диагностику, которая посодействует подтвердить или опровергнуть подготовительное заключение доктора. В число исследовательских процедур заходит:
- Рентгенологическое обследование пораженного участка конечности;
- Ультразвуковое исследование (УЗИ) костной ткани (текстильное полотно, изготовленное на ткацком станке переплетением взаимно перпендикулярных систем нитей);
- Магнитно-резонансная томография (МРТ) сустава и хрящевой оболочки;
- Компьютерная томография (КТ).
Также проводятся общие анализы крови (ОАК), ее биохимического состава, спец испытания, дозволяющие выявить гормональный уровень. Исходя из приобретенных отданных, назначается курс терапевтических процедур.
Исцеление остеохондропатии костей включает, как консервативные, так и оперативные методики. Хирургическое вмешательство показано в редких вариантах, при отделении пораженного участка (слово, имеющее несколько значений) от основной части кости. Почаще неувязка решается при помощи медикаментозных и физиотерапевтических процедур.
Лекарственная часть курса при мощных болях в кости включает применение нестероидных антивосполительных продуктов (НПВП) в форме мази – Диклофенак, Кетопрофен, Инлометацин. Также нужно употреблять комплекс витаминов и микроэлементов, содействующих активизации регенеративных действий.
При соблюдении назначений ортопеда высока возможность излечения. Для предотвращения рецидивов заболевания костей необходимо известия здоровый образ жизни, соблюдать умеренную физическую активность, избегая перегрузок и травм, смотреть за значим тела, проходить постоянные профилактические осмотры.
От состояния опорно-двигательной системы зависит функциональность подвижных соединений. Рассекающий остеохондрит или заболевание Кенига — недуг, который лишает способности двигаться вольно и безболезненно.
Часть хряща отмирает, отмежевываясь от кости, она выходит в сустав, образуя внутрисуставное тело. Грамотная диагностика и корректный выбор курса исцеления исключают отягощения, и помогают одолеть недуг.
Поначалу доктор (человек, использующий свои навыки, знания и опыт в предупреждении и лечении заболеваний, поддержании нормальной жизнедеятельности организма человека) должен слушать жалобы пациента, изучить историю заболевания (это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни и его способности поддерживать свой гомеостаз). Дальше проводится первичный осмотр, пальпируется нездоровое место, изучается его двигательная функция. Чтоб диагноз был наиболее четким, назначают таковые исследования:
Еще одним способом исследования является эндоскопия. На протяжении мероприятия доктор выявляет конфигурации структуры сустава. При 1-й степени поражения не будет приметно никаких перемен, но в месте некроза находится несвойственная пружинистая подвижность. 2-ая стадия характеризуется глубочайшей трещиной, которая возникает вокруг омертвевшей области.
Заболевание Кенига (фамилия) была в первый раз обрисована германским доктором Францем Кенигом в 1888 году. Желая вольные хрящевые частички были найдены в полости сустава на 48 лет ранее французским доктором Амбруазом Паре, конкретно Франц Кениг попробовал разъяснить предпосылки появления заболевания и дал ей заглавие — рассекающий остеохондрит. Он добавил суффикс -ит, так как считал, что патология имеет воспалительное происхождение.
Зрительно найти признаки заболевания Кенига не удается даже опытным докторам. Время от времени при осмотре доктор может нащупать вольно движущийся в суставной капсуле фрагмент хрящевой ткани, в особенности ежели пациент худой. Чтоб поставить четкий диагноз, необходимы доп исследования (в предельно широком смысле — поиск новых знаний или систематическое расследование с целью установления фактов; в более узком смысле исследование — научный метод (процесс) изучения чего-либо).
Так как хрящевая ткань отслаивается от кости вместе с фрагментом субхондральной ее части, найти патологию можно на рентгене. Таковой метод исследования является чрезвычайно действенным на третьей стадии болезни. На наиболее ранешних шагах выявить конфигурации в суставе с помощью рентгена не удается. Можно узреть пораженный участок на 2-ой стадии развития заболевания, но его контуры будут видны лишь отчасти.
Даже ежели доктору удалось найти соответствующие конфигурации в сочленении во время рентгеновского исследования, он все равно вышлет нездорового на МРТ. Таковой способ диагностики является более информативным при заболевания Кенига. Он дозволяет найти:
- локализацию очага поражения;
- его размеры;
- состояние хрящевой ткани и субхондрального слоя кости;
- наличие отека костного мозга;
- присутствие в суставной полости вольно передвигающегося фрагмента.
Ультразвуковой способ исследования при диагностировании болезни не употребляется, так как является малоинформативным.
Рассекающий остеохондрит или заболевание Кенига – асептический некроз, вследствие которого небольшой участок хряща отделяется от подлежащей кости и сдвигается в полость сустава, образуя вольно лежащее внутрисуставное тело. В основном мучается мыщелок бедренной кости, желая может быть также поражение лучезапястного, локтевого, тазобедренного и голеностопного сустава.
В редких вариантах выявляется рассекающий остеохондрит надколенника и большеберцовой кости. Болезнь проявляется незначимыми болями в суставе. Со временем боли усиливаются. Опосля формирования суставной мыши появляются блокады, замыкание и похрустывание в пораженном суставе. На исходных стадиях у детей довольно отлично консервативное исцеление.
Заболевания суставов, сопровождающиеся асептическим некрозом (омертвением) губчатого костного вещества апофизов и эпифизов трубчатых костей называются остеохондропатиями. При этом грубо нарушается функция сустава и происходит деформация пораженной кости, что часто приводит к инвалидности.
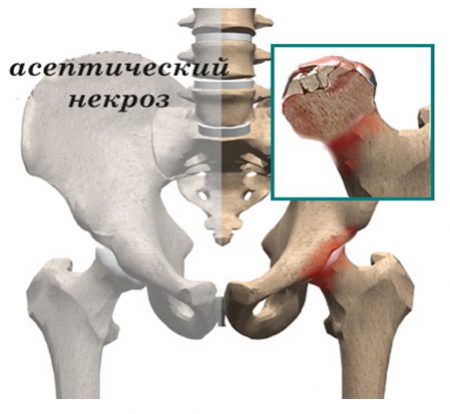
Асептический некроз развивается без участия инфекционного агента, что отличает его от септического.
Другое название этого заболевания – ишемический, аваскулярный остеонекроз, что указывает на причину происхождения (нарушение кровообращения в кости).
Статистика остеоходропатий
Среди разнообразия заболеваний опорно-двигательного аппарата остеохондропатии занимают примерно 3%. Наиболее распространенной локализацией является асептический некроз тазобедренного сустава, он встречается в почти 35% случаев. Заболевание суставов верхней конечности: лучезапястного, локтевого и плечевого встречается несколько реже. Остеохондропатии других суставов нижней конечности (коленного, таранной кости и других) в совокупности составляют до 10% всех случаев болезни.
Чаще болеют дети и подростки. Средний возраст заболевших колеблется от 3–5 до 13–18 лет.
Однако, заболевание встречается и во взрослом возрасте.
Классификация остеохондропатий

В течение болезни выделяют пять стадий, основанных на морфологических признаках. Эта же классификация применяется в рентгенологической и других видах диагностик:
- Первая стадия начальная – это собственно асептический некроз ядра окостенения пораженной кости (губчатого вещества и костного мозга).
- Вторая стадия или вторичный компрессионный перелом. Возникает на участках, подвергшихся некрозу, даже от незначительной травмы.
- Третья стадия – фрагментация. Происходят процессы рассасывания участков некроза в губчатом веществе кости.
- Четвертая стадия – репарация. Обычно сочетается с третьей. Постепенно восстанавливается структура костной ткани.
- Пятая стадия – вторичные изменения или исход. Чаще характеризуется деформацией кости и соответствующего сустава, однако бывает и восстановление нормальной структуры кости.
Эти стадии следуют одна за другой. Однако, одновременно могут существовать две или три различные стадии, поэтому это разделение несколько условно.
Причины возникновения остеохондропатий
Достоверные причины возникновения асептических некрозов костей (АНК) до сих пор остаются невыясненными.
Имеются данные о наследственной природе некоторых остеохондропатий. Провоцирующими факторами развития болезни в детском возрасте могут выступать:
- Функциональная перегрузка костей конечностей у детей на фоне быстрого роста.
- Микротравмы.
- Нарушения капиллярного кровообращения (микроциркуляции) в суставе.
- Переохлаждения.
- Частые очаговые инфекции.
Во взрослом возрасте несколько чаще возможно проследить связь развития заболевания и возможную причину, его вызвавшую. АНК у взрослых может развиваться под влиянием следующих основных причин:
- Перенесенная травма суставов.
- Длительная терапия стероидными препаратами.
- Злоупотребление алкоголем в течение длительного времени.
К менее распространенным факторам риска относятся различные коагулопатии (нарушения свертываемости крови), некоторые наследственные заболевания (например, болезнь Гоше), системную красную волчанку, беременность, хронические заболевания печени и почек, химиотерапия и т. д.
Иногда достоверную причину или провоцирующий фактор установить не удается – идиопатический АНК.
Механизмы развития остеохондропатий
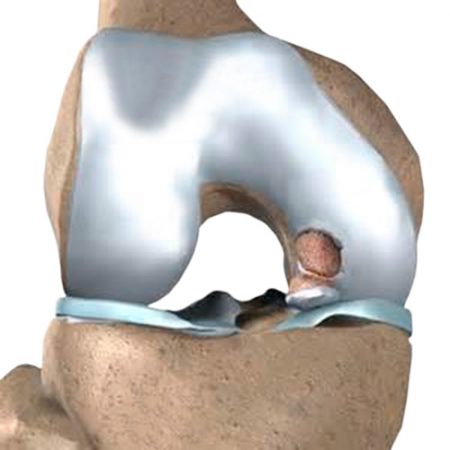
Патогенез АНК находится еще в стадии изучения. Но на сегодняшний день широко распространены две основные точки зрения на его развитие: травматическая и сосудистая.
На данный момент выяснено, что АНК вызывается различными механическими воздействиями на сосуды, питающие костную ткань. Это может быть скручивание или сдавление артерий, их спазм в течение длительного времени или эмболия (закупорка), нарушения венозного оттока и т. д.
При травматическом воздействии на сустав (вывихи, переломы) осуществляется прямое повреждающее действие на сосуды, осуществляющие кровоснабжение кости. Далее происходят процессы нарушения кровообращения в ткани кости, описанные в сосудистой теории развития АНК.
Вследствие этого возникает нарушение обмена веществ (метаболизма) и накапливание продуктов распада в костной ткани, что изменяет ее свойства.
Происходит постепенное разрушение клеток кости, и как результат – нарушение нормального кровообращения в костной ткани и прогрессирование патологического процесса.
Поражение тазобедренного сустава
Асептический некроз головки бедренной кости (АНГБК) является самой распространенной локализацией, поэтому есть смысл ознакомиться с этим заболеванием более подробно.
Синоним этого состояния – болезнь Легга-Кальве-Пертеса (по фамилиям ученых, описавших его).
Тазобедренный сустав образован головкой бедренной кости, которая укреплена связками в вертлужной впадине – углублении с гладкими стенками в кости таза. При развитии АНК головка бедра постепенно теряет округлую форму и разрушается, из-за чего в конце концов нарушается нормальная функция сустава.
Очень часто болезнь начинается в детском возрасте: от 3 до 10 лет. Мальчики заболевают почти в 6 раз чаще девочек.
Обычно возникает поражение правого тазобедренного сустава, но иногда встречается и двусторонний процесс.

Во взрослом возрасте по статистике лица мужского пола заболевают в 5–8 раз чаще, чем женского. Средний возраст заболевших составляет от 20 до 50 лет.
При возникновении заболевания у взрослых людей в более, чем половине случаев сразу поражаются оба сустава.
Асептический некроз головки бедренной кости характеризуется главным симптомом – болью. В начале болезни боль появляется в любом месте нижней конечности при осуществлении физической нагрузки или ходьбе. В дальнейшем боль локализуется именно в тазобедренном суставе и иногда распространяется на коленный.
Второй характерный симптом – хромота. Она также вначале появляется только при интенсивных физических нагрузках, а со временем становится постоянным симптомом.
При прогрессировании заболевания боль в суставе усиливается. Появляется быстрая утомляемость при обычной ходьбе, возникает ограничение подвижности тазобедренного сустава.
При осмотре выявляется атрофия (уменьшение) ягодичных и бедренных мышц, укорочение нижней конечности.
К сожалению, на начальные симптомы заболевания больные обращают мало внимания, и болезнь часто диагностируется уже на поздних стадиях.
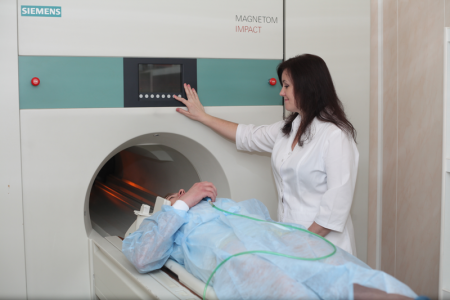
Ведущая роль в диагностике заболевания принадлежит рентгенологическому исследованию. Применяется также магнитно-ядерная томография (МРТ), радиоизотопное сканирование, ультрасонография и т. д.
Рентгенография и МРТ являются взаимодополняющими методами диагностики АНГБК. Ценность МРТ особенно заметна при проведении ранней диагностики болезни:
- Первая стадия или асептический некроз на рентгенограммах обычно не выявляется. Это так называемая немая стадия. Однако, возможности МРТ обычно позволяют диагностировать заболевание уже на ранних стадиях.
- На второй стадии выявляется затемнение головки бедренной кости и отсутствие характерного структурного рисунка. Эпифиз становится плотным, возникает его деформация. Обнаруживается расширение суставной щели. При проведении МРТ можно выявить дефекты кости, вызванные некрозом.
- Третья стадия диагностируется прогрессирующим уплощением головки, которая теперь образована отдельными фрагментами различной формы и величины. Степень расширения суставной щели увеличивается. Шейка бедра становится короткой и утолщается.
- Восстановление (регенерация) костной структуры начинается в четвертой стадии. На рентгенограммах этот процесс характеризуется определением контура головки бедра, но нормальная структура кости пока еще не просматривается.
- На пятой стадии часто выявляются рентгенологические признаки деформирующего коксартроза. Выявляется значительное изменение формы головки бедренной кости, которая становится плоской и расширенной. Из-за этого нарушается ее соотношение с вертлужной впадиной. Могут диагностироваться костные разрастания – остеофиты и вторичные суставные кисты.
Стоит отметить, что иногда встречается полная регенерация структуры головки бедра и восстановление функционирования тазобедренного сустава. Так чаще всего происходит у детей при раннем и правильно проведенном лечении.
Поражение плечевой кости
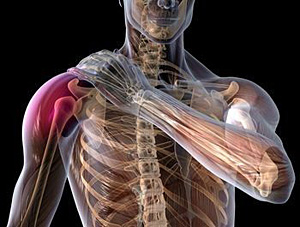
АНК плеча в области ее головки вызывает нарушение функционирования плечевого сустава и всей верхней конечности.
Заболевание манифестирует болевым синдромом, интенсивность которого с прогрессированием патологического процесса увеличивается. Сначала боль появляется только при интенсивной физической нагрузке или прямом воздействии (например, давлении) на сустав. Со временем боль приобретает постоянный характер. Появляются другие симптомы:
- слабость в пораженной конечности;
- нарушение двигательной способности;
- гипотрофия мышц плечевого пояса.
Появляется хрупкость кости, часто возникают переломы даже от небольших воздействий.
В детском возрасте чаще выявляется болезнь Хасса или остеонекроз головки плечевой кости. Это заболевание поражает детей преимущественно дошкольного и младшего школьного возраста.
Проявляется такой патологический процесс болями, нарушением нормальной функции плечевого сустава, мышечной гипотрофией в области плеча. Однако, прогноз при этом заболевании у детей все же более благоприятный, чем у взрослых.
Диагностика заболевания также основывается на данных рентгенологических методов исследования и/или МРТ.
Поражение таранной кости
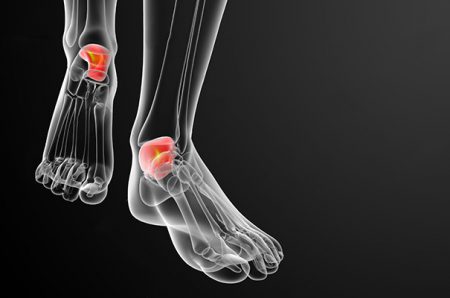
Таранная кость вместе с большеберцовой и малоберцовой костями формирует голеностопный сустав. А нижняя ее часть сочленяется с костями стопы. Посредством этого она играет главную роль в распределении веса тела на стопу.
Асептический некроз таранной кости является причиной значительного ограничения движения в голеностопном суставе и инвалидности. Синоним заболевания – болезнь Муше.
Наиболее часто это заболевание возникает у мотоциклистов и спортсменов, занимающихся прыжками с высоты.
Основные симптомы заболевания такие же, как и при других видах асептического некроза:
- боль в пораженной области – в проекции голеностопного сустава и стопе;
- хромота;
- нарушение нормальной функции нижней конечности.
Принципы диагностики также идентичны.
Лечение остеохондропатий
Если возникла боль в каком-то из суставов, главное – не терпеть ее и не затягивать поход к врачу. Чем раньше будет диагностировано заболевание и начато лечение, тем быстрее будет выздоровление и лучше исход.
Лечением остеохондропатий занимается врач-ревматолог и артролог.
В основе лечения АНГБК лежит комплексный подход. Все принципы лечения можно разделить на несколько условных групп.
Рекомендуется полная разгрузка пораженной конечности сразу после установления диагноза. Для этого применяются костыли, манжетное вытягивание, гипсование. В последующем – ходьба с тростью, ношение специальной ортопедической обуви.
Следует отметить, что разгрузка сустава не подразумевает полного исключения движения в нем. Для тренировки мышц области тазобедренного сустава и нижней конечности применяется ЛФК, плавание, массаж.
Необходимо проводить мероприятия, которые направлены на уменьшение избыточного веса.
В начальных стадиях заболевания применяются средства, улучшающие микроциркуляцию в суставе. А также стимулирующие процессы восстановления клеток, включая и костные.
С этой целью используют препараты, расширяющие сосуды (никотиновая кислота и ее производные, дротаверин и т. д.), витаминные комплексы B, C, D. Широко применяются препараты, обладающие антиагрегантными свойствами – дипиридамол, пентоксифиллин; энзимотерапия; хондропротекторы.
Для лечения асептических некрозов костей с успехом применяется воздействие физическими факторами (физиотерапия). Из них самыми распространенными являются:
- Ультравысокочастотная терапия (УВЧ).
- Воздействие ультрафиолетовыми лучами (УФО).
- Электрофорез и фонофорез с препаратами, которые содержат йод, далее – с фосфорсодержащими средствами и хлоридом натрия.
- Диатермия.
- Озокеритовое и парафинолечение.
- Пелоидотерапия (лечение грязями), бальнеолечение в санаториях, специализирующихся на лечении заболеваний опорно-двигательного аппарата.
- Массаж в зависимости от выявленного тонуса мышц: расслабляющий при повышенном или тонизирующий при сниженном.

Лечебная физкультура назначается сразу же после выявления заболевания и выполняется ежедневно. Комплекс упражнений подбирается таким образом, чтобы снизить нагрузку на конечность, пораженную патологическим процессом.
Операции проводятся при неэффективности консервативного лечения. Еще одним показанием к оперативному лечению является выраженная деформация кости и сустава. Цель хирургического вмешательства – улучшить кровоснабжение пораженных участков костной ткани, устранить мышечные контрактуры и уменьшить нагрузку на суставные поверхности.
Также применяются восстановительные и корригирующие вмешательства (эндопротезирование сустава, артродез и т. д.).
В заключение следует отметить, что лечение асептических некрозов костей обычно занимает несколько лет. Исход заболевания бывает разным, но неоспорим тот факт, что чем раньше начато лечение, тем более благоприятным будет прогноз.
Читайте также:


