Гонартроз фнс что это
(Астапенко М.Г. , 1956)
ФНС – I - имеется лишь легкое ограничение движений, позволяющее больному
заниматься обычным трудом, т.е. не лишающее его профессиональной трудоспособности.
ФНС – II - ограничение движений выражено настолько, что лишает больного профессиональной трудоспособности; вместе с тем значительно ограничена и возможность самообслуживания больного. Подобный больной, как правило, нуждается в стационарном лечении.
ФНС – III - очень резкое ограничение или полная потеря подвижности суставов, когда невозможно даже самообслуживание.
Рентгенологические стадии РА (по Штейнброкеру):
I – околосуставной остеопороз;
II - сужение суставных щелей + немногочисленные костные эрозии (более 5);
III – стадия IIb + множественные (более 5) костные эрозии, подвывихи
IY – стадия III + костный анкилоз.
Показатели степени активности ревматоидного артрита
(В.А.Насонова, М.Г.Астапенко)
| Показатель | Степень активности * | |||
| Боль, по ВАШ (см) (пациент оценивает активность по 10-см визуально-аналоговой шкале (ВАШ) | До 3 | 4-6 | >6 | |
| Утренняя скованность (мин) | Нет | До 1 часа | 1-2 часа | Более 2 часов |
| СОЭ (мм/час) | Менее 16 | 16 - 30 | 31 - 45 | Более 45 |
| С-реактивный белок | Нет | + | ++ | +++ |
| Гипертермия | Нет | Незначительная | Умеренная | Выраженная |
| Повышение содержания α-2 глобулинов % | До 10 | До 12 | До 15 | Более 15 |
* Степень активности процесса определяется числом баллов: 1-я – 8 баллов; 2-я – 9-16 баллов; 3-я – 17-24 балла.
Для постановки диагноза РА используют критерии Американской коллегии ревматологов (1987г.)
1. Утренняя скованность – скованность по утрам в области суставов или околосуставных тканей, сохраняющаяся не менее 1 часа.
2. Артрит 3 и более суставов – припухание или выпот, установленный врачом по крайней мере в 3 суставах. Возможно поражение 14 суставов (с 2 сторон): пястно-фаланговых, проксимальных межфаланговых, суставов запястья, локтевых, голеностопных.
3. Артрит суставов кистей – припухлость, по крайней мере, одной из следующих групп суставов: запястья, пястно-фаланговых и проксимальных межфаланговых.
4. Симметричный артрит – сходное, однако без абсолютной симметрии, двустороннее поражение суставов (пястно-фаланговых, проксимальных межфаланговых, плюснефаланговых).
5. Ревматоидные узелки – подкожные узелки (установленные врачом), локализующиеся преимущественно на выступающих участках тела, разгибательных поверхностях или в околосуставных областях.
6. РФ – обнаружение повышенных титров в сыворотке крови любым стандартизированным методом.
7. Рентгенологические изменения, типичные для РА: эрозии или околосуставной остеопороз, локализующиеся в суставах кистей и стоп и наиболее выраженные в клинически пораженных суставах.
Примеры формулировки диагноза:
1. Ревматоидный полиартрит (с поражением суставов кистей, стоп, коленных суставов), серонегативный, активность 2-й степени, стадия IIв, ФНС II.
Осложнения: реактивный амилоидоз, нефротический синдром, ХБП 1стадия.
2. Ревматоидный артрит (с поражением мелких суставов кистей, стоп, тазобедренных суставов) с внесуставными проявлениями (гипотрофии межостных мышц, анемия, ревматоидные узелки), серопозитивный, активность III, стадия III, ФНС III.
Осложнение: асептический некроз головки бедренной кости слева.
Остеоартроз –гетерогенная группа заболеваний различной этиологии со сходными биологическими, морфологическими, клиническими проявлениями и исходом, в основе которых лежит поражение всех компонентов сустава, в первую очередь хряща, а также субхондральной кости, синовиальной оболочки, связок, капсулы, околосуставных мышц.
2) Тактика лечения :
Разгрузка поражённых суставов
Механические вспомогательные приспособления (бандаж, корсет, трость)
НПВС и анальгетики
Любриканты
Физиолечение
Сосудистая терапия
При неэффективности - хирургическое лечение
Прогноз для заболевания неблагоприятный, для жизни - благоприятный. При наличии вторичного синовита - временная утрата трудоспособности.
Ситуационная задача 27
Больная 54 лет предъявляет жалобы на утреннюю скованность в кистях до 12 часов дня, умеренные боли в мелких суставах кистей, локтевых, коленных и голеностопных суставах, усиливающиеся к утру и при малейшем движении, изменение формы поражённых суставов, ограничение движений в них, слабость в руках, субфебрилитет, общую слабость.
Анамнез. Заболевание началось 6 лет назад после нервно-эмоционального перенапряжения с припухлости и болей во 2-ом и 3-ем пястно-фаланговых суставах левой руки. Через месяц присоединились боли и отёки в области проксимальных межфаланговых и пястно-фаланговых суставов правой руки. Назначенное лечение индометацином привело к незначительному уменьшению суставного синдрома, однако полностью купировать его не удалось. Через 6 месяцев после перенесённго ОРВИ вновь усилился болевой синдром в кистях и появились боли в коленных и голеностопных суставах.
Данные дополнительных методов обследования:
Клин.ан.крови: Hb - 112 г/л, цв.пок. - 0,9, Л - 8,6х10 /л, СОЭ 38 мм/ч.
Анализ крови на сахар - 4,7 ммоль/л.
3. Биох.ан.крови: общ.белок - 70,2 г/л, альбумины - 51%, глобулины а1 - 4%, а2 - 9,7%, в - 12,3%, у - 23%;сиаловые кислоты-2,86 ммоль/л, СРБ – (++), ревматоидный фактор (+++).
Общ.ан.мочи: без существенных изменений
Исследование синовиальной жидкости - 22 000 клеток/мм , преимущественно нейтрофилы, наличие рагоцитов.
Рентгенография кистей: явный околосуставной остеопороз, сужение суставных щелей проксимальных м/ф суставов, единичные узуры эпифизов костей.
ЭКГ без существенной патологии.
Рентгенография легких – без патологии.
Задание
1. Установить предварительный диагноз и составить план дополнительного обследо-вания
Провести дифференциальный диагноз
Наметить тактику лечения. Какая ошибка допущена в терапевтической тактике в дебюте болезни?
Провести трудовую экспертизу
ОТВЕТЫ НА СИТУАЦИОННУЮ ЗАДАЧУ 27
Ревматоидный полиартрит с внесуставными и системными проявлениями: амиотрофия, трофические нарушения кожи, ревматоидные узелки, анемия, миокардиодистрофия. Активность 2 степени. Медленно-прогрессирующее течение. Рентгенологическая стадия 2. ФНС 2 степени.
2) План дополнительных исследований:
Клинический анализ крови
Анализ крови на сахар, ПТИ
Биохимия крови на белковые фракции, АСЛ-О, ревматоидный фактор, мочевую кислоту, СРБ, сиаловые кислоты, сывороточное железо
Иммунология крови на ревматоидный фактор иммуноглобулин А,М, антитела к нативной ДНК, ЦИК.
Общий анализ мочи
Кал на я/г
Исследование синовиальной жидкости на цитоз, рагоциты
ЭКГ
Эхокардиоскопия
Рентгенография кистей
Рентгенография легких
Дифференциальный диагноз с фибромиалгией, остеоартритом, метаболическими заболеваниями, коллагенозами, саркоидозом, паранеопластической полиартропатией.
4) Тактика лечения:
Препараты 1-ой линии - НПВС
Препараты 2-ой линии - базисные средства ( соли золота, метотрексат, Д-пеницилламин, аминохинолиновые производные, циклоспорин А)
Глюкокортикостероиды
Препараты, улучшающие метаболизм в сердечной мышце
Реабилитация
Ситуационная задача 28
Больной 34 лет. Обратился в поликлинику с жалобами на периодические боли в пояс-нично-крестцовом отделе позвоночника, в левом тазобедренном, в правом лучезапяст-ном суставах, обоих коленных и голеностопных суставах, усиливающиеся в конце рабочего дня и в ночное время, рези в глазах.
Анамнез. Болен в течение 1,5 лет, когда через месяц после дизурических явлений появились боли, припухлость и повышение местной температуры левого голеностопного сустава. Эти явления носили рецидивирующий характер. Затем присоединились боли в правом голеностопном и обоих коленных суставах. В течение последних года на фоне обострения стали появляться боли в пояснично-крестцовом отделе позвоночника, температура тела повышалась до 37,5-38,1 градусов. СОЭ поднималось до 49 мм /ч. Периодически в течение последних двух лет на фоне обострения болей в суставах возникало ощущение песка в глазах, повышенное слезотечение и рези в глазах в конце рабочего дня.
Объективно: Инъецированность обеих склер. В поясничном отделе позвоночника при пальпации болезненность и напряжение прямых мышц спины. Ограничение движений в пояснично - крестцовом отделе позвоночника. Болезненность в области крестцово - подвздошных сочленений. Умеренная дефигурация коленных, голеностопных и правого лучезапястного суставов за счет экссудативно-пролиферативных изменений. В указан-ных суставах ограничение движений и умеренная болезненность при пальпации. Незна-чительное повышение кожной температуры над коленными, голеностопными и правым лучезапястным суставом. Болезненность при пальпации ахиллова сухожилия, больше справа. Внутренние органы без существенных изменений.
Данные дополнительных методов обследования:

Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ - конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.

Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).

Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.
Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.
Двусторонний гонартроз представляет собой заболевание, поражающее обе ноги. Оно характеризуется первичной дегенерацией суставных хрящей с последующим поражением суставных поверхностей и образованием остеофитов.
Деформирующий остеоартроз (ДОА) является одним из самых распространенных и древних недугов. Поскольку коленные суставы достаточно крупные, сложные и несут на себе серьезную нагрузку, то поражаются они очень часто. В большинстве случаев болезнь возникает в возрасте старше 50 лет, преимущественно – у женщин в период менопаузы.
Причины
ДОА коленных суставов принять классифицировать следующим образом:
- первичный двухсторонний гонартроз: дегенеративно-дистрофический процесс возникает в результате избыточной нагрузки и развивается на здоровом суставном хряще;
- вторичный двухсторонний гонартроз: разрушаться начинает предварительно измененный суставный хрящ на фоне существующей патологии.
Причиной развития двухстороннего остеоартроза может стать нарушение конгруэнтности суставов. При этом нагрузка на поверхность хряща становится неравномерной (основная попадает на область, где суставные поверхности сближаются). Это приводит к быстрому разрушению тканей.
В ряде случаев происходят изменения физико-химических свойств хрящевой ткани. При этом ткани становятся менее устойчивыми к нагрузкам и быстро разрушаются. К причинам развития вторичного гонартроза относят:
- травмы коленей (переломы, вывихи, подвывихи, контузии);
- дисплазия;
- нарушение статики;
- функциональные перегрузки, приводящие к микротравмам;
- хронический гемартроз (ангиома, гемофилия);
- смещение оси тела;
- болезнь Педжета;
- гипермобильность суставов;
- остеонекроз;
- инфекционный артрит;
- аутоиммунные заболевания (ревматоидный артрит);
- нарушения обмена веществ (подагра, гемохроматоз);
- эндокринные заболевания (акромегалия, сахарный диабет);
- генетическая предрасположенность.
На развитие заболевания влияет избыточный вес, поскольку это приводит к дополнительной нагрузке на суставы. Часто поражение хрящевой ткани возникает в результате механической перегрузки (если человек тяжело физически работает или постоянно перенапрягается при занятиях спортом).
Симптомы
В зависимости от тяжести поражения суставов, выделяют три степени двустороннего гонартроза. Выраженность симптомов зависит от стадии заболевания.
Болезнь начинается незаметно, а первые симптомы проявляются неярко. Часто пациент не может определить, когда именно у него появились признаки патологии. Изначально возникает хруст в суставах и незначительные болевые ощущения в коленях при сильных нагрузках.
Боли отмечаются при длительной ходьбе, подъеме или спуске по лестнице, а после отдыха они исчезают. Может наблюдаться скованность в коленях после сна, продолжающаяся в течение нескольких минут, после чего человек расхаживается.
Характерным симптомом артроза становится стартовая боль, появляющаяся во время первых шагов, после подъема из положения сидя. Периодически может возникать слабая отечность, которая исчезает самостоятельно. При этом сустав не деформирован.
При этой форме заболевания симптомы усугубляются, и человек обращает на них внимания. Болевые ощущения ставятся более выраженными, они возникают даже после коротких нагрузок, усиливаются к вечеру, а в тяжелых случаях – сохраняются в состоянии покоя. Боль локализуется по внутренней передней поверхности сустава.
По мере прогрессирования болезни уменьшается объем движений в суставе. При попытках максимально согнуть ногу в колене появляется хруст и достаточно сильная боль.
Остеоартроз 3 степени – самая тяжелая стадия заболевания. При этом боли в суставах наблюдаются постоянно, даже в состоянии покоя.
Если в суставной полости появляется крупный хрящевой отломок – суставная мышь, у пациента возникает внезапная интенсивная боль, лишающая возможности двигать конечностью (блокада сустава).
Болевые ощущения объясняются тем, что суставная мышь ущемляется между поверхностями. При каком-то определенном движении она выскальзывает, и болевые ощущения при движении исчезают.
Диагностика
Диагноз двусторонний гонартроз выставляется врачом после осмотра и оценки жалоб пациента. Основным методом диагностики является рентгенография коленного сустава. Она дает возможность выявить патологические изменения в суставах и определить динамику процесса, делая снимки через некоторое время.
Поскольку рентгенография достаточно информативна и стоит недорого, ее считают классической методикой, позволяющей уточнить диагноз. Также она дает возможность исключить другие патологии, например новообразования в бедренной и большеберцовой кости.
Для того чтобы детально изучить изменения костных структур, используются более современные методы исследований, например компьютерная томография (КТ) коленных суставов. Чтобы оценить состояние мягких тканей, проводят магнитно-резонансную томографию (МРТ).
Лечение
Лечить заболевание нужно сразу же после его выявления, так как это даст возможность приостановить разрушение хряща и предотвратить развитие серьезных осложнений, которые могут привести к инвалидности.
Для устранения воспалительного процесса и обезболивания используются препараты из группы нестероидных противовоспалительных средств: Диклофенак, Нимид, Ревмоксикам, Мелоксикам, Фламидез.
Применять лекарства нужно согласно с инструкцией. Поскольку они могут оказывать негативное воздействие на органы пищеварительной системы, то период лечения должен быть ограничен.
Для того чтобы остановить разрушение хрящевой ткани, используются препараты из группы хондропротекторов на основе хондроитина, глюкозамина или гиалуроновой кислоты. Эти вещества защищают хрящ от воздействия неблагоприятных факторов и способствуют выработке внутрисуставной жидкости. Также они обладают противовоспалительным действием.
Самые эффективные хондропротекторы – Терафлекс, Артифлекс – включают в себя несколько компонентов, которые усиливают влияние друг друга, оказывая комплексное воздействие. Необходимо помнить, что эффект от приема таких препаратов отмечается через 1–2 месяца после начала применения. Лечение хондропротекторами должно быть длительным и периодически повторяться.
Выраженным противовоспалительным действием обладают препараты из группы кортикостероидов. Гормональные средства назначают в том случае, если оказывается недостаточным эффект от применения НПВС.
Важно отметить, что при деформирующем артрозе коленных суставов кортикостероиды для приема внутрь не назначают. В основном их используют в виде внутрисуставных инъекций.
Для внутрисуставного введения чаще применяется бетаметазон или дексаметазон. Их комбинируют с витаминами группы В. В полость коленного сустава можно ввести до 5 мл лекарства.
Питание при гонартрозе
Для того чтобы остановить разрушение суставов, необходимо нормализовать питание.
В рационе пациента должны содержаться:
- рыба (минтай, форель, треска, сельдь);
- морепродукты (мидии, кальмары, креветки);
- молочные продукты (простокваша, жирный творог, сметана, сливки, твердый сыр);
- мясо (говядина, крольчатина, индейка, утка);
- овощи (огурец, кабачок, капуста, салат);
- фрукты и ягоды (яблоки, груши, вишни, смородина);
- крупы (овсяная, гречневая, пшено).
При гонартрозе из рациона необходимо исключить жирное мясо, соленья, маринады, полуфабрикаты, острые специи, газированные напитки, алкоголь.
Пищу нужно принимать небольшими порциями 4–5 раз в течение дня. Предпочтение стоит отдавать блюдам, приготовленным на пару, отварным или запеченным в духовке. Они легко усваиваются и не оказывают негативного влияния на пищеварительный тракт.
В сутки необходимо употреблять до 2 литров жидкости. В рацион рекомендуется включить кисель, компот, отвар из сухофруктов или шиповника и негазированную минеральную воду.
Физиотерапевтические процедуры
При двустороннем гонартрозе применяют следующие физиотерапевтические процедуры:
- электрофорез. Под воздействием постоянного электрического поля заряженные частицы доставляют лекарства (препараты хлора, анестетики) в глубокие ткани, непосредственно в область воспаления. Курс лечения составляет 10–14 дней. Длительность одной процедуры – 30 минут;
- ультрафонофорез. Под воздействием ультразвука лекарства попадают в глубокие ткани. Обычно применяются комбинации из обезболивающих и гормональных лекарственных средств. Продолжительность процедуры – 10 минут. Курс лечения может длиться от 10 дней до двух недель;
- инфракрасное излучение. Под его воздействием прогреваются глубокие ткани (температура повышается на 1–2 °C), что дает возможность организму запустить восстановительные реакции. На каждый сустав воздействуют около 10 минут, длительность лечения – 7 дней;
- облучение лазером. Лучи активируют клетки, ответственные за восстановительные процессы в тканях. Длительность процедуры – от 7 до 10 минут. Лечение должно длиться на протяжении двух недель;
- магнитотерапия. Воздействие импульсного магнитного поля дает возможность стабилизировать проницаемость клеточной мембраны и нормализовать обменные процессы в тканях. Курс лечения составляет 7 дней, длительность сеанса – 7–8 минут;
- криотерапия. Под воздействием низкой температуры защитные свойства организма усиливаются, что приводит к стимуляции восстановительных и обменных процессов. Длительность процедуры – 10 минут, курса лечения – 10 дней.
Осложнения
На течение заболевания и его прогноз оказывают влияние следующие факторы:
- возраст пациента. Чем позже появляются признаки заболевания, тем благоприятнее прогноз, поскольку у пожилых людей обмен веществ в тканях замедляется и разрушение происходит медленнее. Если болезнь выявлена в раннем возрасте, то она быстро прогрессирует;
- соблюдение рекомендаций врача. Если пациент принимает хондропротекторы, правильно питается и занимается лечебной гимнастикой, то заболевание будет прогрессировать медленнее;
- нормализация веса. В том случае, когда пациент теряет вес, нагрузка на коленные суставы уменьшается, поэтому разрушение хрящевой ткани замедляется.
Если вовремя не начать лечение двустороннего гонартроза, это может привести к развитию следующих осложнений:
При разрушении хряща возникает гипертрофия костной ткани, в результате чего коленная чашечка смещается, а в области сустава появляются плотные образования. Конечность начинает сгибаться под неестественным углом, в итоге человек не может на нее опираться
При этой патологии в месте, где раньше существовал хрящ, кости срастаются вместе, а голень фиксируется в одном положении. Это тяжелое осложнение, которое приводит к тому, что человек становится инвалидом и не может передвигаться самостоятельно
Переломы и вывихи
Нарушение функции коленного сустава приводит к тому, что нагрузка распределяется неравномерно, а связки, поддерживающие сустав, ослабевают. Результатом этого становятся вывихи и переломы, которые могут появляться даже при обычной ходьбе. Чтобы избежать этого, людям с 2–3 степенью гонартроза необходимо передвигаться с ходунками или костылями
Профилактика
Для того чтобы предотвратить развитие двухстороннего гонартроза, необходимо:
- избегать сильной нагрузки на коленные суставы;
- выполнять физические упражнения для укрепления околосуставных мышц;
- поддерживать в норме массу тела;
- избегать поднятия тяжестей;
- правильно питаться, чтобы организм получал достаточное количество витаминов и минералов;
- отказаться от вредных привычек.
Двусторонний гонартроз – достаточно серьезное заболевание, которое может стать причиной инвалидности. Разрушение сустава – это необратимый процесс, остановить его только с помощью лекарств не удастся.
Своевременно начатое лечение может замедлить процесс, устранить некоторые симптомы и уменьшить риск развития осложнений. Поэтому при выявлении признаков заболевания необходимо обратиться за консультацией к травматологу, ортопеду или ревматологу.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
По данным эпидемиологических исследований, гонартрозом страдают от 8 до 20% взрослого населения. Чаще всего заболевание, приводящее к утрате трудоспособности, локализуется в коленном суставе. Оно прогрессирует в течение нескольких лет и приводит к инвалидности. Около одной трети всех больных со стойкой утратой трудоспособности страдают деформирующим артрозом.
В статье мы рассмотрим, что такое гонартроз коленного сустава и как его лечить.
Что такое гонартроз и чем он отличается от артроза коленного сустава
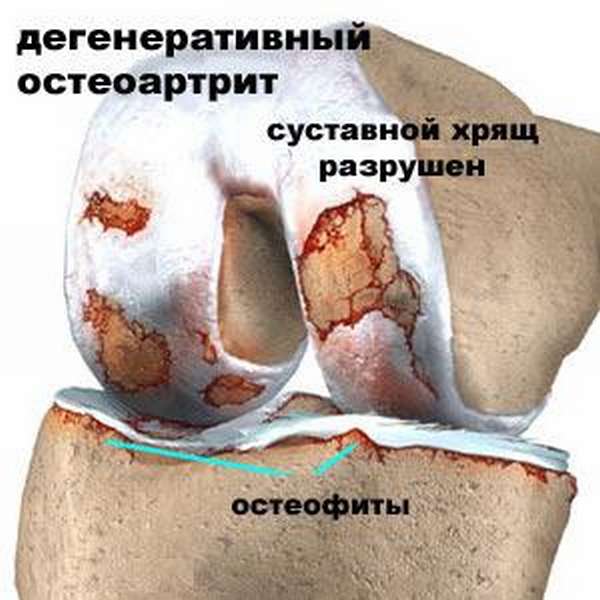
Что за болезнь гонартроз? Гонартроз — это дегенеративно-дистрофическое заболевание коленных суставов. Оно поражает суставные хрящи, субхондральные и метафизарные слои кости, синовиальную оболочку, связки, капсулы сустава и мышцы.
Постепенно происходит истончение и разрушение тканей сустава. Под влиянием заболевания формируются костно-хрящевые разрастания — остеофиты. Болезнь сопровождается болью и ограничением подвижности в суставе.
Гонартроз еще называют деформирующим артрозом, остеоартрозом, остеоартритом, дегенеративным или гипертрофическим артритом.
Причины
Наиболее вероятные причины развития гонартроза колена:
- возрастные изменения и естественные процессы старения организма, сопровождающиеся нарушением обменных процессов, изменением гормонального фона, ухудшением питания суставных тканей,
- избыточная масса тела, которая увеличивает осевую нагрузку на коленные суставы,
- нарушения метаболизма (сахарный диабет, гиперпаратиреоз),
- травмы,
- инфекционные заболевания.
Далее разберем симптомы и лечение гонартроза 1, 2, 3 степени коленного сустава.
Симптомы
Первый признак гонартроза —, боль, которая усиливается при движении, физической нагрузке, низких температурах, охлаждении, смене погоды и проходит в состоянии покоя и в тепле.
Больной жалуется на хромоту, необходимость в дополнительной опоре в виде трости, трудности при подъеме или спуске по лестнице, при вставании со стула. В процессе развития заболевания уменьшается подвижность сустава, происходит его деформация и увеличение в размерах. По утрам наблюдается скованность в суставах, которая проходит в течение 30 минут.
Клинические проявления гонартроза выражаются в сужении межсуставной щели, разрастании остеофитов и кист, изменении формы концевой части кости.
Виды гонартроза
Выделяют несколько видов гонартроза.
Первичный или идиопатический гонартроз возникает без каких бы то ни было причин (ставится диагноз первичный гонартроз).
Вторичный гонартроз провоцируется рядом факторов. Чаще всего это травмы. Это могут быть внутрисуставные переломы, вывихи, повреждения хрящевой ткани, менисков или связок коленного сустава. Реже встречаются воспалительные факторы. Например, гонартроз может развиться на фоне острых или хронических артритов различного происхождения.
По тому, насколько выражены патологические изменения, выделяют III стадии:
- I стадия: межсуставная щель сужена незначительно, боль появляется только при ходьбе или после, особенно при спуске или подъеме по лестнице. В состоянии покоя боль проходит, но часто возникает после долгого стояния на ногах. Движения в суставе не ограничены.
- II стадия: межсуставная щель сужена в 2-3 раза больше нормы. По краям суставной щели появляются остеофиты, развивается умеренный болевой синдром, ограничение подвижности сустава, гипотрофия мышц, начинает формироваться деформация сустава, и появляется хромота.
- III стадия: боль становится резкой, наблюдается стойкое ограничение подвижности сустава, хромота, выраженная деформация сустава. Сустав становится нестабильным, происходит атрофия мышц бедра и голени.
Если поражаются одновременно или последовательно друг за другом оба сустава, диагностируют двухсторонний гонартроз.
Левосторонний гонартроз развивается на левой конечности, а правый — на правой.
Методы диагностики
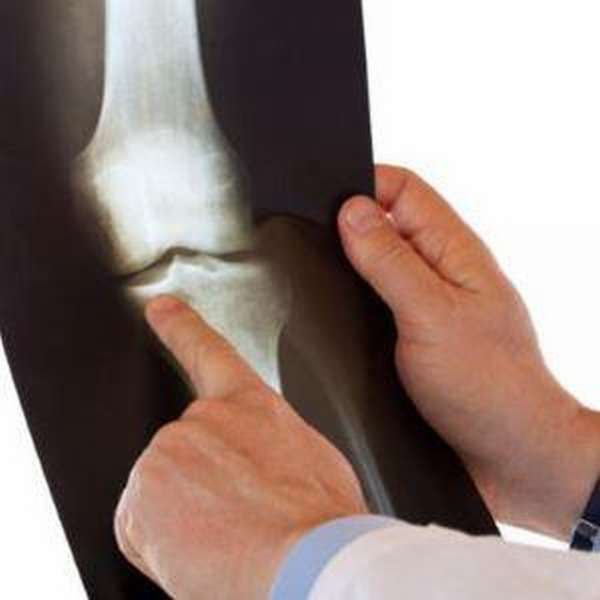
Самый распространенный способ диагностики гонартроза — рентген. Его делают в нескольких проекциях. Он позволяет оценить размер межсуставной щели, наличие остеофитов и деформации сустава. Но он бесполезен на ранних стадиях (1 и 2 стадии гонартроза), до момента деформации сустава.
Определить начальные изменения позволяет магнитно-резонансная томография. Она покажет любые степени изменения хряща сустава (от отека до истончения), состояние костной ткани, воспаление синовиальной оболочки, костные разрастания. Также используют артроскопию — прямой осмотр хряща и внутрисуставных образований при помощи специального оборудования.
Чтобы исключить другие схожие заболевания, проводят дифференциальную диагностику.
В большинстве случаев она проводится на ранних стадиях заболевания, если есть подозрения на ревматоидный артрит, кристаллические артриты (подагра, псевдоподагра, апатитная болезнь) или спондилоартропатии (болезнь Бехтерева, реактивные артриты, синдром Рейтера, псориатический и инфекционный артрит).
Ревматоидный артрит схож с гонартрозом по признаку моно-поражения крупного сустава.
Но он отличается:
- ранним возрастом пациента (от 30 лет),
- утренней скованностью более 30 минут,
- усилением боли в покое и уменьшением при движении,
- опуханием сустава,
- поражением следующего сустава в течение 3 месяцев,
- симметричностью поражения суставов,
- ревматоидными узелками на коже,
- поражением внутренних органов (легкие, почки, сердце),
- снижением массы тела, повышенной потливостью,
- повышенными показателями СОЭ, наличием С-реактивного белка в крови,
- наличием ревматоидного фактора в крови.
Кристаллические артриты отличаются следующими признаками:
- резкий болевой синдром по утрам,
- покраснение кожи и повышение местной температуры в пораженном суставе,
- высокий уровень мочевой кислоты (при подагре).
Спондилоартропатии отличаются от гонартроза:
- наличием сакроилеита со спондилолитом,
- артриты коленных, тазобедренных, грудинно-реберных суставов,
- тендиниты,
- поражения кожных покровов и слизистых оболочек (глаза, полость рта),
- кожные изменения при псориазе.
Методы лечения
Лечение гонартроза зависит от стадии заболевания и включает консервативные и хирургические методы. На I-II стадиях применяют консервативное неоперабельное лечение. На II-III — хирургическое лечение. Иногда хирургическое вмешательство проводится на I стадии в случае, если консервативное лечение оказалось не эффективным.

Цель терапии на I-II стадии —, стабилизация дегенеративного процесса, уменьшение болевых ощущений, развитие и поддержание двигательной активности в суставе. План лечения подбирается индивидуально для каждого пациента исходя из его сопутствующих соматических заболеваний.
Больным рекомендуется ограничить осевую нагрузку на коленный сустав, запрещается бегать, прыгать, поднимать тяжести, долго находиться в однообразной позе. Становится необходимо носить ортопедическую обувь с хорошими амортизационными свойствами, использовать для опоры трость или костыль.
Ортезы позволяют улучшить функциональность пострадавшего сустава.
Важно. Массаж, гидромассаж и физиотерапия (озокеритовые и парафиновые аппликации, ультразвук, лазер, криотерапия, УВЧ, электрофорез с анальгином, новокаином, фонофорез с гидрокортизоном, сероводородные, серные или радоновые ванны) также способствуют поддержанию стойкой ремиссии.
В случае если болевой синдром носит интенсивный характер, назначаются препараты пролонгированного действия, которые могут оставаться в организме длительное время. Поскольку НПВС обладают рядом побочных эффектов, которые вызывают желудочно-кишечные расстройства, назначаются гастропротекторы.
Для местного применения используют различные гели и мази с пчелиным или змеиным ядом, экстрактом перца.
Внутрь сустава вводятся препараты с гиалуроновой кислотой.
Как уже было указано, диета необходима в случае, если больной имеет лишний вес либо находится в состоянии истощения. В обоих случаях необходимо сбалансированное питание и употребление продуктов, богатых витаминами и микроэлементами. Сформировать правильный рацион поможет врач-диетолог или непосредственно ваш лечащий врач в зависимости от состояния пациента.
В качестве хирургического лечения применяются такие методы, как:
- артроскопия,
- остеотомия,
- эндопротезирование,
- резекционная артропластика,
- артродезирование.
Артроскопию используют для подтверждения и уточнения диагноза, чтобы назначить дальнейший план лечения.
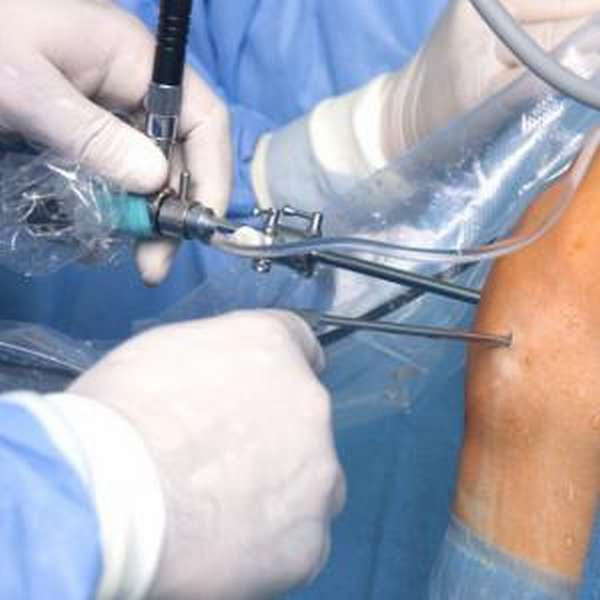
Остеотомия проводится для снижения нагрузки на сустав, уменьшения болевого синдрома и восстановления нормального размера межсуставной щели.Все это приводит к восстановлению подвижности сустава.
Операция противопоказана, если у пациента есть ожирение, он ведет малоподвижный образ жизни, имеются системные заболевания соединительной ткани, хроническая венозная или артериальная недостаточность, возраст старше 65 лет.
Эндопротезирование —, частичная или полная замена сустава. Эта операция относится к категории высокой сложности, поэтому ее назначают пациентам старше 50 лет. Для молодого возраста замену сустава проводят только в строго индивидуальном порядке.
Резекционная артропластика проводится для удаления поврежденной части сустава и замены ее на искусственную. Это восстанавливает биомеханику сустава.
Артродезирование проводится для восстановления опорной функции конечности. При этом сустав полностью обездвиживается, кости сращиваются, обеспечивая опору, конечность укорачивается.
Также необходима лечебная физкультура (ЛФК) для укрепления мышц голени и бедра. Это способствует уменьшению болевых ощущений и улучшению состояния сустава на долгое время.
Упражнения при гонартрозе коленного сустава подбираются индивидуально лечащим врачом или врачом по лечебной физкультуре. При занятии гимнастикой важно следить за правильной техникой выполнения упражнения, чтобы не повредить больной сустав. Если упражнение доставляет боль или дискомфорт, следует перейти к следующему или прекратить тренировку.
Главными факторами эффективности ЛФК выступают регулярность тренировок, правильная техника и посильность нагрузки.
Лечение гонартроза народными средствами необходимо согласовывать с врачом и применять их в качестве вспомогательного метода.
Самыми распространенными рецептами считаются следующие средства:

настойка из лимона и чеснока: 100 г чеснока и 3 лимона пропустить через мясорубку, залить 3 л горячей воды, оставить в тепле на 12 часов, настойка употребляется по 70 мл сначала 1 раз в день, постепенно увеличивая дозу до 3 раз, курс приема составляет 9 л настойки,
Перед применением все средства необходимо проверить на аллергическую реакцию.
Инвалидность при гонартрозе
Для получения инвалидности проводится медико-социальная экспертиза (МСЭ).
Ее назначают:
- больным с прогрессирующим артрозом более 3 лет и страдающим обострениями в течение года более 3 раз,
- после хирургического лечения с нарушениями подвижности, которые мешают нормальной жизнедеятельности,
- при наличии выраженных нарушений статико-динамической функции.
В ходе МСЭ определяют группу инвалидности. Ее определяют исходя из:
- клинико-функциональной диагностики (жалобы больного, выраженность симптомов),
- социальной диагностики (способности больного к самообслуживанию, адаптации в социальной среде и трудоспособности).
I группа назначается при полной утрате подвижности. Человек не может ходить, гулять, самостоятельно готовить еду.
II группа присваивается, если подвижность утрачена частично, человек может передвигаться только с посторонней помощью.
III группа присваивается, если ограничение подвижности в суставе умеренное. Человек может самостоятельно передвигаться, но медленно и с большим количеством остановок для отдыха.
Методы профилактики

Для профилактики гонартроза необходимо заботиться о сохранении здоровья суставов. Для этого важно выбирать посильную физическую активность и спорт, которые не вызывают интенсивное изнашивание суставов и чрезмерные нагрузки. В повседневности носить удобную обувь с хорошими ортопедическими свойствами.
Если рабочий процесс связан с пребыванием длительное время в однообразной позе, делать короткие перерывы на разминки, носить компрессионное белье. В зрелом возрасте важно следить за питанием, не допускать развития ожирения и употреблять в пищу продукты, полезные для костно-мышечной ткани (сыр, творог, зелень, овощи).
Заключение
Хотя прогноз заболевания и неблагоприятный, есть методы диагностики, которые выявляют болезнь на ранних стадиях. При раннем обнаружении врачи назначают более эффективные методы лечения, которые способствуют поддержанию стойкой ремиссии.
Диета и профилактика заболевания гонартроз позволят избежать неприятностей со здоровьем в будущем.
Читайте также:


