Гнойные заболевания верхних конечностей
Абсцессом называют ограниченное скопление гноя, которое обычно вскрывают в области наибольшей флюктуации. Флегмона – это острое гнойное разлитое воспаление клетчатки. Основное правило - создание свободного оттока гноя, вскрытие всех карманов и дренирование полости.
Флегмоны поддельтовидного клетчаточного пространства вскрывают двумя вертикальными разрезами по переднему и заднему краям дельтовидной мышцы. При вскрытии флегмоны клетчаточного пространства Парона-Пирогова разрезы делаются на боковых поверхностях предплечья.
Флегмоны плеча могут быть первичными (гематогенными) и вторичными как следствие распространения гнойного процесса с других ямок. При локализации абсцесса в околокостной клетчатке необходимо произвести расслоение мышцы до кости. Показания: инфекционный процесс. Доступы и разрез: два разреза по задней поверхности плеча. Осложнения: кровотечение.
Флегмона локтевой ямки. Чаще бывает вторичной. Показания: инфекционные процессы. Доступы и разрез: единым срединным разрезом. Опасности: кровотечения.
Флегмоны предплечья. В зависимости от топографии фасциально-клетчаточных пространств: 1)флегмоны переднего фасциального ложа; 2)флегмоны заднего фасциального ложа. При оперативном вмешательстве разрезы проводят строго в соответствии с проекционными линиями сосудисто-нервных пучков. Показания: инфекционные процессы. Доступы и разрез: выбирают в зависимости от локализации гнойного очага. Опасности: кровотечения.
Флегмоны кисти.
-флегмоны тыльной поверхности кисти, как поверхностные, так и глубокие, вскрывают линейными разрезами в месте наиболее выраженной припухлости, гиперемии и флюктуации. Линия разреза должна проходить в стороне от проекции сухожилий разгибателей. Аналогично вскрывают и ладонные абсцессы кисти.
-поверхностные флегмоны срединного ладонного пространства вскрывают разрезом в центральной части ладони по ее средней линии.
-флегмоны возвышения V пальца вскрывают линейным разрезом в месте наиболее выраженной флюктуации и гиперемии.
Флегмоны ягодичной области: подразделяются на поверхностные и глубокие.
Положение больного. На операционном столе на здоровом боку. Показания: инфекционный процесс ягодичной области.
Техника. Доступы и разрез: производят от задней поверхности ости подвздошной кости до вершины большого вертела вдоль волокон большой ягодичной мышцы. После обследования пальцем вскрытой гнойной полости обычно приходится дренировать более глубокие отделы ее, для чего делают 2—3 дополнительных разреза. Лучше гнойную полость дренировать 2 дренажами из отдельных проколов для проведения активного промывания ее с предварительным ушиванием разреза наглухо. Опасности: кровотечение.
Флегмоны бедра.Показания: инфекционный процесс бедра.
Положение больного. На здоровом боку, либо на животе.
Техника. Доступы и разрез: при флегмонах ягодичной области проходит от заднее-верхней ости подвздошной кости до вертела бедренной кости. При глубоких флегмонах, рассекается так же большая ягодичная мышца, и далее тупо проникают в более глубоки слои. После чего полости дренируются, дренажная трубка выводится через разрез.
При более тяжелых состояниях больного проводят два дополнительных разреза. Первый: проводится параллельно крестцу отступя от его края 2-3 см. Второй разрез: проводится по средней линии задней поверхности бедра, начало разреза ниже ягодичной складки, длинна разреза около 15 см. После вскрытия кожи разрезается подкожная клетчатка, фасция, далее проникают в клетчатку которая окружает седалищный нерв. По клетчатке седалищного нерва тупо проникают под большую ягодичную мышцу. В случае необходимости их 3х разрезов можно отслоить всю большую ягодичную мышцу. Опасности: кровотечение.
Флегмоны подколенной ямки.Показания: инфекционный процесс в подколенной ямке. Флегмона подколенной ямки может распространяться на переднюю область бедра по приводящему каналу, на заднюю область бедра – по ходу седалищного нерва, а в латеральное фасциальное ложе голени – через верхний мышечно-малоберцовый канал. Доступы и разрез: гнойные затёки и межмышечные флегмоны на задней поверхности бедра вскрывают продольными разрезами по латеральному краю m. biceps femoris или по ходу m. semitendinosus. Клетчаточное пространство, в котором находится седалищный нерв, вскрывают в стороне от линии проекции нерва. Опасности: кровотечение.
Флегмоны голени.Показания: инфекционный процесс в голени. Глубокие или межмышечные флегмоны голени располагаются обычно в одном из трех костно-фасциальных пространств голени: переднем, заднем или наружном. Положение больного на столе зависит от локализации флегмоны. При флегмонах передней и наружной поверхности голени — положение на спине, а при флегмоне задней поверхности — положение на животе или на боку.
Техника. Доступы и разрез: продольными разрезами, длиною в 10—15 см, проводимыми на 1—2 см кнаружи от гребешка большеберцовой кости. Разрезы проводят в верхней, средней или нижней трети голени, в зависимости от локализации флегмоны. Рассекают кожу, подкожную клетчатку, поверхностную и собственную фасции голени и, тупо проходя в межмышечные щели, расслаивают мышцы и доходят до скопления гноя, которое дренируют.
Флегмону задней поверхности вскрывают продольными разрезами, идущими по внутреннему и наружному краю икроножной мышцы и ахиллова сухожилия. Рассекают кожу, подкожную клетчатку, поверхностную фасцию и поверхностный листок собственной фасции голени. Для вскрытия, основного скопления гноя, находящегося в глубоком отделе этого ложа, необходимо оттянуть икроножную мышцу кзади. Ее рассекают продольным разрезом у места начала большеберцовой кости, и тогда обнажается глубокий листок собственной фасции голени. Этот листок осторожно вскрывают и проникают в глубокие отделы, где и находится скопление гноя, которое дренируют.
Флегмону наружной поверхности вскрывают продольными разрезами, идущими по наружной поверхности голени по длине малоберцовой кости.
Рассекают кожу, подкожную клетчатку, поверхностную и собственную фасции и тупо проникают через малоберцовые мышцы к скоплению гноя. Опасности: кровотечение.
Флегмоны стопы локализуются на тыльной или подошвенной поверхностях стопы. Показания: инфекционный процесс стопы. Положение больного на столе — на спине.
Техника. Доступы и разрез: для вскрытия тыльной флегмоны стопы на ее тыле проводится 2—3 продольных разреза параллельно ходу сухожилий разгибателей. Рассекают кожу, подкожную клетчатку, поверхностную и глубокую тыльные фасции.
Флегмону подошвенной поверхности стопы наиболее рационально вскрывать двумя типичными разрезами, предложенными Делормом для обнажения подошвенных сосудов и нервов. Разрезы проходят по бокам самой толстой части подошвенного апоневроза.
Разрезы проводятся по проекционным линиям: на пятке, на три пальца от ее заднего края, проводят поперечную линию. Середина этой линии соединяется с третьим межпальцевым промежутком, это будет наружный разрез. Если медиальную половину поперечной пяточной линии разделить пополам и эту среднюю точку соединить с первым межпальцевым промежутком - линия внутреннего разреза. При обоих разрезах рассекают плотную и толстую кожу, хорошо выраженную подкожную клетчатку, плотный подошвенный апоневроз. Последний оттягивают кнутри и тупым путем проникают вплоть до свода стопы и межкостных мышц, где и находится скопление гноя, которое дренируют. Опасности: кровотечение.
Операции при панарициях. Панариций – гнойное воспаление тканей пальца. Исследование пальца при этом должно быть с помощью пуговчатого зонда. При оперативном вмешательстве разрез нельзя производить на уровне межфаланговых складок и по рабочей поверхности пальца. Правильно выполненные разрезы располагаются на латеральной и медиальной сторонах. При наличии очага деструкции на ладонной поверхности концевой фаланги предпочтительнее разрез в виде клюшки. При наличии обильного количества гноя в проксимальном мешке целесообразно освободить его с помощью дугообразного разреза на ладони. Тендовагиниты вскрывают чаще всего линейными разрезами, проводимыми по боковым поверхностям фаланг. Операции при тендобурситах и тендовагинитах должны быть радикальными, чтобы обеспечить хорошее дренирование сухожильного влагалища. Особенностью подкожного гнойного процесса на дистальной фаланге пальца кисти заключается в том, что распространение гноя происходит по направлению к кости. Оперативное вмешательство при гнойных тендовагинитах сухожилий сгибателей пальцев должно быть срочным, так как возможно быстрое омертвление сухожилий вследствие сдавления их брыжейки. Разрезы на пальцах кисти следует делать на передне-боковых поверхностях вне межфаланговых суставов. Необходимо помнить, что при вскрытии гнойного тендовагинита повреждение брыжейки сухожилия может нарушить питание сухожилия и привести к его некрозу. При гнойном тендовагините и тендобурсите 1 пальца гнойный процесс может распространяться по всем направлениям, кроме влагалища локтевого разгибателя кисти. При этом разрезы в области дистальных фаланг пальцев не проводят из-за отсутствия на них синовиальных влагалищ сухожилий.
Панариций - острое гнойное воспаление тканей пальцев.
Причинами возникновения являются уколы (рыбья кость, металлическая стружка, заноза) и порезы, царапины кожи пальцев, полученные на производстве или в быту Возбудители - стафилококки, стрептококки и др.
Панариций обычно развивается на ладонной поверхности одной из фаланг пальца: нарастают боль, гиперемия, припухлость, нарушение функции. Постепенно боль становится нестерпимой, пульсирующей, лишающей больного сна. Кожа становится горячей на ощупь. При костном панариции фаланга булавовидно утолщается, приобретает цианотичный оттенок. При сухожильном панариции боль появляется раньше внешних проявлений воспаления, она резко усиливается при попытке разгибания пальца и захватывает обычно среднюю и проксимальную фаланги. Для подкожного панариция характерна локальная боль.
Воспалительный процесс на 2-м, 3-м и 4-м пальцах не выходит за их пределы из-за замкнутых сухожильных влагалищ. Сухожилия сгибателей 1 -го и 5-го пальцев сообщаются с клет- чаточным пространством предплечья и соответственно между собой, поэтому воспаление может переходить с одного пальца на другой - У-образная флегмона кисти и быть причиной флегмоны предплечья (пространства Пирогова - Парона). Панариций проксимальной фаланги пальца часто является причиной комиссуральной флегмоны (области межпальцевого промежутка) кисти.
Неотложная помощь на раннем этапе воспаления заключается в применении спиртовых компрессов, создании покоя, придании возвышенного положения. Значительное усиление боли (первая бессонная ночь) - показание к вскрытию панариция.
В послеоперационном периоде осуществляются перевязки, ванночки с антисептиками, антибактериальная терапия, ФТЛ.
Флегмона кисти. Флегмоны чаще локализуются на ладонной поверхности в области тенора, гипотенора или срединном пространстве. Различают поверхностные и глубокие (под ладонным апоневрозом) флегмоны кисти. В отличие от поверхностных, глубокие флегмоны сопровождаются значительным отеком тыла кисти и протекают с выраженным нарушением функции и общего состояния.
Больные нуждаются в стационарном лечении. Операция выполняется под общим обезболиванием. В послеоперационном периоде необходима иммобилизация кисти и предплечья. Функция кисти полностью восстанавливается не всегда.
Флегмона стопы. Причиной гнойных заболеваний стопы являются потертости, мозоли, ранения при хождении босиком. Флегмоны также бывают поверхностными и глубокими, быстро прогрессируют, особенно у больных диабетом, протекают с выраженной интоксикацией и часто по сухожильным влагалищам распространяются на голень. Диагностика глубоких флегмон стопы до проявления внешних признаков бывает затруднительной.
Исход заболевания зависит от своевременности оперативного лечения, у больных диабетом часто заканчивается ампутацией конечности.
Вросший ноготь. Вросший ноготь (см. цветную вклейку) - самое распространенное заболевание первых пальцев ног. Неправильный рост и обрезание ногтевой пластинки, ношение узкой обуви ведут к воспалению и изъязвлению околоногте- вого валика. Длительное воспаление сопровождается разрастанием грануляций. Ношение обуви становится болезненным, а модельной - невозможным.
Неотложная помощь на начальном этапе воспаления заключается в назначении теплых ванночек с марганцевокислым калием, наложении повязок с антисептикоми, смене обуви. Длительное течение заболевания, быстрый рост грануляций, гнойные осложнения требуют оперативного лечения. После краевой резекции ногтевой пластинки с удалением ростковой зоны и иссечения гипергрануляций формируется новый ногтевой валик.
Бурсит. Бурсит - воспаление слизистой сумки. Бывает острым и хроническим. Причиной является острая травма или длительное механическое раздражение. Заболевание чаще локализуется в области локтевого отростка и надколенника. Острый бурсит характеризуется образованием болезненной округлой опухоли (рис. 62) с перифокальным воспалением, часто переходит во флегмону локтевой области. При хроническом бурсите пальпируется мясистая стенка бурсы, заполненной жидкостью.
Доврачебная помощь в начальной стадии острого воспаления заключается в создании покоя конечности, наложении спиртовых компрессов. Консервативное лечение состоит в пункционном удалении жидкости и наложении давящей повязки. Наличие гноя, подтверждаемое пункцией, требует вскрытия и санации полости бурсы. Оперативное лечение хронического бурсита заключается в иссечении бурсы.

Рис. 62. Бурсит
Межмышечная флегмона.
Основной причиной флегмон являются открытые и закрытые
(нагноившиеся гематомы) травмы конечностей, инъекции.
Воспалительный процесс развивается в мышечных футлярах и способствует резкому повышению внутрифасциального давления, что в свою очередь ведет к нарушению кровообращения в мышце и быстрому ее некрозу. При расплавлении фасции флегмона быстро распространяется по межфасциальным пространствам на большие расстояния от первичного очага.
Клинически проявляется разлитым отеком сегмента конечности, гиперемией без четких границ и гипертермией кожи над очагом воспаления, выраженным нарушением функции конечности, тяжелой интоксикацией.
Доврачебная помощь заключается в обеспечении иммобилизации, возвышенного положения, применении холода и направлении на стационарное лечение.
Операция обеспечивает широкое дренирование флегмоны с наложением контраппертур, некрэктомией и заканчивается постановкой дренажей и тампонов. Обязательно назначается антибактериальная и дезинтоксикационная терапия, иммобилизация.
Если пациенты с воспалительными заболеваниями верхних конечностей способны обслуживать себя самостоятельно, то с заболеваниями нижних конечностей требуют постороннего ухода.
Гнойно-воспалительные заболевания кисти ведут к значительной потере трудоспособности.
Флегмоны стопы являются важнейшей причиной ампутаций конечностей, особенно в пожилом возрасте и сахарном диабете.

Общие сведения
Что такое флегмона? Флегмона (phlegmona) представляет собой острый гнойно-некротический разлитой процесс, развивающийся в подкожной, межфасциальной, межмышечной, периваскулярной/периневральной жировой клетчатке со склонностью к его распространению. Код флегмоны по МКБ 10: L03. Характерной особенностью флегмоны, отличающей ее от абсцесса является отсутствие четких границ (отсутствие пиогенной оболочки из слоя фиброзных волокон/грануляционной ткани), что способствует быстрому/обширному распространению гнойного процесса по клетчаточным пространствам с переходом на сухожилия, мышцы, кости и другие структуры.
Флегмона и абсцесс может развиваться как осложнение других гнойных процессов (карбункула, абсцесса, сепсиса), так и являться самостоятельным заболеванием. Как правило флегмоны локализуются в тех зонах, где имеются достаточные клетчаточные пространства, заполненные жировой тканью. В целом флегмоны делятся на поверхностные (подкожные/эпифасциальные) и глубокие (субфасциальные), однако ряд авторов среди субфасциальных флегмон отдельно выделяют флегмоны различных клетчаточных пространств, которые носят специальные названия, например паранефрит (флегмона околопочечной клетчатки), медиастинит (флегмона клетчатки средостенья), парапроктит (флегмона околопрямокишечной клетчатки) и др. Флегмоны могут быть самостоятельными заболеваниями или осложнениями других гнойных процессов.
Патогенез
Патогенез флегмон определяется видом возбудителя, местом его проникновения в организм и реакцией макроорганизма на его проникновение. Развитие и течение флегмон зависит от концентрации микрофлоры во входных воротах, анатомо-топографическими особенностями тканей, состояния органов и систем организма, а также общих/местных специфических неспецифических защитных факторов, которые и определяют характер воспалительной реакции.
Проникновение и размножение возбудителя вызывает реакцию тканей в виде экссудативного воспаления, то есть развивается серозная инфильтрация, однако экссудат очень быстро приобретает гнойный характер. Различают следующие переходящие одна в другую стадии патологического процесса: отек, инфильтрация тканей, гнойное расплавление, некроз. В случаях флегмоны не происходит ограничения гнойного очага с образованием грануляционного вала.
Классификация
Классификация флегмон базируется на нескольких признаках, согласно которым выделяют следующие виды флегмон.
- По течению: острую и хроническую флегмону.
- По расположению: поверхностные (патологический процесс поражает ткани до мышечного слоя) и глубокие (патологический процесс поражает ткани глубже мышечного слоя, жировой клетчатки).
- По характеру экссудата: серозно-гнойные флегмоны, гнойные, гнойно-геморрагические флегмоны и гнилостные.
- По локализации: подкожная, межмышечная, субфасциальная, межорганная, органная, забрюшинная, тазовая, флегмона кисти и стопы, флегмона шеи, флегмона челюстно-лицевой области, флегмоны подмышечной впадины и др.
- По происхождению: первичная (развивается при непосредственном попадании возбудителя в ткани организма) и вторичная (возникает при миграции патогенов из других гнойных участков).
Причины
Этиологическим фактором является преимущественно стафилококк, стрептококк, протей, кишечная палочка, анаэробная микрофлора. В случаях, когда флегмона развивается в виде осложнения какого-либо другого гнойного заболевания, то распространение инфекционного процесса происходит из непосредственно первичного очага через фасциальные влагалища и различные естественные отверстия или же лимфогенным/гематогенным путем.
Возникновению флегмоны и более тяжелому ее течению способствует снижение защитных функций организма, обусловленное иммунодефицитными состояниями, хроническими заболеваниями (туберкулез, сахарный диабет, болезни крови, истощение), хроническими интоксикациями (алкоголизм).
Симптомы
Общая симптоматика флегмон обусловлена явлениями интоксикации, а с учетом обширности процесса, симптомы интоксикации обычно сильно выражены и проявляются резкой слабостью, ознобом, жаждой, головной болью, быстрым повышением температуры до 39-40°С. При этом, для глубоких флегмон характерно более яркая выраженность и ранее появление общих симптомов. Состояние быстро ухудшается, возможно снижение артериального давления, одышка, частый слабый пульс, уменьшение мочеотделения, появляется желтушность кожных покровов и синюшность конечностей. При поверхностной флегмоне появляется краснота и отек в зоне поражения, отмечается увеличение регионарных лимфоузлов, а при флегмоне конечности, они увеличиваются в объеме.
При пальпации флегмоны отмечается неподвижное, резко болезненное, горячее на ощупь образование с лоснящейся кожей над ним, не имеющее четких границ. Движения болезненны, и боль усиливается при изменении положения тела. В дальнейшем в области воспаления происходит размягчение мягких тканей и формируется гнойная полость, гной из которой может как прорваться наружу с образованием свища, так и распространяться на прилегающие ткани, вызывая воспалительный процесс. Для острой флегмоны характерен быстрый прогресс, сопровождающийся вовлечением в патологический процесс новых участков жировой клетчатки и анатомических образований, расположенных рядом, что сопровождается тяжелой интоксикацией.
Каждая из форм флегмоны (в зависимости от характера эксудата) имеет свое специфическое течение:
- Серозная флегмона. Характерна для начального периода развития флегмоны, при котором преобладает серозное воспаление: в зоне локализации патологического процесса скапливается экссудат, при этом, лейкоциты инфильтрируют клетки жировой клетчатки. Соответственно клетчатка пропитывается мутной водянистой жидкостью приобретает студенистый вид, а граница (пиогенная оболочка) между здоровыми и больными тканями практически отсутствует. Серозная форма может трансформироваться в гнойную/гнилостную флегмону. Общее состояние страдает незначительно.
- Гнойная флегмона. Образуется в результате расплавления тканей с постепенным образованием гноя (гистолиз) с образованием беловато-желто-зеленого мутного экссудата. При этой форме флегмоны в результате расплавления тканей наблюдается частое образование свищей, язв и полостей, а также распространение гнойно-воспалительного процесса на прилегающие ткани и структуры. Для гнойных флегмон характерны острое начало, озноб, внезапное повышение температуры тела до высоких показателей, защитная (болевая) контрактура мышц.
- Гнилостная флегмона. Отмечается разрушение тканей в зоне локализации процесса с образованием газов, имеющих неприятный запах. При такой флегмоне ткани приобретают темно-зеленую/грязно-коричневую окраску, становятся рыхлыми и быстро разрушаются, трансформируясь в полужидкую массу. В результате интенсивного гнилостного распада тканей развивается тяжелая интоксикация: озноб, резкое нарастание температуры тела, снижение/падение артериального давления. Гнилостная инфекция распространяются значительно быстрее гнойной и сопровождается лимфангоитом/лимфаденитом.
- Некротическая флегмона. Проявляется образованием множества очагов некроза, которые либо расплавляются в последующем, либо отторгаются, формируя раневую поверхность. Страдает общее состояние, сопровождается ознобом и высокой температурой. В случаях благоприятного течения зона воспаления ограничивается лейкоцитарным валом и грануляционным барьером от здоровых окружающих флегмону тканей, то есть происходит локализация процесса с образованием абсцессов, которые в дальнейшем могут вскрываться самостоятельно или дренируются оперативным путем.
- Анаэробная флегмона. Вызывается не спорообразующими анаэробами. Характерен распространенный серозный воспалительный процесс с быстрым формированием обширных участков некроза тканей, сопровождаемых выделением из тканей пузырьков газа со зловонным запахом. При пальпации таких флегмон определяется мягкий хруст (крепитация), обусловленный наличием газа. Сопровождаются выраженной интоксикацией и тяжелым общим состоянием пациента.
Рассмотрим общие и местные проявления флегмоны в зависимости от ее локализации.
Наиболее часто на верхних конечностях встречаются флегмона кисти. Выделяют флегмону тенара (возвышение в основании большого пальца)/гипотенара; над- подапоневротическую флегмону срединного ладонного пространства; U-образную (перекрестную флегмону); комиссуральную флегмону (в дистальной части ладони); над- подапоневротическую флегмону тыла кисти.
Флегмона области тенара — пациенты жалуются на отек, боль и покраснение кожи в области тенара. При пальпации этой зоны резкая болезненность, также болезненны движения в первом пальце. Из общих проявлений — субфебрильная температура тела.
Флегмона гипотенара — проявляется болезненностью и напряжением тканей при пальпации, умеренно выраженным отеком, гиперемией. Боли усиливаются при движении V пальца. Явления выраженной интоксикации отсутствуют.
Комиссуральная флегмона — чаще развивается при появлении трещин омозоленной/грубой кожи ладони в области пястно-фаланговых сочленений. Воспалительный очаг локализуется в комиссуральных пространствах 2-5 пальцев. Характерны отек дистальной части двух поверхностей кисти и выраженные боли, пальцы, расположенные по соседству с гнойным очагом согнуты в межфаланговых суставах и несколько разведены, а их разгибание из-за натяжения воспаленного апоневроза ладони болезненно.
Флегмоны срединного пространства. Кожа центральной части ладони выбухает, напряжена, при пальпации резко болезненная. Особенно выражен отек со стороны тыла кисти. Значительное усиление боли вызывает попытка активного/пассивного разгибания 2-5 пальцев. При запоздалом лечении могут осложняться прорывом гнойного содержимого в щель тенара. Воспалительный процесс сопровождается головными болями, повышением температуры тела, изменениями со стороны периферической белой крови.
U-образная флегмона. Относится к наиболее тяжелой форме флегмоны кисти. Представляет совместное поражение локтевой/лучевой синовиальных сумок ладони. Пальцы незначительно приведены к ладони, активные/пассивные движения значительно усиливают боль. При пальпации выраженная болезненность в проксимальной части кисти и в зоне проекции сухожилий сгибателей 1 и 5 пальцев. Сопровождаются выраженной интоксикацией (общая слабость, головная боль, высокая температура тела). Представляет особую опасность из-за высокого риска распространения гнойно-воспалительного процесса на все клеточное и фасциальное пространство кисти.
Подкожная флегмона. Подкожная флегмона тыльной поверхности — наиболее легкая форма флегмоны кисти. Гиперемия и отек тканей носят разлитой характер и трудно установить границы гнойного очага. Общее состояние практически не страдает.
Подапоневротическая флегмона. При пальпации определяется разлитая болезненность более плотного инфильтрата, сопровождающегося гиперемией/отеком тыльной поверхности кисти. Могут присутствовать симптомы интоксикации.
Флегмона бедра — поверхностные флегмоны бедра с локализацией в бедренном треугольнике сопровождаются высоким риском распространения гнойного воспалительного процесса по глубоким межмышечным пространствам/по лимфатическим путям и через поверхностную фасцию с формированием глубоких флегмон бедра.
Флегмона голени. Локализуются преимущественно в переднем, заднем и наружном фасциальном ложе. Для глубокой флегмоны бедра и голени характерна общая симптоматика в виде озноба, вялости, потере аппетита, общей слабости, разлитой боли в месте локализации и повышение температуры тела до высоких цифр, увеличение и болезненность близлежащих лимфатических узлов. Начало острое, характерно быстрое развивитие. Местно: отёк и напряжение тканей (кожи.) В результате нарушения венозного оттока конечность существенно увеличивается в объёме. При поверхностной флегмоне можно отметить припухлость и гиперемию кожи, а также симптом флюктуации.
Флегмоны подколенной ямки. В большинстве случаев это аденофлегмона, поскольку их источником является воспаления подколенных лимфатических узлов с образованием гноя. Аденофлегмоны подколенной ямки как правило возникают в результате гноящихся ран в области ахиллова сухожилия/задненаружном отделе пяточной области. Пальпаторно — локальное повышение температуры, пальпируется очаг размягчения. Страдает функция сгибания ноги в коленном суставе, конечность принимает вынужденное положение и боли усиливаются при движениях.
Флегмона стопы. Наиболее часто флегмоны стопы возникают при проникающих через апоневроз повреждениях подошвы (глубокие подапоневротические флегмоны). При этом, в процесс часто вовлекаются пальцевые фаланги, плюсневые кости и суставы стопы с развитием гнойных артритов и остеомиелита костей стопы. Проявляется резкой болезненностью при наступлении на стопу, припухлостью, болезненностью при пальпации. Страдает общее состояние. Тыльные субфасциальные флегмоны стопы локализуются в клетчаточном пространстве между тыльной и собственной мышечной фасциями стоп. Проявляются припухлостью в месте локализации, гиперемией и болезненностью при надавливании.
Флегмона шеи. Флегмоны шеи относятся к тяжелым заболеваниям, требующих немедленной госпитализации. Ниже приведено фото флегмоны шеи.
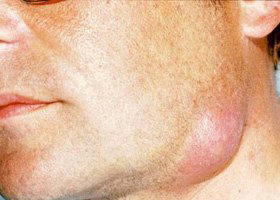
Поверхностные флегмоны шеи преимущественно локализуются над глубокой фасцией шеи в подчелюстной/подбородочной областях и вследствие их поверхностного расположения и легкой доступности для операционного вмешательства большой опасности не представляют.
Клинически они проявляются общим недомоганием, головными болями, повышением температуры тела до 38-40°С. В крови лейкоцитоз и сдвиг влево лейкоцитарной формулы. При отсутствии адекватного/своевременного лечения они могут распространяться на лицо.
Особую опасность представляют гнилостно-некротические флегмоны лица и шеи. Чаще инфекционный процесс распространяется из полости рта (фарингит, ларингит, кариесе зубов).
Глубокая флегмона шеи наиболее опасное заболевание, поскольку некротические процессы могут распространяться в клетчатку средостения с последующим развитием медиастинита. Из-за отсутствия четких диагностических признаков заболевания, поскольку очаг локализуется под глубокой фасцией шеи и диагностика глубокой флегмоны шеи часто вызывает затруднения.
Флегмоны челюстно-лицевой области условно можно разделить на две группы в зависимости от источника их возникновения: одонтогенные (основная причина заболевания пародонта, костной ткани твердых тканей зуба) и неодонтогенные (обусловленные инфицированием тканей в результате с механической травмы, тонзиллитом, ринитом, отитом). В зависимости от локализации флегмоны выделяются:
- Флегмоны с локализацией около верхней челюсти, при которых в патологический процесс вовлекаются структуры глаза (флегмона орбиты глазницы, флегмона, флегмоны височной, подвисочной, орбитальной области, флегмона слезного мешка или века, твердого/мягкого нёба).
- Флегмоны, локализующиеся около нижней челюсти (аденофлегмона подчелюстной области, подбородочной, подчелюстной области — окологлоточного, нижнечелюстного субмассетериального пространства, околоушной слюнной железы и др.)
- Флегмоны верхнего/нижнего отделов дна полости рта (флегмоны языка, подъязычной области, флегмона/абсцесс челюстно- язычного желобка, разлитая флегмона дна полости рта и др).
К общеклиническим проявлениям и флегмон челюстно-лицевой области относят явление выраженной интоксикации (потеря аппетита, общая слабость, ознобы, потливость, учащение дыхания/пульса), изменения в периферической крови, нарушение терморегуляции (повышение температуры до 39-40°С); явления токсического нефрита.
Местная воспалительная реакция проявляется в виде гиперемии, инфильтрата и отека в месте локализации флегмоны. Характерным является нарушение подвижности нижней челюсти в той или иной мере, вплоть до развития воспалительной контрактуры, нарушение слюноотделения, расстройство артикуляции, речи, реже — дыхания, резкая болезненность/нарушение акта жевания. Разнообразие клинической картины определяется локализацией флегмоны и ее распространённостью (в одном/двух-трех клетчаточных пространствах). Распространенные флегмоны характеризуются быстро прогрессирующим тяжелым течением, а эндогенная интоксикация нарастает по мере увеличения объема гнойного процесса.
Хроническая флегмона развивается при высокой сопротивляемости организма пациента на фоне микрофлоры с низкой вирулентностью и сопровождается формированием плотного, деревянистого инфильтрата.
Анализы и диагностика
Для диагностики флегмон из инструментальных методов используется УЗИ. Дифференциальная диагностика проводится с рожистым воспалением, тромбозом глубоких артериальных/венозных сосудов, остеомиелитом.
Лечение флегмоны
Как ее лечить флегмону? Независимо от локализации патологического процесса пациенту показан постельный режим. В стадии серозно-инфильтративной проводят консервативное лечение антибактериальными препаратами.
Местно: полуспиртовые компрессы с раствором Димексида, повязки на пораженную область с мазью Левомеколь. При выраженной интоксикации проводится дезинтоксикационная терапия. При необходимости назначают иммуномодулирующие препараты, витамины, общеукрепляющие средства и проводят симптоматическую терапию.
При локализации флегмоны на конечностях (флегмона стопы, кисти, бедра, голени и др.) показана иммобилизация конечности. При переходе процесса в гнойно-некротическую форму показано вскрытие флегмоны под общей анестезией и дренирование клетчаточных пространств.
Читайте также:


