Глюкокортикостероидные гормоны при лечении артроза
Ведущие симптомы дегенеративно-дистрофических и воспалительных патологий опорно-двигательного аппарата — острые боли, сильная отечность, тугоподвижность. Если с этими клиническими проявлениями не справляются НПВС и анальгетики, то пациентам назначаются стероидные противовоспалительные препараты для суставов (глюкокортикостероиды). Они быстро устраняют клинические проявления остеоартрозов, корректируют иммунный ответ у больных артритами.
Терапевтическая эффективность глюкокортикостероидов иногда нивелируется их выраженными побочными местными и системными реакциями. Лекарственные средства негативно воздействуют при пероральном приеме на ЖКТ, органы мочевыделения, снижают костную массу. Поэтому при назначении стероидных средства врач тщательно рассчитывает разовые и суточные дозировки.
Что такое глюкокортикостероиды
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Слаженную работу всех систем жизнедеятельности и отдельных органов обеспечивают гормоны — биологически активные вещества, вырабатывающиеся в железах внутренней секреции. Они поступают в кровеносное русло, а затем связываются с рецепторами клеток-мишеней. Гормоны регулируют различные процессы в организме человека, в том числе метаболические. Глюкокортикостероиды — аналоги гормонов, продуцируемых железистыми клетками надпочечников. Повышение или понижение их уровня в системном кровотоке серьезно ухудшает самочувствие человека, становится причиной развития патологий.

В состав стероидных противовоспалительных препаратов для лечения суставов входят активные ингредиенты, оказывающие разноплановое воздействие на организм. После внутрисуставного введения или приема таблетки снижается интенсивность болей, повышается объем движений. Глюкокортикоиды способны нормализовать микроциркуляцию и купировать острые воспалительные процессы.
Классификация
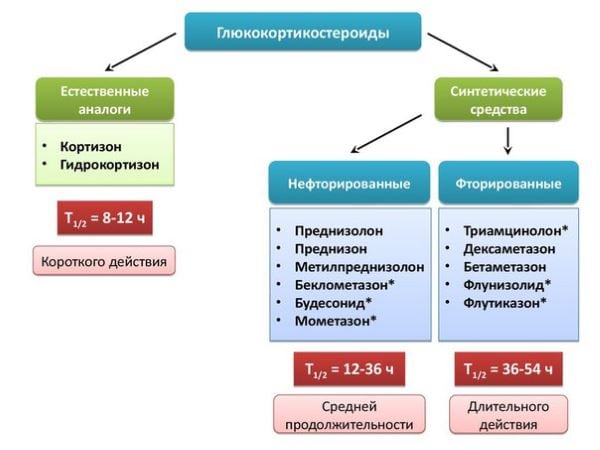
В клинико-фармакологическую группу стероидов входят препараты с основными компонентами, обладающими биологической активностью. Кортизон и Гидрокортизон относятся к глюкокортикостероидам природного происхождения. Остальные средства — их синтетические аналоги, производные гидрокортизона, полученные в результате фторирования или других химических реакций. Для искусственных стероидов характерна более высокая терапевтическая эффективность, низкая кратность применения, менее выраженные побочные реакции. В медицинской практике принята классификация гормональных препаратов в зависимости от времени их лечебного воздействия:
- период полувыведения стероидов короткого действия (кортизона, гидрокортизона) — от 8 до 12 часов. Обычно входят в состав наружных средств, редко использующихся в терапии суставных патологий. Предназначены в основном для лечения воспалительных поражений кожи. С помощью таблеток и инъекций проводится гормональная заместительная терапия при дефиците естественных гормонов в организме;
- период полувыведения стероидов средней продолжительности действия (метилпреднизолона, преднизолона, триамцинолона) — от 18 до 36 часов. Наиболее часто используются в ортопедии, ревматологии, травматологии. В несколько раз превосходят по клинической эффективности средства короткого действия, но меньше влияют на водно-электролитный баланс. Значительно реже провоцируют побочные системные реакции;
- период выведения пролонгированных стероидов (бетаметазона, дексаметазона) составляет от 36 до 54 часов. Препараты не предназначены для длительного курсового лечения из-за выраженных побочных проявлений, токсичного воздействия на организм.
Глюкокортикостероиды классифицируются и в зависимости от способа введения. Для лечения суставных патологий применяются таблетки и инъекционные препараты. Последние вводятся внутримышечно, внутривенно, в полость сустава, иногда сразу в воспаленное сухожилие. Гормональные средства выпускаются в виде лиофилизатов для приготовления растворов, суспензий. Наиболее часто в терапии дегенеративно-дистрофических и воспалительных суставных патологий используются такие стероидные препараты:
- Дексаметазон;
- Депо-Медрол;
- Триамцинолон (Кеналог);
- Гидрокортизон;
- Бетаметазон (Дипроспан, Целестон, Флостерон);
- Преднизолон.
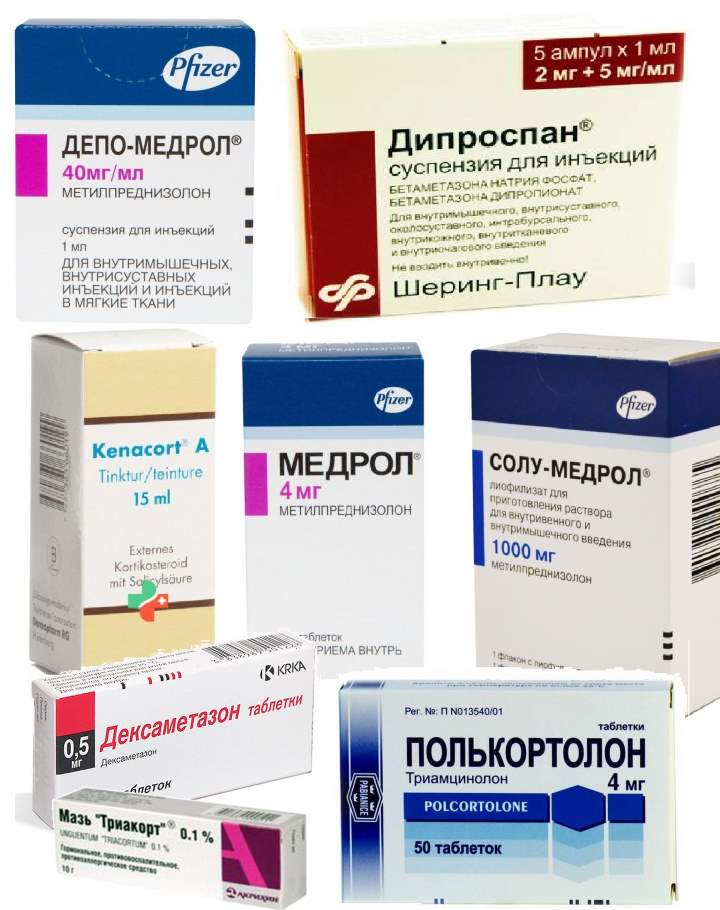
Для этих гормональных средств характерна выраженная противовоспалительная, противоаллергическая и иммунодепрессивная активность. Также они влияют на обмен веществ: липидов, протеинов, углеводов.
Фармакологическое действие
Стероидные препараты содержат ингредиенты, которые быстро проникают через клеточные мембраны и воздействуют на цитоплазматические рецепторы. В процессе связывания формируются активные комплексы, попадающие в ядра и влияющие на биосинтез особых белков. Изменяется иммунный ответ, происходит прямое или опосредованное воздействие на выработку медиаторов боли, воспаления, лихорадки — простагландинов, лейкотриенов, брадикининов. Клинически доказана способность стероидных препаратов ингибировать фосфолипидные медиаторы, предупреждая агрегацию тромбоцитов. Для глюкокортикостероидов характерны и другие фармакологические свойства:
- угнетение активности фосфолипазы и гиалуронидазы, стимулирующих биосинтез простагландинов;
- стабилизация клеточных мембран, торможение высвобождения из тучных клеток гистамина, тромбоксана, лейкотриенов, провоцирующих воспалительные процессы;
- замедление синтеза из арахидоновой кислоты специфических белков цитокинов, регулирующих иммунный ответ;
- усиление синтеза глюкозы в гепатоцитах и катаболизма белков, обеспечение организма высокоэнергетическими веществами;
- иммунодепрессивное воздействие — подавление чрезмерной активности иммунной системы в отношении собственных клеток организма.
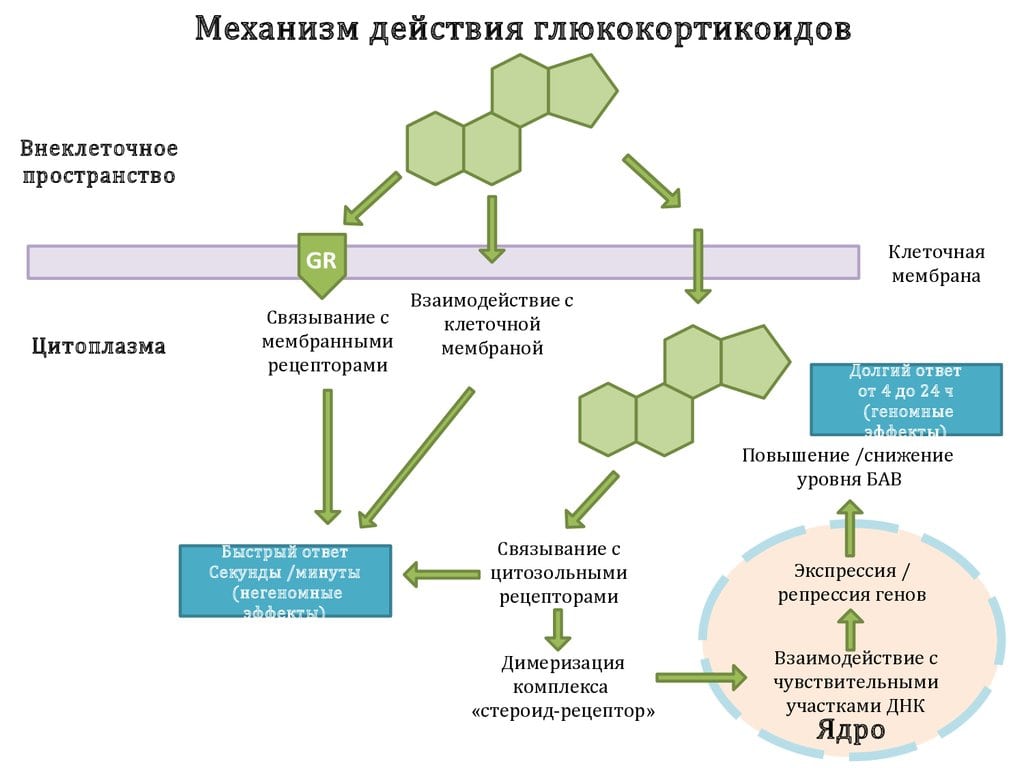
Прием стероидных препаратов предупреждает взаимодействие лимфоцитов и их миграцию в воспалительные очаги. При гормональной терапии увеличивается высвобождение в кровеносное русло адреналина, восстанавливается чувствительность к этому биоактивному веществу определенных рецепторов. Одновременно происходит сужение кровеносных сосудов, снижение их проницаемости. Сочетание таких эффектов объясняет одно из побочных проявлений глюкокортикостероидов — подъем артериального давления. Но это свойство часто используется для устранения шокового состояния в критической, опасной для жизни человека ситуации.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Показания к применению
В терапии аутоиммунных заболеваний, например, ревматоидного артрита, стероидные препараты используются в малых дозах для проведения патогенетического лечения. Они назначаются пациентам не столько для купирования симптоматики, сколько для коррекции иммунного ответа. Гормональные средства включаются в терапевтические схемы при диагностировании ювенильного, псориатического и подагрического артритов. Препараты применяются и в лечении заболеваний, не сопровождающихся воспалительным процессом в суставах.
Если НПВС (нестероидные противовоспалительные средства), анальгетики не способны справиться с болевым синдромом и сильной отечностью, то используются глюкокортикостероиды.
Показаниями являются следующие патологии:
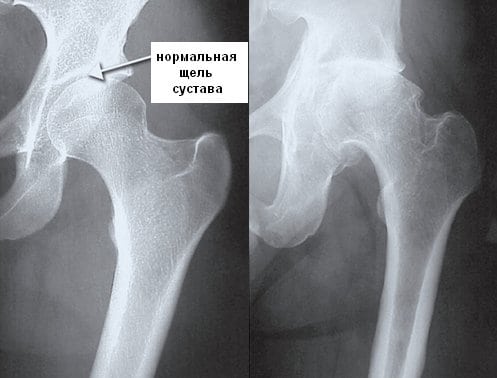
- остеоартрозы крупных и мелких суставов, протекающие на фоне сдавливания и повреждения костными наростами мягких тканей;
![]()
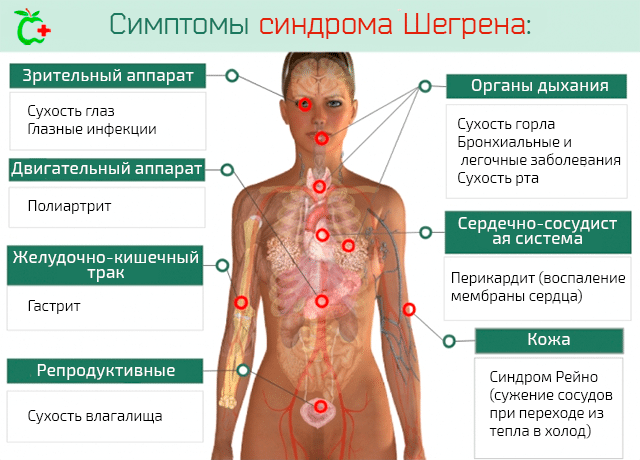
- воспаление соединительнотканных структур в результате обострения аутоиммунного или ревматического заболевания (системной красной волчанки, склеродермии, синдрома Шегрена, ревматической полимиалгии, дерматомиозита, васкулитов), травмирования;
![]()
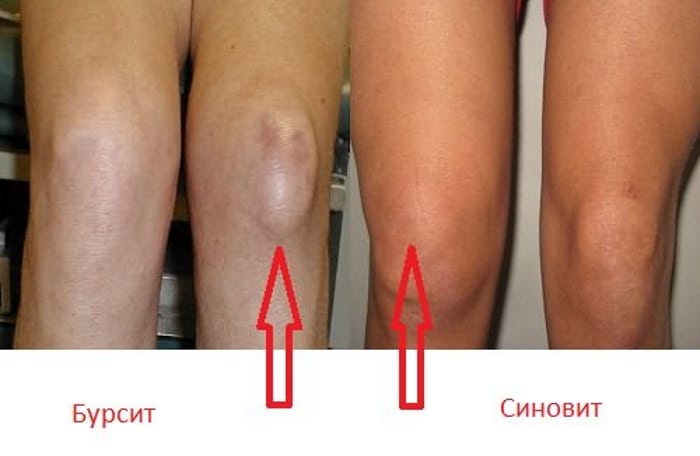
- неинфекционные острые воспалительные процессы, протекающие в суставной сумке, синовиальной оболочке (синовит, бурсит);
![]()
- болезнь Бехтерева, или анкилозирующий спондилоартрит, провоцирующий сращение межпозвонковых суставов.
Стероидные препараты применяются в травматологии для купирования острых болей и воспаления после переломов. Благодаря иммунодепрессивному действию гормональных средств они помогают подавить реакции отторжения при трансплантации тканей.
Противопоказания
Лечение стероидными препаратами проводится только после тщательной диагностики пациента и изучения анамнеза. На протяжении всей терапии врач контролирует состояние больного по результатам биохимических анализов. Но, несмотря на выраженные побочные проявления гормональных средств, все противопоказания к их разовому использованиюотносительны. Если пациенту необходимо срочное введение инъекционных растворов, то единственным противопоказанием становится гиперчувствительность к активным вспомогательным ингредиентам. При назначении длительного курсового лечения врач учитывает его возможные последствия. Продолжительный прием гормональных средств противопоказан при следующих патологиях:
- болезни Иценко-Кушинга (первичного гиперкортицизма);
- активных форм туберкулеза любой локализации;
- тяжелой артериальной гипертензии;
- язвенных поражений ЖКТ;
- тяжелой недостаточности кровообращения;
- сахарного диабета;
- острых и хронических патологиях органов мочевыделения.

Стероидный препарат не используется в терапии, если у больного ранее возникали аллергические реакции после приема глюкокортикостероидов.
Категорически запрещены средства во время вынашивания ребенка из-за высокой вероятности развития врожденных аномалий надпочечников у плода. Стероиды назначаются детям только по жизненным показаниям, так как провоцируют задержку роста.
Побочные эффекты
Спрогнозировать появление побочного действия стероидных препаратов у конкретного больного невозможно. Минимизировать вероятность местных и системных побочных реакций помогает изучение анамнеза и минимальные дозировки глюкокортикостероидов. Но при длительном курсовом лечении нередко возникают следующие негативные последствия:
- симптоматический комплекс Иценко-Кушинга: из-за задержки натрия и воды формируются отеки, возникает дефицит калия, повышается артериальное давление, возможно развитие стероидного сахарного диабета;
- замедляются регенерационные процессы в тканях;
- изъязвляются слизистые оболочки пищеварительного тракта, обостряются гастриты, язвы желудка и двенадцатиперстной кишки;
- перерождаются ткани поджелудочной железы на фоне развития некроза, пропитывания паренхимы кровью, возникновения кровотечений;
- снижается иммунитет, учащаются респираторные, кишечные инфекции;
- повышается масса тела, появляется или обостряется акне, нарушается менструальный цикл.
Большая часть возникших осложнений обратима, то есть исчезает по окончании лечения. К необратимым последствиям относится задержка роста у детей, субкапсулярная катаракта, стероидный диабет.
Особые указания
Режим дозирования зависит от характера патологии, реакции пациента на применяемый стероидный препарат, возраста и веса. Но даже при результативном проведении терапии без серьезных проявлений следует учитывать характерный для гормональных средств синдром отмены. Он заключается в обострении дегенеративного или воспалительного процесса после резкого прекращения лечения. Также могут возникать следующие патологические состояния:
- повышение температуры тела;
- боли в мышцах и суставах;
- слабость, утомляемость, сонливость.
Иногда (обычно при стрессе) происходит аддисонический криз — рвота, коллапс, судороги. Чтобы не допустить развития синдрома отмены, на последней стадии лечения дозировки постепенно снижаются, как и кратность их приема.
Основным принципом лечения заболеваний суставов глюкокортикостероидами становится обеспечение максимального терапевтического воздействия при использовании минимальных доз. Недопустимо применение любых гормональных средств без назначения врача.
Обязательным компонентом лечения артроза суставов является фармакологическая терапия. Назначаемые при артрозе препараты в зависимости от выполняемых задач делятся на две большие группы: для симптоматического лечения быстрого действия и для восстановления структуры суставного хряща. К первой группе относятся нестероидные противовоспалительные препараты (НПВП), анальгетики, глюкокортикостероиды, ко второй – хондропротекторы.
НПВП при лечении артроза

Диклофенак – это хорошо изученный препарат, который нашел широкое применение в клинической практике. Сочетание обезболивающего и противовоспалительного эффекта вкупе с низкой стоимостью объясняют его популярность среди пациентов и врачей. При деформирующем артрозе диклофенак назначают в таблетках в суточной дозе 150 мг.
Ацеклофенак принимают при обострении боли. Он так же достаточно эфективен и обладает лучшей переносимостью по сравнению с другими препаратами своей группы. Суточная доза препарата 200 мг.
Относительно недавно в арсенале медиков появился такой препарат как дексалгин. Его особенность состоит в том, что он начинает действовать в течение 30 мин и быстро проникает в полость сустава. При этом он так же быстро выводится из организма, что снижает риск многих побочных явлений. Скорый обезболивающий эффект выгодно выделяет дексалгин среди других препаратов. Назначают его по ½-1 таб. 2-3 раза в день.
Современные представители класса нестероидных противовоспалительных препаратов обладают сильным обезболивающим эффектом и быстро снимают воспаление. Сюда относятся нимесулид (нимесил, найз), мелоксикам (мелокс), целекоксиб (цереблекс).
С целью уменьшить болевой синдром и дозу принимаемых НПВП внутрь широкое применение нашли противовоспалительные мази, гели и кремы. В их состав часто входят кетопрофен (фастум) и ортофен (вольтарен). Локальная терапия непосредственно в области пораженного сустава позволяет быстро снять симптомы обострения и избежать многих побочных эффектов, что является несомненным плюсом такой формы лечения.
 "В лечении артрозов любой локализации нельзя обойтись без фармакотерапии. Исключением могут стать только первые стадии заболевания, однако я и здесь предпочитаю назначать хондропротекторы, так как эти препараты улучшают состояние хряща и они бессмысленны, когда хрящевая прослойка уже стерта. НПВС назначаются для купирования боли и устранения признаков воспаления. Также возможно использование гелей и мазей с НПВС для местного применения. Если же воспаление устойчивое, то могут выполняться внутрисуставные инъекции глюкокортикостероидных гормонов. Делать их можно не чаще 3-4 раз в год." |
Следует понимать, что противовоспалительные препараты при артрозе – это симптоматическая терапия, они не останавливают прогрессирование заболевания и не излечивают суставы. Их длительный бесконтрольный прием может привести к возникновению гастропатий и язв желудка и двенадцатиперстной кишки в силу пагубного воздействия на слизистые оболочки желудочно-кишечного тракта. Именно поэтому препараты данной группы принимаются по потребности, а не постоянно.
Анальгетики
Традиционно для подавления боли используются анальгетики, например, парацетамол. Суточная доза – 2-4 г. Если же парацетамол недостаточно эффективен и отсутствуют явления воспаления, можно принимать трамадол (трамал), который обладает высокой анальгетической активностью, в суточной дозе 100-200 мг.
Глюкокортикостероидные гормоны
Внутри- и околосуставное введение глюкокортикостероидов при артрозе показано, если у пациента наблюдается хронический воспалительный процесс и нестероидные противовоспалительные средства не купируют болевой синдром. Эта группа препаратов, в которую входят гидрокортизон, кеналог, дипроспан, обладает очень сильным противовоспалительным действием. Однако инъекции в один сустав выполняют не чаще 3-4 раз в год из-за опасности прогрессирования заболевания. К тому же, любые внутрисуставные инъекции – это риск механического травмирования сустава и заноса инфекции. Если после первых двух процедур эффекта не последовало, от самой идеи терапии глюкокортикостероидами следует отказаться.
Хондропротекторы в лечении артроза
Хондропротекторы – это препараты, которые непосредственно влияют на прогрессирование артроза. Их задача – стимулировать хондроциты (клетки хрящевой ткани) к синтезу новых клеток взамен разрушившихся. Данная группа препаратов показана для лечения артрозов первой и второй степени, так как на третьей стадии хрящ разрушен и восстанавливать, собственно, уже нечего. Так как эффект достигается медленно, хондропротекторы при артрозе назначают длительными курсами. В отечественной медицине широко используются препараты хондроитина сульфата (структум, хондроксид), глюкозамина сульфата (дона, стопартроз) и их комбинация (терафлекс, артра). Структум назначается по 500 мг 2 раза в день в течение 3 мес. Такие курсы рекомендуется проводить 2 раза в год.
Средства от артроза богато представлены на фармацевтическом рынке. Выбор настолько велик, что сам пациент не сможет подобрать себе нужные препараты. Назначать медикаментозное лечение может только врач ортопед. Ведь определиться в выборе препаратов, их лекарственных форм и дозировок, а также соотнести это с информацией о состоянии организма, стадией заболевания и имеющимися противопоказаниями по силам только специалисту.
В нашем медицинском центре ГарантКлиник лечением артроза занимаются опытные врачи травматологи-ортопеды, доктора медицинских наук, профессора. Лечебно-диагностическая база позволяет не только проводить консервативное лечение, но и также выполнять сложнейшие артроскопические операции, а также эндопротезирование суставов. Раннее обращение к медикам и вовремя начатое лечение – это залог успеха в борьбе с артрозом.
Артроз — заболевание, симптомы которого должен знать каждый. Эта опасная и очень распространенная патология на ранней стадии может быть почти незаметна, однако, прогрессируя, способна причинять нестерпимую боль и даже привести к инвалидности. О том, как этого избежать, поговорим в нашей статье.



Почему возникает артроз и когда следует приступать к его лечению
Остеоартроз, или деформирующий артроз, представляет собой заболевание, которое заключается в разрушении и истончении суставной хрящевой ткани. При этом ткань сустава становится более рыхлой и разрастается, приводя в итоге к появлению костных отростков и воспалению внутри сустава.
На ранней стадии больные испытывают небольшой дискомфорт при движениях, на который могут не обращать внимания. На второй стадии заболевания возникают сильные боли, приводящие к ограничению подвижности сустава. Третья стадия, помимо болей, сопровождается полным или почти полным разрушением суставной хрящевой ткани. Еще несколько десятилетий назад больные с третьей стадией артроза оказывались прикованными к инвалидному креслу. Сегодня возможности медицины значительно расширились, и в случае полной деградации хрящевой ткани пациентам предлагается операция по протезированию.
Если во второй половине ХХ века болезнь диагностировали преимущественно у лиц старше шестидесяти лет, то сейчас исследователи говорят о повышенной заболеваемости уже после сорока. Группа риска довольно обширна: в нее входят не только граждане старше указанного возраста, но и лица, занятые физическим трудом, страдающие избыточным весом, спортсмены, те, кто перенес травмы или имеет генетическую предрасположенность. Заболеванию больше подвержены женщины, нежели мужчины.
Существенно замедлить развитие артроза, помочь сохранить подвижность конечностей и избежать серьезного хирургического вмешательства можно при помощи своевременной терапии — вот почему так важно при первых же симптомах обратиться к ревматологу.
С точки зрения европейской медицины, лечение такого серьезного заболевания, как артроз, требует комплексного подхода с учетом симптоматики на различных стадиях заболевания. В комплекс лечебных мер, кроме приема лекарственных препаратов, включают мероприятия по снижению веса, кинезиотерапии, физиотерапии, а при необходимости назначают хирургическое вмешательство. Программа лечения составляется врачом-ревматологом с учетом локализации болезни, особенностей организма пациента, но обязательно включает в себя целый спектр действий, направленных на борьбу с проявлениями заболевания.
Взгляд же традиционной китайской медицины (ТКМ) на лечение артроза отличается. Основными причинами заболевания, приводящими к истончению и деформации хрящевой ткани, с точки зрения ТКМ, являются нарушения обменных процессов, патологии эндокринной и лимфатической систем, снижение иммунитета. Именно на устранение данных причин и направлено воздействие методов китайской медицины. При этом в случае положительной динамики устраняются и симптомы болезни.
Именно поэтому сегодня все чаще можно встретить мнение специалистов о необходимости сочетания методов западной и восточной медицины [1] .
Первой задачей, возникающей при лечении артроза, становится снятие боли и воспаления в суставе. Для этого назначают нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, кеторолак, пироксикам, диклофенак и их производные — в форме таблеток, инъекций, гелей, мазей или ректальных свечей. Помните, что применение этой группы лекарств лишь снимает основные симптомы недуга. Более того, длительный прием НПВП способен ускорить процесс разрушения хрящей, поэтому применять их необходимо с большой осторожностью и только по назначению врача.
В тяжелых случаях и при низкой эффективности лечения нестероидными противовоспалительными препаратами для устранения боли и воспаления применяют кортикостероиды. Как правило, их вводят в организм в виде инъекций непосредственно в капсулу сустава. Кортикостероиды при длительном применении могут ухудшать состояние хрящей, поэтому назначают их лишь при сильных болях. Как и НПВП, данная группа медикаментов служит для устранения болевых ощущений и воспаления и не замедляет течение артроза.
Хондропротекторы являются одной из самых важных составляющих медикаментозного лечения артроза: они насыщают хрящевые ткани питательными веществами, стимулируя рост клеток. К группе хондропротекторов относится, например, глюкозамин, выпускаемый в форме таблеток или капсул. Не следует ожидать быстрого эффекта от применения хондропротекторов: улучшение состояния хрящей можно заметит лишь после длительного приема препаратов. Кроме того, они не помогут в том случае, если болезнь достигла третьей, самой тяжелой, стадии.
В китайской медицине восстановление здоровья сустава начинается с диагностики, во время которой оценивается общее состояние организма и выявляется первопричина артроза. Затем доктор составляет программу воздействия на биологически активные точки. Комплексное лечение артроза включает в себя следующие методы ТКМ:
При этом основное внимание уделяется иглорефлексотерапии как наиболее эффективному методу лечения в традиционной китайской медицине. Результаты терапии во многом зависят от квалификации специалиста. Находясь в руках умелого врача, пациент в скором времени сможет отметить улучшение самочувствия, сопровождающееся снятием боли, восстановлением подвижности суставов, укреплением иммунитета, нормализацией кровообращения и обмена веществ [2] .
- Пункция (малоинвазивное вмешательство). Применяется и для диагностики заболевания. В суставную капсулу вводят иглу, забирая часть жидкости, — это позволяет получить материал для анализов, снизить нагрузку на капсулу, а при необходимости еще и ввести кортикостероидные препараты непосредственно в очаг воспаления.
- Артроскопия диагностическая. Артроскопия представляет собой введение специального аппарата артроскопа через микроразрезы в коже. Это позволяет тщательно обследовать сустав, а также удалить отделившиеся фрагменты хрящей, устранив причины воспалительного процесса и болей.
- Остеотомия коррегирующая. Суть этой хирургической процедуры заключается в подпиливании костей больного с их последующей фиксацией под другим углом. Операция позволяет снизить нагрузку на сустав и устранить боли на длительный период. Такое радикальное воздействие назначается нечасто — слишком велика нагрузка на организм пациента и слишком продолжителен срок реабилитации.
- Эндопротезирование. В тех случаях, когда иные виды лечения не помогли, а болезнь полностью или почти полностью разрушила суставы, их заменяют протезами из пластика, металла или керамики. Эндопротезирование — тяжелая и дорогостоящая операция, требующая продолжительной реабилитации. Многих пациентов в течение нескольких месяцев после хирургического вмешательства мучают боли. Однако эндопротезирование для больного зачастую является единственной альтернативой перспективы быть обездвиженным. Срок службы современных протезов достигает двадцати лет, и все эти годы пациент сможет жить полноценной жизнью.
Несмотря на общие черты в симптоматике, артроз разных суставов имеет свои признаки и особенности лечения. Например, использование мазей при артрозе тазобедренного сустава неэффективно из-за мышечной и жировой ткани, препятствующей попаданию препарата к месту воспаления. Зато те же мази хорошо показывают себя при нанесении на коленный или локтевой сустав. Давайте рассмотрим, какие симптомы характерны для артроза суставов (голеностопного, коленного, локтевого, плечевого, пальцев рук и тазобедренного) и какое лечение подходит каждому из случаев.
Чтобы избежать возникновения артроза, особенно при наличии предрасположенности, следует придерживаться простых правил: носить удобную обувь, поддерживать физическую активность, соблюдая при этом меру при нагрузках, избегать травм и переохлаждения. Для профилактики заболевания особенно важно поддерживать нормальный вес, ведь каждый лишний килограмм увеличивает нагрузку на суставы.
«Болезненные симптомы при артрозе являются следствием дегенеративно-дистрофических изменений в тканях сустава. При лечении, которое после необходимых диагностических процедур назначают специалисты по китайской медицине, целью является не просто снятие болезненных симптомов, а в первую очередь устранение самих причин возникновения патологии. Обычно прибегают к иглорефлексотерапии — воздействию на 300 активных точек тела очень тонкими стерильными иголками. Дополнительно может быть показан точечный массаж туйна, моксотерапия (прогрев полынными сигарами), а также фитотерапия.
* Лицензия на оказание медицинских услуг №ЛО-77-01-000911 от 30 декабря 2008 года выдана Департаментом здравоохранения города Москвы.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Системное применение кортикостероидов при остеоартрозе не показано, однако внутрисуставные и периартикулярные инъекции пролонгированных (депо) форм кортикостероидов дают значительный, хотя и временный, симптоматический эффект.
Разнообразие НПВП на современном фармацевтическом рынке и обилие нередко противоречивой информации об их фармакодинамике, эффективности и безопасности затрудняет выбор препарата. Далеко не всегда удается экстраполировать результаты многоцентрового контролированного исследования эффективности на конкретного больного. Как уже было отмечено выше, основным признаком, по которому НПВП различаются между собой, является их переносимость.
При наличии признаков почечной недостаточности назначать НПВП нецелесообразно, однако если назначение НПВП необходимо, предпочтение следует отдавать специфическим ингибиторам ЦОГ-2, при этом лечение должно проводиться под тщательным контролем уровня креатинина в сыворотке крови. Больным с риском тромбозов при проведении лечения ингибиторами ЦОГ-2 следует продолжать прием ацетилсалициловой кислоты в низких дозах и тщательно мониторировать состояние пищеварительного тракта.
При выборе НПВП из группы неселективных для больного пожилого возраста предпочтение следует отдать дериватам пропионовой кислоты, относящимся к короткоживущим НПВП (быстро всасываются и элиминируются), которые не аккумулируются при нарушении метаболических процессов. Если больной не относится к группе риска развития побочных эффектов, лечение можно начинать как с неселективного, так и с селективного или специфического ингибитора ЦОГ-2. При неэффективности или недостаточной эффективности препарат необходимо менять.
Основные препараты депо-форм кортикостероидов
Содержание активного вещества в 1 мл суспензии
40 мг триамцинолона ацентонида
2 мг бетаметазона динатрия фосфата и 5 мг бетаметазона дипропионата
40 мг метилпреднизолона ацетата
Особенностью препаратов кортикостероидов, применяемых для внутрисуставного введения, является пролонгированный противовоспалительный и обезболивающий эффект. С учетом длительности эффекта депо-кортикостероидов можно расположить в следующем порядке:
- гидрокортизона ацетат - выпускается в форме микрокристаллической суспензии во флаконах по 5 мл (125 мг препарата); при внутрисуставном введении из полости практически не всасывается, действие длится от 3 до 7 дней; в связи с относительно слабым и коротким эффектом в последнее время применяется крайне редко;
- триамцинолона ацетонид - выпускается в форме водной кристаллической суспензии, в ампулах по 1 и 5 мл (40 мг/мл); противовоспалительный и обезболивающий эффект наступает через 1-2 дня после инъекции и длится 2-3 (реже 4) нед; основной недостаток - нередкое развитие атрофии кожи и подкожной жировой клетчатки, некроза сухожилий, связок или мышц в месте введения;
- метилпреднизолона ацетат - выпускается в форме водной суспензии, в ампулах по 1, 2 и 5 мл (40 мг/мл); по продолжительности и выраженности эффекта почти не отличается от препарата триамцинолона ацетонида; при применении в рекомендуемых дозах риск развития атрофии и некроза мягких тканей в месте введения - минимальный; практически не обладает минералокортикоидной активностью;
- комбинированный препарат (торговые названия, зарегистрированные в Украине, - Дипроспан, Флостерон), содержащий 2 мг бетаметазона динатрия фосфата (высокорастворимый быстровсасывающийся эфир, обеспечивает быстрый эффект) и 5 мг бетаметазона дипропионата (слаборастворимая, медленно-абсорбирующаяся депо-фракция, оказывает пролонгированное действие), выпускается в ампулах по 1 мл, состав препарата обусловливает быстрый (уже через 2-3 ч после внутрисуставного введения) и пролонгированный (3-4 нед) эффект; микронизированная структура кристаллов суспензии обеспечивает безболезненность инъекций.
Локальное внутрисуставное введение триампинолона гексацетонида вызывало кратковременное уменьшение боли в коленных суставах, пораженных остеоартрозом; результаты лечения были лучшими в случаях предварительной аспирации экссудата из суставной полости перед инъекцией. Р.А. Dieppe и соавторы (1980) продемонстрировали, что локальное внутрисуставное введение кортикостероидов приводит к более выраженному уменьшению боли, чем плацебо.
Основные показания к использованию кортикостероидов при остеоартрозе - персистирование синовита на фоне консервативного лечения, а также персистирующее воспаление периартикулярных тканей (тендовагинит, бурсит и др.). Планируя внутрисуставное введение пролонгированных глюкокортикостероидов, необходимо помнить о том, что препараты этой группы противопоказаны при инфекционных артритах различной этиологии, инфицировании кожи и подкожной жировой клетчатки или мышц в зоне введения, сепсисе, гемартрозах (гемофилия, травмы и др.), внутрисуставных переломах. При упорном болевом синдроме и отсутствии синовита, не купирующемся консервативной терапией, не следует вводить глюкокортикостероидов в сустав, надо ввести периартикулярно. При III-IV стадиях по Kellgren и Lawrence внутрисуставные инъекции глюкокортикостероидов необходимо использовать крайне осторожно, лишь в случае неэффективности консервативных мероприятий.
Важным требованием при проведении внутрисуставных инъекций является соблюдение правил асептики:
- руки врача должны быть чистыми, желательно в хирургических перчатках,
- используются только одноразовые шприцы,
- после набора препарата в шприц непосредственно перед введением иглу меняют на стерильную,
- эвакуацию внутрисуставной жидкости и введение препарата необходимо производить разными шприцами,
- зону введения обрабатывают 5% спиртовым раствором йода, затем 70% спиртом,
- после введения место инъекции прижимают ватным тампоном, смоченным 70% спиртом, и фиксируют пластырем или повязкой не менее чем на 2 ч,
- при проведении манипуляции персонал и больной не должны разговаривать.
После введения иглы в полость сустава необходимо аспирировать максимальное количество суставной жидкости, что уже способствует некоторому обезболивающему эффекту (снижается внутрисуставное давление, с синовиальной жидкостью из полости удаляются механические и биохимические индукторы воспаления), а также освобождает место для последующего введения лекарственного вещества.
По данным H.J. Kreder и соавторов (1994), негативный эффект внутрисуставных инъекций глюкокортикостероидов у кроликов потенцировался их двигательной активностью. После внутрисуставного введения депо-форм глюкокортикостероидов целесообразно некоторое время не нагружать сустав, так как соблюдение периода покоя после инъекции способствует более выраженному и продолжительному эффекту.
В связи с тем что исследования, проведенные на животных, продемонстрировали способность глюкокортикостероидов повреждать суставной хрящ, а частые внутрисуставные инъекции депо-форм глюкокортикостероидов ассоциируются с разрушением внутрисуставных тканей, инъекции не рекомендуют проводить чаще чем 3-4 раза в год. Однако Н.W. Balch и соавторы (1977), которые ретроспективно оценивали рентгенограммы суставов после повторных инъекций на протяжении 4-15 лет, утверждали, что рациональное использование повторных инъекций этих препаратов не приводит к ускорению прогрессирования болезни поданным рентгенографии.
Осложнения локальной терапии глюкокортикостероидов можно разделить на внутрисуставные и внесуставные:
- неэффективность внутрисуставной ГКС-терапии вследствие резистентности тканей сустава к глюкокортикостероидам отмечается у 1-10% больных. Полагают, что в основе механизма этого процесса лежит недостаток ГК-рецепторов в воспаленной синовиальной ткани,
- усиление боли и припухлости сустава наблюдается у 2-3% больных, что связано с развитием фагоцитоза кристаллов гидрокортизона лейкоцитами синовиальной жидкости;
- остеопороз и костно-хрящевая деструкция. J.L. Hollander, анализируя результаты длительного лечения 200 больных, наряду с хорошим клиническим эффектом наблюдал быстрое прогрессирование остеопороза у 16% пациентов, эрозирование суставного хряща - у 4% и увеличение костной деструкции суставных поверхностей - у 3% больных,
- гемартроз; Г.П. Матвеенков и соавторы (1989) наблюдали два случая гемартроза при проведении 19 000 пункций суставов;
- инфицирование полости сустава с последующим развитием гнойного артрита; наиболее часто инфицирование происходит в коленном суставе, как правило, признаки воспаления появляются через 3 дня после инъекции.
- атрофия кожи в месте инъекции возникает при попадании лекарства во внесуставные ткани и отмечается преимущественно после инъекций глюкокортикостероидов в мелкие суставы: челюстные, межфаланговые, пястнофаланговые; описана атрофия кожи после инъекций в коленный сустав;
- линейная гипопигментация с проксимальным распространением от сустава;
- околосуставная кальцификация - может присоединиться к атрофии кожи над суставами,
- тканевые гранулематозные реакции,
- разрывы связок и сухожилий, патологические переломы костей.
Читайте также: