Гэрб с хиатальной грыжей лечение
ГЭРБ — это гастроэзофагеальная рефлюксная болезнь. Если разложить по полкам, то гастро - это желудок, эзофагеальная - это пищевод, рефлюкс - это заброс. В норме у нас пища должна поступать из пищевода в желудок, если нарушается сфинктер между пищеводом и желудком, то может возникать выброс соляной кислоты в пищевод. Поскольку слизистая оболочка пищевода не приспособлена (в отличии от слизистой желудка) для того, чтобы там находилась соляная кислота, то воздействие этой кислоты начинает повреждать пищевод. Возникает изжога, боль. Если это происходит часто, то в пищеводе появляются эрозии, язвы, в последующем это может привести к так называемому пищеводу Барретта, что является предраковым заболеванием. Частое хроническое повреждение слизистой, рано или поздно может привести к онкологическому заболеванию. В такой ситуации гастроэнтерологами назначается серьезное консервативное лечение, связано оно в первую очередь со снижением кислотности желудочного сока.
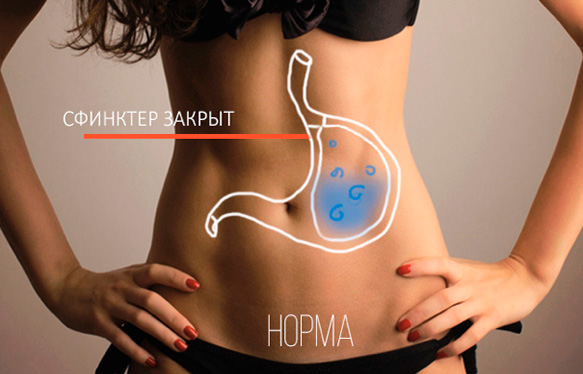
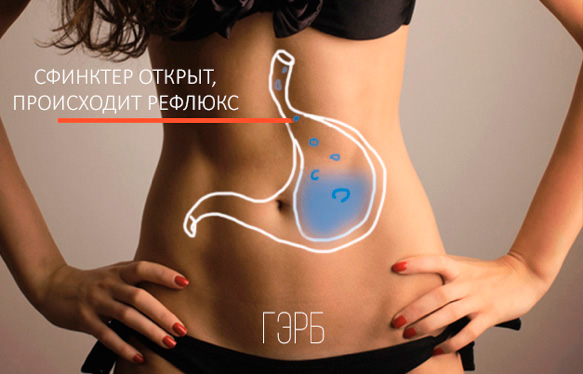
Таким образом консервативное лечение само по себе не решает проблему "заброса". Если гастроэзофагеальная рефлюксная болезнь (ГЭРБ) прогрессирует, то эти "забросы" могут быть не только в нижнюю часть пищевода, но и в верхнюю часть, в ротовую полость, особенно в лежачем положении, допустим по ночам, когда человек спит. Люди ночью могут вдыхать, то что забрасывается, возникают бронхиты, ларингиты, осиплость голоса, пневмония иногда даже возникает. Это уже является показанием к хирургическому лечению. Т.е. наличие внепищеводных явлений. Если с изжогой можно бороться и ее можно как-то лечить, при этом все равно существуют данные о том, что если человек больше года безуспешно лечит свою изжогу (НО действительно лечит!), и тем не менее продолжаются "забросы", то это уже является показанием к хирургическому лечению. Грыжа пищеводного отверстия диафрагмы зачастую сопровождается гастроэзофагеальной рефлюксной болезнью. У нас есть диафрагма между грудной и брюшной полостью, через нее должен проходить пищевод.
Симптомы можно классифицировать по группам:
- Дыхание в горизонтальном положении
Наличие сухого кашля. Признаком наличия ГЭРБ может быть наличие неприятных ощущений при кашле в грудной клетки. При этом дыхание поверхностное с возможной одышкой
- ЖКТ (желудочно-кишечный тракт)
У больных ГЭРБ происходит довольно быстрое насыщение пищей. Часто встречаются такие симптомы как нарушение аппетита и повышенное газообразование. Тошнота и рвотные позывы, также весьма частое явление при гастроэзофагеальной рефлюксной болезни
- Отоларингология
К данной группе можно отнести наличие белого налета на языке, а также вероятное изменение тембра голоса (появление хрипоты). Пациент с ГЭРБ может испытывать неутолиумую жажду
- ЦНС (Центральная нервная система)
У больного возможны резкие изменения настроения или наличие депрессии
Диагностировать гастроэзофагеальную рефлюксную болезнь можно с помощью эндоскопии или рентгена пищевода. У каждого метода свои преимущества.
Эндоскопия может обнаружить эрозию, а также оценить состояние слизистой. Во время эндоскопического исследования можно обнаружить признаки воспаления.
Рентген позволяет обнаружить грыжевые выпячивания в области пищевода или сужение пищевода.
В норме отверстие для пищевода и размер пищевода соответствую друг другу.
В силу различных причин (человек поправляется, худеет, меняется вес, наследственность) данное отверстие может увеличиваться.
Поскольку давление в брюшной полости выше, чем в грудной, то содержимое брюшной полости стремится вверх, соответвенно в грудную полость. При этом нарушается работа пищеводного сфинктера и возникает рефлюкс.
При наличии грыжи пищеводного отверстия диафрагмы, особенно если она больших размеров, когда возникает рефлюкс и развивается как в случае с ГЭРБ, пациенту необходимо делать операцию.
Операция при ГЭРБ заключается в том, чтобы вернуть нормальную анатомию, т.е. чтобы вернуть желудок на место, ушить отверстие пищеводного отверстия диафрагмы, сделав его нормальных размеров и создать новый пищеводный сфинктер. Создается он из тканей желудка.
Операция делается лапароскопически, занимает минут 30-40
Выписка пациентка на следующий или через один день.
Если происходит раздражение слизистой, на стенках пищевода начинается воспалительный процесс. Такое воздействие оказывает содержимое желудка, попавшее обратно в пищеводный просвет. Постоянный контакт с неестественно кислой для пищевода средой приводит к повреждению эпителия, что вызывает болезненные симптомы. Это состояние принято называть рефлюкс-эзофагитом. Одной из причин появления патологии является грыжа диафрагмального отверстия пищевода. В 80% случаев больные жалуются на сильную и болезненную изжогу, отрыжку со срыгиванием. Для купирования болезни рекомендуется комплексный подход, включающий лечение медикаментами и соблюдение специальной диеты.
Описание и причины ГПОД
Диафрагмальная грыжа отверстия пищевода — хроническая патология, характеризующаяся частыми рецидивами. Болезнь провоцируется смещением нижнего пищеводного сфинктера и отверстия в диафрагме, а также петель кишечника. Патология отличается распространенностью и фиксируется у 5% здоровых людей, большинство из которых даже не подозревают о ее наличии. Грыжа пищеводного отверстия всегда сопровождается рефлюксной болезнью, которая характеризуется обратным забросом кислого желудочного содержимого в пищевод из-за недостаточности кардиальной мышцы. На фоне постоянного раздражения чуждой пищеводному просвету средой развивается воспалительный процесс на стенке со слизистой — эзофагит.
Спровоцировать расширение грыжевых ворот, сопровождающееся рефлюкс-эзофагитом, могут несколько внутренних факторов:
- увеличение брюшного давления при рефлюксном воспалении слизистой пищевода;
- расстройство моторной функции верхнего пищеварительного тракта;
- расслабление трахеальных соединительных мышц;
- развитие гастрита, как результата инфицирования организма хеликобактерией;
- наличие язвы желудка или 12-перстной кишки;
- беременность.
У взрослых перечисленные предпосылки проявляются по мере старения организма на фоне необратимых дегенеративных изменений в мышечных тканях пищевода и желудка. У детей грыжа, осложненная рефлюксным эзофагитом, чаще образуется на фоне врожденного повреждения диафрагмы или верхних отделов ЖКТ. К внешним причинам возникновения ГПОД и эзофагита относятся:
- курение;
- алкоголизм;
- неконтролируемый прием лекарств, снижающих мышечный тонус кардии;
- перенесенные операции на диафрагмальном отверстии пищевода;
- ожирение, вызванное неправильным питанием;
- злоупотребление кофеином, сладким шоколадом, острыми приправами и специями.
Классификация
Существует три формы болезни:
- Аксиальная грыжа с эзофагитом — самая распространенная. Сфинктер смещен в часть, выше диафрагмального отверстия под трахею. Такое состояние вызывает резкую дисфункцию или несмыкание.
- Параэзофагеальная пищеводная грыжа не вызывает смещение сфинктерной мышцы, но при рефлюксном приступе происходит выход дна.
- Короткая трахея относится к фоновым патологиям, сопутствующим аксиальной грыже. Возникает из-за спазма и воспаления на трахеальной стенке.
Симптомы
- при лежании в горизонтальной плоскости;
- если нарушены принципы здорового питания, например, человек злоупотребляет алкоголем, часто переедает вредными, острыми и жирными блюдами;
- при физическом перенапряжении с частыми наклонами корпуса вперед.
Дополнительными симптомами являются:
- отрыжка с горьким привкусом на языке и частое срыгивание пищей;
- жгучие боли под ложечкой, за грудиной с отдачей в плечо и лопатку;
- стойкое ощущение комка в горле;
- болезненность глотания пищи и жидкости;
- внезапное снижение АД;
- повышенное слюнотечение;
- удушливый кашель по ночам;
- осиплость и хрипота в голосе;
- повреждение зубной эмали (кариес).
Осложнения
К самым опасным последствиям нелеченной грыжи с рефлюксным эзофагитом являются:
- язвенное поражение стенок пищевода;
- рубцовое сужение пищеводного просвета (стриктура);
- озлокачествление воспалительного процесса в тканях слизистой пищевода с дальнейшим развитием рака;
- ущемление просвета с характерной резкой болью и полной дисфагией.
Диагностика
Для получения подтверждения ГПОД и эзофагита проводятся следующие исследования:

Наиболее ясная картина болезни ГПОД выясняется при аппаратном обследовании.
- контрастный рентген с сульфатом бария — для исследования функциональных способностей сфинктерной мышцы, стенок пищевода и желудка;
- эзофагоскопия — для визуального внутреннего осмотра просвета верхних отделов ЖКТ;
- биопсия — для анализа отобранной ткани с пораженного места с целью проведения гистологического исследования, чтобы исключить рак;
- pH- метрия пищевода — для расчета кислотности содержимого желудка и в просвете пищевода;
- эзофагоманометрия — для оценки сократительной функции кардии, перистальтической активности пищевода и их общего взаимодействия.
В зависимости от характера изжоги и боли за грудиной врач может принять решение о проведении дополнительного осмотра пациента с грыжей и эзофагитом кардиологом для исключения ишемического поражения сердца. Для исключения фоновых патологий сдаются анализы крови, кала и мочи.
Лечение грыжи с рефлюкс-эзофагитом
Терапия ГПОД и рефлюкс-эзофагита состоит из комплекса мер:
- медикаментозное лечение;
- симптоматическая терапия;
- диетотерапия.
Прежде всего, лекарствами и специальной диетой снижается кислотность содержимого желудка. Затем обеспечивается защита слизистой пищевода и повышение его опорожнения. Для этого назначаются:
Операция может потребоваться при отсутствии результатов медикаментозного лечения на фоне усугубления симптоматики.
Чаще дефект устраняется лапароскопически (малоинвазивной методикой) и на всю жизнь. Производится несколько проколов в кожном покрове, через которые устраняется патологичный участок с укреплением сеткой стенки брюшины.
Рацион и принципы диеты
Диетотерапия при ГПОД и рефлюксном эзофагите направлена на стабилизацию кислотности и уменьшение раздражения верхнего пищеварительного тракта пищей. К запрещенным продуктам относятся:
- кофе с чаем;
- алкоголь с газировкой;
- бобовые культуры;
- блюда из фаст-фуда;
- шоколад;
- острые приправы и специи;
- грибы;
- консервы, копчености;
- жаренное и жирное;
- кислые овощи, соки;
- маринады, соленья.
К разрешенным продуктам относятся:
- нежирные молочные продукты;
- некрутые вареные яйца;
- слизневые каши на воде;
- вчерашний хлеб из пшеничной муки;
- паровые котлеты из нежирных сортов мяса;
- вареные овощи;
- запеченная рыба без использования масла.
Очень полезны при рефлюксном эзофагите сладкие печеные яблоки. Рекомендуется перед каждым приемом пищи пить (за 25 мин.) 250 мл кипяченой воды для снижения кислотности в желудочном соке. Главные принципы диеты заключаются в соблюдении строго режима питания, которое должно быть:
- дробным;
- малопорционным;
- с количеством приемов пищи — не менее 6 раз в сутки, желательно каждые 2—3 часа;
- с исключением перееданий.
Пища должна быть:
- правильно обработанной — вареной, запеченной в духовке, приготовленной на пару;
- легкой, мягкой, полужидкой;
- исключить некоторые продукты.
Важно не допустить ожирение, а если избыточная масса тела уже имеется, важно перейти на специальную диету и выполнять комплекс физических упражнений.
Прогноз и профилактика
Если рефлюкс-эзофагит, обусловленный ГПОД, не поддается консервативному лечению, показана операция, направленная на устранение грыжи с восстановлением замыкательной функции сфинктерной мышцы. При отсутствии осложнений прогноз — благоприятный.
Если эзофагит протекает в острой коррозивной форме, имеются абсцессы или флегмоны пищевода, исход — неблагоприятный, а лечение длительное и трудоемкое. Хроническая форма рефлюксного эзофагит переводится в стадию стойкой ремиссии, если лечение проводится своевременно и систематически.
Профилактические меры по недопущению ГПОД и эзофагита:
- Отказаться от самолечения. Пить только прописанные врачом лекарства, запивая их стаканом воды.
- Не употреблять алкоголь, не курить.
- Исключить из меню шоколад, жирные продукты, цитрусовые, томаты и кофеин.
- Носить просторные вещи и нижнее белье из натуральных тканей.
- Не спать в строго горизонтальной плоскости. Изголовье должно быть приподнятым.
- Сбросить лишние килограммы.
- Своевременно проходить профилактические осмотры и лечить выявленные патологии.
Грыжа пищеводного отверстия диафрагмы (хиатальная грыжа) возникает, когда верхняя часть вашего желудка или нижняя часть пищевода выпячивается через пищеводное отверстие диафрагмы в вашу грудную полость.

Диафрагма является большой мышцей, располагающейся между брюшной полостью и грудной клеткой. Ваш желудок располагается ниже диафрагмы, но у людей с грыжей пищеводного отверстия диафрагмы, часть желудка выпячивается вверх через диафрагмальное отверстие в этой мышце.
Это заболевание в основном возникает у людей старше 50 лет. По данным Esophageal Cancer Awareness Association, к 60-летнему возрасту это состояние развивается примерно у 60% людей.
Причины
В большинстве случаев причины возникновения хиатальной грыжи не известны. У некоторых людей грыжа пищеводного отверстия диафрагмы возникает в результате травмы или других повреждений, которые могут ослабить мышечную ткань, что в результате дает возможность верхней стенке вашего желудка попасть в диафрагму.
Другой причиной возникновения грыжи пищеводного отверстия является часто возникающее избыточное давление на мышцы вокруг вашего желудка. Это может произойти во время:
- кашля
- рвоты
- напряжения при сокращениях кишечника
- подъема тяжелых предметов
Некоторые люди рождаются с аномально большим пищеводным отверстием диафрагмы. Это способствует выпячиванию верхней стенки желудка сквозь диафрагму.
Существуют также факторы, способные увеличить риск возникновения грыжи пищеводного отверстия диафрагмы, среди которых:
- ожирение
- старение организма
- курение
Типы грыж пищеводного отверстия диафрагмы
Существует два основных типа грыжи пищеводного отверстия диафрагмы: скользящая хиатальная грыжа (аксиальная) и параэзофагеальная хиатальная грыжа.
Это наиболее распространенный тип грыжи пищеводного отверстия диафрагмы. Такая грыжа возникает, когда ваш желудок и пищевод скользит внутрь грудной клетки и обратно через пищеводное отверстие. Скользящие грыжи, как правило, невелики. Обычно они не вызывают каких-либо симптомов и часто не требуют лечения.
Этот тип грыж возникает не так часто. Параэзофагеальной грыжей является состояние, при котором часть вашего желудка выпячивается через диафрагму и остается там в таком состоянии. В большинстве случаев эта патология не является серьезной. Тем не менее, существует риск того, что приток крови к вашему желудку может заблокироваться. Если это произойдет, это может привести к серьезным повреждениям и в таком случае человеку необходима неотложная медицинская помощь.
Симптомы
Только в редких случаях любой из типов грыжи пищеводного отверстия диафрагмы вызывает симптомы. Если вы испытываете какие-либо симптомы, они обычно вызваны желудочной кислотой, желчью или воздухом, поступающим в пищевод. Среди распространенных симптомов вы можете испытывать следующее:
- изжога, которая усиливается, когда вы наклоняетесь или ложитесь в постель (см. Замучила изжога? Пейте воду!)
- боль в груди или боли в эпигастрии
- проблемы с глотанием
- отрыжка
Когда обращаться к врачу?
Непроходимость или ущемленная грыжа может блокировать приток крови к желудку. В этом случае человеку необходима неотложная медицинская помощь. Сразу обратитесь в скорую помощь если:
- вы чувствуете тошноту
- у вас была рвота
- вы не можете опорожнить кишечник или выпустить газы
Если вы ощущаете боль или дискомфорт в груди, это может быть связано не только с грыжей пищеводного отверстия диафрагмы. Это также может быть признаком проблем с сердцем или язвенной болезнью (см. Язва желудка и двенадцатиперстной кишки). При болях в груди очень важно своевременно обратиться к врачу, потому что только диагностика может выявить причину испытываемых вами симптомов.
ГЭРБ и хиатальная грыжа
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) является хроническим рецидивирующим заболеванием, при котором регулярно возникает заброс агрессивного кислотного содержимого желудка в пищевод, что может привести к изжоге или тошноте после еды. У людей, страдающих хиатальной грыжей часто развивается ГЭРБ, которая нередко приводит к такому осложнению, как эзофагит (воспаление и отек в пищеводе). Тем не менее, это не означает, что какое-либо из этих состояний может привести к развитию другого из них. Вы можете иметь грыжу пищеводного отверстия диафрагмы без ГЭРБ или ГЭРБ без грыжи.
Диагностика
Несколько диагностических процедур могут выявить грыжу пищеводного отверстия диафрагмы.
Ваш врач может направить вас на рентгенологическое исследование пищевода, где вам предстоит выпить жидкость с барием перед началом рентгена. Это позволяет увидеть на рентгене четкий силуэт верхнего отдела пищеварительного тракта. Изображение позволяет врачу видеть местоположение вашего желудка и, если он выпячивается через диафрагму, то, следовательно, у вас есть грыжа пищеводного отверстия диафрагмы.

Рентгенологическое исследование пищевода с барием при хиатальной грыже
Ваш врач может исследовать ваш пищевод и желудок с помощью устройства под названием эндоскоп (тонкая трубка с камерой и светом на конце). С помощью эндоскопа ваш врач сможет определить наличие или отсутствие хиатальной грыжи. Любое удушение или обструкция пищевода также будут видны при осмотре.
Лечение
В большинстве случаев грыжа пищеводного отверстия диафрагмы не требует лечения. Наличие симптомов обычно определяет, нужно ее лечить или нет. Если вы страдаете от кислотного рефлюкса и изжоги, вы можете лечить это с помощью лекарств или хирургического вмешательства (если прием препаратов не помогает).
Врач может прописать вам следующие лекарственные средства:
- антациды для нейтрализации желудочной кислоты
- блокаторы H2-гистаминовых рецепторов, которые снижают выработку кислоты
- ингибиторы протонной помпы (ИПП) - антисекреторные лекарственные препараты для лечения кислотозависимых заболеваний желудка
Если лекарственные средства не помогают, возможно при вашей грыже пищеводного отверстия диафрагмы потребуется операция. Однако хирургическое вмешательство обычно не рекомендуется.
Но все же, в некоторых случаях вам могут рекомендовать некоторые виды операций, целью которых является:
- восстановление слабых мышц пищевода
- помещение выпирающей стенки желудка на место и сужение пищевого отверстия диафрагмы
Операция проводится либо стандартным образом с помощью надреза на груди или животе, или проводится лапароскопическая хирургическая операция, при проведении которой сокращается время восстановления.
Однако грыжа после операции может возникнуть вновь. Вы можете уменьшить риск ее возникновения следующим образом:
- поддерживайте свой вес в норме
- не поднимайте тяжелые предметы
- избегайте нагрузки на мышцы живота
Кислотный рефлюкс вызывает большинство симптомов хиатальной грыжи. Изменения в рационе питания может помочь вам уменьшить симптомы грыжи пищеводного отверстия диафрагмы. Вместо обычных трех приемов пищи в день попробуйте увеличить их частоту, одновременно с этим уменьшив количество потребляемой пищи за один раз. Вам также необходимо избегать употребления пищи в течение 2-3 часов до сна.
Есть также определенные продукты, которые могут увеличить риск возникновения изжоги. Чаще всего вам следует избегать употребления этих продуктов:

Этого не стоит есть при хиатальной грыже
- острая пища
- шоколад
- помидоры и продукты с их использованием (кетчупы, соусы и пр.)
- кофеин содержащие напитки и продукты (кофе, кола и пр.)
- лук
- цитрусовые (лимоны, апельсины, грейпфруты и пр.)
- алкоголь
Также для облегчения симптомов кислотного рефлюкса рекомендуют:
- отказаться от курения
- приподнять изголовье вашей кровати, по крайней мере на 15 см
- меньше наклоняться вперед или лежать после еды
Профилактика
Вы не можете полностью избежать развития грыжи пищеводного отверстия диафрагмы, но вы можете избежать осложнений благодаря следующим действиям:
- приведите в норму свой вес
- не напрягайтесь во время сокращений кишечника
- не поднимайте тяжести
- не затягивайте туго ремень на поясе
- избегайте выполнения физических упражнений, направленных на развитие брюшного пресса
Эта статья была полезна для вас? Поделитесь ей с другими!
Аннотация научной статьи по клинической медицине, автор научной работы — Гуль Ирина Сергеевна, Осипов Владимир Владимирович, Ракита Дмитрий Романович, Соловьева Александра Викторовна
Цель. Изучить отдаленные результаты оперативного лечения гастроэзофагеальной рефлюксной болезни (ГЭРБ) в сочетании с хиатальной грыжей для оптимизации отбора пациентов для оперативного лечения. Материалы и методы. Обследованы пациенты, прооперированные по поводу ГЭРБ в сочетании с хиатальной грыжей: 41 пациент в возрасте от 24 до 71 года. Пациентам были проведены следующие операции: лапароскопическая фундопликация по Toupet, лапароскопическая фундопликация по Nissen, неполная фундопликация по Черноусову. Одномоментно с лапароскопической фундопликацией ряду пациентов были проведены следующие вмешательства: крурорафия 36 больным, холецистэктомия по поводу желчнокаменной болезни 10 пациентам и селективная проксимальная ваготомия 6 больным. Результаты. Выявлено, что в послеоперационном периоде субъективные проявления ГЭРБ не всегда соответствуют степени ГЭРБ, определенной эндоскопически. Индекс массы тела достоверный предиктор послеоперационного рецидива ГЭРБ и грыжи пищеводного отверстия диафрагмы , что необходимо учитывать при отборе пациентов к оперативному лечению. Выводы. Операция лапароскопической фундопликации по Toupet с двусторонней крурорафией ассоциируется с лучшими послеоперационными результатами. Селективная проксимальная ваготомия в дополнение к антирефлюксной операции достоверно улучшает клинический результат.
Похожие темы научных работ по клинической медицине , автор научной работы — Гуль Ирина Сергеевна, Осипов Владимир Владимирович, Ракита Дмитрий Романович, Соловьева Александра Викторовна
Long-term results of surgical treatment gastroesophageal reflux disease in combination hiatal hernia
Aim to study the long-term results of surgical treatment of gastroesophageal reflux disease (TERD) in combination with hiatal hernia to optimize the selection of patients for surgical treatment. Materials and Methods. The study included 41 patients aged 24 to 71 years (mean age 49.9±4.95 years), operated for gastroesophageal reflux disease in combination with hiatal hernia Patients underwent the following surgery: laparoscopic fundoplication according to Toupet, laparoscopic fundoplication according to Nissen, partial fundoplication according to Chernousov. The following interventions were performed simultaneously with laparoscopic fundoplication in a number of patients: cruroraphy in 36 patients, cholecystectomy for gallstone disease in 10 patients and selective proximal vagotomy in 6 patients. Results. It is revealed that in the postoperative period subjective manifestations of TERD not always correspond to endoscopic degree of TERD. A body mass index is a reliable predictor of postoperative recurrence of TERD and hiatal hernia , that it is necessary to consider at selection of patients for surgical treatment. Conclusions. Operation of a laparoscopic Toupet fundoplication with a bilateral krurorafiya is associated with the best postoperative results. The selective proximal vagotomy in addition to anti-reflux operation authentically improves clinical result.
ОТДАЛЕННЫЕ РЕЗУЛЬТАТЫ ОПЕРАТИВНОГО ЛЕЧЕНИЯ ГАСТРОЭЗОФАГЕАЛЬНОЙ РЕФЛЮКСНОЙ БОЛЕЗНИ В СОЧЕТАНИИ С ГРЫЖЕЙ ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ
Рязанский государственный медицинский университет имени академика И.П. Павлова, Рязань, Российская Федерация (4)
Цель. Изучить отдаленные результаты оперативного лечения гастроэзофагеальной реф-люксной болезни (ГЭРБ) в сочетании с хиатальной грыжей для оптимизации отбора пациентов для оперативного лечения.
Материалы и методы. Обследованы пациенты, прооперированные по поводу ГЭРБ в сочетании с хиатальной грыжей: 41 пациент в возрасте от 24 до 71 года. Пациентам были проведены следующие операции: лапароскопическая фундопликация по Toupet, лапароскопическая фундопликация по Nissen, неполная фундопликация по Черноусову. Одномоментно с лапароскопической фундопликацией ряду пациентов были проведены следующие вмешательства: крурорафия 36 больным, холецистэктомия по поводу желчнокаменной болезни - 10 пациентам и селективная проксимальная ваготомия 6 больным. Результаты. Выявлено, что в послеоперационном периоде субъективные проявления ГЭРБ не всегда соответствуют степени ГЭРБ, определенной эндоскопически. Индекс массы тела - достоверный предиктор послеоперационного рецидива ГЭРБ и грыжи пищеводного отверстия диафрагмы, что необходимо учитывать при отборе пациентов к оперативному лечению.
Выводы. Операция лапароскопической фундопликации по Toupet с двусторонней круро-рафией ассоциируется с лучшими послеоперационными результатами. Селективная проксимальная ваготомия в дополнение к антирефлюксной операции достоверно улучшает клинический результат.
Ключевые слова: гастроэзофагеальная рефлюксная болезнь, грыжа пищеводного отверстия диафрагмы, послеоперационный рецидив.
LONG-TERM RESULTS OF SURGICAL TREATMENT GASTROESOPHAGEAL REFLUX DISEASE IN COMBINATION HIATAL HERNIA
НАУКА МОЛОДЫ1Х (Eruditio Juvenium). 2018 . Т. 6, №44. С. 502-507 SCIENCE OF THE YOUNG (Eruditio Juvenium). 2018;6(4):502-7
Aim to study the long-term results of surgical treatment of gastroesophageal reflux disease (GERD) in combination with hiatal hernia to optimize the selection of patients for surgical treatment.
Materials and Methods. The study included 41 patients aged 24 to 71 years (mean age 49.9±4.95 years), operated for gastroesophageal reflux disease in combination with hiatal hernia Patients underwent the following surgery: laparoscopic fundoplication according to Toupet, laparoscopic fundoplication according to Nissen, partial fundoplication according to Chernousov. The following interventions were performed simultaneously with laparoscopic fundoplication in a number of patients: cruroraphy in 36 patients, cholecystectomy for gallstone disease in 10 patients and selective proximal vagotomy in 6 patients.
Results. It is revealed that in the postoperative period subjective manifestations of GERD not always correspond to endoscopic degree of GERD. A body mass index is a reliable predictor of postoperative recurrence of GERD and hiatal hernia, that it is necessary to consider at selection of patients for surgical treatment.
Conclusions. Operation of a laparoscopic Toupet fundoplication with a bilateral krurorafiya is associated with the best postoperative results. The selective proximal vagotomy in addition to anti-reflux operation authentically improves clinical result.
Keywords: gastroesophageal reflux disease, hiatal hernia, postoperative recurrence.
ОРИГИНАЛЬНАЯ СТАТЬЯ | | НАУКА МОЛОДЫХ (Eruditio Juvenium)
Несомненно, прооперированные пациенты нуждаются в динамическом наблюдении гастроэнтеролога для своевременной коррекции постфундопликацион-
ного синдрома, частота которого составляет около 30-40% [8].
Цель исследования: изучить отдаленные результаты оперативного лечения гастроэзофагеальной рефлюксной болезни в сочетании с хиатальной грыжей для оптимизации отбора пациентов для оперативного лечения.
Материалы и методы
В хирургическом отделении ГБУ РО ОКБ по поводу ГЭРБ в сочетании с ГПОД прооперирован 41 пациент в возрасте от 24 до 71 года (средний возраст 49,9±4,95 лет). Из них женщины составили 75,6% (31 человек), мужчины - 24,4% (10 пациентов). Были проанализированы жалобы больных, анамнез, результаты объективного и дополнительного исследования, которое включало фиброгастроскопию (ФГС) и рентгеноскопию желудка с сульфатом бария. Информированное согласие на участие в исследовании было подписано всеми пациентами.
Статистический анализ полученных данных осуществляли при помощи пакета прикладных программ Statistica 6.0. Данные представлены в виде средней арифметической и ошибки средней арифметической (М±m). Корреляционный анализ проводили с определением коэффициента корреляции ^ирмена (г). Критический уровень значи-
НАУКА МОЛОДЫХ (Eruditio Juvenium). 2018. Т. 6, №4. С. 502-507 SCIENCE OF THE YOUNG (Eruditio Juvenium). 2018;6(4):502-7
мости (р) при проверке статистических гипотез принимали равным 0,05.
Результаты и их обсуждение Пациентам, включенным в исследование, были проведены следующие операции (рис. 1): лапароскопическая фундопли-кация по Toupet (ЛФТ), лапароскопическая фундопликация по Nissen (ЛФН), неполная фундопликация по Черноусову (ФЧ). Од-
номоментно с лапароскопической фундоп-ликацией ряду пациентов были проведены следующие вмешательства: крурорафия 36 больным (ЛФТ2 - лапароскопическая фун-допликация по Toupet с двусторонней кру-рорафией), холецистэктомия по поводу желчнокаменной болезни (ЖКБ) - 10 пациентам и селективная проксимальная ваго-томия (СПВ) 6 больным.
ЛФТ ЛФТ2 ЛФН ФЧ
Рис. 1. Оперативные вмешательства при ГЭРБ в сочетании с ГПОД
На момент обращения 8 пациентов (19,5%), прооперированных по поводу ГЭРБ и ГПОД, не предъявляли жалоб. Жалобы остальных 33 пациентов представлены на рисунке № 2, наиболее частой жалобой явилась боль в эпигастрии (45,4%) и отрыжка воздухом (39,4%), изжога (27,3%). Следует отметить, что корреляционный анализ продемонстрировал
взаимосвязь между наличием жалоб в отдаленные сроки после оперативного лечения и величиной индекса массы тела (ИМТ) (г=0,3; p=0,05). Интересным является факт отрицательной обратной связи субъективной изжоги у пациента и объективной степени эзофагита, определенной эндоскопически (г=-0,81; p=0,008).
Рис. 2. Жалобы, предъявляемые пациентами в послеоперационном периоде
НАУКА МОЛОДЫХ (Eruditio Juvenium). 2018. Т. 6, №4. С. 502-507 SCIENCE OF THE YOUNG (Eruditio Juvenium). 2018;6(4):502-7
| НАУКА МОЛОДЫХ (Еги(Шо ^уешиш)
Сопутствующая патология у обратившихся с жалобами пациентов представлена следующими нозологическими формами (рис. 3), среди которых преобладает абдоминальное ожирение в 70,7% случаев и патология пищеварительной
системы, представленная язвенной болезнью двенадцатиперстной кишки (ЯБ ДПК) (18%), хроническим бескаменным холециститом (ХБХ) (24%), постхолеци-стэктомическим синдромом (ПХЭС) (27%).
Читайте также:


