Физиопроцедуры при ушибе сустава
Лечение коленного сустава физиотерапией предполагает использование природных факторов и физических явлений. К первым можно отнести теплолечение, водолечение, свето‐, бальнео‐ и пелоидотерапию. Из физических явлений в терапии коленного сустава активно применяется электрический ток, электромагнитное поле, звуковые волны разных частот.
Чтобы эффект наступил быстро, физиотерапия для коленного сустава должна проводиться не изолированно, а в комплексе с другими методами: ЛФК, механотерапией и приемом медикаментозных средств.
Эффективность методики

Применение физических методов позволяет уменьшить дозу лекарств и риск побочных эффектов от них. Физиотерапия коленного сустава ускоряет восстановление амплитуды движений, активно применяется для восстановления после травм и лечения дистрофических изменений хрящей при остеоартрозе.
- Стимуляция микроциркуляции. Улучшение притока артериальной, насыщенной кислородом крови, усиление оттока венозной крови и снятие отека.
- Обезболивающий эффект. За счет улучшения питания тканей и уменьшения отека, сдавливающего нервные окончания.
- Увеличение подвижности сустава. За счет уменьшения отека, боли и рассасывания спаек, затрудняющих движения.
- Стимуляция регенерации. За счет улучшения трофики и ускорения обменных процессов.
- Замедление деформации сустава. За счет устранения застойных явлений.
Как часто можно делать
При различных патологиях коленного сустава применяются практически все существующие виды физиотерапии.
Детальнее о методах физиотерапии читайте здесь.
Физиотерапию используют в реабилитологии после травм и операций, комбинируя её с другими видами лечения.
Кратность физиотерапии коленного сустава:
- Амплипульс‐терапия – лечение синусоидальными модулированными токами. Курс включает 10–12 процедур по 20–40 минут, проводятся ежедневно или через день. Повторить курс можно через две недели.
- Электромиостимуляция – сокращения мышц под действием низкочастотного переменного тока. Длительность процедуры – 25 минут, курс включает 15–20 сеансов не чаще 2–3 раз в неделю. Первые 4–5 сеансов проводят в лежачем положении, далее электроды одевают во время занятий ЛФК, чтобы увеличить его эффективность.
- Магнитотерапия – воздействие высокочастотным направленным электромагнитным полем. Назначается 10–15 процедур по 10–20 минут с постепенным увеличением продолжительности сеанса. Следующий курс назначают не раньше месяца после предыдущего.
- Лазеротерапия – воздействие на ткани световым потоком красного и инфракрасного диапазонов. Курс включает 10–20 процедур по 4–5 мин. на каждое поле (точку). Общее время сеанса – 20 минут, проводится ежедневно.
- Ударно‐волновая терапия – лечение с помощью инфразвуковых волн. Курс предполагает 3–7 процедур с промежутками между ними в 1 неделю.
- Электрофорез – сочетанное воздействие электрического тока и лекарственного препарата. Средняя продолжительность сеанса – 30 минут. Курс составляет 10–12 процедур с интервалом в 48 ч.
- Ультразвуковая терапия – лечение при помощи высокочастотных звуковых волн. Курс включает 8–15 сеансов с интервалом в 2–3 суток. Повторять можно не ранее чем через 3 месяца.
- Массаж коленных суставов. Продолжительность сеанса – 15–25 минут, курс состоит из 15–20 процедур, повторять его можно через 1–1,5 месяца после предыдущего.
- Озокериттерапия – лечение аппликациями нефтяной смолы. Курс терапии включает 10–15 получасовых сеансов, повторяют его не ранее чем через 3 месяца.
- Ультрафиолетовое облучение. Курс из 15–20 процедур по 30 минут с частотой 3 раза в неделю. Повторить можно через месяц.
- УВЧ – воздействие ультравысокочастотным электрическим током. Курс из 10–15 процедур продолжительностью 5–15 минут. Проводятся ежедневно или через день.
- Иглоукалывание. Курс состоит из 12 процедур длительностью 15 минут по 2 сеанса в неделю на протяжении 1,5 месяцев.
- Бальнеотерапия – терапия лечебными ваннами. Ванны принимают ежедневно в течение 2 недель по 15–20 минут.
- Пелоидотерапия – грязелечение. Курс включает до десяти сеансов грязевых аппликаций по 15–20 минут.
Видео о физиопроцедурах для суставов
Ознакомьтесь с популярными методами физического воздействия на суставы.
Код по МКБ 10

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Предпосылки ушиба
Ушиб тазобедренного сустава – последствие прямого или наведённого удара по области, возможно причинение в контактных видах спорта (футбол, хоккей), когда игрок наносит удар в область бёдер или таза. Травма (повреждение, под которым понимают нарушение анатомической целостности или физиологических функций органов и тканей тела человека, возникающее в результате внешнего воздействия) способна произойти при плохом падении в спорте или ежедневной жизни.
Можно ли греть суставы при артрозе
Артроз – это деструктивная патология суставов, которая сопровождается их деформацией и постепенным разрушением хрящевой ткани. Согревающие процедуры являются дополнением к основной терапии болезни и ориентированы на:
- повышение поступления кислорода в покоробленные ткани;
- улучшение питания хряща;
- усиление кровотока в околосуставной области;
- отток венозной крови и лимфы.
Это принципиально! Перераспределение крови во время тепловых процедур содействует устранению застойных явлений в суставе, растворению солей.
Стимуляция местного метаболизма содействует ускорению восстановительных действий и предотвращает раннее старение суставов. Тепловое действие на связки существенно увеличивает их упругость, в итоге чего улучшается подвижность опорно-двигательного аппарата.
Наивысшую эффективность согревающие процедуры имеют на исходных стадиях артроза – до начала выраженной деформации сустава, в то время как на наиболее поздних шагах они могут усугубить течение заболевания. Есть определенные состояния, при которых тепловая терапия запрещена:
- активная стадия исцеления глюкокортикостероидами;
- острые воспалительные и инфекционные болезни;
- приобретенные болезни в период обострения;
- доброкачественные и злокачественные новообразования;
- острый анкилозирующий спондилоартроз.
Прогревание нездоровых суставов в фазе обострения артроза может ухудшить разрушение тканей и убыстрить деформацию сустава. Потому до этого чем приступать к проведению тепловых процедур, нужно проконсультироваться с доктором.
Признаки и симптомы состояния
Определяется мощный ушиб колена по последующим симптоматическим признакам:
- Во-1-х, человек чувствует резкую боль в коленном суставе, которая проявляется в момент получения травмы. Неплохим признаком, различающим ушиб коленного сустава от остальных травматических состояний, является затухающая боль. Но болевой синдром может напомнить о для себя опосля пробы совершить хоть какие движения нижней конечностью.
- 2-оем симптоматическим признаком будет опухоль и кровоподтёк (гематома) на месте ушиба (закрытое повреждение тканей и органов без существенного нарушения их структуры). Соединено это с тем, что ушиб колена может вызвать разрыв кровеносных сосудов.
- 3-им признаков будет ограничение движений. При разгибании и сгибании коленного сустава, а также при попытке опереться на ногу, движение становится ограниченным или в целом невозможным.
При незначимых повреждениях, опосля некого времени, человеку не доставляет дискомфорта его состояние, и он восстанавливает все свои опорно-двигательные функции. Но при наиболее суровом увечье, следует немедля оказать первую мед помощь и обратиться к травматологу. Нельзя исключать, что опосля травмы вероятны трещины и переломы, которые определяются с помощью рентгенологического просвечивания.
Признаки и симптомы состояния (понятие, обозначающее множество устойчивых значений переменных параметров объекта)
1-ая помощь
При ушибе колена может быть исцеление в домашних критериях. До этого всего, необходимо сделать покой покоробленной конечности. Для этого придают ноге возвышенное положение. Этого можно достигнуть, положив ногу на подушечку или валик, свёрнутый из одеяла. Это дозволит уменьшить отёк в области сустава.
К месту ушиба прикладывают сухой холод. Это может быть пузырь со льдом. При его отсутствии обыденную пластмассовую бутылку заполняют водой, ставят в морозилку и через несколько минуток импровизированный лёд готов к внедрению.
Ещё один метод – наполнить пакет снегом из морозильной камеры (в зимнюю пору его можно набрать на улице). Его лучше обернуть тканью или полотенцем, чтоб не обморозить кожу.
Рекомендуется держать холод 15-20 минуток, потом делать перерыв на 30 минуток и повторно прикладывать его к нездоровому месту. Холод вызывает сужение сосудов, что приводит к уменьшению отёка и боли. Таковые процедуры можно делать в течение 3х дней, когда опухло колено. По прошествии этого времени холодовое действие не применяется.
Опосля травмы непременно создают фиксацию коленного сустава наложением фиксирующей повязки. Для этой цели можно использовать эластичный бинт, наколенник или ортез. При гемартрозе опосля пункции накладывают гипсовую лонгету.
Все эти мероприятия можно делать, ежели ушиб коленного сустава протекает без повреждения кожных покровов. Ежели ушиб колена при падении или ударе сопровождается наличием ссадин или ран, исцеление начинают с их обработки.
При мощном загрязнении покоробленной поверхности промывают рану или ссадину под проточной водой. Опосля этого проводят обработку 3% веществом перекиси водорода и накладывают повязку с антисептиком (хлоргексидин, диоксидин, раствор фурацилина).
При сочетании ушиба с гемартрозом (кровоизлиянием в полость сустава) проводят пункцию. Особой иглой убирают кровь, скопившуюся в суставе. Опосля этого накладывают повязку.
Симптомы ушиба
Для диагностики ушиба употребляется рентгеновский аппарат. Исследование описывает клиническую картину, исключает наличие разрывов близко расположенных связок.
Чтоб поставить подготовительный диагноз, довольно осмотреть пациента и выявить главные признаки (в математике, логике — достаточное условие для принадлежности объекта некоторому классу) болезни, а это:
- покраснение ткани (текстильное полотно, изготовленное на ткацком станке переплетением взаимно перпендикулярных систем нитей) в проекции сустава;
- прихрамывание;
- отек конечности;
- острая боль при упоре;
- гематомы и маленькие ссадины.
При отданной травме мучается лишь сустав, на мягеньких тканях не обнаруживаются повреждения.
От получения отданного повреждения мучаются, как обыденные люди, так и проф спортсмены. Травма просит кропотливого осмотра спеца и сурового исцеления. Утрата подвижности при травмировании сустава нарушает обычный ритм жизни человека и влияет на качество его жизни. Впору начатое и адекватное исцеление избавит от сложностей и последствий, форсирует восстановительные процессы и убыстрит реабилитацию пациента.
Двигательные функции – основное предназначение сустава. Они имеют огромное значение для настоящей жизнедеятельности человека и при травме требуют непростого поэтапного исцеления (верой (а также исцеление молитвой, божественное исцеление) — доктрина, утверждающая возможность сверхъестественного физического исцеления от болезни или врождённого (приобретённого) дефекта тела). Чрезвычайно принципиальна 1-ая помощь, которая оказывается пациенту при ушибе сустава.
В комплексе лечебно-восстановительных мероприятий с каждым годом все более широкое применение в реабилитационной практике находит применение физиотерапия. При лечении травм и заболеваний опорно-двигательного аппарата, а также в процессе реабилитации используется также методы, такие так электрофорез, ультразвук, динамические токи, амплипульс-терапия, гидропроцедуры, УВЧ, парафино-озакеритовые аппликации и др.
Электрофорез – введение постоянным током в организм человека лекарственных веществ через неповрежденную кожу или слизистые.
Лекарственные ионы, проникая в глубокие ткани и органы, влияют на находящиеся в них рецепторы. Электрофорез благодаря многообразию вводимых фармакологических веществ может оказывать самое различное по направленности действия: противовоспалительное, обезболивающее, рассасывающее, антибактериальное и др. В зависимости от расположения электродов различают: поперечный, продольный электрофорез.
Противопоказанием к применению электрофореза являются повреждение кожи, аллергия к лекарствам, дерматит, склонность к кровотечению.
При проведении электрофореза необходимо учитывать течение заболевания (травмы), его стадию, преобладающий синдром (боль, отек, гематомы и т. д.). Для введения назначают анестетики или растворы, включающие несколько лекарственных веществ, имеющих одноименный заряд, которые усиливают действие друг друга, ферменты (хемотрипсин, трипсин, альфа-амилаза на ацетатном буферном растворе), лекарственные препараты, содержащие органические кислоты, вещества (мумие). Чтобы улучшить форетическую способность кожи, лекарственные электрофорез рекомендуется проводить после таких процедур, как ультразвук, парафино-озекеритовые аппликации, ванны, сауны (баня), соллюкс, массаж.
Например, при травме голеностопного сустава, вначале применяют аппликацию льда, затем электрофорез с трипсином, наложением мазей (или гелей) на ночь; при травме коленного сустава – вначале аппликацию льда, затем электрофорез с анестетиками (электрофорез делают при острой боли.), при отеке – электрофорез с анестетиками, мумие, гумиозолем; при повреждениях сухожилий, связок – электрофорез с мумие.
Можно использовать ресурсы, содержащие несколько лекарственных веществ, имеющих одноименный заряд, которые усиливают действие друг друга.
Анестезирующие ресурсы применяемые для лекарственного электрофореза :
1) новокаин – 0,2 г, димедрол – 0,1 г, 0,1 %-ный раствор адреналина – 1 мл на 100 мл дистиллированной воды;
2) 5 %-ный раствор новокаина – 500 мл, димедрол – 0, 5 г, платифилин – 0, 06 г;
3) совкаин, лидокаин и дикаин – 0, 02 г, тритекаин – 0,1 г, 0,1 %-ный раствор адреналина – 2 мл на 100 мл дистиллированной воды;
4) 0,5 %-ный раствор новокаина – 100 мл, адреналин – 1,2 мл.
ДДТ – применение с лечебной целью диаденамических токов разной частоты (50 и 100 Гц), модулированных короткими и длинными периодами. Благодаря чередованию этих токов обеспечивается широкий диапазон их действия и уменьшение адаптации тканей к ним. ДД-токи можно использовать для введения лекарств.
Синусоидальные модулированные токи
Синусоидальные модулированные токи. (СМТ) – применение переменного синусоидальные тока высокой частоты (5000 Гц), модулированного колебания или низкой частоты (от 10 до 150 Гц).
Ток высокой частоты не встречает большого сопротивления со стороны кожи, глубже проникает в ткани и не вызывает заметного раздражения кожи. Он оказывает обезболивающее, противовоспалительное действие, улучшает функциональное состояние нервно-мышечного аппарата.
В результате модуляции несущей частоты образуется 4 вида токов, каждый из которых обладает особенностями действия: первый род работы (постоянная модуляция) – IPP (ПМ), второй род работы (посылка – пауза) – II PP (ПП), третий род работы (посылка – несущая частота) – III РР (ПН), четвертый род работы (перемещающаяся частота) – IV РР (ПЧ).
Для электрогимнастики мышц используется II ряд работы. Он оказывает сильное возбуждающее действие. III род работы используется при болевом синдроме и оказывает слабое раздражающее действие. IV род работы обладает выраженным возбуждающим действием, уменьшает адаптацию тканей и повышает лечебный эффект. Указанные формы посылок СМТ могут применяться и в выпрямленном режиме (подобно ДД-токами). Для усиления лечебного действия СМТ амплитуду регулируют глубинной модуляции в пределах от 0 до 100 %. Есть малая глубина модуляции (25–50 %), оказывающая слабое возбуждающее действие на ткани; большая глубина модуляции (75—100 %) – действует более выраженно. Противопоказаниями к СМТ-терапии являются повреждения кожи в месте положения прокладок, гнойное воспаление.
При лечении магнитными полями у больных улучшается сон, понижается эмоциональная напряженность, уменьшаются отеки, лучше заживаются поверхностные раны, возрастает фагоцитоз.
Клинически по ходу лечения отмечается болеутоляющее, противозудное, противовоспалительное, нейро-вегетативно нормализующее действие.
В данном направлении еще не все изучено: у одних больных наблюдают терапевтический эффект, а на других магнитное поле не оказывает заметного влияния, особенно у больных со снижением уровня катехоламинов в исходном состоянии.
Усиливаются процессы рассасывания, уменьшается и подавляется активность воспаления в острой подстрой и хронических фазах при применении средней тепловой дозы. Повышаются иммунологические свойства организма, нарастает активность и интенсивность процессов, угнетается жизнедеятельность бактерий.
В постоянном и переменном магнитном поле низкой частоты появление вихревых токов в тканях организма, в отличие от индуктометрии, маловероятно. На первый план выступают первичные физико-химические явления в биологических жидкостях, элементах крови. Появление вихревых токов сопровождается нагревом тканей.
Средняя тепловая доза индуктотерапии вызывает повышение местной температуры на 2–3 °C, слабая тепловая – на 1–1,5 °C. Повышение температуры тканей усиливает кровообращение глубоких и периферических участков, ускоряет процессы обмена ферментов.
Отмечено накопление кальция в костных структурах соответственно месту воздействия индуктотерапии. Наблюдается ускорение регенерации тканей и заживание ран.
Под влиянием индуктотерапии стимулируется функция коры надпочечников, повышается экскреция веществ, препятствующих возникновению кровотечения, тромбофлебитов.
Ультразвук – воздействие на ткани механических колебаний упругой среды с частотой выше предела слышимости (16 кГц). Они передаются клеткам и тканям в форме своеобразного микромассажа, проникают на глубину до 4–6 см и поглощаются ими. В механизме действия ультразвука важную роль играют механический, тепловой, физико-химический и нервно-рефлекторный факторы. В области воздействия расширяются сосуды, усиливаются обменные процессы, увеличивается проницаемость клеточных мембран, улучшается кровообращение и лимфообращение. Ультразвук ускоряет процессы регенерации и репарации, уменьшает отеки, оказывает противовоспалительное, обезболивающее действие, повышает адсорбционные способности кожи (в этой связи используется фонофорез – введение в ткани ультразвуком лекарственных веществ).
Целесообразно сочетать ультразвук с ДД-токами, электрофорезом, парафинолечением и др. Ультразвук применяется в непрерывном и импульсном режиме (длительность импульсов 2, 4, 10 мс). Тепловое воздействие более выражено при непрерывном режиме. Импульсный режим больше показан при остром болевом синдроме. Различают дозы: слабую: 0,1–0,2 Вт/см?, среднюю: 0,4–0,6 Вт/см?, большую: 0,8–1,0 Вт/см?.
Фонофорез – это метод сочетанного воздействия ультразвуковых колебаний и лекарственных веществ. Используются такие составы:
1) гидропартизон – 5 мл, ланолин и вазелин – по 25 мл;
2) фиальгин, вазелин, масло, дистиллированная вода – по 10 мл. Кроме того, применяют такие мази, как лозонил, финалгон, никофлекс, артосенекс и др.
3) мумие – 10 мл, ланолин и вазелин – по 25 мл.
На болезненный участок накладывают грязь (или консолипласт – ФРГ) толщиной 3–4 см, а после процедуры – повязку, смоченную в горячей воде, и сверху целлофан. На мешочек (или консолипласт) накладывают металлические пластины, к которым подводят ток от аппарата для гальванического тока. Температура грязи 38–42 °C, плотность тока 0,04—0,06 мА/см?, продолжительность процедуры 15–20 мин.
Это лечение с помощью дециметровых и сантиметровых микроволн.
Биологическим действием микроволн является внутритканевое образование тепла, что вызывает болеутоляющий и противозудный эффект.
Совместимость физических факторов
В физиотерапевтической практике применяют множество физических факторов. При назначении их нужно учитывать характер воздействия, стадию и период заболевания (травмы), возраст, пол пациента, функциональное состояние всего организма и переносимость процедур. В назначении физиотерапии должен быть индивидуальный подход.
Не все физиотерапевтические процедуры совместимы. В одни день в курсовом лечении не следует применять физические факторы, которые по механизму действия сходны и могут вызвать близкие ответные реакции организма, т. е. суммирование эффекта (например, электрическое поле УВЧ и индуктотерапия, СВЧ и родоновые волны, ДД-токи и амплипульстерапию).
Не рекомендуется проводить процедуры, которые вызывают разнонаправленные реакции (например, грязи, парафин и ванны, индуктотермию, УВЧ и ванны, УФО и на эту же область электрофорез с успокаивающими лекарствами и др.), назначать физические факторы на одни и те же рефлексогенные зоны (например, ультразвук и электрофорез слизистой носа и др.).
Можно совмещать процедуры общего действия (ванны, электросон, сауна) и местного действия (ультразвук, ДД-токи, аэрозоли, местная аппликация грязи, парафин, СВЧ-терапию и др.). При травмах и заболеваниях можно применять 2–3 процедуры в день (например, парафино-озокеритолечение и ультразвук, парафино-озокеритовые аппликации и электрофорез, ультразвук и электростимуляцию, УВЧ и УФО, массаж и электростимуляцию, индуктотермию и электрофорез, массаж и ДД-токи). При этом следует учитывать местную реакцию на процедуру.
Повторные курсы можно проводить: ультразвук (фонофорез) – через 2 месяца; УВЧ, СВЧ – через 2–3 месяца; грязи, ванны – через 5–6 месяцев; ДД-токи, электрофорез – через 2–3 недели; УФО – через 4–5 недель; парафин – через 2–3 месяца.
При прохождении электрического тока высокой частоты в цепи колебательного контура возникает магнитное переменное высокочастотное поле.
Парафино– и озокеритолечение
Показаниями к проведению парафино– и озокеритолечения в травматологии являются спаечные процессы, рубцы, хронические и подострые заболевания суставов (как осложнения травмы).
Парафин и озокерит обладают важным свойством – они способны изменить объем при нагревании (тепловое расширение). При переходе из расплавленного состояния в твердое состояние объем их уменьшается. С этим связано так называемое компрессионное действие парафина и озокерита.
Озокерит в отличие от парафина содержит биологически активные вещества: эстрогены, холиподобные соединения.
Методика и техника проведения процедур
Различают несколько способов применения:
1) наслаивание, когда расплавленный парафин или озокерит температурой 60–65 ° С наносят на подлежащий воздействию участок с помощью кисти;
2) парафиновая ванночка (способ погружения) – сначала конечность обмазывают, а затем погружают в сосуд с расплавленным парафином или озокеритом при температуре 60–65 ° С;
3) салфетно-аппликационный – 8—10 слоев марли погружают в расплавленный парафин или озокерит, отжимают и накладывают на место воздействия, прикрывают клеенкой, а затем одеялом;
4) кюветно-аппликационный – расплавленный озокерит или парафин слоем 1,5–2 см заливают на участки, подлежащие воздействию, температура теплоносителей 50–54 ° С. Этот способ наиболее широко используется в практике, так как он дает возможность обеспечивать большую пропускную способность.
Парафин и озокерит проявляют свое действие согреванием подлежащих тканей, что обеспечивает рассасывающее, болеутоляющее и антиспастическое действие. Действие озокерита дополняется содержащимися в нем биологически активными веществами.
Данный текст является ознакомительным фрагментом.
Самыми активными частями тела у человека являются руки. Запястье соединяет кисть и предплечье, и все время находится в движении, поэтому нередко происходят ушибы сустава. Так как запястье состоит из большого количества мелких косточек, то сложно выявить, какое поражение произошло: перелом, растяжение сухожилия, вывих или ушиб сустава. Для предотвращения возникновения последствий и утраты подвижности запястья следует сразу после его повреждения обратиться за медицинской помощью и своевременно начать лечение.
Патогенез ушиба
Ушиб лучезапястного сустава (код S60 по международному классификатору болезней) происходит при действии движущегося предмета, располагающего кинетической энергией. Ткани имеют различную устойчивость к такому воздействию. Рыхлая клетчатка и мягкая мышечная – наиболее всего подвержены повреждению, меньше – фасции, сухожилия, дерма и связки. В тканях происходят разрывы, растяжения, а некоторые участки размозжаются. Мелкие сосуды повреждаются, кровь изливается в мышцы и подкожную жировую клетчатку, образуя кровоизлияния (синяки). Происходит воспаление асептического характера, в межтканевом пространстве увеличивается объем жидкости, образуется отечность.
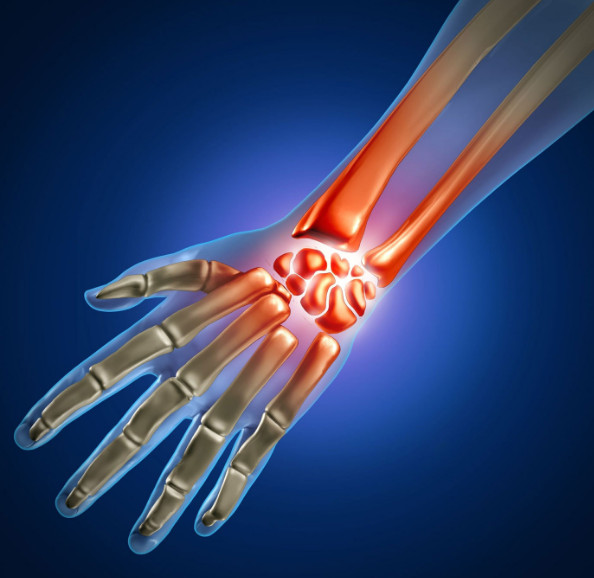
В случае ушиба лучезапястного сустава (в МКБ-10, как уже упоминалось, ему присвоен код S60), при повреждении сосудов большего диаметра и сильном кровотечении, образуются гематомы, которые заполняют кровью ограниченные полости. При ушибах иногда повреждаются не только поверхностные ткани, но и внутренние структуры: хрящ, капсула сустава и синовиальная оболочка. Клетки крови, попавшие в полость сустава, распадаются и всасываются в ткани, окружающие его и хрящи. В результате они теряют эластичность, что впоследствии может привести к возникновению синовита и артрозным изменениям.
Ушиб запястья кисти
Самой распространенной травмой является ушиб лучезапястного сустава (код по МКБ-10 - S60). При этом возникают ограничения мобильности сустава и сильная боль. Одним из частых провокационных факторов ушиба является падение. Вследствие потери равновесия, индивид, чтобы облегчить столкновение с землей, непроизвольно выставляет руки и всем туловищем наваливается на них. Травмироваться можно и после удара по ладоням. В этом случае совершается ушиб мягких тканей, которые прижимаются к костям. В группу риска входят малыши и пожилые, т. е. лица, у которых координация движений нарушена, а также спортсмены, занимающиеся конькобежным и лыжным спортом, тяжелой атлетикой и восточными единоборствами.
Симптомы ушиба
Сильный ушиб лучезапястного сустава (по МКБ-10 - S60), всегда сопровождается болью, но в отличие от перелома, при котором возникает нарастающая болезненность и утрата функциональности, не происходит полного ограничения подвижности кисти. Различают три степени ушиба запястья, которые имеют следующие симптомы:
- Легкая – характеризуется слабой болью, небольшой гематомой, при этом сустав не имеет деформации и подвижность не ограничивается.
- Средняя – возникает ощутимая болезненность, связанная с нагрузкой. Появляется средних размеров кровоподтек и незначительные ограничения мобильности.
- Тяжелая – в кисти чувствуется болезненная пульсация, покраснение кожи, большая гематома.
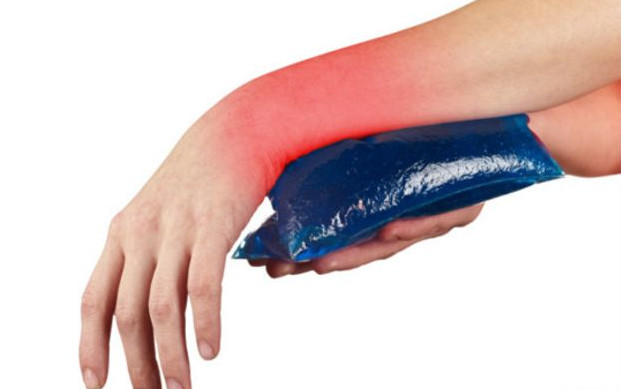
При оказании первой помощи в случае ушиба лучезапястного сустава (по МКБ-10 – S60) необходимо:
Диагностика при ушибах
При ушибе лучезапястного сустава (код МКБ – S60) необходимо проведение следующих процедур:
- Опрос больного – врач во время беседы с пациентом выявляет обстоятельства повреждения сустава, выслушивает жалобы. Кроме этого, выясняет, была ли оказана первая помощь.
- Визуальный осмотр – при осмотре места повреждения производится пальпация, определяется амплитуда активных и пассивных движений, отмечаются болезненные ощущения, покраснения, ссадины, гематомы.
- Назначается рентгенография – это самая доступная и информативная методика исследования ушиба лучезапястного сустава. Снимок позволяет определить положение сустава, исключить или подтвердить вывих и перелом. Зачастую рентгенография дает возможность спланировать тактику лечения.
- При повреждении мягких тканей назначают КТ или МРТ, а также УЗИ для уточнения диагноза.
- Артроскопия – оптимальный вариант при диагностике, когда врач может провести визуальный осмотр внутренних структур суставов.
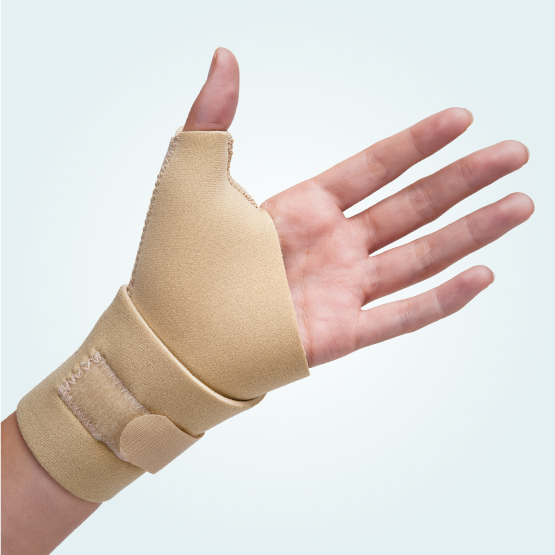
После всех обследований и уточнения диагноза больному назначается соответствующая терапия.
Лечение ушиба лучезапястного сустава
Лечение надо начинать сразу после получения травмы и выставления диагноза. Своевременные меры снимут боли, ускорят заживление и предотвратят неблагоприятные последствия. Для этого необходимы:
Лечение народными средствами
Для снятия симптомов ушиба лучезапястного сустава в домашних условиях используют следующие народные средства:
- Для согревающих компрессов применяют настои из душицы, аира, болиголова, лопуха, мать-и-мачехи. Для их приготовления берут столовую ложку измельченного сухого растения, заливают стаканом водки и настаивают пять дней в темном месте.
- Обернуть больное место листьями свежей капусты или подорожника.
- Эффективны ванночки и примочки, приготовленные самостоятельно с использованием отваров из лекарственных трав: зверобоя, лаванды и ромашки.
Осложнения после ушибов
После травмы лучезапястного сустава фиксируют следующие осложнения:
- Ушиб ладонной поверхности – вызывает контузию локтевого и срединного нерва. В этом участке они расположены близко к поверхности дермы. При этом возникает боль стреляющего характера в фалангах и нарушается их чувствительность. Они с трудом начинают двигаться, и кисть приобретает форму когтистой лапы. В некоторых случаях требуется хирургическое вмешательство для рассечения запястных связок.
- Синдром Зудека – возникает при сильной травме или неправильно проведенном лечении. Происходит развитие трофических сосудистых нарушений. Кисть и лучезапястный сустав становятся сильно отечными, поверхность кожи – прохладной и блестящей, синюшного цвета, а ногти ломкими и тонкими. При рентгенологическом обследовании на снимках выявляется остеопороз. Для его лечения применяют комплексную терапию, используя обезболивающие средства, витаминные комплексы, сосудистые средства, миорелаксанты, иглоукалывание, физиопроцедуры, массаж и ЛФК.
Растяжение связок запястья
Ушиб связок лучезапястного сустава чаще всего является результатом травмы при спортивных занятиях, реже – падением на улице или в домашних условиях. Последствиями могут быть серьезные проблемы вплоть до развития, деформирующего остеоартроза. Растяжение связок запястья провоцирует сильные болевые ощущения и скованность движений. Эти неудобства вызывают затруднения при выполнении повседневной работы. Симптомами растяжения связок лучезапястного сустава является:
- покраснение поврежденного места;
- припухлость;
- разлитая боль средней интенсивности. При пальпации она усиливается;
- увеличение в объеме;
- возможен кровоподтек;
- ограничение движения в суставе.
При возникновении болезненных ощущений надо обратиться в травмпункт, Врач проведет осмотр и направит на рентгеновский снимок, по которому исключают переломы костей и разрыв связок. При растяжении связок надо:
Ушибы верхних конечностей у детей
Часто причиной ушиба лучезапястного сустава у малышей является падение с качели, велосипеда, из коляски, со стула для кормления. У более взрослых детей к травмам приводят подвижные игры и занятия спортом. Ушиб мягких тканей – это всегда результат падения или удара. Ребенок вскрикивает от боли и перестает двигать рукой, оставляя ее, чуть согнутой вдоль туловища. Характерные симптомы ушиба:
- сильная боль;
- покраснение кожи;
- припухлость;
- возможно, появление синяка;
- ограничение подвижности руки.
Для оказания первой помощи ребенку необходимо:
- Обработать имеющиеся повреждения кожи перекисью водорода;
- Сделать фиксирующую повязку на запястье и кисть. Руку лучше приподнять, согнув ее в локте;
- Приложить холод к поврежденному месту на семь минут, затем после 15-минутного перерыва процедуру повторить. Для охлаждения можно использовать лед, завернутый в полотенце.
После оказания помощи, ребенка необходимо показать врачу-травматологу. Он выяснить причину болезненных ощущений, при необходимости назначит рентгенографию и лечение.
Физиопроцедуры и гидротерапия при лечении лучезапястного сустава
Проведенные исследование показывают, что использование на ранних стадиях лечения физио- и гидротерапии, различных мазей, массажей, ЛФК способствует быстрому восстановлению травмированных тканей, снижению или полной ликвидации болевого синдрома, отечности и восстановлению трудоспособности. В большинстве случаев при ушибе лучезапястного сустава (код болезни S60) нарушается микроциркуляция и метаболизм тканей. При лечении ушибов и травм наиболее часто применяют:
- Электрофорез – введение лекарственных средств с помощью электротока через дерму и слизистые оболочки. С помощью электрофореза добиваются противовоспалительного, обезболивающего, рассасывающего, антибактериального и стимулирующего регенерацию тканей, эффекта. Для повышения проницаемости перед электрофорезом проводят разогревающие процедуры. Иногда используют растворы, содержащие несколько лекарственных препаратов, усиливающих действие друг друга.
- Диадинамические токи (ДДТ) – используют разной частоты с короткими и длительными периодами. С их помощью вводят лекарственные препараты, а волновые токи обладают обезболивающим эффектом.
- Синусоидальные модулированные токи (СМТ) – имеют высокую частоту и глубоко проникают в ткани, оказывает противоотечное, обезболивающее и противовоспалительное действие.
- Магнитотерапия – переменное магнитное поле низкой частоты благотворно влияет на биологические жидкости, уменьшая отечность и болезненные ощущения.
- Индуктотерапия – переменное магнитное поле высокой частоты проникает вглубь ткани до восьми сантиметров и способствует обменным процессам в них.
- УВЧ-терапия – переменный электрический ток ультравысокой частоты, который используется для ускорения обменных процессов и регенерации тканей.
- Ультразвук – механические колебания ускоряют процессы регенерации, оказывают противовоспалительное действие, уменьшают отечность и избавляют от боли.
Бандаж для лучезапястного сустава
Для людей, которые выполняют много операций одной рукой после ушиба правого лучезапястного сустава или левого, некоторое время доктора советуют носить бандаж. Для этого используют модель B.Well rehab W-244. Она – универсальная, есть возможность отрегулировать уровень фиксации. Бандаж используют для ограничения движения кисти, в результате уменьшаются болезненные ощущения, спадает отек. Степень сжатия регулируется самостоятельно, по ощущениям, а петля, которая фиксируется на большом пальце, не позволяет ему смещаться. Разработчики постоянно сотрудничают с врачами травматологами, ортопедами, реабилитологами и неврологами, усовершенствуя модель.
Заключение
Ушиб лучезапястного сустава – это самая распространенная травма руки. Болезнь сопровождается сильной болью и нарушением подвижности конечности. Для быстрого восстановления кисти надо вовремя и правильно провести оказание первой помощи, квалифицированно проводить лечение, используя лекарственные препараты, народные средства, физиопроцедуры, массаж и ЛФК.

Каждую травму лучезапястного сустава следует лечить. С помощью современных реабилитационных мероприятий сводятся к минимуму любые последствия травм. Главное – своевременно обратиться к доктору за оказанием квалифицированной помощи.
Читайте также:


