Этиология и патогенез бляшечная склеродермия
Очаговая склеродермия – это хроническое прогрессирующее аутоиммунное заболевание соединительной ткани, характеризующееся появлением на различных участках тела очагов локального воспаления (эритемы и отека), с последующим формированием в них склероза и/или атрофии кожи и подкожной жировой клетчатки. Данная патология встречается у представителей любой расы. Женщины болеют чаще, чем мужчины (2,7:1). Заболевание может возникать в любом возрасте, даже у новорожденных, начинаясь без какой-либо симптоматики и ухудшения общего состояния. Согласно эпидемиологическим данным, очаговая склеродермия (см. фото №1) занимает второе место по распространённости среди аутоиммунных заболеваний соединительной ткани. За последнее десятилетие увеличилась тенденция к более агрессивному течению данной патологии, что, возможно, связано с несоблюдением норм диспансеризации и сроков лечения.
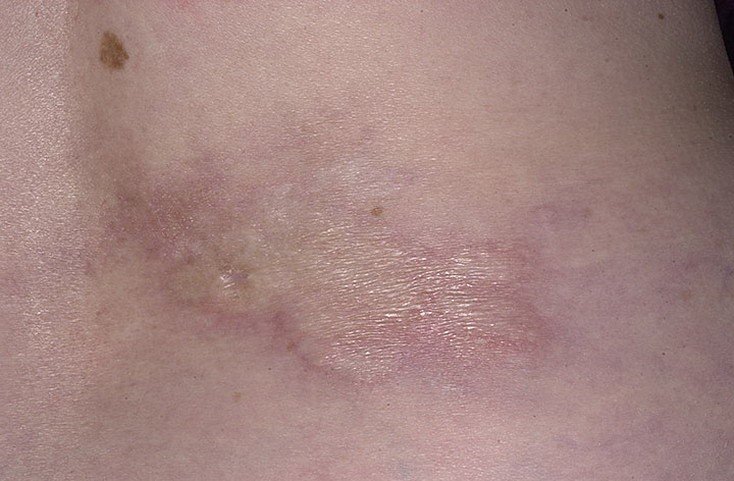
Очаговая склеродермия(фото№1)
У больных со склеродермией всегда есть риск перехода локализированного процесса в системный. Выделяют четыре основных прогностические фактора, которые говорят о вероятности диффузного течения данного заболевания, а именно:
- Дебют заболевания в возрасте до 20 лет или после 50 лет;
- Множественная бляшечная или линейная формы заболевания;
- Локализация очагов поражения над суставами конечностей;
- Дисиммуноглобулинемия.
В Юсуповской больницы диагностикой и лечением различных аутоиммунных заболеваний соединительной системы занимаются врачи-ревматологи. Для своевременного обследования и проведения дальнейшего лечения клиника оснащена мощной диагностической базой, которая представлена целым рядом инновационного медицинского оборудования европейского образца. В дневном стационаре клиники пациент сможет пройти быстро и комфортно все необходимые процедуры, минуя часовые стояния в очереди.
Очаговая склеродермия: этиология и патогенез
В большинстве случаев причины возникновения очаговой склеродермии остаются неизвестные. В патогенезе заболевания основную роль играют аутоиммунные нарушения, повышение синтеза и отложение в коже и подкожной жировой клетчатке коллагена и других компонентов соединительной ткани, микроциркуляторными расстройствами. Шифр по очаговой склеродермии по Международной классификации болезней МКБ-10соответствует L94.0
Очаговая склеродермия: классификация
На данном этапе общепринятой классификации не разработано. Наиболее приемлема классификация С.И. Довжанского (1979) очаговой склеродермии (см. фото № 2) у взрослых, которая включает в себя все клинические формы:
- Бляшечная склеродермия; очаговая, узловатая;
- Линейная склеродермия;
- Генерализованная склеродермия
- Глубокая склеродермия;
- Пансклеротическая склеродермия;
- Буллезная склеродермия;
- Идиопатическая атрофодермия Пазини-Пьерини;
- Прогрессирующая гемиатрофия лица Парри-Ромберга;
- Склероатрофический лихен.

Очаговая склеродермия (фото №2) у взрослого. Линейная форма.
Очаговая склеродермия: клиническая картина
Клиническая картина очаговой склеродермии разнообразна. Больные на приеме у врача-ревматолога могут предъявлять жалобы на зуд, болезненность, чувство покалывания и стянутости кожи, ограничение движения в суставах, деформацию пораженных участков кожи.
Классически принято выделять три стадии развития данной патологии соединительной ткани:
- Эритема (отек) – появление покраснения кожи в области поражения;
- Склероз – появление уплотнения кожи;
- Атрофия кожи – истончение кожи и подкожно-жирового слоя.
Наиболее распространенной формой очаговой склеродермии является бляшечная склеродермия, которая характеризуется появлением на туловище или конечностях очагов эритемы и индурации (уплотнение) кожи. Центр очагов со временем светлеет, приобретает оттенок слоновой кости, и все больше затвердевает. Процесс склерозирования продолжается пока не сформируется блестящий атрофический пласт. В течение месяца он разрешается, приобретая коричневатую гиперпигментацию.
При узловатой склеродермии появляются единичные или множественные узелки, внешне похожие на келоидные рубцы. Как правило, они появляются у больных, не имеющих склонности к развитию келоидов. Кожа в области склеродермии имеет телесный цвет.
При линейной склеродермии на кожи появляются очаги эритемы линейной формы. Характерная локализация очагов по ходу сосудисто-нервного пучка или на одной половине тела.
Очаговая склеродермия: диагностика
Диагностика очаговой склеродермии основывается на данных анамнеза заболевания, анамнеза жизни, жалоб и клинической картине заболевания. Данную патологию следует лечить и наблюдать у врача-ревматолога. Для исключения сопутствующих заболеваний и противопоказаний пациент должен быть проконсультирован следующими специалистами:
- Терапевтом;
- Кардиолог;
- Эндокринологом;
- Гинекологом;
- Невропатологом;
- Гастроэнтерологом;
- Отоларингологом.
Для уточнения активности патологического процесса, а также исключения системной гипертермии назначают проведение следующих исследований:
- Лабораторные обследования: ОАК, ОАМ, биохимический анализ крови;
- Гистологическое исследование кожи;
- Определение в крови антинуклеарного фактора;
- УЗИ органов брюшной полости, почек, щитовидной железы;
- ЭКГ;
- Рентгенография грудной клетки;
- Компьютерная томография;
- Магнитно-резонансная томография.
Очаговая склеродермия: лечение
Лечение очаговой склеродермии в Юсуповской больнице подбирается в индивидуальном порядке каждому пациенту в зависимости от формы, стадии и тяжести течения заболевания, а также локализации очагов поражения. Терапия при данном заболевании соединительной ткани должна быть направлена на:
- Снижение активности патологического процесса и прогрессирование заболевания;
- Уменьшение площади поражения кожи и выраженность клинических симптомов заболевания;
- Предотвращение развития осложнений;
- Улучшение качества жизни больных.
При наличии сгибательных контрактур, деформаций скелета и косметических дефектов кожи необходима консультация хирурга для решения вопроса о проведении хирургической коррекции.
Больные с активным, быстро прогрессирующим течением заболевания показано введение в медикаментозную терапию глюкокортикостероидных препаратов системного действия.
Больным с тяжелыми формами очаговой склеродермии со сформированными глубокими поражениями кожи и подлежащих тканей назначают цитостатические препараты (метотрексат) в виде монотерапии или в комбинации с глюкокортикоидными препаратами системного действия. Иногда может наблюдаться спонтанный регресс склерозирующего процесса кожи или полное разрешение очагов поражения.
В Юсуповской больнице ведущие специалисты с многолетним стажем работы ведут пациентов с различными формами очаговой склеродермии. В стенах стационара пациент окунется в комфортабельную и уютную атмосферу, благодаря профессиональной работе высокоспециализированного медицинского персонала. После курса лечения для каждого больного разрабатывается программа реабилитации. Звоните по телефону для записи на прием к врачу-ревматологу.
В последние годы наметилась явная тенденция к увеличению частоты различных форм системного склероза у детей и подростков. По данным ВОЗ, первичная заболеваемость системным склерозом в общей популяции колеблется от 3-х до 12 случаев на 1 млн населения. Среди взрослых преимущественно болеют женщины, среди детей и подростков значительных различий по полу не установлено. Патология чаще выявляется в возрасте 30-50 лет, но начальные ее проявления нередко относятся к более раннему периоду.
Учитывая, что характер изменений во время становления иммунной системы у ребенка часто непредсказуем, необходимо проявлять настороженность в отношении возможного развития системного процесса при ограниченной склеродермии.
Клиническая классификация склеродермической группы болезней:
1. Прогрессирующий системный склероз:
- диффузный;
- лимитированный или CREST-синдром (С - кальциноз, R - синдром Рейно, Е - эзофагит, S - склеродактилия, Т - телеангиэктазия);
- перекрестный (overlap) синдром: системный склероз + дерматомиозит, системный склероз + ревматоидный артрит;
- ювенильная склеродермия;
- висцеральная склеродермия.
2. Ограниченная склеродермия:
3. Диффузный эозинофильный фасциит.
4. Склередема Бушке.
5. Мультифокальный фиброз (локализованный системный склероз).
6. Индуцированная склеродермия:
7. Псевдосклеродермия: метаболическая, наследственная (порфирия, фенилкетонурия, прогерия, амилоидоз, синдромы Вернера и Ротмунда, склеромикседема и др.).
Системный склероз - прогрессирующее полисиндромное заболевание с характерными распространенными фиброзно-склеротическими изменениями кожи, опорно-двигательного аппарата, стромы внутренних органов (легких, сердца, пищеварительного тракта, почек) и выраженными вазоспастическими нарушениями по типу облитерирующего эндартериолита.
Этиология склеродермии сложна и недостаточно изучена. Предполагается мультифакториальный генез, обусловленный взаимодействием неблагоприятных экзо- и эндогенных факторов, с генетической предрасположенностью к заболеванию. В последнее время особое внимание уделяют триггерному действию химических агентов (промышленных, бытовых, алиментарных) и некоторых лекарственных средств, наиболее демонстративному при индуцированной склеродермии. Благодаря современным исследованиям расшифрованы некоторые генетические механизмы предрасположенности к системному склерозу, что ранее аргументировалось семейными случаями данной патологии и близких к ней заболеваний, а также нарушениями со стороны иммунной системы у здоровых родственников пробандов. Выявлено сочетание определенных антигенов и аллелей системы гистосовместимости HLA с системным склерозом: А9, В8, В27, В35, DR1, DR3 (хроническое течение), DR5 (под острое течение), DR11, DR52 и С4А, варьирующее в различных популяциях.
Основу патогенеза склеродермии составляют нарушения иммунитета, фиброзообразования и микроциркуляции, взаимодействующие на уровне клеточных и рецепторно-лигандных систем. Преобладающим механизмом повреждения является дисрегуляция Т- и В-клеточных факторов иммунитета при наличии в крови избыточного содержания антигена аутоиммунного происхождения. Образующиеся комплексы антиген-антитело активируют свертывающую систему крови, накапливаются на базальной мембране сосудов, кровоснабжающих органы и ткани (почки, легкие, синовиальные оболочки и т.п.). Цитотоксическое действие оказывает фиксируемый иммунными комплексами комплемент, а также сенсибилизированные малые лимфоциты. Особенность морфогенеза склеродермии состоит в усилении коллагено-образования в сочетании со своеобразным, почти бесклеточным воспалением. Центральная роль в развитии фибропластического процесса, быстром формировании склероза и гиалиноза тканей принадлежит гиперфункции фибробластов и других коллагено-образующих клеток. В результате избытка растворимых форм коллагена и повреждения эндотелия сосудов возникают микро-циркуляторные нарушения, сопровождающиеся пролиферацией и его деструкцией, а также утолщением стенки и сужением просвета микрососудов, ангиоспазмом, агрегацией форменных элементов, стазом, деформацией и редукцией капиллярной сети (облитерирующая микроангиопатия).
У больных системным склерозом выявляется широкий спектр изменений клеточного и гуморального иммунитета, включая наличие специфических антинуклеарных и антинуклеолярных аутоантител – антицентромерных (АЦА), антитопоизомеразных (АТА) или aнти-Scl-70, а также антинейтрофильных цитоплазматических (АНЦА), анти-эндотелиальных антител к различным компонентам соединительной ткани.
Патоморфология. Поражение кожи обычно протекает стадийно:
- Стадия плотного отека микроскопически характеризуется атрофией эпидермиса с явлениями вакуольной дистрофии, сглаженностью сосочков и утолщением дермы с признаками муко- и фибриноидного набухания; имеют место умеренные экссудативно-пролиферативные клеточные реакции.
- Стадия индурации (склероза) - изменение окраски кожи (чередование де- и гиперпигментации), усиление сосудистого рисунка, появление телеангиэктазий на лице и груди. Микроскопически прогрессируют дистрофия и атрофия эпидермиса, склероз сетчатого слоя дермы, редукция сосудистого русла со склерозом и облитерацией просвета сосуда.
- Стадия атрофии сопровождается характерным натяжением кожи, ее блеском, заострением носа, появлением кисетообразных складок вокруг рта с сужением ротовой щели. На пальцах и кистях рук развиваются сгибательные контрактуры, в дальнейшем возникают склеродактилия и акросклероз, происходит укорочение пальцев за счет остеолиза отдельных фаланг. Микроскопически имеет место атрофия эпидермиса, сосочкового слоя дермы, выраженный склероз.
Клиническая картина системного склероза отличается полиморфностью и полисиндромностью. Выделяют пять клинических форм, три варианта течения и три стадии заболевания, которые представлены в рабочей классификации системного склероза.
- острое, быстропрогрессирующее (преобладает генерализованный фиброз);
- подострое, умеренное (доминирует сосудистая патология);
- хроническое, медленно прогредиентное (преобладает иммунное воспаление).
I (начальная) - синдром Рейно, суставной синдром, плотный отек, редко - висцериты;
II (генерализованная) - индурация, контрактуры, поливисцеральная патология (легкие, сердце, желудочно-кишечный тракт [ЖКТ], реже - почки), сосудисто-трофические нарушения (синдром Рейно, изъязвления);
III (терминальная) - далеко зашедшие периферические и висцеральные поражения, часто - недостаточность органов (сердца, легких, ЖКТ, почек).
=================
Вы читаете тему:
Современные представления о причинах развития и диагностике системного склероза и очаговой склеродермии у детей и подростков
1. Классификация, этиология и патогенез склеродермических болезней.
2. Диагностические признаки и лечение системного склероза.
Склеродермия (Sclerodermia) – заболевание, характеризующееся поражением соединительной ткани кожи и внутренних органов (пищевода, легких, опорно‑двигательного аппарата, желудочно‑кишечного тракта, сердца, почек), с преобладанием фиброзно‑склеротических и сосудистых изменений.
Этиология и патогенез. К предрасполагающим и провоцирующим факторам могут быть отнесены переохлаждение, острые или хронические инфекции, травмы, стрессы, сенсибилизация, эндокринные дисфункции (гипоэстрогения, гипокортицизм).
Основной механизм развития склеродермии лежит в нарушении синтеза и обмена коллагена, что подтверждается повышенной активностью фибробластов в культуре ткани, увеличенной продукцией коллагена в активной фазе заболевания, высокой экскрецией оксипролина. Интенсивная выработка фибробластами незрелого коллагена приводит к нарушению в микроциркуляторном русле. Этому способствуют нейромышечная дисфункция, дефекты иммунной системы, подтверждаемые наличием аутоантител (антинуклеарных, антицентромерных к РНК, ДНК и др.), иммунных комплексов, формирующегося иммунодефицита с признаками клеточно‑опосредованной гиперчувствительности.
Показано участие гистамина и серотонина в формировании отека и микроциркуляторных расстройств, влияние повышенного содержания в дерме кислых мукополисахаридов на склероз соединительной ткани, роль наследственных факторов, о чем свидетельствуют семейные случаи, ассоциация заболевания с антигенами системы НLА (АL, В8, В18, В27, Вw40, DRI, DR5).
Гистологически: на ранних стадиях процесса в дерме наблюдаются отек коллагеновых волокон, воспалительная реакция с периваскулярны.м или диффузным инфильтратом, состоящим в основном из лимфоцитов с примесью плазмоцитов, гистиоцитов и небольшого количества эозинофилов. В стадии склероза воспалительные явления исчезают, а пучки коллагеновых волокон становятся гомогенизированными и гиалинизированными.
Клиническая картина. Различают ограниченную (бляшечную, линейную) склеродермию, атрофодермию Пазини‑Пьерини , болезнь белых пятен –lichen sclerosus et atrophicans, и системную склеродермию.
Бляшечная склеродермия (sclerodermia en plaques, morphea). Наиболее частая форма ограниченной склеродермии, характеризующаяся наличием единичных или множественных очагов различных размеров (1–15 см и более), овальных, округлых или неправильных очертаний, располагающихся на туловище и конечностях, иногда унилатерально. В своем развитии очаг проходит 3 стадии: эритемы, уплотнения и атрофии. Стадия эритемы мало заметна для больного, так как субъективные ощущения отсутствуют, эритема слабо воспалительная синюшно‑розового цвета. Затем в центральной зоне появляется поверхностное уплотнение, которое приобретает восковидно‑белый цвет (типа слоновой кости), по периферии которого виден узкий сиреневатый ободок, наличие которого свидетельствует о сохраняющейся активности процесса. На поверхности отдельных очагов могут быть пузыри, иногда с геморрагическим содержимым. Возникновение пузырей связывают с нарушением углеводного обмена. При регрессировании очага остается атрофия, гиперпигментация.
Линейная форма (sclerodermia linearis) встречается реже. Она обычно возникает в детском возрасте, главным образом у девочек. Очаги могут располагаться на конечностях (sclerodermia striata), вызывая атрофию глубоких тканей, включая мышцы и кости, ограничивая движения, если полоса склероза захватывает суставы; на половом члене (sclerodermia annularis) в виде кольца в заголовочной борозде; на волосистой части головы, часто с переходом на кожу лба, носа, сопровождаясь выраженной атрофией не только кожи, но и подлежащих тканей, что придает им сходство с рубцом после удара саблей (sclerodermia en coup de sabre).
Болезнь белых пятен (lichen sclerosus et atrophicans) – каплевидный вариант ограниченной склеродермии, однако это не является общепризнанным. Характеризуется мелкими атрофическими очагами поражения белесоватого цвета с тонкой складчато‑атрофированной кожей, окруженной узким эритематозным венчиком. Мелкие очаги группируются, образуя поля поражения до 10 см в диаметре и более.
Атрофодермия идиопатическая Пазини–Пьерини проявляется несколькими очагами поражения, располагающимися в основном на туловище, без или с незначительным уплотнением, розовато‑синюшного цвета, сменяющегося затем буроватым оттенком и едва заметной поверхностной атрофией. Одновременно могут существовать различные формы ограниченной склеродермии.
Системная (диффузная) склеродермия проявляется поражением всего кожного покрова (диффузная склеродермия), который становится отечным, плотным, малоподвижным, восковидным, или в виде акросклероза с наиболее значительными изменениями кожи лица и дистальных отделов конечностей, главным образом верхних. Процесс также имеет 3 стадии – отека, склероза и атрофии. Отек начинается и более выражен на туловище, откуда он затем распространяется на другие участки тела. Постепенно развивается уплотнение. Лицо становится амимичным, напоминает маску, вокруг рта формируются кисетообразные складки. Язык высовывается с трудом из‑за склероза уздечки. Возникают затруднения при проглатывании пищи (сужения пищевода). Такого рода поражение может локализоваться на половых органах, в крупных кожных складках, на туловище. Уплотненная кожа над суставами затрудняет движение пальцев (склеродактия), легко травмируется, что может приводить к трудно заживающим язвам. Стадия отека и уплотнения сменяется атрофией кожи, мышц. Следствием атрофических изменений кожи может быть пойкилодермия (с телеангиэктазиями, перемежающимися участками гипер– и депигментации и атрофии), выпадение волос. У значительной части больных (до 25%) наблюдается отложение солей кальция в коже и подкожной клетчатке (синдром Тибьержа–Вейссенбаха), феномен Рейно.
Из внутренних органов поражаются преимущественно пищеварительный тракт, особенно пищевод, а также легкие, сердце и почки.
Диагноз ставится на основании клинической картины. Из лабораторных методов при ограниченной склеродермии наибольшее значение имеет гистологическое исследование, при диффузной, кроме того, – обнаружение антинуклеарных и антицентромерных антител, нуклеолярный тип свечения при реакции иммунофлюоресценции. Прогноз зависит от стадии и формы заболевания. Он наименее благоприятен при системной склеродермии, особенно при генерализованной форме, сопровождающейся поражением многих внутренних органов, что нередко приводит к летальному исходу. При ограниченной склеродермии прогноз в большинстве случаев хороший.
Лечение. При системной склеродермии на ранней стадии назначают пенициллин по 1–1,5 млн. ЕД в сутки в течение 24 дней, лидазу по 64 ЕД внутримышечно через день, на курс 12–15 инъекций (4–6 курсов), назначают антигистаминные, антисеротониновые препараты (диазолин, перитол), а также – улучшающие микроциркуляцию и тканевый обмен (теоникол, резерпин, пентоксифиллин, циннаризин) в течение 2–3 нед. После основного курса назначают продектин или пармидин в течение месяца, андекалин по 10–40 ЕД внутримышечно (в течение 2–4 нед), витамины, особенно А и Е, биогенные препараты (алоэ, стекловидное тело, АТФ и др.), солкосерил, актовегин. При выраженной активности процесса и значительных иммунных нарушениях рекомендуют гипербарическую оксигенацию, плазмаферез, гемосорбцию, кортикостероиды. обычно, в небольших дозах (преднизолон по 20–40 мг через день с постепенным снижением дозы после достижения клинического эффекта до поддерживающей). Используют также нестероидные противовоспалительные препараты, цитостатики (например, азатиоприн или циклофосфамид но 100–150 мг в день, метилдофа 0,5–2,0 г в сутки). Одним из препаратов базисной терапии является купренил. Начинают лечение в стационаре с небольшой дозы 0,15–0,3 г в сутки, которую еженедельно повышают на 0,15 г до суточной дозы 1–2 г. Препарат в этой дозе применяют в течение нескольких месяцев (в среднем около 6), затем ее снижают на 0,15 г в неделю до поддерживающей – 0,3–0,6 г, прием которой продолжают длительно, не менее года. При синдроме Рейно показаны антагонисты кальция (например, нифедипин), при кальцинозе – динатриевая соль этилендиамина тетрауксусной кислоты (ЭДТА). Полезны физиотерапевтические процедуры (теплые ванны, парафин, грязи), гимнастика, массаж.
При ограниченной склеродермии назначаются повторные курсы пенициллина в сочетании с лидазой по 64 ЕД в/м ежедневно или через день до 20 инъекций, вазоактивнымн препаратами. У некоторых больных эффективен делагил (по 0,25 г один раз в день), небольшие дозы купренила (0,45 г в сутки), назначаемого в течение нескольких месяцев. Рекомендуется смазывание очагов кортикостероиднымн мазями (гидрокортизоновой, преднизолоновой), солкосерилом, индовазином, гепариновой, индометациновой мазью, гелем троксевазина. Отмечена полезность карнитинахлорида (по 5 мл 20% раствора) 2 раза в день внутрь в течение 35–45 дней, с повторными курсами через 1–4 мес; в перерыве между курсами уместно назначение дипромония по 0.02 г 3 раза в день, 30–40 дней): диуцифона (по 0,1–2 г в день внутрь 5‑дневными циклами с однодневными перерывами, 4–6 циклов на курс); унитиола (по 5 мл 5% раствора 1 раз в день 5–20 инъекций на курс; тактивина или тимоптина (из расчета 5–10 мкг на 1 кг массы тела, подкожно в 1,5, 10, 15 и 21‑й дни, на курс 500–550 мкг); тигазона (из расчета 1 мг на 1 кг массы тела 2–3 нед. затем 0.6–0.8 мг на 1 кг массы тела в течение 4 нед с постепенным снижением дозы до 25 мг в день и отменой препарата ориентировочно в течение 2 нед).
При линейной склеродермии назначают фенитоин (вначале по 0.1 г 2–3 раза в день, затем длительно по 0,1 г в сутки), антималярииные препараты (например, делагил по 0,25 г в сутки). Имеются данные о положительном действии радоновых ванн, димексида (в чистом виде или в 30–90% растворе, в том числе с кортикостероидами, например дексаметазоном в 0,05% концентрации). На очаги целесообразно применение с помощью фонофореза 20% раствора лидазы или ронидазы, протеолитических ферментов. Возможно использование диадинамических токов Бернара, локальной баро– и вакуумтерапии, трипсина и химотрипсина (в виде внутримышечных инъекций или вводимых с помощью ультразвука), лучей лазера (гелий‑неонового или инфракрасного), электромагнитного поля сверхвысокой частоты в чередовании с йодобромными ваннами, электро– и фонофореза ронидазы, лидазы, йодистого калия, ихтиола; аппликаций парафина, озокерита, лечебных грязей, нафталана.
Для поддержания терапевтического эффекта важно диспансерное наблюдение; повторное санаторное лечение на бальнеологических и грязевых курортах, массаж, лечебная гимнастика; с год 2–3 курса лидазы. биогенных препаратов, чередуя их с лекарственными средствами, улучшающими микроциркуляцию, витаминами, в сочетании (при необходимости) с наружными средствами (димексид, гидрокортизоновая мазь, электрофорез с лидазой).
32 Алопеция. Этиология, патогенез, клиника, лечение.
Алопеция (син.: calvities, облысение, плешивость) – полное или частичное выпадение или поредение волос, чаще на голове, реже также на других частях тела.
Этиология и патогенез. В развитии облысения определенную роль играют функциональные нарушения нервной системы, эндокринные заболевания, очаги хронической инфекции, изменения иммунного статуса, генетические факторы, нарушения периферической сосудистой системы и церебральных сосудов, дисбаланс микроэлементов, изменения реологических свойств крови и др. Перечисленные факторы влияют на процессы в корне волоса, на смену волосяного цикла развития. В норме ежедневно человек теряет до 100 волос; потеря большего количества волос не обеспечивается своевременной компенсацией и ведет к развитию облысения.
Клиническая картина. Алопеция может быть тотальной (полное отсутствие волос), диффузной (резкое поредение волос) и очаговой (отсутствие волос на ограниченных участках).
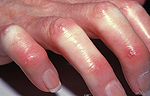
Склеродермия – это заболевание из группы системных болезней соединительной ткани, которое характеризуется нарушением микроциркуляции, воспалением, фиброзом. У пациентов отмечается плотный отек и индурация кожи лица, пальцев рук, иногда кистей, стоп, туловища. Пальцы теряют подвижность, развиваются контрактуры суставов, лицо приобретает маскообразный вид. При системном характере патологического процесса помимо кожи поражаются внутренние органы с формированием полиорганной недостаточности. Диагностика основана на данных осмотра, лабораторных и инструментальных тестов. Лечение предполагает назначение препаратов, замедляющих фиброзирование и нарушения трофики.
МКБ-10
- Причины склеродермии
- Патогенез
- Классификация
- Симптомы склеродермии
- Осложнения
- Диагностика
- Лечение склеродермии
- Терапевтическое лечение
- Хирургическое лечение
- Физиотерапевтическое лечение
- Профилактика и прогноз
- Цены на лечение
Общие сведения
Причины склеродермии
До настоящего времени исследователям не удалось выявить отдельные значимые причинные факторы развития заболевания. Считается, что в основе патологии лежит сочетание целого ряда неблагоприятных внешних и внутренних воздействий. Специалисты в сфере ревматологии выделяют следующие основные причины возникновения склеродермии:
- Генетическую предрасположенность. В научной литературе описаны семейные случаи болезни. У заболевших обнаружено нестабильное строение хромосом, наличие определенных генов главного комплекса гистосовместимости, которые приводят к выработке специфических антител к элементам соединительной ткани, клеткам внутренней выстилки сосудов.
- Физические, химические воздействия. Нарушения могут быть вызваны длительным воздействием вибрации, низких температур. Негативное влияние оказывают химические соединения, которые поступают в организм человека с продуктами питания, при контакте со средствами бытовой химии, токсическими веществами на производстве.
- Дефекты иммунного ответа. Описаны эпизоды развития очаговой склеродермии после введения вакцин и сывороток, переливания крови и ее отдельных компонентов, перенесенных острых инфекционных заболеваний (туберкулез, скарлатина, рожа, дифтерия). В ответ на проникновение чужеродных агентов начинают синтезироваться агрессивные аутоантитела.
Патогенез
Основными звеньями патогенеза склеродермии являются нарушения в работе иммунной системы, избыточное развитие соединительной ткани, прогрессирующие нарушения кровообращения. В тканях активизируется синтез интерлейкинов, происходит накопление антител к клеткам соединительной ткани и интимы сосудов. Повреждение провоцирует развитие мукоидного набухания внутренней оболочки сосудов, активное деление гладкомышечных клеток, замедление тока крови, тромбозы.
Нарушение кровообращения является причиной прогрессирующей ишемии тканей. Активированные тучные клетки в дерме вырабатывают гистамин и трансформированный фактор роста, происходит активная пролиферация фибробластов, избыточный синтез коллагена. Быстрый рост соединительной ткани является причиной фиброза. Вследствие замещения паренхимы органов рубцовой тканью развивается органная недостаточность.
Классификация
Признаки заболевания многообразны. Они объединяются в отдельные синдромы: кожный, мышечно-суставный, висцеральный. Характер течения болезни, перечень органов, вовлеченных в воспалительный процесс, наличие осложнений определяют состояние пациента, эффективное лечение, прогноз для жизни больного. Выделяют две основные формы склеродермии:
- Ограниченная (локализованная). Характеризуется появлением очагов склероза и воспаления в коже, подлежащих тканях без вовлечения внутренних органов.
- Системная. Развивается полисиндромное заболевание с типичными вазоспастическими нарушениями, поражением кожи, опорно-двигательного аппарата, внутренних органов.
Симптомы склеродермии
Очаговая склеродермия отличается от системной характерным видом кожных элементов (папул, пятен), более мягким и длительным течением, мало влияет на продолжительность жизни пациента. Признаки локализованной склеродермии появляются на фоне полного здоровья и не нарушают самочувствия заболевшего. При системной форме начальные проявления болезни носят неспецифический характер: без видимой причины повышается температура, снижается вес тела.
95% пациентов имеют синдром Рейно (синдром ознобления), при котором под воздействием низкой температуры, сильных эмоций или спонтанно происходит последовательное побеление, цианоз, покраснение кожи пальцев конечностей. Синдром Рейно в течение длительного времени может быть единственным проявлением болезни. Признаки кожных и органных нарушений, как правило, появляются спустя годы после появления симптомов ознобления.
Поражение кожи проходит стадии плотного отека, индурации и атрофии. Преимущественная локализация очагов – лицо, кисти рук. Кожные покровы на лице уплотняются и натягиваются, вокруг рта появляются кисетообразные морщины. Человек постепенно теряет способность выражать эмоции посредством мимики, лицо приобретает вид неподвижной маски. Прогрессирование склеродактилии приводит к ограничению подвижности пальцев.
Спазм сосудов обуславливает возникновение мигренеподобных головных болей. При системном процессе нарушение микроциркуляции наблюдается во внутренних органах: печени, почках, легких, сердечной мышце. Ишемия органов провоцирует прогрессирующее нарушение их функций, что сопровождается типичными симптомами: снижением толерантности к физической нагрузке при поражении сердечных клапанов, одышкой при дыхательной недостаточности и т. д.
Суставной синдром при системном поражении соединительной ткани проявляется полиартралгиями, периартритом с формированием контрактур. Часто воспаление распространяется на скелетные мышцы, развивается миозит. Характерные признаки заболевания в области суставов пальцев – кальцинаты, которые вскрываются с выделением наружу крошковатой белой массы.
Осложнения
У 70% пациентов с системным характером поражений диагностируется вовлечение в патологический процесс органов дыхания. Признаки поражения миокарда имеются у 85% больных с системной формой склеродермии. В 30% случаев хроническая сердечная недостаточность становится причиной смерти. Развитие истинной склеродермической почки ведет к почечной недостаточности.
Вероятность возникновения осложнений при локализованной склеродермии относительно мала, определяется разновидностью патологического процесса. У больных гемиатрофией Парри-Ромберга обнаруживаются неврологические и офтальмологические осложнения. Грубые контрактуры суставов при пансклеротической очаговой склеродермии нарушают подвижность конечностей и приводят к инвалидизации.
Диагностика
Поражение практически всех органов и систем при склеродермии вынуждает ревматолога использовать весь перечень имеющихся в клинике инструментальных и лабораторных тестов. Для постановки диагноза, проведения дифференциальной диагностики склеродермии с заболеваниями склеродермической группы, определения стадии патологического процесса используют:
- Кожный счет Роднана. Степень индурации при попытке собрать кожу в складку варьируется от минимальной до выраженной, при которой кожные покровы имеют доскообразную плотность. Периодически повторяя тест, ревматолог может оценить динамику заболевания, корректировать проводимое лечение.
- Лабораторные анализы. В пользу склеродермии свидетельствует наличие в сыворотке крови антицентромерных антител, антител к топоизомеразе. Изменения в биохимическом анализе крови позволяют судить о сохранности функции печени и почек. Показатели общего анализа свидетельствуют об активности воспалительного процесса.
- Инструментальные исследования. Рентген кистей и стоп визуализирует кальцинаты, являющиеся важным диагностическим признаком патологии. Обнаружить изменения в миокарде, поражение клапанов дает возможность УЗИ сердца. Фиброзирование в почках, легких, печени заметно на рентгенограммах, полученных при проведении КТ или МРТ.
- Функциональные пробы. Степень нарушения работы дыхательной системы дает возможность установить спирография. Снижение переносимости физической нагрузки при панкардите выявляется по результатам тредмил-теста или тест 6-минутной ходьбы.
- Исследование биоптатов кожи. Выполняется микроскопическое исследование образцов с целью проведения дифдиагностики склеродермии. Очаги некроза в полученных образцах свидетельствуют о системной диффузной форме заболевания, которая отличается стремительным течением.
Лечение склеродермии
Исследования по созданию препаратов для лечения аутоиммунных заболеваний пока не увенчались успехом. Терапия склеродермии проводится с использованием лекарств, которые замедляют процесс фиброзирования тканей, улучшают микроциркуляцию, уменьшают выраженность воспаления. Эффективность лечения во многом определяется клинической формой основного заболевания, наличием сопутствующей патологии, приверженности заболевшего лечению.
Терапия локализованных и системных форм осуществляются с применением одних и тех же групп препаратов. Признаки осложнений со стороны внутренних органов требуют проведения симптоматического лечения, направленного на коррекцию нарушенных функций организма. Терапевтическое лечение склеродермии включает применение следующих групп лекарств:
- Антифиброзные средства. D-пеницилламин является препаратом выбора у пациентов с фиброзами внутренних органов, диффузной индурацией кожи, быстропрогрессирующей формой склеродермии. Лекарство подавляет активность фибробластов, препятствует синтезу избыточного количества соединительнотканных волокон. Лечение проводится длительно.
- Противовоспалительные препараты. Лихорадка, мышечные и суставные синдромы являются показанием для назначения нестероидных противовоспалительных препаратов. Для повышения эффекта могут использоваться глюкокортикостероиды короткими курсами. При поражении легких лечение гормонами длительное.
- Вазодилататоры и дезагреганты. Артериальным вазодилатирующим эффектом обладают блокаторы кальциевых каналов, что позволяет с успехом применять их у больных с легочной гипертензией. Уменьшить признаки ознобления дают возможность инфузии дезагрегантов. Курсовое лечение назначается по мере необходимости.
- Ферменты. Пациентам с контрактурами и распространенной индурацией мягких тканей показано лечение гиалуронидазой. Способы введения определяются стоящими перед врачом задачами. Выполняются внутримышечные и подкожные инъекции, электрофорез и аппликации препарата на кожу в области пораженных суставов.
Операция считается целесообразной в случаях, когда возможности консервативного лечения исчерпаны, но их эффект оказался неудовлетворительным. Любое хирургическое вмешательство требует подготовки, поскольку нарушение функции внутренних органов может привести к развитию послеоперационных осложнений. К числу основных операций, проводимых при склеродермии, можно отнести:
- Симпатэктомию. Пересечение нервных стволов, ответственных за тонус сосудов верхних конечностей показано в случаях осложненного течения синдрома Рейно. Назначается пациентам, у которых на фоне трофических нарушений появляются длительно незаживающие очаги некроза, язвы.
- Хирургическое удаление контрактур. Нарушение подвижности конечностей обусловлено разрастанием рубцовой ткани в области крупных суставов. Во время вмешательства хирург удаляет фиброзные разрастания, что обеспечивает пациенту свободу движений, способность к самообслуживанию, трудоспособность.
- Пластические операции. Патологические очаги на лице и открытых участках тела являются заметным косметическим недостатком, причиной асимметрии. После удаления таких очагов выполняется закрытие образовавшихся дефектов перемещенными кожными лоскутами.
При склеродермии показаны воздействия, которые восстанавливают микроциркуляцию и обменные процессы в тканях. Выбор подходящих физиотерапевтических процедур определяется имеющимися признаками заболевания, проводимым терапевтическим или хирургическим лечением, его эффективностью. Больным склеродермией повторными курсами назначают:
- Сеансы ПУВА-терапии. Уменьшить плотность индурированных участков позволяет облучение кожи ультрафиолетом после предварительного приема фотосенсибилизирующих препаратов. Лекарства, повышающие чувствительность кожи к ультрафиолету, принимаются перорально или наносятся локально на кожу.
- Низкоинтенсивное лазерное облучение крови. Методика предполагает одновременное применение лазерного излучения и препарата ридостина, который вводится внутримышечно. Используется в комплексном лечении больных, способствует нормализации основных иммунологических показателей, уменьшению интоксикации.
Профилактика и прогноз
Прогноз в отношении выздоровления и жизни определяется формой склеродермии. Очаговые кожные признаки не вызывают дискомфорта и не сказываются на самочувствии заболевшего, хорошо поддаются лечению. Пятилетняя выживаемость больных системным склеродермическим поражением составляет от 30 до 70%, а терапия может лишь замедлить прогрессирование болезни и облегчить состояние пациента.
Этиология склеродермии является предметом дискуссий, поэтому способы профилактики заболевания не разработаны. Снизить вероятность развития патологии позволяет уменьшение вредных воздействий внешней среды: отказ от пагубных привычек, смена работы, связанной с профессиональными вредностями, прекращение бесконтрольного применения лекарственных препаратов.
Читайте также:


