Энхондрома фаланги пальца после операции

-
5 минут на чтение

Развитие опухолей в костной массе часто сопровождается выраженными признаками, проявляющимися в виде болей. Однако рост энхондромы обычно проходит бессимптомно. Опухоль этого типа диагностируется преимущественно у подростков или людей младше 40 лет (более 50% случаев). В лечении энхондромы применяются консервативные и хирургические методики.
- Что такое энхондрома
- Причины
- Симптомы
- Диагностика
- Болезнь Олье
- Лечение
Что такое энхондрома
Энхондрома — это доброкачественное новообразование, прорастающее в зоне расположения мелких трубчатых костей. Опухоль, состоящая из хрящей, располагается в месте, где указанная ткань отсутствует (гетеротопическая локализация).
В основном выявляют энхондромы фаланги пальца верхних или нижних конечностей, бедренных и иных костей. В редких случаях хрящевые образования формируются в молочных железах, легких, яичниках у женщин.
В зону риска развития энхондромы входят лица в возрасте 10-14 лет. Причем первичные признаки опухоли диагностируются в детстве. Со временем рост новообразования прекращается. При этом без соответствующего лечения энхондромы сохраняются на протяжении жизни.
- Костно-мышечная система
![]()
Наталья Геннадьевна Буцык- 10 декабря 2019 г.
В зависимости от локализации опухолевого процесса новообразования классифицируются на одиночные и множественные. Энхондромы первого типа формируются в области единственной кости. Множественные опухоли выявляются в различных частях организма. Такие энхондромы по структуре напоминают единичные, но имеют более упорядоченное строение.
Внешне опухоль похожа на гиалиновый хрящ, не имеющей определенной структуры. Клетки доброкачественного новообразования, разительно отличающиеся между собой по форме и размерам, расположены в хаотичном порядке. Опухоль разделена на дольки, закрытые надхрящницей. Внутри этого образования располагаются зоны с окостенениями.
Для энхондромы характерно течение дистрофических процессов, затрагивающих местные ткани. Из-за этого происходит разжижение пространства между клетками, что способствует формированию кистозных полостей.
В случае если произошло перерождение тканей, внутренние структуры увеличиваются в размерах. Одновременно с этим появляется множество двухъядерных клеток.
В основном новообразования локализуются на одной части тела (например, только на правой руке). Иногда опухолевый процесс затрагивает обе конечности или локализуется на длинных и плоских костях.
Хрящевые образования отличаются медленным ростом. Однако, несмотря на это, врачи рекомендуют своевременно проводить лечение, так как иногда клетки энхондромы перерождаются в злокачественные.
Причины
Истинные причины появления энхондромы не установлено. Исследования не выявили взаимосвязи между риском развития опухоли и радиационным или иным облучением.
К числу возможных причин относят нарушения, связанные с окостенением тканей во время внутриутробного формирования ребенка либо в первые годы жизни человека. Исследователи не исключают вероятность того, что спровоцировать подобные изменения способен генетический сбой.
Также к числу возможных причин возникновения доброкачественного новообразования относят рахит и воспалительные процессы в костной ткани.
Симптомы
Развитие энхондромы сопровождается слабо выраженной симптоматикой. Объясняется это тем, что опухоли достигают сравнительно небольшие размеры. Первичные клинические явления начинают беспокоить, когда возникают крупные новообразования.
Ведущим симптомом считается болевой синдром. Последний возникает из-за компрессии нервных волокон, расположенных в области прорастания энхондромы. Боль носит слабо интенсивный характер. При этом ночью симптом становится более выраженным.
Интенсивные боли возникают редко. Подобные клинические явления возникают преимущественно в тех случаях, когда переродились клетки новообразования. Поэтому, если интенсивность болевого синдрома выросла, требуется врачебное вмешательство.
При крупных образованиях в зоне поражения возникает припухлость. В случае если опухолевый процесс протекает в бедренной кости, снижается подвижность нижней конечности. При пальпации проблемного участка выявляется плотное образование.

- Костно-мышечная система
![]()
Наталья Геннадьевна Буцык- 6 декабря 2019 г.
При локализации в колене болевые ощущения усиливаются во время хождения (особенно при подъеме по лестнице). В запущенных случаях опухоль в этой зоне провоцирует деформацию сустава.
Наиболее выраженной симптоматикой отличается энхондрома, возникшая в большеберцовой кости. В этой части конечности практически отсутствует мышечный слой, в связи с чем незначительные опухоли выпирают над поверхностью кожи. Однако опухолевый процесс в большеберцовой кости крайне редко провоцирует болезненные ощущения.
Хрящевая ткань плохо переносит нагрузки и механическое воздействие. Поэтому формирование энхондромы способствует снижению прочности кости в зоне поражения. Поэтому даже при незначительных повреждениях возникает перелом.
Наибольшую опасность несут энхондромы, прорастающие в бедренной кости, из-за сравнительно высокой предрасположенности к перерождению.
Диагностика
При подозрении на энхондрому с целью диагностики новообразования применяется рентгенография. Опухоль при таком обследовании визуализируется, как облако (или пустота), занимающее часть кости. При необходимости проводится компьютерная томография, посредством которой удается более четко рассмотреть структурные особенности хрящевого образования.

- Костно-мышечная система
![]()
Наталья Геннадьевна Буцык- 6 декабря 2019 г.
В случае если в рамках диагностики не исключена вероятность перерождения энхондромы, дополнительно назначается биопсия. Злокачественная опухоль характеризуется наличием крупных и многоядерных клеток, которые выявляются в ходе гистологического исследования взятого материала.
Биопсию проводят на нескольких участках. Необходимость в таком подходе вызвана тем, что на начальном этапе перерождения озлокачественные структуры перемежаются со здоровыми тканями.
Болезнь Олье
Развитие болезни Олье сопровождается множественным разрастанием энхондром в нижних либо верхних конечностях. Патология носит врожденный характер и впервые диагностируется обычно в детском возрасте. В зону риска развития заболевания входят женщин.
Как и в случае с энхондромами, причины появления патологии не установлены. При болезни Олье опухолевый процесс чаще затрагивает нижние конечности. В случае поражения длинных костей новообразование локализуется в метафизах. Последние обеспечивают рост кости у детей и подростков. Иногда опухолевый процесс при болезни Олье затрагивает лопатки, ребра, кости таза.
Ввиду того что патология возникает на фоне онтогенеза, не исключено появление одновременно с энхондромами других новообразований: липомы, гемангиомы (в этом случае говорят о течении синдрома Маффучи), хрящевые экстозы. Болезнь Олье провоцирует деформацию пораженных участков и препятствует нормальному росту кости.
При этой патологии проводится расширенное рентгенологическое обследование пациента, в рамках которого оценивается состояние различных отделов скелета. Комплексный подход необходим, так как на фоне этого заболевания возникает множество энхондром.
Современная медицина не способна вылечить патологию. После удаления новообразования со временем вновь поражают верхние и нижние конечности. Неэффективность подобных методик объясняется также тем, что структура костей до определенного возраста остается неполноценной. Поэтому пациентам с болезнью Олье рекомендуют ношение ортопедической обуви и регулярные осмотры у врача. При необходимости используются аппараты Илизарова.
Лечение
Лечение энхондром проводится с помощью;
- консервативных методик;
- хирургического вмешательства.
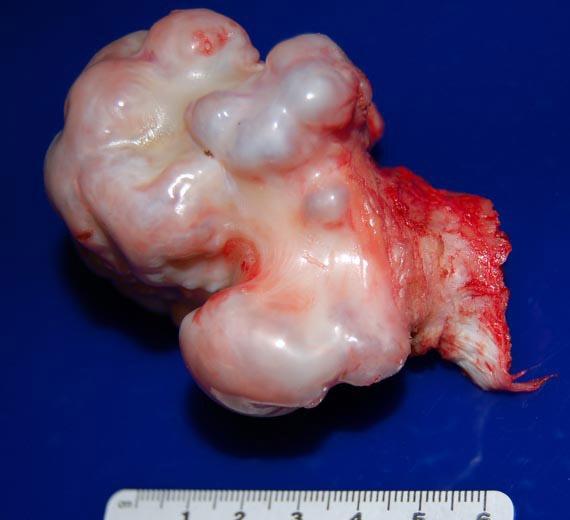
Энхондрома – относительно доброкачественное новообразование внутрикостной локализации, образующееся из анормальной хрящевой ткани. Наиболее часто опухоль поражает кости кистей стоп и рук (до 80% случаев), несколько реже бедренную, плечевую или реберную кость. Были зафиксированы также единичные случаи нетипичного расположения, когда очаг развивался в яичниках, легких, большой и парной слюнной железе, молочных и слезных железах, гиподерме и клетчатке между мышцами.
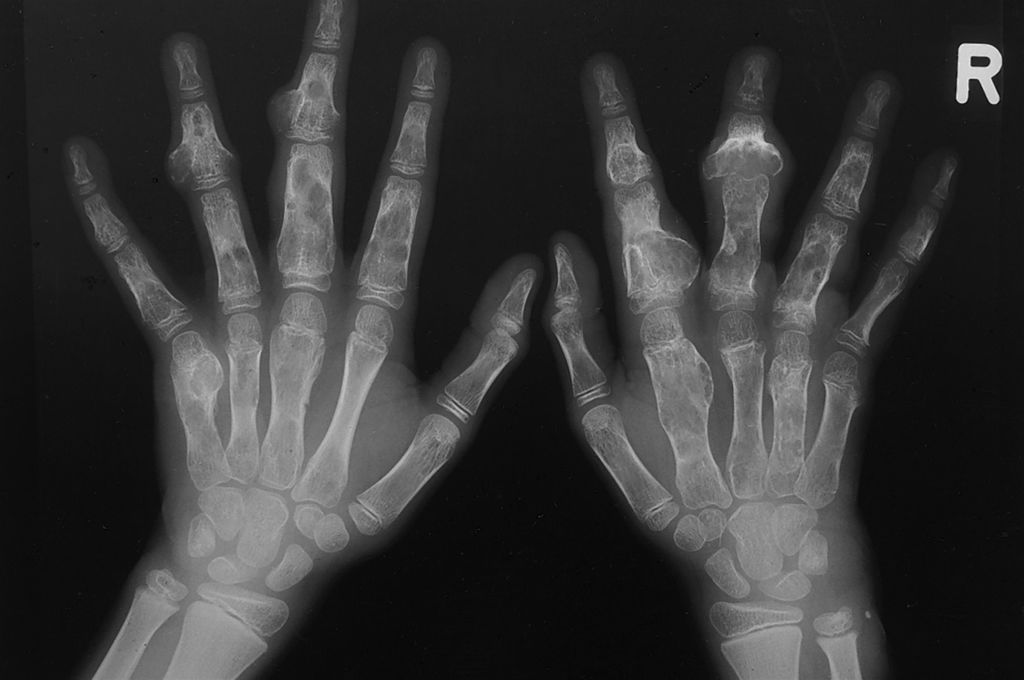
Множественные очаги на кистях.
По данным разных авторов, в структуре всех костных и хрящевых новообразований на долю энхондром приходится от 5% до 10%, всех доброкачественных опухолей костей – от 12% до 24%. Авторы акцентируют, что истинный процент, вероятнее всего, гораздо больше, поскольку при небольших размерах болезнь часто протекает бессимптомно. Специалисты пока еще однозначно не могут утверждать, какие же факторы стимулируют развитие аномального хрящевика в коротких и длинных трубчатых костях человека. Но по одной из версий есть предположение, что в его зарождении могут быть причастны:
- ранее перенесенные местные травмы и воспалительные процессы;
- нарушения в генетическом аппарате;
- внутриутробные аномальные закладки и формирования костно-хрящевой ткани;
- нарушения процесса остеогенеза в первые годы жизни после рождения.
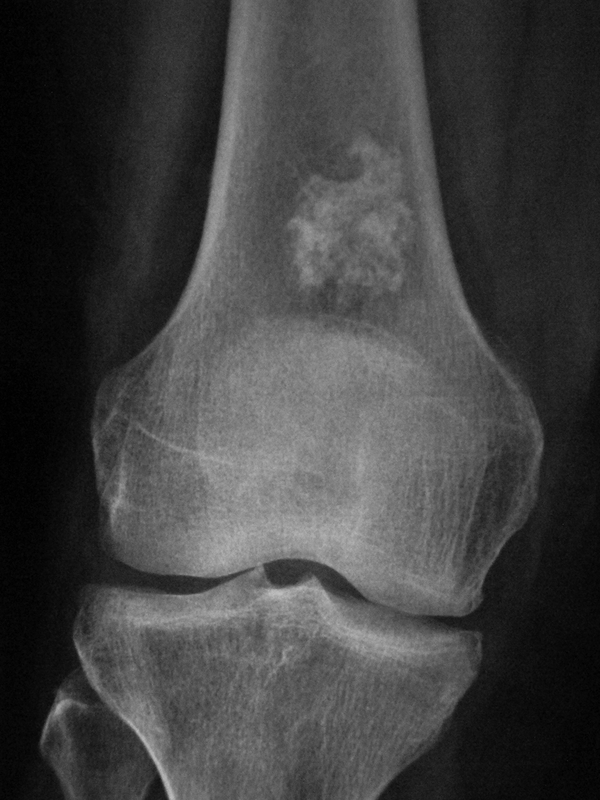
Образование на бедренной кости в районе коленного сустава.
Энхондрома преимущественно встречается у лиц молодого возраста – людей до 40 лет, нередко обнаруживается у детей подростковой группы (12-16 лет). Пик заболеваемости наблюдается на втором десятилетии жизни. Частота встречаемости у мужчин и женщин практически одинаковая. Зачастую опухоль выявляется как случайная находка в ходе рентгенографии, выполняемой совершенно по другому клиническому поводу. Несмотря на преобладание доброкачественных форм, на положительные прогнозы влияют своевременное обнаружение опухоли и качественно организованное лечение. Основной вид лечения после постановки диагноза – хирургический.
Характеристика новообразования
Энхондрома представляет собой интрамедуллярное хрящевое включение неправильной овальной формы, располагающееся по большей мере в метафизе и диафизе (теле) трубчатой кости. В эпифизе – самая нераспространенная зона расположения энхондромы.
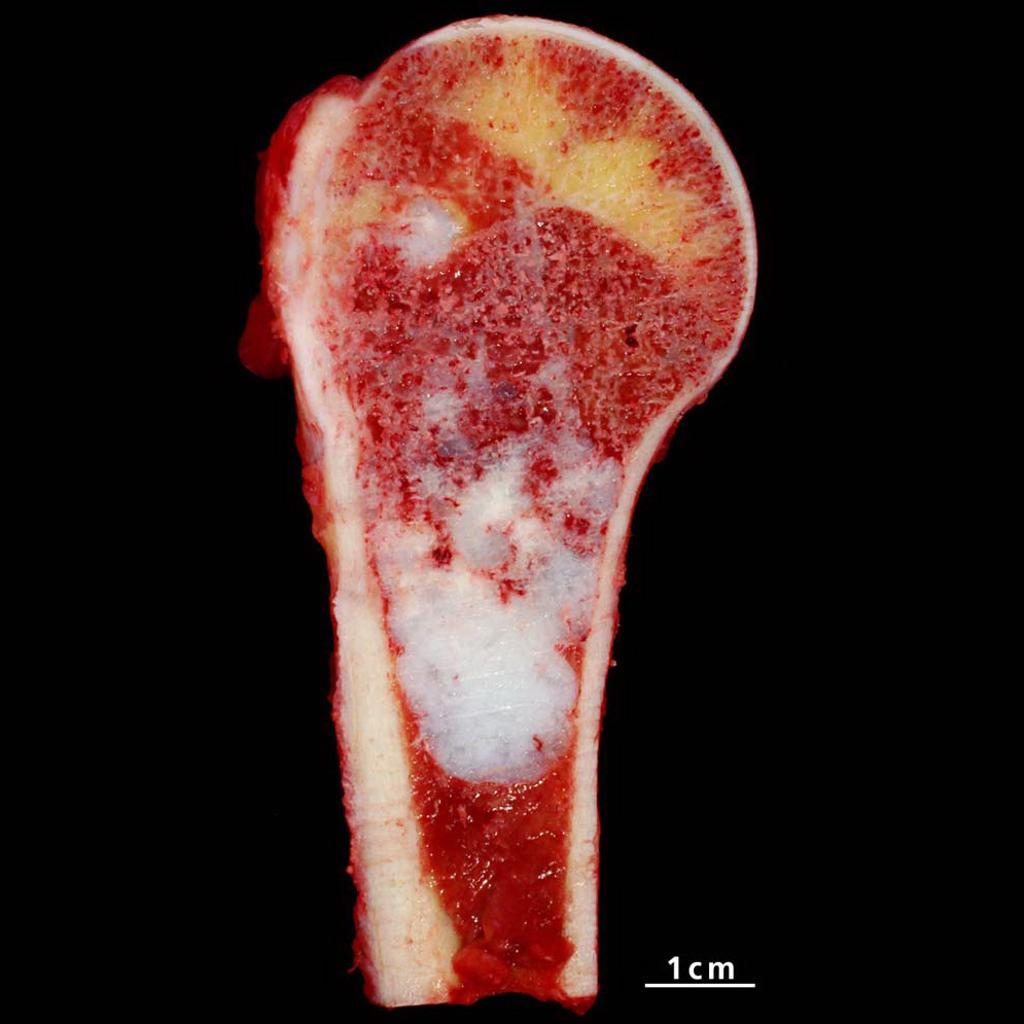
Срез кости с патологией.
Очаг образован хондроцитами – клетками зрелого гиалинового хряща, но с утраченной структурой. То есть, в отличие от нормальной хрящевой ткани, клетки этого новообразования расположены беспорядочно, их параметры форм и размеров могут быть самыми разнообразными. Это – преимущественно одиночное новообразование, но при болезни Олье (дисхондроплазии) и синдроме Маффуччи присутствуют множественные очаги подобного поражения.
Опухоль отличается хорошим дифференцированием структур, четким контуром, медленным ростом. Ее размеры, как правило, варьируют в диапазоне 1-3 см. Поражение характеризуется полупрозрачной узловой структурой голубовато-серого цвета, нередко с внутренними очагами кальциноза и окостенения. Часто в месте локализации энхондрома осложняется патологическим переломом кости.
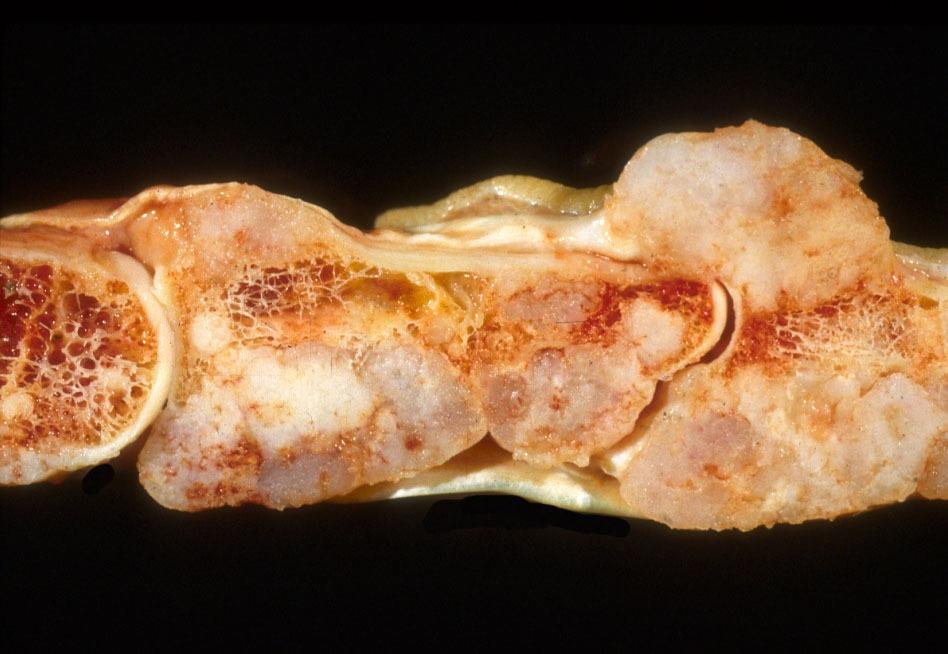
По характеру поведения энхондрома в преобладающем количестве случае неагрессивна, что говорит о преобладании доброкачественных ее форм. Однако она способна озлокачествляться, трансформируясь в хондросаркому. Озлакачествлению более подвержена опухоль с локализацией в эпифизе кости, чаще бедра. Утешает, что случаи перерождения энхондромы из доброкачественной формы в злокачественную единичны.
Симптомы энхондромы
Как правило, патогенез протекает бессимптомно или мало выражено. Симптоматика появляется обычно при значительном увеличении объемов энхондромы. По мере роста она начинает давить на соседние ткани, по этой причине возникают болезненные ощущения в районе сосредоточения очага и деформации. Итак, конкретизируем возможные жалобы пациента с подобной картиной заболевания:
- постоянный локальный болевой синдром легкой/средней интенсивности, свидетельствующий о раздражении нервных стволов, компрессии сосудов;
- умеренная боль в области поражения в ночное время суток (нарастающая и сильная боль – тревожный знак, который может указывать на злокачественные процессы);
- видимая деформация в виде утолщения и/или возвышения на ограниченном участке кости конечности;
- при близком расположении хрящевой неоплазии с суставом не исключены артралгии, синовиты, опорно-двигательные дисфункции суставного аппарата;
- спонтанные переломы костей.
Энхондромы способны не только деформировать кость, которую в буквальном смысле раздувают изнутри, но и к снижению плотности костной ткани. Наиболее встречаемое последствие – внезапное нарушение целостности кости, происходящее либо вовсе без причины, либо вследствие даже самой незначительной травмы. Такие переломы сопровождаются появлением резкой сильной боли в месте костного разлома, крепитацией, нестабильностью поврежденной кости, искривлением конечности.


Диагностика новообразования
В целях постановки диагноза достаточно провести рентгенографическое исследование кости. На рентгеновском изображении об опухолевом процессе будут свидетельствовать очаги просветления в костном массиве. Непосредственно в области светлого пятна нередко определяются точечные или кольцевидные участки затемнения, которые указывают на обызвествление в самой опухоли (выпадение солей кальция). Диагностика может быть проведена посредством обычного рентгена. Однако более точной методикой с целью обнаружения энхондром признана компьютерная томография.
Помимо рентгенологического или КТ обследования, обязательным является прохождение магниторезонансной томографии. МРТ необходима для глубинной оценки состояния мягких тканей, расположенных поблизости с атипичным образованием. Также отметим, что при подозрении на злокачественность аномального внутрикостного хряща пациенту будет произведена процедура биопсии с целью гистологического исследования взятого биоптата. Биопсию проводят из разных зон очага, поскольку на ранней ступени злокачественные ткани могут чередоваться с доброкачественными.
Лабораторные анализы для вынесения заключения о диагнозе не представляют клинической ценности. Но, как и при любой патологии, чтобы лечебный процесс организовать с наивысшей степенью безопасности для пациента, больному проводят стандартный комплекс лабораторных исследований.
Базовые принципы лечения
Из-за наличия риска перерождения энхондромы любой локализации в раковую опухоль она подлежит радикальному удалению на ранних этапах после постановки диагноза. В самых редких случаях, например, если невозможно использовать хирургию в отношении организма конкретного пациента ввиду серьезных проблем со здоровьем, ограничиваются консервативным наблюдением за новообразованием.
В качестве основного вида хирургического лечения выступает полноценная резекция (выскабливание) внутрикостной хрящевой опухоли, иногда в сочетании с трансплантационными и имплантационными технологиями. Достаточно крупные новообразования могут потребовать масштабной инвазии с большой потерей костной ткани, иногда требуется выполнять удаление сустава. При таких обстоятельствах костные и суставные потери замещаются специальными заменителями костной ткани, аутотрансплантатом, эндопротезом. Фрагмент аутокости (трансплантат, взятый у пациента), как правило, закрепляется специальной металлической системой фиксации.
Если произошел патологический перелом и определена энхондрома, изначально лечение направлено на сращение поврежденной кости. Только после успешной консолидации перелома пациенту назначают операцию по удалению неблагополучного образования.
Если говорить о технических особенностях оперативного вмешательства в целом при данной патологии, то оно принадлежит к ортопедической процедуре повышенной сложности. Трудоемкость процесса заключается в том, что манипуляции по извлечению новообразования предполагаются не на поверхности кости, а интрамедуллярно – изнутри. Порой, а это больше касается гиганстких (более 3 см), множественных и злокачественных энхондром, хирург вынужден сегментарно иссекать кость вместе с опухолью. В таком случае, конечно, объемы операции будут существенными, следовательно, и восстановление пациента будет протекать не так быстро и не так легко, как хотелось бы.
Техника операции по удалению энхондромы
Оперативное вмешательство выполняется согласно особенностям расположения аномального включения, опираясь на топографию и анатомию пораженного органа. Анестезиологическое пособие – общий наркоз эндотрахеального типа, также может быть применена эпидуральная анестезия. Операция относится к открытому виду хирургии. Оперирующий врач – хирург по специализации ортопедической онкологии.
Далее представляем к вашему ознакомлению описание основополагающих этапов операции по удалению энхордомы, наиболее часто применяемой операционной технологии.
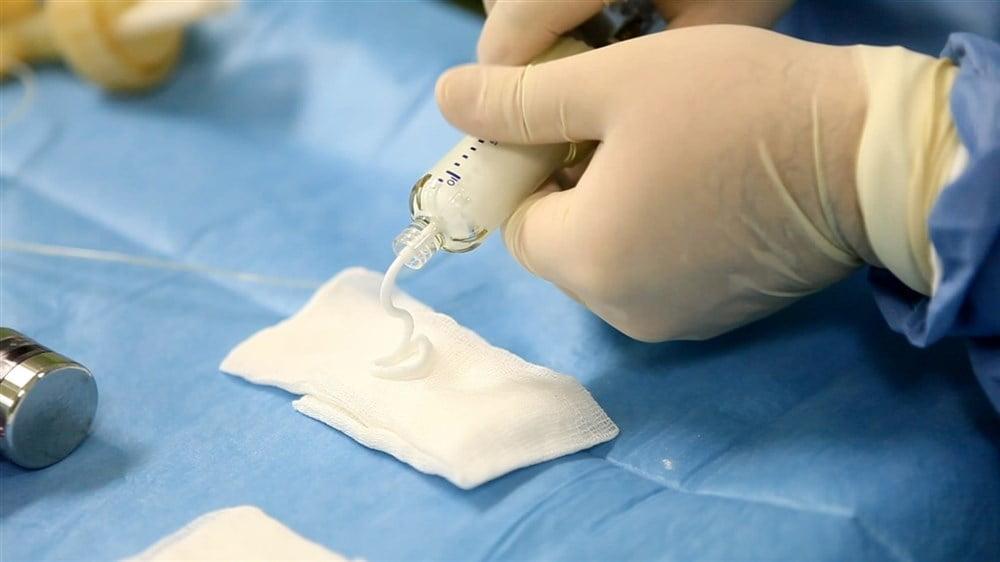
Костный цемент которым замещают удаленную ткань.
Длительность хирургического сеанса зависит от размеров опухолевого разрастания и степени нанесения вреда соседствующим с ним костно-суставным отделам. Время процедуры составляет 2-4 часа. После оперативного вмешательства пациента переводят в палату интенсивной терапии, где медперсонал непрестанно следит за его самочувствием. При удовлетворительном состоянии прооперированного человека отвозят в стационарные покои. В дальнейшем предстоит качественная реабилитация.
Послеоперационное восстановление, прогнозы
Реабилитационный период подразумевает комплексное прохождение лечебных мероприятий для:
- профилактики последствий после операции (инфекций, тромбозов, отеков, пневмонии и пр.);
- стимуляции процессов регенерации кости и мягких тканей;
- восстановления подвижности прооперированной области.
В исключительных ситуациях под жестким отбором дополнительно может быть назначен курс радиотерапии. Обычно он рекомендуется больным, которых оперировали по поводу злокачественного новообразования или при подозрении недостаточно полной резекции атипичной ткани. Рецидивы повторного развития энхондромы происходят в редчайших случаях, в частности по описанным выше причинам. Согласно статистике, повторная активизация опухолевого процесса встречается у 5%-8% пациентов.

Операционный шов на кисти.
Вернемся к реабилитации. В условиях стационара пациент находится до момента снятия швов. Швы снимают на 10-14 сутки. По оформлению выписки дальнейшее наблюдение будет контролироваться врачами поликлиники (хирургом, ортопедом и др.) и онкодиспансера.
Пациенту в обязательном порядке прописывают курс специфического лечения, базирующийся на:
- антибиотикотерапии против развития инфекционного патогенеза;
- медикаментозной терапии для ускорения процессов костной репарации и регенерации;
- симптоматическом лечении обезболивающими и противовоспалительными препаратами;
- витаминотерапии;
- физиотерапии;
- лечебной физкультуре и массаже.
Реабилитация в среднем длится 2 месяца, однако некоторым может понадобиться больше времени для полного восстановления трудоспособности, вплоть до 6 месяцев. Заметное улучшение качества жизни обычно наблюдается уже спустя 1 месяц после операции.
При идеально проведенном вмешательстве с тотальным выскабливанием доброкачественного очага, рецидивы в будущем практически исключены, как правило, пациент полностью излечивается от данной патологии.

Рубрика: Медицина
Дата публикации: 17.04.2018 2018-04-17
Статья просмотрена: 1666 раз
Энхондрома — доброкачественная опухоль гетеротопической локализации, сотоящая из гиалиновго хряща. Данная опухоль чаще всего является рентгенологической находкой, в некоторых случаях диагностируется при патологических переломах костей. В связи с чем данная патология нуждается в более тщательном изучении ее эпидемиологии и методов оперативного лечения.
В Минском городском клиническом центре травматологии и ортопедии в период с 2015 по 2017 гг. на стационарном лечении находилось 133 пациента с диагнозом солитарная энхондрома кисти. Во всех случаях диагноз был подтвержден гистологически в отделении онкоморфологии городского патологоанатомического бюро г. Минска.
Женщин было 86 (64,7 %), мужчин — 47 (35,3 %). Наиболее часто данные опухоли выявляли у пациентов III-IV декад жизни — 75 случаев (56,4 %). Встречаемость энхондром в различных возрастных группах представлена в табл. 1.
Распределение пациентов по возрасту
Возраст пациентов
Женщины
Мужчины
Всего
Правостороннюю локализацию патологического очага наблюдали у 74 (56,6 %), левостороннюю — у 59 (44,4 %) пациентов. Наиболее часто был поражен энхондромой 5-ый палец кисти — в 44 (33,1 %), затем 4-ый — в 32 (24,1 %), 3-ий — в (14,3 %), 2-ой — в (15,0 %), 1-ый в 18 (13,5 %) случаях. Чаще всего были вовлечены в опухолевый процесс средние фаланги, — 40 (35,0 %) наблюдений, реже основные — 45 (31,4 %), ногтевые фаланги — 33 (23,1 %) и пястные кости — 15 (10,5 %) случаев. Предварительный диагноз энхондромы выставляли на основе корреляции клинических и рентгенологических данных.
Кныш И. Т. c соавт. [1] описывают три основные принципа, которых следует придерживаться при операциях по поводу доброкачественных опухолей костей хрящевого генеза: радикальный характер операции, при возможно меньшем её риске; абластичность оперативного вмешательства; сохранение функции конечностей. Данные принципы были соблюдены при проведении оперативных вмешательтсв.
В 48 (36,1 %) случаев применены оперативные вмешательства, основанные на внутриочаговой резекции энхондром. Внутриочаговую резекцию энхондромы осуществляли путем выскабливания опухолевой массы при помощи ложечки Фолькмана, под визуальным контролем, до тех пор, пока не становились отчетливо видны стенки костной полости и макроскопически, при соскобе с них, в ложечке не оставалась лишь костная полость. После этого сформированную полость промывали асептической жидкостью, струей под давлением, при помощи шприца объёмом 20,0 мл. В качестве жидкости применяли физиологический раствор, либо раствор фурацилина. Полость осушали марлевыми шариками. В ряде случаев, при сохранении достаточной прочности кортикального слоя кости, стенки полости тщательно обрабатывали фрезой. Эту манипуляцию производили с целью более радикального удаления “остаточных” клеток опухоли. Полость повторно промывали струей растворов антисептиков под давлением, стенки её осушали и обрабатывали спиртом. В случаях изначально выраженного истончения кортекса оперируемой кости, вместо использования фрезы, повторно производили аккуратно выскабливание внутренней поверхности полости ложечкой Фолькмана с тем, чтобы не разрушить кортикальный слой.
После выполнения этапа внутриочаговой резекции опухоли у 42 (87,6 %) пациентов была произведена пластика пострезекционного дефекта костными трансплантатами. В 6 (12,4 %) наблюдениях сформированную полость ничем не заполняли, оставляя её свободной.
В послеоперационном периоде применяли иммобилизацию кисти ладонными гипсовыми лонгетами. Первую перевязку производили на следующий день после оперативного вмешательства. Швы снимали на 12–14 сутки. Иммобилизация длилась на протяжении 3–6 недель, с помощью фиксирующих кисть лонгет. Время снятия иммобилизирующих повязок определяли индивидуально, ориентируясь на исчезновение болевого синдрома в области послеоперационной раны, в том числе и при нагрузке, а также на данные рентгенографии — образование периостальной мозоли в области трепанированного на этапе доступа участка кортекса.
В 85 (63,9 %) случаев была выполнена сегментарная резекция энхондром. Сегментарную резекцию участка кости, пораженной энхондромой производили в пределах видимо здоровых тканей, ориентируясь по рентгенограммам, выполненным накануне операции.
После выполнения этапа сегментарной резекции участка кости, поражённого энхондромой, замещение образованного в результате этого костного дефекта проводили замороженными аллотрансплантатами у 52 (61,2 %) и цельными аутотрансплантатами у 33 (38,8 %) больных.
Во всех случаях и послеоперационном периоде осуществляли иммобилизацию кисти ладонной гипсовой лангетой, либо ортезами аналогичной конструкции на время, необходимое для сращения (формирование полноценной костной мозоли) в местах соприкосновения трансплантата с концами резицированной кости. Первую перевязку производили на вторые сутки, швы снимали через две недели после операции.
В процессе лечения осуществлялся периодический рентгенконтроль в двух проекциях, в сроках 1мес., 3 мес., 4 мес. Рентгенограммы через месяц после операции производили с той целью, чтобы не пропустить вероятное возникновение ранних послеоперационных осложнений. Последующие рентгенологические исследования выполняли для оценки качества перестройки транслантата.
После снятия иммобилизации пациентам назначили курс лечебной гимнастики, направленной на устранение постиммобилизационных контрактур, восстановление амплитуды движений в суставах пальцев, а также прежней силы кисти.
Результаты оперативных вмешательств исследованы в сроки от 3 месяца до 3 лет. Рецидивов патологии не выявлено. Все пациенты удовлетворены итогами выполненных операций. Перестройка костной ткани происходила быстрее при сегментарной резекции, которая была выполнена при сохранении, или незначительном истончении кортикальных слоев костной ткани.
Выводы. 1) У женщин энхондромы встречаются чаще чем у мужчин. 2) Самая частая локализация по костям — средняя фаланга, реже всего встречается на пястных костях. 3) Сегментарная резекция наиболее распространенная операция при лечении данной патологии.
1. Кныш И. Т., Королёв В. И., Толстопятов Б. А. Опухоли из хрящевой ткани. — Киев: Здоровье, 1986. — 200с.
Энхондрома кости – это редкое ограниченное внутрикостное образование, своим ростом уничтожающее как костномозговую, так и компактную субстанцию. Энхондрому впервые описал Рудольф Вирхов в 1875 году.
Симптомы
Чаще всего поражаются фаланги и метакарпальные кости кисти и метатарзальные кости стопы. Из длинных костей самой частой локализацией бывает бедренная кость, затем плечевая, большеберцовая и малоберцовая кости. Также и некоторые плоские кости могут быть поражены энхондромой.
Энхондромы в начале своего развития в большинстве случаев локализуются в непосредственной близости к эпифизарной пластинке. Хондромы (как энхондромы, так и экхондромы) характеризуются экспансивным ростом.
Первым объективным признаком возникновения энхондромы на пальцах рук является постепенно развивающаяся припухлость.
При развитии энхондромы в метафизо-эпифизарной или метафизо-диафизарной части длинной кости наблюдаются признаки артралгии, даже синовита, которые становятся более явными после присоединения травматических моментов (например, дисторзия, растяжение сухожилий в местах прикреплений или на их протяжении). В дальнейшем может возникнуть инфракция или явный патологический перелом.
Энхондрома может озлокачествиться, особенно в тех случаях, если она локализуется в длинных костях. Признаки озлокачествления следующие: увеличение, рост опухоли и появление болей.
Типичным рентгеновским симптомом энхондромы является ограниченное просветление, наподобие псевдокисты или просто кисты. Энхондромы с локализацией на фалангах и метакарпальных костях отличаются гомогенным просветлением, занимающим всю ширину кости. В длинных трубчатых костях, как, например, в бедренной кости, бывают неправильной формы просветления облаковидного характера, с тенями обызвествления. При дифференциальной диагностике необходимо учитывать некоторые неопухолевые и опухолевые поражения.
Из первой группы болезней следует указать на однокамерные костные кисты. Аналогичные рентгенологические данные может представлять и локализованный очаг фиброзной дисплазии. Намного реже приходится дифференцировать с эпидермальными образованиями. Из опухолевых заболеваний особенно напоминает энхондрому гигантоклеточная кистозная опухоль, которая редко поражает фаланги и метакарпальные кости. Диагностические ошибки вполне возможны, поэтому решающим фактором надо считать гистологическое исследование.
Макроскопические данные
Энхондрома не бывает окапсулирована, но от окружающей кости она хорошо отграничена. Кортикальный слой кости над опухолью в большинстве случаев на крупных костях остается неизменным, на меньших костях истончен.
Если исследуют материал, полученный выскабливанием энхондромы, то макроскопически находят разной величины синевато-белые куски гиалинового хряща. Эти куски обычно твердоватой консистенции, но могут быть и мягкие или же вплоть до миксоидного характера. Иногда тканевые обломки содержат и желтоватые куски, плотные на ощупь, что уже макроскопически свидетельствует о кальцификации и оссификации энхондромы.
Гистологические данные
Если вопрос идет об энхондроме с гиалинозным межклеточным веществом, то обнаруживают в ней лакуны, содержащие обыкновенно только одну клетку. Межклеточное вещество может быть отечное или даже миксоматоэное. В таком случае в межклеточном веществе нет лакун, а энхондромные клетки приобретают веретенообразную и звездчатую форму.
В межклеточном веществе часто отлагаются кальцификаты. В более сильно кальцифицированных участках нередко наблюдается метапластическая оссификация.
При начинающемся озлокачествлении в энхондроме находят повышенную клеточность, более часто встречаются двухъядерные клетки, клетки с увеличенной округлостью ядра. Появление гигантских хрящевых клеток с большими неправильными ядрами является убедительным показателем злокачественного изменения. В начальной стадии озлокачествления хрящевые опухоли в обширных участках могут давать картину доброкачественной энхондромы, а цитологические изменения, по которым было бы можно судить о наличии саркомы, находятся только в некоторых местах.
Исходя из вышесказанного, необходимо подчеркнуть важность гистологического исследования материала при хрящевых опухолях из нескольких мест, особенно, если есть подозрение на злокачественность.
Лечение
Лечение энхондромы кости – хирургическое. Оно заключается в экскохлеации или резекции пораженной части кости и заполнении дефекта аутотрансплантатами. Операция по косметическим показаниям представляет собой исключение.
Опасность перехода в злокачественную форму является показанием для резекции, а иногда и к ампутации или экзартикуляции. Оперативное вмешательство должно быть произведено тщательно и радикально. Необходимо избегать оставления в очаге опухоли даже наименьших островков хрящевых масс.
Читайте также:



