Двусторонняя врожденная косолапость можно ли накачать икру
Врождённая косолапость (эквиноварусная деформация стопы) считается одним из часто встречаемых пороков внутриутробного развития. Согласно статистике, косолапость наблюдается у 1–3 детей на 1000 новорожденных. При этом мальчики страдают данной патологией примерно в два раза чаще, чем девочки. К тому же случаев двустороннего поражения на порядок больше, чем одностороннего.
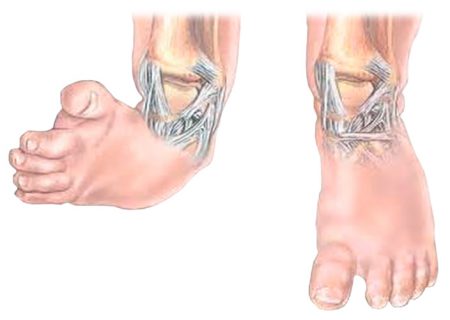
В 10% случаев косолапость у детей сочетается с вывихом бедра, кривошеей и сколиозом.
Причины развития косолапости у новорожденных
Возникновение эквиноварусной деформации стопы связывают либо с генетической аномалией и нарушением первичной закладки плода, либо с воздействием внешнего фактора на плод или с тем и другим одновременно. Наиболее распространенные причины появления врождённой косолапости:
- Сращение водной оболочки (амниона) с нижней конечностью эмбриона.
- Нарушение нормального формирования и развития нижних конечностей в первом триместре беременности.
- Механическое давление амниона или пуповины на стопу плода.
- При маловодии давление матки на наружную часть дистального отдела нижней конечности плода.
- Возможно механическое воздействие опухоли матки на стопу при нормальном количестве околоплодных вод.
- Патология спинномозговых нервов.
- Токсоплазмоз во время беременности.
Классификация косолапости
Существует несколько классификаций врождённой косолапости у детей. Однако с учётом последних данных принято выделять четыре формы эквиноварусной деформации стопы исходя из особенностей причины и патогенеза заболевания. Кроме того, отдельно акцентируют внимание на степенях тяжести.
Общепринятой является классификация на основе этиопатогенеза. В зависимости от причин и механизма развития порока различают следующие формы врождённой косолапости у детей:
- Типичная. Точная причина возникновения неизвестна. Характеризуется дисплазией и стойким нарушением расположения всех анатомических структур стопы. Эта патология возникает в период закладки органов и систем. Наблюдается задержка формирования и деформация костей стоп с нарушением формы и локализации их суставных поверхностей. При типичной врождённой косолапости даже у новорождённых детей невозможно осуществить полную одномоментную ортопедическую коррекцию суставов стопы.
- Позиционная. Рассматривается как эмбриональное нарушение развития нижней конечности, при котором наблюдается укорочение мышечно-связочных структур в заднемедиальной области голени и стопы без первоначального поражения костно-суставного аппарата.
- Вторичная. Развивается вследствие врождённых патологических изменений в нервно-мышечной системе. Клиническая симптоматика напрямую зависит от первичного заболевания.
- Артрогрипотическая. Возникает при тяжёлой патологии суставов артрогрипозе.

Симптомы заболевания напрямую зависят от тяжести и обширностии процесса. Выделяют следующие степени:
- Лёгкая форма характеризуется отсутствием ограничения движений в голеностопе и исправляется без приложения значительных усилий.
- При средней тяжести наблюдаются определённые ограничения движений. Вместе с тем при коррекции положения ступни чувствуется пружинистая податливость, но и также некоторое препятствие.
- Для тяжёлой формы характерны выраженные деформации костно-суставного аппарата стопы, которые в большинстве случаев не поддаются коррекции или исправлению при мануальном воздействии.
Клиническая картина косолапости
Независимо от причины и механизма развития эквиноварусной деформации стопы, будут присутствовать общие клинические признаки нарушения функции. Отчётливо определяется характерное положение дистальных отделов нижней конечности:
- подошвенное сгибание стопы в голеностопе;
- поворот вовнутрь подошвенной части ступни с провисанием наружного края;
- приведение переднего отдела ступни.
Ко всему прочему при ходьбе выявляется ограничение движения в голеностопе, атрофия группы мышц голени (больше всего страдает икроножная мышца) и своеобразная переваливающаяся походка.
Односторонне поражение при эквиноварусной деформации стопы может привести к укорочению соответствующей конечности на 1–2 см.
Рентгенодиагностика различных форм косолапости
На сегодняшний день самым информативным инструментальным методом обследования детей с врождённой косолапостью является рентгенодиагностика, позволяющая определиться с правильной тактикой при выборе лечения. Для объективной оценки костно-суставного аппарата применяют методику рентгенографии с установкой стоп в предельных функциональных положениях.
Информативность рентгенодиагностики существенно возрастает при сравнении результатов обследования в динамике.
Лечение различных форм косолапости у детей
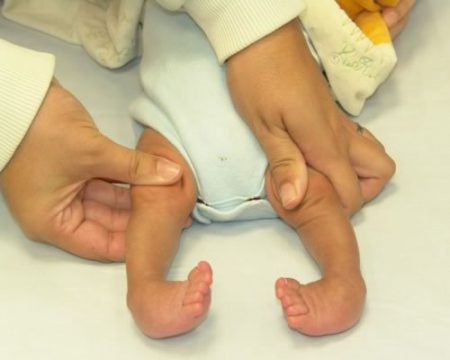
Многие родители всерьез обеспокоены тем, как избавиться от косолапости у ребёнка раз и навсегда. Сразу следует отметить, что это дело не одного дня, недели или даже месяца. Лечение эквиноварусной деформации стопы требует немало усилий, терпения, времени и средств.
Начинать лечить врождённую косолапость у детей необходимо как можно раньше — уже с первых недель жизни. Учитывая выраженность деформации и нарушение функции, комплекс консервативных методов включает:
- редрессирующую гимнастику (принудительное постепенное исправление деформации стопы с последующей фиксацией эластичным бинтом);
- применение гипсовой повязки;
- ортопедическую обувь;
- ЛФК с выполнением специальных корригирующих упражнений;
- массаж.
При средней и тяжёлой формах заболевания с возраста 3 недель переходят на этапное использование гипсовых повязок, смену которых осуществляют 1 раз в 3 недели. Одновременно проводят принудительную коррекцию (исправление) деформаций стопы. В положении гиперкоррекции стопа должна находиться не менее 3–4 месяцев.
Как утверждает известный детский врач Комаровский, в настоящее время метод Понсети считается оптимальным видом консервативного лечения врождённой косолапости у детей. Если начать лечить до 9 месячного возраста, то шансы исправить большинство деформаций довольно высоки.
Лечение косолапости по методу Понсети оказывается эффективным в 80–90% случаев. Сама техника исправления врождённой косолапости состоит из 3 последовательных этапов:
- Коррекция деформаций стопы гипсовыми повязками. В общей сложности курс состоит из 5–6 гипсований.
- Ахиллотомия. Подкожное рассечение самого крупного сухожилия у человека — ахиллова для его удлинения.
- Ношение специальной обуви – брейсов с целью удержания коррекции и предотвращению рецидивов.
Закрепляют лечение занятиями ЛФК, регулярными физическими упражнениями, массажем и физиотерапией.

При всех видах приобретенной и врожденной косолапости у детей в качестве составной части лечения и профилактики заболевания применяется ортопедическая обувь. Для повышения эффективности рекомендуется использовать ортопедическую обувь вместе с другими видами консервативного лечения (ЛФК, лечебная гимнастика, корригирующие упражнения, массаж, ванны, фиксация стопы с помощью эластичного бинта и т. д.).
По мнению врача Комаровского, родителям следует помнить, что без чётких показаний и назначений врача-ортопеда приобретение и ношение специальной обуви не рекомендуется.
Использование антиварусной обуви позволяет малышу сохранять правильное положение стопы при ходьбе. При этом нагрузка на ножку распределяется предельно равномерно. Отличительная особенность такой обуви – это отсутствие супинатора. Кроме того, в обязательном порядке в детской ортопедической обуви для плотной фиксации ножки должны присутствовать шнурки, регулируемые застёжки или липучки.
Врач-ортопед обязан обучить родителей выполнению в домашних условиях специальной гимнастики, корригирующих упражнений, массажу и правильной фиксации стопы эластичным бинтом.
Ничто так не укрепляет мышечно-связочный и костно-суставной аппарат голени и стопы при косолапости, как лечебная гимнастика и комплекс специальных корригирующих упражнений. В обязанности врача-ортопеда входит подробно объяснить и показать родителям все упражнения для ребёнка, которые необходимо выполнять вне лечебного учреждения или реабилитационного центра.

Массаж при косолапости у детей является обязательным компонентом комплексного лечения детей, как ЛФК, гимнастика и корригирующие упражнения.
По возможности минимальными навыками массажа должны овладеть родители, чтобы сделать курс лечения непрерывным и повысить его эффективность.
При тяжёлых формах врождённой косолапости или отсутствии ожидаемого эффекта от консервативного лечения переходят к оперативному вмешательству. Основная задача хирургического лечения – максимально устранить имеющиеся деформации стопы.
В реабилитационный период после операции рекомендуют назначать ЛФК с силовыми упражнениями, массаж и физиотерапевтические процедуры (электрофорез, лазеротерапия, магнитотерапия).
Лечение косолапости у взрослых людей
Сегодня весьма актуальным остаётся вопрос, как исправить косолапость уже в более взрослом возрасте. Вопреки расхожему мнению, справиться с приобретенной или не до конца вылеченной в детстве косолапостью вполне возможно и без хирургической операции.
Прежде всего, для этого необходимо обратиться к опытному врачу-ортопеду, который сможет оценить степень костно-суставных деформаций и расписать оптимальную схему лечения, включающую мануальную терапию, физические упражнения, массаж и ношение ортопедической обуви.
В ряде регионов РФ действуют местного уровня (за счет средств местного бюджета) программы обеспечения больных детей некоторыми видами ТСР (независимо от наличия или отсутствия у них инвалидности).
Это написано в протоколе медико-санитарной экспертизы. Наши проблемы приуменьшены или вообще описаны не верно: хромает она значительно (без одежды видно, как изгибается позвоночник при ходьбе, но этого они не видели, т.к. не просили ее раздеть), я водила ее за руку - у нее была поддержка - иначе она плакала в присутствии незнакомых людей - это тоже не учитывалось. Если ребенок пытается бежать это выглядит ненормально из-за хромоты - она мельтешит ногами и как бы подпрыгивает на месте. Длину больной ноги не замеряли - обмеряли только стопу и голень. При домашних замерах я получила совсем другие цифры:
длина ноги (л)40 (пр)38,5
длина стопы (л) 14 (пр) 12
окр.голени (л)17 (пр) 15,5
Стоит ли говорить, что кроме ноги ничего больше не осматривалось и данные о легких, слизистых и т.д. - взяты с потолка.
Но это в данном случае не критично.
Мы подали заявление на переосвидетельствование в Краевой МСЭ, но как-то мало надежды на справедливое решение.
Что можете сказать/посоветовать по этому поводу?
Справедливость - понятие достаточно абстрактное.
Здесь более уместно понятие: "правильность", "обоснованность" вынесенного экспертного решения, его законность.
Я лично ребенка Вашего не видел, но даже по тому, что намеряли лично Вы:
все это расценивается в практике МСЭ, как ЛЕГКИЕ (незначительные) нарушения.
Инвалидность больным с ЛЕГКИМИ (незначительными) нарушениями НЕ устанавливается.
Не все больные признаются инвалидами.
Так что я думаю, что решение Главного бюро МСЭ Вашего региона (также как и первичного бюро МСЭ) будет правильным, законным (но с Вашей точки зрения - несправедливым).
По ныне действующему законодательству - решающим критерием установления (продления) инвалидности при патологии ОДА (опорно-двигательного аппарата) является не столько рентгенологическая картина этой патологии, сколько функциональные нарушения, т.е. - ОБЪЕМ ДВИЖЕНИЙ в суставах (для определения которого требуется ОЧНОЕ освидетельствование больного).
Определить объем движений в суставах (с достаточной для целей МСЭ точностью) только по описанию рентгенограмм - не представляется возможным (нужен ОЧНЫЙ осмотр больного).
По косолапости в приложении к Приказу 1024н имеются следующие пункты:
13.4.1 Конско-варусная косолапость
13.4.1.1
Клинико-рентгенологическая картина косолапости: тыльное сгибание стопы в ГСС возможно до угла не более 95°, что может быть обусловлено изменением естественной конфигурации (уплощением верхней поверхности) таранной кости в результате проводившегося лечения этапными гипсовыми повязками и (или) контрагированием икроножной мышцы; супинационная деформация заднего отдела стопы 10° и менее; Сложные виды движений (ходьбы) доступны, подошвенная поверхность стопы не изменена. Малосложная ортопедическая обувь коррегирует деформацию и способствует опоре на всю подошвенную поверхность стопы - 10-20%
13.4.1.2
Клинико-рентгенологическая картина косолапости с прогрессирующей деформацией после проведенного этапного лечения (консервативного и оперативного) включает: наличие фиксированного эквиноварусного положения пяточной кости в сочетании с расположением таранной кости вне голеностопного сустава; супинацию всей стопы и приведение ее переднего отдела, дистальнее от уровня сустава Шопара на 80 - 90° и более; нарушение (замедление) роста костей предплюсны на внутренней стороне стопы в сочетании с глубоким парезом малоберцовых мышц; укорочение стопы в пределах 3 см и более; нарушение опоры (осуществляется на наружно-боковую и даже тыльную поверхность стопы с формированием зоны гиперкератоза - "натоптыша", потертости с трофическими нарушениями в области таранно-кубовибного сочленения). Не устраняемая варусная деформация стопы более 40 градусов, прогрессирующая, не корригируемая полностью специальными средствами ортезирования - 40-50%
13.4.2 Пяточно-варусная косолапость
13.4.2.1
После этапного консервативного и/или оперативного лечения исходной деформации с фиксированным тыльным сгибанием стопы в голеностопном суставе (ГСС) под углом менее 70°, с высоко приподнятым передним отделом, в сочетании с супинацией и приведением переднего отдела нарушают локомоторный акт, функцию опоры (опора преимущественно на пятку). Опора на всю стопу возможна при избыточном наклоне голени вперед со сгибательной установкой в коленном суставе в пределах 30 - 40°, что резко ослабляет выполняемый стопой задний толчок, необходимый для нормального перемещения туловища во время ходьбы, однако, малосложная ортопедическая обувь обеспечивает коррекцию патологической установки стопы - 10-20%
13.4.2.2
Определяться при неэффективности этапного консервативного и оперативного лечения, прогрессировании деформации при наличии патологической установки стопы, при изменениях подошвенной поверхности (трофические нарушения: участки гиперкератоза, "потертости"), затрудняющих опору и передвижение, при невозможности коррекции малосложной ортопедической обувью - 40-50%
13.4.3 Варусная стопа
13.4.3.1
Варусная деформация стопы, с сохранной подвижностью в голеностопном суставе внутриутробно может сформироваться при аномалии развития большеберцовой кости (или) внутренней дельтовидной связки ГСС, а также ослаблении малоберцовых мышц с одновременным контрагированием большеберцовых; физиологическое положение стоп, опора на подошвенную поверхность стопы достаточная и безболезненная - 10%
13.4.3.2
Двусторонняя варусная деформации стоп встречаются редко, так как патология мышечно-связочного аппарата хорошо корригируется консервативными методами лечения, при неэффективности консервативного и оперативного лечения, не устраняемой варусной деформации свыше 40°, с невозможностью предотвращения ее прогрессирования при нагрузке на стопу даже в специальных средствах ортезирования (например, при сочетании с синдромом Эллерса-Данлоса или иной соединительнотканной дисплазии) - 40%
13.4.4 Пяточно-вальгусная косолапость
13.4.4.1
Обусловленна пороком развития мышечно-связочных структур стопы. Формируется за счет контреагирования, в основном передней и задней малоберцовых мышц, наружной дельтовидной связки, а также из-за функционального ослабления икроножной мышцы; пятка стопы опущена и может быть умеренно пронирована, передний отдел стопы приподнят, отведен и пронирован. Функционально постоянно перерастянутая икроножная мышца прогрессивно ослабевает. Рано начатое (с первых дней жизни) лечение, как правило, позволяет полностью устранить деформацию и обеспечить полноценную опору на стопу. Корригируется обычной обувью - 10%
13.4.4.2
При фиксированном тыльным сгибанием стопы в ГСС под углом 80 - 75° и менее, с высоко приподнятым передним отделом, в сочетании с пронацией пятки и вальгированием переднего отдела существенно нарушают локомоторный акт, так как снижается устойчивость при ходьбе из-за опоры только на пятку, однако опора на всю стопу возможна при избыточном наклоне голени вперед со сгибательной установкой в коленном суставе свыше 30 - 40°, что резко ослабляет выполняемый стопой задний толчок, необходимый для нормального перемещения туловища во время ходьбы. При наличии такой патологии нарушения статодинамических функций быть уменьшена при помощи средств ортезирования. При двусторонней пяточно-вальгусной деформации стоп оценка выраженности статодинамических нарушений аналогичная п. 3 - 20%
13.4.4.3
При возможности подошвенного сгибания стопы до угла 70° и отсутствии глубокого пареза икроножной мышцы статодинамические нарушения незначительные, корригируются ортопедической обувью, обеспечивающей коррекцию патологических установок стопы. При двухстороннем поражении - 30%
Напоминаю,что инвалидность устанавливается при размере процентов от 40% и выше.
Как следует, к примеру, из пункта 13.4.1.1 - если ортопедические средства корригируют деформацию и способствуют опоре на всю подошвенную поверхность стопы, то в этом случае размер процентов составляет - 10-20% (чего недостаточно для установления инвалидности).
Поэтому сама по себе необходимость ношения брейсов (и ортопедической обуви) - не является безусловным основанием для установления инвалидности, т.е. не все больные, нуждающиеся в их ношении, признаются инвалидами по ныне действующему законодательству.
Дата обновления: 2020-01-24
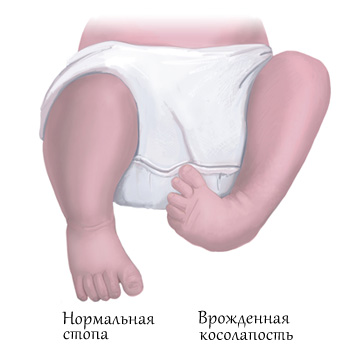
Врожденная косолапость представляет собой изменение стопы, когда она выглядит деформированной, а деформация направлена во внутреннюю сторону. Она может быть тяжелой, средней или легкой. В зависимости от тяжести назначают лечение. Этот вид недуга можно диагностировать у плода с 11 недели беременности. Почти 6% малышей появляются на свет с отклонениями в развитии. Косолапость врачи констатируют в 2 случаях на 1000 рождений. Наиболее распространена такая патология, которая формируется в процессе беременности. Причины порока стопы до нынешнего времени учеными до конца не изучены.

Врожденная косолапость у детей формируется согласно генетике, когда кто-то из родителей или родственников страдал от этого недуга. (рис.1) Такие отклонения чаще всего проявляются у малышей мужского пола. Но на развитие заболевания влияют и факторы внешней среды, которым подвергается женщина во время беременности. Встречаются как односторонняя, так и двухсторонняя косолапость.
Как проявляется патология
Разрастается соединительная ткань и стопа подвергается деформации. Связки натягиваются и уплотняются. Мышцы укорачиваются и становятся меньше. Верх стопы приближается к внутренней части и сворачивается. Малыш сам стопу уже не может повернуть в правильном направлении. Она неэластична. При этой патологии меняются кости, суставы, нервы, деформации подвергается сосудистая система в области стоп.

Виды косолапости:
- Врожденная.
- Приобретенная.
- Паралитическая.
Первая — тяжелое проявление заболевания, которое лечат хирурги с помощью операции или массажами, если форма косолапости не сложная. Ее делят на следующие формы:
- Типичную, когда все характеристики поддаются структурированию согласно медицинской типизации. При эквинусе — пятка смещена кверху, стопа изогнута к подошве; при аддукции — деформирован передний отдел стопы; при супинации — внутренняя область стопы смотрит наверх; при варусе — пятка смотрит внутрь.
- Атипичная, при которой косолапость у взрослых и детей не характерна для традиционной структуры деформации. Отмечаются: складка на подошве поперек; слишком маленькие стопы; припухлости; сплюснутость. Лечить такое отклонение врач будет не так как традиционный недуг. В каждом конкретном случае ортопед дает рекомендации, согласно тому, как на тот момент развиваются конечности.
Косолапость приобретенная становится итогом течения некоторых болезней ЦНС. Когда неверно сращивается костная ткань после переломов голени, может отмечаться этот недуг. Если есть ожоги, опухоли, воспалительные процессы, в итоге заявляет о себе косолапость. Такая форма встречается намного реже врожденных проявлений заболевания.

Причиной неврожденного заболевания может стать чрезмерная грузность ребенка. Кости и суставы на фоне лишнего веса развиваются не правильно из-за давления на ноги. Связки растягиваются и голеностоп смещается. Именно в его районе больше всего мышц.
Паралитическая косолапость наблюдается, когда мышцы охватывает паралич. При этом главные части стопы будут схожи с типичным видом косолапости. Рост конечностей будет сильно отставать от нормы.
В качестве терапии применяют гипсование, парафинолечение и грязи. Это приводит к некоторому растяжению тканей. Далее проводят операции, которые делят на 2 этапа. Сначала устраняют костные деформации, потом делают пластику сухожилий и мышц. Разница между вмешательствами составляет до 4 месяцев. Делать хирургические манипуляции такого плана рекомендовано в возрасте до 11 лет.
Причины возникновения недуга
Ученые выдвинули несколько гипотез, согласно которым отмечаются характерные черты происхождения косолапости:

- При повышенном давлении на стенки матки, если не хватает воды, при неправильном положении в ней ребенка, медики отмечают механическую косолапость новорожденных.
- Курение и наркотическая зависимость мамы малыша, инфекции и сильные стрессы, всевозможные облучения обрекают ребенка на мучения после рождения. Этот вид косолапости врачи называют нервно-мышечным.
- Велика вероятность наследственности заболевания. У ребенка есть шанс получить недуг, если в семье болели родители или ближайшие родственники.
Выявить нюансы заболевания не сложно с помощью УЗИ. При рождении ребенка врачи в состоянии констатировать наличие отклонений в развитии конечностей и при визуальном осмотре, когда стопа явно смотри внутрь и наблюдаются:
- Сворачивание костей голени.
- Перегиб подошвы.
- Искривления пальцев.

Когда изогнутость не приходит в нормальное состояние, доктора вынуждены проводить вмешательство. Для удлинения сухожилий гипсуют ноги или проводят операции. Почти всегда — это инвалидность.
Врожденная левосторонняя косолапость или несимметричные двусторонние проявления недуга должны устраняться уже в первые недели жизни. Только ортопед способен обозначить необходимые манипуляции. В целях докторов — избавление или явное уменьшение проявлений косолапости. При том, как исправить косолапость у ребенка, может определить только доктор. Специалист знает, как привести стопу в состояние, когда она станет мобильной, на нее можно будет опираться. Боли пройдут, а форма голени и стопы придет в норму. Можно будет одеть традиционные виды обуви.
Как излечиться от косолапости
Лечение врожденной косолапости чаще всего проводится с помощью хирургических методов. Это не только операции, но и вправление костей вручную. А чтобы достигнуть стабилизации коррекции, применяют гипсование. Возможны:
- Массаж при косолапости, когда проводятся манипуляции для устранения искривления, сопровождающиеся специализированной гимнастикой.
- Коррекция последовательная, когда налаживаются все процессы становления костей.

Если поражения стопы несложные, исправления проводят в домашних условиях. Занятия начинают в преддверии кормления малыша. Упражнения, которые покажет специалист, делают в течение 5 минут и повторяют до 5 раз в день. Стопа после манипуляций должна быть удержана бинтом или специальной тканью.
Если стопа повреждена сильнее, чем в случае легкой формы, назначают лечебную физкультуру, впоследствии ребенку предстоит гипсование. Повязка-сапожок накладывается от кончиков пальчиков — до колена. Смена повязки делается через каждые 10 — 12 дней. По назначению ортопеда. С 4 месяцев накладывается гипсовый сапожок, который меняют каждые 30 дней. Массаж при заболевании проводят, когда основной этап лечения преодолен.
Манипуляции по исправлению недуга нужно начинать как можно раньше, иначе можно упустить драгоценное время и запустить заболевание настолько, что исправит положение только операция. Это весьма серьезно дело, требующее долгой реабилитации и проведения новых процедур.
Прогрессивный метод лечения, который используется и поныне
Игнасио Понсети — врач, разработавший беспрецедентный метод борьбы с косолапостью, сделал свои открытия в 60 годы прошлого века. Он подробно изучил стопу ребенка, находящуюся в норме и при патологии. Когда доктор проследил результаты операций по исправлению косолапости через несколько десятков лет, убедился, что хирургические вмешательства практически не давали результатов. Пациенты не могли вести полноценную жизнь, испытывая затруднения даже в элементарном хождении. Тогда доктор разработал свою теорию, которую успешно применил на практике.

Лечение косолапости по методу Понсети заключается в неотступном соблюдении поэтапного корректирования. Если соблюдать рекомендации не полностью или постепенно отступать от них, лечение может затянуться надолго. Могут проявляться рецидивирующие моменты.
Доктор предписывает начинать врачевание с недельного возраста. Все зависит от правильно наложенной повязки, которая будет держать стопу в нужном положении и не даст развиваться недугу дальше. Этот метод, в отличие от многих, наиболее безболезненный. Важно учитывать и тот факт, что связки нельзя растягивать сильнее, чем это предусмотрено природой пациента. Эластичность не безгранична. Передержав больного в повязке несколько дней, можно продолжать манипуляции по рекомендациям известного ортопеда. Чтобы провести полную коррекцию, необходимо произвести до 7 гипсований. Даже отдыхать от гипса стопам малыша дают не более часа.
Чтобы избавиться от недуга, повязки принято накладывать до бедра. Колено ребенка не будет при этом сгибаться более, чем на 90 . Это позволит не допустить растирания кожи и нежелательного смещения костей. До 8 недель может длиться такое гипсование. Все зависит от степени поражения конечностей.
На завершающем этапе производят нетравматическую манипуляцию. Метод Понсети позволяет проводить последующие вмешательства без длительного наркоза, а ношение специализированных приспособлений не допускает рецидивов.
Дети, которые были пролечены по методу известного хирурга, в дальнейшей жизни не отличаются от сверстников, не имеющих отклонения здоровья.
Эти малыши достаточно подвижны и даже занимаются спортом. Хирургические вмешательства дают внешнее благополучие, но далее пациенты испытывают проблемы. Понсети же изобрел метод, при котором люди не испытывают мучений на протяжении всей жизни.
Долго думала, в какое сообщество написать — ведь проблема, с которой столкнулись мы и наш сын, совсем не такая тяжелая и хорошо поддается лечению. И тем не менее она является пороком развития, причем достаточно частым, поэтому пишу сюда.
Во время беременности все узи были шикарные, включая последнее, которое я делала платно и в 40 недель — про ножки никто ничего не говорил. Но сразу после рождения нашего сына Коли 24.10.2015 мы (муж был со мной на родах) увидели, что правая ножка у него совсем кривая, загнута внутрь и вывернута стопой назад.
Сначала нам сказали, что это привычное положение ножки в утробе, что он их так сложил и лежал и что это легко можно исправить массажем. Мы пригласили остеопата, которая занимается новорожденными детьми. Та была не очень в теме, сказала, что, скорее всего придется носить лангету, разворачивающую ногу наружу, но что нога выводится очень хорошо и лечение не будет долгим. Она позвонила какому-то знакомому, тоже остеопату, и тот посоветовал обратиться в Филатовскую больницу к Андрею Олеговичу Домарёву.
Следующие несколько дней мы изучали все, что только можно в интернете о проблеме, выяснили, что это называется врожденная косолапость и что лечится она только гипсованием. Когда Коле было 9 дней, мы попали на прием к Андрею Олеговичу. Тот подтвердил диагноз, сказал, что это не привычное положение ноги, а болезнь, обусловленная пороками развития плода, и что ножку выводят в правильное положение в несколько этапов с помощью гипсования. Затем нужна операция — ахиллотомия, после нее еще один гипс. Потом нужно будет несколько лет носить специальную ортопедическую обувь — брейсы. Все это вместе называется метод лечения косолапости по Понсети. Сейчас попробую объяснить, зачем.
Вот наши ножки за день до наложения первого гипса.
Как (надеюсь) видно на фотографии, ножка искривлена сразу в трех отношениях:
1. повернута пальцами не вперед, а внутрь;
2. стопа смотрит на вниз, а назад;
3. стопа скрючена, так что на ней образуется складка (здесь этого не видно).
Сзади над пяткой у каждого человека находится ахиллесово сухожилие. У всех людей с врожденной косолапостью оно короче, чем у других людей, поэтому и возникают все эти искривления. Сухожилие короткое, тянет на себя пятку, искривляя мягкие ткани. У маленьких детей костных деформаций еще нет, но, если не начать лечение вовремя (чем раньше, тем лучше), то и кости будут неправильно расти.
Если просто выправлять ногу, то сухожилие само собой не удлинится, поэтому вероятность рецидива (того, что оно при росте организма снова потянет к себе пятку) очень велика. Поэтому после гипсования делается маленькая операция — ахиллотомия, рассечение ахиллесова сухожилия. Она совсем короткая и переносится легко.
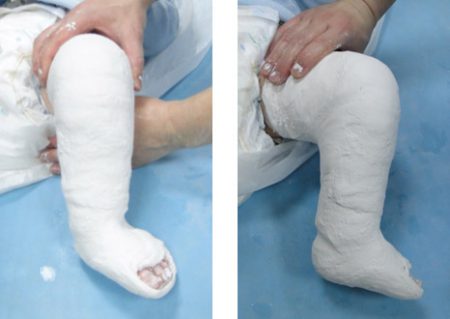
Мы начали лечение, когда Коле был ровно месяц. Ему наложили четыре гипса, которые меняли раз в неделю. После четвертого гипса, 22 декабря, сделали ахиллотомию, наложили на 3 недели последний гипс, и 12 января — позавчера — его сняли.
Гипс накладывается почти на всю ногу, чтобы у ребенка не было возможности из него выскочить.
Конечно, гипс мешал и Коля стал больше плакать, особенно первое время. Еще один сложный момент — гипс нельзя мочить. Поэтому нам пришлось полностью перейти на памперсы и практически не снимать их. Купать полноценно тоже нельзя. Мы делали так, как посоветовала медсестра из Филатовской больницы: сначала заматывали ногу в пищевую пленку, потом завязывали в пакет. Один человек обмывал Колю, другой держал ногу в пакете, чтобы она не окунулась в воду. Только после купания нужно не забыть снять пакет и пленку — мы один раз забыли и он спал так всю ночь… Обошлось без раздражений кожи.
Позавчера последний гипс нам сняли и надели брейсы. Это — ботиночки, которые прикрепляются к распорке, жестко фиксирующей угол и расстояние между ними. Если пройти гипсование и потом аккуратно носить брейсы, то вероятность рецидива — несколько процентов (в самых тяжелых формах косолапости). Если пройти гипсование и брейсы не носить, то вероятность рецидива — 80%. Так что носить их или не носить — выбирать недолго, хотя может показаться, что это очень мучительно для ребенка и тормозит его физическое развитие.
На самом деле мучительно только первые дни и не очень-то тормозит развитие. Прошло двое суток в брейсах — первую ночь Коля спал очень плохо, просыпался каждые пять минут, вздрагивал и начинал кричать, успокоить было очень трудно. Во вторую ночь спал плохо первые два часа, а потом вырубился почти до утра. И сегодня днем тоже спит крепко. Во время бодрствования много времени проводит на ручках, плачет, когда двигает ногами, но в целом привыкает. Осложняет дело то, что больная ножка была 7 недель в гипсе, поэтому кожа на ней очень нежная, любые ощущения неприятны. Следы от брейсов на ней больше, когда снимаем их, и на пятке синячок. Думаю, это должно пройти, когда ножка адаптируется к внешней среде — ведь со здоровой, левой ножкой все в порядке.
Брейсы носят по следующей схеме. Первые 3 месяца их снимают только на час в сутки, у нас получается полчаса утром после пробуждения и полчаса вечером во время купания. Через 3 месяца добавляют еще 2 часа без брейсов, потом постепенно продолжают добавлять, и к году брейсы надевают только на время сна. На сон их надевают до 4-5 лет, а потом навсегда с ними прощаются.
Переворачиваться, ползать, сидеть и даже вставать ребенок учится в брейсах, хоть ему и труднее, чем другим детям. Я находила на ютубе видео с ползающими в брейсах детьми. А потом все больше и больше времени можно будет учиться ползать и ходить без брейсов, и к моменту самостоятельной ходьбы они уже не надеваются во время бодрствования.
Есть разные методы лечения врожденной косолапости. У нас сейчас все больше начинают лечить по Понсети, но раньше лечили традиционным в Советском Союзе способом — чередованием гипсования и массажа с физиотерапией, все это длится много месяцев… Метод гораздо менее эффективный. Я лично видела в Филатовской двух детей, которым он вроде бы помог, но через несколько месяцев после начала ходьбы стопы снова развернулись внутрь… И тогда уже их направили в Филатовскую.
Кстати, насчет массажа — нас предупредили, что массаж очень способствует рецидивам, поэтому, проходя курс массажа, нужно предупредить массажиста, чтобы ноги ниже колена он вообще не трогал.
Еще один момент. Правая стопа у Коли примерно на полсантиметра короче, чем левая. Причина — не в гипсованиях, как мы сначала подумали, а в самой болезни. Бывает и так, что косолапость есть на обеих ножках, но разной степени тяжести — тогда тоже одна стопа короче другой. Кстати, от армии мальчики с врожденной косолапостью освобождены навсегда… Как будет с физкультурой в школе — не знаю пока, но очень хочется, чтобы Коля занимался спортом.
Мы очень благодарны замечательному Доктору — А.О. Домарёву, который помог уже сотням маленьких деток, и его помощнице Светлане. К нему можно попасть на прием платно, а можно получить направление в своей поликлинике, если хирург подтвердит диагноз. К нему идут также с врожденным вывихом бедра. Все лечение мы прошли и продолжаем проходить абсолютно бесплатно — только брейсы нужно покупать, и то, если нет денег, это можно сделать через благотворительный фонд, Андрей Олегович поможет это сделать.
Читайте также:


