Дмжп мышечный при узи
Дефект межжелудочковой перегородки (ДМЖП) - это отверстие, располагающееся в стенке, что служит для разделения полостей правого и левого желудочков.
Общие сведения
Данное состояние приводит к ненормальному смешиванию (шунтированию) крови. В кардиологической практике такой дефект - наиболее часто встречающаяся врожденная патология сердца. Критические состояния при ДМЖП развиваются с частотой двадцать один процент. В равной степени возникновению данного порока подвержены малыши как мужского, так и женского пола.
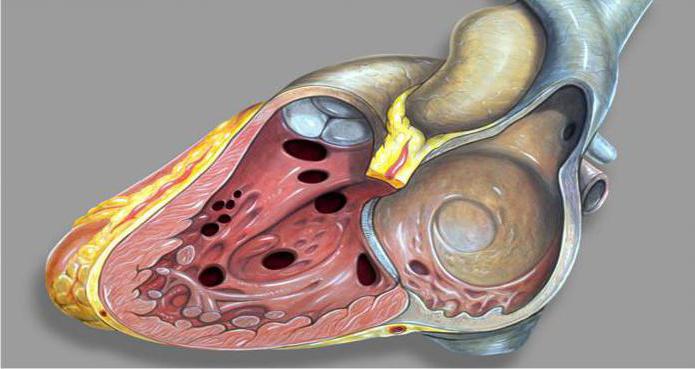
ДМЖП у плода может быть изолированным (то есть единственной существующей аномалией в организме) либо частью сложных пороков (атрезий трехстверчатого клапана, транспозиции сосудов, общих артериальных стволов, тетрады Фалло).
В некоторых случаях межжелудочковая перегородка отсутствует полностью, такой порок именуется единственным желудочком сердца.
Клиника ДМЖП
Симптоматика дефекта межжелудочковой перегородки часто проявляется в первые дни либо месяцы после рождения малыша.
К наиболее частым проявлениям порока относят:
- одышку;
- цианоз кожи (особенно кончики пальцев и губы);
- снижение аппетита;
- учащенное сердцебиение;
- быструю утомляемость;
- отеки в области живота, стоп и ног.
ДМЖП при рождении может протекать бессимптомно, если дефект достаточно мал, и проявиться лишь в более поздние сроки (шесть и более лет). Симптоматика напрямую зависит от величины порока (отверстия), однако насторожить доктора должны шумы, выслушиваемые при аускультации.
ДМЖП у плода: причины
Любые врожденные пороки сердца появляются из-за нарушений в развитии органа на ранних этапах эмбриогенеза. Важная роль при этом принадлежит внешним экологическим и генетическим факторам.
При ДМЖП у плода определяется отверстие между левым и правым желудочками. Мышечный слой левого желудочка более развит, чем в правом, а потому кровь, обогащенная кислородом, из полости левого желудочка проникает в правый и смешивается с обедненной кислородом кровью. В результате к органам и тканям поступает меньше кислорода, что в итоге приводит к хроническому кислородному голоданию организма (гипоксии). В свою очередь наличие дополнительного объема крови в правом желудочке влечет за собой его дилатацию (расширению), миокардиальную гипертрофию и, как следствие, возникновение сердечной правожелудочковой недостаточности и легочной гипертензии.
Факторы риска
Точные причины возникновения ДМЖП у плода неизвестны, однако немаловажным фактором является отягощенная наследственность (то есть наличие подобного дефекта у ближайших родственников).
Кроме того, огромную роль играют и факторы, что присутствуют во время беременности:
- Краснуха. Представляет собой вирусное заболевание. Если при настоящей беременности (особенно в первом триместре) женщина перенесла краснуху, то риск появления различных аномалий внутренних органов (в том числе и ДМЖП) у плода очень высок.
- Алкоголь и некоторые лекарственные средства. Прием подобных препаратов и алкоголя (в особенности в первые недели беременности) существенно повышает риск развития различных аномалий у плода.
- Неадекватное лечение сахарного диабета. Неоткорректированный уровень глюкозы у беременной приводит к гипергликемии плода, что в итоге может привести к возникновению разнообразных врожденных аномалий.

Классификация
Существует несколько вариантов расположения ДМЖП:
- Коновентрикулярный, мембранозный, перимембранозный ДМЖП у плода. Является наиболее частым расположением дефекта и составляет примерно восемьдесят процентов всех подобных пороков. Обнаруживается дефект на мембранозной части перегородки между желудочками с вероятным распространением на выходной, септальный и входной ее отделы; под клапаном аорты и трикуспидальным клапаном (его септальной створкой). Достаточно часто возникают аневризмы в мембранозной части перегородки, из-за чего впоследствии происходит закрытие (полное либо частичное) дефекта.
- Трабекулярный, мышечный ДМЖП у плода. Обнаруживается в 15-20 % всех подобных случаев. Дефект окружен мышцами полностью и может располагаться в любом из участков мышечной части перегородки между желудочками. Подобных патологических отверстий может наблюдаться несколько. Наиболее часто такие ДЖМП у плода закрываются самопроизвольно спонтанно.
- Подлегочные, подартериальные, инфундибулярные, нагребневые отверстия выносящего тракта составляют приблизительно 5 % всех подобных случаев. Локализуется дефект под клапанами (полулунными) выходного или конусовидного отделов перегородки. Достаточно часто данный ДМЖП вследствие пролапса правой створки клапана аорты сочетается с недостаточностью аорты;
- Дефекты в области приносящего тракта. Располагается отверстие в районе входного отдела перегородки, прямо под областью прикрепления желудочково-предсердных клапанов. Чаще всего патология сопровождает синдром Дауна.
Наиболее часто обнаруживаются одиночные дефекты, однако встречаются и множественные изъяны в перегородке. ДМЖП может участвовать в комбинированных сердечных пороках, таких как тетрада Фалло, транспозиция сосудов и другие.
В соответствии с размерами выделяют следующие дефекты:
- малые (симптоматика не выражена);
- средние (клиника возникает в первые месяцы после родов);
- крупные (чаще декомпенсировнные, с яркой симптоматикой, тяжелым течением и осложнениями, что могут привести к летальному исходу).
Осложнения ДМЖП
При небольших размерах дефекта клинические проявления могут не возникать вообще либо отверстия могут самопроизвольно закрываться сразу после рождения.
При более крупных дефектах могут возникать следующие серьезные осложнения:
- Эйзенменгера синдром. Характеризуется развитием необратимых изменений в легких в результате легочной гипертензии. Подобное осложнение может развиваться как у маленьких, так и у более взрослых детей. При подобном состоянии часть крови перемещается из правого в левый желудочек через отверстие в перегородке, ведь вследствие гипертрофии миокарда правого желудочка он оказывается "сильнее" левого. Потому к органам и тканям попадает кровь, обедненная кислородом, и, как следствие, развивается хроническая гипоксия, проявляющаяся синюшным оттенком (цианозом) ногтевых фаланг, губ и кожных покровов в целом.
- Сердечная недостаточность.
- Эндокардит.
- Инсульт. Может развиваться при крупных дефектах перегородки, вследствие турбулентного потока крови. Возможно образование тромбов, что впоследствии могут закупоривать сосуды мозга.
- Другие патологии сердца. Возможно возникновение аритмий и патологий клапанов.
ДМЖП у плода: что делать?
Чаще всего подобные пороки сердца обнаруживают на втором плановом УЗИ. Однако паниковать не стоит.

- Необходимо вести обыкновенный образ жизни и не нервничать.
- Лечащий врач должен тщательно наблюдать беременную.
- Если порок обнаружен во время второго планового УЗИ, врач порекомендует дождаться третьего обследования (в 30-34 недели).
- Если же дефект обнаруживается на третьем УЗИ, назначают еще одно обследование перед родами.
- Мелкие (например, ДМЖП 1 мм у плода) отверстия могут закрываться самопроизвольно до либо после рождения.
- Может потребоваться консультация неонатолога и проведение ЭКХО плода.
Диагностика
Заподозрить наличие порока можно при аускультации сердца и осмотре ребенка. Однако в большинстве случаев родители узнают о наличии такого дефекта еще до рождения малыша, при проведении плановых УЗ-исследований. Достаточно крупные дефекты (например, ДМЖП 4 мм у плода) выявляются, как правило, во втором либо третьем триместре. Мелкие же возможно обнаружить уже после рождения случайно либо при появлении клинических симптомов.
Диагноз "ДЖМП" новорожденному или ребенку более старшего возраста либо взрослому можно поставить, основываясь на:
- Жалобах больного. Данная патология сопровождается одышкой, слабостью, болями в сердце, бледностью кожи.
- Анамнезе болезни (время появления первых симптомов и связь их с нагрузками).
- Анамнезе жизни (отягощенная наследственность, болезни матери при беременности и так далее).
- Общем осмотре (вес, рост, соответствие развития возрасту, оттенок кожи и другие).
- Аускультации (шумы) и перкуссии (расширение границ сердца).
- Исследовании крови и мочи.
- Данных ЭКГ (признаки гипертрофии желудочков, нарушения проводимости и ритма).
- Ренгенологического исследования (измененная форма сердца).
- Ветрикулографии и ангиографии.
- ЭхоКГ (то есть УЗИ сердца). Данное исследование позволяет определить локализацию и размеры дефекта, а при доплерометрии (которую можно проводить еще во внутриутробном периоде) - объем и направленность крови сквозь отверстие (даже если ВПС - ДМЖП у плода 2 мм в диаметре).
- Катетеризации сердечных полостей. То есть введение катетера и определение с его помощью давления в сосудах и полостях сердца. Соответственно данным принимается решение о дальнейшей тактике ведения больного.
- МРТ. Назначают в случаях, если Эхо КГ неинформативно.
Лечение
При обнаружении ДМЖП у плода придерживаются выжидательной тактики, так как дефект может самопроизвольно закрыться еще до рождения либо сразу после родов. Впоследствии при сохранении диагноза ведением такого больного занимаются кардиологи.
Если дефект не нарушает кровообращения и общего состояния пациента, за ним просто наблюдают. При больших отверстиях, нарушающих качество жизни, принимают решение о проведении операции.
Оперативные вмешательства при ДМЖП могут быть двух видов: палиативные (ограничение легочного кровотока при наличии сочетанных пороков) и радикальные (полное закрытие отверстия).
Методики проведения операций:
- На открытом сердце (например, при тетраде Фалло).
- Катетеризация сердца с контролируемым наложением заплатки на дефект.
Профилактика дефекта межжелудочковой перегородки
Специфических профилактических мер ДМЖП у плода нет, однако для того, чтобы предотвратить ВПС, необходимо:
- Обратиться в женскую консультацию до двенадцати недель беременности.
- Регулярно посещать ЖК: один раз в месяц первые три месяца, один раз в три недели во втором триместре, а затем один раз в десять дней в третьем.
- Соблюдать режим и придерживаться правильного питания.

Прогноз
При небольших ДМЖП у плода (2 мм и меньше) прогноз благоприятный, так как подобные отверстия часто закрываются самопроизвольно. При наличии крупных дефектов прогноз зависит от их локализации и наличия сочетания с другими пороками.
Последствия и осложнения
Что такое врожденный порок сердца?
Выделяется очень много разных пороков сердца. Они отличаются и по своим анатомическим особенностям, и по тяжести течения, и по клинической картине, которая развивается у человека. Есть пороки, с которыми человек живет до глубокой старости, занимается спортом, ведет активный образ жизни и даже не подозревает или забывает об их наличии. Некоторые пороки требуют постоянного наблюдения со стороны специалистов, лечения, а иногда и хирургического вмешательства. И наконец, встречаются очень тяжелые аномалии сердца, которые несовместимы с жизнью.
По данным различных исследователей, частота врожденных аномалий сердца колеблется от 2 до 17 на 1000 родившихся малышей. Самым распространенным является дефект перегородки, разделяющей желудочки. Помимо этой аномалии часто встречаются дефект перегородки, разделяющей предсердия, и открытый артериальный проток. Отметим сразу, эти пороки при своевременной диагностике успешно лечатся. Но даже это лечение требуется далеко не всегда, потому что малыш может выздороветь сам без лекарств и оперативного вмешательства.
Прогноз
Хотя ожидаемая продолжительность жизни не является нормальной для пациентов с ДМПП, пациенты, как правило, доживают до взрослой жизни без хирургического или чрескожного вмешательства, и многие пациенты доживают до преклонного возраста. Однако естественная выживаемость после возраста 40-50 лет составляет менее 50%, а коэффициент истощения после 40 лет составляет около 6% в год. Продолжительная легочная гипертензия редко возникает до третьего десятилетия. Поздними осложнениями являются инсульт и мерцательная аритмия.
Врожденный порок сердца: кто виноват?
Откуда берутся врожденные сердечные аномалии? Можно ли как-то спрогнозировать патологию? Критическим периодом в формировании сердца и крупных сосудов является период со 2-й по 7-ю недели внутриутробного развития. То есть, в то время, когда мама еще не знает или только-только узнала о том, что ждет малыша. Поэтому воздействие различных неблагоприятных факторов на развивающийся эмбрион в этом периоде вполне могут сыграть свою негативную роль. Какие же факторы наиболее важны в формировании пороков сердца?
- Значимую роль играет наследственность. Если у кого-то из ближайших родственников есть врожденные пороки сердца, то более высок риск возникновения их у малышей в этой семье.
- Возраст матери: у женщин старше 35 лет (мужчин старше 45 лет), а также у молодых родителей (младше 17 лет) дети с ВПС рождаются чаще.
- Перенесенная инфекция в ранние сроки беременности (краснуха, аденовирусная инфекция, герпетическая инфекция и другие).
- Курение, прием алкогольных напитков и наркотических веществ будущими родителями. Причем это касается не только самой беременности, но и времени до ее наступления. В частности, женские половые клетки не обновляются никогда. И то, что женщина курила и часто употребляла алкоголь несколько лет назад, тоже может повлиять на здоровье будущих детей.
- Прием некоторых лекарственных препаратов, воздействие различных токсических веществ (в том числе из пищи, из воды, из вдыхаемого воздуха), рентгеновского излучения и радиации. Определенную роль играют профессиональные вредности.
- Сопутствующие болезни матери (сахарный диабет, артериальная гипертензия и др.).
- В ряде случаев порок сердца является составной частью какого-то из генетических синдромов (например, синдром Дауна или синдром Эдвардса и др.).
Особенности кровообращения плода
- Внутриутробно у малыша легкие не участвуют в насыщении крови кислородом. Весь необходимый кислород ребенок получает от своей мамы по пупочной вене. Роль газообмена у плода выполняет плацента.
- В сердце ребенка нет полностью оксигенированной крови (насыщенной кислородом), так как артериальная кровь , поступившая от мамы, перемешивается с венозной кровью (насыщенной углекислым газом) из печени и нижней половины тела малыша. Этот поток смешанной крови направляется в правое предсердие.
- Насыщенная углекислым газом кровь от верхней половины туловища тоже направляется в правое предсердие, где встречается со смешанной кровью от нижней половины тела.
- Часть более богатой кислородом крови сбрасывается в левое предсердие через овальное окно. Это отверстие, которое открыто у плода и не нужно человеку после его появления на свет.
- У малыша есть еще одно образование, которое ему нужно только во время внутриутробного развития. Это артериальный проток, который является сообщением между аортой и легочной артерией. Для чего он нужен? Так как легкие ребенка внутриутробно в газообмене не участвуют, то и большое их кровоснабжение в это время не нужно. Поэтому 90% крови, которая попадает в легочную артерию из правого желудочка, сбрасывается через этот артериальный проток в нисходящую аорту и кровоснабжает нижнюю половину туловища. Лишь 10% крови из легочной артерии попадает к легким.
- Головной мозг ребенка получает кровь, более насыщенную кислородом, чем остальные органы, так как артерии, кровоснабжающие головной мозг, отходят выше места впадения в аорту артериального протока, по которому течет менее оксигенированная кровь.
- В обоих кругах кровообращения у ребенка внутриутробно разница между содержанием в них кислорода незначительна. Оба круга кровообращения у плода работают параллельно. Поэтому плод очень устойчив ко многим порокам и может нормально развиваться, несмотря на тяжелые сердечные аномалии.
- По мере роста малыша уменьшается кровоснабжение плаценты и увеличивается кровоток во внутренних органах.
Как перестраивается работа сердца после рождения ребенка?
- Функцию газообмена, которую раньше выполняла плацента, теперь выполняют легкие.
- Плодовые коммуникации (сообщения) между кругами кровообращения больше не нужны. То есть, перестают работать овальное окно и артериальный проток. Значимую роль в этом процессе играет изменение соотношения давления между полостями сердца.
- Большой и малый круги кровообращения теперь работают последовательно.
- Резко возрастает нагрузка на желудочки и на легочные сосуды, увеличивается сердечный выброс. Потребности организма малыша в кислороде резко возрастают.
Открытое овальное окно: это опасно?
У большинства новорожденных детей сразу после рождения открытое овальное окно (ООО) продолжает функционировать. К 4-5 суткам оно сохраняется лишь у половины малышей. Далее с каждой последующей неделей и каждым последующим месяцем число детей с открытым овальным окном уменьшается. У большинства детей оно полностью закрывается к возрасту 1-2 лет. Но у некоторых детей ООО сохраняется дольше.
Как правило, открытое овальное окно ничем себя не проявляет клинически. Врач может заподозрить его функционирование по выслушиваемому шуму над областью сердца. Еще чаще открытое овальное окно просто обнаруживается на плановом ультразвуковом исследовании сердца. Жить ООО не мешает и лечить его не нужно. Однако эти дети состоят на учете у кардиолога и регулярно обследуются.
Дефект межпредсердной перегородки
Примерно в четвертой части всех случаев ДМПП патологическое отверстие располагается в нижней трети перегородки. Это называется первичным дефектом. Иногда это отверстие может быть очень большим и достигать сердечных клапанов. Такой порок можно увидеть внутриутробно на УЗИ.
Гораздо чаще встречается вторичный дефект, который образуется на месте овального окна и является как бы его продолжением. Реже всего встречается полное отсутствие перегородки между предсердиями. Также бывает, что у малыша есть несколько патологических отверстий в перегородке между этими сердечными камерами. В ряде случаев ДМПП является всего лишь частью сочетанного порока сердца.
Особенности дефекта межпредсердной перегородки у малышей:
- Чем больше диаметр порока, тем сильнее выражены клинические признаки.
- У девочек данный порок регистрируется чаще.
- Кровь через патологическое отверстие сбрасывается слева направо, то есть больший объем крови уходит в легочные сосуды, а сосуды большого круга кровообращения крови недополучают. Значительная нагрузка падает на правые сердечные камеры.
- Из-за особенности перестройки кровообращения у младенцев первых месяцев жизни даже большой порок может протекать бессимптомно. Поэтому в периоде новорожденности о существовании такого порока можно даже не догадываться: шум в сердце бывает редко, а клинические симптомы еще не успели развиться.
- Может произойти самозаращение протока.
Ирина Аршинова, кардиолог
По данным Европейского общества кардиологов, частота встречаемости ДМПП составляет около 7% от всех пороков и малых аномалий сердца. Чаще всего ДМПП затрагивает овальную ямку, в таком случае дефект получится в результате недостаточного количества ткани клапана, из-за чего свисающий клапан не будет полностью прикрывать отверстие, или же вследствие его рыхлой ячеистой структуры, пропускающей кровь.
В случае самопроизвольного закрытия дефекта в молодом возрасте функция сердечной мышцы быстро приходит в абсолютную норму и дальнейшее наблюдение за ребенком уже не требуется. Но иногда дефект не закрывается и может сопровождать человека на протяжении всей жизни — в данном случае очень важно наблюдать за ребенком, подростком и взрослым, проводить ежегодные осмотры у кардиолога и эхокардиографические обследования, поскольку отверстие может увеличиваться. В зависимости от размеров дефекта и его расположения врачи могут решать вопрос о мини-инвазивном или же хирургическом закрытии дефекта во избежание развития неблагоприятной клинической симптоматики (предсердные аритмии, одышка вследствие высокой легочной гипертензии и другие).
Симптомы
Клинические проявления заболевания обусловлены размерами и местонахождением патологических отверстий. Небольшие дефекты перепончатой части сердечной перегородки (до 5 мм) протекают в некоторых случаях без симптоматики, иногда первые признаки возникают у детей от 1 до 2 лет.
В первые дни после рождения у младенца можно услышать сердечные шумы, вызванные перетеканием крови между желудочками. Иногда можно ощутить небольшую вибрацию, если положить руку на грудь малыша. В последствии шум может ослабевать, когда ребенок в вертикальном положении или испытал физические нагрузки. Это вызвано сжатием мышечной ткани в области отверстия.
Крупные дефекты могут обнаружиться у плода еще до или в первое время после рождения. Из-за особенностей кровотока при внутриутробном развитии у новорожденных нормальный вес. После рождения система перестраивается на обычную и отклонение начинает проявлять себя.
Особенно опасны маленькие дефекты, находящиеся в нижней области сердечной перегородки. Они могут не проявлять симптомов в первые несколько дней жизни ребенка, но в течение некоторого времени формируется нарушение дыхание и работы сердца. При внимательном отношении к ребенку можно вовремя заметить симптомы заболевания и обратиться к специалисту.
Признаки возможной патологии, о которых необходимо сообщить педиатру:
- Бледность кожных покровов, посинение губ, кожи вокруг носа, ручек, ножек при нагрузке (плаче, криках, перенапряжении);
- Младенец теряет аппетит, устает, часто бросает грудь во время кормления, медленно набирает вес;
- Во время физических нагрузок, плача у малышей появляется одышка;
- Повышенное потоотделение;
- Грудничок старше 2 месяцев вялый, сонливый, у него снижена двигательная активность, наблюдается задержка в развитии;
- Частые простуды, которые тяжело лечатся и перетекают в пневмонию.
При выявлении подобных признаков проводится обследование грудничка для выявления причин.
Дефект межжелудочковой перегородки
Выделяют следующие особенности ДМЖП:
- Это самый распространенный врожденный сердечный порок.
- Чем меньше размер порока, тем меньше его клиническая значимость.
- При ДМЖП кровь сбрасывается из левого желудочка в правый, что приводит к усилению кровотока в легочных сосудах, а также повышению нагрузки на правые отделы сердца.
- При небольших патологических отверстиях прогноз для жизни благоприятный. Родители могут даже не догадываться о наличии порока сердца у малыша.
- Спонтанное закрытие порока вполне может быть, и это случается у многих детей (в 45-78% случаев). Но заранее спрогнозировать, как поведет себя порок, невозможно.
- При больших отверстия малыша можно потерять уже в первые месяцы жизни. Примерно у пятой части всех больных с ДМЖП развиваются критические состояния.
Лечение
При обнаружении ДМЖП у плода придерживаются выжидательной тактики, так как дефект может самопроизвольно закрыться еще до рождения либо сразу после родов. Впоследствии при сохранении диагноза ведением такого больного занимаются кардиологи.
Если дефект не нарушает кровообращения и общего состояния пациента, за ним просто наблюдают. При больших отверстиях, нарушающих качество жизни, принимают решение о проведении операции.
Оперативные вмешательства при ДМЖП могут быть двух видов: палиативные (ограничение легочного кровотока при наличии сочетанных пороков) и радикальные (полное закрытие отверстия).
Методики проведения операций:
- На открытом сердце (например, при тетраде Фалло).
- Катетеризация сердца с контролируемым наложением заплатки на дефект.
Открытый артериальный проток
- Порок регистрируется тем чаще, чем меньше вес малыша и меньше срок, на котором он родился. У доношенных детей может протекать бессимптомно и находиться случайно. А вот у недоношенных детей из-за функционирования ОАП могут развиваться критические ситуации.
- Составляет примерно 7% от общего числа ВПС.
- Через проток кровь сбрасывается преимущественно слева направо, из аорты в легочный ствол. То есть, в легкие попадают излишки артериальной крови, а остальные органы оказываются обделенными кислородом.
- Иногда бывают эпизоды, когда кровь сбрасывается справа налево (при крике, при натуживании). Это сопровождается посинением (цианозом) нижней половины туловища.
- Длительно существующий большой ОАП может приводить к серьезному осложнению в старшем возрасте — к легочной гипертензии.
- Небольшие протоки (не более 3 мм), как правило, протекают благоприятно. Но у таких больных повышен риск бактериального поражения клапанов сердца.
- Большие ОАП приводят к тяжелым расстройствам в системе кровообращения и могут стать причиной гибели ребенка.
- Проток может закрыться спонтанно, однако в возрасте после трех месяцев шансы на это резко падают. В таком случае прибегают к оперативному лечению открытого артериального протока. У недоношенных младенцев используется внутривенное введение лекарственного препарата, который способствует закрытию протока.
- Что интересно, иногда отрытый артериальный проток малышу жизненно необходим. Это бывает, когда у ребенка есть другие сопутствующие тяжелые сердечные пороки.
Осложнения
Если самочувствие и состояние ребенка находятся в норме, а размеры отверстия незначительное, то жизни новорожденного абсолютно ничего не угрожает, единственный момент – регулярное наблюдение у кардиолога в дальнейшем. Напротив, большой проблемой являются дефекты больших размеров, которые приводят к сердечной недостаточности, что активно развивается после рождения малыша.
Это опасно! При выявлении серьезной патологии – сердечного порока, детям в будущем угрожает опасность частых простудных заболеваний, что оканчиваются пневмонией, отставание в развитии, постоянные одышки, проблематичность с сосательным рефлексом. Не исключается нарушение работы сердца и легких.
Серьезные последствия ДМЖП:
- Синдром Эйзенменгера.
- Сердечная недостаточность острого характера.
- Эндокардит.
- Поражение внутрисердечной оболочки инфекционным воспалительным процессом.
- Возникновение тромбов, что может привести к прединсультному состоянию.
- Дисфункция клапанного аппарата.
Как поставить диагноз?
Как же заподозрить столь серьезные отклонения у ребенка? При проведении ультразвукового исследования во время вынашивания ребенка среди вышеперечисленных пороков можно увидеть дефект межжелудочковой перегородки и первичный дефект межпредсердной перегородки. Вторичный ДМПП внутриутробно видно не всегда.
Особое значение принадлежит клиническим симптомам порока. Хоть вышеперечисленные пороки располагаются в разных структурах сердца, но они все протекают с перегрузкой малого круга кровообращения, поэтому симптомы их несколько схожи.
В настоящее время основным методом выявления врожденных сердечных пороков является ультразвуковая диагностика. Так как это исследование проводится большинству детей первых месяцев жизни, то от внимания врачей не ускользают даже самые маленькие отклонения.
Помимо УЗИ сердца в диагностике пороков косвенная роль отводится электрокардиографии (ЭКГ) и рентгенологическому исследованию органов грудной клетки.
Диагностика
Заподозрить наличие порока можно при аускультации сердца и осмотре ребенка. Однако в большинстве случаев родители узнают о наличии такого дефекта еще до рождения малыша, при проведении плановых УЗ-исследований. Достаточно крупные дефекты (например, ДМЖП 4 мм у плода) выявляются, как правило, во втором либо третьем триместре. Мелкие же возможно обнаружить уже после рождения случайно либо при появлении клинических симптомов.
- Жалобах больного. Данная патология сопровождается одышкой, слабостью, болями в сердце, бледностью кожи.
- Анамнезе болезни (время появления первых симптомов и связь их с нагрузками).
- Анамнезе жизни (отягощенная наследственность, болезни матери при беременности и так далее).
- Общем осмотре (вес, рост, соответствие развития возрасту, оттенок кожи и другие).
- Аускультации (шумы) и перкуссии (расширение границ сердца).
- Исследовании крови и мочи.
- Данных ЭКГ (признаки гипертрофии желудочков, нарушения проводимости и ритма).
- Ренгенологического исследования (измененная форма сердца).
- Ветрикулографии и ангиографии.
- ЭхоКГ (то есть УЗИ сердца). Данное исследование позволяет определить локализацию и размеры дефекта, а при доплерометрии (которую можно проводить еще во внутриутробном периоде) — объем и направленность крови сквозь отверстие (даже если ВПС — ДМЖП у плода 2 мм в диаметре).
- Катетеризации сердечных полостей. То есть введение катетера и определение с его помощью давления в сосудах и полостях сердца. Соответственно данным принимается решение о дальнейшей тактике ведения больного.
- МРТ. Назначают в случаях, если Эхо КГ неинформативно.
Читайте также:


