Дисплазия трубчатых костей у плода


Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Скелетные дисплазии представляют многочисленную группу различных по выраженности и клиническим проявлениям аномалий развития плода. Внедрение пренатальной эхографии расширило возможности диагностики скелетных дисплазий плода, что особо важно при наличии летальной патологии.
Одной из наиболее частых летальных скелетных дисплазий плода является танатофорная дисплазия (ТД) с встречаемостью от 0,21 до 0,80 на 10 000 новорожденных [1, 2].
Наряду с традиционными проявлениями летальных скелетных остеохондроплазий - укорочение конечностей и узкая грудная клетка - патогномоничными эхографическими признаками для пренатальной диагностики ТД считаются форма укороченных бедренных костей в виде телефонной трубки (I тип) и форма черепа в виде трилистника (II тип).
Обширные исследования показывают, что точность пренатальной ультразвуковой диагностики наиболее часто встречаемого I типа ТД составляет от 40 до 87,5% в связи с трудностью дифференциации от других остеохондродисплазий [3, 4]. Чаще всего эта трудность отмечается при сроках менее 20 нед, когда патогенетические признаки ТД могут быть слабо выражены [5, 6]. Для подтверждения диагноза рекомендуется проводить молекулярно-генетическое тестирование.
В последние годы показано, что фактором ранней диагностики и идентификации ТД (I тип) может служить ультразвуковая верификация признаков дисплазии височных долей (ДВД) плода 8. Эта патология, проявляющаяся в аномальной выпуклости извилин и повышенной бороздчатости височных долей, по данным патолого анатомических исследований встречается практически в 100% случаев ТД после 18 нед, а в некоторых случаях и ранее [5, 11-13].
В данной работе представлены 4 случая пренатальной ультразвуковой диагностики ТД плода.
Все обследованные беременные представительницы коренных народностей Республики Дагестан. Брак во всех случаях не родственный. Заболеваний и воздействия каких-либо вредных факторов во время беременности у пациенток не выявлено, соматический анамнез не отягощен.
Пациентка Д., 35 лет, настоящая беременность четвертая, двое родов в срок, один самопроизвольный аборт в 12 нед. Направлена с диагнозом скелетной дисплазии, установленным при УЗИ по месту жительства. Срок беременности 24 нед и 3 дня.
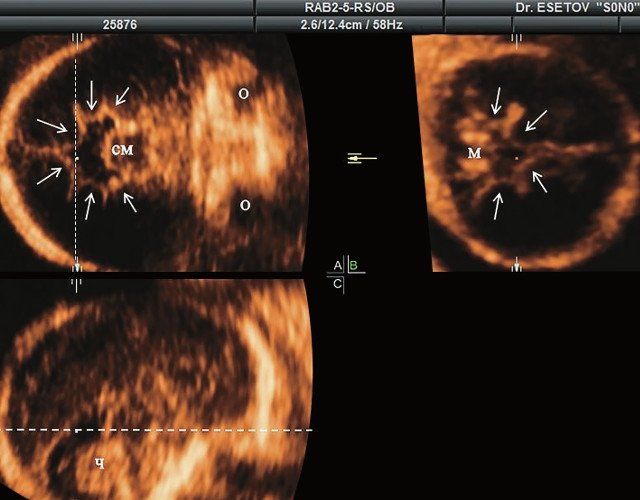
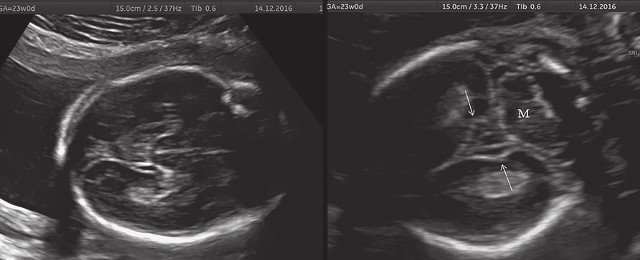
а) Ультразвуковая трехмерная реконструкция (СМ - средний мозг, О - орбита, Ч - червь, М - мозжечок). На плане А показан нижнеаксиальный срез на уровне среднего мозга и орбит, показывающий аномальную бороздчатость медиальной поверхности височных долей (стрелки). Уровень получения этого среза отражен пунктирной линией на плане С. На плане B показан коронарный мозжечковый срез, на котором также отражены выпуклые извилины медиальной поверхности височных долей (стрелки). Пунктирная линия на плане А показывает уровень получения коронарного среза.
б) Узкая грудная клетка.
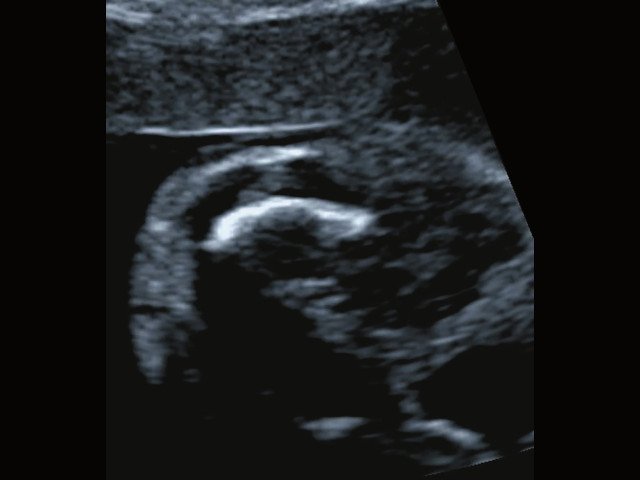
в) Изогнутая и укороченная бедренная кость.
Пациентка Н., 27 лет, настоящая беременность четвертая. Вторая беременность завершилась в 28 нед родами плодом с массой тела 1000 г, который умер через 10 ч (причина не установлена). При данной беременности в 12-13 нед были выявлены укорочение и деформация нижних конечностей (длина бедренной кости (ДБ) - 3-4 мм). Срок при нашем исследовании 20 нед и 3 дня.
а) Уплощенный затылок и выпуклые темпоральные бугры.
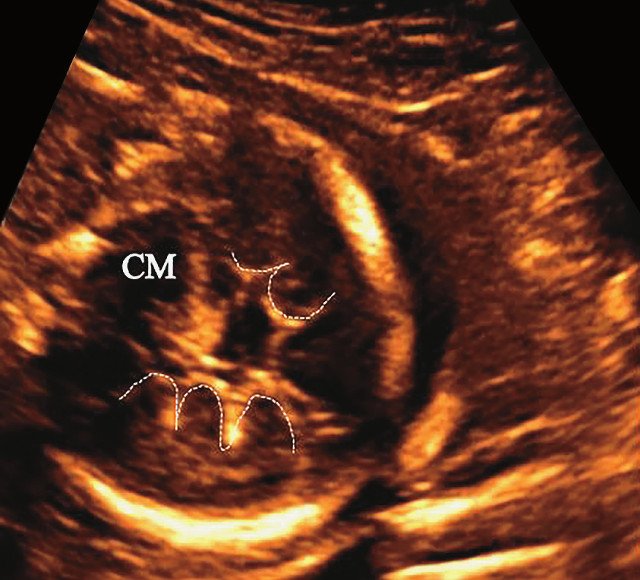
б) Представлен косой нижнеаксиальный 2D-срез. Пунктирная линия очерчивает выпуклые извилины с медиальной стороны височных долей (СМ - средний мозг).
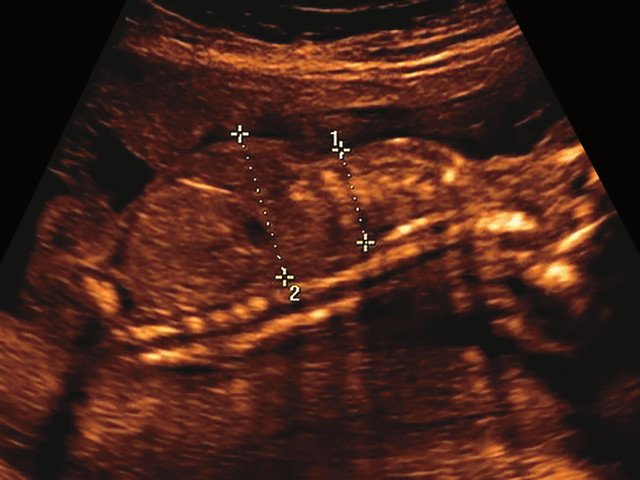
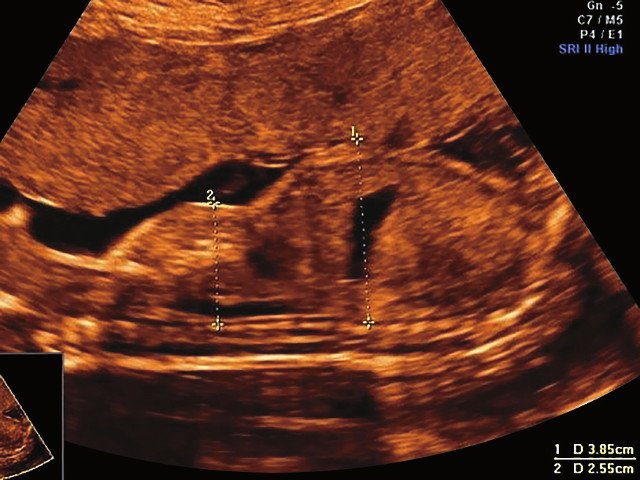
в) Узкая грудная клетка.
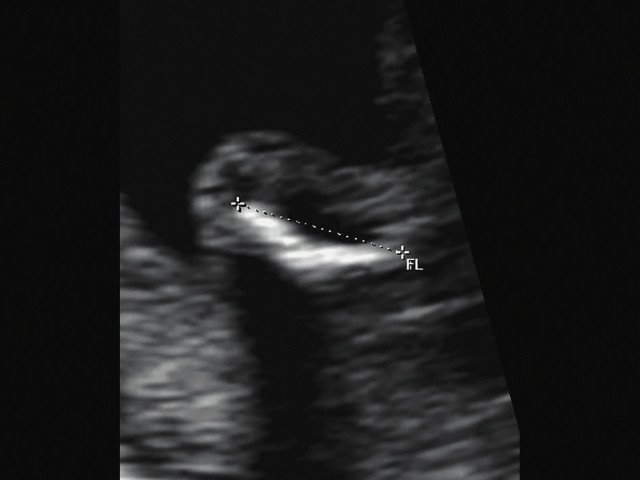
г) Изогнутая и укороченная бедренная кость.
Пациентка Ю., 29 лет, первобеременная. При УЗИ в 24 нед были выявлены укорочение, деформация трубчатых костей конечностей и многоводие. В 12 и 19 нед, со слов, патологии выявлено не было. Срок беременности при нашем исследовании 24 нед.
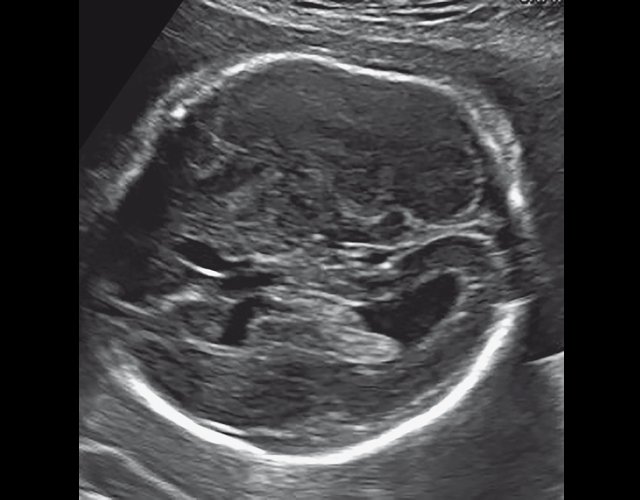
а) Уплощенный затылок и выпуклые темпоральные бугры.
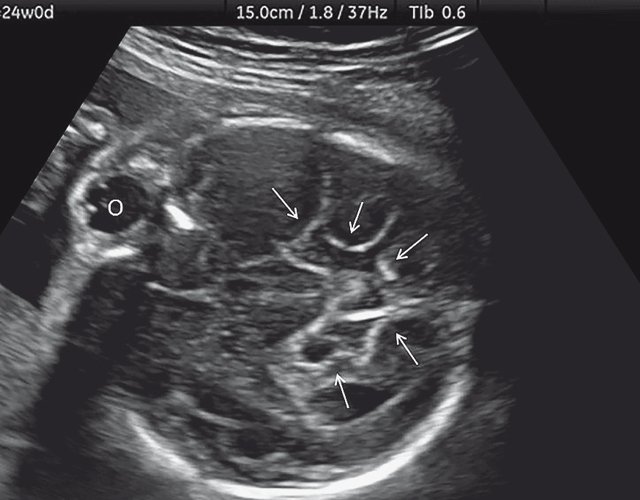
б) Нижнеаксиальный ультразвуковой 2D-срез. Уровень среза проходит через средний мозг и орбиты. Стрелки показывают аномально выпуклые извилины медиальной поверхности височных долей (О - орбита)
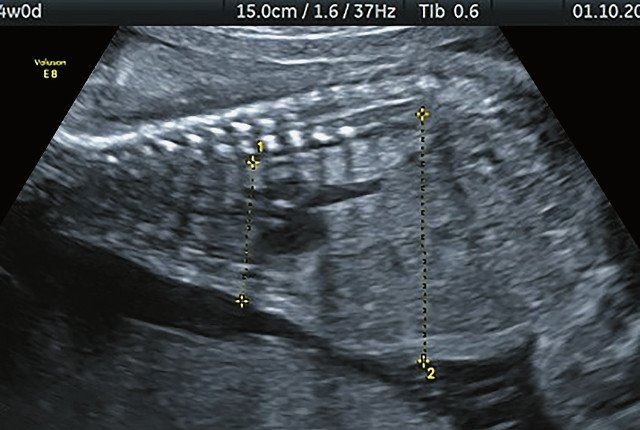
в) Узкая грудная клетка.
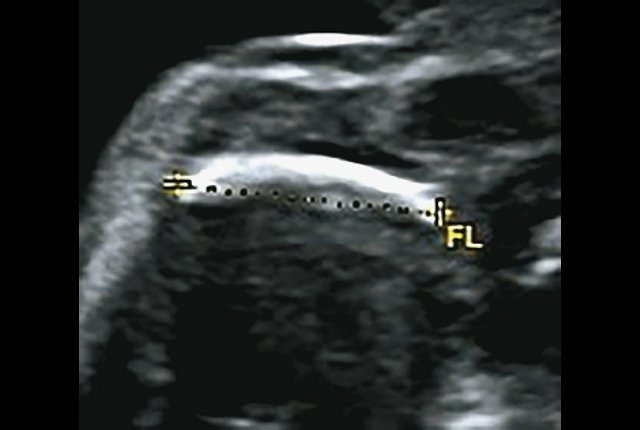
г) Изогнутая и укороченная бедренная кость.
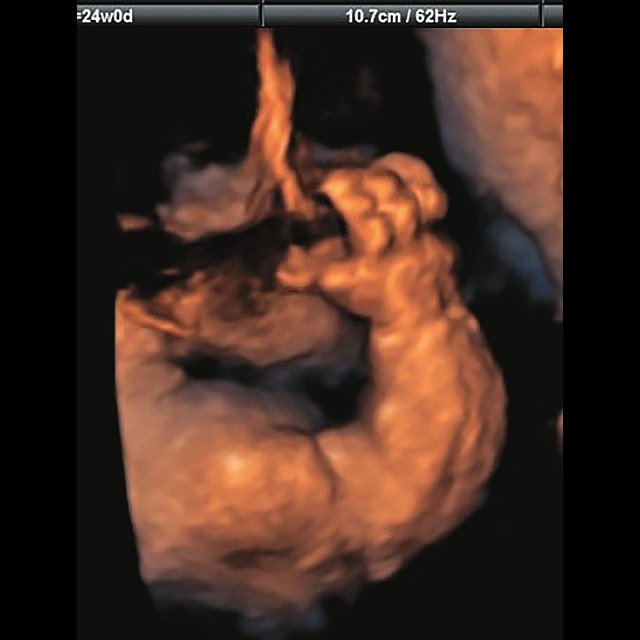
д) Объемная реконструкция. Видны правильно установленные пальцы.
Пациентка А., 30 лет, настоящая беременность третья. Направлена с выявленными при УЗИ гидроцефалией и укорочением конечностей. Срок беременности по данным последнего менструального цикла 26,5 нед.
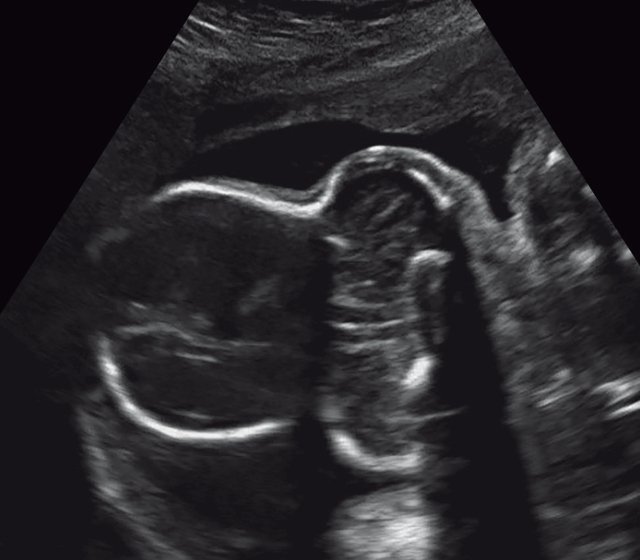
а) Форма головы "трилистник".
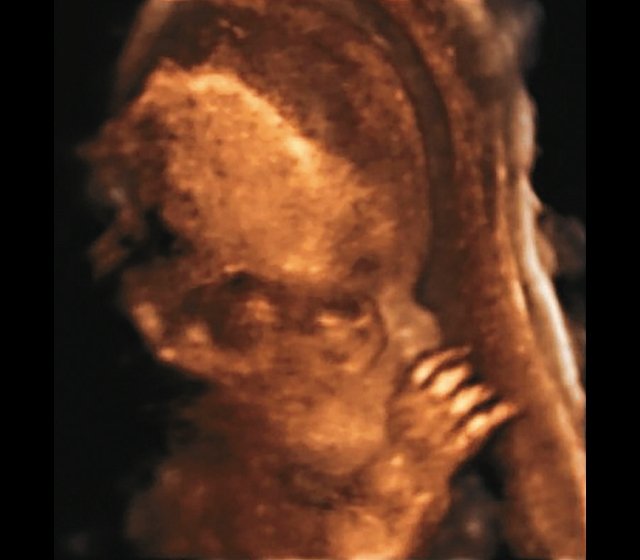
б) Объемная реконструкция. Видны высокий выпуклый лоб, расширенный передний родничок и сагиттальный шов, правильная установка пальцев.
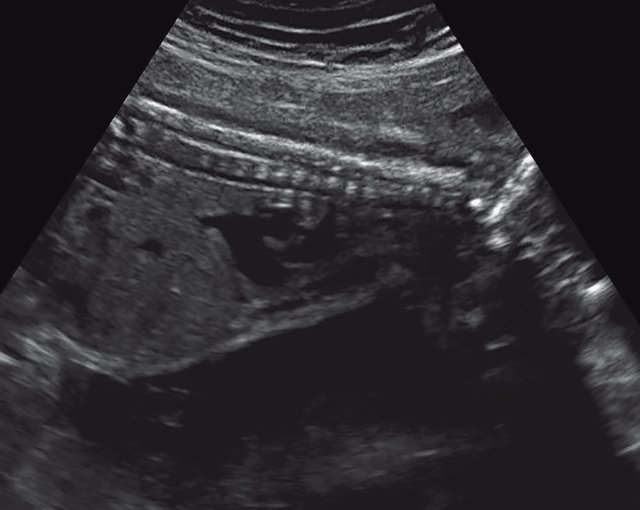
в) Узкая грудная клетка.
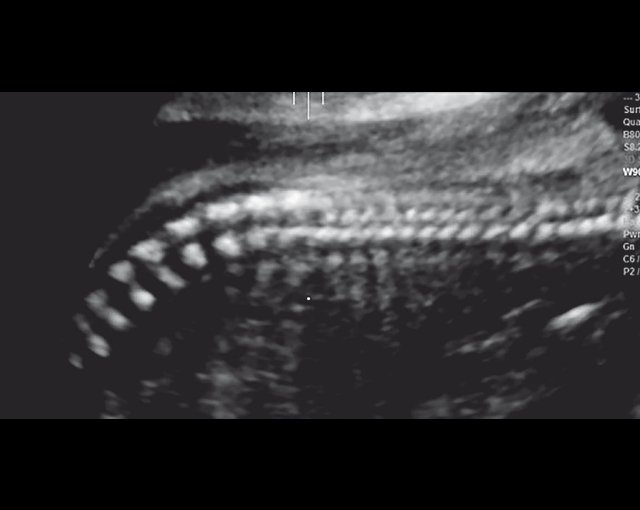
г) Уплощенные тела позвонков; показано увеличенное расстояние между позвонками.
УЗИ проводилось на современных ультразвуковых приборах с использованием конвексного датчика 2-5 МГц и объемного 6D. Применялись методики трехмерного реконструирования изображения, объемного контрастного изображения (VCI) и мультиплоскостного анализа (TUI).
Во всех представленных наблюдениях проводилось целенаправленное исследование структур мозга плодов для оценки наличия признаков ДВД. Согласно данным литературы, использовались низкие аксиальные и коронарные трансмозжечковые срезы.
Основные ультразвуковые характеристики плодов, полученные при нашем исследовании, отображены в таблице 1 и на рис. 1-4.
| Срок беременности | Голова | Грудная клетка | Конечности | Дополнительные находки |
|---|---|---|---|---|
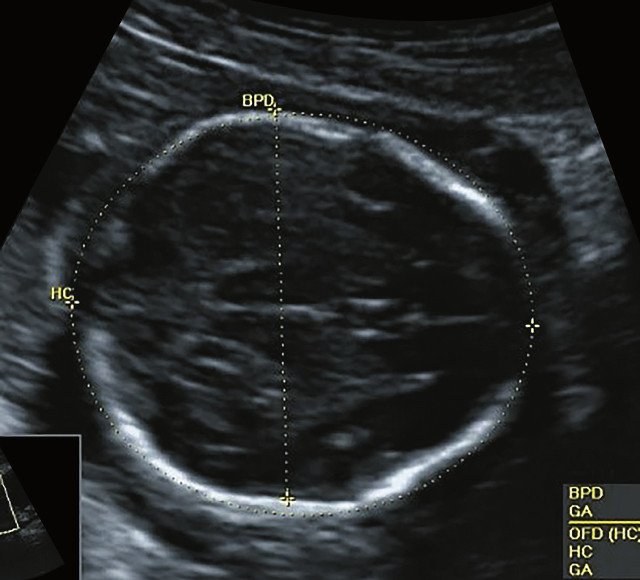
| Набл. 1. 24,3 нед. | БПР - 25,3 нед. ОГ - 24,6 нед. Аномально повышенная бороздчатость и выпуклость извилин нижнемедиальной поверхности височных долей (рис. 1а). | Торакоабдоминальное соотношение - 66,7% (рис. 1б) Длина ребра - среднее для 16 нед. | Бедренная кость 19,6 мм (47,8% от должной), изогнута ("телефонная трубка") (рис. 1в). Остальные кости - среднее для 15 нед. | Уплощенные тела поясничных позвонков. |
| Набл. 2. 20,3 нед. | БПР - 21,5 нед. ОГ - 20,3 нед. Уплощенный затылок. Выпуклые темпоральные бугры (рис. 2а). Аномально повышенная бороздчатость и выпуклость извилин нижнемедиальной поверхности височных долей (рис. 2б). | Торакоабдоминальное соотношение - 63,3% (рис. 2в) Окружность груди - среднее для 18 нед. Длина ребра - среднее для 15 нед. | Бедренная кость 17,7% (61% от должной), изогнута ("телефонная трубка") (рис. 2г). Остальные кости - среднее для 13-14 нед. | Гипоплазия костей носа. |
| Набл. 3. 24 нед. | БПР - 30 нед. ОГ - 27,2 нед. Уплощенный затылок. Выпуклые темпоральные бугры (рис. 3а). Аномально повышенная бороздчатость и выпуклость извилин нижнемедиальной поверхности височных долей (рис. 3б). | Торакоабдоминальное соотношение - 56,6% (рис. 3в) Окружность груди - среднее для 20 нед. Сердце/грудь (см 2 ) - индекс 0,6. | Бедренная кость 23,1 мм (57% от должной), изогнута ("телефонная трубка") (рис. 3г) Остальные кости - 50% для 15-16 нед. Нормальная установка пальцев кисти (рис. 3д). | Многоводие. |
| Набл. 4. 26,5 нед? | БПР - 22,6 нед. ОГ - 22,6 нед. Форма - трилистник (рис. 4а). Боковые желудочки - 22 мм, высокий лоб, расширенный родничок, сагиттальный шов (рис. 4б). | Торакоабдоминальное соотношение - 65,7% (рис. 4в). Окружность груди - среднее для 23 нед. Колоколообразная форма. | ДБ - 23 мм (51% от должной). Остальные кости - 50% для 15-17 нед. Нормальная установка пальцев кисти (рис. 4б). | Уплощенные тела поясничных позвонков (рис. 4г). |
Полученные результаты свидетельствовали о наличии у всех исследованных плодов скелетных дисплазий с гипоплазией грудной клетки. В дополнение к этому в наблюдении 4 наличие формы головы плода в виде трилистника позволило нам установить диагноз ТД II типа.
В наблюдениях 1-3 наличие изогнутой бедренной кости (по типу "телефонной трубки") (рис. 1в, 2г, 3г) позволяло предположить наличие ТД I типа. Целе направ ленное исследование головного мозга этих плодов в дополнение к описанным скелетным признакам показало и картину ДВД. Была выявлена аномально повышенная бороздчатость и выпуклость извилин нижнемедиальной поверхности височных долей у плодов в наблюдениях 1-3 (рис. 1а, 2б, 3б). Это позволило установить диагноз ТД I типа.
Во всех случаях беременности были прерваны по решению родителей. Дополнительных исследований плодов не проводилось. От вскрытия во всех случаях родители отказались.
Пренатальная эхографическая верификация нозологий врожденных остеохондроплазий является трудной задачей, что обусловлено схожестью клинических проявлений.
УЗИ позволяет выделить группу скелетных дисплазий плода с сужением грудной клетки, являющимся одним из важных прогностически неблагоприятных признаков независимо от нозологической формы остеохондроплазий. Во всех представленных нами случаях у плодов отмечены микромелия и гипоплазия грудной клетки (окружность грудной клетки была менее 5% для гестационного срока, а торакоабдоминальное соотношение было в пределах 56,6-67,6%).
Вопросы идентификации нозологической формы требуют более детальной оценки результатов эхографического исследования плода.
Так, в наблюдении 4 наряду с узкой грудной клеткой и микромелией наличие типичной формы головы в виде трилистника у плода позволило без трудностей установить диагноз ТД II типа.
В остальных трех наблюдениях деформация укороченных бедренных костей на фоне характерных признаков остеохондроплазий позволила предположить ТД I типа. В то же время эти наблюдения требовали проведения дифференциальной диагностики с рядом скелетных дисплазий.
Наиболее важным, с точки зрения A.M. Bircher и соавт. [16], является необходимость дифференцировки ТД с ахондроплазией, так как последняя является частой и совместимой с жизнью скелетной дисплазией. При этом наиболее эффективным дифференциальным признаком предлагается степень укорочения бедренной кости: невыраженное укорочение (ДБ составляет до 80% от должной) характерно для ахондроплазии, тогда как при ТД укорочение выраженное (ДБ составляет 30-60%). В наших наблюдениях укорочение ДБ составляло 47-61% от должной. В работе A. Khalil и соавт. [17] показано увеличение диафизарно-метафизарного угла (более 130°) бедренной кости при ахондроплазии. С нашей точки зрения, в дифференциальной диагностике ТД с гомозиготной формой ахондроплазии решающую роль может играть семейный анамнез, а с гетерозигототной - наличие узкой грудной клетки. Кроме того, как видно по нашим наблюдениям, при ТД определяется правильная установка пальцев кисти (рис. 3д, 4б) в отличие от ахондроплазии, при которой определяется установка пальцев в виде "трезубца".
Отсутствие деминерализации костей у плодов позволило отклонить несовершенный остеогенез, нормальная оссификация позвоночника - ахондрогенез, нормальное расположение и количество пальцев - диастрофическую дисплазию и синдром короткое ребро - полидактилия).
В то же время проведение дифференциальной диагностики с синдромами Эллиса-ван Кревельда, короткое ребро без полидактилии, дисплазией Jeune (и рядом других) только по укорочению конечностей и сужению грудной клетки практически очень сложно.
В таких случаях провести дифференциальную диагностику и установить диагноз ТД I типа позволяет обнаружение у плодов при эхографии признаков ДВД, что было показано в представленных наблюдениях 1-3.
ДВД является установленным патогномоничным патологоанатомическим признаком ТД, который отмечается в 97-100% случаев начиная с 18 нед [13]. На рис. 5а отражена нижняя поверхность височных долей мозга с аномальной радиальной бороздчатостью височных долей и в норме. В норме у плодов кора височных долей всегда гладкая (рис. 5б).
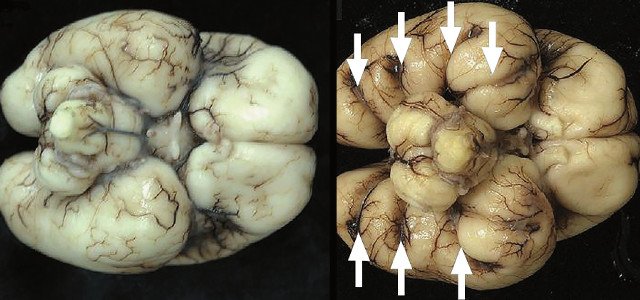
а) Картина мозга при аутопсии, 23 нед. Отражена нижняя поверхность височных долей мозга в норме и с аномальной радиальной бороздчатостью височных долей плода (стрелки) [11].
б) Беременность 23 нед. Нормальная картина нижнесагиттального и коронарного срезов нижней поверхности височных долей мозга плода. Стрелки указывают на наличие единственных шпорных борозд на коронарном срезе. М - можечок.
В последнее десятилетие были представлены исследования, показавшие возможность выявления ультразвуковых признаков ДВД у плодов с ТД, начиная с 19-20 нед, как проспективно, так и ретроспективно 7. Было показано, что оптимальными срезами для пренатальной диагностики признаков ДВД являются низкий аксиальный срез, включающий средний мозг и орбиты, и коронарный трансмозжечковый срез.
Результативность этих срезов обусловлена тем, что аномальная бороздчатость при ТД бывает выражена, главным образом, в нижних отделах височных долей. Этим же обусловлено то, что эти признаки остаются не диагностированными при стандартных аксиальных скрининговых срезах оценки структур головного мозга плода, которые проходят выше области поражения височной доли при ТД.
D.C. Wang и соавт. [9] на опыте наибольшего количества случаев ультразвуковой диагностики ДВД при ТД сделали вывод, что аномальную бороздчатость височной доли всегда можно определить, если целенаправленно искать с помощью нестандартных срезов, отражающих нижнюю часть височной доли. Наш опыт, хотя и основанный на небольшом количестве случаев, позволяет согласиться с этим выводом авторов [10].
При обсуждении пренатальных признаков патологии плода важным вопросом является срок их возможно ранней ультразвуковой диагностики. Так, традиционные признаки ТД как скелетной дисплазии могут быть невыраженными и трудно определяемыми до 20 нед беременности [6].
В то же время в публикации D.C. Wang и соавт. [9] представлены случаи пренатальной ультразвуковой диагностики аномальной бороздчатости височных долей у плодов с ТД в 16 и 12 нед беременности. Это наиболее ранние случаи пренатальной диагностики признаков ДВД из сообщенных в литературе [7, 8, 18-20].
Приведенные данные позволяют надеяться, что ультразвуковое обнаружение признаков ДВД плода может быть использовано для ранней диагностики нозологии летальных скелетных дисплазий. Это актуальная проблема современной пренатальной диагностики.
Идентификация признаков ДВД при эхографии плода со скелетной дисплазией может обеспечить дополнительную специфику в консультировании таких пациенток и целенаправленно направлять их на молекулярное исследование.
В последнее время признаки ДВД были описаны также у плодов с гипохондроплазией и ахондрогенезом 2-го типа 21.
Несмотря на это, ценность пренатального выявления ДВД в диагностике ТД не снижается. В таких ситуациях помогает наличие других ультразвуковых проявлений этих состояний, отличных от ТД. Так, при гипохондроплазии признаки скелетных нарушений являются маловыраженными пренатально, а для ахондрогенеза 2-го типа характерно нарушение минерализации позвоночника.
Из всех представленных фактов можно сделать вывод, что аномальная бороздчатость нижнемедиальных отделов височных долей в сочетании с признаками летальных скелетных дисплазий является высокопатогномоничным ультразвуковым признаком ТД (I типа) плода.

Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Плод - это неродившийся ребенок, находящийся в матке матери. В медицине принято считать, что первые два месяца развивается зародыш, а потом, до рождения - плод.
Скелет плода начинает формироваться буквально с первых дней зачатия. Уже на второй день оплодотворенная яйцеклетка, которая активно делится и стремительно разрастается, образует особые клетки - эктодерму. Из эктодермы в будущем развивается костная ткань и кости скелета.
Скелет человека - крайне важная составляющая нашего организма. Кости поддерживают тело, определяют его форму и размер, защищают внутренние органы от травм. Костная ткань участвует в минеральном обмене в организме, череп защищает мозг человека, костный мозг влияет на иммунную систему, в нем происходят основные процессы кроветворения.
Общие сведения о развитии скелета плода
При необходимости врач может дополнительно прописать витамины и микроэлементы. Не стоит пренебрегать этими рекомендациями: если плод не получит нужные вещества для образования костей, скелет может сформироваться с нарушениями.
К сожалению, количество тяжелых детских дисплазий – выраженных нарушений развития костного аппарата, постоянно растет. Тому, как сложно приходится людям без рук и ног, и пациентам, страдающим уродствами конечностей, посвящен целый ряд телепередач. Но мало кто задумывается, что может столкнуться с такой ситуацией в своей семье.
К счастью, с развитием УЗИ аномалии развития конечностей и другие выявляются на ранних сроках беременности.
Прием гинеколога - 1000 руб. Комплексное УЗИ малого таза - 1000 руб. Прием по результатам анализов - 500 руб. (по желанию)
Почему нарушается развитие конечностей у плода
Причин появления детей с такими уродствами множество:
- Наследственные факторы . Болезни, вызывающие уродства скелета, бывают наследственными. Пример – ахондроплазия – карликовость, вызванная недоразвитием и укорочением ног и рук. В популярных передачах про семью Ролофф показан типичный случай, когда у людей с ахондроплазией рождается сначала сын, а потом и внук с таким отклонением.
- Генетические сбои, возникшие в процессе оплодотворения или на первых этапах развития малыша. Причиной отклонений могут быть инфекции, даже банальный грипп, – , , , . Особенно опасно, если будущая мама переболела инфекцией в начале беременности.
- Прием некоторых препаратов. Самый яркий пример – талидомидная катастрофа – рождение в Европе в 1959-1962 гг. 12 тыс. детей с недоразвитием конечностей. Их матерям в период беременности был прописан успокаивающий препарат талидомид. К таким препаратам относятся антидепрессанты, средства, влияющие на свёртываемость крови, некоторые антибиотики, ретиноиды, применяемые для лечения прыщей. Трагедия случается, когда будущая мама принимает лекарства, не зная, что беременна или врач выпишет препарат, противопоказанный женщинам в положении.
- Вредные привычки и вредные условия труда, влияющие на наследственность, Вещества, вызывающие уродства, называются тератогенными. К ним относятся соединения мышьяка, лития и свинца. Приводит к врожденным аномалиям и радиоактивное облучение. Дети с неправильным развитием костей рождаются у мам, злоупотребляющих спиртным и употребляющих наркотики. Поскольку опасные вещества и радиация поражают яйцеклетки в организме женщины, проблемы могут возникать у женщин, когда-то работавших на вредном производстве.
Пациенткам, относящимся к этим группам, требуется тщательный на протяжении всей беременности.
Какие пороки развития конечностей видны на УЗИ
Кости малыша видны на ранних сроках беременности – бедренная и плечевая – с 10 недель, кости голеней и предплечья – с 10 недель. В это время уже можно посчитать пальчики, увидеть большинство костей скелета и посмотреть, как ребенок шевелит ручками и ножками. КАк раз в этот период проводят .
В 16 недель, как раз с момента , можно измерить длину крупных костей, оценив развитие плода. Учитывают размер и форму конечностей. Небольшая кривизна ножек не является аномалией, но выраженная деформация - признак патологии.
Все остальные части скелета – позвоночник, ребра, черепные кости должны быть правильно развиты и не деформированы.
Размеры костей конечностей ребенка указаны в таблице. Стоит понимать, что показатели являются усреднёнными, т.к. каждый малыш развивается индивидуально. Размеры конечностей оценивают вкупе с остальными показателями. У небольших детей ручки и ножки короче, чем у крупных.
Первый скрининг плода – тяжелые патологии развития плода уже видны
На первом скрининге с 11-14 недель можно определить большинство тяжелых уродств ребенка, связанных с неправильным развитием ручек и ножек. Часто эти пороки сочетаются с другими .
Патология развития плода
Последствия
Полное отсутствие конечностей
Дети рождаются без рук и ног, часто – с пороками внутренних органов
Недоразвитие ручек и ножек, иногда сопровождающихся отсутствием кистей и ступней.
Несмотря на развитие протезирования большинство таких детей имеет инвалидность
Отсутствует одна или две конечности
По неизвестным причинам неразвитее ручки может не провождаться другими патологиями, а вот отсутствие ножки, как правило, сочетается с другими пороками развития.
Аномалия часто сопровождается недоразвитием или отсутствием языка (аглоссия-адактилия), дефектами твёрдого неба и губ. Возможно неправильное развитие век и челюстей
Укорочение или отсутствие костей предплечья и голени
Дефект сочетается с косолапостью и другими пороками развития конечностей
Сформированные ступни и кисти начинаются сразу от тела, а руки и ноги сильно укорочены и нефункциональны
Даже при современном протезировании восстановить функции конечностей ребенка можно далеко не всегда.
Неправильное развитие костей предплечья
Часто сочетается с пороками сердца, позвоночника, Является одним из признаков тяжёлой наследственной патологии– анемии Фанкони, проявляющейся нарушением свёртываемости крови, неправильным развитием скелета и умственной отсталостью
На ручках или ножках формируется два или четыре пальца, разделенных расщеплением ладони или стопы.
Аплазия лучевой кости
Недоразвитие кости предплечья
Часто является симптомом наследственных синдромов TAR, Aaзе -Смита, Холта-Орама, при которых диагностируются пороки сердца, дефекты позвоночника, нарушения кроветворения и умственная отсталость Большинство таких детей умирает в раннем возрасте
Патологии развития плода - тяжелые сочетанные дисплазии
При наследственных патологиях, обнаруживаемых, начиная с 15 недели, дефекты развития костей скелета сочетаются с другими пороками. Большинство малышей погибает внутриутробно, сразу после рождения и в течение первых лет жизни. В это случае случается или обнаруживается . При некоторых болезнях дети с инвалидностью, смогут прожить долго.
Заболевание
Значительное укорочение конечностей, узкая грудная клетка, большая голова с выдающимся лбом. Бедра изогнуты в виде телефонной трубки. Иногда бедра прямые, а череп имеет форму клевера.
Плохой. Дети рождаются мертвыми или умирают после рождения
Множественные деформации конечностей. После рождения склонность к переломам
Дети умирают в раннем возрасте или остаются инвалидами. Наблюдается отставание в физическом развитии
Синдром Эллиса-ван Кревельда
Укорочение конечностей, неправильное развитие кистей, карликовость, ломкость костей.
Более 50% детей погибают. Выжившие имеют серьёзные проблемы со здоровьем, вызванные недоразвитием мочеполовой и сердечно-сосудистой систем
Множественные аномалии развития скелета – короткие конечности, недоразвитые позвоночник, ребра, нижняя челюсть,
Дети рождаются мертвыми или умирают после рождения
Плод имеет большую голову с выступающими лобными буграми и короткие конечности. Самая распространенная форма карликовости
На продолжительность жизни не влияет. Такие люди даже могут иметь потомство, но в 50% случаев их дети унаследуют аномалию
Дети часто погибают от проблем с легкими. Выжившие имеют инвалидность
Ребенок отстаёт в развитии, имея небольшой рост и вес. Длинные кости укорочены, руки и суставы деформированы
Большинство больных имеет инвалидность. т.к. из-за недоразвития костей не могут самостоятельно передвигаться
Если у ребенка выявлены аномалии развития скелета
В случае обнаружения явных тяжелых аномалий врач предложит . В противном случае женщине придется столкнуться с рождением ребенка с неизлечимым наследственным заболеванием.
- амниоцентез – анализ околоплодных вод;
- биопсия хориона - забор клеток оболочки хориона;
- плацентоцентез – забор тканей плаценты;
- кордоцентез – исследование крови из пуповины.
Обнаружение у плода генных аномалий прогнозирует рождение ребенка с тяжелой инвалидностью, иногда не совместимой с жизнью. Безусловно, каждая женщина решает сама, оставлять ли ей такого ребенка. Но при этом нужно учитывать, что большинство детей с генетическими болезнями, поражающими не только костную систему, но и внутренние органы, несмотря на лечение, умирает в раннем возрасте.
Решение должно быть полностью взвешенным. Не секрет, что матери, решившие родить малыша с серьезными патологиями, часто не осознают всей тяжести ситуации. В этом случае лучше довериться мнению врачей.
Где делают экспертное УЗИ, выявляющее пороки плода в Санкт-Петербурге
Пройти такое обследование при беременности можно в питерской клинике Диана. Цена УЗИ плода зависит от срока беременности и стартует от 1300 руб. Прием гинеколога по результатам узи - 500 руб. Стоимость медикаментозного аборта - 3500 руб.
Укорочение конечностей включает в себя укорочение всей конечности (микромелия), проксимального отдела (ризомелия), среднего отдела (мезомелия) и дистального отдела (акромелия). Для диагностики ризомелии и акромелии необходимо проводить оценку соответствия размеров плечевой и бедренной костей размерам костей предплечий и голеней.
В литературе имеются описания случаев диагностики в антенатальном периоде кифоза и сколиоза позвоночника, а также полупозвонков и фронтальных расщелин тел позвонков.
Измерение длины трубчатых костей плода широко используется в акушерской практике для определения срока беременности. В номограммах, применяемых с этой целью, длина трубчатых костей является независимой переменной, а срок беременности - зависимой. Однако и это представляет собой важное различие, в номограммах, применяемых для оценки соответствия длины костей нормальным значениям для соответствующего срока, как независимая переменная уже используется срок беременности, а длина костей - как зависимая.
Таким образом, чтобы правильно пользоваться номограммами такого типа, исследователь должен точно знать истинный гестационный возраст плода. В связи с этим беременным из группы риска по развитию скелетных дисплазий у плода следует рекомендовать начинать наблюдение в центрах пренатальной диагностики с ранних сроков беременности, для того чтобы имелась возможность использовать все клинические методы определения гестационного возраста плода. Для пациенток с неуточненным сроком беременности могут применяться показатели соотношений между длиной конечностей и окружностью головки плода.
Некоторые исследователи с этой целью в качестве независимой переменной берут бипариетальный размер, однако измерение окружности головы имеет преимущество, поскольку этот показатель не зависит от ее формы. Слабая сторона такого подхода заключается в том, что он основывается на предположении, что кости черепа плода не вовлекаются в патологический процесс, чего не может не быть при некоторых формах скелетных дисплазий.
Номограммы и рисунки в наших статьях представляют среднее значение показателей длины костей конечностей и их 5- и 95-процентильные доверительные интервалы. Необходимо помнить, при использовании таких верхних и нижних границ 5% потенциально здоровых плодов у беременных из общей популяции оказываются за их пределами при оценке по этим номограммам. Наиболее предпочтительно, вероятно, использовать в качестве доверительных границ 1-й и 99-й процентили длин костей конечностей для соответствующих сроков беременности, что соответствовало бы более строгим критериям.
К сожалению, в настоящее время еще не проведено работ , количество обследованных пациенток в которых позволило бы обеспечить достоверное различие между показателями для 5-го и 1-го процентиля. Однако большинство скелетных дисплазий, которые могут быть диагностированы в пренатальном или неонатальном периодах, характеризуются выраженным укорочением размеров трубчатых костей, и с учетом этого обстоятельства разница между использованием границ на уровне 5-го процентиля по сравнению с 1-м не является столь решающей.
Исключение составляет гетерозиготная форма ахондроплазии , при которой длина конечностей только умеренно уменьшена до наступления третьего триместра беременности. При этом аномальное развитие может быть обнаружено по изменению наклона кривой прироста бедренной кости. В исследовании L Goncalves и P. Teanty на основании 127 наблюдений 17 видов различных дисплазий был проведен дискриминантный анализ, показавший, что длина бедренной кости является лучшим биометрическим параметром, который может использоваться для проведения дифференциального диагноза среди пяти наиболее часто встречающихся заболеваний: та-натофорной дисплазий, несовершенного остеогене-за II типа, ахондрогенеза, ахондроплазии и гипохон-дроплазии. S. Gabrieli et al. оценил возможность раннего диагноза скелетных дисплазий у пациенток из группы высокого риска.
В их исследование были включены 149 женщин с неосложненным течением одноплодной беременности в сроки от 9 до 13 нед, считая от последней менструации, которых обследовали с использованием трансвагинального сканирования. С помощью метода полиномиальной регрессии проводилась оценка соотношения между длиной бедра и сроком беременности, а также между бипариетальным и копчико-теменным размерами. Восемь пациенток, у которых в анамнезе имелось указание на рождение детей со скелетными дисплазиями, обследовались с интервалом в 2 нед до срока 10-11 нед гестации. Была обнаружена сильная корреляция между длиной бедренной кости, копчико-теменным и бипариетальным размерами.
В первом триместре было диагностировано только два из пяти случаев скелетных дисплазий (оба были повторными случаями возникновения несовершенного остеогенеза и ахондрогенеза). Это исследование позволило предположить, что оценка корреляции длины бедра с копчико-теменным размером и длины бедра с бипариетальным размером в первом триместре может оказаться полезной в ранней диагностике тяжелых форм скелетных дисплазий. В случаях более легких форм такой патологии биометрия имеет ограниченное значение.
Предпосылкой для успешной диагностики многих пороков скелета служит то, что большинство костей скелета при эхографическом исследовании выявляется в начале II триместра . Так, в сроки 12-14 нед. представляется возможным четко идентифицировать длинные трубчатые кости верхних и нижних конечностей, ребра, позвоночник, кости свода черепа. Кисти и стопы также доступны для визуализации, однако костные элементы имеют очень малые размеры, что затрудняет качественную анатомическую оценку.
В связи с этим необходимо выделить основные диагностические критерии, указывающие на ту или иную патологию скелета плода. Данные критерии обычно выявляют при правильном выполнении УЗИ с обязательной оценкой анатомической целостности всех конечностей, головы и внутренних органов плода.
Для правильной диагностики пороков костной системы необходимо учитывать следующие показатели:
- наличие и анатомическую целостность конечности;
- укорочение или увеличение длины трубчатых костей;
- степень выраженности укорочения;
- деформацию трубчатых костей;
- количество костей;
- акустическую плотность костей;
- состояние мягких тканей на конечностях;
- форму и строение крупных суставов
- форму и строение позвоночника;
- подвижность конечностей; визуальную и субъективную
Большинство перечисленных критериев обычно выявляют при стандартной биометрии или визуальной оценке целостности органов плода Большинство костей позвоночника плода поддается ультразвуковой идентификации уже в начале II триместра беременности, что создает благоприятные условия для установления их наличия и количества. Для определения предполагаемого роста плода лучше всего использовать формулу В.Н. Демидова.
Важно отметить, что первые эхографические признаки укорочения костей обычно проявляются после 18 -22 нед. беременности. Эти признаки заключаются в отставании длины трубчатых костей от нормативных показателей на 2-3 мм, что затрудняет или даже делает невозможным определение нозологической принадлежности порока и его прогностической значимости.
При выявлении указанных нарушений обычно рекомендуют повторное исследование с интервалом в 4-6 недель.
При доношенной беременности отставание длины трубчатых костей от нормативных значений на 4-5 мм проявляется ростом новорожденного 42-46 см, а во взрослом состоянии - 350-160 см. Данная категория людей среди населения Европы относится к группе нормальных низкорослых, без патологий. Следовательно, обнаружение незначительного отставания размеров длинных трубчатых костей не требует отражения в протоколе УЗИ в виде патологического заключения.
Отставание длины бедренной кости в последние недели беременности на 5-8 нед. в абсолютных значениях составляет 6-12 мм. Рост новорожденных с такой патологией колеблется в пределах 40-44 см и в целом состоянии не превышает 130-140 см. Такая категория по своим ростовым показателям относится к аномально низкорослым.
Читайте также:


