Диагностические критерии ревматоидного артрита 1987
Для диагностики РА используются критерии Американской ревматологической ассоциации (1987 г.):
1. Утренняя скованность — скованность по утрам в области суставов или околосуставных тканей, сохраняющаяся не менее
2. Артрит трех или более суставов — припухание или выпот, по крайней мере, в трех суставах, установленньш врачом. Возможно поражение 14 суставов на правых и левых конечностях: пястно-фаланговых, проксимальных межфаланговых, запястных, локтевых, голеностопных.
3. Артрит суставов кистей — припухлость, по крайней мере, одной группы следующих суставов: запястья, пястно-фаланговых, проксимальных межфаланговых суставов.
4. Симметричный артрит — сходное поражение суставов с двух сторон (двухстороннее поражение проксимальных межфаланговых, пястно-фаланговых или плюснефаланговых суставов, возможно, без абсолютной симметрии).
5. Ревматоидные узелки — подкожные узелки, локализующиеся на выступающих участках тела, разгибательных поверхностях или в околосуставных участках, установленные врачом.
6. Ревматоидный фактор (в сыворотке) — обнаружение повышенной концентрации ревматоидного фактора в сыворотке любым методом, дающим положительные результаты не более чем у 5% здоровых людей.
7. Рентгенологические изменения — рентгенологические изменения, типичные для РА, в кистях и стопах в виде эрозий или околосуставного остеопороза, локализующиеся, либо наиболее выраженные в клинически пораженных суставах (изменения, характерные для остеоартроза не учитываются).
Диагноз РА ставится при наличии не менее чем 4 из 7 критериев. Критерии 1— 4 должны сохраняться, по крайней мере, в течение 6 недель. Чувствительность составляет 91,2%, а специфичность — 89,3%.
При РА "субклинически" текущее воспаление развивается до появления клинически очевидных признаков артрита. По данным биопсии синовиальной оболочки суставов, признаки хронического синовита выявляются уже в начале болезни в клинически не пораженных суставах. У двух третей пациентов структурные изменения (эрозии) суставов обнаруживаются уже в течение первых двух лет с момента появления начала болезни. Клинически важными являются выявление и оценка следующих факторов риска (приведена оценка по шкале доказательности):
Факторами риска прогрессирования рентгенологических повреждений при "раннем" РА являются: титры РФ>1:80, поражение более 2-х суставов, высокая активность'в начале заболевания, раннее появление эрозий в суставах, носительство HLA-Dw4 и HLA-Dwl4 (DRBl*04 ген).
Факторами риска инвалидности при "раннем" РА являются: высокий счет HAQ в начале болезни, поражение крупных суставов, серопозитивность при РФ, возраст> 60 лет, наличие более 4 пораженных суставов, раннее появление эрозий в суставах
Факторами риска хронизации "раннего" РА являются: длительность болезни >12 нед, серопозитивность по РФ, СОЭ>30 мм/час.
Предотвращение структурных повреждений на ранних стадиях заболевания способствует сохранению функциональной активности пациентов в долговременной перспективе. Однако промежуток времени, в течение которого даже самая активная противовоспалительная терапия может эффективно затормозить прогрессирование поражения суставов, весьма короток и составляет всего несколько месяцев от начала болезни (рис. 7).
Таким образом, одна из причин неблагоприятного прогноза при РА — длительный период времени между началом болезни и поступлением пациента под наблюдение ревматолога, который может, уточнив диагноз, назначить адекватную терапию.
Улучшение прогноза у пациентов РА зависит от активного выявления этого заболевания на поликлиническом этапе врачами общей практики.
Разработан алгоритм для активного выявления пациентов с "ранним" РА на поликлиническом этапе (рис. 8).
В качестве диагностического признака "раннего" РА (а также показателя "активности" болезни) предлагается:
■ учитывать длительность утренней скованности (более 30 мин);
■ оценивать тест "сжатия" пястно-фаланговых и плюснефаланговых суставов, положительные результаты которого отражают наличие воспаления суставов.
Следует принимать во внимание титры ревматоидного фактора (РФ), показатели СОЭ и С-реактивного белка, при высоких значениях которых более вероятно быстрое прогрессирование поражения суставов. Однако, поскольку эти показатели на очень ранней стадии болезни часто в пределах нормы, отрицательные результаты лабораторных тестов не исключают диагноз РА, а следовательно, не исключают необходимости направления пациентов на консультацию к ревматологу.
Критерии ACR 1958 г. применялись повсеместно около 30 лет.
Следующий общепринятый вариант критериев РА был разработан ACR в 1987 г. (Arnett F.C., 1988) путем сравнительного анализа двух когорт пациентов(n=262/группа) с РА или с другими ревматическими заболеваниями (ОА, СКВ, псориатическим артритом и др.). Результатом стал общеизвестный в настоящее время набор из 7 критериев (Таблица 7), при наличии 4 из которых пациент может быть классифицирован как имеющий РА. Эти критерии были названы классификационными и были призваны, помимо работы с конкретными пациентами, четко определять группы пациентов в клинических исследованиях и публикациях (Arnett F.C., 1988) (Fauci A.S., Langford C.A., 2010) (Hochberg M.C., Rheumatoid arthritis, 2009) (Каратеев Д.Е., 2011).
Таблица 7. Классификационные критерии ревматоидного артрита, разработанные ACR (1987 г.) (адаптировано из (Каратеев Д.Е., 2011))
Описание
Утренняя скованность в суставах или околосуставных областях длительностью 1 ч до максимального улучшения
Артрит 3 суставных областей и более
Припухлость мягких тканей или выпот (но не костные разрастания), определяемые врачом, в области проксимальных межфаланговых, пястно-фаланговых, лучезапястных, локтевых, коленных, голеностопных, плюснефаланговых суставов
Артрит суставов кистей
Припухлость в области проксимальных межфаланговых, пястно-фаланговых или лучезапястных суставов
Одновременное вовлечение одноименных суставных областей с обеих сторон из перечисленных в п. 2
Подкожные узелки, располагающиеся над костными выступами, разгибательными поверхностями конечностей или околосуставными областями, определяемые врачом
Положительный тест на ревматоидный фактор в сыворотке крови (методика должна давать положительный результат не более чем у 5% здоровых людей)
Костные эрозии, значительный околосуставной остеопороз в пораженных суставах
Примечание - * указанные симптомы (критерии) должны сохраняться на протяжении более чем 6-ти недель.
Фактически набор критериев представляет собой описание картины классического РА. Это привело к достаточно высокой специфичности каждого из критериев, но снизило их ценность для ранней диагностики.
В настоящее время считается хорошо доказанным, что классификационные критерии АCR 1987 г. являются недостаточно эффективными для диагностики РА в первые месяцы после появления симптоматики (Harrison B.J., 1998). В частности, эти критерии совершенно не учитывают гетерогенность клинической картины и непригодны для применения у пациентов с НДА. В критериях АCR 1987 г. значительный удельный вес (2 критерия из 7) имеют редко встречающиеся на ранней стадии болезни симптомы — ревматоидные узелки и типичные рентгенологические изменения суставов. Кроме этого, в условиях вариабельности клинических проявлений раннего РА при обследовании пациентов особую роль играет иммунологическая диагностика.
Именно наличие аутоантител, таких как RF-фактор, демонстрирует принадлежность РА к аутоиммунным заболеваниям. Внедрение в клиническую практику определения антител к цитруллинированным пептидам, в частности антител к циклическому цитруллинированному пептиду (АЦЦП), стало существенным шагом вперед в ранней диагностике РА. Наличие АЦЦП имеет важнейшее значение в плане прогноза развития РА у пациентов. Так, по данным НИИР РАМН (Каратеев Д.Е., Лучихина Е.Л., 2010) среди позитивных по RF-факторупациентов через 12 мес РА развился в 56% случаев, среди RF-фактор-негативных пациентов - у 44%, различия недостоверны (р=0,105), в то время как среди позитивных по АЦЦП лиц через 12 мес РА развился у 70%, а среди негативных по АЦЦП —у 30%, различия высоко достоверны (р 10 суставов (как минимум 1 мелкий сустав)
B. Тесты на РФ и АЦЦП (0-3 балла, требуется как минимум 1 тест)
Слабопозитивны для РФ или АЦЦП (превышают верхнюю границунормы, но не более чем в 3 раза)
Высокопозитивны для РФ или АЦЦП (более чем в 3 раза превышаютверхнюю границу нормы)
C. Острофазовые показатели (0-1 балл, требуется как минимум 1 тест)
Нормальные значения СОЭ и СРБ
Повышение СОЭ или уровня СРБ
D. Длительность синовита (0-1 балл)
Автор материала: Булгакова Яна Сергеевна , кандидат биологических наук , ООО Сайнсфайлз
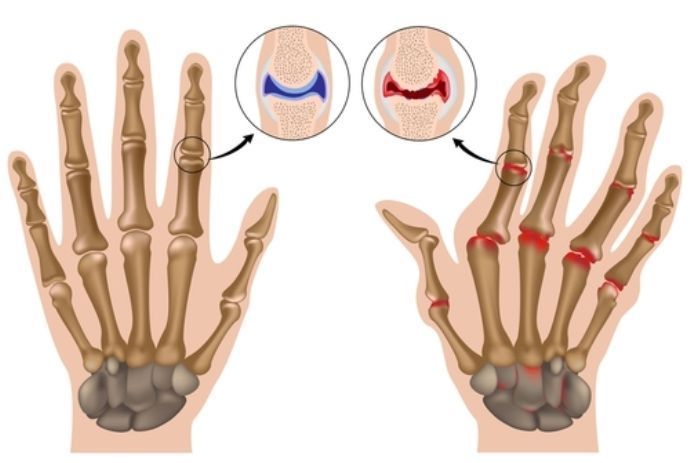
Ревматоидный артрит (РА) — системное заболевание, при котором в периферических суставах и внутренних органах возникает аутоиммунное воспаление. Он может иметь тяжелое течение, ухудшающее качество жизни человека.
Роль ревматоидного артрита в современном обществе
В разных странах мира РА болеют 0,5-2% взрослого населения. Он регистрируется на всех материках, во всех климатических зонах, у людей всех рас и народностей. Это одно из самых распространенных среди хронических и самое частое среди аутоиммунных заболеваний на нашей планете.
Болезнь встречается у людей всех возрастов, но чаще всего – у лиц 35-55 лет. Обострения РА приводят к ограничению трудоспособности, его тяжелое течение – к инвалидности. Это влечет за собой колоссальные экономические потери. Поэтому ревматоидный артрит является не только медицинской, но и социальной проблемой.
Важность ранней диагностики
Ревматоидный артрит имеет постоянно прогрессирующее течение. Ученые установили, что замедлить его может только адекватное лечение, назначенное на ранних стадиях заболевания.
Если есть классическая картина артрита, диагностика не представляет трудностей. Но при отсутствии клинических (характерное изменение кисти, ревматоидные узелки), иммунологических (РФ, АЦЦП в крови), рентгенологических (костные эрозии) признаков диагностировать заболевание довольно сложно. А на ранних стадиях РА они встречаются редко.
Ситуация усугубляется тем, что у ревматоидного артрита нет патогномоничных симптомов (то есть присущих только ему), а его дебют имеет множество вариаций.
Возможные дебюты ревматоидного артрита
- Типичное начало (50% случаев) – постепенное усиление боли и скованности в мелких суставах, длящееся несколько месяцев.
- Сначала долго болит один сустав – коленный или плечевой. Затем в процесс включаются мелкие суставы стоп, кистей.
- Возникает острая боль в одном крупном суставе по типу септического или микрокристаллического артрита.
- Палиндромный ревматизм – кратковременные приступы болей в разных суставах. Они длятся от нескольких часов до нескольких дней и завершаются полным выздоровлением.
- Рецидивирующее воспаление слизистой сумки одного, обычно лучезапястного, сустава (бурсит) или внутренней оболочки сухожилий мышц ( тендовагинит ).
- Острое воспаление многих суставов у пожилых людей. Они сильно болят, отекают, их подвижность ограничена. Этот симптомокомплекс называется RS3PE-синдром ( ремиттирующий симметричный серонегативный синовит с отеком по типу « подушкообразного «).
- Генерализованная полиартралгия по типу ревматической полимиалгии (сильные боли и скованность по утрам в мышцах позвоночника, шеи, плеч, ягодиц, бедер, уменьшающиеся в течение дня).
Что такое критерии диагностики?
Критерии диагностики — это алгоритм, который позволяет правильно пос
тавить диагноз и обоснованно назначить лечение. Они представляют собой совокупность симптомов, лабораторных и инструментальных данных, характерных для определенного заболевания.
Стандартизированные критерии имеют высокую чувствительность (вероятность выявить болезнь) и специфичность (отсутствие ложноположительных результатов). Эти два параметра измеряются в процентах.
Как разрабатывались критерии ревматоидного артрита?
Впервые они были подготовлены Американской коллегией ревматологов ( ACR ) в 1956 году и повсеместно применялись около 30 лет. С тех пор в медицине произошло много изменений, например, были идентифицированы новые заболевания – ревматическая полимиалгия , спондилоартропатии , которые раньше считались разновидностью РА. Появилась необходимость в установлении новых рамок диагноза.
Новые критерии были представлены все той же Американской коллегией (к тому времени она была переименована в ассоциацию – ARA ) ревматологов в 1987 году. Они состояли из 7 признаков. Наличие у больного 4-х из них подтверждало диагноз. Этот алгоритм отлично себя зарекомендовал и применяется до сих пор, но в него не входит один важный иммунологический показатель – АЦЦП . На тот момент он еще не был открыт.
Работа над последними критериями началась в 2007 году и продолжалась 3 года. Она велась ARA совместно с Европейской антиревматической лигой. Кроме описания основных признаков болезни, ревматологами были даны дополнительные рекомендации, которые позволяют подтвердить диагноз на любой стадии.
Критерии диагностики РА (1987 г.)
- Скованность в суставах по утрам, сохраняющаяся больше 1-го часа.
- Артрит 3-х и больше суставов — пястнофаланговых , межфаланговых проксимальных, локтевых, голеностопных, коленных, запястья.
- Артрит суставов кистей: запястья, проксимальных межфаланговых , пястнофаланговых .
- Симметричный артрит. Воспаляются одноименные суставы из перечисленных в пункте 2 на обеих руках или ногах.
- Ревматоидные узелки — плотные образования, расположенные под кожей. Они локализуются обычно рядом с суставами на разгибательных поверхностях конечностях.
- Ревматоидный фактор (РФ), определяемый в крови любым из методов.
- Типичные изменения на рентгенограмме: эрозии, околосуставной остеопороз.
Диагноз считается установленным при наличии не менее 4 из 7 признаков. При этом симптомы, указанные в пунктах с 1 по 4, должны сохраняться дольше 6 недель.
Чувствительность критериев 1987 г. составляет 91-94%, специфичность — 89%. Фактически они представляют собой описание классической картины РА. Недостаток этого алгоритма в том, что он не помогает диагностировать болезнь в первые месяцы ее появления. В частности, ревматические узелки и костные эрозии очень редко обнаруживаются на ранней стадии.
Критерии диагностики РА (2010 г.)
Они содержат 4 признака. Каждый из них оценивается по нескольким позициям определенным количеством баллов. Затем подводится итог. Если число баллов равно или больше 6 (максимально — 10), то диагноз считается подтвержденным.
При объективном исследовании учитывают наличие синовита , который проявляется припухлостью сустава, его болезненностью при пальпации.
По этому пункту пациент может набрать 0-5 баллов:
- 0 — поражен один крупный сустав;
- 1 — поражены от 2 до 10 крупных суставов;
- 2 — поражены 1-3 мелких сустава (крупные не берутся во внимание);
- 3 — поражены 4-10 мелких суставов (крупные не берутся во внимание);
- 5 — поражены больше 10 суставов, из них хотя бы один мелкий.
Какие суставы считаются крупными, а какими мелкими? Чтобы не было разногласий в этом вопросе, американские ревматологи разделили их на 4 категории:
- Суставы исключения — I запястно -пястные, I плюснефаланговые , дистальные межфаланговые . Их изменения характерны для остеоартроза , а не для РА. Поэтому при диагностике последнего они не учитываются.
- Крупные — тазобедренные, локтевые, голеностопные, коленные, плечевые.
- Мелкие — межфаланговые проксимальные, пястно — и плюснефаланговые (кроме I), лучезапястные.
- Другие — не включены ни в одну из первых трех групп, но могут воспаляться при РА (например, акромиально — и грудино-ключичные).
- 0 — отрицательные;
- 2 — слабо положительные для АЦЦП или РФ;
- 3 — высоко положительные для АЦЦП или РФ.
АЦЦП — антитела к цитруллинированному пептиду, РФ — ревматоидный фактор. Слабо положительными считаются показатели, которые превышают норму не больше, чем в три раза, высоко положительными – превышающие норму больше, чем в три раза. Если РФ определяется качественным методом (результат – плюс или минус), то результат (+) приравнивается к слабо положительному.
- 0 – СОЭ, СРБ в норме;
- 1 – СОЭ , СРБ повышены.
У мужчин в норме СОЭ (скорость оседания эритроцитов) равняется 1-10, у женщин – 2-15 мм/час. Нормальные значения СРБ (С-реактивного белка) – 0-5 мг/л.
- 0 – меньше 6 недель;
- 1 – 6 недель и больше.
Дополнительные рекомендации к Критериям 2010 г.
В них указаны 3 группы пациентов, которым может быть установлен диагноз ревматоидного артрита несмотря на то, что у них нет перечисленных признаков. Это:
- Люди, у которых на рентгенограммах имеются эрозии, типичные для РА.
- Больные, давно страдающие РА и в прошлом соответствовавшие критериям.
- Пациенты с ранней стадией РА, которые в ходе наблюдения все больше соответствуют критериям.
Алгоритм 2010 года не требует пересмотра диагноза у тех лиц, которым он был установлен по критериям 1987 года, а используется только для диагностики новых случаев болезни.
Дифференциальная диагностика при РА
Чтобы поставить диагноз ревматоидного артрита, врач должен исключить заболевания, которые также могут сопровождаться синовитом. К ним относятся, прежде всего, другие ревматические болезни:
- подагра;
- болезнь Бехтерева;
- ревматическая полимиалгия;
- системная красная волчанка;
- синдром Рейтера;
- системная склеродермия;
- ревматическая лихорадка;
- болезнь Бехчета;
- псориатический артрит;
- гипертрофическая остеоартропатия;
- фибромиалгия;
- рецидивирующий полихондрит.
Нередко причиной воспаления синовиальной оболочки становится проникновение бактерий или вирусов. Такое наблюдается при:
- бактериальном септическом артрите;
- бактериальном эндокардите;
- вирусном артрите;
- болезни Лайма.
Причиной синовита также могут быть:
- саркоидоз;
- амилоидоз;
- гемохроматоз;
- семейная средиземноморская лихорадка;
- мультицентрический ретикулогистиоцитоз;
- паранеопластический синдром при злокачественных заболеваниях любого генеза.
Иногда для выяснения этиологии синовита требуется проведение различных лабораторных и инструментальных исследований, консультации узких специалистов.
Практическое значение критериев диагностики РА заключается в том, что они позволяют быстро поставить диагноз и начать терапию базисными препаратами.
Раннее применение базисных средств положительно влияет на прогноз заболевания. При поздно начатом лечении и неблагоприятном течении РА приводит к инвалидности и уменьшает продолжительность жизни у женщин на 3 года, у мужчин — на 7 лет.
Медицинский эксперт статьи

В настоящее время диагностика ревматоидного артрита основана на классификационных критериях (1987).

[1], [2], [3], [4], [5], [6], [7]
Показания к консультации других специалистов
Пациентам пожилого возраста, а также при выявлении факторов риска развития кардиоваскулярной патологии у пациентов любого возраста показана консультации кардиолога.
При возникновении интеркуррентных заболеваний и осложнений болезни или лечения (инфекции, сахарный диабет, патологии почек с необходимостью (биопсии и прочее) необходима консультация инфекциониста, гнойного хирурга, эндокринолога, нефролога, оториноларинголога и других специалистов.
При подозрении на развитие системных проявлений РА, требующих верификации (склерит, неврологические проявления, поражение лёгких), показана консультация офтальмолога, невролога, пульмонолога.
Для планирования протезирования или другого вида хирургического лечения приглашают хирурга-ортопеда.
К кому обратиться?
Диагностические критерии ревматоидного артрита

[8], [9], [10], [11]
Утренняя скованность в суставах или околосуставных областях длительностью не менее 1 ч до максимального улучшения (в течение 6 нед и более)
Припухлость мягких тканей или выпот (но не костные разрастания), определяемые врачом, в трёх или более областях из 14 следующих: проксимальных межфаланговых, пястно-фаланговых, лучезапястных, локтевых, коленных, голеностопных, плюснефаланговых суставов (в течение 6 нед и более)

[12], [13], [14], [15], [16], [17]
Припухлость в области проксимальных межфаланговых, пястно-фаланговых или лучезапястных суставов (в течение 6 нед и более)

[18], [19], [20], [21], [22], [23]
Одновременное (с обеих сторон) поражение одинаковых суставных областей из 14 названных (проксимальных межфаланговых, пястно-фаланговых, лучезапястных, локтевых, коленных, голеностопных, плюснефаланговых суставов) (в течение 6 нед и более)
Подкожные узелки, расположенные над костными выступами, разгибательными поверхностями конечностей или околосуставными областями, определяемые врачом
Повышенный уровень РФ в сыворотке крови (определение проводят любым методом, дающим положительный результат не более чем у 5% здоровых людей)
Изменения, характерные для ревматоидного артрита, на рентгенограммах кистей и лучезапястных суставов в прямой проекции, включающие костные эрозии или значительную декальцификацию костей в поражённых суставах или околосуставных областях (изолированные изменения, характерные для остеоартроза, не учитывают)
У пациента диагностируют ревматоидный артрит, если выявлено как минимум 4 из 7 приведённых выше критериев, при этом следует подчеркнуть, что первые 4 критерия должны присутствовать не менее 6 нед.
Эти критерии разрабатывали для эпидемиологических и клинических исследований. В связи с этим они обладают недостаточной чувствительностью и специфичностью и не могут быть использованы для ранней диагностики ревматоидного артрита.
Следует обратить внимание, что 5 из 7 критериев клинические и их выявляют при осмотре пациента. В то же время понятна необходимость объективного подхода: припухлость должна быть отчётливой, ее оценивает врач, при этом только анамнестических указаний и жалоб пациента на боли явно недостаточно.
Ранняя диагностика ревматоидного артрита
Очевидно, что ревматоидный артрит - яркий пример заболевания, при котором отдалённый прогноз во многом зависит от того, насколько рано была проведена правильная диагностика и начата активная фармакотерапия. В этом отношении РА в определённой степени напоминает такие заболевания, как сахарный диабет и артериальную гипертензию. Однако если ранняя диагностика артериальной гипертензии и сахарного диабета в подавляющем большинстве случаев не представляет трудностей, поскольку она основана на оценке хорошо известных врачам общей практики клинических проявлений и использовании доступных лабораторных и инструментальных методов, то диагностика ревматоидного артрита в дебюте болезни - значительно более трудная (иногда неразрешимая) задача. Это связано с рядом объективных и субъективных обстоятельств. Во-первых, симптомы раннего РА часто неспецифичны, их можно наблюдать при чрезвычайно широком круге как ревматических, так и не ревматических заболеваний, а общепринятые классификационные критерии достоверного РА не подходят для ранней диагностики. Во-вторых, для установления такого диагноза необходимы специальные знания и навыки оценки клинических и рентгенологических признаков поражения, а также умение интерпретировать лабораторные (иммунологические) тесты, с которыми плохо знакомы врачи общей практики.
Таким образом, одна из причин неблагоприятного прогноза при РА дли тельный период времени между началом болезни и поступлением пациента под наблюдение ревматолога. Очевидно, что важный фактор, способствующий улучшению прогноза у пациентов на ревматоидный артрит, активная диагностика этого заболевания на поликлиническом этапе врачами общей практики.

[24], [25], [26], [27], [28], [29], [30], [31]
Анамнез
При сборе анамнеза необходимо уточнить следующую информацию.
- Продолжительность симптомов.
- Длительность утренней скованности (для РА характерна длительность 1 ч и более, на ранней стадии болезни 30 мин и более).
- Наличие суточного ритма боли в суставах с характерным усилением в ранние утренние часы.
- Стойкость признаков поражения (6 нед и более).
- Кроме того, должны быть получены сведения о сопутствующей патологии, Предшествующем лечении, а также вредных привычках (курение, злоупотребление алкоголем и т.д.). Эти данные могут повлиять на выбор методов лечения ревматоидного артрита и отдаленного прогнозов.

[32], [33], [34]
Физикальное обследование
При физикальном обследовании суставов необходимо оценить следующие параметры.
- Признаки воспаления (припухлость, дефигурация за счет выпота, локальная гипертермия кожи).
- Болезненность при пальпации и движении.
- Объём движений.
- Возникновение стойкой деформации за счёт пролиферации тканей, подвывихов, контрактур.
Лабораторная диагностика ревматоидного артрита
Цели проведения лабораторных исследований.
- Подтверждение диагноза.
- Исключение других заболеваний.
- Оценка активности заболевания.
- Оценка прогноза.
- Оценка эффективности лечения.
- Выявление осложнений заболевания.
Изменении лабораторных показателей, выявляемые при ревматоидном артрите.
- Анемия (уровень гемоглобина менее 130 г/л у мужчин и 120 г/л у женщин). Показатель активности заболевания. Анемию выявляют в 30-50% случаев. Возникают любые формы анемий, но чаще всего анемия хронического воспаления и, реже, железодефицитная анемия. При обнаружении данного состоянии необходимо исключить желудочно-кишечное кровотечение.
- Увеличение СОЭ и уровня СРВ. Критерий для дифференциальной диагностики ревматоидного артрита и невоспалительных заболеваний суставов. Позволяет оценить активность воспаления, эффективность лечения, тяжесть заболевания, риск прогрессирования деструкции.
- Гипоальбуминемия. Часто обусловлена нефротоксичностью препаратов, применяемых для лечения РА.
- Увеличение уровня креатинина. Обусловлено нефротоксичностью препаратов, применяемых для лечения РА.
- Лейкоцитоз (тромбоцитоз, эозинофилия). Показатель тяжёлого течения РА, часто с внесуставными (системными) проявлениями. Отмечают сочетание с высоким уровнем РФ. Считают показанием для назначения ГК. При выявлении данного состояния необходимо исключить развитие инфекционного процесса.
- Нейтропения. Признак развития синдрома Фелти.
- Увеличение уровня печёночных ферментов. Показатель активности заболевания. Изменение также может быть обусловлено гепатотоксичностью препаратов, применяемых для лечения, или связано с заражением вирусами гепатита В или С.
- Увеличение уровня глюкозы. Связано с применением ГК.
- Дислипидемия. Связана с применением ГК, но может быть обусловлена активностью воспаления.
- Увеличение уровня РФ. Выявляют у 70-90% пациентов. Высокие титры в дебюте заболевания коррелируют с тяжестью, быстротой прогрессирования патологического процесса и развитием системных проявлений. Однако динамика титров не всегда отражает эффективность лечения. Тем не менее уровень РФ недостаточно чувствительный и специфичный маркёр ранней стадии РА (в дебюте выявляют примерно у 50% пациентов). Специфичность низкая также у лиц пожилого возраста.
- Увеличение уровня анти-ЦЦП антител. Более специфичный маркёр РА, чем уровень РФ. Увеличение титров и РФ, и анти-ЦЦП антител позволяет диагностировать РА с более высокой чувствительностью и специфичностью, чем увеличение уровня только одного из этих показателей. Обнаружение анти-ЦЦП антител считают критерием для дифференциальной диагностики РА на ранней стадии с другими заболеваниями, протекающими с полиартритом (первичный синдром Шегрена, СКВ, вирусный гепатит В и С и др.). Кроме того, по увеличению уровня анти-ЦЦП антител прогнозируют риск развития деструкции у пациентов с ранним РА.
- Увеличение уровня АНФ. Выявляют в 30-40% случаев, обычно при тяжёлом течении РА.
- Увеличение уровня иммуноглобулинов (^С. ^М, 1&А), концентрации компонентов комплемента. ЦИК. Изменения неспецифичны, в связи с этим не рекомендуют использовать определение этих показателей в качестве рутинных исследований.
- Определение НbА CD4. Маркёр тяжёлого течения РА и неблагоприятного прогноза.
- Выявление маркёров вируса гепатита В, С и ВИЧ. В этом случае необходимо избегать назначения гепатотоксичных препаратов.
- Изменения в ликворе (снижение вязкости, рыхлые муциновые сгустки, лейкоцитоз (более 6 -109л), нейтрофилез (25-90%). Исследование имеет вспомогательное значение. Используют для дифференциальной диагностики РА є другими заболеваниями суставов. В первую очередь микрокристаллическим и септическим воспалительными процессами.
- Изменении и плевральной жидкости |белок более 3 г/л (экссудат), глюкоза более S ммоль/л, лактатдегидрогеназа более 1000 ед/мл, pH =7,0, титр РФ более 1:320, уровень комплемента (СН50) снижен, лимфоциты (нейтрофилы, эозинофилы)]. Исследование необходимо для дифференциальной диагностики с другими Заболеваниями лёгких и плевры.
Необходимо помнить, что лабораторные исследования, специфичные для диагностики ревматоидного артрита, не разработаны.
Инструментальная диагностика ревматоидного артрита
Инструментальная диагностика имеет важное значение для подтверждения диагноза и дифференциального диагноза ревматоидного артрита.
Рентгенологическая диагностика. Рентгенография кистей и с гоп необходима для подтверждения диагноза РА, установления стадии и оценки прогрессирования деструкции. Характерных для РА изменений в других суставах (по крайней мере, на ранних стадиях болезни) не наблюдают. Для оценки прогрессирования суставной деструкции по рентгенологическим признакам используют модифицированный метод Шарпа и метод Ларсена.
Эксперты Европейской антиревматической лиги рекомендуют метод Парсена, когда изменения оценивают несколько исследователей. Если оценку деструкции проводит один специалист, лучше применять модифицированный метод Шарпа (более чувствительный).
Для выявления подвывиха в атланто-аксиальном сочленении или шейного спондилолистеза целесообразно выполнить рентгенографию шейного отдела позвоночника.
Допплеровская ультрасонография. Более чувствительный метод для выявления синовита колена, чем рентгенография, но не для диагностики синовита мелких суставов кистей и стоп.
МРТ диагностика. Более чувствительный метод выявления синовита в дебюте РА, чем рентгенография. Изменения, выявляемые с помощью МРТ (синовит, отёк и эрозии костной ткани) позволяют прогнозировать прогрессирование деструкции суставов (по данным рентгенологического исследования). Однако сходные изменения иногда выявляют в клинически «нормальныхх« суставах, поэтому значение МРТ для ранней диагностики и прогнозирования исходов РА требует дальнейшего изучения. Кроме того, МРТ можно использовать для ранней диагностики остеонекроза.
КТ диагностика. Для выявления поражений лёгких целесообразно использовать КТ с высоким разрешением.
Артроскопия. Необходима для дифференциальной диагностики ревматоидного артрита с виллезно-нодулярным синовитом, артрозом, травматическими повреждениями сустава н др.
Рентгенографии органом грудной клетки. Применяют для выявления и дифференциальной диагностики ревматоидного поражения органов грудной клетки с саркоидозом, опухолями пой локализации, туберкулёзом и другими инфекционными процессами.
Эзофагогастродуоденоскопия. Выполняют пациентам, получающим НПВП, и при выявлении анемии.
ЭхоКГ. Применяют для диагностики ревматоидного артрита, осложненным перикардитом и миокардитом, поражений сердца, связанных с атеросклеротическим процессом.
Биопсия. На исследование берут образцы тканей (слизистой оболочки ЖКТ, подкожного жирового слои, десны, почки и других органов) при подозрении на амилоидоз.
Рентгеновская абсорбциометрия. Метод используют для диагностики остеопороза. С его помощью определяют МГТК. Исследование МПК целесообразно при выявлении следующих факторов риска развития остеопороза.
- Возраст (женщины старше 50 лет, мужчины - 60 лет).
- Высокая активность заболевания (стойкое увеличение уровня СРВ более 20 мг/л или СОЭ более 20 мм/ч).
- Соответствующий функциональный статус - стадия по Штейнброкеру III-IV или значение индекса HAQ (Health Assessment Questionnaire) более 1.25.
- Масса тела менее 60 кг.
- Приём ГК.
Чувствительность (при выявлении трёх из пяти критериев) для диагностики остеопороза при ревматоидном артрите составляет у женщин 76%, у мужчин - 83%, а специфичность, соответственно, - 54 и 50%.
Ревматоидный артрит: дифференциальная диагностика
Круг заболеваний, с которыми необходимо дифференцировать ревматоидный артрит, весьма широк.
Чаще всего необходимость в дифференциальной диагностике возникает в дебюте заболевания при поражении суставов в виде моно- и олигоартрита. При этом необходимо, в первую очередь, обращать внимание на такие типичные признаки РА, как симметричность артрита, преимущественное поражение суставов кистей с нарушением их функций, развитие эрозивного процесса в суставах кистей, обнаружение РФ и, особенно, анти-ЦЦП антител.
Читайте также: