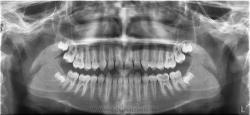
Деструкция костной ткани зуба на рентгене

Комментариев пока нет. Будь первым! 7,522 просмотров
Разрушение костной ткани – признак, указывающий на ярко выраженную патологию в организме, которая может негативно влиять на протекание сопутствующих заболеваний. В медицине этот процесс известен, как деструкция кости. В процессе деструкции (разрушения) нарушается целостность костной ткани, которая замещается такими патологическими образованиями, как опухолевые разрастания, липоиды, дегенеративные и дистрофические изменения, грануляции, гемангиомы тел позвонков. Такое состояние приводит к снижению плотности костей, увеличению их ломкости, деформации и полному разрушению.
Характеристика деструкции кости
Деструкция – это процесс разрушения структуры кости с ее заменой опухолевой тканью, грануляциями, гноем. Разрушение кости только в редких случаях проходит ускоренными темпами, в большинстве случаев этот процесс достаточно продолжительный. Часто деструкцию путают с остеопорозом, но, несмотря на неизменный факт разрушения, эти два процесса имеют существенные отличия. Если при остеопорозе костная ткань разрушается с замещением элементами, сходными с костью, то есть кровью, жиром, остеоидной тканью, то при деструкции происходит замещение патологической тканью.
Рентгенограмма – метод исследования, позволяющий распознать деструктивные изменения кости. В этом случае, если при остеопорозе на снимках можно заметить разлитые пятнистые просветления, не имеющие четких границ, то деструктивные очаги будут выражены в виде дефекта кости. На снимках свежие следы деструкции имеют неровные очертания, в то время как контуры старых очагов, наоборот, выглядят плотными и ровными. Разрушения костной ткани не всегда протекают одинаково, они отличаются формой, размерами, контурами, реакцией окружающих тканей, а также наличием внутри деструктивных очагов теней и количеством очагов.
В человеческом организме часто отмечается деструкция кости зуба, тел позвонков и других костей в результате неправильного питания, несоблюдения гигиены, развития гемангиомы, других сопутствующих заболеваний.
Почему разрушается кость зуба?
Заболевания зубов относятся к патологии, которая сопровождается разрушением костной ткани. Среди разных заболеваний зуба, вызывающих деструктивные изменения костной ткани, самыми распространенными считаются пародонтоз и пародонтит.
При пародонтите происходит разрушение всех тканей пародонта, включая десну, костную ткань альвеол, непосредственно пародонт. Развитие патологии вызывает патогенная микрофлора, которая попадает в бляшку зуба и десну, окружающую его. Инфекция кроется в зубном налете, где обитают грамотрицательные бактерии, спирохеты и другие микроорганизмы.
Активность негативной микрофлоры провоцируют следующие факторы:
- проблемы с прикусом;
- вредные привычки;
- протезирование зуба;
- неправильное питание;
- укорочение уздечки языка и губ;
- несоблюдение гигиены ротовой полости;
- кариозные полости, расположенные около десен;
- нарушения межзубных контактов;
- врожденные патологии пародонта;
- общие заболевания.

Все вышеперечисленные факторы являются причинами развития пародонтита и способствуют активизации патогенной микрофлоры, что особенно негативно сказывается на прикреплении зуба к десне.
Пародонтит – заболевание, при котором происходит разрушение соединений ткани зуба и десны с образованием пародонтального кармана.
Патология вызывает деструктивные изменения костных тканей пародонта и альвеолярных отростков. Развитие острой формы заболевания вызывают ферменты, негативно влияющие на межклеточную связь эпителия, который становится чувствительным и проницаемым. Бактерии вырабатывают токсины, которые наносят вред клеткам, основному веществу, соединительнотканным образованиям, при этом развиваются гуморальные иммунные и клеточные реакции. Развитие воспалительного процесса в десне приводит к разрушению кости альвеол, образованию серотонина и гистамина, которые воздействуют на клеточные мембраны сосудов.
Пародонтальный карман образовывается в результате разрушения эпителия, который прорастает в соединительные ткани, расположенные уровнем ниже. 
При дальнейшем прогрессировании болезни соединительная ткань вокруг зуба начинает постепенно разрушаться, что одновременно приводит к формированию грануляции и деструкции костной ткани альвеол. Без своевременного лечения конструкция зуба может полностью разрушиться, что повлечет за собой постепенную потерю всех зубов.
Деструктивные изменения позвоночника
Деструкция кости – это опасный процесс, дальнейшее развитие которого необходимо предупредить при первых признаках патологии. Деструктивные изменения затрагивают не только костную ткань зуба, без соответствующего лечения они могут распространяться и на другие кости в организме. Например, в результате развития спондилита, гемангиомы деструктивные изменения затрагивают позвоночник в целом или позвонковые тела в отдельности. Патология позвоночника может привести к нежелательным последствиям, осложнениям, частичной или полной потере подвижности.
Спондилит – заболевание, хронически воспалительного характера, является разновидностью спондилопатии. В процессе развития болезни отмечается патология тел позвонков, их разрушение, что грозит деформацией позвоночника.
Встречается специфический и неспецифический спондилит. Специфический спондилит вызывают разные инфекции, которые попадают в кровь и с ее помощью разносятся по всему организму, поражая на своем пути кости и суставы. 
К инфекционным возбудителям относятся микробактерии:
- туберкулеза;
- сифилиса;
- гонорейный гонококк;
- кишечные палочки;
- стрептококк;
- трихомонада;
- золотистый стафилококк;
- возбудители оспы, тифа, чумы.
Иногда недуг могут спровоцировать грибковые клетки или ревматизм. Неспецифический спондилит встречается в виде гематогенного гнойного спондилита, болезни Бехтерева или анкилозирующего спондилоартроза.
Независимо от причины развития заболевания, к лечению необходимо приступать сразу после диагностики.
Спондилит – причина развития деструкции тел позвонков
При туберкулезном спондилите отмечается поражение тел позвонков шейного и грудного отдела. Патология приводит к развитию одиночных гнойных абсцессов, порезов, часто необратимому параличу верхних конечностей, образованию горба остроконечной формы, деформации грудной клетки, воспалению спинного мозга.
При бруцеллезном спондилите отмечается поражение тел позвонков поясничного отдела. На рентгеновских снимках отмечается мелкоочаговая деструкция костных тел позвонков. Для диагностики применяют серологическое исследование.
Сифилитический спондилит — редкая патология, поражающая шейные позвонки.
При тифозной форме патологии происходит поражение двух смежных тел позвонков и соединяющего их межпозвоночного диска. Процесс разрушения в груднопоясничном и пояснично-крестцовом секторе происходит быстро, при этом образуются множественные гнойные очаги.
Поражение надкостницы тел позвонков в грудном отделе происходит при поражении актиномикотическом спондилите. При развитии патологии образовываются гнойные очаги, точечные свищи, отмечается выделение белесых веществ, разрушение костной ткани.
В результате травмы позвоночника может развиться асептический спондилит, при котором отмечается воспаление тел позвоночника. Патология опасна тем, что может протекать длительное время бессимптомно. В этом случае пациенты о деструкции позвоночника могут узнать с опозданием, когда позвонок приобретет клиновидную форму, а в позвоночнике возникнут очаги некроза.
Деструкция – патология, которая может поражать как мягкие ткани, так и кости, у пациентов часто наблюдаются гемангиомы тел позвонков.
Гемангиома – опухолевое новообразование доброкачественного характера. Развитие гемангиомы может наблюдаться у человека независимо от возраста. Часто патология встречается у детей вследствие неправильного развития кровеносных сосудов в эмбриональном периоде.
Обычно явных нарушений со стороны новообразовавшейся опухоли не отмечается, поскольку она не проявляется какими-либо симптомами, но это зависит от ее размеров и места локализации. Дискомфорт, некоторые нарушения в работе внутренних органов, разные осложнения может вызвать развитие гемангиомы в ушной раковине, почках, печени и других органах.
Несмотря на то, что опухоль является доброкачественным новообразованием, у детей отмечается ускоренный ее рост в ширину и глубину мягких тканей без метастазирования. Встречаются гемангиомы слизистой оболочки, внутренние и костных тканей (вертебральная гемангиома).
Гемангиомы тел позвонков у детей встречаются крайне редко. Развиваются они в результате врожденной неполноценности структуры кровеносных сосудов. Когда на пораженный позвонок припадает повышенная нагрузка, возникает кровоизлияние, активирующее работу клеток, разрушающих костную ткань, так происходит деструкция тел позвонков. 
В месте поражения образовываются тромбы (сгустки крови), а на месте разрушенной ткани кости появляются новые сосуды, опять неполноценные. При новой нагрузке на поврежденный участок позвоночника они снова лопаются, происходит кровоизлияние. Все эти процессы один за другим приводят к образованию гемангиомы тел позвонка.
У детей чаще всего встречается гемангиома внешних покровов, чем внутренних органов или позвоночника. Зависимо от структуры опухоли, патология бывает:
- простой;
- кавернозной;
- комбинированной;
- смешанной.
Опухолевое новообразование никак не влияет на дальнейшее развитие ребенка, выглядит как косметический дефект. Но поскольку опухоли свойственно быстро разрастаться, врачи рекомендуют все время следить за ее состоянием, в случае ее активного роста, потребуется немедленное лечение. 
Для этих целей используется:
- криодеструкция;
- склерозирование;
- прижигание;
- хирургическое вмешательство.
Одним из самых эффективных методов считается криодеструкция – удаление капиллярных поверхностных гемангиом, которые у детей встречаются чаще всего. Этот метод можно применять при активном росте опухоли. Нельзя его использовать для лечения кавернозных или комбинированных гемангиом, поскольку на коже могут остаться следы уродливых рубцов. Криодеструкция – способ удаления опухоли с применением жидкого азота, который разрушает ее структуру. Для полного удаления новообразования необходимо пройти три сеанса лечения, после чего поврежденные кожные ткани начнут заново восстанавливаться.
Деструктивные изменения костных тканей – патология, требующая своевременной диагностики и правильного лечения. Такой подход к патологии поможет избежать многих заболеваний костной системы и осложнений в будущем.
Пародонтит — это воспалительное заболевание, поражающее зубы и их поддерживающие структуры. Воспалительный процесс, возникающий в ответ на атаку бактериальной биопленки, оказывает пагубное воздействие на пародонтальный аппарат, что приводит к разрушению волокон периодонтальной связки и потере костной ткани.
Высота и плотность альвеолярной кости обычно находятся в равновесии между формированием кости и ее резорбцией, которое регулируется локальными и системными воздействиями. Когда резорбция преобладает над формированием кости, высота и плотность могут быть редуцированы.
Первая часть материала опубликована тут.
Факторы, определяющие морфологию кости при заболеваниях пародонта
Нормальные изменения в альвеолярной кости
Значительные нормальные изменения существуют в пределах морфологических особенностей альвеолярной кости, и это влияет на костные контуры, сформированные вследствие заболеваний пародонта. К анатомическим особенностям, существенно влияющим на костно-деструктивный характер заболеваний пародонта, относятся следующие:
● Толщина, ширина, и ангуляция межзубных перегородок
● Толщина вестибулярной и язычной пластинок альвеолярного отростка
● Наличие фенестраций и дегисценций
● Исправление прикуса
● Анатомия корня
● Положение корня в альвеолярном отростке
● Близость к другой поверхности зуба.
Например, ангулярные костные дефекты не могут образовываться в тонких вестибулярных или язычных альвеолярных пластинках, которые имеют мало или вообще не имеют губчатой кости между наружным и внутренним кортикальными слоями. В таких случаях разрушается весь гребень пластинки, а высота кости уменьшается в горизонтальном направлении.
Экзостозы
Экзостозы — это выросты костей различного размера и формы. Небные экзостозы были обнаружены у 40% человеческих черепов. Они могут встречаться в виде небольших узелков, крупных узелков, острых гребней, шиповидных выступов или любой комбинации этих примеров. Описаны редкие случаи развития экзостозов после проведения свободной десневой трансплантации.
Окклюзионная травма
Окклюзионная травма может быть фактором, определяющим размер и форму костных деформаций. Это может привести к утолщению цервикального края альвеолярной кости или изменению морфологии кости (например, воронкообразная кость, утолщенная кость), на которые впоследствии могут наложиться воспалительные изменения.
Ангулярные костные дефекты — как это часто бывает в межзубных областях бокового отдела зубного ряда-не могут образовываться в тонкой радикулярной, вестибулярной или язычной альвеолярной кости. Эти области имеют мало или вообще не имеют губчатой кости между наружным и внутренним кортикальными слоями. В этих анатомических областях разрушается весь гребень пластики, а высота кости уменьшается горизонтально.
Утолщение кости
Костеобразование иногда происходит в попытке укрепить костные трабекулы, которые ослаблены резорбцией. Когда это происходит в челюсти, это называется центральным экзостозом. Когда это происходит на внешней поверхности, это называется периферическим экзостозом. Последнее может вызвать выпячивание костного контура, что иногда сопровождается образованием костных кратеров и ангулярных дефектов.
Застревание пищи
Межзубные костные дефекты часто возникают там, где проксимальный контакт отсутствует. Физическое давление и дополнительное скопление бактерий от воздействия пищи способствуют межпроксимальной резорбции и потере костного рисунка. В некоторых случаях несостоятельный прокимальный контакт может привести к смещению зуба в результате обширной деструкции костей, которой предшествует застревание пищи. У пациентов в этом случае застревание пищи является скорее осложняющим фактором, чем причиной дефекта кости.
Агрессивный пародонтит
Агрессивный периодонтит обычно приводит к потере прикрепления и костной ткани в области резцов и первых моляров, особенно в тех случаях, когда заболевание наблюдается у подростков. Хотя такая потеря костной ткани обычно носит горизонтальный характер в области резцов, вертикальная или ангулярная картина разрушения альвеолярной кости обнаруживается в области первых моляров при агрессивном пародонтите. Причина локализованной деструкции костей, связанной с этим типом заболеваний пародонта, неизвестна.
A)Нижний резец с тонким слоем костной ткани с губной поверхностности. Потеря костной ткани может считаться вертикальной в той ситуации, когда она достигнет утолщения кости в апикальной части (B) верхние моляры имеют тонкий слой костного вещества с вестибулярной поверхности, только там может произойти горизонтальная потери костной ткани (С) Верхний моляр с выраженным объемом костной ткани вестибулярно, что позволяет происходить вертикальной убыли костной ткани.

Ниже показаны экзостозы в области первого и второго моляра: сверху -вид с окклюзионной поверхности, ниже- вид с небной поверхности.


Кратер в области вестибулярной кости. По периферии идет процесс остеообразования вестибулярно и в области гребня.Обратите внимание на деформацию, вызванную остеообрзованием и выпячиванием слизистой.

Горизонтальная потеря костной массы в переднем отделе (А) и в области жевательной группы зубов. Обратите внимание на увеличенное расстояние между краем кости и цементно-эмалевым соединением, это указывает на то, что резорбция костной ткани повлияла на вестибулярную и межпроксимальные поверхности в равной степени.

Клинический (А) и рентгенографический (B) виды вертикального (углового) дефекта верхнего правого центральные резцы на медиальной поверхности. Обратите внимание, что пародонтальный зонд продвигается более апикально, чем окружающие костные стенки.

Вертикальный (угловой) дефекты на медиальной поверхности первого и второго моляров.

Схематическое изображение одного -, двух-, и трехстенночных вертикальных дефектов на правом латеральном резце А) три костные стенки: дистальная (1), язычная (2) и вестибулярная (3) B) двухстеночный дефект: дистальная (1) и язычная (2) C) одностеночный дефект: только дистальная стенка (1).

Деструкции костной ткани при пародонтите: закономерности
Клинические примеры трехстеночного дефекта-(А), двухстеночного дефекта (щечная стенка отсутствует)- (В), одностеночного дефекта (щечная и язычные стенки отсутствуют)-(С).
Основные термины в рентгендиагностике стоматологических заболеваний( Михайлов А. Н.)
Адамантинома — доброкачественная эпителиальная опухоль, в которой формируются структуры, напоминающие зубной (эмалевый) орган. Возникает обычно в толще челюсти, в большинстве случаев в углу нижней челюсти. Различают две ее формы — плотную (солидную) и поликистозную адамантиному. Плотная форма на рентгенограмме дает однокамерное просветление с неправильными полициклическими контурами, полики-стозная — округлый дефект кости ячеистой структуры, окаймленный склеротическим валом. При большой опухоли отмечаются деформация кости, вздутие челюсти с истончением стенок ее. Внутри опухоли иногда находят сформированные зубы.
Адамантома — аномалия развития зуба: наличие узелковых утолщений в области его шейки, образованных из эмали или из эмали и дентина.
Вилларе — Дезуалля синдром — врожденная гипоплазия верхней челюсти, сопровождающаяся иногда деформацией турецкого седла, сдавлением гипофиза и вторичной дисфункцией желез внутренней секреции.
Гиперцементоз — избыточное образование цемента на поверхности корня зуба, сопровождающееся утолщением верхушки корня.
Гранулема зубная — локализуется в тканях, окружающих корень зуба, спаяна с верхушкой корня зуба и состоит из грануляционной ткани, окруженной фиброзной капсулой. Возникает в результате хронического воспаления при инфицирова-нии периодонта из канала зуба. На рентгенограммах проявляется просветлением из кортикального ободка, что отличает ее от зубной корневой кисты (см. Периодонтит гранулематозный).
Кариес зуба — патологический процесс, характеризующийся прогрессирующим разрушением твердых тканей зуба с образованием дефекта в виде полости. Может быть поверхностным (кариес эмали) и глубоким. В последнем случае кариозная полость отделена от пульпы зуба лишь тонким слоем дентина. При простом кариесе патологические изменения в пульпе отсутствуют, а при осложненном отмечается воспалительный процесс в пульпе и (или) в периодонте. Различают также контактный (соприкасающиеся поверхности зубов), фиссурный (в складках эмали), пришеечный (у шейки зуба) и циркулярный (по всей окружности коронки или шейки зуба) кариес. На рентгенограммах кариес зубов характеризуется наличием небольших декальцинированных участков или дефектов ткани в области коронки или шейки зуба. Наружные контуры их неровные, изъеденные. Небольшая по протяженности и глубине полость при локализации на щечной или язычной поверхности может оставаться невидимой.
Киста зубная — киста альвеолярного отростка или тела челюсти. На рентгенограммах проявляется просветлением, окруженным склеротическим ободком.
К. з. aпикальная —корневая зубная киста, локализующаяся в области верхушки корня.
К. з. корневая — зубная киста воспалительного происхождения, локализующаяся в области корня зуба. На рентгенограммах вмеет вид округлой полости чаще всего небольших размеров (около 1—2 см в диаметре). Прозрачность ее ткани довольно велика и однородна. По периферии выявляется четкий и тонкий ободок. В полости кисты может находиться корень одного или нескольких зубов. .Пульпа их мертва. Около верхушки зуба твердая пластинка отсутствует.
К. з. под надкостничная — зубная киста, распространившаяся под надкостницу челюсти.
К. з. фолликулярная —зубная киста, образовавшаяся из тканей зубного зачатка вследствие аномалии его развития. Возникает главным образом в области коронки непрорезавшегося рудиментарного или сформированного зуба. Встречается главным образом в детском и юношеском возрасте, чаще наблюдается в нижней челюсти. Представляет собой округлое бесструктурное просветление овальной формы, с ровными и четкими контурами. Размеры ее могут быть самыми различными: от небольшой до очень крупной (несколько сантиметров в диаметре). Внутри кисты эксцентрично располагается один или несколько ретинированных зубов или их зачатков.
Опухоль одонтогенная — исходит из тканей зуба. Отличается медленным экспансивным ростом и не дает метастазов (см. Адамантинома. Одонтома).
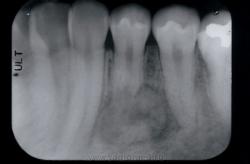
Пародонтоз — болезнь, характеризующаяся прогрессирующей резорбцией костной ткани зубных альвеол; приводит к образованию патологических зубодесневых карманов, гноетечению из них и нередко к возникновению альвеолярных абсцессов. Основной рентгенологический признак — остеопороз альвеолярного отростка и верхушечных зон межальвеолярных перегородок, прогрессирующее рассасывание компактной костной пластинки лунок.
Для начальной стадии характерны следующие симптомы:
1) остеопороз межзубной перегородки, локализующийся в области ее верхушки или на некотором расстоянии от нее; 2) деструкция кортикальной пластинки вершин межзубных перегородок, при этом теряется четкость контуров вершины, она становится как бы разлохмаченной. Повреждения компактной пластинки определяются в виде точечных или более обширных очагов деструкции; 3) начинающаяся резорбция вершин с едва заметным снижением высоты перегородок.
В зависимости от резорбции альвеолярного отростка различают 3 степени пародонтоза: 1) в пределах 1/3 корня, начиная от шейки зуба; 2) от 1/3 до 2/3 корня; 3) более 2/3 корня.
Рентгенологическая картина дистрофически-воспалительной и дистрофической формы пародонтоза более выражена и специфична. Так, в начальной стадии ее дополнительно к указанным признакам следует отнести и расширение периодон-тальной щели в пришеечной области, связанное с воспалительным процессом в периодонте. Это расширение размером 1—2 мм может быть расположено симметрично или только с одной стороны. Оно является результатом резорбции кортикального слоя альвеолы, начинается у альвеолярного края и может продолжаться вплоть до периапикальной области.
Для развившейся стадии характерна различная степень резорбции альвеолярного отростка. Структура кости на рентгенограмме становится несколько расплывчатой, костно-мозговые пространства расширены, костные балки местами исчезают. При равномерной убыли костной ткани наблюдается горизонтальная атрофия, межзубные перегородки при этом представляются в виде усеченных пирамид.
Вертикальная форма резорбции сопровождается деструкцией альвеолы вдоль корня зуба, что ведет к образованию костных карманов. В сохранившейся части межзубной перегородки отмечается значительное разрежение кости. В отдельных случаях появляются костные полости, что обусловливает развитие паро-доптальных абсцессов.
Процесс начинается с разрушения кортикальных пластинок луночки и краев альвеол, постепенно распространяясь в толщу межальвеолярных перегородок. Очаги остеолиза или деструкции плавно переходят в нормальную кость. Кортикальная пластинка альвеолы исчезает при горизонтальной и вертикальной резорбции.
Дистрофическая форма пародонтоза на рентгенограммах характеризуется склеротическими изменениями костной ткани челюстей. При начальной стадия отмечается остеопороз губчатого вещества межзубных костных перегородок. Периодонтальная щель обычно изменена.
Развившаяся стадия дистрофической формы пародонтоза отличается равномерным снижением высоты межальвеолярных перегородок, при этом имеет место только горизонтальная резорбция. Верхушки межзубных перегородок располагаются ниже уровня эмалевоцементной границы, но полностью сохраняют свою первоначальную форму. Кортикальная пластинка сохранена, в губчатом веществе могут отмечаться признаки остео-пороза. Периодонтальная щель сужена.
Однако не каждая атрофия альвеолярного отростка свидетельствует о патологических изменениях. У пожилых людей уменьшение высоты межальвеолярных перегородок может быть обусловлено возрастной перестройкой костной ткани, при которой происходит равномерная атрофия кости альвеолярного отростка без нарушений целости кортикальных пластинок и явлений остеопороза (см. Периодонтит).
Пародонтолит — минерализованные отложения на поверхности зуба (зубной камень).
Пародонтома — опухоль пародонта.
Пародонтопатия — общее название болезней пародонта.
Переломы верхней челюсти обычно определяются в области альвеолярного отростка. Иногда они сочетаются с переломами носовых, слезных, скуловых и других костей. Из повреждений лицевого черепа наиболее часты переломы нижней челюсти. Они бывают одиночные и множественные. Типичные места переломов челюсти — области угла, клыка, моляров, центральных резцов, суставных отростков и ветвей.
Переломы зубов на рентгенограммах распознаются по двум основным признакам — имеющейся линии перелома и наличию отломка корня зуба в лугке. Линия перелома может проходить поперек или наискось. Переломы стенок лунок определяются по нарушению целости и непрерывности ее компактной костной пластинки. Переломы зубов могут быть одновременно с нарушением целости челюстей.
Периодонтит — воспаление периодонта. Может локализоваться вокруг верхушки корня зуба (верхушечный) или в области зубодесневого кармана (краевой).
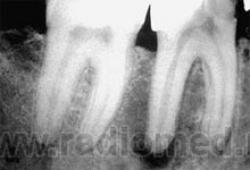
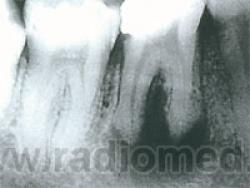
П. гранулематозный — характеризуется образованием грануляционной ткани и окружающей ее соединительнотканной капсулы. На рентгенограммах — наличие у верхушки корня любого зуба очага разрежения либо более или менее выраженная деструкция костной ткани округлой или овальной формы, размером около 0,5 см, с четкими и ровными контурами. Корень не изменен. Костное вещество альвеолярного отростка вокруг гранулемы более плотное (остеосклероз), границы патологического очага четкие. Как правило, рисунок костной ткани в области гранулемы не прослеживается, т. е. наблюдается полная деструкция костных балок. Дефект локализуется на боковой поверхности корня или в области его верхушки. При нагноении гранулемы контуры ее становятся нечеткими, расплывчатыми.
П. гранулирующий — хронический периодонтит, характеризующийся образованием грануляционной ткани без соединительнотканной капсулы. На рентгенограммах выявляются очаг деструкции в области корня зуба с неясными, размазанными контурами, расширение периодонтальной щели, разрушение верхушки корня с мелкими узурами на ее контурах.
Грануляционная ткань, образующаяся в области верхушки корня зуба, при прогрессировании хронического воспаления в периодонте разрушает кортикальную пластинку лунки, проникает в костно-мозговые пространства и рассасывает костные балочки губчатого вещества альвеолярного отростка. Изменяется характерный петлистый рисунок губчатой костной ткани, прилежащей к цементу корня. Истончение и полнее разрушение костных балок на рентгенограмме выражено участками разрежения. Поскольку воспалительный процесс носят диффузный характер, границы участков разрежения нечеткие. Дальнейшее прогрессирование приводит к распространению очагов разрежения и деструкции в область межкорневой перегородки, вызывая ее полное разрушение.
П. фиброзный — хронически текущий периодонтит, характеризующийся замещением клеточных элементов периодонта волокнистыми структурами; является рубцовой формой грануле-матозного и гранулирующего периодонтитов. На рентгенограммах — периапикальное расширение пернодонтального пространства. В области верхушки корня определяется интенсивное. круглое, ясно очерченное просветление, окруженное плотной полосой, которая переходит в твердую пластинку. В некоторых случаях видно утолщение верхушки (гиперцементоз). Кортикальная пластинка альвеолы не разрушена, иногда утолщена и уплотнена.
Пульпит — воспаление пульпы зуба. Может быть гипертрофическим, гнойным, конкрементозным, фиброзным и язвенным. Рентгенологически диагностируется по отложению в пульпе известковых конкрементов, располагающихся в полости зуба или корневом канале в виде единичных или цепочкой расположенных мелких образований овальной формы. Одним из признаков хронического пульпита является сообщение кариозной полости с полостью зуба, заметное на рентгенограмме в виде полосы просветления в слое надпульпарного дентина.
Расщелина верхней челюсти — аномалия развития: расщепление альвеолярного отростка верхней челюсти вследствие несращения в эмбриональном периоде верхнечелюстного и среднего носового отростков.
Ретенция зубов - задержка зубов в челюсти, т.е. нарушение их прорезывания с нарушением взаимоотношения в зубном ряду.
Херувизм — фиброзная остеодисплазия нижней челюсти, характеризующаяся ее симметричным вздутием в области углов и ветвей, в результате чего лицо становится округлым (напоминает изображения лиц ангелов). На рентгенограммах в челюсти обнаруживают утолщение кости с множественными симметричными участками просветления, истончение кортикальной пластинки, смещение зубов, смещение книзу нижнечелюстного канала.
Цементоэкзостоз — деформация корня зуба в виде выступов на его поверхности, образовавшихся в результате чрезмерного отложения цемента.
Эпулис внутрикостный — очаг разрастания соединительной ткани в толще челюсти, морфологическим субстратом которого являются остеобласты и остеокласты. На рентгенограмме проявляется регионарным остеопорозом, иногда с поверхностной деструкцией альвеолярного края челюсти.
Читайте также:


