Делаю ли операции в боткинской больнице на грыжу
Существует множество способов лечения дискогенных осложнений остеохондроза, то есть протрузий и грыж. Можно лечиться консервативным способом, с применением массажа, вытяжением, физиотерапевтических методов. А можно избавиться от протрузии или грыжи сразу, путём выполнения нейрохирургической операции. Многие считают, что операция — самый дорогой способ лечения. Так ли это? Какова, например, цена удаления грыж поясницы лазером в Москве?
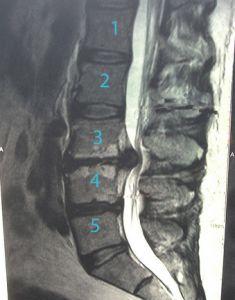
Грыжа поясничного отдела, прямое показание к операции.
Если сравнивать затрату средств как единовременную, то, конечно, это наиболее дорогостоящее лечение. Но если учесть, что неоперированная грыжа или протрузия обостряется обычно один раз в год, а то и чаще, то за несколько лет болезни на санаторно – курортном лечении и на многочисленных массажистов и мануальных терапевтов будет потрачена сумма, которая может в несколько раз превышать стоимость операции. Но, прежде чем переходить непосредственно к клиникам и стационарам Москвы, следует рассказать, в чем специфика оперативных вмешательств на протрузиях и грыжах межпозвонковых дисков, и когда к ним следует прибегать в первую очередь.
Специфика хирургического вмешательства
Межпозвонковые диски состоят из упругих хрящей, и с возрастом они теряют эластичность и, в некоторых случаях, разрушаются. Деформация межпозвонкового диска, при котором он ещё сохраняет свою целостность, но уже вышел за анатомические пределы, называется протрузией. А если наружные слои диска лопнули, и вещество из его глубины вывалилось наружу — то это грыжа. Сам хрящ не имеет ни сосудов, ни нервов, и грыжа болеть не может. Но она сдавливает окружающие ткани: связки, которые богато иннервированы. Она сдавливает мышцы, нервные корешки в соответствующем сегменте. В итоге развивается воспаление, отек и гиперемия. В итоге возникает боль.
Грыжа может совсем отделиться от основного тела диска, и тогда это состояние требует неотложного оперативного вмешательства, и называется секвестрированной грыжей. Операция нужна, поскольку свободно лежащий секвестр может иметь острые края, перемещаться и вызывать сдавливание корешков или дурального мешка, который находится в центральном канале, выше 2 поясничного сегмента, и содержит спинной мозг. Секвестр может не только сдавить эти структуры, но даже привести в тяжелых случаях к проникающему ранению спинного мозга.
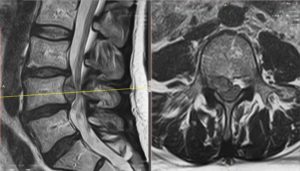
Секвестрированная грыжа на мрт.
Основное оперативное вмешательство, которое в наше время могут проделать практически в любом нейрохирургическом стационаре областного или краевого масштаба, не говоря уже о столице, — это микродискэктомия. С помощью операционных микроскопов грыжа или протрузия удаляется, на спине остается небольшой шов, но, тем не менее, производится разрез кожи, раздвигание мышц, и работа ведется на сравнительно большом операционном поле – несколько сантиметров в диаметре.
После малоинвазивных операций значительно сокращается время нахождения пациента на больничной койке после операции. В развитых странах, таких как США, Израиль Германия, Чехия, пациент зачастую может в конце первого дня после операции самостоятельно передвигаться, и даже быть отпущен домой, а в некоторых случаях – может ходить и даже сидеть и в день операции.
Основными видами малоинвазивных оперативных вмешательств при протрузиях и грыжах является эндоскопическая дискэктомия, при которой разрез не превышает 10 миллиметров. Для этого вида операции используется эндоскопическая техника. С помощью эндоскопической, или микроэндоскопической дискэктомии удаляется сам дефект, или грыжевое выпячивание. Диск остается целым.
В том случае, если износ диска является значительным, или грыжа слишком велика, если есть ее секвестр, то тогда возможно сочетание дискэктомии с протезированием диска. Сам межпозвонковый диск заменяется искусственным протезом, который по своим биомеханическим характеристикам, подвижности и эластичности никак не уступает естественному, здоровому хрящу. Качественный протез диска может служить 25 лет и дольше.
Одним из самых главных преимуществ является атравматичность — отсутствие швов, разрезания и раздвигания тканей, а значит — отсутствие болевого синдрома после операции. При необходимости можно за одно оперативное вмешательство сделать нуклеопластику с несколькими межпозвонковыми дисками, на нескольких уровнях.
Нуклеопластика производится специальной иглой. Поэтому опорно-двигательная функция позвоночника, а также связки, остаются целыми, никаких разрезов не проводится. Выполняется местная анестезия, и поэтому функция головного мозга не страдают. Известно, что у многих пожилых пациентов после внутривенного или масочного наркоза ухудшается когнитивная функция, страдает память и внимание.
При лазерной нуклеопластике время оперативного вмешательства не превышает полчаса, а в ряде случаев — 15-20 минут. В тот же день пациент может быть уже активизирован, а на следующий день выписан. Лазерную нуклеопластику можно проводить в том случае, если пациент не может перенести полноценную большую операцию.
Каковы же показания к процедуре? Это стойкий болевой синдром, или неврологический дефицит, к которому относится нарушение чувствительности, слабость в ногах. У пациента должна быть протрузия, подтвержденная с помощью МРТ, а также длительный и безуспешный анамнез консервативной терапии в течение 2-3 месяца.
Но в некоторых случаях эту процедуру проводить нельзя. Вот противопоказания:
- фиброзное кольцо разорвано, то есть образовалась грыжа;
- протрузия слишком велика, и составляет 30 и более процентов от размера центрального канала;
- диски значительно обезвожен и снижены, более чем на 50%;
- есть нестабильность или смещение позвонков;
- у пациента по данным МРТ диагностирован стеноз центрального канала;
- Имеется злокачественное новообразование позвоночника, например метастазы, инфицирование.
Но это не значит, что пациенту нужно ждать целый месяц или два. Если он несколько лет лечился безрезультатно в санаториях и различных частных центрах, но при этом при переохлаждении, при резком движении или при физической нагрузке у него регулярно ежегодно возникали обострения, он вправе обратиться к нейрохирургу со всеми данными визуализирующих исследований для определения показания к оперативному лечению.
Следует помнить, что лазерная нуклеопластика — это метод лечения протрузий, но не грыж, поскольку действие направлено на пульпозное ядро с проведением его декомпрессии. Лазерное удаление грыж называется вапоризацией.
В отечественных клиниках постепенно внедряется лазерное удаление грыж, или вапоризация. Для этого используется обычно не совсем мощный инфракрасный лазер, генерирующий мощность до 7 Ватт. При этом рабочая длина волны составляет 0,97 микрометров. Лазерное излучение проходит по оптоволоконному кабелю и приводит к разогреву кварцевого наконечника, диаметр которого составляет около полумиллиметра. Этот наконечник специально вводится под местной анестезией в область грыжи диска.
Клиники Москвы где грыжу удаляют лазером
Современные малоинвазивные способы нуклеопластики и вапоризации распространены в крупных городах, и, конечно, прежде всего, в Москве. Рассмотрим основные лечебно-профилактические учреждения столицы, которые предоставляют услуги лазерной нуклеопластики протрузий и лазерной вапоризации грыж.

МГМУ им. Сеченова
В отделение нейрохирургии клиники нервных болезней первого МГМУ имени Сеченова проводится лазерная вапоризация грыж дисков поясничого отдела с помощью современных малоинвазивных технологий, а также проводятся другие оперативные вмешательства на всех уровнях: шейном, грудном, и пояснично-крестцового отдела. Лазерная перкутанная, или чрескожная лазерная нуклеопластика проводится у пациентов, которые имеют протрузии небольших размеров. Способ малотравматичен, а период восстановления — довольно короткий. Никаких разрезов не проводится, нужен только лишь укол.
С помощью иглы лазерный волоконный светодиод подводится непосредственно к диску и подается мощное лазерное излучение. Из другой половины иглы наружу под давлением выходит пар, в который превращаются центральные области пораженного диска. В результате давление уменьшается, и состояние больного нормализуется. Немаловажно, что операция длится всего лишь 15 минут, и при неосложненных случаях пребывание в хирургической клинике составит всего лишь 3 дня.

В отделении нейрохирургии НХМЦ Пирогова также оперируются различные протрузии методом лазерной нуклеопластики. Заведует отделением нейрохирургии Зуев Андрей Александрович, врач высшей категории, доцент, кандидат медицинских наук. Кроме лазерных методик, в отделении нейрохирургии используются видеоэндоскопические способы вмешательств, а также стандартная микродискэктомия. Выполняются и другие реконструктивные и пластические операции на позвоночнике, в том числе протезирование дисков и лечение стеноза центрального канала.


ЦИТО им. Н.Н.Приорова
В центральном институте травматологии и ортопедии имени Приорова есть нейрохирургический центр, а также центр боли. В них наблюдаются и успешно лечатся пациенты с острыми и хроническими болевыми синдромами, в том числе при осложнениях остеохондроза позвоночника, с позвоночными протрузиями и грыжами. В центре проводятся оперативные вмешательства, а также лазерная нуклеопластика под контролем компьютерной томографии, в том числе с возможной чрескожной декомпрессией межпозвонковых дисков по технологии компании Stryker.

В нейрохирургическои отделении Боткинской больницы (отделение № 49) имеется богатый опыт неотложную помощь пациентам с экстренной патологией. Выполняются различные варианты оперативного лечения различных протрузий и грыж, в том числе с помощью лазерных технологий.
Цены операций
Какова средняя стоимость лазерной нуклеопластики в клиниках Москвы? Разброс цен достаточно большой. Почти всегда в стоимость входит индивидуальная сложность случая, наличие факторов риска, оснащенность нейрохирургического отделения теми или иными высокотехнологичными аппаратами и приборами. Немаловажно, что в стоимость оперативного лечения не входит количество койко-дней, которые оплачиваются отдельно.
Стоимость нуклеопластики и вапоризации межпозвонкового диска, в среднем, составляет 100000 руб., в зависимости от клиники и определяющих факторов. За рубежом стоимость лазерной нуклеопластики значительно выше: так, в развитых странах Европы, обычной будет стоимость в 10000 евро. В клиниках Индии и Турции стоимость будет ниже, в среднем 3 — 4000 долларов США. Конечно, эти цены довольно общие, но все равно видно, что в России цены достаточно низкие, если сравнивать их с мировыми. МГМУ им. Сеченова:
- лечение позвонка с эндопротезированием – 80000 руб.;
- видеоэндоскопическое удаление грыж – 80000 руб.;
- микрохирургическая дискэктомия – 67500 рублей.
Стоимость лазерного лечения в нервной клинике МГМУ имени Сеченова необходимо узнавать по телефону: 495 – 622-98-98.
В прейскуранте НМХЦ им. Пирогова указаны цены на микродискэктомию — 36000 руб., а стоимость лазерной вапоризации межпозвонкового диска составляет 42000 рублей.
Стоимость проведения нуклеопластики в ЦИТО имени Приорова довольно высока: 105180 рублей, а в случае применения технологии компании Stryker чрескожная декомпрессия межпозвонковых дисков с нуклеопластикой будет стоить 152700 рублей. Первичный приём нейрохирурга, которую проводит доктор медицинских наук, профессор, составляет 9160 рублей.
В ГКБ им. С. П. Боткина:
- прием нейрохирурга первичный стоит 1500 рублей;
- стоимость нуклеопластики межпозвонкового диска 68000 руб.;
- удаление грыжи межпозвонкового диска с использованием видеоэндоскопических технологий — 102000 рублей;
- стандартная микродискэктомия 81600 руб.;
Удаление тела позвонка с эндопротезированием, без учета стоимости расходных средств будет стоить в ГКБ им. Боткина 110000 рублей.
Я работаю врачом четыре года и все это время слышу разговоры, что медицина в России давно не бесплатная.
![]()
На самом деле все не так плохо. Есть сложные операции, которые сделают только за деньги или по квоте, но большинство операций покрывает полис ОМС. Расскажу на примере Москвы, что надо сделать, чтобы вас прооперировали без денег, и за что все-таки придется заплатить.
Все это касается только планового лечения, когда проблемы со здоровьем выявили при обследовании. Острые состояния требуют экстренной медицинской помощи, и ее в любом случае обязаны оказать бесплатно.
О каких операциях речь
В этой статье речь пойдет о болезнях и их лечении — но только по назначению врача. Я понимаю желание погуглить диагноз, чтобы узнать больше о своем состоянии, но лечиться по интернету не советую: это может нанести организму непоправимый вред.
Лечить людей сложно. Перед тем как начать практиковать, врачи учатся минимум восемь лет, а потом всю карьеру продолжают совершенствовать свои навыки. Поэтому не доверяйте лечение никому, кроме врачей.
Но лечиться тоже сложно, даже по рекомендации врача. Если болезнь не очень сильно беспокоит, лечение часто откладывают на потом. Как врач, я считаю, что себя стоит перебороть: ведь чем сильнее запустить болезнь, тем сложнее ее вылечить. Но, как человек, я знаю, что легче сказать, чем сделать.

Кроме желчекаменной болезни по ОМС чаще всего оперируют грыжи, липомы, варикозное расширение сосудов, а всего в списке бесплатных плановых операций более двух тысяч наименований. Полный список можно скачать с сайта Московского городского фонда ОМС.
Если врач рекомендует вам операцию из списка фонда ОМС и вы твердо намерены лечиться, нужно пройти несколько этапов.
- Выбрать больницу
- Выбрать врача
- Оформить документы на госпитализацию
- Сдать анализы
- Лечь в больницу
- Пережить операцию
- Выписаться
Выбрать больницу
По полису ОМС можно оперироваться в любой государственной городской больнице. Вы не обязаны никому объяснять, почему выбрали то или иное учреждение. Это может быть рекомендация знакомых, результат всестороннего исследования, знак высших сил — что угодно.
Исследование можно начать с рейтинга Мосгорздрава. Его составляют на основе нескольких критериев — в первую очередь отзывов пациентов.
Кроме рейтинга я бы советовал учитывать, как далеко находится место будущей операции от вашего дома. Ехать домой два часа с пересадками после операции — удовольствие сомнительное. Организму требуется время на реабилитацию, и предсказать все реакции невозможно. Скорее всего, швы не разойдутся, но можно, скажем, потерять сознание в метро.

После того как вы определитесь с больницей, стоит в нее позвонить и узнать, когда вас готовы принять. Отделение, в котором вы планируете делать операцию, может быть закрыто на ремонт или карантин — или просто переполнено. Об этом лучше узнать заранее.
Выбрать врача
Следующий шаг — выбрать врача, который будет вас оперировать. Начать проще всего с сайта больницы. Найдите нужное вам отделение, например офтальмологию, кардиологию, лор-заболевания. Там публикуют списки докторов, работающих в отделении.
На каждого врача собрано короткое досье: стаж, категория, достижения. Я советую ориентироваться не на стаж и категорию, а на ученые звания, научные публикации и участие в международных конференциях. По моему опыту, пациенты чаще выбирают врачей в возрасте и с большим стажем: мол, советская школа и старая закалка. Но это не всегда разумно.
Например, в одной из больниц, где я работал, врач с тридцатилетним стажем делал все операции ровно так, как его научили 30 лет назад. Его не волновало, что медицина с тех пор кое-чему научилась. В том же отделении трудился молодой доктор. Он мог часами беседовать с пациентами, чтобы найти наилучший метод лечения. А еще он раз в три месяца публиковал статьи в зарубежных медицинских журналах и постоянно выступал на международных конференциях. Профессионализм не всегда зависит от стажа.
Оформить документы
Получить направление на госпитализацию. Без направления операцию не сделают, выдать его должен хирург из поликлиники. Записаться к нему можно напрямую, минуя терапевта. На прием возьмите результаты обследований, которые выявили проблему, а также заключения других врачей.
Направление выдают в конкретную больницу, поэтому я советую сразу сказать хирургу, какую вы выбрали. По закону выбор места лечения остается за пациентом. Поэтому, если хирург настаивает на определенной больнице и не хочет давать направление в вашу, сошлитесь на пункт 15 приказа Минздравсоцразвития РФ № 406н. Если не выбрать больницу самому, врач направит в одну из ближайших.

В направлении указывают диагноз и основания, по которым необходима операция
Уточнить список документов для госпитализации. В общем случае для госпитализации достаточно паспорта, полиса ОМС и направления из поликлиники. Но бюрократия бывает непредсказуемой, поэтому перед посещением больницы я советую позвонить в консультативно-диагностический центр или поликлинику при больнице и узнать точный список документов.
Завести медкарту. Это можно сделать в амбулаторном отделе или поликлинике при той больнице, где вас будут оперировать, — в регистратуре или на информационной стойке. В крайнем случае можно спросить любого сотрудника, где проходит плановая госпитализация. После оформления медкарты вас направят к хирургу для беседы.
В недалеком будущем медицинская документация должна стать электронной. Данные пациентов из поликлиник и стационаров будут синхронизироваться, и новую медкарту можно будет не заводить. Но на начало 2019 года это еще не работает.
Встретиться с врачом. Доктору важно узнать как можно больше о вашем здоровье: чем вы болели, как лечились, делали ли уже какие-то операции. На медицинском языке это называется сбором анамнеза. Врач также расскажет о предстоящих расходах. Саму операцию проводят бесплатно, но полис не покрывает стоимость некоторых материалов, например при грыже это эластичные бинты и сетчатые имплантаты для выполнения пластики грыж.
После беседы вам выдадут список необходимых анализов и исследований, а также сообщат примерную дату операции. Направление из поликлиники не выкидывайте: на нем распишется заведующий хирургическим отделением и его еще попросят показать, когда будут вас госпитализировать.
К сожалению, бывает так, что лечащий врач предлагает положить пациента в больницу за вознаграждение, например говорит, что есть знакомый врач, который хорошо оперирует, но попасть к нему непросто.
Я с подобным связываться не советую. Во-первых , вас могут посадить за дачу взятки. Во-вторых , все то же самое можно сделать бесплатно. А если хочется заплатить за одиночную палату или дополнительные услуги, это можно сделать официально, через кассу — и получить налоговый вычет за лечение.
Сдать анализы
У всех анализов и исследований есть срок годности, и он не очень долгий. Например, для общего и биохимического анализа крови это всего две недели. Если вы сдавали кровь раньше, то результаты анализа уже недостаточно информативны. А хирургу важно знать, что происходит с вашим организмом прямо сейчас. Поэтому вас попросят все пересдать: вдруг вам уже противопоказано любое оперативное вмешательство.
Список исследований почти везде одинаков — это анализы крови и мочи, ЭКГ, флюорография и УЗИ. Если есть хронические заболевания, список могут расширить. Скажем, если у человека проблемы со щитовидкой, его попросят сделать анализ на определение уровней гормонов щитовидной железы, а при бронхиальной астме — пройти функциональные тесты.

Результаты анализов и исследований надо принести врачу, который будет делать операцию. Если все в порядке, он сообщит дату, когда надо ложиться в больницу. В случае каких-то проблем хирург может отправить на консультацию к другому специалисту. Например, если кардиограмма покажет аритмию, придется идти к кардиологу и он уже будет решать, не помешает ли это операции. Иногда бывает, что риск слишком велик. Если у пациента небольшая грыжа, но при этом проблемы с легкими и обменом веществ, то лучше походить с грыжей, чем ложиться на операцию с непредсказуемыми последствиями.
Если не хочется ждать, можно обратиться в любой коммерческий медицинский центр. УЗИ, кардиограмму и флюорографию выдадут в тот же день, а результаты анализов — максимум через два дня. Там же можно получить консультацию нужного специалиста, если по каким-то причинам не удается попасть к нему на прием по бесплатной линии. Это добавит к чеку еще полторы-две тысячи рублей.
| УЗИ вен нижних конечностей | 4000 Р |
| Биохимический анализ крови | 3000 Р |
| УЗИ желчного пузыря | 1800 Р |
| Рентгенография грудной клетки | 1800 Р |
| Анализ крови на носительство инфекций | 1790 Р |
| Коагулограмма | 1720 Р |
| ЭКГ | 1500 Р |
| Общий анализ крови | 800 Р |
Лечь в больницу
В назначенный врачом день надо будет явиться в приемное отделение больницы. При себе надо иметь паспорт и полис, результаты анализов и консультаций, а также направление из поликлиники, подписанное заведующим отделением. Кроме того, советую взять сменную одежду и предметы гигиены: не после всякой операции можно уехать домой в тот же вечер.
В приемном отделении заведут историю болезни. Это главный документ, куда будут записывать все, что произойдет с вами в больнице: информацию об исследованиях, протокол операции, дневники ежедневного состояния.
История болезни — это не то же самое, что медкарта. Медкарту ведут постоянно, в ней содержится вся информация о здоровье человека. А историю болезни заводят на каждую госпитализацию. После выписки ее сдают в архив, а пациент получает краткую версию документа — выписной эпикриз.
После оформления документов медсестра проведет вас в отделение и положит в палату.
Палаты бывают бесплатные и платные. Бесплатные палаты в профильных отделениях больниц обычно на 3—6 человек , с санузлом и душевой. Платные палаты рассчитаны на одного-двух человек. Там всегда свежий ремонт, телевизор, даже вайфай. Цены в московских больницах начинаются с 2000 рублей — это сутки в двухместной палате.
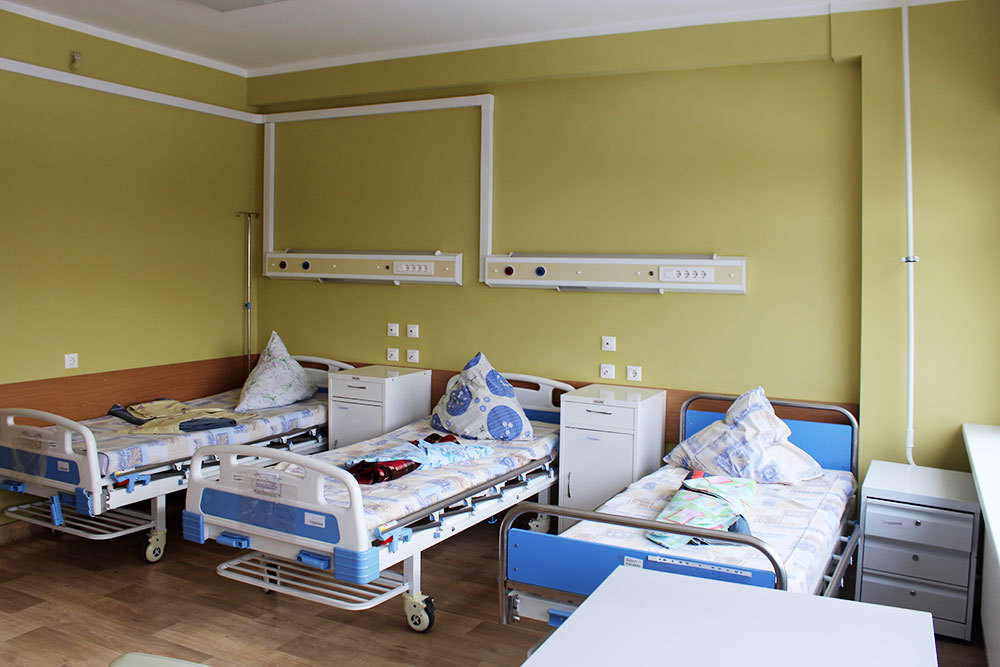
Так выглядит бесплатная палата 
Р в сутки" width="2000" height="1826" class=" outline-bordered" style="max-width: 1000.0px; height: auto" data-bordered="true"> Вип-палата в московской горбольнице № 31 за 14 900 Р в сутки
Пережить операцию
Чаще всего операция проходит в день госпитализации: утром человек приходит в больницу, а через несколько часов его оперируют. Длительность плановой операции зависит от болезни. Скажем, при желчекаменной болезни это 40—60 минут , а при серьезной грыже — несколько часов. После операции, если все проходит по плану, пациент возвращается в палату.
Эндоскопическая хирургия и современные методы восстановления помогают сделать так, что во время операции организму причиняется минимальный вред, а после нее он быстро приходит в норму. Поэтому после простой операции, например удаления желчного пузыря или липомы, вас могут выписать в тот же день — как только отойдете от наркоза. Как показывает мой опыт, когда человек чувствует себя здоровым, его в больнице не задерживают.

Я слышал истории про то, что пациентов выписывают из больницы прежде, чем они успевают поправиться. По моему опыту, врач не выпишет человека, если не считает его здоровым. Если это все-таки случится, на врача можно пожаловаться в Минздрав и он ответит за свою халатность. Больницы теперь обязаны отвечать на все жалобы и комментарии, даже в социальных сетях.
Но мне хотелось бы напомнить, что пациент и врач находятся на одной стороне и показное разделение на клиента и поставщика услуг только вредит процессу лечения. Медицина пока не достигла такого уровня, чтобы врач мог всегда гарантировать определенный результат лечения или отсутствие осложнений.
Если вы чувствуете себя плохо или считаете, что врач что-то сделал не так, лучше попробовать сначала поговорить с ним лично и все объяснить. Возможно, жаловаться и не придется.
Выписаться
Перед тем как отправить вас домой, на руки вам выдадут выписной эпикриз — это копия истории болезни, где записано все, что с вами делали в больнице. В нем также будут рекомендации врача. В течение нескольких недель после операции нельзя поднимать тяжести, иногда нужно придерживаться специальной диеты. Даже самая простая операция — это все равно большой стресс для организма, и какое-то время после нее он ослаблен. Если проигнорировать советы врача, есть риск снова оказаться в больнице.
Во многих больницах используют специальные косметические швы из особых нитей, которые через несколько дней после операции рассасываются сами. Но если швы обычные, надо будет периодически делать перевязку. Для этого не обязательно ехать в больницу, все можно сделать в своей поликлинике.

В выписном эпикризе пациенту важен диагноз и рекомендации врача. Результаты анализов, обследований, история заболевания, подробности операции — информация больше для специалистов, которые будут наблюдать человека позже

Работает нейрохирургом с 1988 года, последние 20 лет – в ГБУЗ ГКБ им. С.П. Боткина ДЗМ. С 2005 года заведует 19Б нейрохирургическим отделением. Специализируется на хирургических вмешательствах, проводимых больным с опухолями головного мозга наиболее сложной – срединной и базальной локализации, опухолями спинного мозга и позвоночника, опухолевом поражении функционально невосполнимых зон, сосудистой патологией головного мозга. Является автором более 82 научных работ, из них три монографии. Автор изобретения в 1992 году, патент на изобретение в 2014 году.
Работает нейрохирургом с 1988 г., последние 20 лет – в ГБУЗ ГКБ им. С.П. Боткина ДЗМ. С 2005 г. заведует 19Б нейрохирургическим отделением. Специализируется на хирургических вмешательствах, проводимых больным с опухолями головного мозга наиболее сложной - срединной и базальной - локализации, опухолями спинного мозга и позвоночника, опухолевом поражении функционально невосполнимых зон, сосудистой патологией головного мозга. Является автором более 82 научных работ, из них 3 - монографии. Автор изобретения (1992 г.), имеется патент на изобретение (2014 г.)

Нейрохирургическое отделение городской клинической больницы им. С.П. Боткина создано в 1953 г. В 2005 г. оно было разделено на два отделения, одно из которых – № 19 - стало работать самостоятельно и интенсивно.
Основная задача работы 19 отделения - оказание помощи наиболее сложной категории больных с нейроонкологией, включая опухоли головного мозга трудной для удаления локализацией срединной (опухоли 3 и 4 желудочков, пинеальной области, ствола и парастволовые) и базальной (опухоли основания черепа и головного мозга, аденомы гипофиза, опухоли черепаных нервов).
В 19 отделении широко оказывают помощь больным с сосудистой нейрохирургической патологией (артериальные аневризмы, артериовенозные мальформации, каверномы). Также отделение лидировало и развивалось в оказании помощи больным с дегенеративной патологией позвоночника (нейрохирургические формы остеохондроза) с наибольшим акцентом на стабилизацию и заболеваниями периферической нервной системы.
При операциях по поводу злокачественных опухолей головного мозга с 2014 года применяется локальное интраоперационное облучение ложа удалённой опухоли (прицельной интраоперационной радиотерапии аппаратом INTRABEAM - компания Carl Zeiss). По этому направлению отделение имеет наибольший опыт в Москве.
Отделение является составным звеном Регионального Сосудистого Центра (созданного в 2013 году) по оказанию экстренной и неотложной помощи пациентам с сосудистыми заболеваниями головного мозга.
Сотрудники отделения оказывают круглосуточную экстренную и неотложную нейрохирургическую помощь при острых нарушениях мозгового кровообращения (ОНМК):
- клипирование аневризм головного мозга (в остром периоде их разрыва), удаление внутримозговых гематом при геморрагических инсультах через малоинвазивные доступы (с применением нейронавигационных технологий);
- расширенные вмешательства (гемикраниэктомия) при ишемических инсультах.
В настоящее время в отделении регулярно выполняются вмешательства при различной патологии позвоночника на всех уровнях: грыжах межпозвонковых дисков, стенозах позвоночного канала, спондилолистезах различной этиологии – микрохирургические, эндоскопические операции, нуклеопластика, вертебропластика, высокочастотная деструкция фасеточных суставов, протезирование межпозвонковых дисков, стабилизация позвоночника современными титановыми металлоконструкциями, в том числе и транскутанная (чрезкожная) установка стабилизирующих систем.
Проводится хирургическое лечение патологии периферической нервной системы (туннельных синдромов (синдром карпального, кубитального канала), посттравматических нейропатий, невром Мортона, опухолей периферических нервов). Операции на периферической нервной системе выполняются с интраоперационным нейрофизиологическим мониторингом, осуществляются малоинвазивные вмешательства под УЗИ контролем, широко применяются материалы для профилактики рубцово-спаечного процесса в области хирургического вмешательства.
- В 1999 году работниками отделения впервые в больнице выполнена операция по поводу травмы позвоночника с транспедикулярной стабилизацией.
- В 2000 году была выполнена вертебропластика по поводу патологического перелома грудного позвонка у больного с миеломной болезнью.
- В 2008 году выполнена операция – удаление медиальным супраорбитальным доступом через лобную пазуху доброкачественной опухоли – менингиомы крыши глазницы.
- В 2012 году клипирована дистальная аневризма М2 сегмента средней мозговой артерии с использованием оптической навигации с загрузкой МРТ в SPGR режиме.
- В 2013 году глобеллярным доступом (косметический разрез по складке на лбу) удалена крупная ольфакторная менингиома (опухоль основания передней черепной ямы).
С 2007 года регулярно используются навигационные станции. Традиционно используются современные эндоскопические методы хирургии основания черепа, желудочковой системы головного мозга. Комбинация этих методов позволила с 2007 года применять и разрабатывать новые методы миниинвазивной хирургии опухолей и сосудистой патологии головного мозга. Такие операции являются вариантами Key-Holle хирургии (дословный перевод – хирургии через замочную скважину).
Сложные реконструктивные операции на основании черепа, в частности, декомпрессия канала лицевого нерва при переломах пирамидки височной кости, выполняются только в 19 нейрохирургическом отделении.
На сегодняшний день в отделении оказывается уже традиционно помощь больным с назальными ликвореями (акцент на миниинвазивные эндоскопические методы пластики), синдромом Арнольда-Хиари, сирингомиелией. Динамически расширяется объём нейрохирургических вмешательств с использованием современных достижений.
Выработанный алгоритм лечения и командная работа направлены на индивидуальный подход к каждому пациенту и его заболеванию. Работа нейрохирургов ведется комплексно со смежными специалистами (отоневролог, нейрофизиолог, нейроофтальмолог, логопед, радиолог, невролог). В послеоперационном периоде в отделении успешно проводится ранняя восстановительная программа.
Отделение является клинической базой кафедры нейрохирургии РМАНПО (заведующий кафедрой - Лауреат Премии Правительства РФ, д.м.н., профессор Древаль О.Н.) В отделении осуществляется научная деятельность, работниками отделения публикуются научные статьи, методические руководства. На нашей базе проходят обучения ординаторы и аспиранты нашей страны и стран ближнего и дальнего зарубежья.
В отделении работают 8 специалистов-нейрохирургов (в их числе 4 кандидата медицинских наук, 3 врача высшей квалификационной категории), врач функциональной диагностики, отоневролог (ЛОР врач) кандидат медицинских наук, невролог. Все врачи отделения являются сертифицированными специалистами онкологами.
В отделении ежегодно проходит лечение более 2000 пациентов, выполняется до 600 плановых операций в год, ежегодно проводится до 1000 различных исследований.
Контактная информация
22 корпус, сектор В, 8 этаж
Все операции проводятся с применением высоких технологий: под микроскопом и с прямым интраоперационным нейрофизиологическим контролем.

Горожанин Александр Вадимович
Заведующий отделением
Горожанин А.В. является заведующим 19 нейрохирургическим отделением с 2005 года. В 1986 году с отличием закончил Казанский государственный медицинский институт, а в 1988 г. - ординатуру по нейрохирургии. После окончания ординатуры работал врачом-нейрохирургом, а с 1991 г. заведовал отделением нейрохирургии Республиканской клинической больницы ТАССР г. Казань. В 1993 году защитил кандидатскую диссертацию. В течение 22 лет (с 25.04 1994 г.) работает нейрохирургом Городской клинической больницы им. С.П. Боткина.
Владеет всем спектром хирургических вмешательств, выполняемых в отделении. Некоторые вмешательства выполняются только Александром Вадимовичем.
Активно нацелен на освоение и внедрение новых технологий в лечении нейрохирургических больных. Основная направленность работы - оказание хирургической помощи больным с опухолями головного мозга наиболее сложной локализации (срединной и базальной), с сосудистой патологией головного мозга. Уделяет особое внимание соблюдению принципов миниинвазивности вмешательств (key-hole хирургии), хирургии опухолей в функционально невосполнимых структурах головного мозга (нейрофизиологический интраоперационный мониторинг у подавляющего большинства больных).
Является основоположником внедрения и развития в стенах Боткинской больницы ряда новых направлений – по эндоскопической церебральной хирургии базальных опухолей, желудочковой системы головного мозга, хирургии позвоночника со стабилизацией, вертебропластики, внеочаговой стабилизации при спондилитах.

Беляева Анна Рудольфовна
Врач-невролог
В 1979 г. окончила Первый МГМУ им. И.М. Сеченова. С 1979 по 1982 гг. проходила обучение в клинической ординатуре по неврологии на базе ГБУЗ ГКБ им. С.П. Боткина ДЗМ. С 1979 г. работала неврологом в различных отделениях Боткинской больницы (приёмный покой, консультативный центр, неврологические отделения). С 1990 г. - невролог нейрохирургического отделения.
Имеет большой опыт работы с разнообразной неврологической и нейрохирургической патологией. Регулярно проходит обучение на курсах повышения квалификации, сертификационных циклах. Посещает научные конференции, заседания научно-практических обществ.

Буданов Максим Михайлович
Врач-нейрохирург
Работает нейрохирургом с 1994 г. Трудовой путь начал в Казани, где работал в Республиканской больнице, занимался в том числе вопросами детской нейрохирургии. Проводил многочисленные операции по поводу синдрома Арнольда Киари. В Москве с 2001 года.
Имеет обширный опыт работы с различной нейрохирургической и патологией (сосудистые заболевания центральной нервной системы, опухоли головного и спинного мозга, периферических нервов, травмы центральной нервной системы, гнойно-воспалительные заболевания центральной нервной системы, спинальная и функциональная нейрохирургия).
Выполняет плановые и экстренные нейрохирургические вмешательства различной, в том числе и высшей, категории сложности. Владеет современными методами минимально инвазивных нейрохирургических вмешательств с использованием нейронавигации и эндоскопии.
Осуществляет весь спектр вмешательств при дегенеративно-дистрофических поражениях позвоночника (грыжи межпозвонковых дисков с задней фиксацией, стенозы позвоночного канала и листезы (смещения) позвонков). Проводит стабилизирующие операции при травматическом повреждении спинного мозга, в том числе и малоинвазивные (чрезкожные) вмешательства.
Владеет всеми методами нейродиагностики пациентов с поражением нервной системы. Имеет сертификат по онкологии.

Дешин Максим Игоревич
Врач-нейрохирург
Врач-нейрохирург. В 2013 г. окончил ординатуру по нейрохирургии ФГБОУ ДПО РМАНПО Министерства здравоохранения РФ, весь период обучения проходил на базе нейрохирургического отделения №19Б ГБУЗ ГКБ им. С.П. Боткина ДЗМ.
Проводит экстренные радикальные и паллиативные нейрохирургические вмешательства: вентрикулоперитонеальное шунтирование и закрытое наружное вентрикулярное дренирование при окклюзионных и сообщающихся гидроцефалиях, удаление внутричерепных гематом как сосудистого, так и травматического генеза.
Имеет опыт проведения плановых оперативных вмешательств при дегенеративных заболеваниях позвоночника (микрохирургическое удаление грыж межпозвонковых дисков), компрессионно-ишемических нейропатиях периферических нервов (невролиз, эндоневролиз), пластика дефектов черепа. Имеет сертификат по онкологии.
Регулярно посещает научные конференции по различным актуальным вопросам нейрохирургии, преимущественно посвящённые сосудистой патологии головного мозга.
В настоящее время набирает опыт в хирургическом лечении пациентов с патологией церебральных сосудов (артериальные аневризмы, артериовенозные мальформации, кавернозные ангиомы, гипертензивные внутримозговые гематомы), с опухолевыми поражениями головного мозга.
По вопросам консультации можно обратиться на личный электронный адрес: mdeshin@rambler.ru

Клишин Денис Николаевич
Врач-нейрохирург
Врач-нейрохирург высшей квалификационной категории. В 1998 году окончил Воронежскую Государственную медицинскую академию им. Н.Н. Бурденко. Стаж работы нейрохирургом - с 2000 г.
Область профессиональных интересов: сосудистые заболевания головного мозга, нейроонкология, черепно-мозговая и позвоночно-спинномозговая травма, дегенеративные заболевания позвоночника, патология периферической нервной системы. Имеет сертификат по онкологии.

Сидоренко Вера Владимировна
Врач-нейрохирург
Врач-нейрохирург. Стаж работы по специальности - 15 лет.
Область профессиональных интересов – открытая и малоинвазивная хирургия следующих патологий:
- Дегенеративные заболевания позвоночника
- Травма позвоночника и спинного мозга
- Опухоли позвоночника и спинного мозга
- Черепно-мозговая травма
- Опухоли головного мозга
- Сосудистые заболевания головного мозга
- Заболевания и повреждения периферической нервной системы
Образование
Часы работы и приёма звонков
Читайте также:


