Деформация костей причины лечение
Ниже представлены подходящие по вашим симптомам заболевания.

- нарушенная координация движений
- головокружение
- ухудшение зрения
- головная боль
- боли в суставах
- безболезненная припухлость
- деформация костей
- боли тупого характера
- ограничение подвижности сустава

- потеря веса
- утомляемость
- нарушение осанки
- слабость в мышцах
- учащенное сердцебиение
- изжога
- деформация костей

- дрожь
- спазм
- спазм в мышце
- онемение пальца ноги
- нетвердая походка
- слабые мышцы
- боль в руках
- онемение пальца
- переломы
- нарушение походки
- нарушения сердечного ритма
- мышечная атония
- онемение
- онемение ног
- онемение конечностей
- слабость в мышцах
- искривление позвоночника
- деформация костей
- спазмы в руках
- спазмы в ногах

- невысокий рост
- деформация позвоночника
- деформация зуба
- воронкообразная грудная клетка
- запор
- слабые мышцы
- набор веса
- боль в руках
- боль в костях
- кривые ноги
- переломы
- задержка роста
- судорога
- боль
- потливость
- перепады настроения
- плаксивость

- плохая память
- спазм
- головокружение
- набор веса
- боль в костях
- задержка в развитии
- бесплодие
- утомляемость
- судорога
- боль в мышцах
- снижение иммунитета

- лихорадка
- хриплый голос
- боль в плече
- одышка
- боль в ребрах
- проблемы с дикцией
- стридор
- опухшее лицо
- рвота
- усталость
- потеря веса
- свистящее дыхание
- боли в спине
- кровянистая мокрота
- боль в костях
- боль в груди
- кома
- кашель
- горячая кожа
- кровохарканье
- высокое артериальное давление
- высокотональные хрипы
- боли в суставах
- затрудненное дыхание
- утомляемость
- спутанность сознания
- судорога
- плохие ногти
- отсутствие аппетита
- боль
- слабость
- тошнота
- слабость в мышцах
- хрипы в легких

- нарушенная координация движений
- выпученные глаза
- лихорадка
- поражение кожи
- одышка
- частый пульс
- опухший желудок
- тахикардия
- неконтролируемые движения глаз
- водянистый стул
- усталость
- бесцельное движение
- атаксия
- бледная кожа
- боль в костях
- кашель
- снижение внимания
- красное лицо
- высокое артериальное давление
- нарушения сердечного ритма
- раздражительность
- утомляемость
- комок в области желудка
- потеря памяти
- плохое самочувствие
- боль
- понос
- потливость
- паралич

- плохой аппетит
- лихорадка
- сыпь
- одышка
- спленомегалия
- ночная потливость
- увеличение лимфатических узлов
- боль в животе
- усталость
- потеря веса
- анемия
- бледная кожа
- боль в костях
- озноб
- контузия
- кашель
- депрессия
- кровоточивость десен
- головная боль
- раздражительность
- боли в суставах
- утомляемость
- увеличение печени
- отсутствие аппетита
- слабость
- тошнота
- повышенная температура
- потливость
- высыпания на коже
- боль в позвоночнике
- дискомфорт в животе
- увеличение селезенки

- покраснение кожи
- патологическое усиление поясничного лордоза
- припухлость
- боль в руках
- боль в костях
- хроническая боль
- переломы
- боль
- отек

- хриплый голос
- боль в плече
- одышка
- стридор
- опухшее лицо
- усталость
- потеря веса
- свистящее дыхание
- кровянистая мокрота
- боль в костях
- боль в груди
- кашель
- нависающие веки
- кровохарканье
- высокотональные хрипы
- боли в суставах
- затрудненное дыхание
- утомляемость
- плохие ногти
- отсутствие аппетита
- боль
- слабость

- плохая память
- кожный зуд
- одышка
- увеличение лимфатических узлов
- головокружение
- потеря веса
- боль в костях
- утомляемость
- выпадение волос
- слабость
- отек шеи
- потливость
- отеки ног
- отеки рук
- увеличение селезенки
- воспаление легких

- плохой аппетит
- кожный зуд
- вздутие живота
- боль в животе
- запор
- головокружение
- рвота
- потеря веса
- боль в костях
- депрессия
- переломы
- головная боль
- бесплодие
- раздражительность
- боли в суставах
- кровотечение из носа
- ожирение
- слабость
- жажда
- понос
- потливость
- чувство тревоги
- ощущение нехватки воздуха
- боль в мышцах
- снижение иммунитета
- хроническая усталость
- темный стул
- перепады настроения

- слабый мышечный тонус
- выступающие лобные дуги
- невысокий рост
- деформация позвоночника
- патологическое усиление поясничного лордоза
- нетвердая походка
- кривые ноги
- нарушение походки
- задержка роста
- кифоз
- врожденная деформации конечностей
- боль в пояснице
- ухудшение слуха
- косоглазие
- дыхательная недостаточность
- плохой аппетит
- лихорадка
- сыпь
- увеличение лимфатических узлов
- боль в животе
- запор
- усталость
- потеря веса
- отвращение к пище или питью
- боли в спине
- боль в костях
- озноб
- горячая кожа
- головная боль
- боли в суставах
- утомляемость
- вялость
- увеличение печени
- миалгия
- отсутствие аппетита
- боль
- слабость
- жажда
- повышенная температура
- потливость
- боль в мышцах
- увеличение селезенки
- перепады настроения

- выступающие лобные дуги
- сколиоз
- припадки
- деформация позвоночника
- деформация зуба
- слепота
- выступающая нижняя челюсть
- ухудшение зрения
- кисты
- потеря слуха
- кифоз
- умственная отсталость
- туманное зрение
- судорога

- плохой аппетит
- лихорадка
- боль в желудке
- кожный зуд
- сыпь
- одышка
- сонливость
- нарушение речи
- ночная потливость
- увеличение лимфатических узлов
- ухудшение зрения
- рвота
- усталость
- потеря веса
- боль в костях
- боль в груди
- кашель
- головная боль
- паховые массы
- чешутся ноги
- утомляемость
- слабость
- тошнота
- повышенная температура
- затрудненное глотание
- потливость

- плохой аппетит
- лихорадка
- красные точки на коже
- одышка
- ночная потливость
- опухшие десны
- увеличение лимфатических узлов
- обморок
- головокружение
- усталость
- потеря веса
- боли в спине
- бледная кожа
- боль в костях
- озноб
- контузия
- нарушение походки
- кровоточивость десен
- склонность к образованию синяков
- боли в суставах
- утомляемость
- кровотечение из носа
- боль в ногах
- слабость
- повышенная температура
- потливость

- повышенная гибкость суставов
- невысокий рост
- деформация позвоночника
- тянущаяся кожа
- деформация зуба
- односторонняя потеря слуха
- слабые мышцы
- бледная кожа
- кривые ноги
- контузия
- плоскостопие
- переломы
- потеря слуха
- склонность к образованию синяков
- затрудненное дыхание
- искривление позвоночника
- нарушение дыхания

- боль в ступне
- сильная кровопотеря
- боль в плече
- боль в коленях
- боль в ребрах
- деформация позвоночника
- опухшая лодыжка
- опухшие суставы
- боль в пятке
- припухлость
- боль в запястье
- боль в руках
- кривые ноги
- контузия
- раздражительность
- боли в суставах
- скованность движений
- онемение
- боль
- боль в лодыжке
- боли в локте
- боль в бедре

- проблемное поведение
- припадки
- невысокий рост
- боль в желудке
- одышка
- вздутие живота
- всплывающий стул
- опухший желудок
- деформация зуба
- тремор
- боль в животе
- запор
- рвота
- водянистый стул
- усталость
- потеря веса
- анемия
- тревожность
- бледная кожа
- контузия
- депрессия
- отрыжка
- зловонный стул
- задержка роста
- желудочно-кишечное кровотечение
- склонность к образованию синяков
- несварение
- бесплодие
- раздражительность
- утомляемость
- выпадение волос
- непереносимость молока
- язвы во рту
- судорога
- кровотечение из носа
- отсутствие аппетита
- тошнота
- понос
- диспепсия
- хроническая усталость
Ни в коем случае не основывайтесь только на результатах поиска в постановке диагноза. Обязательно обратитесь к сертифицированному врачу для постановки диагноза и назначения лечения.
Деформации конечностей – это группа врожденных и приобретенных патологических состояний, сопровождающихся изменением длины, формы и оси конечности. Наряду с внешними признаками деформации в большинстве случаев наблюдается более или менее выраженное нарушение функции. Диагноз выставляется на основании симптомов, данных рентгенографии, КТ, МРТ и других исследований. Лечение может быть как консервативным, так и оперативным. Лечебная тактика зависит от причины и выраженности деформации конечностей, а также от степени функциональных нарушений.
МКБ-10
- Причины
- Диагностика
- Виды деформаций
- Укорочение
- Искривление
- Цены на лечение
Общие сведения
Деформации конечностей – нарушения длины, оси и конфигурации конечностей. Могут возникать по различным причинам, быть врожденными или приобретенными. Относятся к числу широко распространенных в травматологии и ортопедии патологических состояний. Нижние конечности страдают чаще верхних. Кроме того, деформации нижних конечностей имеют большее клиническое значение, поскольку даже нерезко выраженные патологические изменения влекут за собой нарушение опоры и осанки и чаще становятся причиной потери трудоспособности. Лечением деформаций конечностей занимаются травматологи-ортопеды. В зависимости от причины развития данной патологии участие в лечении также могут принимать ревматологи, инфекционисты, венерологи, эндокринологи и другие специалисты.

Причины
Выделяют следующие причины деформации конечностей:
- Последствия травм костей и суставов. У взрослых причиной деформации конечностей чаще всего становятся диафизарные переломы (голени, бедра, предплечья, плеча), у детей – повреждения эпифизарной зоны, распространяющиеся на хрящевую пластинку роста кости. Кроме того, вероятность развития посттравматической деформации у детей и взрослых достаточно высока при около- и внутрисуставных переломовывихах и переломах со смещением.
- Последствия травм мягких тканей. Деформации конечностей могут возникать после ожогов, а также обширных ран с дефектом мягких тканей и с повреждением нервов.
- Врожденные аномалии: гипоплазии и аплазии костей конечностей, врожденные вывихи и подвывихи суставов, врожденные нарушения функции ростковых зон и т. д. Самой распространенной причиной развития деформаций, обусловленных врожденными пороками развития, является дисплазия тазобедренного сустава.
- Гнойные процессы. У взрослых деформации конечностей чаще формируются вследствие посттравматического остеомиелита, у детей – вследствие гематогенного остеомиелита. Кроме того, причиной развития данной патологии может стать гнойный артрит травматического или нетравматического генеза.
- Доброкачественные и злокачественные опухоли. Деформация конечности может развиться вследствие патологического процесса в хрящевой или костной ткани или стать исходом лечения (например, после резекции участка кости). Кроме того, форма конечности может нарушаться за счет мягкотканного компонента – вследствие слоновости, обусловленной удалением или облучением регионарных лимфатических узлов при всех видах злокачественных опухолей.
- Болезни костно-мышечной системы. Причиной деформации конечностей может стать множественная экзостозная хондродисплазия, болезнь Оллье (энхондроматозная дисплазия), ахондроплазия, болезнь Блаунта, болезнь Педжета (деформирующий остоз), болезнь Турена-Соланта-Голе (генерализованный семейный гиперостоз) и т. д.
- Системные заболевания соединительной ткани:ревматоидный артрит, СКВ, склеродермия, синдром Шегрена, рецидивирующий полихондрит и т. д.
- Специфические инфекции:третичный сифилис (вследствие прогрессивного паралича или гуммозного поражения костей и суставов), врожденный сифилис, костно-суставной туберкулез.
- Дегенеративно-дистрофические заболевания суставов (первичные и вторичные артрозы). Чаще всего клинически значимые деформации конечностей наблюдаются при гонартрозе и коксартрозе.
Кроме того, деформации конечностей могут развиваться при парезах, параличах, рахите и некоторых эндокринных заболеваниях.
Диагностика
При выявлении деформаций конечностей огромную роль играют данные внешнего осмотра, поэтому данной части обследования уделяют особое внимание. Осмотр производится по определенному алгоритму. При визуальном исследовании конечностей обращают внимание на наличие костных выбуханий, отек мягких тканей, степень развития и симметричность мышц, кровоизлияния и другие изменения на коже, наличие или отсутствие болезненности при пальпации.
Осмотр суставов включает в себя оценку их конфигурации, определение подвижности, выявление контрактур, отека, наличия выпота и т. д. При исследовании дистальных отделов конечностей (стоп и кистей) определяют их отклонение от нормального физиологического положения. При изучении тазобедренного сустава, недоступного прямому визуальному осмотру, опираются на косвенные признаки деформации конечности: контрактуру, ограничение движений, патологическую установку конечности, укорочение и т. д.
Для более точной оценки деформации конечностей используют радиологические методы: рентгенографию, КТ и МРТ. В некоторых случаях необходимы сравнительные исследования аналогичных сегментов, например, сравнительная рентгенография тазобедренных суставов при подозрении на дисплазию. При необходимости, в зависимости от причины развития деформации конечностей, назначают консультации соответствующих специалистов: невролога, нейрохирурга, ревматолога, эндокринолога и т. д.
Виды деформаций
Укорочение конечностей может быть выраженным, видимым даже при поверхностном визуальном осмотре, или незначительным, определяемым только с использованием специальных методов. Степень функциональных нарушений при укорочении зависит от локализации деформации. Верхняя конечность практически полностью сохраняет свои функции при укорочении до 8 см. Иногда наблюдается некоторая гипертрофия мышц здоровой конечности за счет ее преимущественного использования.
Для того чтобы выявить укорочение, используют следующие методики: визуальное сравнение, измерение с использованием сантиметровой ленты, сравнительный анализ данных рентгенологического исследования, КТ и МРТ. Визуальную оценку осуществляют, укладывая пациента на спину на жесткую кушетку и сравнивая расположение верхних остей подвздошных костей, лодыжек и верхних полюсов надколенника. При несовпадении выявляют сегмент, за счет которого произошло укорочение. Измерение сантиметровой лентой и оценку данных инструментальных исследований также осуществляют, сравнивая расположение аналогичных анатомических образований обеих конечностей.
Укорочение конечности может быть истинным, кажущимся и относительным. Причиной истинного укорочения являются органические изменения одного или нескольких сегментов. Данная патология выявляется при измерении как всей конечности, так и ее отдельных сегментов. Кажущееся укорочение возникает вследствие вынужденного сгибания, как правило, обусловленного патологическим процессом в суставе. При этом измерение конечности в целом свидетельствует об изменении длины по сравнению с другой ногой, а измерение по сегментам показывает нормальные результаты. Относительное укорочение обусловлено нарушением взаимного расположения соседних сегментов конечности. Возникает при вывихах, переломовывихах и внутрисуставных переломах. Для определения суммарного изменения длины конечности используют все три показателя: истинное, относительное и кажущееся укорочение.
Следует учитывать, что данный метод устранения деформации конечностей предполагает длительное ношение аппарата – обычно в течение нескольких месяцев. Операции по медицинским показаниям чаще осуществляют у пациентов с односторонним врожденным или приобретенным укорочением одной конечности. Хирургические вмешательства с косметической целью производят у пациентов с симметричным укорочением (например, при ахондроплазии). В косметических целях обычно удлиняют голени, поскольку наложение аппарата на этот сегмент влечет за собой меньший риск послеоперационных осложнений и легче переносится больными.
Операция проводится в условиях травматологического или ортопедического отделения. Конструкция аппарата определяется врачом индивидуально, с учетом особенностей патологии. Аппарат накладывают под общим наркозом или спинномозговой анестезией. Вначале проводят спицы в верхней и нижней части сегмента, монтируют нижнее и верхнее кольца. Затем осуществляют остеотомию (рассечение кости), проводят оставшиеся спицы и фиксируют их в средних кольцах. Рану ушивают, дренируют полутрубкой или резиновым выпускником и накладывают повязку. Область выхода каждой спицы закрывают стерильной салфеткой, смоченной полуспиртовым раствором.
Искривление может развиваться как одновременно с укорочением, так и отдельно, быть одно- или двухсторонним. Причиной односторонней деформации конечности чаще всего становится отсутствие репозиции, недостаточная репозиция или вторичное смещение отломков при переломах с угловым смещением. Кроме того, одностороннее искривление наблюдается при аномалиях развития одной конечности. Двустороннее искривление возникает при врожденных пороках развития и ряде заболеваний, в том числе рахите (вальгусное искривление голеней) и позднем врожденном сифилисе (саблевидные голени).
Оценка выраженности одностороннего искривления производится путем сравнения со здоровой конечностью. При двухсторонней деформации конечностей ориентируются на нормальные физиологические показатели. Следует учитывать, что норма в этом случае – весьма вариабельное понятие, зависящее от пола и возраста и подверженное индивидуальным колебаниям. Поэтому в каждом случае необходим комплексный подход, включающий в себя оценку функции конечности, наличия и степени негативного влияния искривления на суставы и осанку, значимость косметического дефекта и другие показатели.
Тактика лечения зависит от причины и степени деформации конечностей. При посттравматическом искривлении показано оперативное лечение – корригирующая остеотомия. При врожденных дефектах (особенно нерезко выраженных) на начальном этапе может применяться консервативная терапия: ношение специальной обуви и ортезов, ЛФК, фиксирующие и корригирующие аппараты, гипсовые повязки и т. д. При неэффективности консервативных мероприятий проводятся хирургические операции.

Стопа человека имеет сложное анатомическое строение: предплюсну, плюсну и пальцы. В ее состав входит 26 костей, которые образуют между собой многочисленные суставы. Поэтому боли и деформация костей стопы – достаточно распространенная медицинская проблема. Причины патологии могут быть самыми разнообразными.
Стопа испытывает постоянные нагрузки, поэтому она претерпевает изменения в течение жизни человека. Самыми уязвимыми периодами по риску развития деформаций костей стопы являются:
- первые шаги у ребенка – в этот момент необходимо своевременно выявить и исправить врожденные нарушения нормального строения;
- первые годы в школе характеризуются возрастанием нагрузки на опорно-двигательный аппарат;
- в подростковый период отмечается интенсивный рост костей;
- после 40 лет, особенно у женщин, когда имеются признаки плоскостопия и риск развития тяжелых изменений ступни многократно возрастает.
Вальгусная деформация I пальца стопы
Первыми симптомами заболеваниями является боль или дискомфорт в ноге при ходьбе, становится неудобно ношение привычной обуви. Затем развиваются болезненные натоптыши и мозоли в области большого пальца. В тяжелом случае развивается деформация костей ступни, изменяется нормальное положение суставов.
Молоткообразные пальцы
Следующей по частоте причиной деформации стопы является развитие искривления II или III пальцев, в результате которого они становятся похожи на молоточки. Эта форма деформации костей стопы встречается при плоскостопии, вальгусном искривлении, при неврологических заболеваниях, например, параличе или полиомиелите. В результате заболевания развивается остеоартроз, появляются мозоли и натоптыши.
Определить патологию ступни у себя можно при наличии следующих причин:
- II или III пальцы длинные и находятся в согнутом положении;
- палец невозможно полностью выпрямить;
- при искривлении большого пальца ноги страдает и второй палец.
Искривление V плюсневой кости
Врожденные нарушения
Врожденные деформации костей стопы встречаются редко. Например, врожденная вертикальная деформация таранной кости обнаруживается у детей с множественными пороками развития соединительной ткани, опорно-двигательного аппарата, неврологическими нарушениями. Нарушение развития происходит еще во внутриутробном периоде. Из-за разных темпов роста происходит мышечный дисбаланс и смещение костей относительно их нормального положения.
Лечение

В период начальных проявлений деформаций костей стопы применяют консервативные способы лечения. Врачи-ортопеды назначают массаж, физиотерапевтические процедуры и лечебную физкультуру для укрепления сводов. Важно обратиться к врачу как можно раньше, при появлении первых признаков нарушения. Пациентам подбираются особые ортопедические вкладыши и стельки.
При длительном существовании деформации развиваются стойкие изменения мышц и суставов, образуются сращения между сухожилиями и суставными капсулами. Такое состояние поддается коррекции только путем операции. Сегодня разработаны различные методики устранения нарушений, так называемые ремоделирующие операции, позволяющие добиться у пациентов хороших результатов и свести к нулю число рецидивов заболевания.
Но патологию костей стопы легче предотвратить, чем исправить. Ортопеды рекомендуют придерживаться следующих правил:
- Выбирайте комфортную обувь с широким носком и устойчивым каблуком.
- Давайте ногам отдыхать.
- Не забывайте о периодическом массаже ног, гимнастике. Походите на цыпочках, перекатывайте и поднимайте предметы с пола при помощи ног.
- Обратите внимание на ортопедические стельки в обувь.
Деформация костей и суставов зачастую является важным диагностическим признаком, сопутствующим многим заболеваниям. Знать все виды деформации костей у детей и взрослых обязан каждый практикующий врач, поскольку полученные в ходе осмотра сведения помогают установить правильный диагноз.
Первичный осмотр начинают с определения симметричности грудной клетки, уровня расположения углов лопаток и плеч, длины и развитости нижних и верхних конечностей. Любые отклонения от нормы фиксируются в истории болезни. Затем врач оценивает состояние не только костей, но и их сочленения. Состояние суставов, особенно деформированных, может рассказать о многих системных заболеваниях соединительной ткани. Посмотреть иллюстрации самых распространенных признаков данной патологии костей скелета можно на этой странице. Здесь же приведет алгоритм оценки отклонения от нормы.
Виды деформации грудной клетки
При исследовании грудной клетки отмечают ее выпячивания, западения, втяжения. Существует несколько патологических видов деформации грудной клетки, присущих определённым заболеваниям.
Бочкообразная (или эмфизематозная) грудная клетка, при которой отмечают расширение и увеличение всех диаметров грудной клетки, при этом надчревный угол (angulus epigastricus) больше прямого, межреберные промежутки сужены, ребра прикрепляются к грудине в горизонтальном направлении.
Паралитическая грудная клетка, встречающаяся у людей слабого телосложения, Удлинена, уплощена, узка, межреберные промежутки расширены, надчревный угол острый, ребра прикрепляются к грудине под острым углом, угол между рукояткой и телом грудины ясно выражен, X ребро оканчивается свободно. Плоская грудная клетка характеризуется отсутствием ее нормальных выпуклостей.
Воронкообразная и килевидная деформация грудной клетки
Воронкообразная деформация грудной клетки характеризуется вдавлением нижнего отдела тела грудины в результате врожденных изменений или в связи с профессией (сапожники, портные).
Это один из врожденных пороков развития. Грудина и реберные хрящи проваливаются таким образом, что наибольшее углубление приходится на мечевидный отросток. Для таких людей характерны жалобы на быструю утомляемость, ощущение сердечных толчков и нехватку воздуха. Воронкообразная деформация грудной клетки с возрастом усиливается, возникает опасность сдавления сосудистого пучка сердца и поворота сердечной оси, следствием чего становятся перегрузка сердца и уменьшение ударного объема в выпрямленном положении тела.
Наиболее выражено сдавление сердца при асимметричной (дополненной кифосколиозом позвоночника, плоской грудной клеткой) воронкообразной деформации. Лишь в совсем тяжелых случаях бывает ограничена также легочная функция. Кифосколиотическая грудная клетка характеризуется вторичной ее деформацией в результате резко выраженного искривления позвоночника.
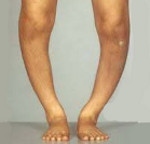
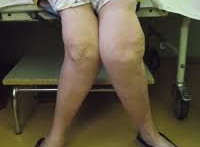
Вальгусная и варусная деформация костей нижних конечностей
При исследовании конечностей обращают внимание на деформации костей ног в области суставов. При наличии аномального угла следует отметить, куда этот угол открыт (искривление с углом, открытым кнаружи, носит название valgus, с углом, открытым кнутри, — varus). Например, искривление в области коленных суставов, напоминающее букву X (т. е. с углами, открытыми кнаружи), называется вальгусная деформация нижних конечностей (valgum). А искривление в области коленных суставов, напоминающее букву О (т. е. с углами, открытыми кнутри), называется варусная деформация нижних конечностей (genu varum).
Аналогичными терминами пользуются при искривлениях такого же типа других суставов, а также отдельных сегментов конечности (crus varum, valgum; humerus varus, valgus). Вальгусная деформация кости у детей часто является следствием рахита.
Резко выраженные деформации нижних конечностей за счет утолщения надкостницы периостальных и эндостальных наложений лучше всего заметны при осмотре длинных трубчатых костей, при этом ощупывать следует не только гребешок большеберцовой кости (crista tibiae), но также ее переднюю поверхность (planum tibiae) и медиальный край. Нетипичная варусная деформация костей при разрушении крупных суставов может говорить о тяжелой степени остеопатии и хондропатии.
Остеохондропатия (чаще двусторонняя) — бугристость большеберцовой кости, проявляющаяся местной болезненной припухлостью; наблюдается чаще у мальчиков 13-17 лет, называется болезнью Шлаттера. Как на этиологический момент болезни Шлаттера указывают на травму, но установить ее в анамнезе не всегда удается. Клинически болезнь проявляется тупыми болями в области бугристости большеберцовой кости, которые усиливаются при ходьбе и успокаиваются в покое.
Деформация костей пальцев рук
Внезапно возникшая и быстро развивающаяся деформация пальцев рук в виде барабанных палочек (Osteoarthropathie hypertrophiante Pneumigue) и ногтевых пластинок в виде часовых стекол у людей без длительного анамнеза хронической обструктивной болезни легких можно расценивать в качестве паранеопластической реакции при злокачественной опухоли плевральной полости и метастазах в нее.
Некоторые авторы вообще считают деформацию костей рук (синдром Мари — Бамбергера), первым проявлением мезотелиомы плевры, поскольку локализованная фиброзная форма заболевания манифестирует серозным, а потом и геморрагическим выпотом, быстро накапливающимся после плевральной пункции. Мезотелиома (mesothelioma; син.: целотелиома) — опухоль, морфологическим субстратом которой являются клетки мезотелия. Описаны доброкачественная (т. benignum; син.: фиброзная) не метастазирующая мезотелиома в виде узла на ножке или широком основании и злокачественная (т. maUgnurrr, син: рак целомический, эндотелиома саркоматозная) мезотелиома, характеризующаяся инфильтрирующим ростом и склонная к быстрому метастазированию.
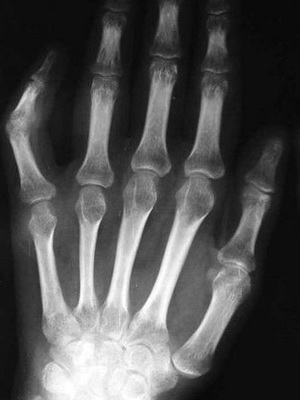
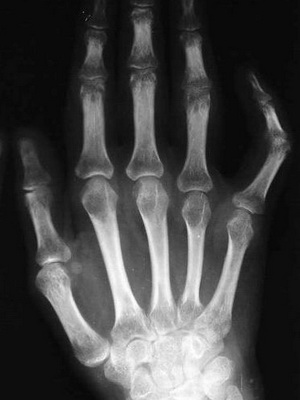
Следует иметь в виду, что наследственная деформация костей пальцев в виде барабанных палочек может быть проявлением врожденного удвоения почек — синдром Аллеманна. Напротив, у больных системной склеродермией вследствие разрушения ногтевых фаланг пальцы рук укорачиваются и заостряются.
Другие виды деформации скелета
Нужно вкратце рассмотреть и другие виды деформации костей скелета человека. Остановимся на ключицах и позвоночнике.
Известно, что костно-надкостничный аппарат традиционно является излюбленной локализацией врожденного и гуммозного сифилиса. Триада Гетчинсона — симптомокомплекс, характерный для позднего врожденного сифилиса: интерстициальный диффузный кератит, глухота и наличие верхних центральных резцов измененного вида с отверткообразной формой коронки, полулунной выемкой на режущем крае и уменьшенными длиной и шириной по сравнению с другими зубам, — и должна быть пополнена целым рядом других признаков со стороны костного аппарата: высокое нёбо, периоститы и остеопериоститы, седлообразный нос, саблеобразные ноги (утолщение и искривление выпуклостью кпереди большеберцовых костей, по форме напоминающих сабельные ножны), олимпийский лоб (неправильное строение костей черепа с резко выдающимся вперед лбом).
Поэтому при обнаружении в костях опухолевидных образований для исключения их метастатического происхождения указанные органы должны быть обследованы с особенной тщательностью.
Обнаружение множественных утолщений и деформаций костей скелета позволяет заподозрить дегенеративные изменения по типу дизонтогенетической дистрофии Реклингхаузена (osteodistrophia parathyreoidea; син.: остеодистрофия фиброзная генерализованная, паратиреоидная остеодистрофия, болезнь Реклингхаузена, Энгеля—Реклингхаузена — заболевание, обусловленное появлением гормонально-активной опухоли паращитовидных желез, характеризующееся остеопорозом одних участков костей и интенсивным разрастанием других в виде опухолевидных образований). У женщин 30-40 лет это заболевание обусловлено избыточной продукцией паратгормона, приводящей к мобилизации кальция из костной ткани.
В ранней стадии болезни возникают неопределенная боль в костях, мышечная слабость, повышенная утомляемость, головная боль. Позже могут присоединиться потеря аппетита, тошнота, боль в животе (язвенная болезнь желудка и двенадцатиперстной кишки, хронический калькулезный панкреатит). Характерны и проявления почечнокаменной болезни (почечная колика, гематурия, полиурия), различные деформации костей (укорочение конечности, хромота), безболезненные патологические переломы, малокровие, тахикардия, сердечная слабость. В ходе обследования больных у них выявляют гиперкальциемию, гиперкальциурию и гиперфосфатурию.
Сходную картину поражения костей скелета может, в свою очередь, обусловить и деформирующий остоз (деформирующая остеодистрофия, остит деформирующий — болезнь Педжета) — болезнь, характеризующаяся деформацией бедренных и большеберцовых костей, позвоночника и черепа с выраженным гиперостозом, утолщением и искривлением костей.
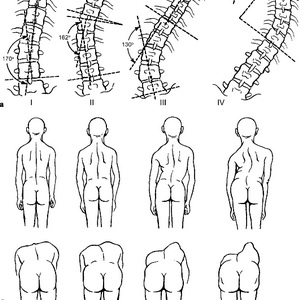
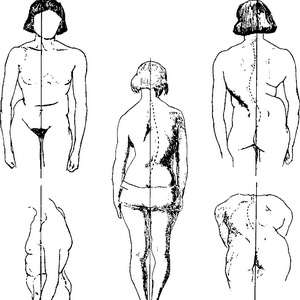
Следует обратить внимание на возможное непропорциональное соотношение частей скелета и его грубых деформаций (пороки развития, результаты травмы; дефекты костей черепа, позвоночника, грудной клетки, таза и конечностей). Отмечают часто встречающиеся искривления позвоночника (кпереди — лордоз, кзади — кифоз, в стороны — сколиоз). Для более точного представления о сколиозе рекомендуется, кроме осмотра, разместить раздвинутые II и III пальцы в верхнем отделе спины по бокам от линии позвоночника и провести ими сверху вниз по всей его длине.
При таком приеме легче установить отклонение позвоночника в ту или другую сторону.
Завершая этот раздел, подчеркнем, что знание методики исследования костной системы важно не только для хирургов, но и для врачей общей практики, интернистов и семейных врачей. Ведь обнаруживаемые в костной системе опухолевидные образования, равно как и наблюдаемая болезненность при поколачивании пальцами по плоским и трубчатым костям (череп, грудина, ребра, позвоночник, подвздошные кости, большеберцовая кость), могут быть как проявлением изменений костной ткани некоторых заболеваний крови (анемия, лейкозы, миеломная болезнь), так и метастазами в кости злокачественных опухолей других органов.
Посмотрите, как диагностируется деформация грудной клетки – на видео показаны все приемы мануального исследования:
Читайте также:



