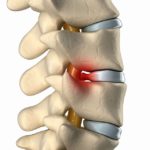
Дефекты шморля и краевые остеофиты
Дефект Шморля (или, как будет правильней сказать, грыжа) – это термин, который характеризует продавливание позвонкового тела хрящевой тканью межпозвоночного диска.
Данное явление вызывает множество вопросов. Из-за чего оно возникает? Какие симптомы на это указывают? Как данный дефект диагностировать, что необходимо для лечения? На эти и многие другие вопросы следует дать ответы.
Определение
Итак, дефект Шморля является рентгенологическим признаком, который указывает на изменения в структуре тела позвонка и межпозвоночного диска. Он не имеет ничего общего с межпозвоночной грыжей, остеохондрозом или протрузией.
Дефект чаще всего формируется в период жизни между 14 и 17 годами. В это время как раз и происходит активное вытягивание позвоночника. Губчатое вещество ткани не поспевает за ростом тела, а потому становится мягче. Поэтому в него проникает хрящевая ткань, вследствие чего формируется выпячивание хряща, которое обращено вершиной внутрь поврежденного позвонка.
Пожилой возраст тоже может быть опасен. Люди преклонного возраста находятся в группе риска. Ведь у них снижается так называемая минеральная плотность костной системы, нередко начинает развиваться остеопороз.
Однако у пожилых пациентов структуры нервной системы не сдавливаются. Симптомы могут отсутствовать. Однако это не отменяет того факта, что дефект, не дающий о себе знать, создает предпосылки для возникновения серьезных заболеваний позвоночника. А потому лечение обязательно в любом случае.
Классификация
Ее стоит рассмотреть первым делом, раз речь идет о дефектах Шморля в телах позвонков. Что это – ясно, но какими они бывают?
В зависимости от количества выделяют множественные и одиночные.
Грыжи второго типа из перечисленных диагностируют у 70 % пациентов. Обычно они не дают о себе знать. Если же дефект Шморля тел появляется в другом отделе, то это приводит к искривлению позвоночника. Подвижность, разумеется, тоже нарушается.
А вот множественные грыжи являются косвенным симптомом, указывающим на болезнь Шейермана-Мау. Она характеризуются прогрессирующим поясничным гиперлордозом или кифозом. Поначалу симптомы не дают о себе знать, но впоследствии множественные грыжи приводят к нарушению двигательной функции.
По месту нахождения различают центральные, боковые, задние и передние дефекты. В любом случае проявляются они в разрыве пластинок гиалинового хряща, из-за чего ядро межпозвоночного диска выпадает.
Причины
Как правило, предпосылкой для появления дефектов Шморля является что-то из перечисленного:
- Искривление позвоночника.
- Патологические процессы на позвонках.
- Серьезные нарушения в обмене веществ.
- Влияние нетипичных нагрузок на позвоночный столб.
- Ушибы или переломы.
- Разрыв фиброзных колец, находящихся между позвонками.
- Слишком быстрый рост в детстве. Из-за этого мягкие ткани могут опережать развитие костных структур.
Однако в подавляющем большинстве случаев дефект Шморля (грыжа) является врожденной патологией. Если он развивается, то преимущественно в юношеском или детском возрасте.

Признаки заболевания
Основной клинический симптом, указывающий на наличие дефекта Шморля, – это боль. Ее интенсивность зависит от того, насколько сильна травма фиброзносвязочного кольца, а также от сдавливания корешков.
Как правило, больные жалуются на острую боль в шейном отделе, возникающую внезапно. Также она может отдавать в руку. Часто усиливается при движении головой, еще прослеживается зависимость от позы пациента.
На самом деле, иррадиация боли обширна. Она вполне может распространяться по плечу или даже переходить на предплечье. Реже – на грудной отдел.
Другие симптомы
Есть еще некоторые признаки, по которым можно узнать о развитии данного недуга, и их тоже стоит перечислить, раз речь идет о дефектах позвоночника (Шморля). Что это за симптомы? Их можно выделить в такой перечень:
- Нарушенная осанка.
- Быстрая утомляемость.
- Ощущение онемения конечностей.
- Рефлекторное напряжение мышц.
- Усиление боли в районе образования дефектов после физических нагрузок.
Заболевание, находящееся на запущенной стадии, может проявляться в следующих признаках:
- Тошнота и рвота.
- Запоры или понос.
- Нарушенное мочеиспускание.
- Половая дисфункция.
Важно помнить, что в течение долгого времени патология протекает бессимптомно. И появление очевидных признаков, указывающих на наличие нарушений, говорит о необходимости экстренного проведения обследования и начала интенсивного лечения.
Последствия
Их тоже нужно перечислить, рассказывая о дефектах позвоночника (Шморля). Что это – теперь понятно, но чем чревато игнорирование данного недуга? Последствия могут быть следующими:
- Искривление.
- Компрессионный перелом позвоночника.
- Межпозвоночная грыжа. Она, в свою очередь, приводит к бесплодию, параличу нижних конечностей, нарушению мочеиспускания и проблемам с кровяной системой.
- Артроз. Он чреват разрушениями хрящевой ткани, утратой подвижности, даже инвалидностью.
- Нарушение двигательной активности.
Каждое последствие приводит к ухудшению качества жизни. Именно поэтому всегда лучше лечить заболевание сразу, не доводя до появления осложнений.
Диагностика
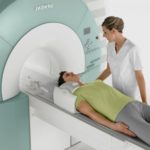
Из-за бессимптомного течения заболевания мелкие дефекты Шморля в телах позвонков обнаружить в рамках общего обследования невозможно. Их реально выявить лишь рентгенологическим методом. Это может быть либо магнитно-резонансная, либо компьютерная томография.
Конечно, в идеале стоит хотя бы один раз в год проводить такое обследование, чтобы убедиться в отсутствии проблем со здоровьем. А если человека периодически беспокоит дискомфорт в спине либо иногда дают о себе знать какие-либо симптомы из перечисленных, необходимо обращаться к врачу незамедлительно.

Задачи лечения
При обнаружении дефекта позвонков (Шморля) назначается терапия, направленная на купирование прогрессирования данной патологии. Самолечением заниматься нельзя. Тактику может определить лишь врач, приняв во внимание возраст пациента, его индивидуальные особенности, а также степень выраженности патологии.
Вот каковы задачи лечения:
- Ликвидировать боль, если она беспокоит пациента.
- Устранить мышечные спазмы.
- Нормализовать кровоснабжение спинных мышц.
- Улучшить в костных тканях обмен веществ.
- Вернуть позвоночнику прежнюю гибкость.
- Устранить вероятность появления и развития осложнений.
В подавляющем большинстве случаев тактика лечения дефектов Шморля подразумевает следующие действия:
Но, опять-таки, конкретный подход зависит от обстоятельств того или иного пациента, а также степени его запущенности.
Хирургическое вмешательство
При возникновении дефектов Шморля операция не нужна. Показана лишь комплексная терапия, включающая также и различные физиотерапевтические мероприятия.
Но если у человека будут диагностированы осложнения, вмешательство может потребоваться. При том же компрессионном переломе, например, без операции не обойтись.
Потому что такое последствие влияет на состояние пациента и качество его жизни. Человек начинает слабеть, иммунитет ухудшается, боль усиливается, наблюдается дисфункция внутренних органов. Здесь поможет лишь хирургия.

Диета и образ жизни
Какое бы нарушение ни было диагностировано у человека (будь то узуративный дефект грыжи Шморля, либо какой-то другой), ему понадобится внести некоторые коррективы в свое существование.
Если он будет следовать определенному алгоритму действий, то патология не просто остановится в развитии, она еще значительно уменьшится. Плюс ко всему, удастся свести к минимуму вероятность возникновения переломов, травм и проблем, касающихся нервной системы.
Достаточно помнить о таких правилах:
Физиотерапия
Если у человека диагностировали узуративный дефект Шморля (или какой-либо другой), то ко всем вышеперечисленным методам лечения, возможно, придется также добавить что-то из следующего:
- Лечебная гимнастика. Является отличным способом укрепления спинных мышц и увеличения гибкости позвоночного столба.
- Мануальная терапия. Позволяет ускорить приток и отток крови. Также способствует возрастанию между позвонками пространства.
- Массаж. Помогает избавиться от слабости и боли, позитивно влияет на кровообращение, а также снижает спазмы мышц.
- Апитерапия. Своеобразный метод лечения. Его основа – пчелиные укусы в спину.
- Грудотерапия. Так называется эффективный способ лечения, подразумевающий накладывание на пораженный участок медицинских пиявок. Эти существа выделяют активные вещества, улучшающие кровообращение и метаболизм.
- Тракция. Это пресловутая вытяжка позвоночника. Данная процедура также направлена на ускорение кровообращения в хрящевой и костной тканях. Для ее осуществления необходим особый тренажер.
Главное и в этом деле соблюдать врачебные рекомендации. Даже если речь идет о лечебной физкультуре. Ведь лишь правильно подобранные упражнения помогут улучшить обменные процессы во всем организме, укрепить иммунную и костно-мышечную системы.

Народные средства
Многие люди прибегают к методам нетрадиционной медицины для укрепления позвоночника костей. Вот некоторые действенные рецепты:
- Нужно собрать скорлупу от 100 яиц и высушить ее. Потом измельчить в мельчайший пылеобразный порошок, добавить сок лимонов (1 кг) и три стакана меда. Может понадобиться больше. Главное, чтоб консистенция была густой. Тщательно перемешать. Принимать ежедневно утром по 1 ст. л.
- Взять несколько листов лопуха, слегка помять и приложить к месту, где диагностирован дефект. Желательно примотать его, сделав компресс, и оставить на всю ночь.
- Взять 4-5 зубчиков чеснока, мумие, растворенный в небольшом количестве воды (1 ч. л.), мед (3 ст. л.), конский жир (половину стакана) и скипидар (1 ч. л.). Все смешать. Использовать в качестве мази.
Еще популярностью пользуются настойки и отвары. Лучше всего для их приготовления использовать одуванчики, каштан и цветки картофеля.

Профилактика
Чтобы уберечь себя от формирования мелких и глубоких дефектов Шморля, нужно выполнять следующие рекомендации:
- Заниматься видами спорта, помогающими укрепить позвоночник. Это активная ходьба, плавание, йога. Также необходимо больше двигаться.
- Дважды в год проходить курсы расслабляющего, а лучше лечебного массажа спины.
- Держать свой вес в норме.
- Не пить алкоголь, не употреблять соль, питаться сбалансированно.
- Обращаться за консультацией к специалисту при возникновении любого, даже незначительного дискомфорта в спине.
В заключение стоит сказать, что дефекты Шморля, вообще, не являются серьезными нарушениями. Прогнозы всегда положительные. Главное – не пренебрегать лечением и вести здоровый образ жизни.

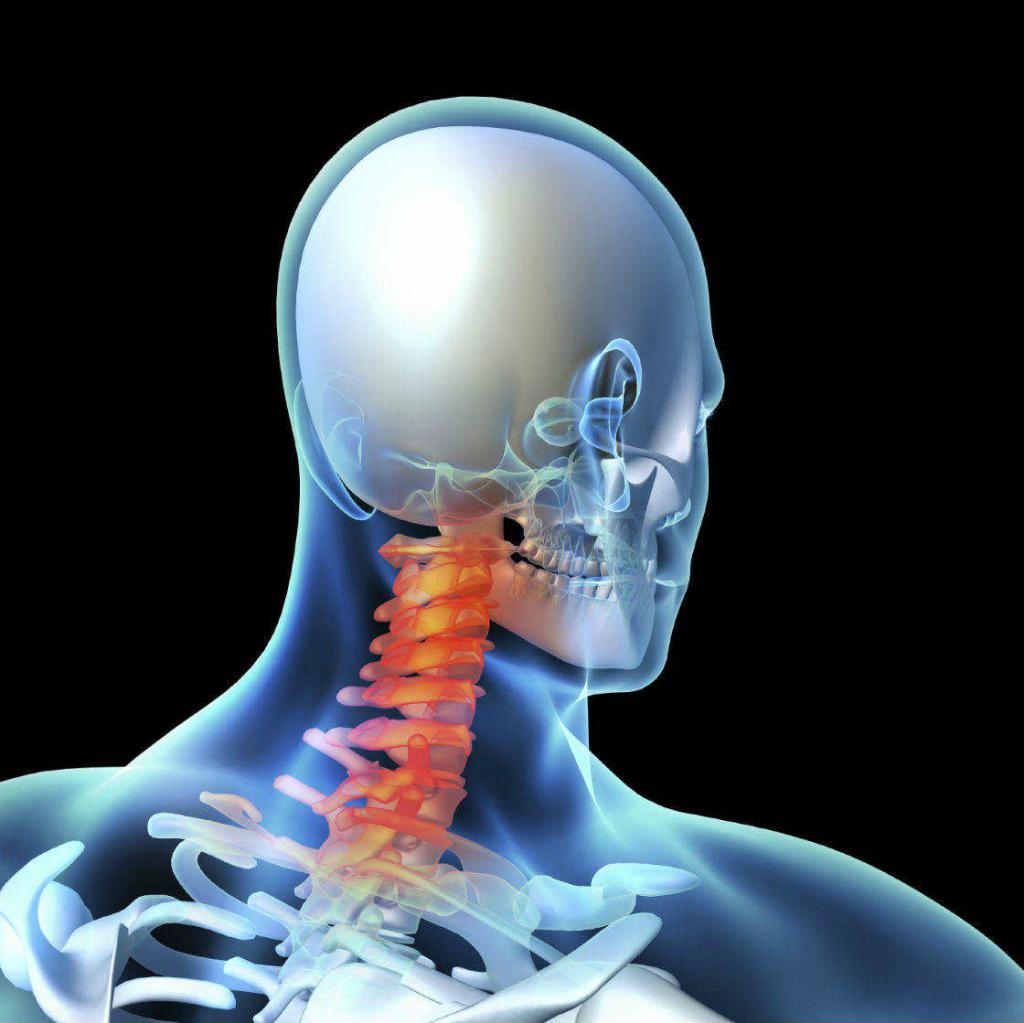
В отличие от обычной межпозвоночной грыжи, при дефектах Шморля выпячивание диска не направлено в сторону межпозвоночного канала. Поскольку компрессии нервных корешков при этой патологии не происходит, то выраженного болевого синдрома у человека не наблюдается. Прогрессирование грыжи Шморля ведет к дальнейшему разрушению диска и может вызвать обычную межпозвоночную грыжу с последующими осложнениями.
Общая информация

Позвонки, которые составляют основу позвоночника, по структуре не отличаются от костей. В их составе есть губчатое вещество и костная ткань. Пространство между позвонками заполняют межпозвоночные диски. Сверху они покрыты хрящевой тканью. Межпозвоночные диски выполняют амортизационную функцию для позвоночника, дают ему возможность двигаться.
При воздействии определенных факторов в позвоночных структурах развиваются дегенеративные процессы. Костная ткань начинает расти медленнее, чем хрящевая. Это приводит к образованию полостей в теле позвонка. В них выпадает пульпозное ядро диска. Такие структурные изменения называют дефектами (грыжами) Шморля.
В большинстве случаев такое вдавливание хряща в кость происходит в период активного роста у детей (14-17 лет). Губчатое вещество костей растет медленнее всего тела и становится мягче. Хрящевая ткань в этом возрасте более прочная, она проникает в губчатое вещество, формируя выпячивание хряща. Таким образом, дефекты Шморля ограничены телами позвонков, в отличие от протрузий и межпозвоночных грыж.
Причины развития дефектов
Патология может быть врожденной и приобретенной. В первом случае грыжи возникают вследствие врожденных конструктивных особенностей позвонков.
Причины приобретенных дефектов Шморля:
- нарушение обменных процессов;
- гормональные дисфункции;
- деформации позвоночного столба (сколиоз, кифоз);
- травмы позвоночника (например, вертикальное падение);
- повышенные нагрузки на позвонки (поднятие тяжестей, силовые виды спорта);
- системные заболевания, уменьшающие плотность хрящей и костей.
В детстве образование грыж Шморля в большинстве случаев связано с образованием пустот в позвонках из-за несоответствия роста костей и мышечных тканей.
Как исправить сколиоз у подростков? Посмотрите подборку эффективных методов лечения искривления опорного столба.
О том, как выпрямить осанку и укрепить мышцы спины в домашних условиях при помощи гимнастических упражнений прочтите по этому адресу.
Виды образований
По количеству дефекты бывают единичными и множественными.
Единичные грыжи диагностируют у 70% пациентов. Чаще они протекают бессимптомно. Только возникновение единичных дефектов в других отделах приводит к нарушению подвижности позвоночника и его искривлению. В молодом возрасте патологию диагностируют чаще в грудном отделе, у пожилых людей – в поясничном.
Множественные дефекты – косвенный признак болезни Шейермана — Мау, характеризующегося прогрессирующим кифозом или поясничным гиперлордозом. В начале патологического процесса может не возникать никаких симптомов, но множественные грыжи часто становятся причиной нарушения двигательной функции.

В зависимости от типа расположения дефектов в телах позвонков, выделяют несколько видов грыж Шморля:
- интракорпоральные – межпозвоночный диск проникает в губчатое вещество позвонка;
- интравертебральные – диск смещается через пластинки позвонков;
- передние – развиваются в передних сегментах тела позвонка, который может находиться выше или ниже;
- задние – возникают вследствие проникновения в тело позвонка дегенеративной связки, которая проходит по его задней стенке;
- центральные и боковые – их выявляют только с помощью рентгенографии, они не вызывают деформацию позвонков.
Первые признаки и симптомы
Коварство дефектов Шморля в телах позвонков в том, что в начале процесса формирования они протекают бессимптомно.
По мере роста грыжевого узла могут появляться следующие симптомы:
- нарушение осанки;
- боли в районе образование дефектов;
- быстрая утомляемость;
- онемение конечностей;
- усиление болевого синдрома при нагрузках;
- рефлекторное напряжение мышц.
Запущенные интракорпоральные дефекты Шморля в поясничном отделе могут сопровождаться:
- нарушением мочеиспускания;
- поносом или запором;
- тошнотой;
- рвотой;
- половой дисфункцией.
Возможные последствия
Очень долго патология может не прогрессировать и не давать осложнений. Увеличение грыжи может привести к таким последствиям:
- образование межпозвоночной грыжи;
- компрессионные переломы позвоночника;
- артроз позвоночника и суставов из-за усиления нагрузки на них;
- искривление позвоночника;
- нарушение двигательной активности.
Общие правила и эффективные методы лечения
Если в ходе рентгенологи были выявлены дефекты Шморля на ранней стадии, лечение должно быть направлено на купирование прогрессирования патологии.

Задачи лечения:
- устранить боль при ее наличии и снять мышечный спазм;
- усилить обмен веществ в костных тканях;
- улучшить кровоснабжение спинных мышц;
- вернуть гибкость позвоночнику;
- предотвратить возможность развития осложнений.
В большинстве случаев больным назначают методы комплексной терапии:
- Коррекция рациона питания. В меню нужно увеличить количество кисломолочных продуктов, рыбы, бобовых. Ограничить соль.
- При болевом синдроме назначается прием НПВС (Нимесулид, Мовалис, Ибупрофен).
- Для укрепления костей принимают кальцитонин, рыбий жир, витамин Д.
- ЛФК и массаж.
- Вытяжение позвоночника (тракция);
- Методы физиотерапии (электрофорез, грязелечение, лазеротерапия и другие).
При дефектах Шморля гимнастика помогает активировать обмен веществ, усилить кровоток, укрепить костно-мышечную систему. Занятия лечебной физкультурой должны стать регулярным методом профилактики рецидивов патологии. Комплекс упражнений специалист подбирает для каждого пациента отдельно.
Занятие проходит в несколько этапов:
- разогрев мышц и растяжение позвоночного столба;
- упражнения для укрепления мышц спины;
- расслабляющая растяжка.
Чем и как лечить остеохондроз шейного отдела позвоночника второй степени? У нас есть ответ!
Эффективные методы лечения грыжи позвоночника поясничного отдела при помощи инъекций собраны в этой статье.
Его должен проводить опытный специалист. Главное, чтобы курс массажа не усугубил течение патологии. Очень действенным при грыже Шморля считается точечный массаж. Он помогает снять усталость, купировать болевые ощущения, улучшить трофику тканей. Массаж рекомендуется проводить только в сочетании с другими терапевтическими мероприятиями.
Профилактика
Чтобы максимально предостеречь себя от возникновения дефектов Шморля в телах позвонков, нужно следовать таким рекомендациям:

- больше двигаться и заниматься теми видами спорта, которые укрепляют позвоночник (йога, плавание, спортивная ходьба);
- 2 раза в год проходить курсы лечебного и расслабляющего массажа для спины;
- не допускать появления лишнего веса;
- сбалансировано питаться, исключить употребление алкоголя;
- при малейшем дискомфорте в спине обращаться к специалисту.
Краевые остеофиты тел позвонков представляют собой патологические разрастания костной ткани, которые сигнализируют о начавшемся процессе разрушения хрящевых структур. Дегенеративно-дистрофическая патология приводит к нарушению функционального состояния позвоночника, появлению болевых ощущений. Следствием является снижение качества жизни человека.
Что такое краевые остеофиты позвонков
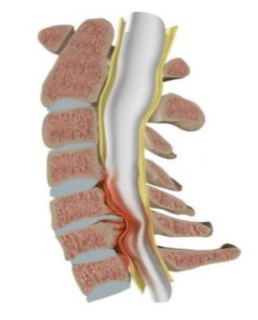
Остеофиты или краевые костные заострения представляют собой патологические нарастания на краях тел позвонков, которые в большей степени подвержены нагрузке. В зависимости от локализации на теле позвонков выделяются следующие виды остеофитов:
- передние;
- задние;
- переднебоковые;
- заднебоковые.
Краевые костные разрастания по передним поверхностям тел позвонков могут приводить к сдавливанию спинного мозга. Образования могут локализоваться в различных отделах позвоночника, включая шею, поясницу. Клиническая картина патологического процесса зависит от месторасположения и размеров остеофитов. Она включает несколько основных симптомов:
- Боль, появляющаяся непосредственно в области разрастания.
- Иррадиация дискомфорта, представляющая собой отраженную боль в руку, ногу, крестец и являющаяся следствием ущемления спинномозгового корешка.
- Синдром вертебральной артерии – комплекс симптомов развивается при формировании остеофитов в шейном отделе позвоночника, которое приводит к сдавливанию позвоночной артерии, проходящей в канале, образованном отверстиями поперечных отростков позвонков. При этом уменьшается поступление крови к головному мозгу, что сопровождается периодической головной болью, головокружением, шумом в ушах, ухудшением зрения, памяти, снижением трудоспособности.
- Онемение кожи, снижение мышечной силы, которые локализуются на участках тела, иннервируемых ущемленными спинномозговыми корешками.
Клинические признаки остеофитов обычно усиливаются после длительного пребывания тела человека в одном положении. На основании клинической картины можно заподозрить развитие заболевания. Если поражен грудной отдел позвоночника, патологический процесс может длительно протекать бессимптомно. По мере прогрессирования и увеличения образований в размерах возможно появление болевых ощущений в области, где близко расположен угол лопатки.
В наибольшей степени клиническая картина выражена при развитии патологического процесса в поясничном отделе позвоночника.
Причины образования остеофитов
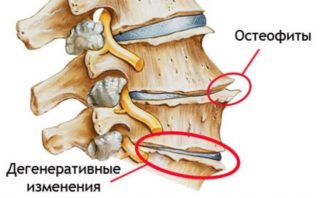
Остеофиты или краевые костные разрастания замыкательных пластинок позвонков являются полиэтиологическим патологическим состоянием. Их появление может быть спровоцировано большим количеством различных причин.
- Наследственная предрасположенность, реализующаяся на генетическом уровне.
- Дегенеративно-дистрофическая патология позвоночника, которая сопровождается развитием остеохондроза, формированием протрузии или грыжи межпозвоночного диска, изменением анатомического соотношения структур хребта.
- Перенесенные травмы, к которым относятся ушибы тканей, растяжение, разрыв связок или сухожилий, переломы костных оснований. При этом повышается риск смещения позвонков с последующим формированием остеофитов.
- Врожденные или приобретенные искривления позвоночника, к которым относятся сколиоз, лордоз, кифоз.
- Систематические повышенные нагрузки на позвоночник, при которых костные разрастания являются компенсаторной реакцией.
Знание причинных факторов развития патологического процесса дает возможность провести эффективное лечение. На основе этиологии можно разработать профилактические мероприятия, связанные с недопущением или ограничением воздействия соответствующих этиологических факторов.
Методы диагностики
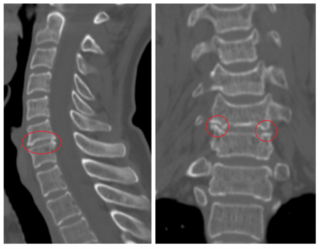
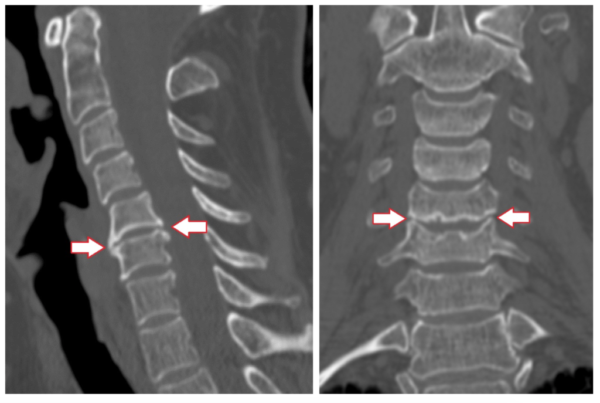
На основании клинической картины врач может заподозрить наличие остеофитов. Для достоверной постановки диагноза необходимо сделать визуализацию структур позвоночника при помощи следующих методик:
- Рентгенография – просвечивание тканей определенного участка тела рентгеновскими лучами в прямой и боковой проекции. Методика дает возможность выявить грубые изменения, большие остеофиты.
- Компьютерная томография – рентгенологическое послойное сканирование тканей. Методика включает цифровое построение изображения, поэтому отличается высокой разрешающей способностью и дает возможность визуализировать минимальные изменения. Компьютерная томография применяется для диагностики маленьких остеофитов, контур которых отчетливо видно на снимках.
- Магнитно-резонансная томография – послойное сканирование тканей, при котором визуализация осуществляется за счет физического эффекта резонанса ядер в сильном магнитном поле.
Для оценки функционального состояния организма дополнительно назначаются клинический анализ крови, мочи, биохимические пробы. На основании всех результатов проведенного обследования устанавливается диагноз и подбирается соответствующее лечение.
Лечение и профилактика
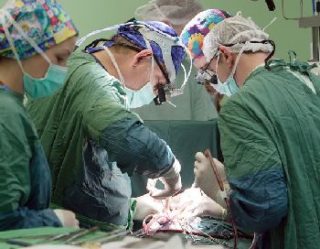
Лечение остеофитов комплексное. Радикальные методики подразумевают хирургическое удаление проблемных тканей. Для этого используются современные малотравматичные методики. В зависимости от локализации и степени тяжести изменений выделяются следующие виды операции:
- Фасектэктомия – полное удаление фасетчатого сустава с наростами.
- Ламинэктомия – полное или частичное удаление пластины.
- Ламинотомия – хирург делает специальное отверстие, которое способствует профилактике сдавливания волокон спинного мозга.
- Фораминотомия – увеличение расстояния между позвонками, что способствует освобождению ущемленного спинномозгового корешка.
При наличии противопоказаний к выполнению хирургической операции можно лечить остеофиты консервативно. Для этого используются медикаментозные средства различных групп: нестероидные противовоспалительные препараты, хондропротекторы, витамины группы В. Одновременно назначаются другие направления, которые включают физиотерапевтические процедуры, массаж, выполнение упражнений лечебной физкультуры.
После основного курса терапии при необходимости устанавливается индивидуальная программа реабилитации. Раннее начало консервативного лечения, проведение оперативного вмешательства дают возможность получить хороший прогноз в отношении здоровья и качества жизни пациента.
Образование остеофитов на позвонках приводит к серьезным проблемам со здоровьем, и при отсутствии лечения на ранней стадии может стать причиной инвалидности. Несмотря на то, что данная патология диагностируется преимущественно у пожилых, нельзя исключить риск ее развития и в молодом возрасте. Что же представляют собой краевые остеофиты тел позвонков, чем они опасны и можно ли их вылечить?
Характеристика заболевания
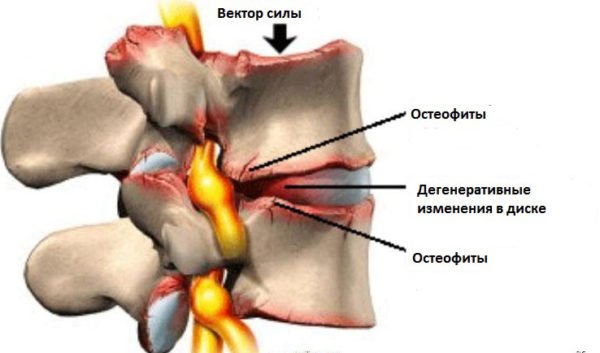
Остеофитами называют костные наросты в виде утолщений различного размера и формы, которые образуются на позвонках и суставах. Сначала они имеют хрящевую структуру, которая постепенно переходит в состояние мягкой губчатой кости, а затем уплотняется и отвердевает. Этот процесс довольно длительный, поэтому формирование наростов долгое время происходит бессимптомно и выявить изменения можно только с помощью МРТ или рентгена. Остеофиты позвонков классифицируются по месту расположения.
| Вид остеофитов | Характеристики |
|---|---|
| Передние | Формируются на переднем крае позвонков, оказывают воздействие на грудную клетку, изредка проявляются внезапными болями при движении корпуса. |
| Задние | Образуются преимущественно в области шеи, на задней части позвонков. Они сдавливают кровеносные сосуды и нервные волокна, что приводит к сильному болевому синдрому. |
| Переднебоковые | Образуются там, где межпозвоночные диски испытывают наибольшее давление. Характеризуются горизонтальным расположением и крючкообразной формой, могут срастаться краями. |
| Заднебоковые | Обычно формируются в шейном отделе, направлены внутрь позвоночного столба и могут оказывать давление на спинной мозг. |
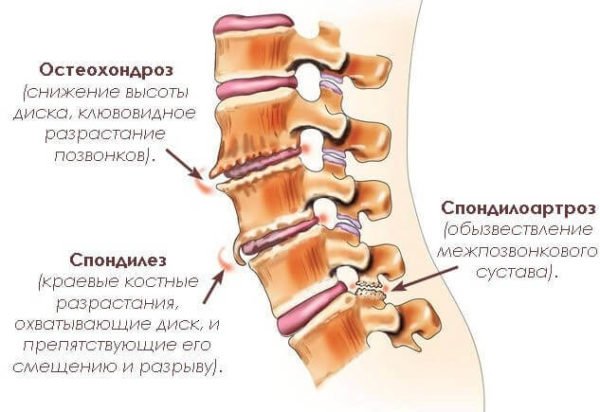
Разрастание краевых остеофитов провоцирует развитие спондилеза – хронического заболевания дегенеративного характера. Все изменения, которые возникают при спондилезе, необратимы, так что чем раньше выявлена болезнь, тем легче справиться с ее проявлениями.
Если вы хотите более подробно узнать, как лечить спондилез шейного отдела позвоночника, а также рассмотреть симптомы и альтернативные методы лечения, вы можете прочитать статью об этом на нашем портале.
Причины развития остеофитов
Формирование наростов происходит в результате изнашивания межпозвоночных дисков и трения позвонков друг о друга. Постоянное раздражение костной ткани по краям позвонков провоцирует появление микротрещин, и остеофиты выступают своеобразной защитой организма от дальнейшего повреждения. Разрастаясь, они снижают подвижность позвонков, а значит, трение и раздражение костей уменьшается.
Главной причиной такого состояния является естественная изношенность организма, то есть старость, вот почему подавляющее большинство пациентов относятся к возрастной группе старше 50 лет. У более молодых людей появление костных наростов обусловлено другими причинами:
- избыточным весом, неправильным питанием;
- генетической предрасположенностью;
- травмами спины;
- физическими перегрузками позвоночника;
- онкозаболеваниями;
- сколиозом и остеохондрозом позвоночника;
- эндокринными и неврологическими нарушениями.

Проявления болезни
Из-за медленного развития патологии многие даже не подозревают о проблемах с позвоночником и обращаются к врачу слишком поздно. Первые проявления легко спутать с усталостью и перенапряжением спинных мышц, тем более что выражены они очень слабо и возникают лишь периодически. Так происходит, пока остеофиты находятся в начальной стадии формирования: по внешнему краю позвонков образуются небольшие бугорки из хрящевой ткани, которые немного выходят за пределы костных тел и никак не воздействуют на мышечные и нервные волокна. В дальнейшем, когда бугорки уплотняются, обретают характерную форму и увеличиваются в размерах, симптомы становятся более выраженными и специфическими, так что определить заболевание гораздо проще. К основным проявлениям относятся:
- мышечное напряжение в спине;
- тянущая тупая боль в позвоночнике, отдающая в голову, шею, конечности (в зависимости от локализации остеофитов);
- снижение подвижности позвоночника;
- нарушение чувствительности рук и ног, отдельных участков спины.
Когда остеофиты разрастаются еще сильнее, они сдавливают мышечные волокна, задевают нервные корешки через отверстия в позвоночном канале, нарушают кровоснабжение спинного мозга. Отдельные отростки соседних позвонков могут соединяться между собой, обездвиживая этот участок позвоночника. Проявляется такое состояние следующими симптомами:
- больной ощущает постоянное головокружение;
- наблюдаются резкие мышечные спазмы;
- при ходьбе и наклонах корпуса возникает тупая боль в пояснице и шее;
- в руках и ногах все чаще ощущается слабость, легкое покалывание, онемение;
- отмечается ухудшение зрения и звон в ушах, усиленная потливость, нарушение дыхания.
Если вы хотите более подробно узнать, что такое остеофиты на позвоночнике, как их вылечить раз и навсегда, вы можете прочитать статью об этом на нашем портале.

Стоит заметить, что при локализации в грудном отделе развитие остеофитов дольше протекает бессимптомно, чем в шейном или поясничном. Нередко больные замечают ухудшение лишь после того, как позвонки утрачивают подвижность, что значительно осложняет лечение болезни.
Симптомы развития остеофитов в разных отделах позвоночного столба
Диагностика
При наличии описанных симптомов, даже 2-3 из них, необходимо обратиться к врачу-ортопеду или вертебрологу для обследования. Сделать это будет нелишним и просто так, чтобы убедиться, что с позвоночником все в порядке. Если присутствуют крупные образования, специалист определит их с помощью пальпации позвоночника, но мелкие остеофиты таким способом выявить не получится.
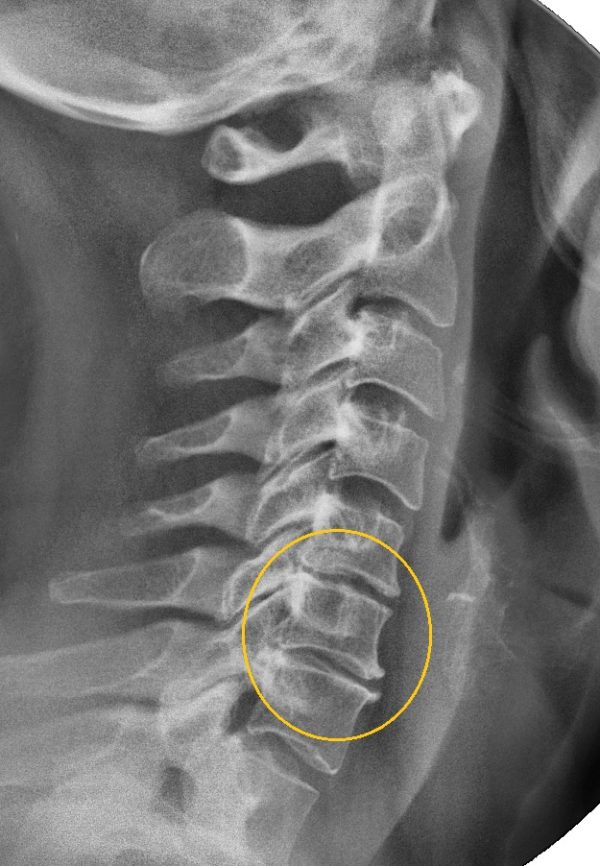
Для точной диагностики пациента направляют на рентгенологическое исследование: с помощью рентгеновского снимка можно увидеть любые, даже незначительные изменения тел позвонков.
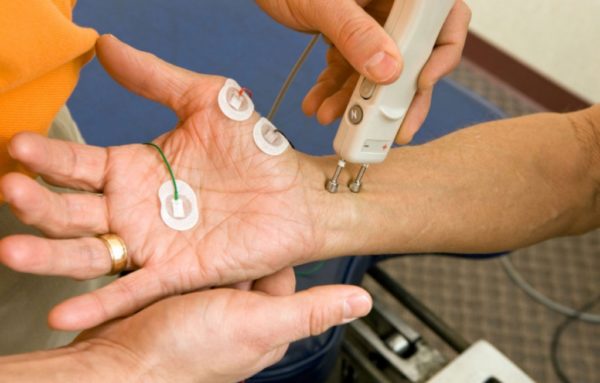
Если диагноз подтверждается, необходимо выяснить степень поражения нервно-мышечной системы. Для этого пациенту назначают ЭНМГ – специальное электрофизиологическое исследование, позволяющее выявить различные патологии мышечной и периферической нервной системы на начальной стадии. Суть методики заключается в электростимуляции нервных окончаний и анализом их реакции на такое воздействие. Нервная и мышечная активность записывается в виде электрокардиограммы с помощью специального аппарата. Данное исследование абсолютно безопасно и безболезненно, длительность процедуры занимает от 30 до 60 минут.
Для более точной информации о локализации остеофитов и структурных изменениях в мягких и костных тканях рекомендуется проведение компьютерной или магнитно-резонансной томографии. С помощью таких исследований специалисту будет проще подобрать оптимальную методику лечения.
Если вы хотите более подробно узнать, как проходит процедура МРТ позвоночника, вы можете прочитать статью об этом на нашем портале.
Как лечить краевые остеофиты
Убрать костные образования можно исключительно хирургическим способом, но использовать его можно не всегда. Подобная операция имеет много противопоказаний, особенно, если пациент пожилой. Консервативные же методики дают эффект лишь на ранних стадиях болезни. Чем запущеннее состояние, тем меньше шансов восстановить двигательную активность.
Консервативные способы лечения позволяют остановить рост образований, снять болевой синдром и повысить подвижность позвонков. Начинают с приема лекарственных препаратов:
-
анальгетики — устраняют мышечные спазмы и боль, нормализуют общее состояние больного;



После купирования болей и снятия воспаления применяются другие методики:
-
лечебный массаж – грамотное воздействие на позвоночник помогает снизить мышечное напряжение и улучшить кровоснабжение пораженных участков;


Самостоятельно выбирать методику лечения и лекарственные препараты нельзя, чтобы не навредить себе еще больше. Терапия назначается только специалистом после соответствующего обследования. Обычно лечение занимает длительное время, поэтому очень важно придерживаться врачебных рекомендаций весь этот период, чтобы избежать осложнений или рецидива болезни.
Если консервативные методики оказались нерезультативными, для удаления наростов может быть назначена операция. Делать ее нужно до того, как в спинном мозге и нервной ткани произойдут необратимые изменения. Если время упущено, даже самый умелый хирург ничем не поможет. Оперативное вмешательство имеет противопоказания:
- тяжелые нарушения сердечно-сосудистой системы;
- гипертония 3 степени;
- сахарный диабет.
Следует учесть, что операция тоже не гарантирует полное излечение, и в большинстве случаев может лишь облегчить состояние больного. При удалении наростов высвобождаются зажатые нервные корешки, что помогает избавиться от болевого синдрома и восстановить (полностью или частично) подвижность позвоночного столба. При этом отдельные остеофиты могут оставаться недоступными и со временем начать разрастаться снова. Вот почему необходимо уделять особое внимание профилактике болезни: правильно питаться, вести активный образ жизни, поддерживать осанку, регулярно проходить обследование у вертебролога.
Другие болезни - клиники в Москве
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
- Консультация от 1500
- Диагностика от 0
- Рефлексотерапия от 1000
Читайте также: