Что за диагноз дорсопатия шоп

Факторы риска возникновения дорсопатии
Дорсопатия шейного отдела позвоночника встречается чаще у лиц в возрасте 35-55 лет, появляется на фоне постепенного старения организма. В более молодом возрасте её развитие связано с врожденными аномалиями развития, спортивными травмами.
Анатомические особенности шейного отдела позвоночника
- Низкая мышечная масса.
- Первый и второй шейные позвонки образуют комбинированный сустав, который обеспечивает вращение головой.
- Поперечные отростки позвонков, которые образуют канал для позвоночной артерии.
- Позвоночные артерии с каждой стороны от позвоночника кровоснабжают головной мозг (лимбико-ретикулярный комплекс) и шейный отдел. При их сдавлении формируется синдром позвоночной артерии: головная боль, боль в шее, головокружение, рвота, шум в ушах или голове.
- Мощное шейное сплетение – truncus simpaticus.
- Щитовидная железа.
- ЛОР-органы.
В основе заболевания лежит поражение позвоночно-двигательного сегмента (ПДС). ПДС – это два позвонка, межпозвонковый диск, связочный аппарат и прилегающие нервно-мышечные структуры.
Шейный отдел — самая подвижная часть в позвоночнике. При повышенной нагрузке высыхает ядро диска и его высота уменьшается. При повреждении МПД нагрузку на себя полностью принимают позвонки. Под давлением они начинают соприкасаться костными поверхностями, деформируются, сплющиваются, возникают патологические смещения позвонков относительно друг друга, на позвонках образуются костные наросты (остеофиты). При усыхании МПД, межпозвонковые щели уменьшаются и сдавливают спинномозговые нервные корешки, вызывая развитие радикулопатии, болевые синдромы. Особенности строения шейного отдела позвоночника предрасполагают к сдавлению не только нервных корешков, но также позвоночных артерий и спинного мозга. Повреждение анатомических структур ПДС чаще происходит остеофитами, чем грыжами МПД в шейном отделе позвоночника.
- При поражении костных структур возникают спондилоартроз, деформирующий спондилез.
- При поражении межпозвонкового диска – остеохондроз, грыжа МПД.
- Мышечный дисбаланс приводит к миофасциальному синдрому.
Через шею проходит спинной мозг, нервные корешки, симпатический ствол, позвоночные артерии. Все эти структуры участвуют в работе головного мозга, сердца, легких.
Симптомы дорсопатии шейного отдела позвоночника
Диагностика
Только грамотный подход к диагностическим мероприятиям позволит вовремя поставить правильный диагноз.
- Полный анализ крови (для исключения или подтверждения воспалительных заболеваний позвоночника).
- ЭКГ (инфаркт миокарда может скрываться под маской остеохондроза).
- Осмотр врача-невролога обязателен.
- Рентгенограмма позвоночника.
- КТ, МРТ.
Лечение
Лечение дорсопатий всегда назначает специалист после проведенного обследования пациента, выявленной у него патологии позвоночника, наличия сопутствующих заболеваний.
Из консервативных методов лечения используют:
- Анальгетики: диклофенак, нимесулид, мелоксикам и др.
- Витамины группы В: Витагамма, Комбилипен.
- Миорелаксанты: сирдалуд, баклофен.
- Хондропротекторы: Алфлутоп, хондроитинсульфат.
- Ингибиторы холинэстеразы улучшают проведение нервного импульса: нейромидин.
- Антидепрессанты используются при корешковых болях: амитриптилин.
- Глюкокортикостероиды: дексаметазон.
- Местное лечение (мази, крема, гели).
- Блокады триггерных точек анастетиками.
Хирургическое лечение показано при миелопатии, радикулопатии. Абсолютное показание к хирургическому лечению — наличие грубых парезов, чувствительные и тазовые расстройства (нарушение мочеиспускания).
- Постельный режим не рекомендуется дольше 2-3 суток.
- Физиотерапевтические процедуры (УВЧ, электрофорез, магнитотерапия).
- ЛФК.
- Ортопедические методы (ношение воротника Шанца, особенно в острый период).
- Мануальная терапия.
- Иглорефлексотерапия.
Профилактика
Правильная организация рабочего места, ежедневная физическая активность значительно снижают вероятность развития дорсопатии.
Необходимо выполнять следующие рекомендации:
- Спина должна быть прямой во время сидения, работы за столом.
- Ортопедическая подушка.
- Ежедневные физические упражнения, плавание.
- Нельзя сильно запрокидывать голову назад.
Ниже приведены некоторые комплексы упражнений, которые нужно выполнять ежедневно:
- Давить лбом на ладонь, напрягая мышцы шеи, затем ладонью давить на затылок, также напрягая мышцы шеи.
- Давить ладонью на левый висок, напрягая мышцы шеи, затем правым виском давить на правую ладонь.
- Медленные повороты головы вправо, затем влево, пытаясь достать подбородком до плеча.
- Наклоны головы в стороны, пытаясь коснуться ухом плеча.
Все упражнения делаются по несколько подходов.
Заключение
Своевременная диагностика, лечебно-профилактические мероприятия способствуют благоприятному исходу заболевания на начальных этапах развития. Комплексный подход к лечению – сочетание медикаментозного и немедикаментозного методов, позволяет предотвратить развитие хронического процесса.
Боли в области шеи это постоянный спутник женщин, людей высокого роста и старшей возрастной группы. Статистика неумолима – более 90% населения планеты когда-либо испытывали или испытают болевые ощущения в шее.
Содержание

Шейный отдел позвоночника испытывает постоянные нагрузки, что приводит к деформации его составляющих.
- Болит шея?
- Трудно поворачивать голову?
- Резкие движения сопровождает боль?
- Нарушен сон?
- Частые головокружения?
Возможно, у вас есть изменения в структуре шейного отдела позвоночника и необходимо лечение.
В этой статье мы подробно расскажем: что такое шейная дорсопатия, как проявляется, причины ее возникновения, как эффективно лечить заболевание и быстро избавиться от боли. Вы узнаете, какие профилактические меры наиболее действенные, как укрепить правильные мышцы, чтобы забыть о проблемах с позвоночником.
Дорсопатия – это обобщенный термин всех воспалительных процессов, которые возникают в зоне позвоночнике.

Заболевание объединяет в себе болезни, связанные с:
- Сосудами позвоночника;
- Нервными окончаниями;
- Мышцами, фасциями;
- Костной тканью;
- Межпозвоночными дисками и хрящами.
Что такое шейная дорсопатия
Дорсопатия позвонков шейного отдела – это изменение в строение шейных позвонков, которое ведет к деформации суставов, хрящей, мышц и связок. По сути, является синонимом остеохондроза.
Каков механизм развития заболевания?
Шейный отдел является хрупкой составляющей позвоночника, которая обладает особой подвижностью. Обеспечивает движение головы, выполняет опорные функции. При особой активности шеи, быстро изнашиваются и деформируются межпозвоночные диски. Деградация дисков приводит к сдавливанию спинного мозга, спазму мышц и сосудов. При этом нарушается кровообращение, снижается подача кислорода в головной мозг, что приводит к изменениям в работе ЦНС и внутренних органов человека.
Артерии, которые идут вдоль шейного отдела позвоночника сдавливаются и сужаются, что может привести к таким осложнениям, как ишемия и инсульт.
Узнать в чем разница между дорсопатией и остеохондрозом предлагаем с помощью видеоролика:
Причины возникновения
Часто проблемы с позвоночником, в том числе в шейном отделе, возникают в результате образа жизни, который ведет человек. Боль может появиться при изнашивании позвонков в ходе старения организма или при наличии врожденных патологий.
Основные факторами, которые влияют на появление дорсопатии шейного отдела:
- Пассивный образ жизни;
- Неправильные позы при работе, ходьбе, во время сна;
- Занятие силовыми видами спорта;
- Систематическое поднятие тяжестей;
- Врожденные патологии позвоночника;
- Неправильное питание, употребление алкоголя и курение;
- Пребывание в постоянном стрессе;
- Генетическая предрасположенность;
- Слабый иммунитет и ожирение.
Заболевание развивается в результате сочетания нескольких предпосылок. Реже причиной появления становится возрастное старение организма. Длительное пребывание в некомфортной позе, пример сидячая работа – наиболее частый неблагоприятный фактор.
Помните! Чтобы избежать заболевания, рекомендуется тщательно следить за образом жизни, который вы ведете. Это поможет предотвратить развитие дорсопатии позвоночника и ее последствия.
Симптомы дорсопатии
Дорсопатия шейных позвонков может иметь скрытый характер. Она начинает развиваться в период активного роста, в подростковом возрасте. Именно в этом время костный скелет укрепляется и вытягивается.
В результате неправильного положения за партой, занятий асимметричными видами спорта, ношении рюкзака на одном плече, у ребенка начинает постепенно деформироваться позвоночник.
После того, как изменения становятся заметными, часто появляются симптомы, нарушающие привычный образ жизни.
Главный симптом – болевые ощущения в области шеи, которые могут распространяться в грудной отдел позвоночника.
При резких движениях, кашле, чихании болевой синдром увеличивается. Нарушается сон и появляется чрезмерная усталость. Мучают постоянные головные боли, которые могут сопровождаться головокружением.
Возникают проблемы при движении, появляются мышечные спазмы.
Важно! Дорсопатия шейных позвонков может привести к частичной потере слуха и зрения.
Наблюдается потеря чувствительности верхних рук и пальцев. Человек может ощущать озноб и слабость. Возможно появление болевых ощущений в области лопаток и грудной клетки.
При появлении первых признаков дорсопатии необходимо обратиться к врачу для выяснения причин. Несвоевременное обращение может привести к патологиям и тяжелым последствиям.

Развиваются следующие признаки:
- Шум в ушах;
- Тошнота;
- Головокружение.
При появлении подобных симптомов, обращайтесь за медицинской помощью.
Диагностика заболевания
Диагностикой дорсопатии шейного отдела позвоночника занимается невролог.
Пациенту необходимо записаться на прием в медицинское учреждение. На приеме врач соберет анамнез, проведет осмотр.
При осмотре позвоночник исследуется в трех положениях – стоя, сидя, лежа.
С помощью пальпации проверяется напряженность мышц, наличие спазма. Врач определит, где локализуются болевые ощущения.
Для диагностики заболевания назначаются диагностические мероприятия:
- Рентген;
- Томография, МРТ;
- Клинический и биохимический анализ крови.
В качестве дополнительного обследования, пациента консультируют у ортопеда, нейрохирурга. Только после получения снимков и анализов, врач аоставит диагноз и назначит лечение.
Методы лечения и профилактики
При обнаружении у пациента шейной дорсопатии нужно быть готовым к тому, что лечение будет длительным. Необходимо снять болевой синдром и воспалительные процессы, убрать спазм и напряжение связок.

Для этого назначается медикаментозное лечение. Используют противовоспалительные препараты: таблетки, инъекции, мази, кремы, гели. Сроки приема лекарств регламентируются лечащим врачом.
Важно!Большинство лекарственных препаратов имеют значимые побочные эффекты.
Часто развиваются кровотечения, возникают проблемы с пищеварением.
После того, как острая боль проходит, назначается комплекс процедур:
- Массаж;
- ЛФК;
- Гимнастика;
- Мануальная терапия;
- Иглоукалывание;
- Физиопроцедуры.

При помощи комплексного лечения, Вы достигните желаемого результата.
Рекомендации по лечению дорсопатии смотрите на видео:
Гимнастика позволяют улучшить состояние мышц, гибкость шейного отдела позвоночника. ЛФК поможет нормализовать кровообращение, питание головного мозга.
Рекомендованные при дорсопатии шеи упражнения:
- Исходное положение – лечь на твердую поверхность. Руки расположить вдоль туловища. Совершать движения головы вправо и влево поочередно. Не меньше 10 раз в каждую сторону. При этом напрягается шейно грудная мышца.
- Не меняя исходного положения, совершать приподнимание головы к груди и обратно. Количество повторений – 10-15. Должно ощущаться небольшое напряжение на шейном уровне.
- Если у вас сидячая работа, это упражнение специально для вас. В исходном положении сидя, запрокидывать голову назад и возвращать обратно. Повторять 10-15 раз.
Выполнять упражнения нужно в спокойном, умеренном темпе ежедневно.
Только размеренные и регулярные тренировки помогут избавиться от боли.
В случае появления болевых ощущений, стоит закончить упражнения и проконсультироваться у специалиста.
Для устранения болевого симптома, рекомендуется применять простой и эффективный метод. Упражнения с тренажером Древмасс. Он разработан специалистами и апробирован клинически. Лечит проблему изнутри, воздействует на причину.
В основе действия Древмасс лежит три основных принципа здоровой спины:
- Формирование правильного мышечного каркаса;
- Восстановление кровообращения;
- Вытяжение позвоночника.
Начинать любое восстановление необходимо с разминки. Она позволяет подготовить мышцы к упражнениям.
Для лечения и профилактики заболевания рекомендуется заниматься регулярно.

Лечебная физкультура должна назначаться и контролироваться лечащим врачом. Выполнять ЛФК можно только тогда, когда нет болевых ощущений.
В случае если они появились, нужно закончить упражнения и сообщить о дискомфорте доктору.
Обязательным пунктом в комплексном лечении шейной дорсопатии является массаж.
Рекомендуется обратиться к опытному массажисту, который знает, как работать с пациентами, которые имеют проблемы шейного отдела позвоночника.
Массаж должен быть спокойным, разогревающим, поглаживающим. Минимальный курс – десять посещений. Для профилактики посещать кабинет массажа стоит не менее 2 раз в год.
Для выполнения упражнений в домашних условиях был специально разработан тренажер Древмасс. Деревянный массажер с роликами позволяет пациенту с шейной дорсопатией привести в норму мышечный каркас, улучшить кровообращение. Он сочетает принципы ЛФК и лечебного массажа и может с успехом заменить эти процедуры.
Массажер можно взять с собой в поездку и выполнять упражнения в любом месте.
Достаточно заниматься 5 минут в день, и Вы почувствуете, как болевые ощущения исчезают.
Смотрите видео отзывы – только реальные результаты. Улучшение здоровья и качества жизни людей – это наша миссия.
Каждый сам делает свой выбор – только Вам решать, как лечить спину. Конечно, можно постоянно сидеть на таблетках или уколах, внимая симптомы. Можно тратить деньги на регулярное посещение остеопата или мануального терапевта. А можно просто заказать тренажер здесь, и приступить к занятиям.
C пожеланиями здоровья!
Команда Drevmass
Что это такое?
Дорсопатия (лат. dorsum — спина) — обобщенное определение, применяющийся для позиционирования не только всех возможных вариантов заболеваний позвоночника, но и поражений мягких тканей спины (паравертебральных мышц, связок и т.д.).
Общими признаками, которого являются боли в спине и ограничение подвижности позвоночника.
Причины дорсопатии
Основные причины возникновения заболевания:
- деформирование межпозвоночных дисков;
- инфекционные заболевания (такие как болезнь Бехтерева);
- эндокринные заболевания;
- травмы (переломы позвонка или ребер, вывихи суставов);
- повышенные физические нагрузки;
- мышечные спазмы (вызванные простудными заболеваниями, миозитом или регулярными длительными напряжениями);
- генетическая наследственность;
- врожденные патологии;
- сколиоз или спондилоартроз;
- остеохондроз шейного отдела позвоночника и грудной зоны.
Наиболее распространенной причиной дорсопатии является деформация межпозвоночных дисков, играющих важную амортизационную роль в организме человека.
В здоровых дисках находится несжимаемая жидкость, которая обеспечивает равномерное давление между позвонками, которое в совокупности с устойчивым тонусом мышц спины обеспечивает пропорциональное распределение нагрузок.
При нарушении работы даже одного элемента или процесса в этой системе нарушится баланс распределения нагрузок, что может привести к развитию патологии.
Причины дегенеративных процессов позвоночных дисков и окружающих его тканей:
- малое количество воды, а также микроэлементов в тканях, из-за чего диски истончаются, не выполняют свои функции;
- полученные на протяжении жизни травмы;
- воспалительные процессы, способные нарушить целостность тканей;
- повышенное давление на диски. Может быть вызвано слабой мышечной системой не соответствующей массе тела.
Эти факторы способствуют значительному сокращению межпозвонкового пространства и сужению каналов, проводящих кровеносные сосуды и нервные столбы. А в случае нарушения кровоснабжения ускорятся дегенеративные процессы, что проведет к развитию недуга.
Причины, ускоряющие патологические процессы:
- малоактивный образ жизни;
- слабый иммунитет а, следовательно, регулярные инфекционные; заболевания;
- поднятие тяжестей, неправильное расположение шейного отдела;
- не соблюдение режима и рациона питания, несоответствие веса, наличие ожирения.
Существующие типы дорсопатии
Деформирующая – это патология, ведущая к смещениям и изменениям в позвоночнике (см фото ниже). Данный вид дорсопатии не влияет на кольца межпозвоночных дисков.
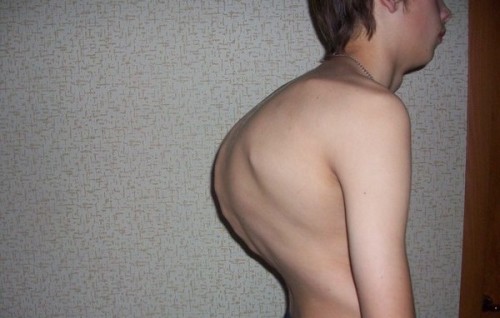
Проявляется болью в груди. К ней относят следующие заболевания:
- остеопороз;
- кифоз;
- остеохондроз;
- спондилоартроз.
Цервикальная или дорсопатия шейного отдела позвоночника – наиболее часто встречающийся вид, который также называют шейным остеохондрозом.
Дорсопатия шейного отдела позвоночника проявляется болью в шее, переходящей в плечевой пояс и верхние конечности. Где затем происходит снижение чувствительности. Помимо этого заболевание сопровождается регулярной головной болью, тошнотой.
Дорсопатия грудного отдела позвоночника – способна привести к деформации позвоночного столба. Отличительной чертой данной патологии является отсутствие, каких- либо выраженных симптомов на первых стадиях заболевания. Именно по этой причине ее обнаружение происходит на последних стадиях развития. Наиболее распространенным, а зачастую и единственным симптомов является боль, которая бывает хронической и нарастающей при движениях, или периодической резкой.
Дорсопатия поясничного отдела позвоночника наблюдается у большинства взрослых людей. Именно при наличии дорсопатии поясничного отдела позвоночника межпозвоночные диски наиболее подвержены обезвоживанию. Характеризуется этот вид дорсопатии стреляющими болями в зоне малого таза, отражающимися на прямой кишке.
Дорсопатия позвоночника включает в себя четыре стадии:
- I. На данной стадии единственным симптомом будет лишь легкий дискомфорт, а рентген не покажет никаких изменений.
- II. Происходят изменения костей позвоночника, межпозвонковых суставов и смежных позвонков. Как следствие происходит сдавливание окончаний нервов и сосудов, а боли усиливаются.
- III. Образуются межпозвоночная грыжа. А зачастую проявляется деформирующая дорсопатия, сопровождающаяся нарушением линии позвоночника. Характеризуется данная стадия стреляющей болью, слабостью мышц, гипотрофией.
- IV. Характерно уплотнение и смещение позвонков, приводящее к спазмированию и болезненному сокращению мышц, а иногда даже к ограничению подвижности отдельных сегментов.
Данные стадии свойственны все видам дорсопатии, начиная от шейного отдела и заканчивая дорсопатией пояснично крестцового отдела позвоночника.
Диагностика заболевания
Установить правильный диагноз довольно сложно. Для этого потребуется консультация специалистов и сдача большого количества анализов.
- сбор анамнеза: врач определяет характер, место локализации и частоту проявления болевых ощущений;
- первичный осмотр: позволяет визуально определить искривление позвоночника;
- рентген: позволяет изучить строение позвоночника;
- МРТ, КТ: с его помощью становится возможным исследовать слои позвонков и определить состояние близлежащих тканей;
- ЭКГ: проводят с целью исключить наличие патологии сердца;
- анализ крови: как клинический, так и биохимический;
- УЗИ сосудов;
- в отдельных случаях возможна консультация ортопеда, нейрохирурга.
Только после проведения всех вышеперечисленных процедур и наличии необходимых результатов анализов становится возможным поставить правильный диагноз.
Лечение дорсопатии
На сегодняшний день практически любой вид дорсопатии лечится консервативным путем.
К хирургическим методам прибегают в случае сильного разрушения межпозвоночных дисков и посттравматического спондилеза поясничного отдела позвоночника или др. спондилезов.
Этапы лечения включают:
- устранение болевого синдрома при помощи нестероидных обезболивающих. В случае сильных болей прописывается постельный режим, а пораженный участок позвоночника фиксируют специальным корсетом;
- предупреждение перехода болезни в хроническую форму;
- исключение риска повторения рецидива и реабилитация.
Наиболее распространенные препараты для снятия болей:
- Нимесил – является нестероидным противовоспалительным препаратом (НПВП), эффективно устраняющим боль. Производится в виде порошка, суспензии или таблеток (для взрослых и детей). Принимается на протяжении 15 дней 2 раза в сутки.
- ДИП рилиф, Долобене – применяется при слабых болях. Изготавливается в виде мазей и гелей.
- Нанопласт Форте – обезболивающий пластырь. Закрепляется на 12 часов на протяжении 9 дней;
- Капилар – препарат способствующий укреплению кровоснабжения.
На стадии ремиссии принимают хондропротекторы (Алфлутоп и Румалон). Также при лечении, в обязательном порядке прописывают витаминные комплексы, содержащие кальций, витамин Д и витамины группы В.
Для снятия нервного напряжения, вызываемого постоянной болью, следует принимать успокоительные медикаменты растительного происхождения.
Физиотерапевтические методы лечения включают:
- Лечебную физкультуру – зачастую является главным компонентом лечения. Проводится исключительно под контролем специалиста.
- Массаж – назначение курса становится возможным только после полного устранения болевого синдрома;
- Мануальная терапия – помогает снять напряжение мышц;
- Физиотерапия – а именно такие процедуры как дарсонвализация и электрофорез.
К нему прибегают только в случае запущенной формы заболевания, когда полностью отсутствует эффект от других методов лечения (таблетками или фитотерапии).
Основные показатели для его использования: наличие прогрессирующего пареза или паралича, наличие нарушений в работе органов малого таза, усиленный болевой синдром.

Народные методы могут лишь усилить действие лекарственных препаратов, но никак не полностью заменить их.
В большинстве случаев они представляют собой различные компрессы, растирки, примочки.
Наиболее эффективные рецепты:
- капустный лист и мед – компресс фиксируется теплым платком в месте болезненных ощущений и способствует быстрому устранению болей;
- чеснок – помогает устранить боли и воспаление. Растолченный чеснок помещается на кусочек натуральной ткани, и в виде компресса держится 5 минут, затем кожу тщательно растирают растительным маслом.
- сельдерей – в виде раствора для внутреннего применения. Приготовление: измельченный корень сельдерея заливается 500 мл теплой воды, после чего отстаивается на протяжении 12 часов. Затем раствор процеживают и принимают 3 раза в день по 15 мл. Он не только устраняет болезненные ощущения, но и наполняет организм минералами и микроэлементами.
Профилактические меры
Такое заболевание как дорсопатия является довольно серьезным и проблемным для лечения, поэтому намного проще придерживаться не сложных правил для профилактики. Их выполнение должно быть регулярным и правильным.
- гимнастика, ЛФК – регулярное выполнение специальных упражнений с непосредственным участием позвоночного столба (легкие наклоны, повороты туловища);
- режим – отказаться от поднятия тяжелых предметов, небольшие разминки для спины несколько раз в день;
- активный отдых – наиболее действенным вариантом является плавание, способствующее расслабить мышцы позвоночника;
- питание – должно быть правильным, способным обогатить организм всеми необходимыми витаминами;
- контроль веса – наличие лишних килограммов станут лишней нагрузкой на позвоночник;
- одежда – одеваться нужно в зависимости от погоды, чтобы не допустить переохлаждения;
- вредные привычки – стоит полностью отказаться, т.к. они значительно повышают риск появления дорсопатии.
Последствия и осложнения
Прогноз
Они являются положительными, но только при прохождении полного лечения под контролем квалифицированных специалистов, и соблюдении необходимых правил на протяжении всей последующей жизни.
Осуществление неправильного лечения грозит усугублением ситуации. Поэтому при дорсопатии любого вида необходим правильно подобранный курс лечения.
После завершения терапии необходимы регулярные осмотры у врача и строгое соблюдение всех рекомендаций.
Видеозаписи по теме
Дорсопатия шейного отдела позвоночника – это определенная совокупность разных патологических состояний позвоночного столба, мышечного корсета спины и связок. Если ощущается боль в грудном и шейном отделе, если проявляется некоторый дискомфорт в пояснице, но при этом обследование не показало каких-либо проблем с внутренними органами, можно судить о развитии данной патологии.
Причины заболевания
Дорсопатия довольно часто провоцируется разными воспалительными, а также дегенеративными процессами в межпозвоночных дисках, в связках и суставах. Вовлеченность нервных корешков в состоянии вызвать сильные болевые ощущения. Опираясь на локализацию боли, врач ставит дорсопатию шейного, грудного или поясничного отдела.

Появлению и развитию данной патологии способствуют такие проблемы со здоровьем и факторы, как:
- Остеохондроз;
- Малоподвижный образ жизни;
- Травмы;
- Лишний вес;
- Искривления позвоночника;
- Частые простуды;
- Неправильное питание с отсутствием полезных веществ и минералов;
- Нарушение обменных процессов;
- Злоупотребление вредными привычками.






Основная суть патологии
Шейный отдел позвоночного столба по причине своей постоянной подвижности и достаточно высокой нагрузки считается достаточно уязвимым. Именно по этой причине такое заболевание, как дорсопатия шейного отдела, развивается в большинстве ситуаций именно в этом отделе. При отсутствии лечения в тканях отдела начинают развиваться дегенеративные процессы, постепенно разрастается суставная поверхность позвонков с их последующей деформацией.
В последствии по краям позвонков образуются небольшие наросты – остеофиты. Причиной данного явления считается естественное изнашивание позвоночника, его старение. Без той или иной формы поражения позвоночного столба шейная дорсопатия не развивается.
Отвечая на вопрос, дорсопатия шейного отдела позвоночника — что это такое, можно отметить, что это достаточно серьезное заболевание, требующее эффективного лечения.
Если не предпринять определенных мер, есть риск столкнуться с таким явлением, как защемление артерии, питающей мозг. Итогом этого может стать ишемический инсульт.
Виды дорсопатии
Заболевание такого плана разделяется на три основных вида. Название зависит от вида и уровня поражения:
- Деформирующая. Данная категория заболевания напрямую связана с сильным искривлением позвоночника, остеохондрозом и заметными смещениями между дисками. Данная форма патологии характеризуется отдаленными и строго локальными неврологическими, а также вегетативными симптомами. Сюда можно отнести разной интенсивности болезненные импульсы, полную потерю чувствительности в руках, а также парестезией, которая известна, как покалывания или мурашки.
- Вертеброгенная. Эта форма патологии основана на травмах и болезненных состояниях, развивающихся в костных тканях. Подобный вариант вызывается такими проблемами со здоровьем, как остеомиелит, спондилез, разные виды опухоли, инфекционный миозит, распространенный ревматоидный артрит и иные воспаления в позвоночнике.
- Дискогенная. Она напрямую связана с разными патологическими состояниями хрящевых тканей. Она возникает по итогам физических разрывов и выпячивания в сторону фиброзного кольца. По результатам данных обстоятельств часто развивается грыжа. Именно эта категория является самой опасной.
Среди всех актуальных форм заболевания наиболее часто встречается вид дорсопатии, основанный на таком заболевании, как остеохондроз.

Симптомы
Чтобы понять, что такое дорсопатия шейного отдела позвоночника, стоит изучить основные симптомы данного заболевания. Дорсопатия шейно грудного отдела позвоночника диагностируется по следующим распространенным признакам:
- Часто повторяющаяся пульсирующая боль в голове, что локализуется в затылочной части и усиливается при относительно резких движениях;
- Болевые ощущения в одной или в обеих локтях и кистях, переходящая в плечи и даже в лопатки;
- Головокружение и шумы;
- Периодические нарушения зрения – появление мушек перед глазами и образование цветных пятен;
- Постоянная слабость в теле и периодические обмороки;
- Периодические нарушения сна из-за постоянного напряжение и дискомфорта в шее;
- Нарушения в движениях, легкая шаткость;
- Периодическая рвота и тошнота;
- Онемение, отечность и холодность пальцев;
- Дискомфорт в сердце, учащенное биение и повышенная потливость;
- Перепады в показателях давления.

Болезненные ощущения имеют свойство усиливаться при чихании и кашле, и распространяются они значительно ниже шеи. Сильные болевые ощущения возникают по двум основаниям:
- Сильное повреждение нервных окончаний по итогам отека, компрессии, из-за стандартного нарушения питания в хрящах и иных тканях;
- Острое раздражение болевых рецепторов во внешнем слое поврежденного диска, а также в окружающих хрящах и костных элементах.
При наличии данных признаков нужно без промедления обратиться за помощью к специалисту. Врач проведет обследование и назначит лечение. Ему нужно обязательно следовать.
Диагностика патологии
Проблема требует обязательного и качественно продуманного лечения. Осмотр опытного врача здесь очень важен. Специалист проведет опрос больного, проведет пальпацию мышечных волокон на участке поражения. Это необходимо для определения зоны напряжения и возможных уплотнений.

После этого специалист выдает направление на прохождение рентгенологического обследование.
Это оптимальный вариант проведения диагностики разных заболеваний, связанных с позвоночником. Более подробную информацию можно получить в процессе проведения МРТ.
Это идеальная возможность не только проверить общее состояние позвоночника, но выявить наличие таких неприятностей, как протрузия или грыжа.
Основные правила терапии
Если была диагностирована дорсопатия шейного отдела позвоночника, лечение нужно пройти в обязательном порядке. Это позволит избежать серьезных негативных последствий в организме.
Для заболевания характерно хроническое развитие и течение с периодическими обострениями. Чтобы избавить человека от подобной проблемы, проводится консервативное лечение. Основным его направлением является следующие факторы:
- Снятие острого болевого ощущения;
- Восстановление общего функционирования спинно-мозговых нервных окончаний;
- Остановка развития патологии позвоночного столба.
Используемые методы лечения достаточно разнообразны. В большинстве случаев врачи назначают их в комплексе. Лечение данного заболевания является долговременным. Что касается схемы и выбранных методов, то они зависят от тяжести и формы патологии. В основной массе случаев терапия проводится в два этапа. Сначала снимаются острые проявления патологии, потом проводится закрепление результата.
Существует несколько основных правил лечения, которые применяются в обязательном порядке в период обострения. Вот самые основные и достаточно эффективные из них:
- На стадии обострения назначаются лекарственные препараты противовоспалительного действия, миорелаксанты, которые снимают спазмы и легкие успокоительные средства;
- Обязательно в острой стадии должен соблюдаться постельный режим;
- В особо сложных случаях врач прописывает шейный корсет;
- Использование специальных разогревающих мазей, посредством которых можно обеспечить интенсивный приток крови к воспаленному участку, тем самым снижая воспаление и отек;
- При острых болях назначается специальная новокаиновая блокада.

Потом назначаются мероприятия и процедуры, направленные на устранение накопившегося напряжения, на восстановление нервной функции в организме, в связках и мышцах. После проведения лечения медикаментами, пациентам назначаются следующие процедуры и мероприятия:
- Лечебная физкультура. Это мероприятие, которое улучшает кровообращение, восстанавливает обмен веществ, а также питание дисков;
- Грамотная мануальная точечная терапия, которая эффективно снимает напряжение шеи;
- Профессиональные массажные курсы, нормализующие ток крови и снижающие общий тонус;
- Гирудотерапия – серьезно улучшает общую циркуляцию крови, а также эффективно восстанавливает ткани позвоночника;
- Восточная иглорефлексотерапия – значительно улучшает восстановление тканей;
- Современная ультразвуковая манипуляции, снимающая спазм в мышцах, а также оказывающая уникальное противовоспалительное и более важное болеутоляющее активное действие;
- Лазерная терапия. Процедура пробуждает обменные манипуляции в костях и хрящах позвоночника;
- Ношение специального медицинского шейного корсета, который позволяет избавиться от изнуряющей боли;
- Тракция или вытяжение, которая проводится для придания позвоночнику естественной правильной формы.
После снятия острого состояния специалисты рекомендуют пропить витамины группы В, специальные сосудистые препараты, а также хондропротекторы. К хирургической манипуляции при данном заболевании прибегают достаточно редко. Операции показаны исключительно в очень сложных ситуациях.
В прямой зависимости от общей ситуации и степени развития патологии для лечения дорсопатии назначают растяжение позвоночника и определенный спектр физиотерапевтических процедур. Среди самых эффективных и доступных можно отметить применение прибора Дарсонваля, процедуры электрофореза, ультразвука, проведение массажа, ЛФК, а также курортного грязелечения. Если у человека ситуация усложнилась образованием грыжи, потребуется операция для восстановления оптимального функционирования позвоночника.
Лечение народными средствами
Дорсопатия шейно грудная вполне может быть устранена на ее начальной стадии специальными народными методами лечения. Получить положительный результат в процессе лечения можно, используя самые разные методы и рецепты. Вот несколько самых популярных и одновременно достаточно действенных вариантов, выполнить которые можно с минимальными затратами времени и средств:
- Испечь из муки грубого помола и воды пресные лепешки. В теплом виде прикладывать их к больному участку, желательно вечером и утром.
- Смешать корни одуванчика, лопуха и зверобой, предварительно взятые в равных пропорциях. Столовая ложка сбора кипятится в стакане воды. Готовый отвар нужно процедить и остудить, пропитать в нем отрез натуральной ткани и на 15 минут приложить к шее. По окончанию процедуры шею нужно утеплить платком.
- Распаренная зелень мелиссы прикладывается на больной участок.
- Водочная настойка листьев эвкалипта. Чтобы приготовить, нужно 50 грамм сырья залить стаканом спирта. Раствор такого плана после трехдневного настаивания можно использовать для растираний.
- Оптимального результата можно достигнуть посредством прикладывания к шее распаренных свежих листьев хрена. При необходимости можно использовать высушенные, сделав из них отвар и используя, как компресс.
- В качестве компресса можно использовать настойку лекарственного алтея. Особенностью данной методики является его применение в холодном виде. 20 грамм сырья заливаются стаканом холодного кипятка и настоиваются на протяжении 8 часов.
- Идеального результата можно достигнуть при помощи сбора из таких трав, как одуванчик, зверобой, подорожник, тысячелистник, листья березы, а также лаванда. Нужно взять каждый компонент в количестве одной ложки, залить литром кипятка, настоять и принимать по половине стакана трижды за сутки.

Главное использовать только те методики, которые одобрил врач и соблюдать регулярность. Если специалист назначил терапию сборами трав, пропивать их потребуется в среднем от 2 до 3 месяцев, делая перерыв на две недели или меняя сбор.
Упражнения
Если у человека после обследования диагностируется дорсопатия шейного отдела позвоночника, ЛФК придется ввести в режим обязательно. Это комплекс особых упражнений, которые применяются после снятия острого воспаления.
Грамотно продуманная и качественно сбалансированная гимнастика предоставляет возможность эффективно устранить напряжение, убрать компрессию в нервных окончаниях, укрепить мышцы, а также значительно увеличить уровень эластичности связок.
Чтобы получить подобные результаты, чтобы быстро активировать кровоснабжение и полезные обменные процессы, стоит выполнять ежедневно такие несложные упражнения, как:
- Стоя или сидя в свободном положении с полностью расслабленными, опущенными вниз руками, необходимо медленно поворачивать головой. Сделать нужно 5-10 повторений. Это идеальная манипуляция для увеличения подвижности позвонков. Общий уровень интенсивности здесь нужно контролировать, важно не допускать болезненности.
- Стоя или сидя, медленно опускать голову. Нужно стараться подбородком дотронуться до груди и попытаться почувствовать подбородком грудную выемку. Сделать так требуется от 5-10 раз. Подобные движения в состоянии увеличить подвижность позвоночника и эффективно растянуть мышцы шеи.
- Примерно 5 раз медленно откинуть голову к спине, стремясь коснуться ее затылком.
- Сидя свободно, плавно отвести назад голову. Нужно втянуть подбородок. Достаточно выполнить 5-10 повторений. Действие оптимально подойдет для тех, кто вынужден вести сидячий образ жизни. Можно эффективно откорректировать рабочую позу, выполнить кратковременное расслабление или растяжку. Оптимального результата можно добиться, если выполнить данное упражнение несколько раз во время рабочего дня.
- Чтобы быстро укрепить шею и облегчить состояние при хронической дорсопатии, стоит сделать упражнение с поочередным наклоном головы во все стороны. При выполнении нужно оказывать легкое противодействие движениями ладоней. Подобное давление головой на центральную часть ладоней нужно оказывать около 10 сек, потом немного отдохнуть и сделать 10 поворотов в обе стороны.
- Плечи нужно поднять до максимально возможного уровня, на несколько секунд задержаться. После этого нужно расслабить тело и руки. Так нужно сделать 5 раз, делая перерыв между подходами в 10 секунд.
Профилактика заболевания
После пройденного курса лечения очень важно соблюдать определенные простые, но при этом достаточно эффективные профилактические меры. Среди самых основных их них можно отметить:
- Оптимальная физическая активность. Это идеально снимает напряжение позвоночника, расслабляет мышцы спины. Если нет возможности или времени заниматься спортом, достаточно проводить несколько разминок за день.
- Полноценное питание – нужно употреблять продукты, богатые витаминами и следить за весом.
- Следует избегать переохлаждения, особенно шейной области.



Соблюдение данных правил позволит больше никогда не испытывать дискомфорта от данного заболевания и улучшить не только свое здоровье, но также общее качество жизни.
Заключение
Стоит понимать, что дорсопатия является достаточно серьезным и опасным заболеванием только при отсутствии лечения. Если грамотно подойти к своему здоровью, если соблюдать меры профилактики, а при необходимости проходить комплексное лечение, получится избежать огромного количества проблем.
Читайте также:


