Что такое склероз сердечной мышцы
Кардиологическая патология, при которой функциональные сердечные ткани заменяются обычными соединительным, называется склероз сердца, кардиосклероз или аортокардиосклероз. Причины возникновения такого заболевания в основном связаны с нарушениями в работе сердечно-сосудистой системы. Если недуг прогрессирует медленно, характерные симптомы зачастую отсутствуют, именно поэтому кардиологический склероз так опасен и диагностируется на развивающейся стадии.

Основные причины возникновения
Кардиосклероз сердца не возникает сам по себе, а является осложнением патологических процессов в мышце миокарда, провоцирующих воспаление и разрушение функциональных структур.
Анатомия мышцы миокарда сложная и состоит из таких отделов:
- камеры и их межжелудочковые перегородки (МЖП);
- коронарные артерии;
- приводящая система.
Основные причины развития болезни следующие:
- Аортосклероз. Прогрессирующая форма нарушения приводит к тому, что из-за сужения стенок аорты кровоснабжение и питание сердца нарушается. Это способствует образованию отмерших очагов, которые постепенно замещаются рубцовой тканью.
- Ишемическая болезнь (ИБС). При таком нарушении поражаются коронарные артерии.
- Инфаркт. Тяжелый сердечный недуг, характеризующийся образованием омертвевших очагов сердца. Со временем рана затягивается, а в месте повреждения формируется рубец.
- Миокардит. Заболевание, при котором воспаляются мышечные структуры сердца. В месте деформаций образуется соединительная ткань.
- Прогрессирующая гипертония. Из-за постоянной нагрузки на сосуды и повышения АЛ, сердце испытывает чрезмерные нагрузки, в результате чего в органе развиваются необратимые воспалительные и рубцовые процессы.
- Сахарный диабет. Повышенный уровень глюкозы в крови приводит повреждению мелких и крупных сосудов сердца. Из-за дисфункции сердечно-сосудистой системы развиваются осложнения, в том числе и миокардиосклероз.
Виды и стадии
В зависимости от степени распространения патологического процесса на сердечную мышцу, различают такие виды кардиосклероза:
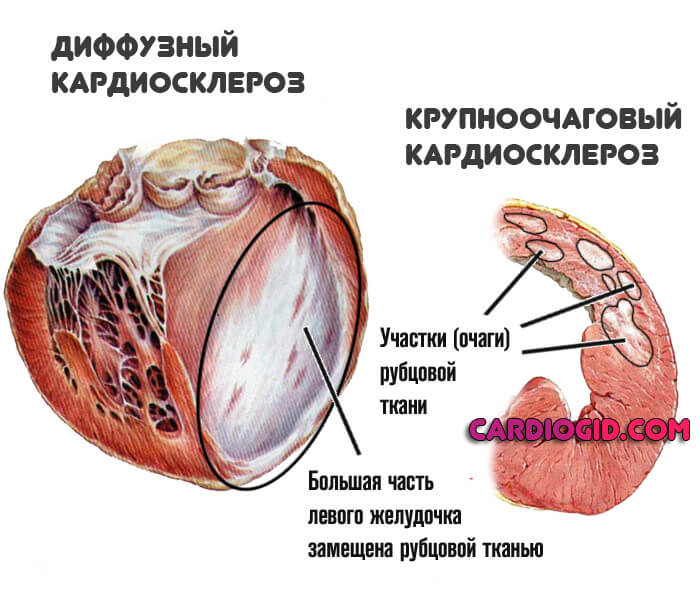
- Диффузный. При такой форме наблюдаются дистрофические процессы, охватывающие часть сердца или всю мышцу, нередко происходит повреждение в межжелудочковой перегородке.
- Периваскулярный или очаговый кардиосклероз. Если очаги повреждений ограничены и не обширны, развивается такая форма болезни. Образовавшаяся рубцовая ткань на сердце приводит к тому, что пораженный участок полностью перестает функционировать.
В зависимости от характера течения, различают 2 формы кардиосклероза:
- острый;
- хронический.
Болезнь протекает в 3 стадии:
- На начальной степени развития развивается хроническая сердечная недостаточность, симптомы которой проявляются после повышенной физической нагрузки. В покое самочувствие не нарушено.
- На 2 стадии патологическая симптоматика проявляется более выражено, так как деформационные процессы распространяются на большой круг кровообращения. Из-за нарушения гемодинамики больного беспокоит боль в груди, повышенное сердцебиение, сопровождающиеся отеками лица, груди, верхних и нижних конечностей.
- На последней 3 стадии происходят необратимые дегенеративные изменения в тканях сердца, из-за которых чаще всего больного ожидает летальный исход.
Характерные симптомы
В самом начале развития кардиосклероза у человека отсутствуют какие-либо патологические признаки. Жалобы появляются намного позже, когда соединительные структуры разрастаются и поражают новые участки органа. Появляются боли в области сердца, которые становятся особо выражены после физических нагрузок. По мере прогрессирования болевой синдром сопровождают такие симптомы:
- одышка;
- сухой кашель;
- аритмия;
- увеличение числа сокращений сердца;
- отеки;
- головокружение, головные боли;
- раздражительность, повышенная утомляемость.
Методы диагностики
Чтобы лечение кардиосклероза было эффективным, сначала важно выяснить причины его возникновения. При характерных признаках необходимо записаться на консультацию к кардиологу. После первичного осмотра, пальпации, аускультации и сбора анамнеза потребуется дополнительная диагностика. Установить точный диагноз помогут такие методы исследования:
- биохимический и клинический анализ крови;
- УЗИ сердечно-сосудистой системы;
- МРТ или КТ;
- ЭКГ, ЭХОКГ;
- рентгенография;
- сцинтиграфия.
Какое назначается лечение?
Если на ЭКГ и УЗИ удалось определить начальную степень прогрессирования кардиосклероза, лечить его можно консервативным путем. Назначается комплексная схема терапии, включающая препараты, корректирующие работу сердца и устраняющие патологические признаки. Назначаются следующие группы медикаментозных средств:
- диуретики;
- сердечные гликозиды;
- бета-блокаторы;
- антагонисты альдостерона;
- ингибиторы АПФ;
- антиагреганты;
- противоаритмические.
Операция назначается в крайних ситуациях, когда сердце, аорта и крупные сосуды поражены необратимыми дистрофическими изменениями, с которым консервативные методы бороться не в состоянии. Хирургическое лечение заключается в трансплантации органа. Несмотря на то что такой метод предотвращает летальные исходы, у него есть много противопоказаний, поэтому назначают его не всем.
Чтобы предотвратить прогрессирование кардиосклероза и уменьшить патологические синдромы, необходимо пересмотреть свой жизненный уклад. Следует навсегда избавиться от вредных привычек, дозировать физические нагрузки, своевременно лечить воспалительно-инфекционные заболевания, избегать стрессов, психоэмоциональных перегрузок, нервных потрясений.
Питание при кардиосклерозе должно быть сбалансированным. Из меню исключается соленая, жирная, острая, копченая, маринованная пища. Противопоказана сладкая выпечка, торты с жирным кремом, молочный шоколад. Рацион рекомендуется разнообразить такой пищей:
- нежирное мясо и рыба;
- крупы;
- молоко и кисломолочные напитки;
- творог, твердый сыр;
- сухофрукты, орехи, мед;
- свежие овощи, фрукты, ягоды, зелень;
- свежевыжатые соки.
Какие могут развиться осложнения?
Кардиосклероз — опасное заболевание, поэтому нередко оно сопровождается осложнениями, ухудшающими прогнозы на полноценную жизнь. Распространенные последствия патологии такие:
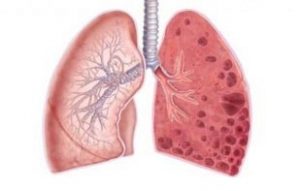
Последствием прогрессирования патологии может быть развитие параллельного недуга, такого как пневмосклероз.
- Пневмосклероз. Недуг, при котором функциональные легочные ткани заменяются соединительными. При кардиосклерозе развивается из-за нарушения кровообращения и застоя в легких.
- Диастолическая дисфункция левого желудочка. Повреждение мышцы миокарда приводит к нарушению ее работы. Здоровые ткани стараются компенсировать этот недостаток, при этом на левое предсердие оказывается максимальная нагрузка, что является причиной его дисфункции.
Другие негативные последствия:
- хроническая сердечная недостаточность;
- аневризма;
- тромбоэмболия;
- приобретенные пороки;
- мерцательная аритмия;
- нарушение кровообращения;
- экстрасистолия;
- предсердно-желудочковая блокада.
Профилактические методы, прогноз
Шансы на полноценную жизнедеятельность и трудоспособность зависят от степени выраженности и характера течения болезни. Если кардиосклероз протекает не выражено, работа сердца не нарушена и осложнения отсутствуют, тогда его течение благоприятно. В противном случае развиваются опасные для жизни последствия, которые могут стать причиной гибели больного.
В качестве профилактики необходимо своевременно диагностировать кардиосклероз и как можно скорее приступить к лечению. Во время терапии важно соблюдать все советы и рекомендации врача, избавиться от вредных привычек, наладить питание, не заниматься самолечением. Эти правила профилактики помогут человеку сохранить здоровье и жизнь и предупредить опасные осложнения.
Кардиосклероз – патология сердечной мышцы, характеризующаяся разрастанием соединительной рубцовой ткани в миокарде, замещением мышечных волокон и деформацией клапанов. Развитие участков кардиосклероза происходит на месте гибели миокардиальных волокон, что влечет за собой вначале компенсаторную гипертрофию миокарда, затем дилатацию сердца с развитием относительной клапанной недостаточности. Кардиосклероз является частым исходом атеросклероза коронарных сосудов, ишемической болезни сердца, миокардитов различного генеза, миокардиодистрофии.
- Классификация
- Этиологические формы кардиосклероза
- Симптомы кардиосклероза
- Осложнения кардиосклероза
- Диагностика кардиосклероза
- Лечение кардиосклероза
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Кардиосклероз – патология сердечной мышцы, характеризующаяся разрастанием соединительной рубцовой ткани в миокарде, замещением мышечных волокон и деформацией клапанов. Развитие участков кардиосклероза происходит на месте гибели миокардиальных волокон, что влечет за собой вначале компенсаторную гипертрофию миокарда, затем дилатацию сердца с развитием относительной клапанной недостаточности. Кардиосклероз является частым исходом атеросклероза коронарных сосудов, ишемической болезни сердца, миокардитов различного генеза, миокардиодистрофии.
Развитие кардиосклероза на почве воспалительных процессов в миокарде может встречаться в любом возрасте (в том числе, в детском и подростковом), на фоне сосудистых поражений – преимущественно у пациентов среднего и пожилого возраста.

Классификация
Различают две морфологические формы кардиосклероза: очаговую и диффузную. При диффузном кардиосклерозе происходит равномерное поражение миокарда, и очаги соединительной ткани диффузно распределяются по всей сердечной мышце. Диффузный кардиосклероз наблюдается при ИБС.
Очаговый (или рубцовый) кардиосклероз характеризуется образованием в миокарде отдельных, различных по величине рубцовых участков. Обычно развитие очагового кардиосклероза происходит вследствие перенесенного инфаркта миокарда, реже миокардита.
Выделяемые этиологические формы кардиосклероза являются исходом первичного заболевания, повлекшего за собой рубцовое замещение функциональных волокон миокарда: атеросклеротическая (в исходе атеросклероза) постинфарктная (как исход инфаркта миокарда), миокардитическая (в исходе ревматизма и миокардитов); реже наблюдаются другие формы кардиосклероза, связанные с дистрофией, травмами и другими поражениями миокарда.
Этиологические формы кардиосклероза
Миокардитическая форма кардиосклероза развивается на месте бывшего воспалительного очага в миокарде. Развитие миокардитического кардиосклероза связано с процессами экссудации и пролиферации в строме миокарда, а также деструкцией миоцитов. Миокардитический кардиосклероз характеризуется наличием в анамнезе инфекционных и аллергических заболеваний, хронических очагов инфекции, обычно молодым возрастом пациентов. По данным ЭКГ отмечаются изменения диффузного характера, более выраженные в правом желудочке, нарушения проводимости и ритма. Границы сердца равномерно увеличены, АД в норме или снижено. Часто развивается правожелудочковая хроническая недостаточность кровообращения. Биохимические показатели крови обычно не изменены. Выслушиваются ослабленные тоны сердца, акцент III тона в проекции верхушки сердца.
Атеросклеротическая форма кардиосклероза обычно служит проявлением длительной ишемической болезни сердца, характеризуется медленным развитием и диффузным характером. Некротические изменения в миокарде развиваются в результате медленной дистрофии, атрофии и гибели отдельных волокон, вызванных гипоксией и метаболическими нарушениями. Гибель рецепторов вызывает снижение чувствительности миокарда к кислороду и прогрессирование ИБС. Клинические проявления длительное время могут оставаться скудными. По мере того, как кардиосклероз прогрессирует, развивается гипертрофия левого желудочка, затем явления сердечной недостаточности: сердцебиение, одышка, периферические отеки и выпот в полостях сердца, легких, брюшной полости.
Склеротические изменения в синусовом узле ведут к развитию брадикардии, а рубцовые процессы в клапанах, сухожильных волокнах и папиллярных мышцах могут приводить к развитию приобретенных пороков сердца: митрального или аортального стеноза, клапанной недостаточности. При аускультации сердца выслушивается ослабление I тона в проекции верхушки, систолический шум (при склерозе аортального клапана - очень грубый) в области аорты и верхушки сердца. Развивается левожелудочковая недостаточность кровообращения, АД выше нормальных значений. При атеросклеротическом кардиосклерозе нарушения проводимости и ритма возникают по типу блокад различной степени и участков проводящей системы, мерцательной аритмии и экстрасистолии. Исследование биохимических показателей крови выявляет повышение холестерина, увеличение уровня β-липопротеидов.
Постинфарктная форма кардиосклероза развивается при замещении участка погибших мышечных волокон рубцовой соединительной тканью и носит мелко- или крупноочаговый характер. Повторные инфаркты способствуют образованию рубцов различной протяженности и локализации, изолированных или смыкающихся друг с другом. Постинфарктный кардиосклероз характеризуется гипертрофией миокарда и расширением полостей сердца. Рубцовые очаги могут растягиваться под действием систолического давления и вызывать образование аневризмы сердца. Клинические проявления постинфарктного кардиосклероза аналогичны атеросклеротической форме.
Редкой формой заболевания является первичный кардиосклероз, сопровождающий течение коллагенозов, врожденного фиброэластоза и т.д.
Симптомы кардиосклероза
Клиническая симптоматика кардиосклероза определяется его морфологической и этиологической формой, распространенностью и локализацией. Очаговый и умеренно выраженный диффузный кардиосклероз нередко протекают клинически бессимптомно, однако, расположение даже микроскопических очагов склероза на участках проводящей системы или рядом с предсердно-синусовым узлом может вызвать устойчивые нарушения проводимости и разнообразные аритмии сердца.
Ведущими проявлениями диффузного кардиосклероза служат симптомы сердечной недостаточности и нарушение сократительной функции миокарда. Чем большая площадь функциональной ткани миокарда замещена соединительной, тем выше вероятность развития сердечной недостаточности, нарушений проводимости и ритма. Если преобладают явления нарушения проводимости и ритма, пациенты отмечают сердцебиение, аритмичное сокращение сердца. При развитии явлений сердечной недостаточности появляются одышка, отеки, боли в сердце, снижение выносливости к физическим нагрузкам и т. д.
Кардиосклероз протекает с постепенным прогрессированием и чередованием периодов относительной ремиссии, которые могут длиться до нескольких лет. Самочувствие пациента во многом определяется развитием основного заболевания (атеросклероза, ревматизма, инфаркта) и образом жизни.
Осложнения кардиосклероза
Кардиосклероз может осложниться прогрессирующей хронической сердечной недостаточностью, образованием аневризмы сердца, предсердно-желудочковыми блокадами, развитием желудочковой пароксизмальной тахикардии, представляющими серьезную угрозу для жизни пациента. Разрыв стенки аневризмы сердца приводит к тампонаде перикардиальной полости.
Диагностика кардиосклероза
При постановке диагноза кардиосклероза кардиологом учитывается предыдущий анамнез (наличие атеросклероза, ИБС, перенесенных в прошлом миокардита, инфаркта миокарда, ревматизма и т. д.), относительная стабильность сердечной недостаточности (отеков, одышки, акроцианоза), аритмий (мерцательной аритмии, экстрасистолии). Диагноз уточняется результатами ЭКГ, для которой характерны стойкие изменения, ЭхоКГ, данными МРТ сердца.
Дифференцировать формы кардиосклероза иногда бывает сложно, особенно между атеросклеротической и миокардитической. За атеросклеротическую форму кардиосклероза свидетельствует наличие ИБС и гипертонической болезни, результаты фармакологической и велоэргометрической проб, ЭКГ-изменения. Вероятность диагностики миокардитического кардиосклероза выше при расстройствах сердечной деятельности у пациентов молодого возраста, на фоне или после перенесенных инфекционных заболеваний, при сложных нарушениях ритма и проводимости, отсутствии очаговых поражений в миокарде по ЭКГ.
Лечение кардиосклероза
Терапия при кардиосклерозе направлена на устранение проявлений основного заболевания, улучшение метаболических процессов в миокарде, ликвидацию признаков сердечной недостаточности и нарушений проводимости и ритма.
Лечение кардиосклероза проводится мочегонными препаратами, периферическими вазодилататорами, антиаритмическими средствами. Всем пациентам с кардиосклерозом показано ограничение физических нагрузок. При наличии аневризмы сердца может быть показано хирургическое лечение, при тяжелых нарушениях проводимости - имплантация электрокардиостимулятора.
Прогноз и профилактика
Изменение состояния пациента и его трудоспособность при кардиосклерозе определяются выраженностью и характером проявления патологии. Если кардиосклероз не отягощен нарушениями ритма сердца и кровообращения, его течение более благоприятно. Ухудшают прогноз появление мерцательной аритмии, недостаточности кровообращения, желудочковой экстрасистолии. Значительную опасность для жизни пациента представляют наличие аневризмы сердца, желудочковой пароксизмальной тахикардии и полной предсердно-желудочковой блокады.
Для профилактики кардиосклероза необходима ранняя диагностика, своевременная и активная терапия миокардитов, коронарной недостаточности, атеросклероза.
П атологии сердечнососудистой системы считаются одними из основных среди состояний, влекущих за собой смерть пациентов по всему миру. С незначительными изменениями печальная статистика сохраняется на планете.
Вследствие многих состояний указанного профиля возникают необратимые органические трансформации мышечных волокон: собственно функциональных тканей.
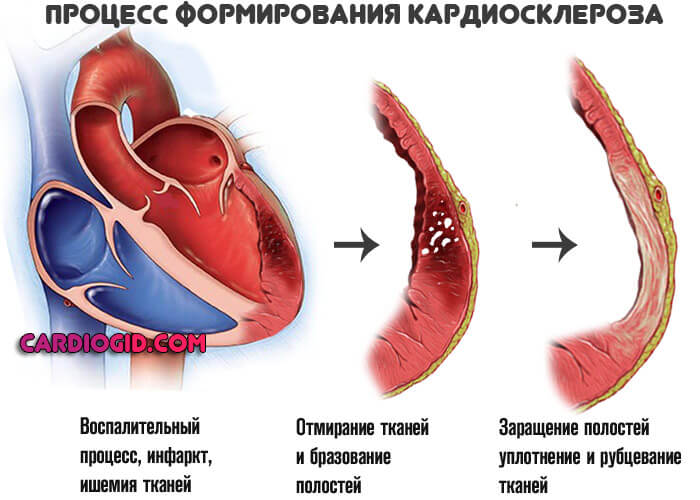
Кардиосклероз — это процесс замещения нормальных клеток, миоцитов на рубцовые. Вторые не способны к сокращению или же спонтанному возбуждению. Отсюда падение функциональной активности сердца вообще. Снижается сократимость, кровяной выброс, возникает ишемия тканей.
Процесс необратим, но возможно поддержание состояния на стабильном уровне на протяжении длительного времени. Пациенты с кардиосклерозом проходят пожизненное медикаментозное лечение под контролем кардиолога.
Прогнозы относительно благоприятны. Существенно ухудшаются на фоне обширного поражения кардиальных структур. Восстановление проводится консервативными методами.
Механизм развития кардиосклероза
Чтобы понять, как болезнь формируется, нужно обратиться к анатомическим сведениям.
Нормальное положение вещей характеризуется функциональной активностью сердца. Орган состоит из клеток кардиомиоцитов. Они способны самостоятельно возбуждаться и проводить электрический импульс. Под воздействием фактора — сокращаться, перекачивая кровь в адекватном количестве.
Кардиосклерозу всегда предшествует то или иное состояние деструктивного плана. Это может быть инфаркт, воспалительно-инфекционная патология, прочие сердечнососудистые процессы, провоцирующие ишемию тканей.
Итогом оказывается разрушение здоровых мышечных тканей. Образуются полости, участки дегенерации. Организм стремится восстановить анатомическую целостность, но регенеративные возможности тела существенно ограничены.
Вместо новой функциональной ткани миокард заращивается рубцовой, соединительной. Она не может сокращаться, не обладает эластичностью, растяжимостью, сигнал по таким грубым структурам также не двигается. Это необратимое изменение, восстановлению не подлежит.
Классификация
Типизация процесса проводится по основанию обширности анатомических отклонений в кардиальных структурах.
Соответственно называют две формы (в некоторых источниках фигурируют три разновидности):
- Мелкоочаговый кардиосклероз. В толще миокарда образуется несколько незначительных участков замещения рубцовой тканью. Подобное состояния является следствием острого отмирания миоцитов, реже длительно текущей артериальной гипертензии. Симптоматика минимальна, лечение не требуется, не считая тяжелых случаев.
- Крупноочаговая форма. Развивается в итоге обширного инфаркта. Функциональная активность мышечного органа снижается значительно, требуется пожизненная медицинская помощь. На регулярной основе проводится плановая госпитализация. Это фактор развития инвалидности.
- Диффузный кардиосклероз. Образование рубцовых тканей по всей протяженности миокарда. Имеет неблагоприятный прогноз, требует интенсивного лечения под контролем врача. Вероятное следствие — ишемическая болезнь, которая без терапии скоро заканчивается рецидивом инфаркта.
Клиническая классификация используется для определения степени тяжести процесса, выработки диагностических и лечебных мероприятий.
Причины
Факторы развития всегда кардиальные, болезнетворные. Все пациенты с диагностированным изменением анатомии мышечных структур миокарда ранее переносили воспалительные или ишемические болезни.
Среди возможных моментов:
Постоянное или регулярное увеличение артериального давления. Рост показателя хотя бы на 10 мм ртутного столба ассоциирован с риском развития кардиосклероза в 30%.
Особенно страдают пациенты с постоянно измененным АД. Подобное наблюдается на 2-3 стадиях патологического процесса.
Кардиальные ткани испытывают постоянные перегрузки, возникает дистрофия. Здоровые структуры отмирают, но постепенно, не в один момент как при инфаркте. Они замещаются соединительными клетками. По длительности явление варьируется от нескольких месяцев до 3-5 лет и свыше.
Восстановление проводится под контролем кардиолога, при этом лечению подлежит основное состояние — гипертоническая болезнь. Остальные методы имеют поддерживающую суть, мероприятия пожизненные, постоянно проводится контроль эффективности.
В результате образования холестериновых бляшек в коронарных сосудах или же их стеноза. Формируется так называемый кардиосклероз атеросклеротический. Название указывает на этиологию процесса.
Возникают анатомические дефекты также не в один момент. По мере складывания нарушений в единую картину, формируется коронарная недостаточность . Она существует в двух клинических вариантах, наиболее опасный — инфаркт. острые приступы также вероятны.
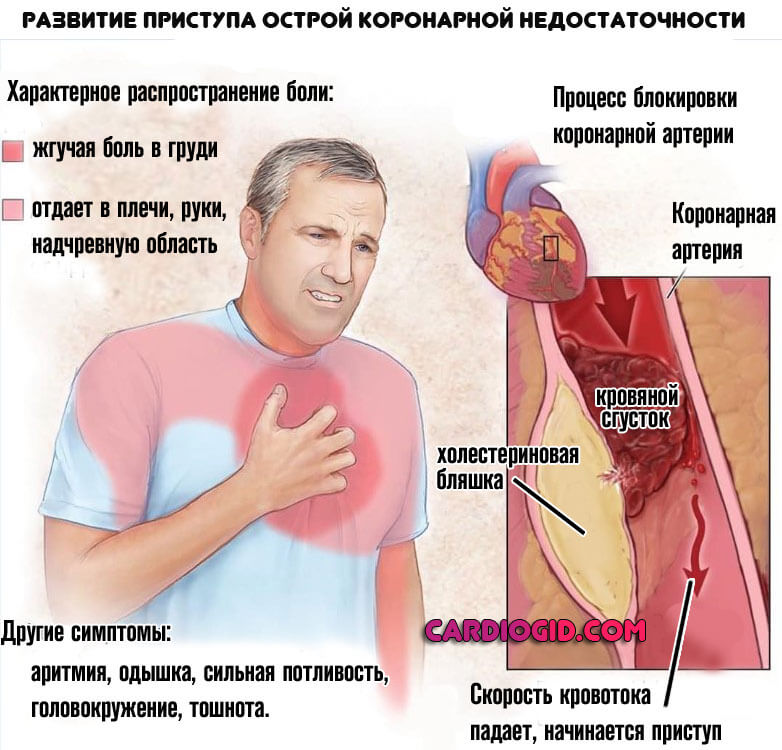
Каждый такой эпизод приводит к отмиранию части активных тканей. Остановка процесса возможна при восстановлении нормального кровообращения.
Атеросклеротический кардиосклероз — это постепенный некроз мышечных волокон и замещение их соединительной тканью на фоне коронарной недостаточности. Распространенный вариант среди пациентов старшего возраста (после 50 лет).
Системное эндокринное заболевание. Характеризуется снижением выработки инсулина или же невосприимчивостью тканей к нему.
Определяется генерализованными нарушениями в организме, в том числе страдает кровообращение, питание сердца.
Полное излечение невозможно, воздействие поддерживающее. Кардиосклероз возникает как итог атеросклероза, причем гормональная патология усугубляет течение основной сердечной болезни.
По своей сути похожа на инфаркт, но протекает менее агрессивно. Нарушение гемодинамики нарастает постепенно, массивное отмирание миоцитов — последний этап прогрессирования патологического процесса.
Считается разновидностью коронарной недостаточности, но в отличие от атеросклероза поражает сразу несколько сосудов. Страдает вся кровоснабжающая система.
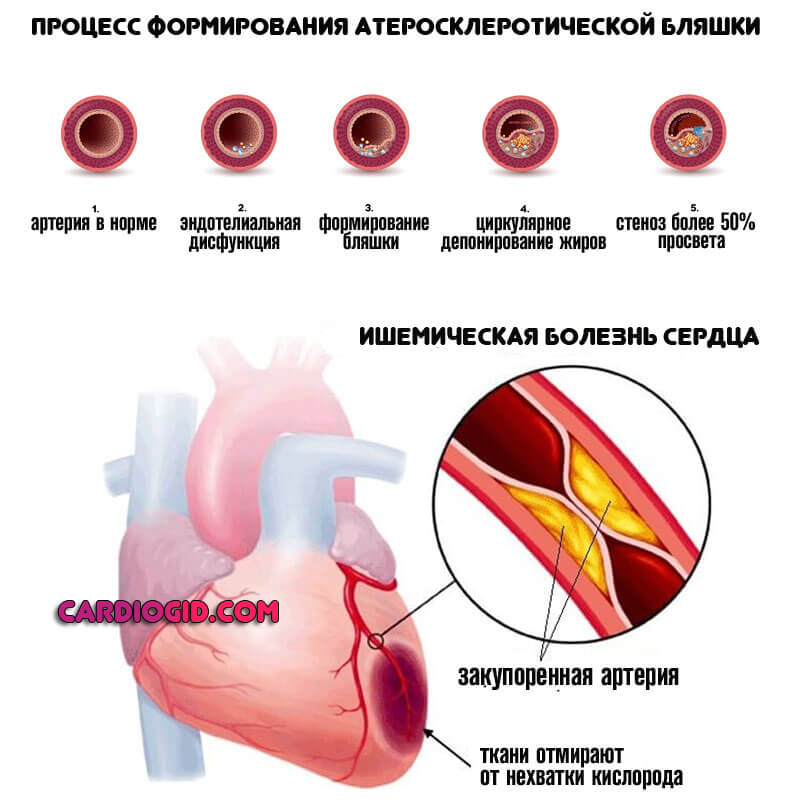
Восстановление проводится в профильном стационаре. Прогноз относительно благоприятный при ранней диагностике.
Также дистрофические процессы. Суть явления в нарушении анатомии мышечных волокон.
Это результат длительной гипертонической болезни, воспалений. Классический вариант — гипертрофия левого желудочка.
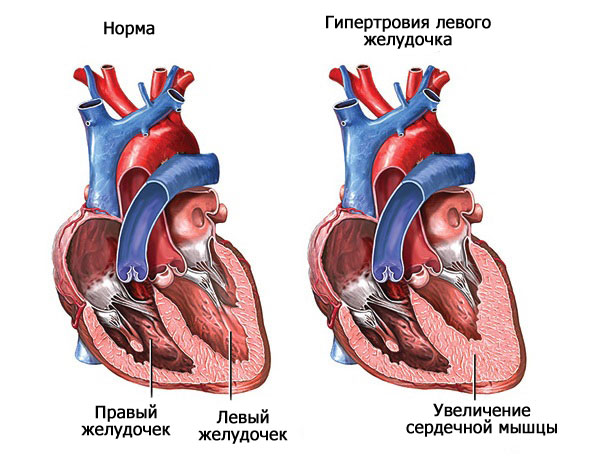
По мере прогрессирования компенсаторные механизмы не справляются. Возникает ишемия тканей с последующим отмиранием и образованием рубцов, собственно кардиосклероз.
Как быстро появляется подобное осложнение сказать невозможно. Зависит от возраста больного, характера основной патологии, качества лечения и его наличия.
Острый некроз мышечных структур. Отмирание приводит к замещению соединительными тканями — постинфарктный кардиосклероз. Площадь зависит от объемов поражения.
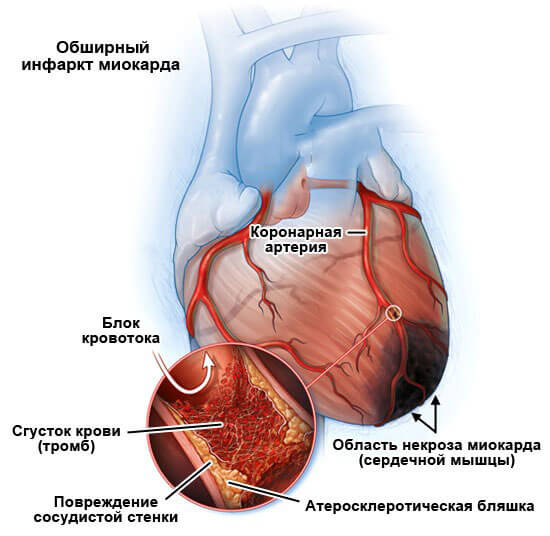
Миокардит и прочие. Имеют инфекционное происхождение, реже аутоиммунное.
Лечение проводится в условиях стационара, до стабилизации состояния. Используются антибиотики, протекторы, витаминно-минеральные комплексы. Прогнозы благоприятные при своевременной помощи.
Хроническое аутоиммунное заболевание. Имеет спорную этиологию. Лечение поддерживающее, на протяжении всей жизни. Эффективность и перспективы зависят от частоты рецидивов.
Выявляются объективными методами. До последнего момента не проявляются симптомами, осложняя прогноз.
Причины развития кардиосклероза всегда сердечные. Состояние может быть многофакторным. В отсутствии выявленного фактор происхождения говорят об идиопатической форме.
В такой ситуации терапия направлена только на устранение последствий рубцевания и замедление дальнейшего прогрессирования.
Сужение или заращение просвета артерий, питающих сердце (коронаросклероз), считается одной из основных причин рассматриваемого состояния.
Симптомы
Собственно симптомов кардиосклероза сердца не существует равно до тех пор, пока не наступает сердечная недостаточность.
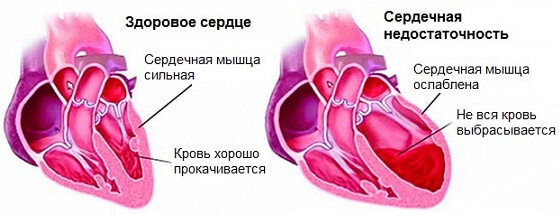
Клиническая картина возникает только на поздних стадиях когда объем замещенных тканей составляет не менее 30%.
Признаки совпадают с таковыми при иных органических патологиях сердца:
- Боли в груди средней интенсивности. Возникают внезапно, длятся на протяжении нескольких минут. Каждый такой эпизод заканчивается полным восстановлением состояния.
- Нарушение нормального ритма сердца. По типу ускорения или неравномерности сокращений. Пациент ощущает отклонения, с течением времени симптомы деактуализируются, больной перестает обращать на них внимание.
- Тяжесть в грудной клетке. Логическое продолжение болевого синдрома.
- Одышка. В момент, когда обнаруживается признак, возникает на фоне покоя.
- Непереносимость физических нагрузок, пациент не может нормально передвигаться, выполнять обязанности по дому, трудовые функции. Это фактор развития инвалидности.
- Клинический диагноз — вторичная дыхательная недостаточность, что может закончиться смертью человека.
- Слабость, сонливость, снижение работоспособности. В результате гемодинамических нарушений.
- Головная боль. Диффузного, разлитого характера, без четкой локализации. Возникает как итог дистрофических изменений в церебральных структурах. Может закончиться инсультом.
- Вертиго. Отмечается почти всегда, на фоне запущенного кардиосклероза. При поражении мозжечка возникает невозможность ориентации в пространстве.
- Нарушения сознания. Обмороки, синкопальные состояния. Могут повторяться неоднократно. Несут большую опасность для здоровья и жизни, поскольку возникают внезапно, порой в угрожающих условиях.
Возможно наступление ишемического инсульта, инфаркта. Тогда симптомы будут выражены в существенной мере :
- Интенсивная, невыносимая головная боль.
- Нарушение высшей нервной деятельности, возникают проблемы с речью, зрением, слухом, обонянием.
- Перекос лица.
- Слабость мышц, параличи, парезы, ощущение бегания мурашек по телу.
- Озноб, тремор.
Клиническая картина неспецифична и возникает в поздний период времени. Отсюда сложности определения заболевания. Часто оно оказывается случайной находкой на эхокардиографии.
Диагностика
Обследование пациентов проводится под контролем кардиолога. Поздние, развитые стадии требуют помощи профильного хирурга. Примерная схема оценки состояния кардиальных структур:
- Устный опрос человека, сбор анамнеза. Наибольшую роль играет наличие в прошлом или течение сердечнососудистых патологий и неотложных состояний. Причинно-следственная связь становится очевидна.
- Измерение артериального давления, частоты сердечных сокращений. Показывает как результате кардиосклероза, так и его происхождение. Однако этого не достаточно.
- Суточное мониторирование. Оценка АД и ЧСС проводится на протяжении 24 часов, по мере необходимости повторяется несколько раз.
- Электрокардиография. Основная методика исследования функциональной активности сердца. Этим же способом оценивается наличие органических нарушений.
- Эхокардиография. Позволяет визуализировать кардиальные ткани. Основной путь раннего выявления очаговых или диффузных изменений.
- МРТ или КТ, по мере надобности. Если УЗИ не дало достаточных сведений. Детальные изображения позволяют уточнить характер патологии, объемы изменения тканей.
- Коронография. Исследование кровотока в артериях, питающих сердце.
В рамках расширенной диагностики возможно использование дополнительных мер. Лабораторные способы также назначаются.
Методы лечения
Терапия комплексная, с применением радикальных и консервативных путей. Нужно понимать, полного восстановления добиться не удастся.
Курация имеет поддерживающий смысл, направлена на стабилизацию состояния, оптимизацию жизненных функций и продление биологического существования.
Препараты используются для устранения симптомов, также этиотропного воздействия (на первопричину):
- Антигипертензивные средства. Ингибиторы АПФ, антагонисты кальция, бета-блокаторы. Используются для нормализации артериального давления и поддержания тонуса сосудов. Классическое сочетания — Дилтиазем или Верапамил, Перинева, ее аналоги, также Моксонидин, Физиотенз.
- Кардиопротекторы. Поддерживают функциональную активность сердца, предотвращают дальнейшую деструкцию.
- Противоаритмические вроде Амиодарона. На фоне изменений частоты сокращений мышечного органа.
- Калиевые и магниевые комплексы. Нормализуют метаболические процессы.
В рамках терапии прочих состояний назначаются антибиотики (при миокардите,и инфекционно-воспалительных патологиях), кортикостероиды.
Хирургическое вмешательство требуется только при сопутствующих осложнениях. Смысла лечить кардиосклероз оперативным путем нет.
Большая роль в деле терапии отводится изменению образа жизни. На любой стадии.
- Отказ от курения, алкоголь также строго противопоказан.
- Нормальная физическая активность (минимум час ЛФК, пеших прогулок или прочих незначительных нагрузок).
- Полноценный сон. 8 ч. за ночь. Причем четверть или больше отдыха должна приходиться на период до 23.00, это наилучшее время.
- Водный режим — 2 литра в сутки, но не больше, чтобы не перегружать организм.
- Соль — не свыше 7 граммов. Полного исключения натриевого соединения быть не должно. Оно играет одну из ключевых ролей в обеспечении метаболизма.
Коррекция рациона. Строгих ограничений в питании нет, нужно минимизировать количество жирной пищи, жареного, копченого, полностью отказаться от полуфабрикатов и консервов, потому как контролировать количество соли в них невозможно.
Способы терапии не приводят к полному излечению, но дают хорошие шансы на поддержание жизненных функций на приемлемом уровне.
Возможные осложнения
Примерный перечень последствий кардиосклероза:
- Инфаркт. Наиболее вероятный сценарий. В результате длительной перегрузки, сердце начинает работать на износ. Формируются анатомические дефекты, вплоть до разрастания органа до огромных размеров.
- ИБС. Начальная стадия, рано или поздно ведет к некрозу миоцитов.
- Сердечная недостаточность.
- Остановка работы органа ( асистолия ).
- Кардиогенный шок. Летальное состояние. Вероятность фатального результата — около 90% и даже выше.
- Гипертонический криз . Резкий скачок артериального давления. Течет злокачественно, может закончиться неотложным состоянием.
- Инсульт. По сути процесс похож на инфаркт, но затрагивает церебральные структуры.
- Сосудистая деменция. Тяжелое психическое расстройство, но потенциально обратимое на ранних стадиях.
Прогностические оценки
Прогнозы разнятся, зависят от обширности поражения. Также сказывается форма процесса.
Так, атеросклеротический кардиосклероз причиной смерти оказывается в 3-6% на ранней стадии, в 17-30% на поздней. Это относительно легкая разновидность.
Отклонения на фоне инфаркта, воспаления имеют худший исход. В цифрах — летальность 40-50% в перспективе нескольких лет, риск может быть больше. При условии лечения шансы на выживание увеличиваются.
Оценка прогноза проводится специалистом, но не сразу. Нужно наблюдение. Роль играет как течение процесса, так и отклик на проводимую терапию.
В заключение
Кардиосклероз сердца — это замещение мышечной ткани рубцовой, соединительной. Никогда он не бывает первичным, всегда вторичен по отношению к основному процессу. Какому — нужно выяснять.
Лечение направлено на стабилизацию состояния и обеспечение нормального уровня жизни.
Продолжительность биологического существования неопределенно долгая, легкие формы отличаются минимальными рисками с точки зрения летальности. При условии терапии даже осложненные разновидности успешно держатся под контролем.
Читайте также:


