Что такое шпора таранной кости
Переломы и вывихи таранной кости случаются нечасто. Они обычно происходят в результате мощного воздействия, например ДТП, падения с высоты или сильного удара в область голеностопного сустава.
Таранная кость — это мощная опорная структура, которая несет на себе колоссальную нагрузку веса всего организма. Давление на нее больше, чем на любую другую кость скелета.
В таранной кости различают тело и головку. Головка — самая передняя часть таранной кости — отделена от тела шейкой. Тело таранной кости практически полностью покрыто суставным гиалиновым хрящом.
Таранную кость снабжают кровью несколько сосудов, входящих в нее в области шейки. При переломах эти сосуды повреждаются. Без достаточного питания таранная кость начинает разрушаться. Разрушение кости вследствие нарушения кровообращения в ней называется асептическим некрозом. Асептический некроз и последующее нарушение функции голеностопного сустава — частый исход неправильного лечения травм таранной кости.
Наиболее распространены переломы шейки, головки, тела таранной кости, повреждения хряща суставной площадки. Переломы в основном оскольчатые и со смещением. Обычно переломы сочетаются с повреждениями связок вокруг голеностопного сустава и заднего отдела стопы. Переломы таранной кости часто вызывают разрыв кожи. Такие переломы считаются открытыми и требуют незамедлительного хирургического лечения.
Пациенты часто оказываются жертвами падения с высоты, авто- и мотоаварий. Также причиной переломов могут быть выворачивающее воздействие на таранную кость при падении со сноуборда или травмы во время занятий экстремальными видами спорта.
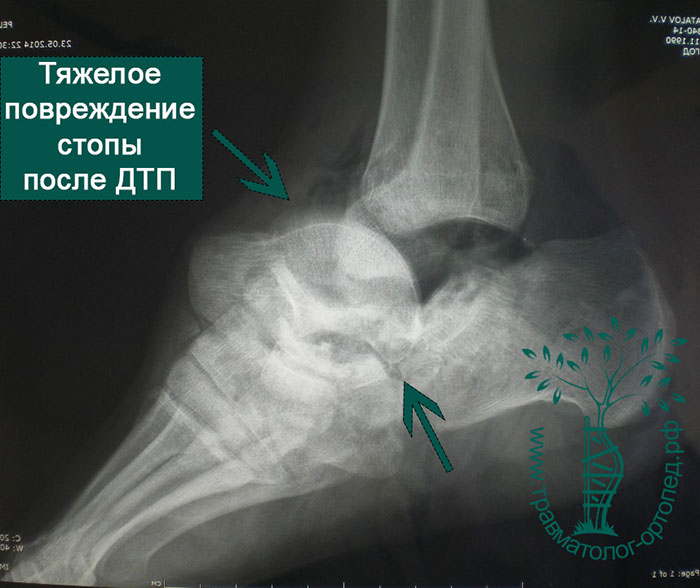
Голеностопный сустав и стопа болезненны и отечны. Если отломки таранной кости сместились, то можно заметить деформацию контуров стопы. При вывихах и подвывихах таранной кости кожа из-за деформации может натянуться, отслоиться от кости, инфицироваться и погибнуть. Чтобы избежать подобных осложнений, необходимо как можно быстрее диагностировать и устранить смещение таранной кости.
Переломы таранной кости, даже со смещением, достаточно сложны для диагностики и требуют значительного опыта у врача. Как правило, многие переломы таранной кости не всегда удается рассмотреть на первичных рентгенограммах. Компьютерная томография дает гораздо больше информации. КТ незаменима при планировании операции. По нашему мнению, КТ с 3D-моделированием должна выполняться всем пациентам без исключеня перед хирургическим вмешательством.
Также с помощью КТ и МРТ возможно выявить не видное на обычных рентгенограммах повреждение хряща таранной кости.
Тактика лечения таких переломов консервативная. Пациенту накладывается сапожок из обычного или пластикового гипса в особом положении стопы. Пластиковый гипс (полимерная повязка) в этом смысле более предпочтителен в гигиеническом плане (в нём можно мыться в ванне или принимать душ). Также полимерная повязка имеет значительно меньший вес, в отличие от классического гипса. По этой причине полимерная повязка позволяет облегчить процесс лечения у полных или ослабленных пациентов.
Нагрузка на ногу запрещается в течение 4–6 недель. Далее разрешается небольшая частичная небольшая нагрузка на стопу. Через 10–12 недель повязку снимают и доводят функцию нижней конечности до нормальных показателей.
Переломы таранной кости обычно со смещением или оскольчатые, с вовлечением голеностопного или подтаранного сустава. Иногда отломки смещены полностью.
Переломы со смещением с наличием подвывиха в смежных суставах должны быть оперированы. Во время операции производится открытая репозиция перелома и фиксация винтами.
При некоторых переломах операция на таранной кости может выполняться по малоинвазивной технологии. Для малоинвазивных операций не требуется широких разрезов кожи.
С помощью специальных инструментов и приспособлений производится закрытая репозиция перелома таранной кости. Затем производится рентгенологический контроль непосредственно в операционной и при удовлетворительном стоянии отломков выполняется фиксация спицами или стягивающими винтами через проколы кожи.
В послеоперационный период стопа переводится в возвышенное положение до спадения отека. Рекомендуется ношение ортезной повязки.
Для таранной кости характерны остеохондральные повреждения. Остеохондральными называются повреждения, при которых травмируются суставной хрящ и небольшой участок подлежащей кости. Обычно причиной остеохондральных повреждений является подвывих стопы, например при растяжении связок голеностопного сустава. Если фрагмент суставного хряща небольшой, его можно удалить артроскопическим путем. Во время артроскопического вмешательства травмированный участок таранной кости обрабатывается особым образом. Производятся перфорация кости, обработка плазмой (это требуется для стимуляции восстановления хрящевой ткани).
При переломах таранной кости нередко повреждаются мягкие ткани и кожа. Раны при открытых переломах порой бывают больших размеров. Существует риск инфицирования таких ран и кости.
Лечение такого повреждения должно быть начато незамедлительно, в экстренном порядке. Под наркозом производится хирургическая обработка раны с удалением всех нежизнеспособных тканей. В нашей клинике раны лечат новым инновационным методом отрицательного давления. После обработки к ране присоединяется специальный небольшой аппарат. С помощью данного аппарата и набора особых повязок в ране создается вакуум. Прибор постоянно эвакуирует из раны патологическое отделяемое, препятствуя ее инфицированию и нагноению. Само по себе отрицательное давление стимулирует и ускоряет заживление раны. После того как рана зажила, выполняется окончательная операция по фиксации перелома винтами.
При неправильно выполненной операции, если репозиция произведена неточно, перелом таранной кости может срастись со смещением. Неправильно сросшийся перелом таранной кости может привести к деформации суставной поверхности, ограничению движений и болевым ощущениям при опоре.
Кроме того, при нарушении техники хирургического вмешательства, а также повреждении сосудов, питающих таранную кость, может развиться асептический некроз таранной кости. Частота развития некроза зависит также от тяжести самой травмы и может варьироваться от 10 до 40%. При асептическом некрозе костная плотность тела таранной кости уменьшается. Форма таранной кости при остеонекрозе изменяется, что может повлиять на функцию всей стопы. Таранная кость уплощается (сплющивается). Иногда таранная кость при некрозе может распадаться на фрагменты.
Причиной боли и тугоподвижности после перелома таранной кости может стать и артроз подтаранного или голеностопного сустава. Он связан с повреждением суставов как непосредственно в момент травмы, так и в результате деформации при неправильном сращении таранной кости.
Обычно с болевым синдромом при артрозе можно справиться путем назначения обезболивающих препаратов. В некоторых случаях боль не позволяет вернуться к прежней нагрузке, поэтому показан артродез пораженного сустава. Артродез — это искусственное замыкание сустава, позволяющее уменьшить симптоматику при артрозе.
Воспаление голеностопного сустава: симптомы (фото), причины и лечение голеностопа
- Избавляет от боли и отеков в суставах при артрите и артрозе
- Восстанавливает суставы и ткани, эффективен при остеохондрозе
Суставы стопы связываются между собой кровоснабжением, поэтому при отсутствии лечения воспаление переходит на голеностоп с пальцев. Голень и таранная кость очень прочно соединены, и поддерживаются изнутри и снаружи боковыми связками.
Сустав всегда играет ключевую роль в различных передвижениях, например, беге, езде на автомобиле или ходьбе. Сустав выносит на себе все массу тела человека. Часто такой груз становится слишком большим и утомительным.
Воспаление голеностопного сустава или артрит появляется с обеих сторон симметрично или только с одной стороны. Причины этого могут быть самыми разными.
На стопе есть 3 вида суставов между:
- пяткой и предплюсной,
- предплюсной и плюсневыми костями,
- малоберцовой, надпяточной и большеберцовой костями голени.

Первые два соединения образовывают свод стопы. Последнее соединение формирует голеностопный сустав с лодыжками по бокам, что видно на фото. Сустав обеспечивается венозной и артериальной сетью.
Внутрь суставной сумки с кровью приходят питательные вещества для хрящей, однако таким путем попадает и инфекция из органов, если есть хроническое либо острое заболевание, которое нужно лечить. Воспаление переходит по общим сосудам на голеностоп.
Если голеностоп активен при физических нагрузках, это способствует увеличению шанса на его повреждение.
Воспалительный процесс суставов стопы начинается под воздействием:
- повышенной травматизации хрящей и связок вследствие роста нагрузки (повышения массы тела, длительной ходьбы, ношения тяжестей), а также при переломах, ударах и ушибах конечностей,
- плоскостопия, которое выражено нарушением свода, изменением центра тяжести на стопе, увеличением компенсаторной нагрузки на голеностоп,
- вирусной либо бактериальной инфекции в организме,
- чрезмерной аллергической настроенности, которая приводит к аутоимунным процессам и деформации тканей, что выражается в появлении ревматоидного артрита или системной красной волчанки,
- псориаза и подагры, которые вызывают нарушения внутренних обменных процессов.
Лечение голеностопного сустава предполагает учет всех вышеперечисленных причин.
Пациенты могут жаловаться на разные симптомы, и их интенсивность. Боль и дискомфорт каждый человек воспринимает по-разному, только нарушение функциональности сустава позволяет делать выводы о диагнозе.
- Боли в одном и обоих пораженных суставах. По своему характеру это ноющая боль, которая становится интенсивнее при движениях,
- Трудность ходьбы вследствие нарушенного разгибания и сгибания голеностопа,
- Общая утомляемость, вялость, озноб с незначительным увеличением температуры.
Врачебный осмотр показывает:
- красноту кожи в районе лодыжек,
- отечность тканей,
- припухание и увеличение голеностопного сустава больной конечности,
- при пальпации – ощущение горячей кожи в воспаленной области.
В острой форме воспаление суставов стопы демонстрирует более выраженные симптомы:
- скачки температуры,
- ограничения двигательной активности,
- внезапный озноб.

В хронической форме заболевание медленно начинается и протекает, однако при этом происходят значительные поражения суставов.
Применение ультразвука дает возможность улучшить проникновение лекарства внутрь, а также снимает отечность тканей, и предотвращает деформацию хряща.
Воспаление может быть длительным или интенсивным, но в любом случае, оно приводит к разрушению хряща, высокому истиранию костных поверхностей, появлению артрозоартрита, сопровождающегося разрушением костных составляющих.
Для проверки всех суставных нарушений применяются одни и те же методы диагностики. При заболеваниях голеностопа необходимо применять следующие методы:
- рентген в разных проекциях: деформация поверхностей сустава, хряща; присутствие гноя внутри капсулы, изменения костной ткани,
- УЗИ дает возможность увидеть деформацию мягких тканей, которые окружают сустав, а также отечность и поражения связок,
- магнитно-резонансная томография является самым информативным и чувствительным методом диагностики.
Чтобы выявить возбудителя нужно сделать пункцию с посевом на среды синовиальной жидкости.
Важно сделать аллергические пробы, которые позволяют выявить симптоматику и роль чрезмерной склонности к аллергии в воспалении.
Лечение острой формы артрита требует обязательного периода покоя для сустава. Важно ограничить передвижения больного до полного постельного режима. Если это нельзя сделать, то назначается использование поддерживающих повязок и опоры на трость.
Инфекционный артрит лечится антибиотиками. Максимальный эффект достигается с помощью определения чувствительности флоры, но это длительный метод, в то время, как больной требует безотлагательной помощи. Таким образом, назначаются антибиотики, перорального или инъекционного использования.
В аптеке можно купить специальные утепляющие и поддерживающие повязки для голеностопов и связок или голеностопный ортез.

Нельзя забывать и о местных средствах (гелях, мазях), они снимают отечность и согревают. Средства не нужно использовать с первых дней, в это время рекомендовано приложение холода. Со второго дня используются тепловые процедуры.
Нельзя самостоятельно принимать решение об употреблении нестероидных противовоспалительных препаратах, поскольку они имеют побочные действия. По показаниям их назначает врача в виде мазей, внутримышечного введения или введения внутрь сустава.
Действие любой мази становится сильнее, если ногу попарить в ванне или сделать компресс.
Чтобы вылечить артрит необходимо полностью ликвидировать заболевание, его вызвавшее.
Если заболевание вошло в хроническую стадию, то лечение голеностопного сустава предполагает:
- нормализацию массы тела для облегчения состояния связок и суставов,
- укрепление общего иммунитета либо прием препаратов-депрессоров, когда воспаление вызвано аллергией,
- употребление хондропротекторов для восстановления хряща и связок,
- курсы витаминотерапии.
В пожилом возрасте причины появления артрита это, прежде всего, малоподвижность и нарушенное питание по артериям, которые поражены атеросклерозом. В таких случаях необходим прием статинов, средств, расширяющих сосуды голени.
Самые лучшие результаты в лечении дает сочетание лекарственных средств с физиотерапией, например, массажем и грязевыми аппликациями. Кроме этого, санаторно-курортное лечение удаляет остаточные симптомы заболевания.
Нарушения голеностопа можно вылечить, выявив причины и применив все актуальные средства терапии.
Чтобы не было нарушений голеностопа и связок, необходимо следовать определенным рекомендациям. Первое правило –ведение здорового образа жизни. Правильный рацион питания помогает держать нормальный вес, не допуская появления солей и шлаков, и поддерживая оптимальный баланс веществ.
Алкоголь и курение крайне негативно сказываются на общем здоровье человека, кроме этого, это причины ослабления суставов, и голеностопных в том числе.

Регулярные физические нагрузки на суставы необходимы, но важно не перенагружаться, чтобы голеностоп не был травмирован. Полезно ходить пешком, но только при правильной обуви, безопасном темпе и подходящем дорожном покрытии.
Водные упражнения выступают одним из наилучших видов нагрузки. Голеностопному суставу обеспечивается нужный объем движений, но отсутствует необходимость поддержки веса собственного тела.
Важную роль при профилактике играет грамотный подбор обуви. Необходимо, чтобы обувь надежно фиксировала ноги, а также имела жесткий задник и толстую подошву. Ношение каблуков губительно для связок и суставов, поскольку стопа все время находится в неправильном положении, а этом может вызвать травму голеностопа.
На голеностоп приходится большая нагрузка во время ходьбы. Даже самые незначительные повреждения и нарушения функции могут привести к серьезным трудностям. Воспаление суставов может быть показателем:
- инфекционных процессов,
- аутоиммунных заболеваний,
- эндокринных нарушений,
- заболеваний мочеполовой и других систем.
Безусловно, лечить артрит гораздо эффективнее, когда симптомы несильно выражены и не так болезненны. Поздние стадии, как правило, отличаются разрушением связок и сустава.
- Избавляет от боли и отеков в суставах при артрите и артрозе
- Восстанавливает суставы и ткани, эффективен при остеохондрозе
Узнать больше…
Лечение и реабилитация после перелома таранной кости стопы

Одним из распространенных видов травмирования костей нижних конечностей является перелом голеностопа. Специалисты утверждают, что наиболее сложной и опасной травмой является перелом таранной кости стопы.
Это связано с тем, что таранная кость выполняет важную роль в работе суставов стопы, а сам перелом может стать причиной развития многих осложнений.
Перелом таранной кости диагностируется редко, но считается довольно серьезным повреждением. Местом локализации таранной кости является область между:
- пяточной;
- берцовой;
- и малоберцовой костью.
Размеры ее невелики и к таранной кости не прикрепляется ни одна мышца, но она важна для нормальной работы всей стопы. Можно выделить некоторые особенности строения кости:
- именно на нее приходится наибольшая нагрузка всего тела и при резком увеличении напряжения может нарушаться ее целостность;
- большую часть кости покрывает хрящ и ее перелом вызывает ограничение подвижности сустава, а также проблемы с подвижностью стопы;
- таранная кость характеризуется скудным кровоснабжением и это провоцирует медленное срастание обломков после травмы, а также может привести к омертвлению фрагментов кости.

Из курса школьной биологии известно, что таранная кость имеет:
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- тело;
- головку;
- шейку;
- задний отросток.
Специалисты утверждают, что чаще всего происходит поражение шейки и тела, и относительно редко диагностируется повреждение отростка таранной кости.
Перелом может возникать по следующим причинам:
- падение с высокой высоты либо выполнение прыжка с опорой на пятки;
- тыльное сгибание с одновременным поворачиванием стопы;
- интенсивное тыльное сгибание стопы.
Преимущественно перелом таранной кости диагностируется как неудачный результат занятий спортом и дорожно-транспортных происшествий.
Обычно травма сопровождается появлением характерной симптоматики:
- Одним из главных признаков перелома считается образование сильной отечности мягких тканей в области поражения.
![]()
Чаще всего местом локализации отека становится тыльная поверхность стопы и наблюдается сильное увеличение ее размеров. - Появляются сильные боли, и местом их возникновения становится область голеностопного сустава. С учетом того, какой отдел кости поврежден, местом локализации боли может стать как передняя, так и задняя часть стопы. При попытке движения большим пальцем наблюдается усиление болевых ощущений.
- Травма таранной кости вызывает проблемы с функционированием стопы. При малейшей попытке опереться на нижнюю конечность появляется сильная боль в голеностопном суставе, что делает невозможным ее движение.
- Наблюдается деформация за счет отечности тканей и часто она является результатом перелома таранной кости со смещением.
В том случае, если у пациента диагностируется краевой перелом таранной кости, то это вызывает появление незначительных болевых ощущений, а нарушение объема движения несильно выражено.
Многие пациенты не спешат обращаться за помощью к специалисту и принимают перелом за обычный ушиб. Отсутствие эффективного лечения приводит к тому, что перелом становится застарелым и это значительно удлиняет сроки выздоровления пациента.
Для постановки точного диагноза специалистом проводится обследование пациента с помощью следующих методов:
- рентгенография позволяет получить полное изображение стопы и оценить тяжесть травмы;
- компьютерная томография дает информацию о степени смещения и помогает выбрать последующую тактику лечения;
- МРТ позволяет определить аваскулярный некроз и остеохондральную травму купола стопы.
Выбор того или иного метода лечения при переломе таранной кости определяется степенью и областью поражения. Устранение патологии может проводиться с помощью следующих методов:
- консервативная терапия;
- хирургическое вмешательство.

В том случае, если у пострадавшего не наблюдается смещение, то от пальцев ног до верхней трети голени налаживается гипсовая повязка.
Носить такую повязку необходимо на протяжении нескольких недель, после чего проводится ее снятие и пациенту можно подвергать стопу небольшой нагрузке. При успешном лечении уже через три месяца больному разрешается подвергать ногу обычным нагрузкам.
Более сложным вариантом перелома является травма со смещением обломков. Для лечения такой травмы назначается устранение смещения обломков, то есть проводиться репозиция.
Такая процедура сопровождается появлением сильных болевых ощущений, поэтому ее проводят с применением анестезии. Лечение травмы в такой ситуации проводится по следующей схеме:
- проводится вытягивание стопы в длину, после чего выполняется ее резкое сгибание;
- при достижении желаемого результата выполняется фиксация с помощью гипсового сапожка, причем его свод должен быть правильно смоделирован;
- по истечении 7 недель проводится смена гипсовой повязки и выполняется размещение стопы под прямым углом;
- обычно при лечении такой патологии жесткая фиксация стопы необходима в течение нескольких месяцев.
При тяжелом переломе, когда невозможно закрытым способом сложить осколки таранной кости, прибегают к проведению открытой репозиции. Такое лечение предполагает фиксацию обломков с помощью спиц Киршнера, при этом обязательно делается рентгеновский снимок для контроля правильности проведения спиц.
В том случае, если у пациента диагностируется полное разрушение кости либо ее некроз, то назначается артродез.
При проведении такой процедуры выполняется скрепление соседних костей, которые образуют сустав. В последующем диагностируется отсутствие какого-либо функционирования сустава и в нем полностью отсутствуют движения.
При проведении хирургического вмешательства обязательно накладывается иммобилизирующая повязка, исключением служит лишь наложение стержневого аппарата, который может сам фиксировать конечность.
После перенесенного перелома проводятся реабилитационные мероприятия и главной их целью является:
- восстановление подвижности в голеностопном суставе;
- возвращение нормального функционирования конечности.
Реабилитация больного проводится с помощью следующих процедур:
- лечебный массаж;
- физиотерапевтические процедуры;
- лечебная физкультура, которая предполагает постепенное повышение нагрузки на стопу;
- озокеритотерапия;
- парафиновое лечение.
Проведение этих процедур помогает ускорить восстановление функционирования пораженного сустава и вернуть пациента к привычной жизни.

В результате перелома таранной кости, может развиться некроз тканей. Такая патология сопровождается сильной отечностью мягких тканей и появлением сильных болевых ощущений, что приводит к изменению качества жизни больного.
Чаще всего некроз развивается в том случае, если перелом таранной кости вызвал повреждение сосудов либо произошло проникновение инфекции в образовавшуюся рану.
Еще одним тяжелым последствием после перелома таранной кости является появление проблем с правильной работой голеностопного сустава.
В том случае, если удалось диагностировать осложнение на ранней стадии ее развития, то повышаются шансы на полное выздоровление пациента.
В том случае если не удалось предотвратить повреждение таранной кости, то необходимо постараться избежать развития неприятных последствий. Важно на протяжении всего реабилитационного периода соблюдать предписания лечащего врача и беречь себя.
- Строение голеностопного сустава
- Мышцы и кровеносные сосуды голеностопного сустава
- Травмы и заболевания голеностопа, профилактика
Голеностопный сустав ответственен за совершение большинства разноплановых маневров, максимально уменьшает напряжение, позволяя при этом стопе оставаться динамичной.

Голеностопный сустав реализует свое существование посредствам костей – большой и малой берцовой и примыкающей к ним таранной. Окончания берцовых костей и вырост таранной кости организуют базовую часть голеностопа, где выделяют следующие подразделения: наружную лодыжку, плоскость большой берцовой кости и внутреннюю лодыжку.

Наружная лодыжка разбита на передний и задний край и имеет две плоскости – наружную и внутреннюю. Соединительные территории сустава в форме фасций и связок примыкают к наружной поверхности. Внутренняя плоскость, совместно с областью таранной кости, сливаются в наружную щель голеностопа. На внутренней стороне плоскости большой берцовой кости присутствует отросток.
На окончаниях большой берцовой кости выделяются два выроста, имеющие название передней и задней лодыжки. Внешний край большой берцовой кости обладает выемкой с выступами по обоим краям. Эта выемка и служит местом для погружения ограниченной территории наружной лодыжки.
Внешний придаток большой берцовой кости классифицируется на подразделения – переднее и заднее. Вместе с тем, отдельное костное образование, именуемое гребнем, отделяет медиальную часть плоскости сустава от латеральной. Бугорки, как передние, так и задние формируют внутреннюю лодыжку. Более крупный, передний бугорок отсечен от заднего выемкой.
Мышцы, позволяющие исполнять разноплановые маневренные передвижения стопой, сосредоточены на двух плоскостях сустава — задней и наружной. Они в невосполнимой мере участвуют в слаженности работы сустава, сохраняя кости и связки в строго организованном порядке. Их подразделяют на сгибатели и разгибатели.

Задняя большеберцовая, трехглавая, подошвенная, длинные сгибатели большого и других пальцев – все это мышцы-сгибатели стопы. Им в противовес работают мышцы-разгибатели, в частности передняя большеберцовая, а также длинные разгибатели большого и других пальцев стопы.
Кровоснабжение, наряду с мышечным корсетом, постоянно покровительствует жизнеобеспечению сустава. Три главные артерии — малоберцовая, передняя и задняя большеберцовая снабжают ткани голеностопа всеми необходимыми веществами. Вблизи капсулы сустава, лодыжек и связок протекает организованная сетка сосудов, вызываемая разветвлением артерий.

Забор отработанных жидкостей, обогащенных углекислым газом и продуктами распада, движется по различным сосудам, сводящимся в конечном итоге в вены: большеберцовые и подкожные.
В связи с постоянной, непрекращающейся, и, нередко, превышающей допустимые нормы загруженностью голеностопного сустава, травмы и заболевания встречаются с завидной регулярностью. Могут быть затронуты костные и соединительные подразделения сустава, а иногда и его нервная составляющая.
К часто диагностируемым поражениям относят:
- Артрит. Особо популярный недуг голеностопного сустава. Предвестниками чаще всего становятся: инфекционные поражения, подагра, травмы, аутоиммунные заболевания, пожилой возраст.
- Перелом лодыжки. Согласно статистике – одна из регулярно диагностируемых хирургами травм голеностопа. Встречается, в основном, у профессиональных спортсменов, детей, людей пожилого возраста, а также лиц, занимающихся балетом или танцами.
- Туннельный синдром. Заболевание нервной системы, вызванное повреждением заднего большеберцового нерва. Болезнь переходит в поражение ахилла, которое чревато разрывом и необходимостью хирургического вмешательства.
- Растяжение связок, вывихи, подвывихи голеностопа. Травмы, чаще всего затрагивающие здоровье спортсменов, танцоров, каскадеров, детей и людей преклонного возраста. Причинами возникновения травм могут стать: неверная постановка ноги во время физических нагрузок, пренебрежение средствами защиты, неудачное приземление, падение в условиях гололеда, резкая смена положения стопы.

Профилактика травмирования сустава подразумевает следующие мероприятия:
- Занятия спортом в специальной обуви, использование защитных средств при катании на велосипеде, роликах, коньках, сноуборде.
- Ограниченное ношение обуви на каблуках, высоких платформах, а также обуви без фиксации стопы или с отсутствием супинатора, например открытых сабо или сандалий.
- Регулярная физическая нагрузка на голеностоп, включающая суставную гимнастику, лечебную физкультуру, обязательную разминку перед занятиями спортом.
- Физиотерапия при наличии травм голеностопа или соответствующую профессиональную деятельность, затрагивающую сустав. Применяется ионофорез, магнитотерапия, разнообразные ванны, грязелечение, электрофорез, массаж.
- Обращение в стационар при травмировании сустава, а также таких симптомов, как болевой синдром, хруст, треск, потеря или ограничение подвижности, потеря чувствительности, наличие отеков и гематом.
- Включение в рацион витаминных и минеральных комплексов, призванных сделать работу сустава удовлетворительной, особенно в преклонном возрасте, при обнаружении хронических заболеваний суставов и наличии травм.
- Отсутствие переохлаждений сустава в связи с необходимостью сбережения нервных окончаний. Стоит не допускать длительных купаний в холодной воде, одеваться по погоде, исключать переохлаждения, а в случае наличия таковых – максимально быстро согреть стопы растиранием или приняв горячую ванну.
Читайте также:



