Что такое остеопороз обусловленный иммобилизацией

Иммобилизационный остеопороз, формирующийся после перелома, негативно влияет на сроки консолидации и является причиной нестабильности фиксации отломков кости, что приводит к неудачным исходам лечения.
Комплексный подход к лечению переломов, включающий коррекцию иммобилизационного остеопороза, позволяет нормализовать функцию поврежденной конечности даже при тяжелой степени остеопороза, сопутствующего перелому.
- Актуальность
- Причины
- Патогенез
- Подходы к лечению
Актуальность иммобилизационного остеопороза
Многие травматологи до сих пор не воспринимают иммобилизационный остеопороз, формирующийся после перелома, как значимое, сопутствующее ему осложнение, которое негативно влияет на сроки консолидации, увеличивая их в 1,5-2 раза относительно таковых при нормальной минеральной плотности кости. Кроме того, именно иммобилизационный остеопороз является причиной нестабильности фиксации отломков кости из-за частого расшатывания металлоконструкций по причине низких прочностных свойств кости, что приводит к неудачным исходам лечения.
Однако исследования, проведенные в последние два десятилетия, показали, что комплексный подход, сочетающий оперативное или консервативное лечение перелома с лекарственной или немедикаментозной коррекцией иммобилизационного остеопороза, позволяет восстановить целостность кости и нормализовать функцию поврежденной конечности даже при тяжелой степени остеопороза, сопутствующего перелому.
По данным Всемирной организации здравоохранения (ВОЗ), в последнее десятилетие во всем мире отмечен рост ДТП с высокоэнергетическими травмами, приводящими к смертельным исходам. Выжившие пострадавшие находятся на длительном стационарном лечении, в особенности это относится к пациентам с политравмой, спинальными повреждениями, множественными переломами.
Одно из наиболее частых осложнений таких травм — формирование несросшихся переломов, ложных суставов длинных костей, что приводит к длительной нетрудоспособности, составляя в РФ до 33% общей инвалидности от травм. Поскольку среди таких пострадавших преобладают лица молодого и среднего возраста, то проблема их лечения представляется весьма социально значимой.
Известно, что на перелом реагирует вся костная система человека, а не только поврежденный сегмент скелета. Это позволяет рассматривать сам перелом как значимый фактор риска развития остеопении и последующего остеопороза.
Причины иммобилизационного остеопороза
Одна из причин, приводящих к формированию иммобилизационного остеопороза (ИОП), — гипокинезия вследствие дефицита адекватной функциональной нагрузки поврежденной конечности. Изучая у добровальцев вынужденную гипокинезию, которую моделировали путем длительного постельного режима, В. С. Оганов отметил, что она приводит к уменьшению движении в суставах, весовой и динамической нагрузке на локомоторный аппарат.
Это, в свою очередь, является причиной уменьшения костной массы и формирования остеопении, а при продолжительном воздействии и ИОП. Установлено, что при иммобилизации скорость потери кости в 5-20 раз быстрее, чем при других причинах ее деминерализации.
Патогенез
В патогенезе формирования ИОП большинство исследователей считают решающим фактором изменение механических напряжений в кости. Также установлено, что ложные суставы длинных костей осложняются ИОП в 74% случаев в силу отсутствия или уменьшения адекватной нагрузки травмированной конечности в течение нескольких месяцев после перелома.
Многие считают, что переломы, осложненные ИОП, срастаются плохо вследствие неполноценности поротичной кости и низкого уровня ее кровоснабжения. Однако результаты проведенного экспериментального изучения васкуляризации и биоэнергетических процессов в остеопоротически измененной кости опровергли этот давно существующий тезис.
В остеопоротически перестроенной кости была обнаружена обширная сеть сосудистых анастомозов, аналогичная кровоснабжению губчатой кости.
Изучение биоэнергетических процессов в костных биоптатах с ИОП выявило наличие в них окислительного фосфорилирования при отсутствии гипоксии, что свидетельствовало о выраженной интенсификации окислительных процессов в остеопоротически перестроенной костной ткани.
Клиницистам хорошо известно, что наличие ИОП усугубляет течение основного патологического процесса, значительно увеличивает сроки консолидации костных отломков по сравнению с псевдоартрозами у пациентов с нормальными значениями минеральной плотности кости, при этом увеличивается и число неудовлетворительных результатов лечения.
Выбор варианта металоостеосинтеза
Многие травматологи считают его методом выбора, так как он обеспечивает консолидацию костных отломков даже при выраженной потере костной массы. К малоинвазивным способам фиксации отломков при ИОП относят также остеосинтез напряженными V-образными спицами при переломах проксимального отдела плечевой и бедренной костей, остеосинтез пластинами с угловой стабильностью, различные модификации интрамедулярного остеосинтеза с блокированием.
Это обеспечивает прочную фиксацию отломков, исключая их нестабильность на весь период лечения, и гарантирует достижение консолидации отломков независимо от исходной выраженности снижения костной массы и срока давности травмы.
Поскольку качество костной мозоли всегда соответствует структуре кости, из которой она исходит, то при ИОП образуется такой же остеопоротический регенерат, имеющий малую плотность и крайне медленно перестраивающийся.
Поэтому при переломах на фоне ИОП очевидна необходимость активизации регенеративных возможностей костной ткани. Успешно используются для этой цели хорошо известные препараты, например бисфосфонаты, кальций, витамин D, и другие.
Однако, несмотря на положительные результаты, использование антиостеопоротических препаратов у пациентов травматологического профиля не имеет широкого применения. Это вызвано отсутствием единого системного подхода к лечению переломов и их последствий, осложненных ИОП.
Подходы к лечению
Следует отметить, что кроме медикаментозной коррекции ИОП продолжаются исследования в отношении нефармакологических способов повышения костной массы у пациентов с переломами и ложными суставами на фоне посттравматического остеопороза.
Известно благоприятное влияние на таких пациентов гравитационной нагрузки, однако этот метод не получил широкого внедрения в клиническую практику из-за необходимости использования специального оборудования. Проведенное экспериментально-клиническое исследование влияния гипербарического кислорода на структуру и обменные процессы в костной ткани при ИОП показало, что оксигенобаротерапия снижает выраженность костной резорбции с одновременной активизацией костеобразовательных процессов, что обеспечивает увеличение массы кости и усиливает ее прочностные свойства.
Клинический эффект применения гипербарической оксигенации, использованной в комплексе с хирургическим лечением ложных суставов на фоне ИОП, состоял в сокращении сроков консолидации на 31% и увеличении костной массы поврежденной конечности относительно дооперационных данных к моменту сращения перелома на 7,8% с пролонгированием увеличения массы кости до 12,6% через год после операции.
Данный неинвазивный способ существенно расширяет возможности коррекции нарушенного костного ремоделирования при ИОП у пациентов травматологического профиля в силу его доступности, простоты воспроизводимости, кратковременности лечебного курса и высокой клинической эффективности.
Накопленный к настоящему времени клинический опыт убедительно свидетельствует, что посттравматический ИОП не является препятствием для консолидации.
Однако при лечении переломов и их последствий, осложненных ИОП, для достижения благо приятных исходов необходимо соблюдать ряд принципов:
- Способ хирургического лечения должен обеспечить минимальную травматизацию костных структур, сохранение кровоснабжения костных отломков и их фиксацию на протяжении всего периода лечения.
- Хирургическое вмешательство следует сочетать со стимуляцией репаративных процессов и активизацией минерализации кости. Применение остеотропных препаратов или немедикаментозных способов воздействия на ИОП (гравитационная терапия, гипер барическая оксигенация) позволяет значительно сократить сроки консолидации и увеличить массу кости поврежденной конечности.
- Ранняя дозированная нагрузка травмированной конечности необходима с первых дней после операции в сочетании с лечебной гимнастикой.
- При наличии соматических заболеваний, влияющих на процессы костного метаболизма и репаративного остеосинтеза, их лечение необходимо проводить одновременно с лечением травматического повреждения.
Соблюдение этих условий значительно повышает эффективность результатов лечения переломов и их последствий, осложненных ИОП, поскольку восстановление целости кости и функции поврежденной конечности достигается даже при тяжелых степенях ИОП без повторных хирургических вмешательств.
Внимание! Все материалы размещенные на странице не являются рекламой,
а есть не что иное как мнение самого автора,
которое может не совпадать с мнением других людей и юридических лиц!
Остеопороз — это чрезвычайно актуальная проблема для медицины, с которой сталкивается огромное количество людей. На сегодняшний момент данная болезнь считается одной из главных причин потери трудоспособности среди населения. Наиболее важным клиническим проявлением при таком патологическом процессе являются частые переломы. В этой статье мы поговорим о причинах развития остеопороза, симптомах, характерных для него, и методах лечения.
Причины возникновения и классификация остеопороза
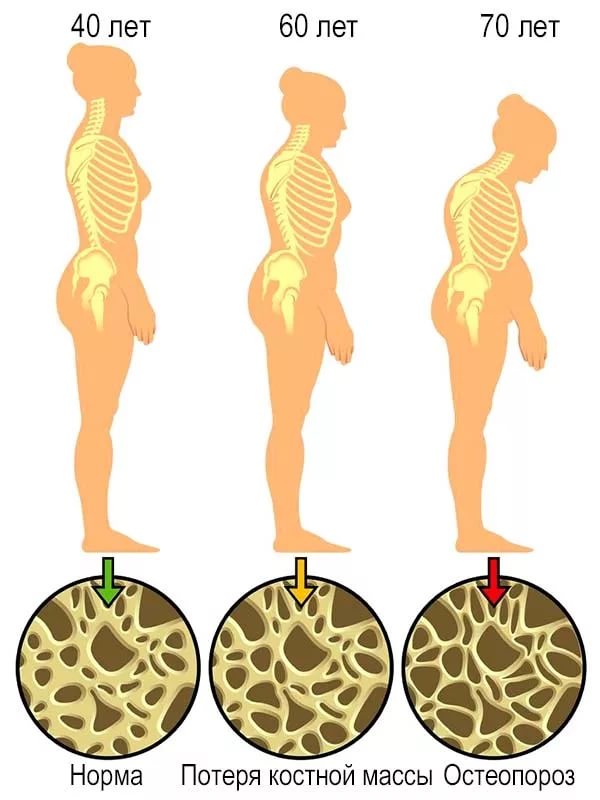
Остеопорозом называется системное заболевание скелета, характеризующееся снижением костной массы, изменением микроархитектоники костной ткани. В результате происходящих патологических изменений уменьшается прочность костей, что обуславливает возникновение переломов даже при минимальном физическом воздействии. В подавляющем большинстве случаев данная болезнь имеет малосимптомное течение и выявляется только после обращения по поводу перелома.
Остеопороз — это хроническое прогрессирующее заболевание. Как показывает статистика, на территории России эта болезнь выявляется примерно у 14 миллионов людей. При этом представительницы женского пола в большей степени, нежели мужчины, подвержены развитию данного патологического процесса.
Прогноз при этой патологии будет определяться ее причинами, а также скоростью прогрессирования. Остеопороз, симптомы которого не были вовремя замечены, приводит к патологическим переломам, в том числе и к перелому шейки бедра. По последним сведениям, смертность после перелома шейки бедра при условии отказа от хирургического лечения в первые 12 месяцев после травмы составляет более 20%. В 40-45% исходом становится тяжелая инвалидность.
Прежде всего, давайте разберемся в классификации остеопороза. Данное заболевание делится на два основных варианта:
- Первичный;
- Вторичный.
На долю первичного патологического процесса приходится более 85%. В подавляющем большинстве случаев в основе его развития лежит возрастная перестройка костной ткани. В этом случае говорят о сенильной форме, чаще всего выявляющейся после семидесяти лет. Кроме этого, нередко первичный остеопороз бывает связан с гормональными изменениями, обусловленными наступлением менопаузы (постменопаузальная форма). Существует еще две формы — ювенильная и идиопатическая. На сегодняшний момент причины их возникновения не установлены. Разница заключается в том, что ювенильная форма диагностируется в подростковом возрасте, а идиопатическая — после двадцати лет.
Что касается вторичного варианта, он развивается на фоне каких-либо других первичных заболеваний. Достаточно часто к его возникновению приводят эндокринные болезни, например, повышенная выработка тиреоидных гормонов, проблемы с пищеварением или почками. Нередко данный патологический процесс выявляется у людей с ревматоидным артритом, системной красной волчанкой и другими ревматическими патологиями. Генетическая предрасположенность, длительная иммобилизация, злоупотребление алкоголем, болезни крови — все это может способствовать развитию остеопороза. Еще одним возможным предрасполагающим фактором является длительный прием определенных видов лекарственных препаратов, например, глюкокортикостероидов или иммунодепрессантов.
Известно, что остеопороз непосредственно связан с кальциево-фосфорным обменом. Кальций, в свою очередь, является одним из главных компонентов зубной ткани. В результате этого можно проследить взаимосвязь между остеопорозом и различными стоматологическими патологиями. В 2015 году были опубликованы результаты работы ученых из Дагестанской государственной медицинской академии. Целью исследования было выявление факторов риска остеопороза у стоматологических пациентов. Было проведено анкетирование 60 человек, имеющих стоматологические болезни, в возрасте от 30 до 60 лет. У 83,3% из них были выявлены факторы риска остеопороза.
Остеопороз: симптомы и диагностика

Ранее мы уже говорили о том, что на ранних стадиях остеопороза симптомы, как правило, отсутствуют. В некоторых случаях пациенты обращают внимание на периодические боли в области позвоночника, голеностопных или тазобедренных суставов. Болевой синдром выражен слабо, усиливается после какой-либо физической нагрузки.
Остеопороз имеет постепенно прогрессирующий характер. В течение нескольких лет боль в области спины становится все более интенсивной, подвижность позвоночника снижается, отмечается изменение осанки.
На сегодняшний момент в качестве основного симптома, который по своей сути является и осложнением, рассматриваются патологические переломы. Интересно то, что нередко при переломах отсутствуют выраженные местные признаки в виде боли, отека или внешней деформации.
Для диагностики остеопороза, в первую очередь, необходимо провести внешний осмотр и сбор анамнеза. Минеральная плотность костей может быть оценена с помощью односторонней или двусторонней денситометрии, КТ-денситометрии. Рентгенологические методы исследования являются недостаточно информативными. Они позволяют выявить патологические изменения только на поздних стадиях заболевания. Дополнительно рекомендуется исследовать уровни кальция и фосфора, паратиреоидного гормона.
Лечение и профилактика развития остеопороза

Прежде всего, для лечения остеопороза необходимо изменить свой образ жизни. Другими словами, следует отказаться от вредных привычек, употреблять достаточное количество продуктов, богатых кальцием. Еще одним важным моментом являются умеренные, но регулярные физические нагрузки. Из лекарственных препаратов могут использоваться средства, ингибирующие костную резорбцию, анаболические препараты, гормональная терапия. План лечения рекомендуется дополнить препаратами кальция и витамина D.
Активно используются различные физиотерапевтические методы. При необходимости решается вопрос о проведении хирургического вмешательства.
Принципы профилактики сводятся к правильному и сбалансированному питанию, поддержанию достаточного уровня физической активности, отказу от вредных привычек и так далее.
Использованы фотоматериалы Shutterstock
Оставьте свой email, чтобы всегда получать важную информацию и сервисы для сохранения вашего здоровья

Из-за чего же кости становятся хрупкими?
Помимо этого, существует множество факторов риска остеопороза — те, на которые повлиять нельзя (например, раса, пол и возраст), и те, на которые мы можем повлиять, изменив образ жизни. Например, отказаться от курения, чрезмерного употребления кофе и спиртных напитков и включить в свой рацион больше молочных продуктов, овощей и фруктов.

Факторы риска остеопении и остеопороза.
Факторы, поддающиеся коррекции:
- Курение.
- Малоподвижный образ жизни, отсутствие регулярной физической нагрузки.
- Избыточное потребление алкоголя и кофе.
- Неправильное питание (малое количество фруктов, овощей и молочных продуктов в рационе).
- Дефицит витамина Д (витамин Д усиливает всасывание кальция в кишечнике).
Неустранимые факторы риска:
- Возраст (с увеличением возраста происходит снижение плотности кости, самое быстрое разрушение кости наблюдается в первые годы после наступления менопаузы).
- Европеоидная или монголоидная раса.
- Остеопороз в роду.
- Предшествующие переломы.
- Ранняя менопауза (у лиц моложе 45 лет или после операции).
- Аменорея (отсутствие месячных) до наступления менопаузы (нервная анорексия, нервная булимия, чрезмерная физическая активность).
- Отсутствие родов.
- Хрупкое телосложение.
Заболевания, повышающие риск остеопороза:
Эндокринные:
- Тиротоксикоз.
- Гиперпаратиреоз.
- Синдром и болезнь Иценко-Кушинга.
- Сахарный диабет 1 типа.
- Первичная надпочечниковая недостаточность.
Желудочно — кишечные:
- Тяжелые заболевания печени (например, цирроз печени).
- Операции на желудке.
- Нарушение всасывания (например, целиакия -заболевание характеризуется непереносимостью белка злаковых – глютена).
Метаболические:
- Гемофилия.
- Амилоидоз.
- Парентеральное питание (введение питательных веществ в обход желудочно-кишечного тракта).
- Гемолитическая анемия.
- Гемохроматоз.
- Хронические заболевания почек.
Злокачественные новообразования:
- Миеломная болезнь.
- Опухоли, секретирующие ПТГ — подобный пептид.
- Лимфомы, лейкозы.
Лекарства, повышающие риск остеопороза: Глюкокортикоиды (например, преднизолон, гидрокортизон), левотироксин, противосудорожные средства, препараты лития, гепарин, цитостатики, аналоги гонадолиберина, препараты, содержащие алюминий.
Переломы при остеопорозе
Переломы при остеопорозе — низкотравматические и патологические. Такие переломы происходят при совсем незначительных травмах, при которых нормальная кость не ломается Например, человек споткнулся о порог и упал, неудачно чихнул, резко повернул корпус тела, поднял тяжелый предмет, и в итоге — перелом.
Костная ткань — динамичная структура, в которой на протяжении всей жизни человека происходят процессы образования и разрушения костной ткани. У взрослых ежегодно обновляется около 10% костной ткани. С увеличением возраста скорость разрушения костной ткани начинает преобладать над скоростью ее восстановления.
Кости взрослого человека состоят из компактного вещества, она составляет около 80% и образует плотный наружный слой кости. Остальные 20% всей костной массы представлены губчатым веществом, по структуре напоминающим пчелиные соты — это внутренний слой кости.
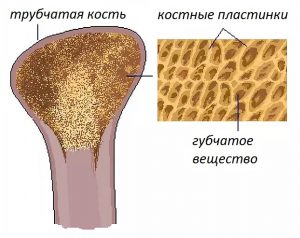
Из представленной картинки может показаться, что губчатого вещества в кости больше. Однако, это не так. Все дело в том, что за счет сетчатой структуры губчатое вещество имеет большую площадь поверхности, чем компактное.
Как процессы восстановления кости, так и скорость потери костной массы при ускоренном костном обмене в губчатом веществе происходят быстрее, чем в компактном. Это приводит к большей хрупкости тех костей, которые в основном представлены губчатым веществом (позвонки, шейка бедра, лучевая кость).
Перелом шейки бедра.
Самый тяжелый перелом, связанный с остеопорозом. Наиболее частая причина перелома — падение, но бывают и спонтанные переломы. Время лечения этого заболевания в условиях стационара дольше, чем других распространенных заболеваний — до 20-30 дней. Такие больные вынуждены соблюдать постельный режим продолжительное время, что замедляет выздоровление. У 50% больных развиваются поздние осложнения. Неутешительна статистика по смертности — 15-30 % больных умирает в течение года. Наличие двух и более предшествующих переломов ухудшает этот показатель.
Перелом позвонков.
Переломы предплечья.
Самые болезненные переломы, требующие длительного ношения гипсовой повязки в течение 4-6 недель. Частая жалоба пациентов уже после снятия гипса — боль, припухлость в месте перелома и нарушение функции руки. Самая частая причина перелома — падение на вытянутые руки.
Последствия переломов, возникающих на фоне остеопороза:
Физические: боль, утомляемость, деформация костей, нетрудоспособность, нарушение функции органов, длительное ограничение активности.
Психологические: депрессия, тревожность (страх падения), снижение самооценки, ухудшение общего состояния.
Экономические: затраты на лечение в стационаре, амбулаторное лечение.
Социальные: изоляция, утрата самостоятельности, утрата привычной социальной роли.
Диагностика и симптомы остеопороза
Остеопорозу предшествует остеопения — умеренное снижение плотности костей, при котором риск переломов умеренный. Но он есть! И выше, чем у лиц, не имеющих проблем с костной системой. В любом случае, остеопороз лучше предупредить, чем его лечить. Каковы же симптомы остеопороза и остеопении? Какие анализы и исследования могут быть назначены врачом?
Жалобы и симптомы при остеопорозе:

Лабораторные исследования:
- Общий анализ крови — снижение уровня гемоглобина
- Кальций крови — повышен (+альбумин крови).
- Щелочная фосфатаза — повышена.
- Кальций мочи — повышен/снижен.
- ТТГ — повышен.
- Тестостерон (для мужчин) — снижен.
- Маркеры (показатели скорости) костного разрушения — пиридинолин, деоксипиридинолин, бета-CrossLaps, С-и N-концевой телопептид крови — повышены.
Инструментальные исследования:
- Рентгеновская денситометрия костей (эталонный метод диагностики).
- Рентгенография (малоинформативен, выявляет только тяжелый остеопороз).
- Сцинтиграфия костей (дополнительный метод, выявляет недавние переломы, помогает исключить другие причины болей в спине).
- Биопсия кости (при нетипичных случаях остеопороза).
- МРТ (диагностика переломов, отека костного мозга).
Специальная подготовка перед исследованием не проводится. Денситометрия — неинвазивный метод исследования и не приносит дискомфорт. Доза облучения очень низкая.
Однако, если выявлено небольшое снижение плотности костей, на основании одной денситометрии невозможно оценить прогноз дальнейшего разрушения костей и риск переломов.
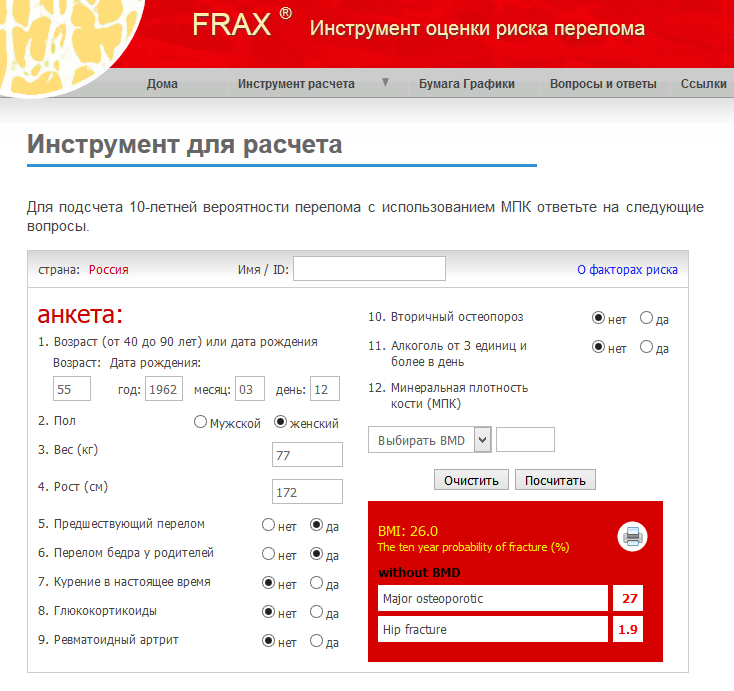
На основании полученных данных по FRAX, наличия факторов риска остеопороза, денситометрии, симптомов остеопороза и других исследований, решается вопрос о профилактике и возможном лечении в индивидуальном порядке.
- Всем женщинам 65 лет и старше, кто не получает лечение по поводу остеопороза, рекомендовано обследование костной системы в обязательном порядке! Женщинам моложе 65 лет и мужчинам— при наличии нескольких факторов риска и симптомов остеопороза.
- Если вовремя начать профилактику и лечение остеопороза, можно не только остановить дальнейшее разрушение костей, но и восстановить их, снизив при этом риск переломов более, чем на 50%!
Профилактика остеопороза
Хорошая новость — профилактика остеопороза не требует особых финансовых затрат и доступна каждому. Только нужно иметь в виду, что меры профилактики должны выполняться комплексно, и только тогда можно добиться хорошего результата. Обратим внимание на то, что профилактика должна проводиться не только в случаях, когда есть остеопения, или же костная система еще в хорошем состоянии. Если остеопороз уже есть, все рекомендации по профилактике так же должны выполняться. Лечение остеопороза заключается в профилактике + медикаментозном лечении. Но об этом чуть позже.
Доказано, что ежедневные физические упражнения и потребление кальция и витамина Д замедляют, а избыточная увлеченность алкоголем (из расчета более 30 мл чистого спирта в сутки), курение и низкая масса тела ускоряют процессы разрушения костей.
Итак, для профилактики остеопороза необходимо:
Разберем подробнее данные рекомендации.
Для женщин до менопаузы и мужчин, моложе 65 лет — 1000 мг/сут.
Для женщин после менопаузы и мужчин старше 65 лет — 1500 мг/сут.
Как оценить, сколько кальция в день мы потребляем с продуктами питания? Расчет можно провести следующим образом. В течение дня записывать все употребленные молочные и кисломолочные продукты, указывая их количество, и на основании нижеприведенной таблицы, для каждого дня недели рассчитать суточное потребление кальция.
Кефир 3.2% жирности
Йогурт 0.5% жирности
Сметана 20% жирности
Например, вы выпили стакан молока, стакан кефира, съели 200 г творога и 2 кусочка российского сыра (около 40 грамм). В сумме получаем: 121*2.5+120*2.5+120*2+35= 877 мг. К этой сумме необходимо прибавить цифру 350 — кальций, полученный из других продуктов питания. В итоге имеем 1227 мг. Для молодых женщин и мужчин такое количество кальция в день достаточно, а женщинам в менопаузе и мужчинам старше 65 лет необходимо увеличить количество кальциевых продуктов в рационе, или, если это невозможно (по причине вкусовых пристрастий, иных диетических рекомендаций и др.), дополнительно принимать кальций в таблетках. В большинстве случаев достаточно принимать одну — две таблетки в день. Однако, существуют противопоказания для терапии таблетированным кальцием (например, повышение кальция крови, гиперпаратиреоз). Поэтому прием препаратов кальция нужно согласовать с эндокринологом (ревматологом).
Содержание витамина D, МЕ/100 г
В сутки потребление витамина Д должно составлять 400-800 МЕ.
В настоящее время учеными доказано, что в период с октября по май в нашей полосе даже в солнечную погоду витамин Д в коже не вырабатывается из-за низкого стояния солнца над горизонтом. И поэтому все люди, вне зависимости от пола и возраста, в осенне — зимне-весенний период испытывают постоянный недостаток витамина Д. Таким образом, профилактический прием витамина Д показан всем.
Лучший способ обеспечить свой организм достаточным количеством этого витамина — потребление витамина Д в водном растворе (холекальциферол, эргокальциферол). Таблетированный витамин Д назначается при тяжелом остеопорозе, остеопорозе средней тяжести и других заболеваниях костной системы. Но, в любом случае, дозировка и режим дозирования витамина Д для каждого человека индивидуальны, и это должен подобрать врач-эндокринолог (ревматолог).
Профилактика остеопороза. Предотвращение падений
Когда вы на улице.
Когда вы дома.
- Все ковры или коврики должны иметь нескользкое основание, или прикреплены к полу.
- Дома лучше ходить в нескользящих тапочках.
- Поддерживайте порядок, лишние вещи на полу, загнутые углы ковра/линолеума могут спровоцировать падение.
- За свободные провода, шнуры можно зацепиться, их необходимо убрать.
- Положите резиновый коврик на кухне рядом с плитой и раковиной.
- Освещение в помещение должно быть хорошим.
- Прорезиненный коврик в душевой также необходим.
- Резиновые подстилки на присосках в ванной помогут предотвратить падение.
- Полы в душевой должны быть сухими.
Все препараты, вызывающие сонливость, головокружение, слабость, могут спровоцировать падение. Обсудите с врачом замену их на более безопасные аналоги.
Если есть проблемы со зрением, используйте очки/линзы.
Физическая активность как профилактика остеопороза

Силовые нагрузки для профилактики остеопороза — это гимнастика. Отметим важные моменты.
- Самое важное — регулярность.Ежедневные занятия по 5 минут принесут вам больше пользы, чем полчаса один раз в неделю.
- Нельзя тренироваться, превозмогая боль. А вот мышечная усталость естественна. Если чувствуете боль, уменьшите физическое усилие, или амплитуду движения.
- Каждое упражнение выполнять от 2-3 раз с интервалами в 15 секунд, постепенно увеличивая количество подходов по возможности.
- Результаты становятся ощутимы со временем, а не сразу.
- Дышите равномерно, не задерживая дыхание.
- При выполнении упражнений стоя, для устойчивости можно держаться за спинку стула или опираться на стену.
- Упражнения нужно выполнять в удобной, не мешковатой одежде, в нескользящей устойчивой обуви.
Примеры упражнений при остеопорозе:
Повседневная активность. Что нужно знать
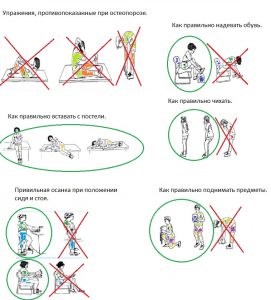
Лечение остеопороза
Цель лечения остеопороза — это прекращение разрушения кости и ее восстановление. Лечение включает в себя профилактические меры, описанные ранее, и медикаментозную терапию.
Чтобы понимать, для чего нужны те или иные лекарства, нужно разобраться, как они действуют. Напомним, что при остеопорозе процессы разрушения кости преобладают над ее восстановлением.
Анаболические средства — строят новую кость, восстанавливая ее. При приеме таких препаратов процессы разрушения кости не замедляются, но значительно преобладают процессы восстановления костной ткани. Применение обеих групп препаратов в итоге ведут к снижению разрушения кости и восстановлению ее структуры и прочности.
- Какой бы препарат не назначил врач, медикаментозное лечение остеопороза длительное, не менее 5-6 лет.
Это крайне важно, так как при нерегулярном приеме препаратов или кратких курсах терапии, эффект лечения сводится к нулю.
Эффект лечения остеопороза вселяет оптимизм! По данным множества исследований больших групп пациентов, через три года лечения препаратами антирезорбтивной группы частота переломов позвонков снизилась на 47%, а шейки бедра — на 51%. При лечении препаратами анаболической группы по данным контроля через 18 месяцев, риск переломов позвонков снизился на 65%, а других костей — на 53%. Неплохой результат, не правда ли?
Препараты для лечения остеопороза:
Антирезорбтивные
- Бисфосфонаты
- Эстрогены
- СМЭР
- Кальцитонин
- Производные паратиреоидного гормона
- Стронция ранелат
- Деносумаб
Препараты кальция и вит Д.
- Кальция карбонат
- Кальция цитрат
- Эргокальциферол
- Колекальциферол
- Альфакальцидол
Приведенные выше препараты имеют разные режимы дозирования — от ежедневного употребления 1 таблетки в день до 1 внутривенной капельной инъекции в год, что очень удобно занятым людям или людям с нарушением памяти.
Скажем про контроль нашего лечения и оценке эффективности. Не чаще одного раза в год на фоне медикаментозного лечения остеопороза необходимо проводить рентгеновскую денситометрию. Эффективным считается такое лечение, при котором идет прибавка костной массы (плотности), или не происходит дальнейшее снижение. В первые 18-24 месяца лечения обычно наблюдается прирост костной массы, а далее — стабилизация. При этом нужно понимать, что терапия по-прежнему эффективна, так как сохраняется защитный эффект лекарства в отношении переломов. Если же на фоне лечения произошел свежий перелом, с лечащим врачом необходимо обсудить возможную коррекцию лечения.
Позаботьтесь о себе. Никогда не поздно задуматься о состоянии костей. Остеопороз может привести к тяжелым последствиям, которые будет сложно изменить. Может поменяться ваша социальная роль, сильно пострадать самочувствие и жизненный настрой. Если вы вовремя начнете профилактику и лечение остеопороза, приостановится дальнейшее разрушение костей, они восстановятся, при этом риск переломов снизится более, чем на 50%!
И не забывайте, успех лечения остеопороза — в регулярности и длительности лечения и профилактики. Соблюдая меры профилактики и строго выполняя рекомендации врача по лечению, вы восстановите кости, предупредите возможные переломы, уменьшится хроническая боль в спине. Физические упражнения укрепят кости, суставы, мышцы, сердечно-сосудистую систему, и вы станете более активными.
Читайте также:


