Что такое остеофит носовой перегородки
Остеомы, исходящие из костных элементов полости носа, встречаются чрезвычайно редко. Однако они могут проникать в носовую полость из соседних придаточных пазух, например из решетчатого лабиринта или гайморовой пазухи. Чаще всего эти доброкачественные опухоли находят в лобных пазухах и в решетчатом лабиринте. Клиническими методами могут быть распознаны только крупные остеомы, проникшие в полость носа.
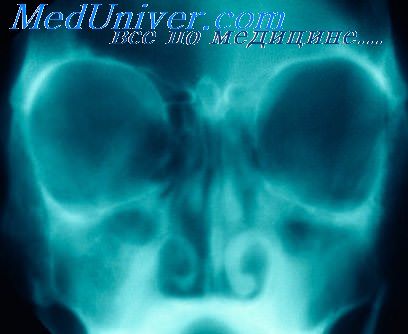
Рентгенологические признаки остеомы придаточных пазух носа патогномоничны для этой опухоли. На рентгенограмме легко обнаруживается очень интенсивная, равномерной плотности тень с резкими, отчетливыми, большей частью неправильными контурами. Помимо рентгенологического обнаружения остеомы, всегда необходимо определять ее топографическое расположение в пазухе и место прикрепления ножки. Этой цели чаще всего можно достигнуть путем многоосевой рентгенографии, а в трудных случаях—томографии. Для уточнения диагностики при остеомах придаточных пазух носа может быть рекомендована также стереорентгенография.
Известные трудности представляет рентгенодиагностика остеохондромы. Последнюю можно подозревать, основываясь на признаках меньшей интенсивности и неравномерности тени опухоли, неодинаковой резкости ее контуров.
Остеомы растут медленно, но известен и быстрый их рост, который может угрожать нарушением функции жизненно важных органов. В одном из наших наблюдений над больной 18 лет с двусторонней остеомой лобных пазух опухоль через 2 года увеличилась в 3—4 раза, проникла в решетчатый лабиринт и обе орбиты, резко выпятив и сместив оба глазных яблока кнаружи. Больная вначале отказалась от операции, а позднее удаление опухоли по жизненным показаниям привело, к сожалению, к грубым косметическим дефектам лица.
Редко встречающаяся остеома гайморовой пазухи может быть принята за проникший в нее коренной зуб. Дифференциальная диагностика решается многоосевым исследованием, однако иногда представляет значительные трудности из-за плохой выявляемости корней зуба. Наличие свища в области недостающего зуба и введение через него контрастного вещества облегчают диагностику. Остеома основной пазухи считается большой редкостью и может быть распознана только рентгенологически. После оперативного удаления остеомы из придаточной пазухи носа показана контрольная рентгенография, так как при неполном удалении опухоли может последовать рецидив.
К реже встречающимся доброкачественным опухолям придаточных пазух носа относятся хондромы, фибромы и опухоли ангиоматозного типа — гемангиомы, гемангиоэндотелиомы, анпюфибромы и т. д. Характерной особенностью этих опухолей при прогрессивном росте является их злокачественное течение, ведущее к большим костным нарушениям и повреждениям жизненно важных органов. Несмотря на экспансивный рост перечисленных опухолей, рентгенологически могут наблюдаться обширные костные дефекты в полости носа, решетчатом лабиринте и других пазухах.
Затемнение полости носа носит гомогенный, бесструктурный характер, напоминая рентгеновскую картину, характерную для полиноза носа. Важным отличительным рентгенологическим признаком как доброкачественной, так и злокачественной опухоли, исходящей из полости носа, как указывалось выше, является односторонность поражения. Кроме того, для доброкачественной опухоли может быть общим с односторонним полипозом носа рентгенологический симптом растяжения полости и смещения носовой перегородки в здоровую сторону благодаря экспансивному росту новообразования.
Этот типичный для экспансивного роста доброкачественной опухоли рентгенологический признак растяжения полости характерен также и для локализации ее внутри придаточной пазухи носа. Гистологический диагноз опухоли на основании данных рентгенологического исследования не может быть установлен и решается путем сопоставления с клиническими данными, в том числе и с результатами биопсии. Большое диагностическое значение приобретает метод серийной рентгенографии носа и его придаточных пазух после лучевого лечепия доброкачественных опухолей, так как он не только служит для контроля успешности рентгено-или радиевой терапии, но, как показали исследования автора, и проливает свет в области изучения процессов костной репарации и регенерации.

- Причины возникновения и локализация
- Классификация
- Диагностика
- Остеофиты позвоночника
- Остеофиты стопы
- Остеофиты крупных суставов (коленного, локтевого, плечевого, тазобедренного)
- Чем опасна патология
- Профилактика
- Видео по теме
Остеофиты – это единичные или множественные разрастания костной ткани. Такое образование иногда никак не беспокоит человека и выявляется случайно при рентгенологическом исследовании. В других же случаях остеофиты причиняют сильную боль и существенно ограничивают двигательную активность.
Причины возникновения и локализация
Остеофиты не самостоятельные заболевания, а являются компенсаторной реакцией организма. Костная ткань начинает разрастаться вследствие разрушения надкостницы или хрящевой ткани. Причиной разрушения могут стать:
- Дегенеративные процессы в костной и хрящевой ткани (остеоартроз, остеохондроз, спондилез).
- Травмы (переломы, трещины, сильные ушибы надкостницы).
- Нарушения обмена веществ (сахарный диабет, акромегалия).
- Воспаления костной ткани при инфекционных заболеваниях (остеомиелит, туберкулез, бруцеллез и другие).
- Аутоиммунные процессы (ревматоидный артрит).
- Длительная чрезмерная нагрузка на суставы (избыточный вес, занятия спортом, физический труд, нарушенная осанка, плоскостопие).
- Метастазы в кости. Чаще всего это встречается при опухолях молочной железы или простаты.
- Опухоли с первичной локализацией в кости.
Большинство пациентов с остеофитами – люди пожилого возраста, так как наиболее частой причиной возникновения разрастаний являются дегенеративные изменения. У молодых людей и детей остеофиты появляются вследствие воспалительных процессов (инфекционных или аутоиммунных). Разрастание костной ткани может возникнуть:
- На самой кости.
- В полости крупных и мелких суставов конечностей.
- В околосуставных тканях.
- На стопе.
- В любом отделе позвоночника.
Классификация
По строению остеофиты могут быть костно-хрящевыми, костными губчатыми, костными компактными и метапластическими.
Этот вид разрастаний появляется при деформации и разрушении хрящей, покрывающих костные поверхности. Чаще всего это происходит при постоянной повышенной нагрузке на сустав или вследствие дегенеративных изменений. Костно-хрящевые остеофиты обычно образуются в крупных суставах, несущих максимальную нагрузку (коленный, тазобедренный)
Являются производными компактного вещества кости. Компактное вещество расположено снаружи кости, является очень прочным и обеспечивает способность выдерживать большие нагрузки. Костные компактные остеофиты наиболее часто встречаются на концевых участках трубчатых костей.
Губчатая ткань кости является наиболее легкой и имеет ячеистую структуру. В губчатом веществе содержится красный костный мозг, который выполняет функцию образования клеток крови. Этот вид остеофитов может образоваться в любом участке трубчатых и губчатых костей.
Эти разрастания появляются, когда в кости происходит замена одного типа костных клеток на другой. Чаще всего такие остеофиты возникают как результат воспалительного или инфекционного процесса в костях или суставах.
Диагностика
Диагностика не представляет сложностей. Даже небольшие костные разрастания хорошо видны на рентгене. Для того, чтобы оценить состояние окружающих мягких тканей сосудистого или нервного пучка, полости сустава, врач может назначить магнитно-резонансную томографию (МРТ).
Остеофиты позвоночника
Наиболее часто остеофиты появляются вследствие дегенеративно – дистрофических процессов у людей старше 55 лет. Наросты могут появиться в любом отделе позвоночника, но чаще возникают в поясничном и шейном сегменте. В зависимости от того, на каком участке тела позвонка появляются костные разрастания, выделяют следующие виды остеофитов:
- Передние. Образуются на передней стенке позвонка и редко вызывают болевые ощущения.
- Задние. При образовании нароста на дорзальной стенке, возможен интенсивный болевой синдром, так как происходит сдавление нервных корешков.
- Переднебоковые. Возникают на тех позвонках, которые поддаются сдавлению наиболее сильно.
- Заднебоковые. Наиболее часто встречаются в шейном отделе позвоночника.
Симптомы не являются специфическими и сходны с другими заболеваниями позвоночника. Признаки появления разрастаний зависят от того в каком отделе позвоночника они появились, но общим является то, что боли усиливаются при физической нагрузке, а облегчаются отдыхом.
Неприятные симптомы появляются тогда, когда костное разрастание начинает сдавливать нервные корешки. Наиболее часто наблюдаются:
- Головокружение, потеря координации движения.
- Боли в затылочной части головы, которые могут отдавать в плечо.
- Ограничение движения и боль при поворотах головы.
- Снижение остроты зрения.
- Шум в ушах.
Грудной отдел позвоночника отличается тем, что движения в нем достаточно ограниченные. Из-за этого костные наросты долго могут не давать о себе знать и выявляться уже при значительном сдавлении нервных корешков. В этих случаях появляется значительное снижение двигательной функции, вплоть до полного отсутствия. В грудном отделе чаще всего появляются краевые остеофиты тел позвонков.
Позвонки поясничного отдела несут значительную нагрузку, и остеофиты появляются там достаточно часто. Признаками их возникновения могут служить:
- Тупая боль в нижней части спины, усиливающаяся при ходьбе или длительном нахождении в положении сидя.
- Боль может отдавать в ягодицу и бедро.
- Снижение чувствительности в конечностях, чувство онемения.
- При значительном сдавлении нервных корешков, отвечающих за работу органов малого таза, наблюдается нарушение функций мочевого пузыря и кишечника.
При возникновении костных разрастаний применяют в основном консервативное лечение, но если снять боль и восстановить функции не удается, то прибегают к операции. Важно помнить, что все методы лечения в данном случае являются симптоматическими, то есть воздействуют не на причину, а на последствия заболевания.
Основной задачей лечения является избавление от болевых ощущений. Это достигается применением обезболивающих и противовоспалительных средств. Препараты могут назначаться в виде таблеток, уколов, мазей или гелей для местного применения. Наиболее часто рекомендуются такие лекарственные средства, как Диклофенак, Индометацин, Нимесулид.
Если таким образом купировать боль не удается, то врач может ввести в сустав глококортикостероиды (Дипроспан, Кеналог). Как правило, эти препараты оказывают быстрое обезболивающее действие. После стихания острого периода хороший эффект достигается при помощи физиотерапевтических процедур: электрофорез с Новокаином, ультразвуковая терапия, иглорефлексотерапия, массаж.
Показанием к оперативному вмешательству служит выраженная компрессия (сдавление) нервных корешков или спинного мозга. В этих случаях консервативные методы не приносят эффекта. В ходе операции врач может удалить дугу позвонка (или нескольких позвонков), пораженного остеофитом.

Остеофиты стопы
Лечить остеофиты стопы нужно комплексно. Применяют:
- Медикаментозные средства для снятия боли и воспаления (препараты группы нестероидных противовоспалительных средств).
- Физиотерапию (магнитотерапия, лазеротерапия, электрофорез).
- Массаж.
Лечить пяточную шпору можно и с помощью народных методов, но предварительно необходимо проконсультироваться с врачом. Полностью избавиться от остеофита невозможно, но устранить боль и воспаление вполне реально. Хирургический метод применяют редко, только когда из-за выраженной боли и деформации стопы пациент не может передвигаться самостоятельно. В ходе операции нарост удаляют вместе с окружающими мягкими тканями.
Остеофиты крупных суставов (коленного, локтевого, плечевого, тазобедренного)
Как и при любой другой локализации, остеофиты на начальной стадии не дают клинических проявлений. Одним из первых признаков начинающегося неблагополучия является появление характерного хруста в суставах при сгибании-разгибании. В дальнейшем могут появиться умеренные тупые боли после значительной физической нагрузки.
Если не начать лечить сустав, то симптоматика будет нарастать. Боли становятся более интенсивные и длительные, не снимаются отдыхом. Появляется отечность сустава. Снижается объем движения. Чаще всего остеофитами поражаются боковые поверхности суставов и околосуставные ткани.
На ранних стадиях лечебная терапия включает нестероидные противовоспалительные препараты в виде мазей, согревающие компрессы, физиопроцедуры и лечебную гимнастику. Если этот момент упустить, то врач назначает обезболивающие препараты в таблетках или уколах. На поздних стадиях лечение остеофитов консервативным путем эффекта не дает и показано оперативное вмешательство:
- Артроскопия. Это малоинвазивная операция, позволяющая удалить костные наросты.
- Эндопротезирование. При выраженном нарушении функции, сустав заменяют эндопротезом. Эти методы применимы для тазобедренного и коленного суставов.
Чем опасна патология
Шиповидные наросты, увеличиваясь в размерах, травмируют окружающие анатомические структуры. Если это мягкие ткани, то нарушается их питание и возникает воспалительный процесс. Если же остеофиты начинают давить на нервные окончания, то возникает болевой синдром, значительно ухудшающий качество жизни человека. Особенно опасно сдавление нервных корешков, отходящих от спинного мозга.
Профилактика
Так как бороться с уже появившимися костными наростами весьма трудно, а полностью вылечить заболевание возможно только на самых ранних стадиях, то о профилактике есть смысл задуматься как можно раньше.
Для того чтобы свести к минимуму риск появления остеофитов, необходимо устранить все возможные факторы риска:
- Избавиться от лишних килограммов.
- Избегать чрезмерных нагрузок на суставы и позвоночник.
- Отказаться от вредных привычек.
- Регулярно проходить профилактические осмотры и лечить сопутствующие заболевания.
Регулярные физические нагрузки – обязательное условие сохранения здоровья суставов.
Правильное питание не только поможет нормализовать вес за счет ограничения быстрых углеводов и в меньшей степени жиров, но и насытить организм полезными веществами:
- Омега -3 полиненасыщенные жирные кислоты (рыба, льняное масло).
- Минералы, в первую очередь кальций, магний, цинк, фосфор. Для этого в рационе должен быть творог, сыр, морепродукты.
- Антиоксиданты (фрукты, овощи).
После 40 лет есть смысл принимать эти вещества дополнительно, так как получить все, что необходимо из продуктов питания, практически невозможно.
Хондропротекторы – вещества, защищающие и восстанавливающие хрящевую ткань. Современная медицина рекомендует профилактический прием этих препаратов людям старше 40 лет, а при наличии заболеваний опорно-двигательного аппарата еще раньше.
Дело в том, что полноценное питание хрящевая ткань получает во время нагрузки. Поэтому крайне важно начать делать специальную гимнастику для суставов, больше ходить пешком, плавать, чаще бывать на свежем воздухе. Таким образом, остеофиты нуждаются в лечении и контроле динамики роста. При своевременной диагностике и выполнений всех рекомендаций врача вполне возможно избежать хирургического вмешательства.

Остеома – доброкачественное образование, развивающееся из костной ткани.
Характеризуется доброкачественным течением, отсутствием метастаз и прорастаний в соседние области и ткани.
Заболевание отличается определенными признаками, в соответствии с которыми его диагностируют.
Лечение – исключительно хирургическое вмешательство.
Общая информация
Остеома представляет собой опухоль доброкачественного характера. Отличается медленным темпом роста и благоприятным течением (опухоль всегда доброкачественна, не дает метастаз).
Заболевание может протекать как с ярко выраженными симптомами, так и бессимптомно. Образование может быть как единичным, так и множественным.
Заболеванию подвержены в основном дети, подростки и молодые люди (значительная часть случаев выявлена именно у людей в возрасте от 5 до 20 лет). Чаще всего остеома появляется у мальчиков.
Кто находится в группе риска? Известно, что к возникновению остеомы имеет отношение генетическая предрасположенность. Повышают шанс развития заболевания и такие факторы:
- врожденные аномалии развития;
- травмы различного характера;
- некоторые заболевания (например, сифилис, ревматизм).
Различают три основных разновидности остеомы:
- Твердая – состоит из твердого (визуально напоминающего слоновую кость) вещества. Представляет собой своеобразные пластинки, которые располагаются параллельно.
- Губчатая – представляет собой пористое вещество, поверхность которого напоминает губку.
- Мозговидная – в теле опухоли располагаются полости, наполненные веществом костного мозга.
По месту локализации остеома делится на:
![]()
Остеому лобной пазухи (рост образования, как правило, медленный, симптомы заболевания обычно не отмечаются). Данная разновидность опухоли является наиболее часто встречающейся (отмечается в 80% случаев).- Остеому гайморовой пазухи (опухоль может проявляться определенными симптомами, такими как головные боли, ухудшения слуха и обоняния, при значительных размерах опухоли возникают неврологические отклонения).
- Остеому носовой полости (на ранних стадиях заболевание протекает бессимптомно).
По типу происхождения остеомы бывают:
- Гиперпластическими (возникают из костной ткани).
- Гетеропластические (развиваются из соединительной ткани). В эту группу входят остеофиты – образования, которые отличаются от классической остеомы, хотя и имеют сходную с ней структуру. Между тем, остеофиты, располагающиеся на наружной поверхности кости имеют специфическую форму (полусфера, гриб, форма, напоминающая соцветие цветной капусты).
Причины
Точно установить, какие именно факторы приводят к появлению и развитию остеом, к сожалению, пока не удалось. Врачи отмечают ряд причин, наличие которых может увеличить шанс возникновения заболевания:
- воспалительные процессы в организме;
- травмы и повреждения;
- врожденные пороки развития;
- генетические предпосылки;
- нарушение обменных процессов кальция в организме;
- первичные заболевания.
Симптомы
В зависимости от области локализации образования, симптомы его появления могут быть различными. Так, если остеома образуется на внутренней поверхности костей черепного свода, могут присутствовать следующие признаки:
- головная боль, связанная с повышением внутричерепного давления;
- эпилептические припадки;
- ухудшение памяти, нервные расстройства;
- общее ухудшение самочувствия.

Если остеома располагается в области околоносовых пазух, проявляются такие признаки:
- заболевания глаз, ухудшение зрения;
- болевые ощущения в области позвоночника, ощущение его сдавливания, деформация (если опухоль достигает значительных размеров);
- снижение слуха, обоняния.
В некоторых случаях остеома может вызывать гормональные сбои в организме.
Диагностика
Симптоматика заболевания имеет слабо выраженный характер, однако, опрос пациента на предмет жалоб все же должен осуществляться в обязательном порядке.
Кроме того, врач назначает рентгенографию. Изображение, полученное в ходе данного исследования, позволяет распознать опухоль, выявить место ее локализации, определить размеры. Кроме того, врач оценивает состояние тканей, окружающих опухоль.
На рентгенографическом рисунке остеома представляет собой округлое образование (диаметр его может быть различным, чаще всего опухоль имеет небольшие размеры около 1 см.) светлого окраса. Вокруг опухоли отмечается наличие уплотнения, состоящего из костной ткани.
Определить наличие остеомы можно и посредством компьютерной томографии.
Для более детального обследования назначается биопсия. Материал опухоли извлекают методом пункции, либо хирургическим способом. Полученный материал подвергается лабораторным исследованиям, в ходе которых устанавливают стадию и степень распространенности заболевания.

Лечение
Единственный метод, позволяющий удалить опухоль – хирургическое вмешательство.

Выбор метода оперативного вмешательства осуществляется в зависимости от симптоматики заболевания, места расположения опухоли, ее формы (единичная, множественная).
При проведении операции вместе с опухолевой тканью удаляется и некоторая часть здоровой костной ткани. Показанием к срочному оперативному вмешательству является:
- активный рост опухоли;
- выраженные симптомы заболевания, доставляющие пациенту значительный дискомфорт.
В том случае, если рост образования не отмечается, пациента она никак не беспокоит, можно ограничиться регулярным наблюдением опухоли.
Медикаментозные методы лечения, а так же народные рецепты для лечения остеомы не дают должного результата, следовательно, использовать их нет смысла.
Лечение или наблюдение должно осуществляться только по указаниям врача. В некоторых случаях, когда пациент жалуется на сильные головные боли, можно использовать обезболивающие препараты. Тем не менее, они способны лишь устранить симптомы, но не вылечить причину.
Профилактика

Каких либо специальных профилактических мер, позволяющих предотвратить возникновение и развитие остеомы, не существует. Единственное, при получении травмы кости необходимо сделать рентгенограмму.
В результате этого исследования будет установлено, возникли ли предпосылки для образования опухоли, либо нет.
Прогноз
При своевременном и грамотном лечении прогноз, как правило, благоприятный. Проведенная операция позволяет добиться полного исцеления, либо стойкой ремиссии (ремиссию так же можно считать положительным результатом, ведь остеома не способна к перерождению в злокачественную раковую опухоль).
Естественно, что после осуществления операции, пациент должен какое – то время находиться под наблюдением врача.
Важно помнить, что удаление остеомы на ранних стадиях способствует максимальному сохранению здоровых тканей, располагающихся вблизи опухоли.
Остеома – доброкачественное образование, характеризующееся относительно благоприятным течением. Заболевание может протекать как бессимптомно, так и проявляться в виде различных признаков.
Существуют различные методы диагностики, а лечение осуществляется только при помощи оперативного вмешательства (при отсутствии симптомов и роста опухоли, можно ограничиться лишь наблюдением врача).
Причины возникновения

Существует две теории возникновения остеом: из остатков эмбрионального хряща или из периоста зрелой кости. В ряде случаев возникновение остеом связывают с перенесенными воспалительным процессом или травмой Источник:
Торопова И.А. Особенности клинического течения остеомы носа и околоносовых пазух / И.А. Торопова // Вестник РУДН. - Серия Медицина. - 2005. - № 1(29). - С. 95-97. .
Считается, что развитию остеом также способствуют:
- травмы;
- переохлаждение;
- воспаление и перенесенные инфекции;
- некоторые заболевания (ревматизм, подагра, сифилис);
- генетическая предрасположенность.
Симптомы
Симптоматика опухоли зависит от того, в каком месте она расположена. Но выделяется ряд клинических признаков:
- находится на плоских, трубчатых костях, позвонках, в стенках придаточных пазух носа, на поверхности черепа;
- неподвижность;
- плотность;
- с гладкой поверхностью;
- с чёткими границами;
- не болит при надавливании.
Остеома может долго не давать о себе знать и не мешать, но если она вырастает слишком большой, то начинает давить на соседние ткани и кости, от чего появляется соответствующая симптоматика:
- болевые ощущения;
- если опухоль находится в носовых придаточных пазухах, опущение века (птоз), ухудшение зрения и т.д.
- проблемы с памятью, эпилепсия (при расположении на внутренней поверхности черепа);
- хромота (при локализации на костях ног);
- кровотечения из носа, трудности с дыханием (если опухоль находится в районе гайморовой пазухи).
Расположение опухоли
Описание симптомов
Задняя стенка лобной пазухи
Непреходящие головные боли, повышенное внутричерепное давление
Нижняя стенка лобной пазухи
Заметное невооруженным глазом выпячивание глазного яблока
Затрудненное дыхание через нос, отсутствие обоняния, двоение в глазах, опущение века, выпячивание глазного яблока, ухудшение зрения
Ухудшение зрения, боль
Головные боли, ухудшение памяти, повышение внутричерепного давления, судороги
Частые головные боли, эпилептические припадки
Бедренная, таранная, большеберцовая кости
Непривычная походка, опухлость ног, боли в мышцах во время ходьбы
Височная и теменная кости
Только эстетический дефект, неприятных симптомов нет
Опухоль мешает нормально ходить
Боль за грудиной
Разновидности остеом
В зависимости от происхождения остеомы бывают:
- Гетеропластические – формируются из соединительной ткани. Сюда относятся остеофиты. Обнаруживаются не только на костях, но в мягких тканях и органах – в диафрагме, местах крепления сухожилий, оболочках сердца и др.
- Гиперпластические – формируются из костной ткани. В эту группу входят остеоидные остеомы и остеомы.
Рассмотрим подвиды, которые относятся к двум основным группам.
1) Внутренние и наружные остеофиты.
- Внутренние называются "эностозы", они вырастают в канал костного мозга. Обычно одиночные, кроме остеопойкилоза. Не дают симптомов и обычно случайно обнаруживаются, когда человеку делают рентгенографию.
- Наружные называются "экзостозы". Они вырастают на поверхности костей, могут появляться без причины или из-за определенных патологических процессов. Беспричинные экзостозы обычно появляются на костях черепа, лицевых и тазовых костях. Могут не давать симптоматики и быть только эстетическим дефектом либо давить на соседние органы. В некоторых случаях случается перелом ножки экзостоза и происходит деформация костей.
2) Остеома – не отличается по структуре от костной ткани, обнаруживается обычно на лицевых и черепных костях, включая придаточные пазухи носа. Костная остеома в два раза чаще диагностируется у мужчин, в зоне лицевых костей – в три раза чаще. Почти всегда это одиночные опухоли, однако при болезни Гарднера могут вырастать множественные образования на длинных трубчатых костях. Безболезненны, не дают симптомов, но при сдавливании соседних структур появляется различная симптоматика. Отдельно выделяют множественные врожденные остеомы черепных костей, которые сочетаются с другими пороками развития.
3) Остеоидная остеома – высокодифференцированная костная опухоль. Однако имеет другую структуру – состоит из богатых сосудами элементов остеогенной ткани, зон разрушения костной ткани, костных балочек. Обычно бывает не боли 1 см в диаметре. Это частое заболевание, составляющее примерно 12% от всех доброкачественных костных опухолей.
Диагностика опухоли

Чтобы установить, что опухоль действительно является остеомой, проводятся следующие процедуры:
- рентген;
- компьютерная томография;
- магнитно-резонансная томография;
- риноскопия носа;
- гистологическое исследование части ткани опухоли.
Врач во время диагностики должен определить:
- степень функциональности пораженной конечности или ткани;
- болезненность опухоли при надавливании;
- скорость роста новообразования путем соотношения его размеров и длительности присутствия патологии у пациента;
- месторасположение остеомы.
Основной способ диагностики – рентгенография. На снимке это будет выглядеть как однородная по структуре округлая опухоль с четкими границами. Остеоидная остеома на снимке представляет собой нечеткий дефект – очаг деструкции.
- Рентгенография позволяет узнать: месторасположение остеомы в кости, строение опухоле, степень деструкции кости, на которой находится новообразование, – а также определить, единичная опухоль или это множественное разрастание.
- Доброкачественность опухоли подтверждается медленным ростом, правильной структурой и геометрией, четким контуром, минимальным обызвествлением.
- Также назначается анализ крови, потому что формула крови имеет большое значение.
- При очень маленьких остеомах рентгенография не информативна, поэтому проводится компьютерная томография, позволяющая визуализировать малейшие детали структуры опухоли и замерить размеры деструкции.
- В обязательном порядке проводится диффдиагностика с хроническим абсцессом Броди, рассекающим остеохондрозом, остеопериоститом, склерозирующим остеомиелитом, остеогенной саркомой. Это касается остеоидных остеом.
Лечение остеом
Если опухоль не причиняет больному неудобств, то специалисты медицинского центра "СМ-Клиника" рекомендуют наблюдательную тактику. Если небольшая остеома останавливается в росте, то ее не нужно лечить и удалять.
Лечение остеомы проводится только хирургическим путём. Показания к удалению следующие:
- слишком большой размер;
- боли, вызванные остеомой;
- косметический дефект.
Удаление проводится, если остеома сдавливает соседние органы, причиняя боль и дискомфорт, является эстетическим дефектом, меняет форму костей, вызывает сколиоз, ограничивает подвижность человека, провоцирует болевой синдром. Чаще всего специалисты центра "СМ-Клиника" удалению подлежат опухоли на пазухах носа, челюстях, в слуховых проходах, на бедренных и коленных суставах.
Подготовка к операции стандартная. Это анализы крови и мочи, ЭКГ, флюорография, консультации с терапевтом и анестезиологом. Вмешательство проводится под общим наркозом, в стационаре нужно провести от 1 до 3 дней, в зависимости от объема проведенной операции.
В ходе операции рассекаются мягкие ткани, доступ может быть наружным и внутренним – через слизистые оболочки рта и носа. Удаляется опухоль и часть мягких и костных окружающих ее тканей, чтобы избежать рецидива.
- кюретаж – наружный доступ, удаление опухоли, выскабливание очага новообразования;
- полное удаление – показано при остеомах в клиновидной пазухе;
- эндоскопическое удаление – проводится при малых размерах опухолей и сложностях доступа к ним, обязательно применяется КТ для контроля над ходом вмешательства, длительность операции – около двух часов.
Если удаление было проведено не полностью, то в 10% случаев возникает рецидив. Поэтому важно обращаться в надежную клинику и к опытному хирургу.
Еще один метод удаления остеом – выпаривание лазером. На опухоль направляется лазерный луч, который фактически выжигает ее. Обычно эта методика применяется при небольших новообразованиях.
Возможные риски, связанные с остеомами
Обычно опухоли не мешают больным, и они никогда не становятся злокачественными. Осложнения бывают, когда остеома давит на соседний орган или мягкие ткани. Тогда появляется ярко выраженная симптоматика, и появляется необходимость оперировать пациента. Самое серьезное осложнение остеомы – это абсцесс мозга.
Восстановление
После проведения операции по удалению опухоли, больному необходим период реабилитации в стационаре под наблюдением врачей для предотвращения возможных осложнений в виде инфекций. Также пациенту показана специальная диета с повышенным содержанием кальция для ускорения процесса регенерации тканей.
Профилактика
Специальных профилактических мер по предотвращению появления остеомы не существует. Врачи рекомендуют ежегодно делать рентген, чтобы своевременно выявить опухоль и при необходимости удалить.
Специалисты хирургического отделения медицинского центра "СМ-Клиника" успешно проводят операции по удалению различных видов остеом. Если вы заметили уплотнение на какой-либо кости, обратитесь к специалисту, который поставит диагноз и оперативно назначит лечение.
Специальной профилактики этой болезни нет. Основной причиной возникновения остеом считается генетическая предрасположенность.
- избегать травм;
- своевременно вылечивать болезни опорно-двигательного аппарата;
- проходить обследование при выявлении любых новообразований неясного происхождения.
Читайте также:



