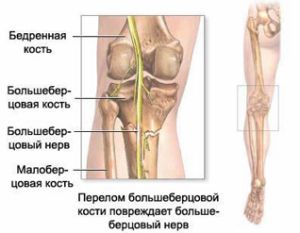
Что такое невринома большеберцового нерва

Поражение большеберцового нерва – это достаточно серьезное заболевание, которое сопровождается неприятными ощущениями в виде сильной боли, кроме этого при нейропатии или неврите нижних конечностей очень сложно передвигаться и во всем теле возникает ощущение сильного дискомфорта.
Неврит часто возникает из-за поражения нервов в конечностях, сдавливания или различных травматических поражениях.
Если во время не оказать соответствующее лечение, то это нарушение может перейти в более осложненную форму заболевания.
Анатомия большеберцового нерва
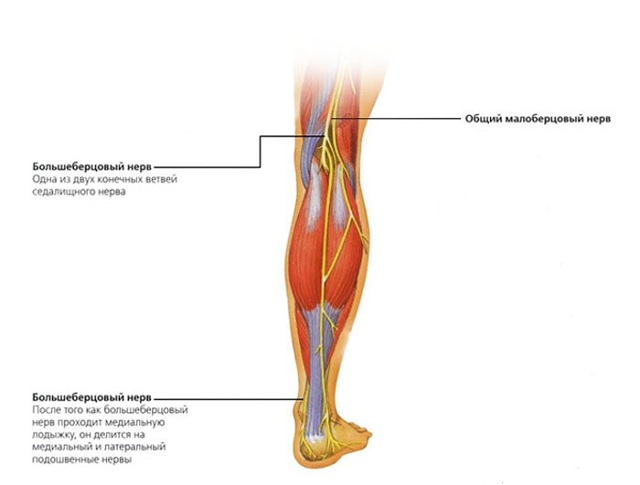
Большеберцовый нерв входит в состав сплетения крестцового типа. Его образование происходит за счет четвертого и пятого поясничного нерва, также в его образовании участвуют первый, второй и третий крестцовые нервы.
Начало большеберцового нерва находится в области, где присутствует вершина fossa poplitea. Далее он продолжается в отвесном положении по отношению к углу ямки дистального типа, он располагается в ней в области посреди фасции и сосудов ямки под коленом.
Потом идет его продолжение, которое находится в области посреди головок мышцы икроножного вида, далее нерв ложится на поверхность дорсального типа подколенной мышцы, следует совместно с сосудами большеберцового вида и закрывается мышцей камбаловидного типа на участке ее сухожильной дуги.
Далее продолжение нерва располагается в мести глубокого фасциального листка голени, находясь посреди медиального края длинного сгибателя первого пальца, а также латерального края длинного сгибателя пальцев. Затем доходит до поверхности дорсального типа лодыжки медиального вида, располагаясь посреди пяточного сухожилия и медиальной лодыжки. Проходя под сдерживателем сгибателей, дает две концевые веточки – nn. plantari laterale et mediale (нервы подошвы латерального и медиального типа).
Возможные заболевания
Прежде чем приступит к лечению стоит выяснить разновидность поражения большеберцового нерва, их может быть несколько, стоит выделить самые распространенные:
- невропатия;
- неврит;
- невралгия.
Общее между этими заболеваниями состоит в том, что все они сопровождаются сдавливанием нерва, которое проявляется сильной болью. Часто боль очень сильная, она не дает нормально ходить, сгибать стопу, пальцы. Зачастую приходиться ходить на пятках.
Более подробно о каждом заболевании:
- Во время этого нейропатии происходит поражение большеберцового нерва на уровне головки малоберцовой кости. Обычно компрессия или сдавливание нерва возникает во время неправильного положения конечностей, например при длительном нахождении в сидячем положении, чаще всего, если нога закинута на ногу.
- Неврит большеберцового нерва сопровождается сильной болью, которая мешают нормальному передвижению. От функциональности
![]()
большеберцового нерва зависит иннервация задней поверхности голени, подошв, подошвенной поверхности пальцев. При этом поражении невозможно согнуть пальцы на ноге, стопа также не сгибается. Кроме этого нарушается походка, больной не может наступать на носки и передвигается на пятках. - Невралгия большеберцового нерва обычно сопровождается нестерпимыми болезненными чувствами в месте лодыжки, стопы и пальцев. Болезнь возникает из-за сдавливания или повреждения большеберцового нерва, который иннервирует пятку или подошву. Большеберцовый нерв проходит через заднюю поверхность икры, через костный канал около пятки и затем входит в область пятки. Во время воспалительного процесса мягких тканей пятки, происходит сдавливание нерва, что провоцирует развитие болевого синдрома.
Причины поражения нерва
Причины, вызывающие заболевания большеберцового нерва:
- Травмы голени — переломы, трещины. Во время ушиба может появиться отечность определенных участков конечности. В результате отек
![]()
вызывает сдавливание нерва и ухудшение проведения импульсов. - Изолированный перелом большеберцовой кости.
- Вывих голеностопного сустава.
- Различные ранения.
- Повреждения сухожилий.
- Растяжения связок в области стопы.
- Повторные травматические повреждения стопы.
- Деформирования стопы – плоскостопие, деформация вальгусного типа.
- Долгое неудобное положение голени или стопы под давлением.
- Различные болезни голеностопного или коленного сустава – артрит ревматоидного типа, остеоартроз деформирующего типа, подагра.
- Опухолевые поражения нерва.
- Проблемы с обменом веществ, а именно сахарный диабет. Часто во время этого заболевания может проявиться невропатия или неврит большеберцового нерва. Риск появления этого нарушения повышен у людей имеющих заболевание длительное время, а также, если у пациента повышенная масса тела. Часто возникает у людей пожилого возраста.
- По причине инфекционных болезней и отравлений. На нервную систему могут оказать отрицательное воздействие различные соединения свинца, ртути, мышьяка.
- Нарушения васкуляризации нерва.
- Длительное лечение препаратами, которые оказывают отрицательное влияние на состояние нейронов.
- Во время почечной недостаточности может возникнуть уремия – состояние, при котором в организме происходит накопление в большого уровня конечных продуктов обмена.
Характерная клиническая картина
Симптомы каждого из возможных поражений большеберцового нерва имеют некоторые особенности. Врачу на осмотре изначально стоит выяснить, какие симптомы сопровождают каждое заболевание и уже потом назначается эффективное лечение.
Клиническая картина нарушения зависит от патологического процесса и места повреждения нерва. Симптомы этого заболевания подразделяются на основные и второстепенные.
Невропатия большеберцового нерва сопровождается следующими основными симптомами:
- возникновение проблем с чувствительностью, она может быть болевой, тактильной, вибрационной;
- возникновение сильных болевых ощущений.
Помимо этого могут появиться другие сопутствующие симптомы:
- возникновение отеков на ногах;
- периодически может наблюдаться ощущение мурашек на поверхности ног;
- время от времени могут наблюдаться непроизвольные спазмы, судороги мышечных волокон;
- появление трудностей при ходьбе, обычно это происходит из-за сильной боли, которая охватывает подошву стопы.

При неврите возникают схожие симптомы, как при невропатии:
- проблемы при ходьбе;
- невозможность согнуть стопу;
- боль при сгибании пальцев;
- невозможность ходить на носках;
- проблемы при поворачивании стопу внутрь.
К главным симптомам невралгии относится появление следующих состояний:
- боль в области стопы;
- возникновение ощущения ползающих мурашек на поверхности ноги;
- жжение;
- похолодание;
- боль локализуется вокруг лодыжки и опускается ниже до самых пальцев;
- трудности при ходьбе.
Диагностика заболевания
При обследовании собираются все данные анамнеза. Выясняют возможные причины нарушения — возможно заболевание наступило в 
результате травматического повреждения или эндокринных сбоев, опухолей и так далее.
Обязательно проводятся следующие исследования:
- электронейромиография;
- ультразвуковое исследование;
- рентгенография голеностопного сустава и стопы;
- КТ суставов.
Оказание медицинской помощи
Любое поражение большеберцового нерва требует следующего лечения:
- если нарушение нерва произошло из-за какого-либо сопутствующего заболевания, то изначально лечится первопричина болезни;
- рекомендуется ношение ортопедической обуви;
- проводится коррекция эндокринного дисбаланса;
![]()
- проводятся лечебные блокады с применением Кеналога, Дипроспана или Гидрокортизона с местными анестетиками (Лидокаином);
- обязательно делаются инъекции следующих витаминов – В1, В12, В6;
- также вводятся инъекции Нейробина, никотиновой кислоты, капельное введение Трентала, прием Нейровитана, альфа-липоевой кислоты;
- проводятся физиотерапии в виде ультрафонофореза совместно с гидрокортизоновой мазью, ударно-волновой терапии, магнитотерапии, электрофореза;
- для восстановления мышц проводятся сеансы массажа.
Последствия и профилактика
Положительный исход заболевания зависит от степени нарушения и фактора, который вызывал болезнь. В любом случае если лечебная терапия будет оказана во время, то обычно нарушение удается вылечить.
Обычно тяжелое лечение требуется в результате генетического нарушения и если болезнь выявлена на этапе тяжелого нарушения нервных волокон.
Главными профилактическими мероприятиями является соблюдение следующих рекомендаций:
- своевременное лечение всех болезней, которые могут быть причинами повреждения большеберцового нерва;
- полный отказ от вредных привычек;
- полноценное здоровое питание.
Невринома – это доброкачественная патология, формирующая новообразование, прорастающее в миелиновый слой нейронного аксона. Опухоль состоит из шванновских клеток. Заболевание называют шваннома или неврилеммома.
Поражённый нерв раздражается, нарушаются функции. Происходит сдавливание соседних тканей. Симптомы невриномы засвистят от месторасположения очага. Обычно происходит поражение слухового нерва, 8 пары черепно-мозговых нервов и корешков спинномозгового отдела позвоночника. Иногда встречаются опухоли лицевого нерва. Может поражаться тройничный, блуждающий и языкоглоточный нерв. В доброкачественный процесс вовлекаются периферический нервный ствол конечностей, глотка, органы ЖКТ. При патологии может повреждаться оболочка любого нерва. Болезнь поражает все возрастные категории. Преимущественно диагностируется у женщин.
По МКБ-10 невринома обозначена кодом D36.1. Среди новообразований внутри черепа шваннома встречается в 14% случаев.
Этиология и виды заболевания
Для невриномы характерен медленный рост и отсутствие раковых клеток. В некоторых случаях встречалась злокачественная шваннома. Патология имеет общее название для следующих видов:
- Невринома Мортона – новообразование подошвенного нерва стопы. Формируется между пальцами. Обычно поражена одна конечность, иногда 2.
- Новообразование, поражающее позвоночник, развивается в грудном или шейном отделе. Обычно формируется в области спинномозгового корешка. Невринома занимает первое место среди спинномозговых патологий. Когда опухоль прорастает в межпозвонковые щели, развивается шваннома шеи. При патологии деформируются кости.
- Опухоль головного мозга имеет оболочку, ограничена от соседних тканей. Медленно развивается.
- Акустическая шваннома обычно влияет на одну сторону головы. Медленно растёт. Симптомы одинаковы для левого и правого уха.
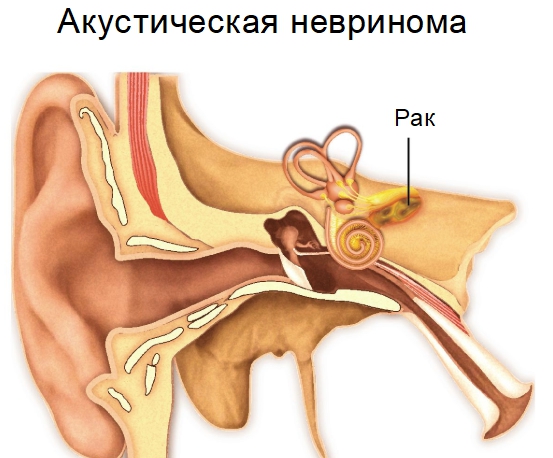
Невриномы встречаются в тройничном нерве, преддверно-улитковом, глазном, периферическом. Также диагностируются новообразования голени и средостения.
Точные причины возникновения патологии устанавливаются, как и большинства доброкачественных опухолей. Новообразование образовывает шванновский синцитий, из которого беспорядочно разрастаются клетки. Это происходит из-за хромосомных аномалий. В процессе участвует 22 хромосома.
Истинные факторы, влияющие на генетические мутации, также не выявлены. Учёные связывают некоторые причины, возможно являющиеся предпосылками к невриноме:
- Склонность к заболеванию имеют люди, чьи близкие родственники сталкивались с данной проблемой.
- Профессиональные издержки, которые вынуждают человека длительно контактировать с радиоактивными и канцерогенными компонентами.
- Облучение высокими дозами радиации в детстве.
- Шванному могут образовывать опухоли прилежащих тканей.
- Неврофиброматоз в анамнезе пациента или его кровных родственников.
Наследственное происхождение новообразования принято считать самым распространённым.
Клиническая картина
Наличие новообразования характеризуется привычными признаками для всех доброкачественных опухолей. К примеру, от невриномы периферических нервов нарушается чувствительность конечностей.
На степень выраженности симптомов влияет размер узлов. Но даже незначительные опухоли провоцируют неприятные ощущения. Заболевание имеет различные названия, но все они описывают одну проблему:

- Фибробластома гассерова узла проявляется болью в части лица, онемением. Больному трудно жевать. Болят зубы. Развиваются нарушения зрения из-за ущемления зрительного нерва. Ухудшается слух. Путаются вкусы и запахи. Выпячиваются глаза. Возможно возникновение водянки мозга.
- Для невриномы конского хвоста характерно поражение нервного узла в области крестца и копчика. Возникают боли в поясничном и крестцовом отделе позвоночника, симптоматика схожа с радикулитом. Боль может опоясывать или простреливать, распространяться в ягодицы и ноги. Симптом усиливается при принятии лежачего положения. Пациент отмечает одностороннюю боль, которая со временем распространяется на другую сторону.
- При поражении бедренного нерва ощущается острая боль во время ходьбы или при поднятии ноги.
- Шванноглиома средостения в основном оказывается доброкачественной. У больного возникает болевой синдром в грудине, затрудняется дыхательный процесс, во время сна усиливается потоотделение и может останавливаться дыхание.
- В периферических отделах невриномы развиваются медленно и поверхностно. Опухоль представлена небольшим одиночным округлым узлом, растущим по направлению нервного волокна. Возникают болевые ощущения, сопровождающиеся парезом мышц.
- Внеорганные шванномы забрюшинной области затрагивают функции параректальной области, наблюдаются нарушения в малом тазу. Для женщин характерны покалывания и онемение во влагалище. Возникает острая боль в заднем проходе.
- При шванноме лёгкого возникают редкие приступы кашля или одышки, повышения температуры и боли в загрудинном пространстве. При лёгочных патологиях невринома встречается в 2% случаев. Опухоль представлена единичным узлом вне бронхов. В редких случаях встречается эндобронхиальное расположение.
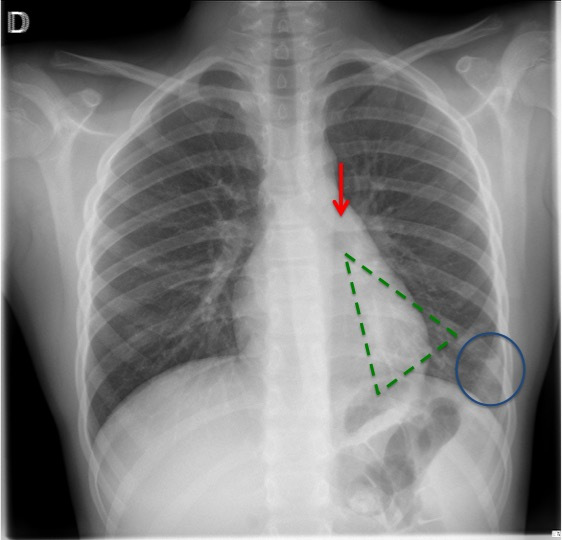
- Леммобластома плевральной полости проявляется смещением органов брюшной полости, для которого характерно возникновение межреберных болей. Больной отмечает боль в груди, кашель и одышку. Возможно развитие гипертрофической остеоартропатии в виде увеличения первых фаланг пальцев рук.
- Невринома шеи проявляется пульсирующей болью. Если опухоль затрагивает ткань плечевого сплетения, неприятные ощущения возникают в области ключицы и плеча.
- При появлении невриномы на ладони возникает стреляющая боль при хватательных движениях и сжатии руки в кулак. Больной отмечает подкожную капсулу.
При беременности шванномы быстро растут. Поэтому на этапе планирования зачатия врачи удаляют невриному. После удаления женщине рекомендовано беременеть не раньше чем через год.
Под мозжечком может располагаться менингиома. Долгое время новообразование развивается без боли, по мере роста очага возникают схожие с невриномой признаки патологии:
- Ухудшение зрения;
- Распирающие боли в голове;
- Парезы конечностей.
Менингиома отличается тем, что опухоль растёт из паутинной оболочки мозга. Встречаются доброкачественные и злокачественные формы.
Методы диагностики
Важно отличить невриному от злокачественного новообразования. Для установления правильного диагноза врачи проводят ряд исследований:
- Для выявления диплопии, парезов, нарушений глотательной функции, координации и чувствительных расстройств рекомендовано проведение комплексного неврологического обследования.
- Магнитно-резонансная и компьютерная томографии обнаруживают узлы и малейшие изменения во всех органах и тканях. С помощью введенного контраста картина болезни расширяется. МРТ отличается от КТ тем, что не облучает пациента во время диагностики. Однако для каждого случая врач подбирает индивидуальный метод исследования опухоли.
- Ультразвуковая диагностика является безопасным, безболезненным и доступным методом исследования невриномы. На УЗИ обнаруживают изменения в мягких тканях.
- При патологических процессах в лёгких и тканях грудного отдела рекомендовано проведение рентгенографии.
- Если опухоль повреждает работу слухового нерва, необходима аудиометрия. Метод выявляет слуховые нарушения.
- Для дифференцировки новообразования проводят биопсию опухоли с последующим гистологическим исследованием.
- Вспомогательный этап в диагностике занимают лабораторные исследования мочи и крови. Они не выявляют опухоль, но определяют состояние пациента.
Лечебная тактика
Лечение подбирается врачом исходя из размера капсулы, локализации и сопутствующих нарушений. Обычно операция по удалению новообразования проводится, если:
- Рост узла активно прогрессирует;
- Доброкачественный очаг увеличился после использования гамма-ножа;
- Симптомы болезни мешают жизнедеятельности больного.
Акустическую шванному на начальной стадии оперируют микрохирургическим подходом, что позволяет сохранить функции нерва. При запущенной патологии возможна полная потеря слуха.
Удаление невриномы происходит путём иссечения узла, иногда вместе с нервным корешком. Оперативное вмешательство на позвоночнике облегчает наличие капсулы у новообразования. Чтобы устранить сдавливание спинного мозга, проводится ламинэктомия. Для подхода характерны рецидивы, однако с его помощью предупреждаются осложнения неврологического характера.
Для лечения внутричерепных опухолей используют кибер-нож. Пациент находится в сознании во время процедуры. Не повреждаются кожа и кость. Велик риск повторного заболевания.
Лечение периферических лицевых нервов проводят магнитно-импульсной и электрической стимуляцией. Для обработки кожи в стимулируемом месте используется спирт и абразивная паста, затем подсоединяют электрод. Эффект не распространяется на глубокие нервы.
Опухоль не может исчезнуть или уменьшиться сама. При обнаружении рекомендуется не откладывать лечение.
Послеоперационный период и прогнозы
После невриномы крупного размера и удаления нервных корешков возможна потеря двигательных функций, мимики и слуха. Для восстановления частичной чувствительности и нормализации мышечного тонуса в послеоперационный период необходим массаж. При значительных нарушениях больному дают группу инвалидности.
Риск возникновения невриномы после удаления сводится к нулю. Прогноз жизни благоприятный.

Большеберцовый нерв отходит от ствола седалищного нерва выше подколенной ямки и участвует в иннервации мышц голени и стопы, а также обеспечивает чувствительность кожных покровов голени и стопы. Благодаря большеберцовому нерву, человек может согнуть стопу и голень, повернуть стопу вовнутрь, свести и развести пальцы на стопе, согнуть пальцы на стопе.
Причины нейропатии большеберцового нерва
Наиболее частой причиной возникновения нейропатии большеберцового нерва является его травма в результате действия ряда патологических факторов:
- На первом месте среди всех причин стоят травмы (перелом, ушиб, вывих) голени, стопы, голеностопного сустава или их последствия.
- Хроническая микротравматизация (длительное воздействие) повышенных нагрузок на нерв у спортсменов, у рабочих с профессиональными нагрузками на голеностопный сустав.
- Патологические изменения голеностопного сустава, которые приводит к сужению канала и сдавлению нерва, проходящего в нем. Встречается при артрозах, вывихах, артритах и других состояниях.
- Наследственность. Повышенная ранимость нервных волокон или наследственная узость каналов, в которых проходит большеберцовый нерв.
- Гормональные нарушения (сахарный диабет, гипотиреоз, послеродовый период, беременность).
Признаки нейропатии большеберцового нерва
Поражение нерва на голени ниже отхождения нервных волокон к икроножным мышцам и мышцам, которые иннервируют сгибатели пальцев стопы, не приводят к атрофии мышц голени. У пациента выявляют нарушение чувствительности только на стопе (онемение, ползание мурашек, снижение чувствительности) и паралич (снижение силы) только мелких подошвенных мышц стопы.
В ряде случаев может быть частичное поражение большеберцового нерва, которое вызывает у человека сильнейшие боли в области голени с распространением до середины стопы. Любое прикосновение приводит к усилению болевого синдрома, невозможности наступать на ногу. В сочетании с болевым синдромом у человека выявляют трофические нарушения на ноге (сухость, бледность кожных покровов).
Лечение нейропатии большеберцового нерва
Своевременная диагностика нейропатии большеберцового нерва при неврологическом осмотре пациента, подтвержденная электронейромиографией , УЗИ, МРТ, рентгенографией, позволяет назначить эффективное лечение с первых дней заболевания.
Первоочередными задачами в лечении нейропатии нерва являются обеспечение покоя больной ноге, а так же устранение причины заболевания.
Медикаментозная терапия направлена на уменьшение или полное купирование болевого синдрома, воспалительного процесса, улучшение кровоснабжения нерва, восстановление его целостности.
Для этих целей применяют:
- Ингибиторы холинэстеразы (нейромидин).
- Нестероидные противовоспалительные препараты (ксефокам, диклофенак, нимесулид).
- Препараты, улучшающие кровоснабжение (трентал, никотиновая кислота).
- Препараты, улучшающие трофику тканей (актовегин, тиоктовая кислота).
- Витамины группы В.
- Миорелаксанты (сирдалуд, мидокалм).
- Глюкокортикостероиды (дексаметазон).
- Лечебные блокады – введение местно обезболивающих препаратов и гормонов в болевые точки нерва.
Из немедикаментозных средств применяют физиолечение (электрофорез, УФО, СМТ), массаж. ЛФК применяется в восстановительный период.
Хирургическое лечение используется при неэффективности консервативных методов лечения. Его задачами является рассечение тканей, которые сдавливают нерв.
Прогноз заболевания благоприятный при раннем выявлении нейропатии, а также при назначении адекватной терапии. При тяжелых повреждениях нерва восстановление утраченных функций в полном объеме может не наступить, что приводит к инвалидизации человека.
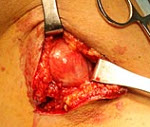
Невринома — это доброкачественное новообразование, возникающее из миелиновой оболочки нервного ствола. Становится причиной раздражения и дисфункции поражённого нерва, компрессии прилегающих тканей. Клинические проявления соответствуют расположению опухоли. Наиболее часто встречаются невриномы слухового нерва. Диагностика осуществляется комплексно по результатам неврологического осмотра, УЗИ, МРТ, КТ поражённой области, электронейромиографии, гистологического исследования. Лечение хирургическое, по показаниям проводится открытое или радиохирургическое удаление новообразования.
МКБ-10

- Причины невриномы
- Патогенез
- Симптомы невриномы
- Осложнения
- Диагностика
- Лечение невриномы
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Невринома происходит из шванновских клеток оболочки нерва (неврилеммы). Термин введён в 1910 году, широко распространён в литературе по клинической неврологии. Однако с учетом гистологических характеристик более правильно называть данную неоплазию шванномой, неврилеммомой. Невринома может возникать у пациентов любой возрастной категории, чаще диагностируется у женщин. Среди церебральных опухолей составляет 8-10%, среди неоплазий спинного мозга — 20%, среди новообразований периферических нервов — 50%. Чаще всего поражаются преддверно-улитковый нерв и спинномозговые корешки, реже — другие черепные нервы (тройничный, лицевой, языкоглоточный, блуждающий), периферические нервные стволы конечностей, нервы глотки, желудка, кишечника.

Причины невриномы
Шваннома образуется вследствие чрезмерного размножения шванновских клеток в неврилемме. Причины процесса усиленного деления остаются неизвестными. Значимыми факторами считаются:
- ионизирующая радиация
- плохая экологическая обстановка
- воздействие канцерогенов, поступающих в организм с пищевыми продуктами, вдыхаемым воздухом.
Предполагают наследственную детерминированность развития неврином. Склонность к их образованию отмечается у пациентов с нейрофиброматозом. Возникновение неврином глотки обусловлено хроническим вредоносным воздействием различных химических агентов, пыли, частых и длительных воспалительных процессов при хроническом тонзиллите, фарингите, назофарингите.
Патогенез
Макроскопически невринома является заключённым в капсулу, отграниченным округлым образованием с бугристой поверхностью. На разрезе опухоль имеет светло-серый или буро-коричневый цвет, определяются многочисленные фиброзированные участки, заполненные бурой жидкостью кисты. По мере роста неоплазия начинает сдавливать нервные волокна и окружающие нерв ткани, что вызывает возникновение основных клинических проявлений – нарушения функции нерва и прилегающих к нему структур. Выраженность симптоматики определяется локализацией шванномы. При расположении в узких рамках мосто-мозжечкового угла, костно-мышечного канала симптомы появляются рано, даже при небольших размерах образования.
Микроскопически невринома представляет собой параллельные ряды клеток с палочкообразными ядрами, перемежающиеся с волокнистыми структурами. Периферические участки опухоли окружены сосудистой сетью, центральные бедны сосудами. Вследствие недостаточного кровоснабжения в центральных отделах происходят дистрофические изменения. В результате последних невринома претерпевает различные морфологические трансформации, соответственно которым выделяют три основных гистологических типа неоплазии: эпителиоидный, ангиоматозный, ксантоматозный. Клинического значения указанная классификация не имеет.
Симптомы невриномы
Шваннома отличается медленным развитием симптоматики, может долго оставаться незамеченной. Признаки неоплазии зависят от ее месторасположения, включают две основные составляющие – симптомы расстройства функции поражённого нерва и проявления, обусловленные компрессией близлежащих тканей. При невриноме слухового нерва отмечается прогрессирующее снижение слуха. Поскольку опухоль односторонняя, пациент не сразу замечает развитие тугоухости. При вовлечении вестибулярной порции появляются головокружения с тошнотой и рвотой, вестибулярная атаксия.
Невринома тройничного нерва манифестирует прозопалгией, гипестезией половины лица, иногда – вкусовыми галлюцинациями. Поражение лицевого нерва характеризуется слабостью мимической мускулатуры. В ряде случаев тригеминальная и фациальная симптоматика провоцируются компрессией корешков соответствующих черепных нервов увеличивающейся вестибуло-кохлеарной шванномой.
Невринома спинального корешка протекает с классическим корешковым синдромом: болью, расстройством чувствительности, мышечной гипотонией, слабостью, атрофией в зоне иннервации поражённого корешка. Невринома периферического нерва проявляется аналогичными нарушениями в иннервируемой области. Со временем в денервированных тканях развиваются трофические расстройства. Невринома глотки вызывает чувство дискомфорта, обуславливает дисфагию, затруднение носового дыхания.
Осложнения
Неуклонно увеличивающаяся невринома мосто-мозжечкового угла может приводить к полной потере слуха, стойкому гемипарезу лица, внутричерепной гипертензии, сдавлению стволовых структур с развитием бульбарного синдрома, включающего нарушения глотания, речи, появление двоения в глазах. Компрессия мозжечка обуславливает возникновение мозжечковой атаксии: шаткость ходьбы, дискоординацию, крупноразмашистые движения, скандированную речь, нистагм. Спинальная невринома осложняется сдавлением спинного мозга с развитием компрессионной миелопатии, проявляющейся сенсомоторными нарушениями ниже очага поражения, расстройствами тазовых функций. Осложнением шванномы ветвей блуждающего нерва является нейропатический парез гортани.
Диагностика
Клиническая картина невриномы во многом сходна с поражением нервного ствола воспалительной, компрессионной, дисметаболической этиологии. Клиническая симптоматика, осмотр невролога позволяют определить уровень поражения. Последующая инструментальная диагностика направлена на уточнение морфологического субстрата, явившегося причиной поражения нервного ствола. Перечень необходимых обследований определяется расположением неоплазии, включает:
- Церебральную нейровизуализацию. Применяется при новообразованиях черепных нервов. Контрастная КТ головного мозга способна выявить невриномы размером более 1 см. Церебральная МРТ обладает большей информативностью, лучше визуализирует состояние окружающих опухоль тканей.
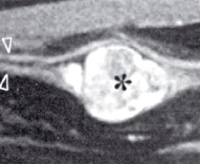
- МРТ. Проводится изолированная МРТ поражённого отдела позвоночника. Исследование позволяет обнаружить невриномы спинномозговых корешков, определить степень спинальной компрессии.
- Аудиометрия. Наряду с консультацией оториноларинголога и сурдолога, аудиометрия показана пациентам с понижением слуха. Обследование проводится для оценки степени тугоухости, исключения прочих возможных причин ухудшения слуха.
- КТ или МРТ гортани и глотки. Назначается при подозрении на невриному глотки. Выполняется после фарингоскопии для уточнения диагноза, локализации и размеров неоплазии.
- Сонография. УЗИ периферических нервов целесообразно при поражении нервных стволов конечностей. Дает возможность определить наличие локального утолщения неврилеммы. Более точно визуализировать образование помогает местная МРТ мягких тканей конечности.
- Электронейромиография. ЭНМГ необходима для анализа функционального состояния поражённого шванномой нервного ствола. В послеоперационном периоде применяется для контроля восстановления.
- Гистологическое исследование. Указанные выше обследования позволяют определить наличие опухолевого образования, предположить его доброкачественный характер. Точная верификация неоплазии возможна лишь по результатам исследования строения её тканей. Как правило, биопсия не назначается, проводится гистология операционного материала.
Дифференциальная диагностика шванном производится с другими опухолевыми образованиями. Невринома мосто-мозжечковой локализации требует дифференцировки от менингиомы, астроцитомы, опухоли мозжечка, спинальная шваннома — от иных экстрамедуллярных опухолей. Невриномы периферических нервов дифференцируют от компрессионно-ишемической, воспалительной невропатии.

Лечение невриномы
Единственным эффективным способом лечения шванном является их удаление. Выбор лечебной тактики осуществляется нейрохирургом, зависит от локализации неоплазии, возраста и состояния здоровья пациента. Применяются две основные методики:
- Хирургическое иссечение. Требует высвобождения нервных волокон от опухолевых тканей, что сопряжено с высоким риском травмирования, вероятностью сохранения отдельных опухолевых частиц, которые в последующем могут стать причиной рецидива. Для снижения риска указанных осложнений используется микрохирургическая техника. При интракраниальной локализации операция проводится путём трепанации черепа, при спинальной — с ламинэктомией.
- Радиохирургическое удаление. Выполняется при внутричерепной и спинальной локализации шванномы. Направленное лучевое воздействие вызывает гибель части опухолевых клеток, оставшиеся клетки утрачивают способность к размножению. Радикальная радиохирургическая операция возможна при размере неоплазии менее 30 мм, в остальных случаях радиохирургический метод применяется в качестве паллиативного лечения с целью уменьшения размеров новообразования у больных, имеющих противопоказания к открытой операции.
Прогноз и профилактика
Исход заболевания зависит от расположения опухоли, своевременности диагностики и лечения. В большинстве случаев радикальное удаление обеспечивает благоприятный результат. В отдельных случаях наблюдается рецидив новообразования. Отсутствие лечения приводит к необратимой потере функции поражённого нервного ствола, возникновению осложнений. Специфическая профилактика не разработана, общие профилактические меры сводятся к предупреждению воздействия онкогенных факторов, повышению противоопухолевого иммунитета.
Читайте также: