Что такое небактериальный остеомиелит

Остеомиелит — это воспаление костного мозга, которое может распространяться на всю кость (остит) и надкостницу (периостит). Врачи различают несколько форм остеомиелита, в том числе острый и хронический. Способ проникновения микроорганизмов в структуры кости и путь, которым они достигают костей, также играет роль в классификации.
Причины
Причиной остеомиелита обычно является инфекция, вызванная бактериями, наиболее распространенный возбудитель — Staphylococcus aureus. Реже причиной являются вирусы или грибы.
Инфекция костного мозга обычно возникает после травм, таких как перелом или операция, когда бактерии проникают непосредственно из внешней среды или через кровь к костной ткани.
Но даже существующие в других местах тела воспалительные процессы (например, хронический тонзиллит) могут вызывать остеомиелит при распространении микробов.
Различные факторы риска благоприятствуют развитию экзогенного воспаления костного мозга, например:
- Отсутствие гигиены;
- Осколочные переломы;
- Инородное тело (например, также материал для лечения повреждения кости);
- Слабая иммунная система;
- Хронические заболевания.
Другие потенциальные факторы риска, которые мешают заживлению ран и костей и тем самым увеличивают риск возникновения экзогенного остеомиелита после травмы или операции:
- недоедание;
- детский и пожилой возраст;
- курение;
- почечная недостаточность;
- заболевания печени;
- недостаточная дыхательная функция;
- ослабленная или подавленная лекарствами иммунная система;
- злокачественные опухоли (рак).
Местные факторы риска:
- хроническая лимфедема;
- хроническая венозная недостаточность;
- изменения в крупных кровеносных сосудах(макроангиопатия);
- рубцевание;
- фиброзвследствие лучевой терапии;
- воспаление мелких сосудов;
- нейропатия.
Эндогенный и экзогенный остеомиелит

Эндогенное воспаление костного мозга (или гематогенный остеомиелит) возникает, когда возбудителем становится инфекционный агент в пределах тела (например, при хронических воспалительных процессах), и прибывает через кровь в костный мозг. Это происходит главным образом у детей и подростков, в состоянии сниженного иммунитета.
Экзогенный остеомиелит (послеоперационный или посттравматический) возникает в результате несчастных случаев или операций. Патогенные микроорганизмы проникают извне в кость и распространяются в тканях.
Особый риск остеомиелита существует для людей с ослабленной иммунной системой или с хроническими и системными заболеваниями.
Определение остроты процесса при остеомиелите зависит от того, как долго длится заболевание:
- Острый остеомиелит: если инфекция костного мозга длится менее шести недель, это острое заболевание.
- Хронический остеомиелит: если инфекция костного мозга длится дольше шести недель, врачи говорят о хроническом воспалении костного мозга.
Симптомы

Наиболее распространенным симптомом остеомиелита является боль. Инфекцию костного мозга нужно неотложно лечить антибиотиками, чтобы процесс не становился хроническим.
Симптомы остеомиелита могут быть совершенно разными. Среди прочего, они зависят от того, являются ли бактерии причиной воспаления костного мозга и является ли заболевание острым или хроническим.
Острый остеомиелит обычно ассоциируется с тяжелыми, очень распространенными симптомами. Примерами являются:
- Лихорадка, озноб
- Боль в области инфекционного поражения
- Отек, покраснение и местное повышение температуры в области пораженной кости
В основном: температура тела субфебрильна, область поражения горячая на ощупь. Пациенты с большой вероятностью будут жаловаться на боль и функциональные ограничения. В некоторых случаях от места воспалительного процесса возникают проходы к другим органам с образованием абсцессов или гнойное сок поверхности кожи — так называемые свищи.
Острый эндогенный остеомиелит
Эндогенный остеомиелит обычно встречается у детей и подростков. Врачи знают три возрастных пика: в первые два года жизни, в пять и в возрасте 18 лет. Мальчики более уязвимы, чем девочки. Кроме того, бедренная кость (бедренная кость) и большеберцовая кость (большеберцовая кость) поражаются чаще, чем другие длинные кости. Причины неясны. В зрелом возрасте мужчины также подвержены более высокому риску, чем женщины. На этом этапе жизни остеомиелит может влиять на позвоночник в дополнение к длинным костям.
Особенно опасен детский остеомиелит, который вызван, например, инфекцией пуповины или пневмонией. Существует риск опасного для жизни заражении крови (сепсис).
Остеомиелит у маленьких детей может означать, что костная кость перфорирована и инфекция распространяется вдоль надкостницы — затем погибает основная костная ткань. У взрослых эта форма остеомиелита встречается редко.
Острый экзогенный остеомиелит
При остром экзогенном остеомиелите гнойное воспаление костного мозга происходит после открытого перелома или операции на кости. Таким образом, микроб проникает снаружи (экзогенно), не затрагивая кровоток.
При хроническом остеомиелите или у взрослых пациентов — симптомы менее выражены, за исключением острого эпизода.
Первично-хронический остеомиелит
При первичном хроническом остеомиелите бактерии первоначально распространяются через кровь в организме. Иммунная система организма способна удерживать возбудители от роста, но в этом случае — не удалось их успешно устранить. В результате в костях развивается абсцесс (абсцесс Броди) или поверхность костей затвердевает (склероз). Вызывающие бактерии обычно не обнаруживаются.
Вторичный хронический остеомиелит
При вторичном хроническом остеомиелите микроорганизмы попали в сустав или кость снаружи и поселились там. В результате – их присутствие вызывает воспалительные процессы и гнойные свищи.
Кроме того, существуют ревматические формы остеомиелита, которые не вызваны инфекцией и бактериями. Важной особой формой является хронический рецидивирующий или рецидивирующий мультифокальный остеомиелит, который прежде всего встречается у детей и подростков, и часто ассоциируется с аутоиммунным заболеванием.
Небактериальный остеомиелит
При остеомиелите, который вызван не только бактериями, общие симптомы отсутствуют. Наиболее важным симптомом является боль в нескольких частях тела. Также может возникнуть локальный отек и гипертермия. Ревматической форме остеомиелита сопутствуют и соответствующие поражения кожи, такие как псориаз, дерматит или угри.
Диагностика

Для диагностики остеомиелита требуются различные лабораторные анализы. Анализ крови показывает увеличение так называемых воспалительных маркеров (как показателей иммунного ответа организма):
- Увеличение белых клеток крови (лейкоцитоз);
- Ускоренная скорость осаждения эритроцитов (ESR);
- Увеличение показателя C-реактивного белка (CRP).
Процедуры визуализации показывают остеомиелит на снимках или приборах. Однако при остром остеомиелите изменения в структуре кости наблюдаются только через 1-2 недели.
Рентгенография
В более позднем периоде воспаления костного мозга на рентгенограмме появляются изменения, становится различима отслойка надкостницы от кости и кальцификация (так называемая оссификация). Части кости отмирают в результате хронического остеомиелита и остаются в виде остаточных фрагментов в области инфекции, рядом с этими костными частями образуется новая костная ткань. Результатом является соединительная ткань вокруг очага, которая может быть видна на рентгеновском снимке как яркая граница.
Ультразвуковое исследование показывает накопление синовиальной жидкости (выпот) в месте воспаления. Кроме того, некоторые из процессов, протекающих в воспаленной костной ткани, (например, изменение надкостницы, которая поднимается от кости путем образования абсцесса) – легче визуализируются ультразвуком, чем рентгеновским облучением.
Другим методом исследования при подозрении на остеомиелит является скелетная сцинтиграфия с контрастными препаратами. Основываясь на последующем распределении этих веществ в кости, можно обнаружить воспалительные процессы.
Видео о симптомах, диагностике и лечении остеомиелита:
Лечение остеомиелита
Лечение остеомиелита чрезвычайно важно! Это заболевание может угрожать развитием опасного для жизни сепсиса, когда микроорганизмы распространяются через кровоток. У детей до второго года жизни существует также риск заражения суставов. Последствиями могут быть гнойные атриты, повреждения суставов и расстройства роста.
При остром воспалении костного мозга пораженная конечность обездвиживается гипсом или шиной. Кроме того, пациенты получают высокие дозы антибиотиков в течение примерно шести-восьми недель. Детей обычно лечат пенициллинами.
Если симптомы при приеме антибиотиков сохраняются в течение 24 часов, врачи пытаются удалить очаг воспаления хирургическим путем. Эта мера особенно важна для взрослых. Таким образом, хирурги устраняют абсцесс или мертвую ткань (некроз), которые являются питательной средой для продолжения существования инфекции и, возможно, ее распространения.
При хроническом остеомиелите врачи иногда вводят антибиотики в место гнойного источника инфекции, чтобы полностью убить бактерии.
Если микробы сильно повредили костное вещество, его необходимо заполнить, чтобы обеспечить стабильность кости. Тогда проводится костная пластика — хирург переносит здоровую костную ткань в область поражения.
После операции пациенты продолжают получать антибиотики, а пораженный участок постепенно восстанавливается. В первый год пациенты должны проходить контроль каждые три месяца. Только таким образом можно обеспечить полное заживление остеомиелита.
Опасности заболевания
Крайне важно, чтобы врачи своевременно диагностировали и лечили острый остеомиелит. В этом случае он часто заживает без последствий и ос.
У младенцев и детей острый эндогенный остеомиелит может повредить зоны роста кости и, таким образом, привести к расстройствам роста. Зараженная конечность сокращается или деформируется, что может потребовать последующей ортопедической хирургии.
Взрослые более склонны к хронической форме и прогрессированию остеомиелита, что связано с изменениями костей и повышает риск перелома костей.

Острая боль в лодыжке без травмы. Если болезненные ощущения наблюдаются глубоко в суставе, причиной могут быть заболевания кости ( остеомиелит).

Воспаление в костях или остеомиелит. В данном случае болит икроножная мышца постоянно, причем в основном боль острая и резкая.

Есть, однако, и другие заболевания, такие как: остеомиелит, костные кисты, опухоли костей и болезнь Педжета.
Что такое остеомиелит?
Остеомиелит представляет собой инфекцию кости, чаще всего вызываемую бактериями, реже другими типами патогенных микроорганизмов, часто достигающих кости через кровь. Остеомиелит может быть острым или хроническим и определяется как таковой в первую очередь на основании патологической картины ткани, а не продолжительности инфекции. Наиболее распространенной причиной остеомиелита, острого или хронического, является золотистый стафилококк как у детей, так и у взрослых.
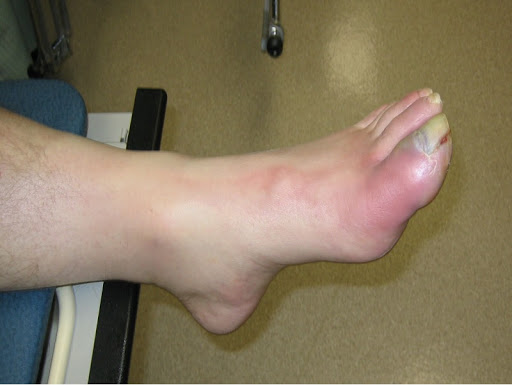
При инфицировании костной ткани часто развивается отек ее мягкой внутренней части (костного мозга). Отекшая внутренняя часть начинает давить на твердую внешнюю стенку кости, приводя к передавливанию кровеносных сосудов костного мозга, в результате чего приток крови к кости снижается или прекращается.
Без достаточного поступления крови возможно отмирание участков костной ткани. Инфекции таких отмерших участков костной ткани сложны в лечении, поскольку в эти участки не проникают естественные клетки организма, специализирующиеся на защите от инфекций, а также антибиотики.
Инфекция также может распространиться за пределы кости и привести к образованию гнойных скоплений (абсцессов) в близлежащих мягких тканях, например, мышечной ткани. Абсцессы иногда самостоятельно прорываются через кожу.
Классификация
Существует два типа остеомиелита, которые более дифференцированы по отношению к профилю, представленному костной тканью, чем по продолжительности самой инфекции:
- Острый остеомиелит, связанный с воспалительными изменениями костей, вызванными патогенными бактериями, симптомы которых обычно появляются через две недели после заражения.
- Хронический остеомиелит представляет собой некроз кости, то есть гибель части костной ткани.
Дальнейшие классификации остеомиелита основаны на предполагаемом механизме инфицирования: например, если он передается через кровь или в результате прямого проникновения бактерий в кость вследствие инфицирования прилегающих мягких тканей или открытой раны.
Причины остеомиелита
Остеомиелит вызывается различными инфекционными агентами. Когда костный мозг (мягкая ткань внутри кости) заражается, он набухает и оказывает давление на кровеносные сосуды в кости, вызывая их разрушение. Найденные микроорганизмы различаются в зависимости от возраста пациентов:
- Бактерии золотистого стафилококка (Staphylococcus aureus) являются наиболее частой причиной острого и хронического остеомиелита у взрослых и детей.
- Стрептококк группы А (пневмококк и К. kingae) являются другими двумя наиболее распространенными патогенными микроорганизмами у детей.
- Стрептококковые инфекции группы В встречаются в основном у новорожденных.
- У взрослых золотистый стафилококк является наиболее распространенным патогеном в кости, связанным с протезными инфекциями.
- Другие возможные микроорганизмы: Staphylococcus epidermidis, Pseudomonas aeroginosa, Serratia marcescens и Escherichia coli.
- Кроме того, грибковые и микобактериальные инфекции также были зарегистрированы у пациентов с остеомиелитом, но они остаются редкими и обычно встречаются у пациентов с нарушенной иммунной функцией (иммунодефицит).
- Есть редкие случаи паразитарной инфекции (эхинококкоз).
- В контексте травмы инфекция очень часто связана с несколькими микроорганизмами.
Механизм действия, который вызывает хронический остеомиелит, заключается в следующем: бактерии прилипают к кости и образуют биопленку, в которой они становятся менее чувствительными не только к иммунной системе пациента, но и к антибиотикам.
Золотистый стафилококк часто поражает госпитализированных людей, поэтому это называется внутрибольничной инфекций — микробом, который поражает больного в результате его госпитализации или посещения лечебного учреждения. Таким образом, инфекция золотистого стафилококка может заражать человека во время установки катетера, протеза или зонда.
Люди, наиболее подверженные риску острого остеомиелита, — это дети, которые чаще поражаются из-за роста областей длинных костей, которые сильно васкуляризируются и подвержены даже незначительным травмам. Более половины случаев острого гематогенного (переносимого с кровью) остеомиелита у детей приходится на пациентов в возрасте до пяти лет. Напротив, хронический остеомиелит у детей встречается очень редко.
Факторами риска, а именно предрасположенностью к остеомиелиту, являются в основном:
- диабет 2 типа;
- заболевание периферических сосудов.
По мере прогрессирования этих состояний заболеваемость хроническим остеомиелитом среди населения увеличивается.
Симптомы остеомиелита
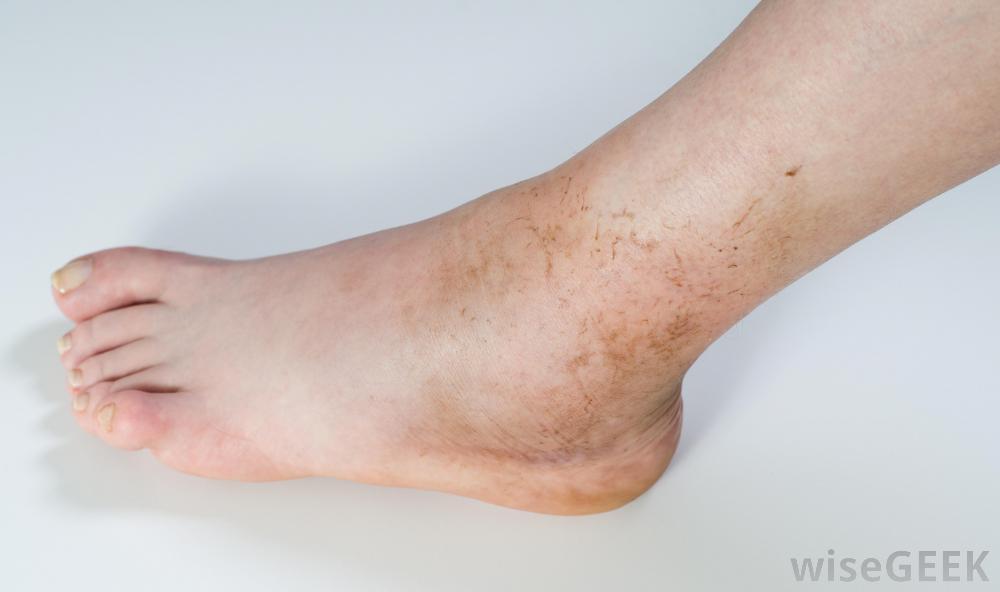
Симптомы острого остеомиелита:
- лихорадка (высокая температура);
- раздражительность;
- местная эритема (покраснение);
- отек;
- чувствительность зараженной кости.
Симптомы хронического остеомиелита:
- часто вторичный по отношению к открытым переломам;
- хроническая боль;
- плохое заживление ран;
- общее недомогание;
- иногда жар.
Симптомы остеомиелита могут быть неспецифичными, и их трудно распознать. Идентификация рассматриваемой бактериальной инфекции не всегда проста, поскольку посевы крови, позволяющие обнаружить их, оказываются положительными только в половине случаев.
Осложнения
Основные осложнения остеомиелита включают:
- Смерть кости (остеонекроз). Инфекция кости может препятствовать циркуляции крови внутри кости, что приводит к ее смерти. Для того чтобы антибиотики помогли, необходимо хирургически удалить отмершие части кости.
- Септический артрит. Иногда инфекция в костях может распространиться на близлежащие суставы.
- Плохой рост. Если остеомиелит возникает в мягких тканях, называемых ростовыми пластинами, на любом конце длинных костей рук или ног, это может повлиять на нормальный рост костей и суставов детей.
- Рак кожи. Если при остеомиелите образовалась открытая рана, которая выделяет гной, существует высокая вероятность того, что на окружающей коже появится плоскоклеточный рак.
Диагностика
Остеомиелит можно заподозрить на основании симптомов и по результатам медицинского осмотра. Например, врачи могут подозревать остеомиелит у больного со стойкой болью в определенном участке кости, сопровождающейся или не сопровождающейся лихорадкой, предъявляющего жалобы на практически постоянную усталость.
Если врачи подозревают остеомиелит, они проводят анализы крови для выявления воспаления, определяя один из следующих показателей:
- скорость оседания эритроцитов (СОЭ — анализ, который заключается в измерении скорости, с которой эритроциты оседают на дно пробирки с кровью);
- уровень С-реактивного белка (белок, циркулирующий в крови, резко повышается в случае воспаления).
Повышенные показатели СОЭ и уровня С-реактивного белка обычно указывают на наличие воспаления. Кроме того, в результатах анализа крови часто выявляют повышение количества лейкоцитов. Однако для диагностики остеомиелита результатов таких анализов крови недостаточно, хотя результаты в пределах нормы, говорящие о незначительном воспалении или полном его отсутствии, снижают вероятность остеомиелита.
Рентген позволяет обнаружить характерные признаки остеомиелита, но в ряде случаев это возможно только спустя 2–4 недели после появления первых симптомов.
В случае сомнительных результатов рентгенологического исследования или тяжелых симптомов проводится компьютерная томография (КТ) или магнитно-резонансная томография (МРТ). С помощью КТ и МРТ можно определить инфицированные участки или суставы и обнаружить инфекцию соседних тканей, например, абсцессы.
Для диагностики инфекции кости и определения микроорганизмов-возбудителей врачи могут взять на анализ образцы крови, гноя, синовиальной жидкости или самой костной ткани. Как правило, при остеомиелите позвоночника образцы костной ткани извлекают с помощью иглы или в ходе хирургического вмешательства.
Лечение остеомиелита
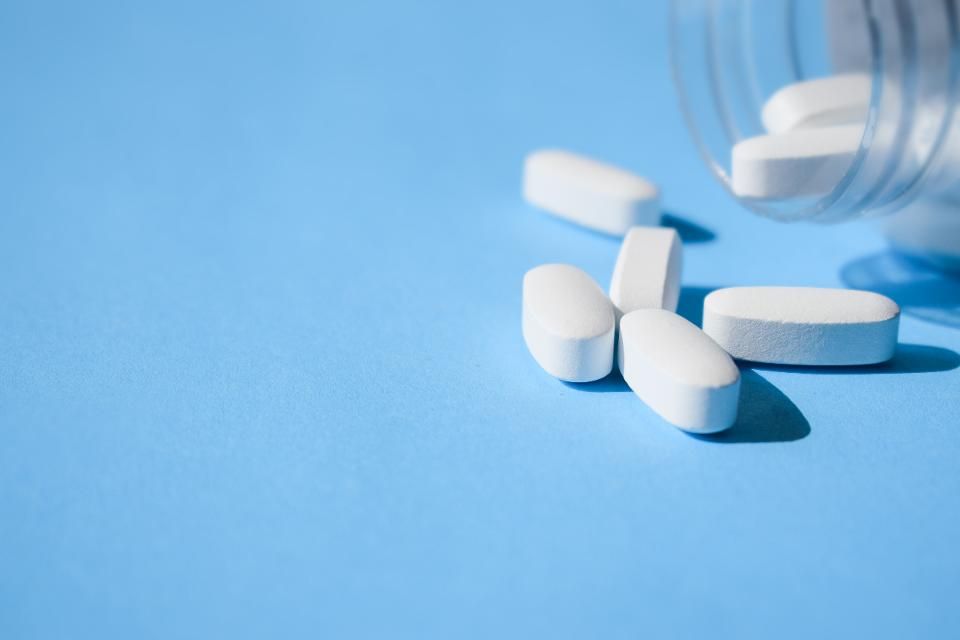
Наиболее эффективным средством лечения детей и взрослых, у которых в недавнее время была инфекция кости, распространившаяся с кровотоком, являются антибиотики. Если определить бактерию-возбудителя инфекции не представляется возможным, применяют антибиотики, эффективные в отношении золотистого стафилококка и многих других типов бактерий (антибиотики широкого спектра действия).
В зависимости от тяжести течения инфекции, антибиотики могут вводить в вену (внутривенно) в течение 4–8 недель. Затем переходят на прием антибиотиков внутрь в течение более длительного периода времени в зависимости от реакции на них пациента. Лечение некоторых больных хроническим остеомиелитом может предусматривать прием антибиотиков в течение нескольких месяцев.
Если обнаружена или подозревается грибковая инфекция, необходимо лечение противогрибковыми препаратами в течение нескольких месяцев. Если инфекция обнаружена на ранних этапах, хирургическое вмешательство обычно не требуется.
У взрослых больных с бактериальным остеомиелитом позвонков антибиотикотерапия обычно длится от 4 до 8 недель. Иногда возникает необходимость в постельном режиме, и больному может потребоваться использовать корсет. Для дренирования абсцессов или укрепления пораженных позвонков (чтобы не допустить сминания позвонков и, как следствие, поражения близлежащих нервов, позвоночного столба или кровеносных сосудов) может потребоваться хирургическое вмешательство.
Если остеомиелит развивается вследствие инфекции близлежащих мягких тканей, сложность лечения возрастает. Обычно проводится хирургическая операция для удаления отмершей ткани и кости, образовавшиеся полости заполняются здоровой кожей или другой тканью. Затем проводится лечение инфекции с помощью антибиотиков. Антибиотики широкого спектра действия необходимо принимать более 3 недель после хирургического вмешательства.
При наличии абсцесса обычно требуется хирургическое вмешательство для его удаления. Также хирургическое вмешательство показано больным со стойкой температурой и снижением массы тела.
Прогноз
При лечении клинический исход острого остеомиелита в целом хороший.
Прогноз неутешителен для людей с длительным (хроническим) заболеванием. Симптомы могут появляться и исчезать годами, даже при хирургическом вмешательстве. Может потребоваться ампутация, особенно у людей с диабетом или плохим кровообращением.
Прогноз для людей с протезной инфекцией частично зависит от:
- здоровья человека;
- типа инфекции;
- того можно ли зараженный протез удалить без проблем.
Можно ли предотвратить остеомиелит?
Самый простой способ предотвратить остеомиелит — сохранять кожу чистой. Все порезы и раны, особенно глубокие, должны быть тщательно очищены. Моте раны водой с мылом, держите их под проточной водой не менее пяти минут подряд, чтобы тщательно их промыть и удалить любую грязь.
Чтобы сохранить чистоту раны после промывки, накройте ее стерильной марлей или чистой тканью. Вы можете нанести заживляющий безрецептурный антибактериальный крем на рану, но самое главное, чтобы он был хорошо очищен. Раны должны начать заживать в течение первых 24 часов и полностью зажить в течение недели.
Рана, для заживления которой требуется больше времени и/или которая вызывает сильную боль, должна быть осмотрена специалистом.
И, как и при многих инфекциях, родители и дети должны тщательно и часто мыть руки, чтобы предотвратить распространение микробов. Дети также должны своевременно проходить необходимые вакцинации.
Читайте также:


