Что такое артроз гортани
Артрит хрящей гортани, симптомы которого могут затруднять его диагностику ввиду похожести на признаки других патологий, – весьма серьезная патология. Артрит – воспалительное заболевание суставов, при отсутствии его лечения в процесс вовлекаются все суставные компоненты и может развиться осложнение в виде анкилоза. В гортани имеются суставы, и они тоже способны воспаляться. Данный орган состоит из хрящей, которые создают ее каркас и соединяются между собой сочленениями. Артриты суставов гортани бывают первичными и вторичными. Первые связаны с ревматоидной инфекцией и возникают наряду с поражением других суставов при ревматизме.
Сущность патологии

Расположение хрящей гортани
Ревматоидный артрит, по определению Т. М. Трофимова (1989), – это хронический воспалительный процесс в суставах, который постоянно прогрессирует. Его развитие связывают с аутоиммунными процессами, когда идет выработка антител к собственным клеткам соединительной ткани. Поэтому ревматизм по другому определению (Н. Н. Кузьмина, 1989), – считается системным заболеванием соединительной ткани, который поражает в первую очередь ССС, почки и суставы. Возбудителем его считается бета-гемолитический стрептококк группы А. В сыворотке крови больного обнаруживаются антистрептококковые антитела в повышенном количестве.
Начинается заболевание с припухлости в суставах, их отечности, воспаления, позже образуются контрактуры, подвывихи и завершением являются анкилозы. Это не может не отражаться на функции суставов. Ревматический гортанный артрит вызывается и стрептококком, это подтверждается тем, что лечение антибиотиками пенициллинового ряда всегда дает хороший эффект. А рецидивы предупреждаются введением бициллина. Иногда гортанный артрит может вызываться гонококками, но это бывает при ятрогенной травме, при различных манипуляциях на гортани и травмах. Ревматический артрит всегда имеет хроническое течение, в гортани в том числе. При длительном течении может развиться анкилоз суставов. Если артрит протекал с гнойным воспалением, развиваются рубцовые изменения и стеноз.
Строение гортани

Симптомы патологии зависят от того, на каком участке органа развивается процесс. Гортань хорошо заметна под кожей, как небольшое возвышение на передней поверхности шеи. Состоит она из 3 непарных и 3 парных хрящей, соединенных между собой в суставы и служащих для прикрепления мышц и связок. Мышцы приводят гортань в движение, меняя степень натяженности голосовых связок и величину голосовой щели. Это бывает всегда необходимо при разговоре и пении.
Гортань расположена на уровне 4-5-6 шейных позвонков. На уровне 7 шейного позвонка она переходит в трахею. Сзади нее находится глотка, переходящая в пищевод. Гортань и глотка сообщаются между собой на уровне ротовой полости: имеется клапан (надгортанник), который регулирует вход в гортань во время разговора и дыхания, при приеме пищи. С боковых сторон шеи располагаются крупные артерии и вены, питающие головной мозг: сонные и яремные.
Непарные хрящи гортани:
- щитовидный – самый крупный;
- перстневидный – находится под щитовидным и полностью оправдывает свое название;
- надгортанник.
- черпаловидный;
- клиновидный;
- рожковидный.
Немного о физиологии
Гортань участвует в акте дыхания, а не просто в пропускании воздуха. Выполняет функцию фонации (звукообразования). Она защищает органы шеи от травм и повреждений, выполняет запирательную функцию во время приема пищи, кашлевую, отхаркивающую. Она выполняет и речеобразовательную функцию, характерную только для человека. Именно благодаря гортани человек имеет возможность говорить и общаться. Гортань по виду похожа на песочные часы – середина ее сужена, здесь находятся голосовые связки.
Все составляющие гортани соединены между собой. Сюда входят все гортанные связки, мышцы, мембраны и основные составляющие – хрящи. Именно последние образуют эту воздухоносную полость, называемую гортанью, и придают ей жесткость. В этом случае благодаря хрящам связаны в единую систему органы дыхания, щитовидная железа и подъязычные мышцы. Хрящи должны всегда сохранять свою функциональность, эластичность и подвижность. Если в результате воспалительных процессов это нарушается, человек может лишиться способности дышать и говорить. Воспаляться могут как сами хрящи, так и их суставы. С 25-30 лет хрящи гортани (кроме надгортанника) начинают пропитываться солями кальция, процесс этот прогрессирует в течение жизни и завершается к 65 годам.
Хрящи становятся окостенелыми, теряют свою подвижность. Гортань не может производить звуки в том же диапазоне, как раньше, голос становится слабым, начинает дребезжать (“старческий”). Суставов, которые могут воспаляться в гортани, всего 2: перстнечерпаловидный и перстнещитовидный. Гиалиновые непарные хрящи (перстневидный и щитовидный) соединены между собой т. н. крикотиреоидной связкой. Она всегда важна, когда нужно сделать срочную коникотомию, например, при отеке гортани и наличии инородного тела в дыхательных путях.
Гиалиновые хрящи с возрастом пропитываются солями кальция, они не имеют такой эластичности, как надгортанник. Он состоит из эластичной хрящевой ткани и имеет форму лепестка. Его подвижность сохраняется до конца жизни. Из-за такого строения он прикрывает отверстие гортани при приеме пищи и открывает ее при разговоре. Именно поэтому во время трапезы не рекомендуется разговаривать. Парные черпаловидные хрящи важны для создания звуков, поскольку к ним крепятся голосовые связки и мышцы – релаксаторы.
Артрит хрящей гортани, это недуг, этиология которого чаще всего имеет аутоиммунную природу. Из двух суставов больше поражается перстнечерпаловидный.
Боль возникает в месте его расположения. Он может быть одно- и двусторонним. Причиной его способны стать банальные инфекции и специфические воспалительные процессы. Они могут развиваться при перихондритах гортанных хрящей, абсцессе глотки или ее флегмоне, ревматическом поражении суставов и подагре. Гонококки нередко являются возбудителями воспаления. Распространение инфекции может происходить с потоком крови, лимфы и даже контактным путем. Артритов насчитывается более 100 типов. Возбудителем является чаще всего бета-гемолитический стрептококк группы А, стафилококк – на втором месте, на третьем – полимикробное воздействие.
Артрит гортанных суставов нередко является осложнением острых ларингитов и гортанных ангин. Если диагностирован артрит хрящей гортани, симптомы его очень схожи с признаками перихондрита черпаловидного хряща. К ним относятся: легкая визуальная отечность шеи, появление сильной боли даже при легком надавливании на гортань. Глотание становится болезненным, попытка говорить затруднительна, отек тканей в области данного сочленения хрящей. Слизистая, которая выстилает сустав, оказывается отечной, гиперемированой, сглаживаются хрящевые контуры. Со стороны воспалительного процесса голосовая связка также воспаляется и становится неподвижна, из-за чего возникают затруднения при попытке разговора (дисфония). При воспалении двух суставов сразу, когда развивается артрит двусторонний, голосовая связка может находиться ближе к медиальному, центральному положению и появляется удушье.
Когда период острого воспаления заканчивается, отечность пораженного сустава какое-то время еще сохраняется. Подвижность его при этом оказывается ограниченной, и данное состояние отражается на голосе. Артрит может завершиться и анкилозом, т. е. неподвижностью сустава. Тогда, как следствие, способна ослабнуть работа возвратного нерва со стороны пораженного сустава. Это происходит из-за того, что в течение всего процесса воспаления нервно-мышечный аппарат оказывается незадействованным и наступает его атрофия в результате длительного бездействия.
Этиология данного артрита идентична с первой. При диагностике во время ларингоскопии надавливают на латеральные пластинки щитовидного хряща, в ответ на это появляется сильная болезненность при произнесении высоких звуков в глубине гортани. Боль часто иррадиирует в ухо, в ту половину шеи, в которой находится воспаленный сустав. Боль может появляться и спонтанно, без механического раздражения. При эндоскопическом исследовании в сочленении хрящей также заметны признаки воспаления.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Артриты суставов гортани возникают первично и вторично. Первичные артриты обусловлены ревматоидной инфекцией и проявляются, наряду с поражением других суставов, - кистей, стоп, реже более крупных суставов (ревматоидный и ревматический полиатртриты).
Ревматоидный артрит, по определению Т.М.Трофимова (1989), - это воспалительное заболевание суставов, характеризующееся хроническим прогрессирующим течением и являющееся одним из наиболее частых заболеваний суставов. Причина этого заболевания не известна. Большое значение придают аутоиммунному процессу, особенностью которого является выработка лимфоцитов и антител (аутоантител) против собственных тканей организма. В начале заболевания наблюдают припухлости суставов, позже образуются подвывихи, контрактуры и анкилозы их. Постепенно нарушается их функция. При ревматоидном артрите, помимо полиартрита, могут наблюдаться увеличение лимфатических узлов, образование подкожных безболезненных узелков, располагающихся чаще всего около локтевых суставов (ревматоидные узелки), признаки поражения периферической нервной системы (невриты) и внутренних органов (сердца, легких, ночек). В ряде случаев повышается температура тела, иногда до 38-39°С. Указанные явления ревматоидного артрита представляют собой важные дифференциально-диагностические признаки, отличающие ревматоидный артрит гортани от банальных артритов, являющихся осложнением описанных выше вульгарных заболеваний.
Ревматизм, по определению Н.Н.Кузьмина (1989), - это системное воспалительное заболевание соединительной ткани, характеризующееся преимущественной локализацией процесса в ССС и развивающееся у предрасположенных к нему лиц, главным образом молодых, в связи с инфекцией, вызванной бета-гемолитическим стрептококком группы А. Особенностью этого заболевания является его эпидемиологическая пенетрантность в коллективы молодого возраста (детские воспитательные учреждения, воинские подразделения и т. н.). Установлено, что началу заболевания или его рецидиву предшествуют ангина, фарингит, ринит или скарлатина. Из мазков со слизистой оболочки носоглотки заболевших часто высевают бета-гемолитический стрептококк группы А, а в сыворотке крови обнаруживают повышенное содержание противострептококковых антител. Подтверждением роли стрептококковой инфекции в возникновении ревматизма, и в частности ревматического гортанного артрита, наряду с приведенными выше признаками, служит возможность предупреждения его развития при правильном лечении этой инфекции пенициллином и предотвращении рецидивов путем назначения бициллина.
Иногда артрит суставов гортани возникает в связи с инфицированием гонококковой инфекции, в результате эндоларингеальной ятрогенной травмы (при эзофагоскопии, ларингобронхоскопии, интубации трахеи для дачи наркоза, зондировании пищевода, извлечении инородного тела), травмы инородными телами как и при сверхсильном голосовом напряжении. Если артрит гортани обусловлен ревматическим процессом или подагрой, то он принимает затяжной хронический характер.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
Патологическая анатомия
Патологоанатомические изменения при артрите суставов гортани бывают различными в зависимости от этиологического фактора. При банальных процессах воспалительные изменения ограничиваются серозными синовиитами с последующими фибринозными изменениями суставных сумок. При более тяжелых артритах развивается гнойное воспаление, которое иногда сопровождается явлениями некроза. После ликвидации воспалительного процесса в большинстве случаев развиваются анкилоз сустава и рубцовые изменения, ограничивающие его функцию. При инфекционных и специфических артритах патологоанатомическая картина характеризуется специфическими особенностями каждого заболевания в отдельности (дифтерия, скарлатина, туберкулез, сифилис и др.).
Артрит перстнечерпаловидного сустава
Причиной возникновения этого заболевания могут служить как банальные, так и инфекционно-специфические заболевания гортани, в результате возникновения перихондрита гортани, флегмоны или абсцесса глотки и, как уже отмечено выше, в результате ревматоидных и ревматических процессов, подагре, гонококковой инфекции и др. Передача инфекции может происходить контактным (per continuitatem), гематогенным или лимфогенным путем. Этиологическим факторам служат чаще всего гемолитический стрептококк, стафилококк и полимикробная ассоциация. При инфекционных и специфических заболеваниях, наряду с банальной микробиотой, присутствует и специфическая, определяющая общую клиническую картину данного конкретного заболевания.

[11], [12], [13], [14], [15], [16], [17], [18], [19]
При острых формах артрита перстнечерпаловидного сустава признаки заболевания весьма схожи с симптомами при перихондрите черпаловидного хряща: дисфония, дисфагия, отек соответствующей области гортани и т. п. Голосовая складка на стороне поражения ограничена в движениях или полностью неподвижна. Это состояние отличается от нейрогенного ее поражения (неврит или травма соответствующего возвратного нерва) тем, что слизистая оболочка в области черпаловидного хряща гиперемирована, отечна, контуры хряща сглажены. Голосовая складка при этом занимает либо промежуточное положение между положениями при ее отведении и приведении (интермедиальное положение), либо положение, приближающееся к срединному (парамедиальное положение). Если возникает двусторонний артрит перстнечерпаловидного сустава, то при парамедиальном положении наступают явления удушья, нередко требующие экстренной трахеотомии (при всех стенозах гортани воспалительно-инфекционного геиеза, требующих экстренной помощи, производят нижнюю трахеотомию, желательно на уровне 3-4-го кольца трахеи, подальше от очага воспаления, чтобы ие вызвать инфицирования трахеостомы).
Диагностика артрита перстнечерпаловидного сустава не вызывает затруднений при воспалительном генезе артритов гортанных суставов, более затруднительна она при ревматоидных и ревматических артритах. В последнем случае дифференциальная диагностика основывается на общих и местных признаках основного заболевания. От нейромускулярной дисфункции при одностороннем поражении возвратного нерва анкилоз перстнечерпаловидного сустава дифференцируют на основании того, что в первом случае голосовой отросток хряща расположен косо книзу в направления просвета гортани и движется при движения противоположной голосовой складки, в то время как при анкилозе сустава движения черпаловидного хряща невозможны. Отсутствие движений в перстнечерпаловидном суставе может быть установлено попыткой приведения в движение черпаловидного хряща при прямой ларингоскопии.

[20], [21], [22], [23], [24], [25], [26], [27], [28]
Артрит перстнещитовидного сустава
Артрит перстнещитовидного сустава возникает по тем же причинам, что и перстнечерпаловидного сустава. Диагностируется он по тому, что при надавливании на боковые пластины щитовидного хряща возникает резкая болезненность в глубине гортани при фонация высоких звуков, иррадиирующая в соответствующую половину шеи, иногда в ухо, а также на основании спонтанных болей. Эндоскопически выявляются признаки воспаления соответствующей половине гортани в области перстнечерпаловидного сустава.

[29], [30], [31], [32], [33]
Артрит хрящей гортани, симптомы которого могут затруднять его диагностику ввиду похожести на признаки других патологий, – весьма серьезная патология. Артрит – воспалительное заболевание суставов, при отсутствии его лечения в процесс вовлекаются все суставные компоненты и может развиться осложнение в виде анкилоза. В гортани имеются суставы, и они тоже способны воспаляться. Данный орган состоит из хрящей, которые создают ее каркас и соединяются между собой сочленениями. Артриты суставов гортани бывают первичными и вторичными. Первые связаны с ревматоидной инфекцией и возникают наряду с поражением других суставов при ревматизме.
Сущность патологии

Расположение хрящей гортани
Ревматоидный артрит, по определению Т. М. Трофимова (1989), – это хронический воспалительный процесс в суставах, который постоянно прогрессирует. Его развитие связывают с аутоиммунными процессами, когда идет выработка антител к собственным клеткам соединительной ткани. Поэтому ревматизм по другому определению (Н. Н. Кузьмина, 1989), – считается системным заболеванием соединительной ткани, который поражает в первую очередь ССС, почки и суставы. Возбудителем его считается бета-гемолитический стрептококк группы А. В сыворотке крови больного обнаруживаются антистрептококковые антитела в повышенном количестве.
Начинается заболевание с припухлости в суставах, их отечности, воспаления, позже образуются контрактуры, подвывихи и завершением являются анкилозы. Это не может не отражаться на функции суставов. Ревматический гортанный артрит вызывается и стрептококком, это подтверждается тем, что лечение антибиотиками пенициллинового ряда всегда дает хороший эффект. А рецидивы предупреждаются введением бициллина. Иногда гортанный артрит может вызываться гонококками, но это бывает при ятрогенной травме, при различных манипуляциях на гортани и травмах. Ревматический артрит всегда имеет хроническое течение, в гортани в том числе. При длительном течении может развиться анкилоз суставов. Если артрит протекал с гнойным воспалением, развиваются рубцовые изменения и стеноз.
Строение гортани

Симптомы патологии зависят от того, на каком участке органа развивается процесс. Гортань хорошо заметна под кожей, как небольшое возвышение на передней поверхности шеи. Состоит она из 3 непарных и 3 парных хрящей, соединенных между собой в суставы и служащих для прикрепления мышц и связок. Мышцы приводят гортань в движение, меняя степень натяженности голосовых связок и величину голосовой щели. Это бывает всегда необходимо при разговоре и пении.
Гортань расположена на уровне 4-5-6 шейных позвонков. На уровне 7 шейного позвонка она переходит в трахею. Сзади нее находится глотка, переходящая в пищевод. Гортань и глотка сообщаются между собой на уровне ротовой полости: имеется клапан (надгортанник), который регулирует вход в гортань во время разговора и дыхания, при приеме пищи. С боковых сторон шеи располагаются крупные артерии и вены, питающие головной мозг: сонные и яремные.
Непарные хрящи гортани:
- щитовидный – самый крупный;
- перстневидный – находится под щитовидным и полностью оправдывает свое название;
- надгортанник.
- черпаловидный;
- клиновидный;
- рожковидный.
Немного о физиологии
Гортань участвует в акте дыхания, а не просто в пропускании воздуха. Выполняет функцию фонации (звукообразования). Она защищает органы шеи от травм и повреждений, выполняет запирательную функцию во время приема пищи, кашлевую, отхаркивающую. Она выполняет и речеобразовательную функцию, характерную только для человека. Именно благодаря гортани человек имеет возможность говорить и общаться. Гортань по виду похожа на песочные часы – середина ее сужена, здесь находятся голосовые связки.
Все составляющие гортани соединены между собой. Сюда входят все гортанные связки, мышцы, мембраны и основные составляющие – хрящи. Именно последние образуют эту воздухоносную полость, называемую гортанью, и придают ей жесткость. В этом случае благодаря хрящам связаны в единую систему органы дыхания, щитовидная железа и подъязычные мышцы. Хрящи должны всегда сохранять свою функциональность, эластичность и подвижность. Если в результате воспалительных процессов это нарушается, человек может лишиться способности дышать и говорить. Воспаляться могут как сами хрящи, так и их суставы. С 25-30 лет хрящи гортани (кроме надгортанника) начинают пропитываться солями кальция, процесс этот прогрессирует в течение жизни и завершается к 65 годам.
Хрящи становятся окостенелыми, теряют свою подвижность. Гортань не может производить звуки в том же диапазоне, как раньше, голос становится слабым, начинает дребезжать (“старческий”). Суставов, которые могут воспаляться в гортани, всего 2: перстнечерпаловидный и перстнещитовидный. Гиалиновые непарные хрящи (перстневидный и щитовидный) соединены между собой т. н. крикотиреоидной связкой. Она всегда важна, когда нужно сделать срочную коникотомию, например, при отеке гортани и наличии инородного тела в дыхательных путях.
Гиалиновые хрящи с возрастом пропитываются солями кальция, они не имеют такой эластичности, как надгортанник. Он состоит из эластичной хрящевой ткани и имеет форму лепестка. Его подвижность сохраняется до конца жизни. Из-за такого строения он прикрывает отверстие гортани при приеме пищи и открывает ее при разговоре. Именно поэтому во время трапезы не рекомендуется разговаривать. Парные черпаловидные хрящи важны для создания звуков, поскольку к ним крепятся голосовые связки и мышцы – релаксаторы.
Артрит хрящей гортани, это недуг, этиология которого чаще всего имеет аутоиммунную природу. Из двух суставов больше поражается перстнечерпаловидный.
Боль возникает в месте его расположения. Он может быть одно- и двусторонним. Причиной его способны стать банальные инфекции и специфические воспалительные процессы. Они могут развиваться при перихондритах гортанных хрящей, абсцессе глотки или ее флегмоне, ревматическом поражении суставов и подагре. Гонококки нередко являются возбудителями воспаления. Распространение инфекции может происходить с потоком крови, лимфы и даже контактным путем. Артритов насчитывается более 100 типов. Возбудителем является чаще всего бета-гемолитический стрептококк группы А, стафилококк – на втором месте, на третьем – полимикробное воздействие.
Артрит гортанных суставов нередко является осложнением острых ларингитов и гортанных ангин. Если диагностирован артрит хрящей гортани, симптомы его очень схожи с признаками перихондрита черпаловидного хряща. К ним относятся: легкая визуальная отечность шеи, появление сильной боли даже при легком надавливании на гортань. Глотание становится болезненным, попытка говорить затруднительна, отек тканей в области данного сочленения хрящей. Слизистая, которая выстилает сустав, оказывается отечной, гиперемированой, сглаживаются хрящевые контуры. Со стороны воспалительного процесса голосовая связка также воспаляется и становится неподвижна, из-за чего возникают затруднения при попытке разговора (дисфония). При воспалении двух суставов сразу, когда развивается артрит двусторонний, голосовая связка может находиться ближе к медиальному, центральному положению и появляется удушье.
Когда период острого воспаления заканчивается, отечность пораженного сустава какое-то время еще сохраняется. Подвижность его при этом оказывается ограниченной, и данное состояние отражается на голосе. Артрит может завершиться и анкилозом, т. е. неподвижностью сустава. Тогда, как следствие, способна ослабнуть работа возвратного нерва со стороны пораженного сустава. Это происходит из-за того, что в течение всего процесса воспаления нервно-мышечный аппарат оказывается незадействованным и наступает его атрофия в результате длительного бездействия.
Этиология данного артрита идентична с первой. При диагностике во время ларингоскопии надавливают на латеральные пластинки щитовидного хряща, в ответ на это появляется сильная болезненность при произнесении высоких звуков в глубине гортани. Боль часто иррадиирует в ухо, в ту половину шеи, в которой находится воспаленный сустав. Боль может появляться и спонтанно, без механического раздражения. При эндоскопическом исследовании в сочленении хрящей также заметны признаки воспаления.
Для отправки комментария вам необходимо авторизоваться.
Причины и симптомы болезней горла и гортани

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Повлиять на развитие воспалительного процесса могут следующие причины:
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Различные вирусы, грибки, болезнетворные организмы, заражающие собой слизистые оболочки горла и миндалины.
- Нанесенные травмы в области горла или возникновение опухолей.
- Ангина.
- Заболевания щитовидной железы.
- Большая нагрузка на связки горла.
- Внешние раздражители, такие как курение, шипучие напитки.
Симптомами болезней горла бывают:
- Першение и сухость во рту.
- В зависимости от вида заболевания – повышение температуры тела.
- Боль во время глотания.
- Головная боль.
- Сухой кашель, раздирающий горло.
- При нажатии на лимфоузлы они отдают болью.
- Небные миндалины покрываются налетом.
- Горло становится красным, слизистая начинает отекать.
Только лечение, начатое своевременно, способствует скорейшему выздоровлению. Но большинство людей при малейших признаках облегчения незамедлительно перестают принимать лекарства, не дожидаясь, когда наступит окончательное выздоровление. Именно это таит в себе опасность при болезнях горла. Потому что недолеченная болезнь перерастает в хроническую, которая будет регулярно повторяться. К тому же многие заболевания оказывают отрицательное воздействие на многие органы человеческого тела.
Описание заболевания
Злокачественные опухоли горла, к счастью, нельзя отнести к числу самых распространенных онкологических заболеваний. В то же время, подобную болезнь нельзя назвать и очень редкой. Рак горла встречается примерно у 4% онкологических больных.
Глотка является верхней частью горла, расположенной над гортанью. С физиологической точки зрения глотка делится на три раздела. Ниже они перечислены в порядке их расположения, от самого верхнего к самому нижнему:
- носоглотка
- ротоглотка
- гортаноглотка
Болезнь начинается с небольшой опухоли, расположенной в области горла, а точнее говоря, в слое эпителиальной ткани, выстилающей поверхность гортани или глотке.
Постепенно опухоль увеличивается в размерах и затрагивает окружающие ткани. В конечной стадии заболевания могут поражаться лимфатические узлы, а также образовываться метастазы опухоли в других частях тела. В конечном итоге в большинстве случаев больной погибает либо от массивного кровотечения из пораженных опухолью кровеносных сосудов, либо от аспирации крови или пищи.
Опухоль может затрагивать различные отделы гортани – нижний (ниже голосовых связок), средний (в области голосовых связок) и верхний (выше голосовых связок).
Надсвязочный отдел поражается наиболее часто (две трети случаев). Также для этой локализации характерно быстрое развитие опухоли и раннее метастазирование.
Связочный отдел поражается примерно в трети случаев. Как правило, при подобной локализации опухоль развивается медленно, что позволяет вовремя ее обнаружить и начать лечение.
Подсвязочная локализация встречается нечасто, она характерна лишь для 3% случаев. Благодаря расположению этот тип рака очень опасен, для него характерно диффузное развитие.
С гистологической точки зрения почти все случаи рака гортани (98%) относятся к плоскоклеточному раку.
С морфологической точки зрения различают следующие разновидности плоскоклеточного рака горла:
- неороговевающий
- ороговевающий
- высокодифференцированный
Неороговевающий рак развивается относительно быстро и образует большое количество метастазов, активно прорастает в окружающие органы. Эта разновидность заболевания встречается наиболее часто. Обычно она локализуется в верхней части гортани или же в желудочке гортани. Нередко наблюдается распространение данного типа опухоли из одной части гортани в другую. Неороговевающий рак приводит к уменьшению просвета гортани, что вызывает у больного одышку и потерю голоса.
Ороговевающий вид рака характеризуется наличием клеток, которые со временем становятся ороговевшими. Этот тип заболевания не столь быстро развивается по сравнению с другими. Метастазы при нем также практически не появляются. Чаще всего опухоли с ороговевающими клетками наблюдаются в области голосовых связок.
При высокодифференцированном типе рака наблюдается значительное вовлечение в патологический процесс здоровых тканей. Лечение данного типа заболевания наиболее трудоемко и длительно.
Симптомы рака горла
Опухоли, развивающиеся в верхней глотке или носоглотке, случаются у мужчин и женщин в равной степени. Среди пациентов больше всего людей в возрасте от 16 до 30 лет, а также старше 60 лет.
Наиболее распространенными симптомами рака носоглотки являются заложенность носа, затрудненность дыхания через нос, периодические кровотечения из носа, глухота на одно ухо, головные боли. Важно знать, что появление только одного из этих симптомов и его продолжительность в течение 3 недель, указывают на проблемы в носоглотке. Возможно, рак.
Опухоли средней части горла, вызывают частую боль в горле. Любая боль в горле , которая длится дольше, чем три недели, должна принудить Вас пойти к ЛОР-специалисту. Рак горла вызывает сильную боль в горле при глотании, затрудненность глотания твердой пищи, а затем и охриплость. Если один из этих симптомов наблюдается у человека среднего возраста, много курящего и злоупотребляющего алкоголем, и длится дольше, чем три недели, нужно обязательно обратиться к врачу.
Рак надгортанника первоначально вызывает небольшую трудность при глотании. В начальной стадии размер опухоли мал, пациент страдает только незначительными проблемами при глотании. Чаще всего это удушье, и трудность глотания (особенно крупных твердых кусков пищи). На следующем этапе заболевания глотание сопровождается болью.
Мужчины болеют раком надгортанника чаще, чем женщины. Тем не менее, в последние годы все больше и больше женщин заболевает раком надгортанника. Это курящие женщины.
- Симптомы рака гортани:
- Охриплость длится дольше, чем две недели;
- Боль в горле которая сохраняется, несмотря на лечение в течение двух недель;
- Боль в шее;
- Затрудненное глотание;
- Кашель;
- Кровохарканье;
- Комки и шишки на шее;
- Сиплые звуки при дыхании.
Как выявить и лечить артроз коленного сустава
Артроз коленного сустава — это постепенное разрушение гиалинового хряща — тонкой пластины, окружающей колено.
В чем же его причины?
Гонартроз как последствие травмы
Из-за сложности строения любое неосторожное движение, связанное с неестественным поворотом колена, сопряженное с большим физическим напряжением, приводит часто к повреждению мениска и связок. Такая травма часто сопровождает легкоатлетов и футболистов.
- Потеряв прежнюю подвижность на какое-то время, сустав утрачивает свои способности.
- Если не бороться с возникающими контрактурами (опасным укорочением партикулярных связок и мышц), не проводя правильного реабилитационного лечения с первых дней травмы, то колено перестает сгибаться и разгибаться с полной амплитудой, и в нем возникают повышенное трение и напряжение
- Все это приводит к износу хряща и начальным симптомам артроза
Травма — не единственная причина патологии.
Внутренняя этиология артроза
Артроз коленного сустава возникает на общем фоне дефицита двух важнейших компонентов в организме:
- Хондроитинсульфата, вырабатываемого хрящом и необходимого для его прочности и смазки
- Коллагена — фибриллярного белка, придающему хрящу эластичность и упругость
Если таковых элементов не хватает, возникают следующие симптомы:
- Боль и хруст в суставе при движениях, а иногда даже и в покое (симптом недостатка синовиальной жидкости)
Не стоит пугаться малейшего хруста:
У молодых людей такое наблюдается из-за слабости связок или сверхподвижности сустава - Утолщение кости, находящейся под гиалиновым слоем
- Деформация тканей, окружающих больное колено
Такие симптомы определяют своеобразные стадии болезни, о которых речь пойдет ниже. Однако вернемся к причинам.
Причины здесь, помимо последствий травм, сокрыты внутри.
Из-за чего у некоторых людей создается ранний дефицит хрящевой ткани, сказать трудно.
Считается в целом, что виноват нарушенный обмен веществ, при котором метаболизм аминокислот и важных микроэлементов происходит медленно или неправильно.
Здесь в свою очередь виноваты следующие причины:
Какие же симптомы позволяют заподозрить эту нехорошую патологию?
На разной стадии свои отличительные признаки, но объединяет их постепенное развитие болезни:
Нельзя в одночасье вдруг перестать ходить из-за боли: резкий, внезапный болевой симптом в колене говорит скорее всего о травме.
Первая стадия
На первой стадии возникают следующие симптомы:
- Слабая боль после долгой ходьбы, подъема по лестнице и др. нагрузок
- Скованность после состояния покоя
- Деформации в колене нет, но оно может быть несколько распухшим из-за скапливающейся жидкости: такое явление называется синовитом
- Жидкость может собираться даже в задней части — подколенной ямке, образуя кисту, которая часто принимается перепуганными больными за раковую опухоль
- Киста обычно легко рассасывается после лечения инъекциями НПВС (нестероидных противовоспалительных препаратов) или глюкокортикостероидами
Вторая стадия
На второй стадии замечаются такие признаки:
- Усиление боли после нагрузок и движений и появление характерного грубого хруста
- Нарастание утренней скованности
- Движение до упора или даже до 90 градусов сопровождается болевым симптомом, порой таким сильным, что завершить его становится невозможным
- Из-за начала деформаций кости утолщаются и становятся грубыми — это можно определить ощупыванием
- Синовит может усугубиться
Третья стадии
На третьей стадии, которая определяется уже как поздний деформирующий артроз коленного сустава, появляются симптомы:
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
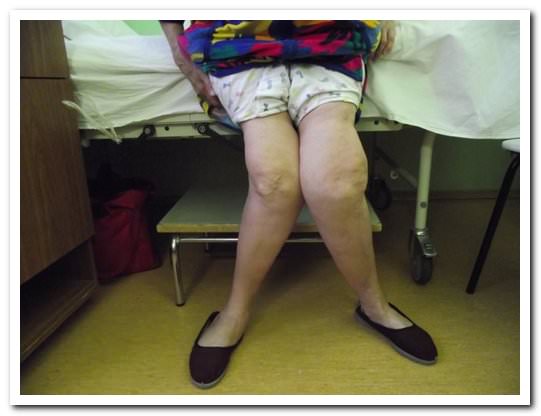
Лечение этого заболевания сложное и долгое, эффективное лишь на первых стадиях. В последних консервативное лечение играет лишь облегчающее положение больного роль
Диагностика
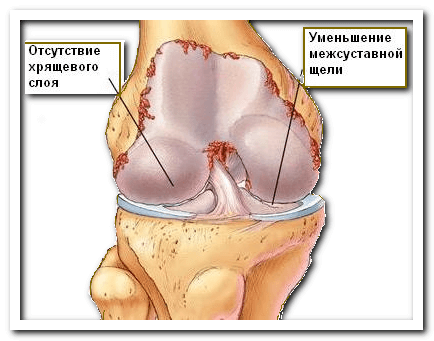
Важный предваряющий этап — диагностика.
Диагностировать и определить, что является причиной боли — травма или артроз, лучше всего можно при помощи рентгена или МРТ коленного сустава.
Артроз диагностируют, если замечается:
- дистрофия или отсутствие хрящевой ткани
- маленький зазор между суставом и капсулой
При обострениях важнейшее условие лечения:
- Соблюдение режима покоя и облегченной нагрузки
- Прием обезболивающих средств (при сильных болях — в виде внутрисуставных инъекций)
- В третьей-четвертой стадиях артроза назначаются также инъекции жидкостью для смазки суставов
- При гонартрозе эффективны следующие виды физиотерапии:
- УВТ (ударно-волновая терапия)
- электромиостимуляция
- иглотерапия
- магнитотерапия
- радиочастотная терапия и т. д.
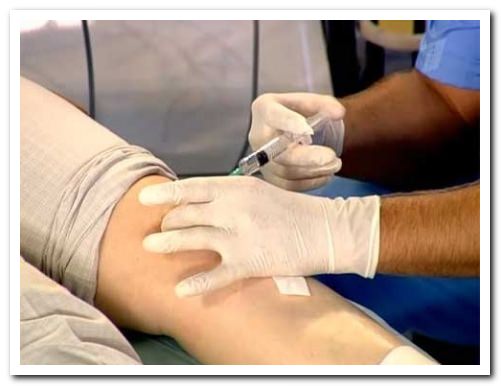
Чтобы избежать контрактур и еще большей неподвижности, зарядку для коленей надо начинать делать сразу же после утихания острых болей — для этого назначается ЛФК под контролем реабилитолога
Внимание:
В третьей степени артроз коленного сустава излечить при помощи хондропротекторов невозможно.
Не ведитесь на бессовестную рекламу и не выбрасывайте деньги на дорогие, бесполезные лекарства
Эффективное лечение позднего артроза только хирургическое — замена утратившего свои функции сустава эндопротезом.
Однако надо помнить:
- в пожилом возрасте приживление протеза идет медленнее
- после операции в течение года могут быть боли
- нужна длительная реабилитация с механотерапией и комплексной ЛФК
Если больной отказывается от хирургической операции, то назначается консервативное поддерживающее лечение, цель которого — борьба с болевым синдромом и сохранение двигательной функции колена
Видео: Артроз коленного сустава
Причины возникновения артрозов
Также влияют на суставы большие физические нагрузки. От них страдают спортсмены, строители, грузчики, шахтеры, а также работающие с виброинструментами. Привести к артрозу могут и эндокринные заболевания (ожирение, сахарный диабет), у женщин во время менопаузы – дефицит гормонов, который делает хрящ уязвимым к травмам и нагрузкам.
Артрозом страдают больше женщины – 87%, у мужчин он отмечается у 83% в возрасте 55-65 лет. Болезнь может поражать практически любые суставы. Ее подразделяют на первичный и вторичный артроз. Первичная форма начинается без заметной причины в возрасте старше 40 лет и поражает многие суставы одновременно. Она может сопровождаться повышенным артериальным давлением, нарушением жирового обмена, атеросклерозом и др. Чаще всего артроз локализуется на пальцах рук – узелковые изменения фалангов.
Вторичный артроз может развиться в любом возрасте, он поражает один или несколько суставов конечностей и позвоночника. При этой форме болезни суставные щели сужаются, а поверхность костей утолщается за счет костных разрастаний. Например,при поражении голеностопного сустава – наблюдается боль в передней поверхности сустава, отек, ограничение подвижности, хромота, деформирование сустава появляются чаще всего у футболистов, бегунов, балерин.
Читайте также:


