Что такое артродез сустава лисфранка
Заболевания
Операции и манипуляции
Истории пациентов
Повреждения в суставе Лисфранка, представленные предплюсне-плюсневыми вывихами и переломовывихами, довольно редкий вид травмы (около 0,2 % от повреждений скелета), более распространены среди мужчин в возрасте 20-30 лет. Ведущей частью повреждения является разрыв капсульно-связочного комплекса между внутренней клиновидной костью и основанием второй плюсневой кости. Повреждения могут варьировать от небольшого подвывиха во втором предплюсне-плюсневом суставе до полного вывиха всего переднего отдела стопы.
Наиболее частыми причинами повреждений сустава Лисфранка являются ДТП, падения с высоты, и спортивная травма. Наиболее частым механизмом является осевая нагрузка через согнутую в подошвенном направлении стопу и опосредованные ротационные силы.
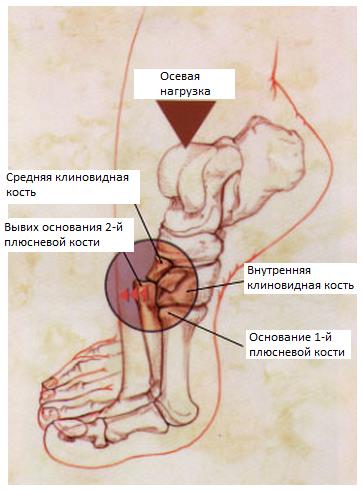
Другим возможным механизмом может стать плантарная гиперфлексия или прямая травма (например педалью автомобиля) с подошвенной стороны.
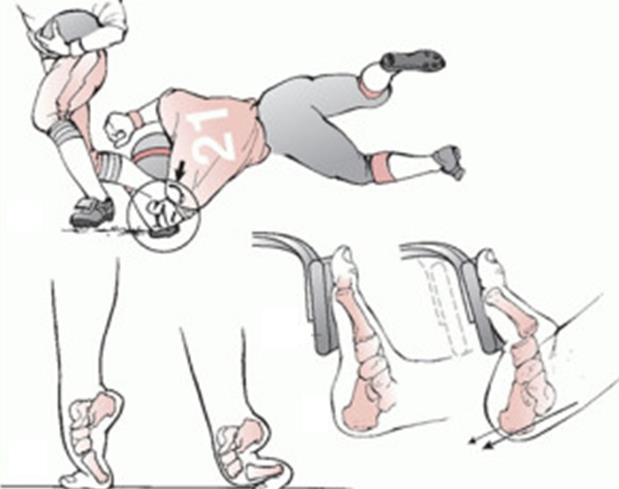
При этом травмирующая сила распределяется в направлении сгибания\приведения\осевой компрессии, что приводит к смещению оснований плюсневых костей в тыльную и наружную сторону. Если травмирующая сила достаточно велика, она приводит к переломам плюсневых и клиновидных костей.
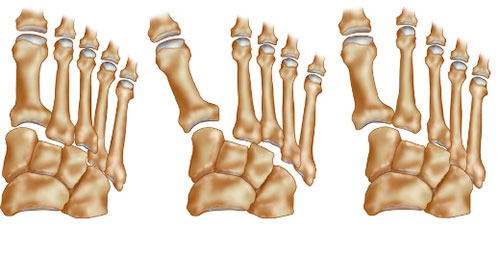
Выделяют такие анатомические структуры как связка Лисфранка, сустав Лисфранка и суставной комплекс Лисфранка. Суставной комплекс Лисфранка состоит из предплюсне-плюсневых суставов, межплюсневых суставов, межпредплюсневых суставов.
Наиболее важным моментом в понимании повреждений сустава Лисфранка является осознание критической роли связки Лисфранка в стабилизации не только второго предплюсне-плюсневого сустава но и поддержке всего подошвенного свода. Связка Лисфранка состоит из трёх пучков и связывает медиальную клиновидную кость с основанием второй плюсневой кости. Связка Лисфранка препятствует избыточной пронации и абдукции стопы.
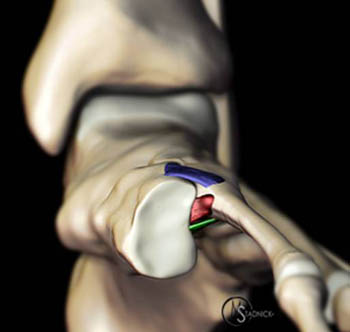
В образовании суставного комплекса Лисфранка также участвуют подошвенные предплюсне-плюсневые связки, тыльные предплюсне-плюсневые связки, межпредплюсневые связки.
За счёт большого количества связок и особенностей строения суставов, суставной комплекс Лисфранка является крайне стабильным с небольшой амплитудой движений.
Существует множество клинических и рентгенологических классификаций повреждений сустава Лисфранка, однако ни одна из них не является подспорьем в выборе тактики лечения и мало влияет на прогноз. По этой причине они не будут освещаться в данной статье.
Диагностика повреждений сустава Лисфранка сложная задача, которая требует от ортопедического хирурга высокого уровня квалификации и настороженности. До 25 % случаев пропускается при первичном обращении пациента.
Симптомами повреждения сустава Лисфранка являются боль в области переднего и среднего отделов стопы, усиливающаяся при осевой нагрузке. При осмотре определяется кровоподтёк, чаще по подошвенной поверхности, в проекции сустава Лисфранка.
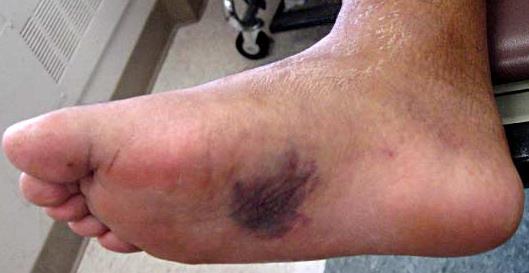
При значительном смещении может быть заметна грубая деформация. Отёк диффузно распространяется по всей стопе. Боль при пальпации в проекции связки Лисфранка.
Для полноценной клинической диагностики переломовывиха в суставе Лисфранка нельзя обойтись без оценки степени нестабильности. Для проведения данных тестов необходима адекватная анестезия. Для выполнения теста захватите 2-5-ую плюсневые кости пальцами одной руки, пальцами другой пальпируйте область сустава Лисфранка с тыльной стороны. При смещении плюсневых костей (второй плюсневой кости) к тылу определяется соответственно тыльная нестабильность, если возможно смещение кнутри или кнаружи, это является признаком тотальной нестабильности и является показанием к оперативному лечению.
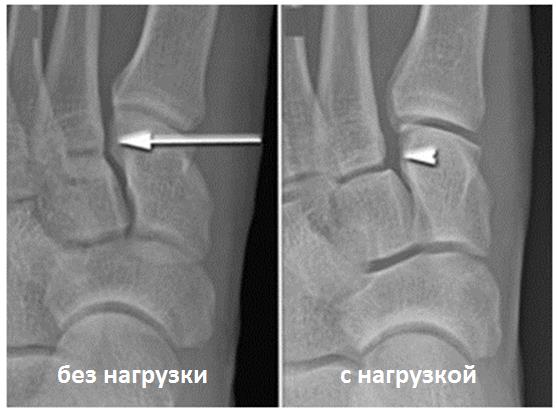
Для инструментальной диагностики используются рентгенограммы с\без нагрузки в сравнении со здоровой стороной, при их малой информативности рекомендовано выполнение стресс-рентгенограмм, аналогично приведёному выше тесту на нестабильность.
При рентгенографии все снимки выполняются в сравнении со здоровой стопой. Существует несколько основных рентгенологических признаков повреждения сустава Лисфранка. 1. Отсутствие параллельности медиального края основания 2-й плюсневой и медиального края медиальной клиновидной кости 2. Расширение между основаниями 1 и 2 плюсневых костей 3. Наличие костного фрагмента в области основания 2-1 плюсневой кости 4. Тыльный подвывих на боковой проекции 5. Разрыв линии предплюсне-плюсневого сочленения.
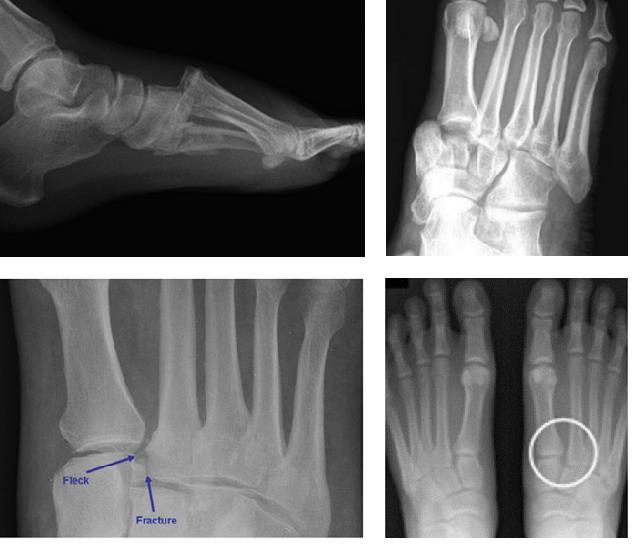
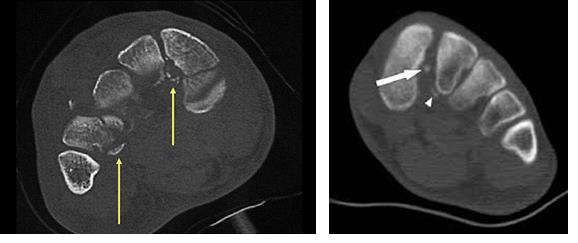
В сложных с диагностической точки зрения случаях целесообразно использование КТ и МРТ.
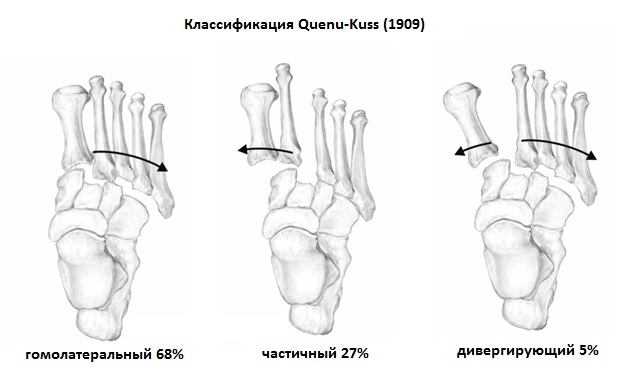
Первыми кто предложил классификацию повреждений сустава Лисфранка стали Quenu & Kuss в далёком 1909 году. Они разделили вывихи и переломо-вывихи в суставе Лисфранка на 3 основные группы в зависимости от направления смещения переднего отдела стопы, в 1 группу вошли гомолатеральные вывихи, в которых происходит смещение 2-3-4-5 плюсневых костей кнаружи, во 2 группу вошли медиальные вывихи, при которых 1-2 плюсневые кости смещаются кнутри, а в 3-ю группу вошли дивергирующие вывихи, при которых 1-й луч смещается кнутри а 2-3-4-5 кнаружи.
Классификацию повреждений сустава Лисфранка Quenu & Kuss была творчески переработана и изменена в соответсвии с накопившимися знаниями Hardcastle & Myerson в 1999 году. Учитывая требования международной ассоциации остеосинтеза переломовывихи в суставе Лисфранка были разделены на 3 группы А,В,С в зависимости от тяжести. В группу А вошли медиальный и латеральный подвывихи, в группу В соответсвенно медиальный и латеральный вывихи, а в группу С наиболее тяжёлые дивергирующие повреждения.
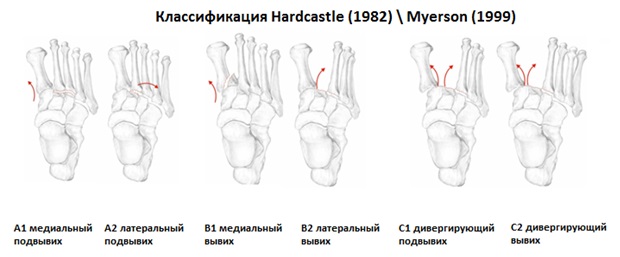
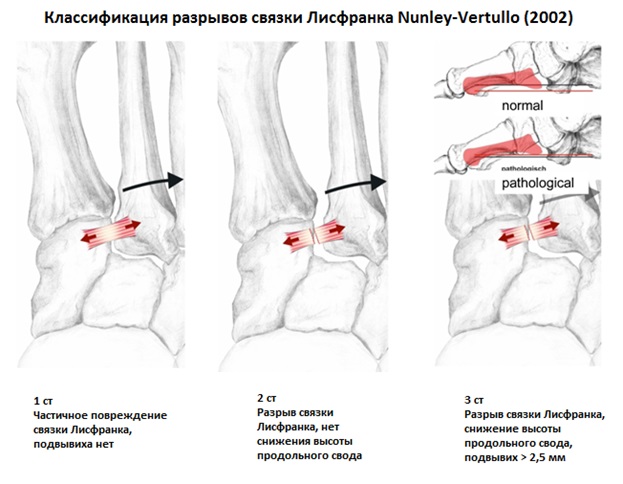
Вышеуказанные классификации относятся к переломовывихам, и вывихам в суставе Лисфранка, тяжёлым повреждениям, чаще встречающимся при высокоэнергетической травме, сопровождаемые значительным риском осложнений. Но во второй половине, особенно в конце XX века, в связи со значимым увеличением количества людей занимающихся спортом, возросла и частота низкоэнергетических повреждений сустава Лисфранка. В связи с чем Nunley & Vertullo в 2002 году предложили классификацию изолированных повреждений связки Лисфранка. Чаще всего они возникают при занятиях спортом и других низкоэнергетических травмах, и затрагивают только среднюю колонну стопы – 2-3 предплюсне-плюсневые суставы. Диагностика этих повреждений крайне сложна, так как рентгенологические признаки выявляются только при выполнении рентгенограмм с нагрузкой. Тем не менее это важная ортопедическая задача, так как повреждения 2-3 ст если оставить их не леченными часто приводят в последующем к хроническим болям в стопе и значительному ограничению уровня физической активности.
Консервативное лечение применяется в случаях изолированного связочного повреждения (нет переломов по КТ), при изолированной тыльной нестабильности. При множественной сопутствующей патологии, низкой мобильности, выраженных нейро-трофических расстройствах нижних конечностей также возможно консервативное лечение.
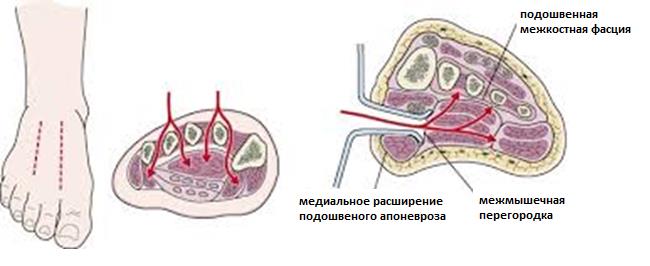
В остальных случаях рекомендовано оперативное лечение. При подозрении на повреждение Лисфранка всегда надо обращать пристальное внимание на состояние мягких тканей стопы, так как в ряде случаев происходит формирование компартмент-синдрома. При подозрении компартмент синдрома необходимо измерить внутрифутлярное давление, и если оно превышает 30 мм водного столба, выполнить фасциотомию. Это позволит избежать массивного повреждения мягких тканей.
Экстренная операция показана только в случаях компартмент синдрома, открытых повреждений, неустраняемом вывихе. В остальных случаях желательно произвести репозицию, временную иммобилизацию в гипсе, или аппарате наружной фиксации, а затем провести оперативное лечение после спадения отёка.
При смещении более 2 мм, нестабильности при функциональных тестах – рекомендовано открытое устранение вывиха с жёсткой фиксацией винтами или пластинами. Используются один или два продольных доступа в 1 и 2 межплюсневых промежутках. После обнажения первого предплюсне-плюсневого сустава первым этапом устраняется межклиновидная нестабильность, вторым этапом устраняется предплюсне-плюсневая нестабильность. В послеоперационном периоде сразу начинается разработка активного объёма движений. Нагрузку на стопу начинают постепенно, с тем чтобы полностью её восстановить к 6-8 неделе. Удаление спиц Киршнера производится через 6-8 недель, компрессирующих винтов через 3-6 месяцев. Возвращение к полной физической активности не ранее 9-12 месяцев после операции.
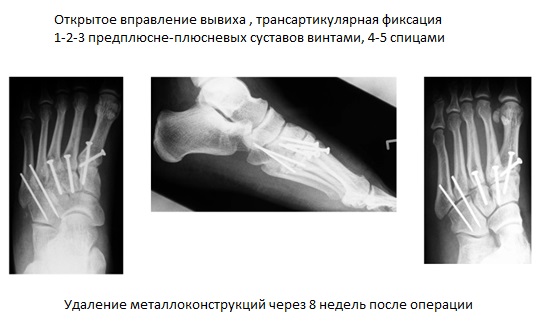
Открытое вправление вывиха, трансартикулярная фиксация 1-2-3 предплюсне-плюсневых суставов винтами.
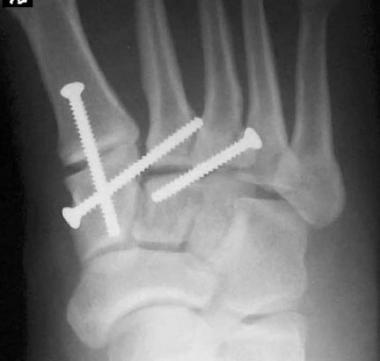
Даже при изолированном связочном повреждении со значительной нестабильностью рекомендуется артродез 1-2-3 предплюсне-плюсневых суставов. Данный вид лечения характеризуется меньшим количеством осложнений (таких как посттравматический артроз и миграция металлофиксаторов) чем открытая репозиция с внутренней фиксацией. После операции рекомендуется ношение циркулярной гипсовой иммобилизации 6 недель, ходьба без нагрузки. Постепенное увеличение осевой нагрузки с 6 по 12 неделю.
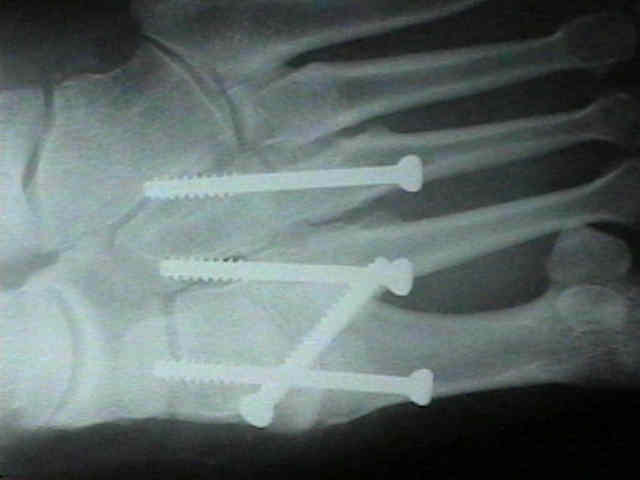
При прогрессивном коллапсе сводов стопы, хронической нестабильности, прогрессивном наружном смещении переднего отдела стопы рекомендуется артродез всего суставного комплекса Лисфранка. Существует много вариантов выполнения данного вмешательства, с использованием спиц, винтов, скоб и пластин, в зависимости от оснащённости операционной и предпочтений хирурга. После операции потребуется 6 недель гипсовой иммобилизации, полную нагрузку можно давать не ранее 10 недели.
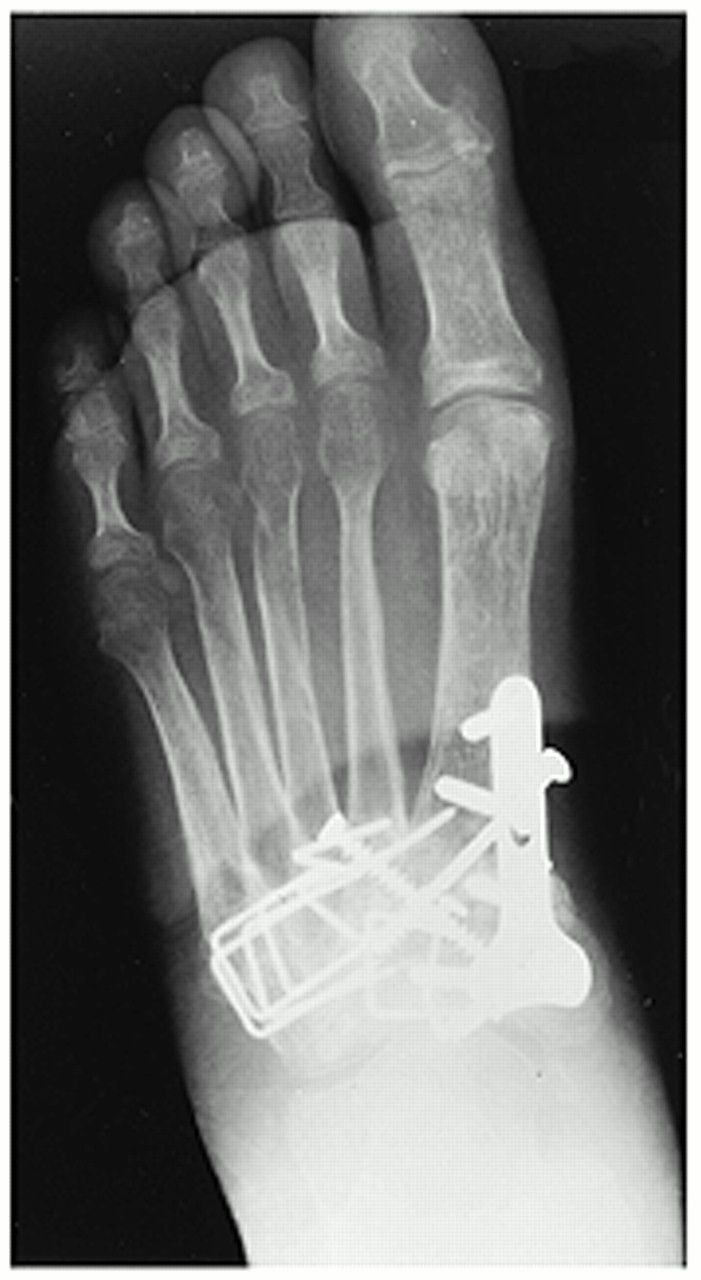
Несращение при выполнении артродеза в суставе Лисфранка встречается крайне редко, но может потребовать ревизионного вмешательства с использованием костно-пластических материалов.
В ряде случаев целесообразно применить смесь хирургических техник. Если рассматривать весь сустав Лисфранка разбив на внутренний, центральный и наружный отделы, то его внутренний (1) и латеральный (4-5) отделы подвижны, хотя и с малой амплитудой, а центральный (2-3) практически не подвижен. По этой причине в хирургической практике часто используется неполный артродез, то есть выполняют артродез 2-3 предплюсне-плюсневых суставов а 1,4,5 временно фиксируют спицами.
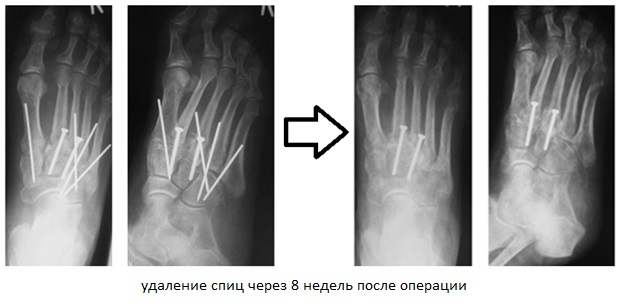
Это позволяет сохранить нормальную биомеханику стопы и предотвратить раннее развитие артроза в смежных суставах которое характерно для полного артродеза.
Отдельно стоит разобрать тему разрыва связки Лисфранка с изолированной нестабильностью 2 предплюсне-плюсневого сустава. Частота данного повреждения значительно выросла за последние 50 лет в связи с популяризацией спорта. Также крайне высота частота отсроченной постановки диагноза. При этой патологии пациента беспокоит боль по тыльной поверхности 1-2-3 предплюсне-плюсневых суставов при физической нагрузке. Часто при осмотре удаётся обнаружить деформацию в данной области. Если осмотр производится отсрочено через несколько недель или месяцев после травмы то клинически определить нестабильность уже не удастся, однако на рентгенограммах с нагрузкой будет виден диастаз между медиальной клиновидной костью и основанием 2 плюсневой кости.
В случаях этого повреждения показано оперативное лечение, открытое устранение подвывиха основания 2 плюсневой кости с фиксацией винтом. Устранение подвывиха производится из доступа в 1 межплюсневом промежутке, рубцовая ткань и остатки связки могут интерпонировать сустав, тогда потребуется их удалить. После вправления производится предварительная фиксация спицей и рентгенологический контроль.
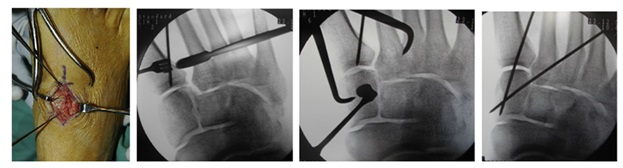
Затем устанавливается винт соединяющий основание 2 плюсневой кости и медиальную клиновидную кость.
После операции следует 6-12 недельный период иммобилизации в жёстком ортезе без осевой нагрузки на ногу. Затем нагрузка постепенно увеличивается до полной в течение 4-6 недель.
Данный метод оперативного лечения эффективен в течение первых 6-8 месяцев после травмы. В случае если с момента травмы прошло больше времени целесообразно выполнение артродеза.
Удаление винта производится через 6-12 месяцев после операции. В случае формирования болезненного посттравматического артрита 2 предплюсне-плюсневого сустава также показано выполнение его артродеза.

Никифоров Дмитрий Александрович
Специалист по хирургии стопы и голеностопного сустава.
Суть процедуры

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
С помощью правильных хирургических вмешательств и правильной установки трансплантата достигается обездвиживание или частичная фиксация соединения костей. Артродез сустава в некоторых моментах может быть единственным выходом, так как все остальные действия только все усугубят.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Операция может быть трёх видов:
- внутри соединения;
- снаружи;
- смешанный вид, при котором процесс вмешательства проходит как внутри, так и снаружи.
Внутрисуставной вид операции сопровождается удалением суставного хряща. Важно понимать, что при этом ростковый хрящ остается, его хирурги не трогают. При внесуставном артродезе все кости фиксируются за счет соответствующего трансплантата. Хрящи при этом не подвергаются исправлению или удалению.
Смешанный или комбинированный тип артродеза, при котором используется и внутри и внесуставное вмешательство, отличается тем, что все хрящи удаляют, а фиксация происходит за счёт металлического крепления и подходящего трансплантата.
Есть еще компрессионный вид операции, который сопровождается сдавливанием двух поверхностей, за счёт чего выполняется фиксация.
Артродез проводят на нескольких важных сочленениях костей. А именно в таких суставах, как:
- тазобедренный;
- голеностопный;
- коленный;
- подтаранный;
- сустав Лисфранка;
- плечевой;
- суставы позвоночника.
Среди таких операций, одной из самых распространённых является артродез голеностопного сустава или более простое название – артродез стопы. При данной процедуре специалист выполняет соединение большеберцовой с таранной костью. Заболевание голеностопного сустава довольно тяжелое и болезненное. Эта боль вынуждает пациента на операцию, так как зачастую человеку сложно даже передвигаться. А артродезирование голеностопного сустава стопы исправляет ситуацию, хоть и не моментально.
Артродез тазобедренного сустава делают в тех случаях, когда диагностирован деформирующий остеоаратроз. При этом зачастую другие методы лечения не разрешены, так как не принесут положительного результата или слишком рискованны. После самой операции большую часть тела обездвиживают при помощи гипсовой повязки. Иммобилизация начинается от груди и до концабольной ноги или колена здоровой. То есть больная нога целиком обездвиживается.
Артродез тазобедренного сустава — это тяжелый процесс, после которого человек должен соблюдать лечебную гимнастику и максимально следить за собой, а ходить он сможет только спустя 6 месяцев – в лучшем случае.
При заболевании коленного сустава человеку очень сложно передвигаться. Чаще всего даже невозможно, так как невыносимая боль не дает покоя. Идет речь о коленном артрозе. Данное заболевание лечится тремя известными способами. Если первые два способа связаны с приемом лекарств, то последний из них – артродез на коленном суставе, то есть хирургическое вмешательство. Операция используется на том этапе болезни, когда хрящевой ткани уже нет или почти нет. Если наращение хряща не дает удовлетворительных результатов, то остается только артродезирование.
Подтаранный сустав данной операции подвергается реже. Если быть точнее, то артродез подтаранного сустава используется только в случае, когда врач подтверждает информацию о том, что в случае бездействия будет инвалидность. Дабы избежать инвалидности придется прибегнуть к хирургическому вмешательству.
Артродез плечевого сустава осуществляется крайне редко и он уместен только в тех прецедентах, когда восстановить функцию самого соединения невозможно. Показанием может быть тяжелый вывих, повреждение головки кости. Артродез плечевого сустава делается внесуставным образом, используя аутотрансплантат кости.
Сочленение Лисфранка. Артродез проводится, если был перелом или другое повреждение плюсневой кости. Статистика показывает, что чаще всего это особи мужского пола до 30 лет. Так как именно в этом возрасте бывают данные травмы.
Операция на позвоночнике довольно специфичная и очень индивидуальная процедура. Данная процедура скорее отдельные случаи, так как это делают нечасто.
Одним из самых важным моментов после операции, будь это артродез плечевого сустава или любого другого соединения, фиксация кости в правильной позе, под правильным углом.
Чтобы точно сказать, о необходимости операции, нужна консультация соответствующего специалиста. Самыми основными патологиями, когда нужно делать данную операцию, считаются:
- Атрофия подвижности внутри сочленения. Например, при огнестрельных ранениях, нарушении состояния связок и т.д.
- Поражение ткани, покрывающей диартрозную поверхность.
- Полиомиелит и его последствия.
- Переломы, которые неправильно срослись.
Данная процедура противопоказана для детей того возраста, когда скелет активно растет. Также противопоказанием является инфекционное заболевание, очень тяжелое состояние больного, различные нагноения. Не стоит забывать о том, что в старческом возрасте риски растут, потому после 60-65 лет данную операцию делать не стоит.
Анатомия суставных соединений Шопара и Лисфранка
Вы вывихнули стопу, что же делать?
Не редкостью является и вывих стопы, который может получить практически любой человек, в результате неправильного приземления на ногу, падения или наступления на неровную поверхность. Под данной патологией в медицинской практике принято понимать травму сочленения нижней конечности и повреждение ряда суставов, которые расположены на стопе человека.
Стопа человека состоит из трех отделов, построенных с помощью 26 костей:
- Предплюсна из 7 костей, включая таранную, ладьевидную, пыточную, три клиновидные и кубовидную.
- Плюсна.
- Фаланги пальцев.
Сочленение кости голени с таранной костью происходит в голеностопном суставе. В результате бокового охвата нижними концами костей лодыжки таранной кости образуется специфическая вилка. Для укрепления голеностопного сустава служат суставная капсула и связочный аппарат.
Предплюсна и трубчатые кости плюсны, которых насчитывается пять, соединяются чуть дальше центра стопы, образуя предплюсно-плюсневые суставы, которые не отличаются особой подвижностью. Дальше плюсневые кости соединяются с пальцевыми фалангами.
Под данным повреждением следует понимать, стойкое смещение суставных поверхностей за пределы своей естественной физиологической подвижности. Вывихи практически всегда сопровождает растяжение связок стопы, их повреждения или переломы костей стопы.
Данная травма имеет несколько наиболее часто встречающихся в травматологии видов вывихов:
- В голеностопном суставе — достаточно редкое явление, которое может сопровождаться разрывом связок и переломом лодыжки. Чаще всего возникает в результате падения или сильного механического воздействия.
- Подтаранный — сопровождающийся разрывом связок с противоположной травме стороны и смещением таранной кости.
- Таранного сочленения — встречается весьма редко и происходит с повреждением связок.
- Суставов пальцев — возникает вследствие прямого удара.
- Предплюсневый вывих костей в суставе Шопара — который возникает как следствие резкого разворота стопы в сторону.
- Вывих плюсны или в суставе Лисфранка — в результате которого кости плюсны меняют свое привычное положение. В травматологии встречается данная травма очень редко.
Повреждение или вывих голеностопа зачастую ограничивается только неполным вывихом сустава с частичным разрывом суставных связок в месте приложения повреждающей силы. При этом в большинстве случаев обходится без перелома лодыжки.
Переломы лодыжки чаще наблюдаются при полном вывихе стопы:
- перелом наружной лодыжки происходит при наружном вывихе, когда нога подворачивается вбок наружу;
- перелом внутренней лодыжки происходит тогда, когда стопа подворачивается внутрь;
- задний вывих может повлечь насильственное сгибание стопы в направлении подошвенной части или сильный и резкий удар в область передней поверхности голени;
- передний вывих возникает в результате насильственного сгибания стопы в направлении ее тыльной поверхности или при сильном и резком ударе в область по задней поверхности голени.
Любой вывих стопы из перечисленных сопровождают следующие признаки и практически одинаковые симптомы:
- болевые ощущения достаточно сильной интенсивности и остроты;
- распухание травмированной стопы и лодыжки;
- деформация традиционной формы стопы и лодыжки;
- мраморность кожных покровов травмированного места;
- кровоподтеки в области травмирования, которые являются следствием повреждения сосудов.
Симптомы и проявления не заставляют себя долго ждать. Они начинают проявляться сразу же в момент травмы, так что не заметить их практически не возможно.
Первая помощь при вывихе стопы должна оказываться с учетом тяжести состояния больного. Главным образом для предупреждения дальнейшего травмирования костей и связок необходимо:
- Обездвижить пострадавшую стопу,зафиксировав конечность. Использовать для изготовления лонгеты можно любые подручные материалы.
- Воздействовать на место травмы холодом, что позволит облегчить боль и будет способствовать уменьшению массивности отека.
В дальнейшем необходимо обеспечить все меры по скорейшей транспортировке пострадавшего в медицинское учреждение. Если травма сопровождается значительной болью, можно выпить обезболивающее средство. Вправлять стопу самостоятельно не рекомендуется, так как это может ухудшить ситуацию и навредить больному. Такие процедуры должен делать только квалифицированный специалист.
Ушиб стопы, сопровождающийся вывихом, необходимо лечить только в специализированном заведении. В любом случае, при каждом из существующих видов вывиха опытный врач травматолог или хирург будет вправлять травмированную стопу.
После успешного вправления, назначается специфическое лечение, которое заключается в следующем:
- Накладывание гипса на область от кончиков пальцев до трети бедра, при вывихе голеностопа примерно на 3 недели, при подтаранном вывихе – на 6 недель, при вывихе костей плюсны – на 8 недель.
- После снятия гипса наступает реабилитационный этап, который предполагает разработку суставов путем выполнения комплекса упражнений, ношение специальной ортопедической обуви или специфических супинаторов, массаж, применение физиотерапевтических процедур. Занимает реабилитация примерно 2 месяца.
- В некоторых случаях ставится вопрос о целесообразности проведения хирургического вмешательства, особенно в случаях с вывихами плюсневых костей. После оперативного вмешательства пациенту также накладывается гипс и назначается ношение ортопедической обуви сроком до года.
Вывих стопы классифицируется как достаточно опасная травма, однако на определенном этапе можно проводить достаточно эффективное лечение и народными средствами. Самыми распространенными домашними способами лечения можно отметить следующие:
- уменьшить болевые симптомы можно с помощью примочек из размятой полыни, которую прикладывают к поврежденному суставу и накрывают мокрым холодным полотенцем;
- отличным болеутоляющим является лавандовое масло, приготовленное и настоянное в домашних условиях;
- восстановление подвижности поврежденного сустава можно достаточно успешно проводить с помощью компрессов из настойки пижмы;
- эффективно снимает боль при растяжении связок настойка василька скрученного, которую используют в качестве питья;
- после вправления вывихов в качестве реабилитационного средства для связок и суставов используют смесь из сахара и тертого репчатого лука, которую прикладывают к месту травмы.
Что касается прогноза после такого заболевания, то бывают случаи, когда на фоне повреждения нервных окончаний и кожных покровов наблюдается развитие различных побочных заболеваний, например, подагры или артрита. Зачастую после перенесенной травмы, могут отмечаться некоторые инфекционные заболевания.
Однако данные случаи единичны. Обычно, при правильной тактике лечения, включая лечение народными средствами и своевременном обращении пациента за квалифицированной помощью прогноз всегда благоприятный. При этом отмечается полное выздоровление и возвращение изначальной подвижности стопы.

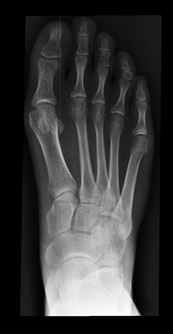
Это травмы костей среднего отдела стопы или стабилизирующего эти кости и образуемые ими суставы связочного аппарата. Тяжесть этих повреждений варьирует, они могут быть как простыми, так и сложными, затрагивая сразу несколько костей и суставов среднего отдела стопы.
Повреждения сустава Лисфранка представляют собой травмы костей среднего отдела стопы или стабилизирующего эти кости и образуемые ими суставы связочного аппарата. Тяжесть этих повреждений варьирует, они могут быть как простыми, так и сложными, затрагивая сразу несколько костей и суставов среднего отдела стопы.
Повреждения сустава Лисфранка нередко ошибочно интерпретируют как простые растяжения связок, особенно если пострадавший просто подворачивает стопу и падает. Однако это все же не простое растяжение связок, которое возникает, когда человек просто оступился. Это достаточно серьезное повреждение, восстановление после которого может продолжаться несколько месяцев и при котором может даже понадобиться оперативное лечение.
Средний отдел стопы — это средняя часть стопы, образованная несколькими небольшими костями, которые вместе формируют свод стопы. К этим костям относят в том числе пять коротких трубчатых (плюсневых) костей, которые служат основаниями для пальцев стопы. Кости удерживаются рядом друг с другом соединительнотканными образованиями, называемыми связками, за исключением 1-ой и 2-ой плюсневых костей, которые друг с другом не связаны. Неловкое движение стопы и падение может привести к тому, что эти кости утрачивают связь друг с другом и смещаются.
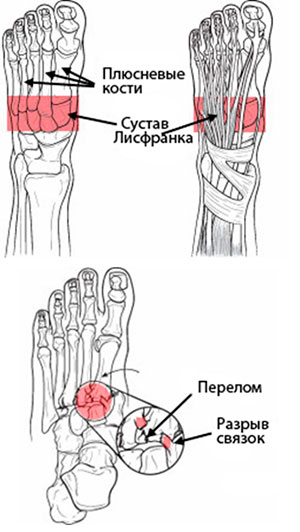
Сустав Лисфранка является сложным суставом и образован костями и связками, объединяющими средний и передний отделы стопы. Повреждения сустава представляются собой частичные и полные разрывы стабилизирующих сустав связок, а также переломы и вывихи образующих сустав костей (снизу).
Средний отдел стопы выполняет очень важную функцию стабилизации свода стопы как при статической, так и при динамической нагрузке (ходьбе). При ходьбе средний отдел стопы осуществляет перераспределение нагрузок, прилагаемых к стопе со стороны мышц голени, на передний отдел стопы.
Образованный несколькими костями сустав среднего отдела стопы носит название сустава Лисфранка в честь французского хирурга Жака Лисфранка де Сен-Мартена, служившего в начале 19 века в армии Наполеона.
Стабильность сустава Лисфранка обеспечивается особенностями анатомии образующих его костей и связочных структур.
Повреждения среднего отдела стопы могут представлять собой как переломы образующих его костей, так и разрывы стабилизирующих его связок. Тяжесть этих повреждений может варьировать от простого повреждения единственного сустава до более сложного, затрагивающего сразу несколько костей и суставов.
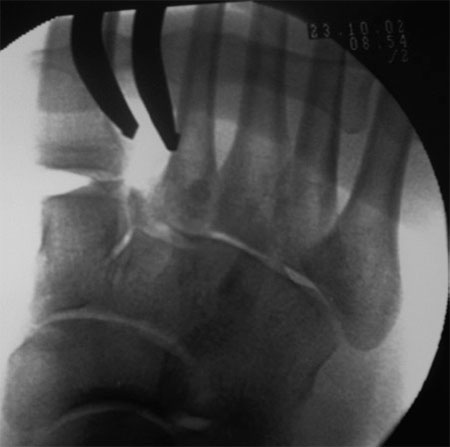
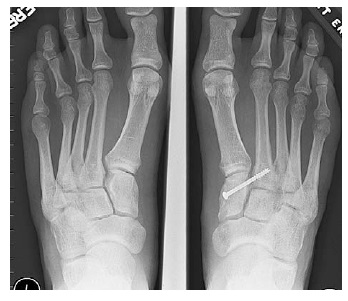
На данной рентгенограмме представлено очень серьезное повреждение стопы, возникшее следствие высокоэнергетической травмы. Результатом травмы стал вывих в суставах среднего отдела стопы).
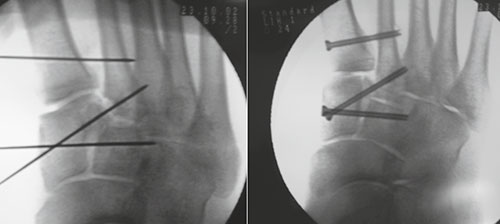
Рентгенограмма стопы после лечения
Повреждения сустава Лисфранка могут характеризоваться повреждением суставной поверхности образующих его костей и суставного хряща. Суставной хрящ покрывает образующие сустав поверхности костей и обеспечивает свободное и беспрепятственное скольжение их друг относительно друга. В отсутствие хирургического лечения повреждения суставов среднего отдела стопы приводят к изменению анатомии этой части стопы, неправильному перераспределению действующих здесь нагрузок и в конечном итоге к дегенеративному поражению образующих этот отдел суставов, что может потребовать уже более сложного хирургического вмешательства. Однако даже при адекватном хирургическом лечении повреждения сустава Лисфранка все равно могут в последующем становиться причиной дегенеративного поражения суставов стопы.
Причиной повреждения сустава Лисфранка может стать банальное подворачивание стопы или падение. Такие травмы относят к низкоэнергетическим. Наиболее часто они встречаются, например, у футболистов. Нередко подобные повреждения возникают при спотыкании и падении на находящуюся в положении подошвенного сгибания стопу.
Наиболее тяжелые повреждения возникают вследствие прямой травмы стопы, например, при падении с высоты. Такие травмы, называемые высокоэнергетическими, могут приводить к множественным переломам и вывихам в суставах стопы.
Симптоматика повреждений сустава Лисфранка обычно включает:
- Отек и боль в области тыла стопы
- Кровоизлияния на тыльной и подошвенной поверхности стопы. Кровоизлияния на подошвенной поверхности стопы всегда должны настораживать в отношении повреждений сустава Лисфранка
- Боль, усиливающаяся в вертикальном положении и при ходьбе. Боль может быть выраженной настолько, что пострадавший не может передвигаться без использования костылей.
Если обычно назначаемое в подобных ситуациях лечение (покой, лед, возвышенное положение) не приносит вам облегчения, необходимо обратиться за помощью к травматологу-ортопеду.
Выслушав ваши жалобы, доктор осмотрит ваши стопу и голеностопный сустав. Некоторые клинические тесты, которые должен провести врач, могут быть болезненными, однако ни один из них ни в коем случае не усугубит ваше состояние.
Нас в первую очередь интересуют следующие клинические находки:
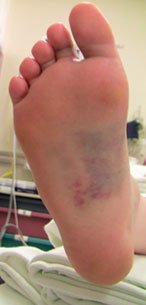
Картинка симптомы повреждения Лисфранка
Изменение окраски кожи на подошвенной поверхности стопы является симптомом, позволяющим заподозрить повреждение сустава Лисфранка
Другие методы исследования, помогающие нам подтвердить диагноз, включают следующие:
Рентгенография. Переломы костей и их взаиморасположение обычно хорошо видны на рентгенограммах. Рентгенограммы также позволяют оценить взаиморасположение костей и в суставе Лисфранка. Любые изменения анатомии этого сустава позволяют заподозрить повреждение связок сустава.
Если повреждение возникло вследствие простого подворачивания стопы и падения (низкоэнергетическая травма), врач может попросить выполнить рентгенографию в положении стоя. В подобной ситуации, особенно когда оснований подозревать наличие у пациента перелома костей нет, мы хотим увидеть на рентгенограммах признаки связочных повреждений. Выполнение рентгенографии в положение стоя ни в коем случае не усугубит ваше состояние, не бывает таких повреждений, которые можно было бы лечить консервативно, однако вследствие тех или иных манипуляций они бы потребовали уже оперативного лечения. Иногда бывает необходимо выполнить рентгенографию и здоровой стопы, например, для сравнения или оценки стабильности суставов.
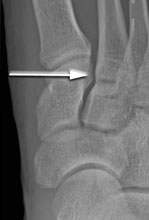
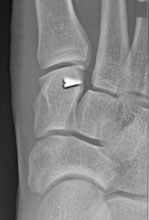
(Слева) На рентгенограмме, выполненной без нагрузки, не видно каких-либо признаков повреждения сустава Лисфранка. (Справа) На рентгенограмме в положении стоя мы видим увеличение расстояния между костями, свидетельствующее в повреждении связок сустава Лисфранка.
Магнитно-резонансная томография (МРТ). Этот метод исследования позволяет нам визуализировать мягкотканные структуры, например, сухожилия. Для диагностики повреждений сустава Лисфранка он обычно не назначается, однако он может быть все же показан в некоторых сомнительных случаях.
Компьютерная томография (КТ). Этот метод исследования отличается гораздо более высокой по сравнению с рентгенографией диагностической ценностью и позволяет получить изображения поперечных срезов костей стопы. Для диагностики повреждений сустава Лисфранка он также обычно не требуется, однако он может назначается при предоперационном планирования для точной оценки характера повреждения и уточнения числа поврежденных костей и суставов стопы.
Тактика лечения повреждений сустава Лисфранка зависит в первую очередь от тяжести повреждения.
Консервативное лечение может быть показано при отсутствии переломов, вывихов и тотальных разрывов связочного аппарата суставов среднего отдела стопы. Лечение заключается в иммобилизации стопы и исключении нагрузки на протяжении 6 недель. В этот период вам необходимо крайне внимательно отнестись к рекомендациям, касающимся исключения нагрузки на поврежденную стопу. По истечении этого периода разрешается дозированная и постепенно возрастающая нагрузка с продолжением иммобилизации в съемном варианте или с использованием ортезов.
В течение этого периода вас периодически будет осматривать ваш лечащий врач и будет выполняться контрольная рентгенография, необходимая для оценки процесса заживления. При появлении любых признаков смещения костей вам может быть предложено оперативное лечение.
Операция может быть рекомендована при любых повреждениях, сопровождающихся переломами костей среднего отдела стопы или изменениями анатомии (подвывихами) образующих его суставов. В задачи оперативного лечения входят репозиция костных фрагментов и восстановление анатомии суставов стопы.
Внутренняя фиксация. Данная операция заключается в восстановлении нормального положения (репозиции) костных фрагментов и фиксации их пластинками или винтами. Поскольку пластины и винты будут фиксировать и суставы, в которых норме существует небольшая подвижность, некоторые из этих металлоконструкций в последующем необходимо удалить. Сроки удаления конструкций в зависимости от решения хирурга могут варьировать от 3 до 5 месяцев после первой операции.
Иногда металлоконструкции прежде, чем они будут удалены, ломаются. В этом нет ничего необычного, поскольку кости, которые они фиксируют, являются подвижными образованиями. В этих условиях может наступать усталость металла, и он ломается. В большинстве случаев операция оказывается эффективной даже несмотря на подобные обстоятельства.
Артродез при повреждениях сустава Лисфранка может быть показан при невозможности восстановления анатомии и фиксации костей и суставов с использованием винтов и пластин или в случаях тяжелых связочных повреждений. Поскольку кости после заживления утрачивают свою подвижность, в удалении металлоконструкций необходимости не возникает.
Реабилитация. После любой операции (репозиция или артродез) рекомендуется иммобилизация и исключение нагрузки на оперированную стопу в течение 6-8 недель. Нагрузка разрешается при удовлетворительных результатах рентгенологического контроля, выполненного через 6-8 недель после операции. Решение о степени допустимой нагрузки, а также расстоянии, на которое вам разрешается ходить, принимает оперирующий хирург. Занятия активными видами спорта, например, бегом или прыжками, лучше исключить до тех пор, пока не будут удалены все металлоконструкции.
Некоторые спортсмены после повреждения сустава Лисфранка уже никогда не смогут вернуться к прежнему уровню соревновательной активности. Даже несмотря на идеально выполненную хирургическую репозицию и фиксацию вследствие повреждения суставного хряща в суставах развиваются дегенеративные изменения. Они могут стать причиной постоянных болевых ощущений и в последующем потребовать замыкания суставов (артродеза).
Читайте также:


