Что рвется при вывихе

- Характеристика
- Клиническая картина
- Возможные осложнения
- Причины вывиха
- Диагностика
- Лечение
- Первая помощь при вывихе
- Реабилитация
- Профилактика
Вывих ноги – изменение положения головок костей в голеностопном суставе или сочленениях стопы. Чаще всего травма случается в момент неловкого движения ногой, когда вес тела переносится на боковую поверхность стопы с внешней стороны. Повреждение проявляется отечностью и деформацией сустава на фоне сильной боли. Для подтверждения характера травмы требуется осмотр травматолога и аппаратное обследование. Консервативное лечение включает симптоматическую терапию и вправление костей с последующей реабилитацией.

Характеристика
Травма, связанная со смещением костей в суставах, образующих ступню, а также в области лодыжки, называется вывихом ноги. Распространенное повреждение фиксируется у всех возрастов, но чаще у людей от 22 до 49 лет, что связано с активным образом жизни.
У детей вывих – редкое явление, это объясняется высокой эластичностью связок. В преклонном возрасте люди передвигаются осторожно, что является отличной профилактикой травматизма.
В большинстве случаев страдает голеностопный сустав. Расхождение наблюдается в сочленении между малоберцовой, большеберцовой и таранной костью. Существует несколько вариантов травмы:
- Наружный вывих – при подвороте ступни с опорой на его внутреннюю часть и траекторией в боковом направлении. В большинстве случаев повреждение сопровождается переломом латеральной лодыжки.
- Внутренний – если ступня уходит вовнутрь, причем нагрузка переходит на внешнее ребро стопы. При этом виде травмы нарушается анатомическая целостность медиальной (внутренней) лодыжки.
- Задний вывих ноги – диагностируется, когда стопа подворачивается назад с переносом веса на верхнюю сторону ступни. Появляется после сильного удара по костям голени спереди.
- Передний – патологическое расхождение фиксируется при ударе в заднюю часть, чаще при неудачном приземлении на пятку с большой высоты.
В травматологической практике первая два вида встречаются чаще, чем переднее и заднее направление. Кроме того вывихнутыми могут оказаться фаланги пальцев при насильственном сгибании или при хождении босиком по неровной поверхности.
Другие разновидности вывихов на ноге:
- таранной кости;
- подтаранный вывих;
- костей предплюсны (в суставе Шопара);
- костей плюсны (задействовано сочленение Лисфранка).
Каждый вид имеет свои особенности в проявлениях, тяжести течения, а также лечении и длительности восстановительного периода.
Клиническая картина
Вывих ноги сопровождается симптомами, которые характерны для этого вида травмы. В момент травмы в области ступни слышен глухой щелчок, который сменяется сильной болью. Болевые ощущения сохраняются, а при попытке переместить травмированную ногу, становятся интенсивнее.
На возникновение болевого синдрома влияют раздражение нервных окончаний, а при повреждении более крупных нервов, присоединяется неврологические симптомы. Потеря тактильной чувствительности, жжение, покалывание на коже, периодически появляются при нарушении иннервации стопы. Тяжелые травмы могут привести к параличу – полному обездвиживанию ниже места поражения.
Ключевое проявление вывиха – деформация поврежденного сустава. Часто под кожей хорошо просматриваются головки костей, расположенные вне суставной сумки. Неестественная форма сочленения сопровождается патологическим отклонением стопы по направлению траектории удара, который привел к травме.
Кроме того, при нарушении анатомического расположения суставных костей часто сдавливаются кровеносные сосуды. Уменьшение микроциркуляции проявляется бледностью кожи, в тяжелых случаях – посинением. Нога мерзнет, наблюдается понижение температуры тела на травмированной ступне. Частая причина полного прекращения кровоснабжения – вывих в суставе Шопара. Такое состояние может осложниться гангреной и закончиться ампутацией ступни.
Возможные осложнения
При неосторожных действиях во время оказания первой помощи или при попытках передвинуть ногу самостоятельно, вывих ноги может осложниться:
- нарушением целостности мышц, связок или сухожильных тяжей;
- разрывом кровеносных сосудов;
- компрессией нервных стволов;
- увеличивается вероятность повторных вывихов;
- воспалительная реакция в суставе (артрит, синовит);
- со времен на поврежденных участках суставных тканях появляются деструктивные изменения, что неизменно приводит к артрозу с дальнейшим разрушением сочленения.
Травма на ноге редко носит обособленный характер. В большинстве случаев вместе с вывихом фиксируются растяжения связок, мышц, их разрывы, а также нарушение целостности костей, которых в стопе 26.

Причины вывиха
К основной причине механического нарушения сопоставимости костей в суставе относится травма. В момент резкого движения, которое сопровождается скручивающим, растягивающим движением большой силы. Повреждение можно получить во время спортивных тренировок, соревнований, на производственных площадках или в бытовых условиях. Вывих ноги провоцирует падение с приземлением на внутреннюю, наружную или боковую часть ступни.
Кроме травматических, в медицинской практике различают следующие предрасполагающие факторы:
- Патологические – относятся к вторичным состояниям. Нарушения возникают в результате патологий дегенеративного характера. Артроз, артрит, злокачественные новообразования, заболевания связок и другие патологии опорно-двигательного аппарата могут осложняться привычным вывихом суставов.
- Врожденные – к этой группе относятся аномалии и дефекты развития, которые могут проявиться сразу при рождении или после первых шагов. Толчком к патологии часто выступает генетический фактор или нарушение процесса развития на эмбриональном уровне. Вывих может быть получен во время родов при неправильном расположении плода, когда фиксируется тазовое предлежание.
Диагностика
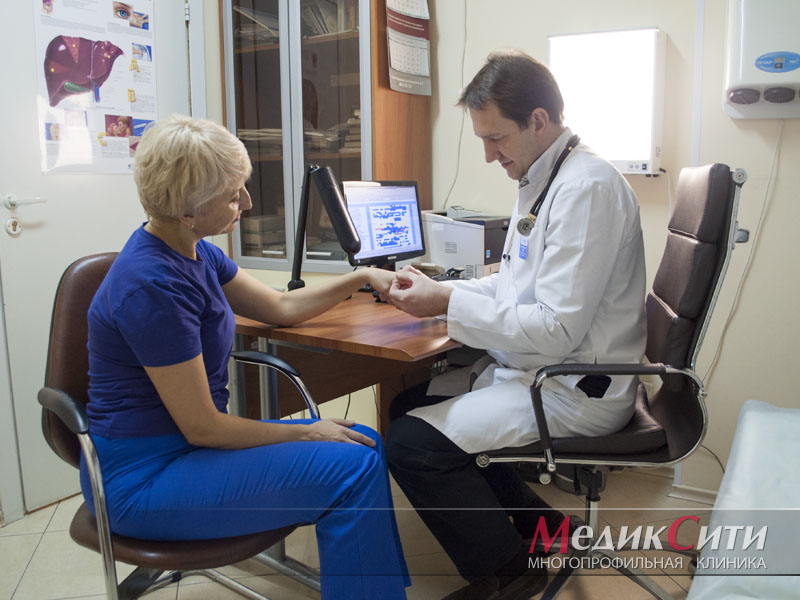
Постановкой диагноза и выбором метода лечения занимается врач-травматолог. Самостоятельно определить характер травмы, а тем более принимать решение о терапевтических действиях в лучшем случае бесполезно. Осложнения могут проявиться не сразу, но иногда промедление может привести к инвалидности.
Диагностическое обследование состоит из осмотра, физикального и аппаратного исследования. В ходе сбора анамнеза врач выясняет причину травмы и жалобы. Предварительный диагноз ставится по внешним признакам, при необходимости неврологическим и болевым тестам.
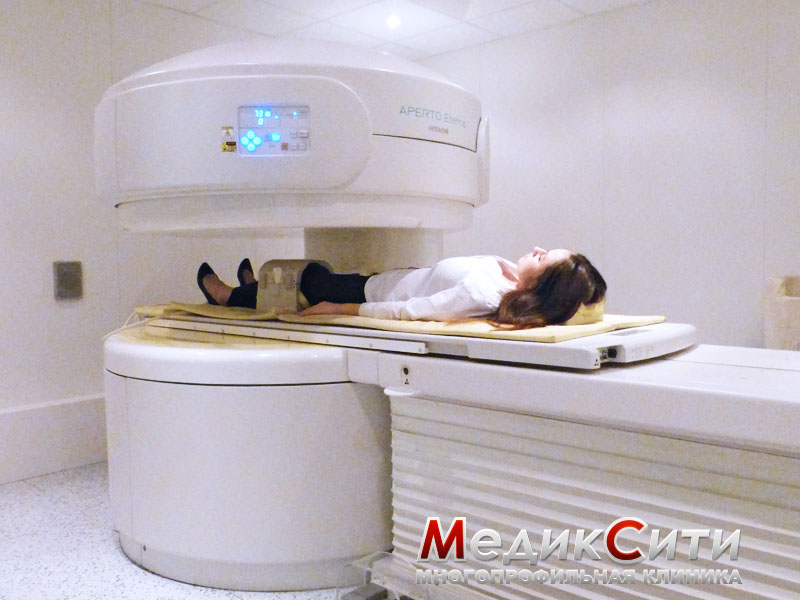
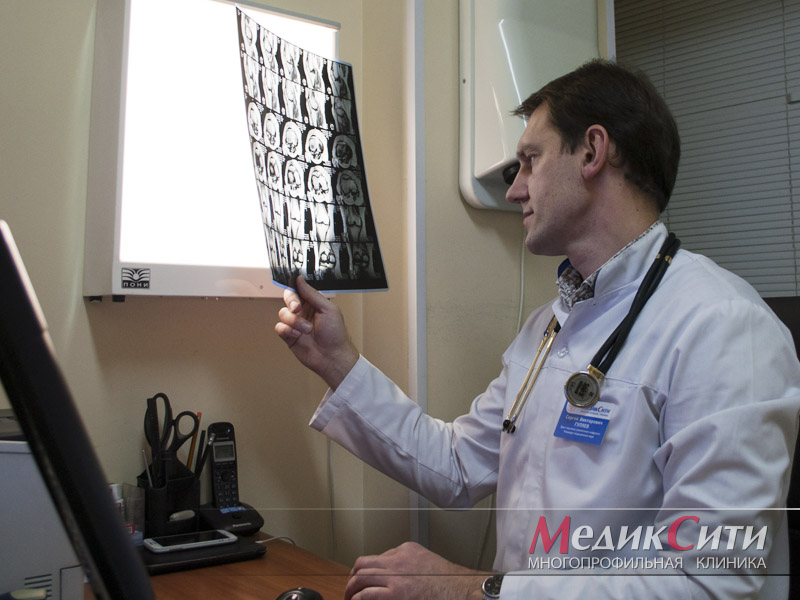
Объективная оценка выносится на основании результатов рентгенографии и МРТ. Исследования помогают не только определить вид и тяжесть вывиха, но и своевременно заподозрить наличие сопутствующих травм связок, костей, сухожилий.
Лечение
Первая помощь при вывихе
Единственное, что необходимо сделать самому или окружающим, – это оказать доврачебную помощь пострадавшему:
- В первую очередь проводится иммобилизация пораженной ноги. Сделать это можно при помощи самодельной шины из двух прямых палок, которые размещают с двух сторон ноги и перебинтовывают. Если на поврежденную ногу надета обувь, и легким движением она не снимается, не нужно делать это принудительно.
- Больного укладывают на ровную поверхность и обеспечивают покой. Нельзя пытаться пошевелить травмированную ступню или вернуть ее в правильное анатомическое положение. Единственно, что нужно сделать, это придать конечности возвышенное положение, уложив ее на невысокий валик. Такое расположение обеспечит отток жидкости и предотвратит сильный отек.
- Пакет со льдом, охлажденные продукты или ткань, смоченную в холодной воде, прикладывают к месту вывиха. Для предупреждения получения холодовой травмы, максимальное время воздействия не должно превышать 15 минут. При этом холодный предмет предварительно оборачивают тонкой тканью.
- Вывих ноги всегда сопровождается сильной болью. Чтобы уменьшить болевое воздействие, пострадавшему дают выпить Анальгин, Баралгин в таблетках.
Завершающим этапом будет обязательная доставка больного в травматологический пункт для дальнейшего обследования. При этом не стоит забывать о необходимости сохранения неподвижности поврежденной ступне.
Вправление вывиха
Независимо от того, какой из суставов поврежден, манипуляция вправления показана в обязательном порядке. Процедура проводится только в стенах стационара, домашние условия и пункт приема травматологических больных категорически не подходят.
Процесс состоит из трех этапов:
- Обезболивание пораженной стопы обеспечивается местными анестетиками. В тяжелых случаях больной вводится в состояние общего наркоза.
- Сопоставление костей в правильное положение проводится плавными мягкими движениями, чтобы не нарушить целостность мягких тканей, связок, кровеносных сосудов.
- По окончании нога фиксируется гипсованием или формированием иммобилизирующей манжеты при помощи полимерных бинтов.
Длительность ношения фиксирующей повязки от месяца до полугода, зависит от тяжести повреждения. Прогноз зависит от скорости обращения за врачебной помощью и от соблюдения рекомендаций врача. Вправление проводится в первые три недели после травмы. При поздней диагностике чаще всего требуется хирургическое лечение.

Оперативное вмешательство
Для минимальной травматизации и предупреждения послеоперационных осложнений, в большинстве случаев выбирают малоинвазивное вмешательство – артроскопию. Через небольшой прокол в суставную полость вводится оптический прибор – артроскоп, который позволяет провести дополнительное обследование и определиться с дальнейшим лечением.
При необходимости вправления, через другой прокол внедряются хирургические инструменты, с помощью которых проводится лечебная манипуляция. Для фиксации суставных поверхностей в правильном положении устанавливаются хирургические скобы (якоря), которые имеют свойство самостоятельно рассасываться.
Лекарственная терапия
Специфическое медикаментозное лечение при вывихе не предусмотрено. Лекарственные средства принимаются для облегчения симптомов. Для купирования болевого синдрома назначаются НПВС – Нурофен, Кетанов, Кеторол. Препараты подбираются с учетом возраста и интенсивности боли пострадавшего. Допустимо применение средств для местного воздействия. Начиная с третьего дня после травмы, на область сустава наносится обезболивающий гель – Финалгон, Вольтарен, Найз гель. Для рассасывания гематом используют Троксевазин, Троксерутин, Лиотон.
Физиотерапия
Для восстановления кровообращения, улучшения работы мышечной и кровеносной системы назначаются физиотерапевтические процедуры. Электрофорез, магнитотерапия, воздействие лазерными лучами, ультразвуковыми волнами запускают процессы самовосстановления и регенерации поврежденных тканей, способствуют скорейшему выздоровлению. Процедуры проводятся курсами и подбираются с учетом противопоказаний.
Реабилитация
После длительного ношения жесткой лонгеты, мышечная и соединительная ткань нуждается в восстановлении. Реабилитационные мероприятия включают:
- Сеансы массажа – проводятся курсами. Манипуляцию осуществляет специалист, обладающий лечебной техникой массажа.
- Ношение бандажа для голеностопного сустава: в первое время назначается полужесткий ортез с гибкими металлическими вставками, в последующем используется компрессионный бандаж легкой степени фиксации.
- Вывих ноги провоцирует нарушение биомеханики стопы и развитие плоскостопия. Поэтому, в обувь вкладывают ортопедические стельки для уменьшения нагрузки и поддержки сводов в правильном положении.
- Лечебная гимнастика занимает одну из ведущих ролей для возвращения движения больной ноге. Упражнения подбираются врачом и выполняются регулярно. С течением времени комплекс корректируется. В него включаются более сложные упражнения, и постепенно увеличивается нагрузка.
При ранней диагностике, выполнении всех предписаний доктора, соблюдении рекомендованного режима активности и отдыха, в 95% случаев травма заканчивается выздоровлением.
Профилактика
Полноценное питание и регулярное выполнение несложных физических упражнений делает мышцы крепкими, а связки эластичными. Соблюдение принципов здорового образа жизни является одним из пунктов профилактики травматизма. Кроме того, предупредить вывих ноги можно, соблюдая осторожность при передвижении, избегая экстремальных видов спорта. Для ежедневной носки рекомендуется покупать удобную обувь, в зимнее время – с противоскользящими элементами на подошве. Если травма произошла, обязательно обратиться к врачу в первые часы после случившегося.
Эта акция - для наших друзей в Фейсбуке, Твиттере, ВКонтакте, Ютуб и Инстаграм! Если вы являетесь другом или подписчиком страницы клиники.
Первая квалификационная категория
Вторая квалификационная категория
Вывихи, растяжения, ушибы и разрывы (связок, например) - травмы с повреждением мышц и суставов.
Подобные травмы - частые спутники людей, ведущих активный образ жизни и занимающихся различными видами спорта. Нередко причиной этих повреждений является неподготовленность человека к данной физической нагрузке - именно поэтому рекомендуется специально готовиться к каждому спортивному достижению.

Лечение вывихов, растяжений, разрывов связок
Лечение вывихов, растяжений, разрывов связок
Лечение вывихов, растяжений, разрывов связок
Однако вывихи, ушибы, растяжения и разрывы связок можно получить и в бытовых условиях. Чаще всего регистрируются вывихи плечевого и коленного суставов. А вывих голеностопного сустава, например, встречается значительно реже (обычно это травма любительниц обуви на высоком каблуке).
Попытаемся разобраться в том, как правильно лечить вывихи и другие повреждения.
Вывих
Вывихом называется нарушение целостности сустава со смещением суставных концов костей.
Достаточно часто вывихи суставов сопровождаются не только разрывом связок и суставной капсулы, но и повреждением кожных покровов, нервов и кровеносных сосудов. В 9 случаях из 10 причиной вывихов становятся травмы (падение и проч.) или резкие, неосторожные движения. Так, резкий зевок или вскрик могут спровоцировать вывих нижней челюсти.
Выделяются следующие группы вывихов суставов:
Лечение вывихов, растяжений, разрывов связок
Лечение вывихов, растяжений, разрывов связок
- резкая или волнообразная боль;
- изменение формы сустава из-за появления отека при вывихе;
- ограничение или полная невозможность движений;
- онемение конечности.
Чаще всего встречаются вывих плечевого и коленного суставов.
При вывихе плечевого сустава верхняя часть кости руки выскакивает из плечевого сустава.
Вывих плечевого сустава требует срочного обращения к травматологу, так как болезненность и отек усиливаются с каждой минутой. После того, как врач осуществит вправление сустава, боль уменьшится. Дальнейшее лечение вывиха консервативное.
В некоторых случаях после лечения травматического вывиха может развиться привычный вывих плеча.
При вывихе коленного сустава происходит смещение суставных поверхностей костей колена. Данная травма проявляется резкой и интенсивной болью, которая усиливается при движениях, наблюдается отек, движения ограничены, больной принимает вынужденную позу.
- полный, при котором коленный сустав смещается вперед или назад, а контакт между суставными поверхностями костей полностью пропадает;
- неполный, при котором сустав смещается внутрь или во внешнюю сторону, частичный контакт между костными поверхностями сохраняется;
- закрытый и открытый (в зависимости, сохранилась ли целостность кожного покрова и суставной сумки);
- осложненный, сопровождающийся разрывом мышц, переломом костей, разрывом мениска колена;
- привычный, то есть возникающий неоднократно из-за слабости связочного аппарата.
Лечение артритов и артрозов

Лечение артритов и артрозов
Лечение артритов и артрозов
Растяжения связок
Растяжения связок возникают у человека, если он выполняет резкие движения с силой, превышающей допустимую нагрузку на сустав. При растяжении связок происходит частичное повреждение или неполный разрыв капсулы связок, укрепляющих сустав.
Растяжению чаще всего подвержены связки голеностопа (особенно при подворачивании стопы) и лучезапястного сустава. Несколько реже данная травма поражает связки коленного сустава. При ношении обуви на высоком каблуке у женщины часто происходит подворачивание ноги внутрь и растяжение ахиллова сухожилия.
Можно выделить следующие степени повреждения связок:
- 1 степень, сохранение механической целостности связки с разрывом отдельных волокон. Характерно присутствие небольшого отека без кровоизлияния. Пациент может чувствовать умеренную боль, с ограничением движения и опоры;
- 2 степень, сопровождается частичным повреждением суставной капсулы связок, появлением множественных разрывов волокон, частыми кровопотерями и отеком умеренного размера. Затрудненная опора, движения достаточно болезненны и ограниченны. Выявляется некоторая нестабильность сустава.
- 3 степень, полный разрыв связок, который отмечается сильной болью, значительным отеком и кровоподтеком. При движении чувствуется нестабильность суставов.
При растяжении связок 1 и 2 степени чаще всего может быть достаточно консервативного лечения.
При полных разрывах связок применяется хирургическое лечение.
Разрывы связок
Разрыв связок - достаточно распространенный вид травм тех людей, чья работа связана с длительными физическими нагрузками. Чаще всего разрыв связок сопровождает вывих или перелом, но может быть и самостоятельной травмой.
В соответствие с причинами, вызвавшими травмы, выделяют травматические и дегенеративные разрывы связок. Если первый вид повреждений можно получить в результате травм, то второй возникает в процессе старения организма.
- боль и ограничение работы сустава (нельзя выпрямить и поднять поврежденную руку или ногу);
- появление отека, гематомы;
- изменение внешних контуров поврежденного сустава (нестабильность сустава);
- возникновение онемения и покалывания в пораженной конечности.
Особенное место занимает такой разрыв связок, как повреждение мениска.
Разрывы менисков
Мениски колена (внутренний и внешний) являются своеобразными хрящевыми прокладками между костями, которые защищают суставной хрящ и обеспечивают плавность движений при ходьбе.
Разрыв мениска - повреждение хрящевого образования, которое сопровождается травмой структур коленного сустава. Часто одновременно с разрывом мениска происходят такие травмы, как повреждение крестообразной связки и разрыв коллатеральных связок (боковых связок колена). Разрывы мениска характерны для спортсменов, особенно представителей контактных видов спорта.
Вторая причина поражения мениска коленного сустава - дегенеративные нарушения в хрящевых образованиях. При повреждении мениска ухудшается работа всего сустава, появляются боль, припухлость, щелки и хлопки при сгибании колена.

Лечение вывихов, растяжений, разрывов связок

Лечение вывихов, растяжений, разрывов связок

Лечение вывихов, растяжений, разрывов связок
Лечение вывихов, растяжений и разрывов связок
Подобные травмы происходят, как правило, внезапно, и чем раньше вы обратитесь к специалисту, тем лучше прогноз. Проведя диагностику и определив вид травмы (вывих, растяжение, перелом и т.д.), травматолог назначит схему лечения.
Первая помощь при вывихе: ни в коем случае не пытайтесь вправить сустав самостоятельно, это усилит боль и усугубит проблему! Только врач может провести квалифицированное лечение вывиха. До приезда врача нужно обездвижить поврежденную конечность с помощью шины и иных подручных средств. Для снятия отека и обезболивания можно наложить лед или холодный компресс на колено.
Лечение при растяжении связок зависит от степени повреждения. В качестве оказания первой помощи необходимо наложить холодный компресс и туго забинтовать сустав.
При разрыве связок проводится оперативное воздействие по их сшиванию и назначается восстановительный курс, состоящий из физиотерапии и массажа. ЛФК при вывихе и других травмах проводится по назначению врача.
При разрыве мениска лечение может быть консервативным или оперативным. При значительных разрывах мениска, вызвавших существенное ограничение подвижности сустава, проводится операция на мениске (частичное удаление мениска, минискэктомия или трансплантация мениска).
Даже не пытайтесь справиться с этой травмой самостоятельно.
Как узнать, что это вывих
Вывих — травма, с которой может столкнуться каждый. Неудачно спрыгнул с бордюра или приземлился на локоть при падении, или слишком энергично стукнул по баскетбольному мячу, да даже просто слишком широко зевнул… Глухой щелчок (впрочем, на фоне внезапно возникающих свежих и более чем неприятных ощущений его замечают не все) — и что-то заклинило.
Прежде всего, не паникуйте. Возможно, болезненные ощущения — это лишь мышечный спазм, вызванный ударом, или, положим, растяжение связок. Неприятно, но относительно безопасно. Поэтому глубже вдохните (это поможет уменьшить боль) и рассмотрите пострадавшую часть тела.
Вывих — это смещение костей в суставе.
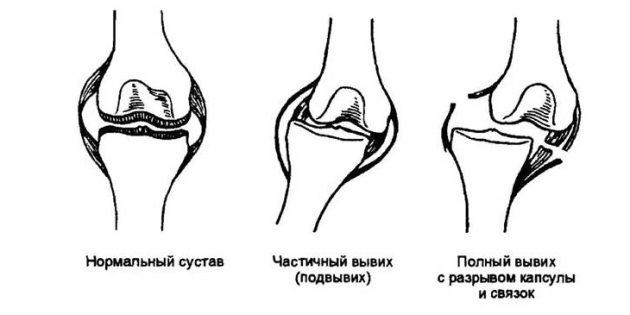
В зависимости от степени смещения внешние проявления могут отличаться. Но в целом это не важно. Запомните всего четыре симптома Dislocation . При любом из них нужно как можно скорее отправляться к травматологу!
Чего нельзя делать при вывихе
Заподозрив вывих, ни в коем случае не совершайте эти распространённые ошибки.
Прежде всего потому, что у вас может быть не вывих, а перелом. Симптомы этих травм очень схожи Dislocation , а отличить одну от другой подчас возможно лишь с помощью рентгена. Пытаясь вправить поломанные кости, вы только увеличите повреждения.
Как оказывать первую помощь при вывихе
1. Обеспечьте пострадавшему суставу максимальную неподвижность: не сгибайте колени, локти, пальцы, не двигайте челюстью…
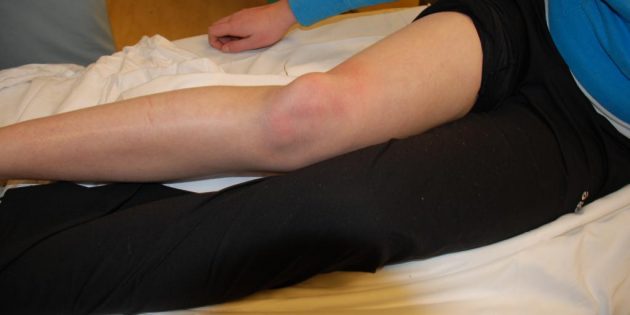
autogear.ru
2. Приложите к травмированной области что-нибудь холодное — пакет со льдом или замороженными овощами (не забудьте обернуть его тонкой тканью), грелку с ледяной водой. Холод остановит развитие отёка и снизит болезненные ощущения.

yimg.com
3. Примите болеутоляющее на основе ибупрофена или парацетамола.

allmed.pro
4. И поторопитесь к врачу!
rambler.ru
Как будут лечить вывих
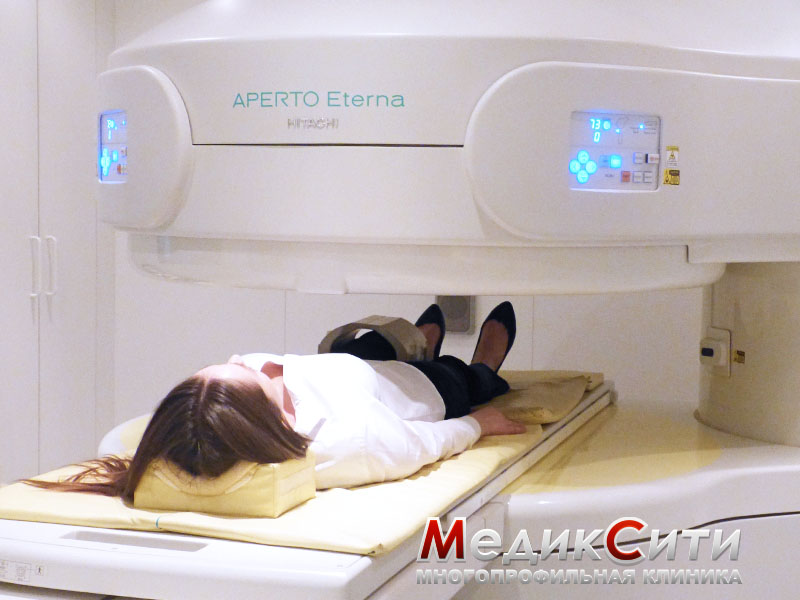
Лечение начинается с медицинского осмотра. Травматолог или хирург, скорее всего, отправит вас на рентген — чтобы убедиться, что речь идёт именно о вывихе, а не о переломе или треснувшей кости. В некоторых случаях может потребоваться МРТ: томография поможет медику оценить повреждения мягких тканей вокруг сустава.
Дальнейшие действия зависят от того, что именно обнаружит врач. Чаще всего лечение включает в себя следующие пункты.
То есть вернуть сдвинувшиеся кости в правильное положение. Эта процедура довольно болезненна, так что может потребоваться анестезия — местная или даже общая.
К ней прибегают в том случае, если справиться с вывихом вручную не удалось. Также хирургическую операцию назначают при значительных повреждениях нервов, кровеносных сосудов и связок или же повторяющихся вывихах в одной и той же зоне.
Избавившись от шины или стропы, готовьтесь долго и упорно делать суставную гимнастику и проходить физиотерапевтические процедуры. Это важный этап, который необходим, чтобы вернуть прежнюю подвижность.
Кстати, учтите: если сустав хотя бы раз был вывихнут, велика вероятность, что однажды это повторится опять. Чтобы уменьшить риски, следуйте всем рекомендациям врача. И конечно же, берегите себя.
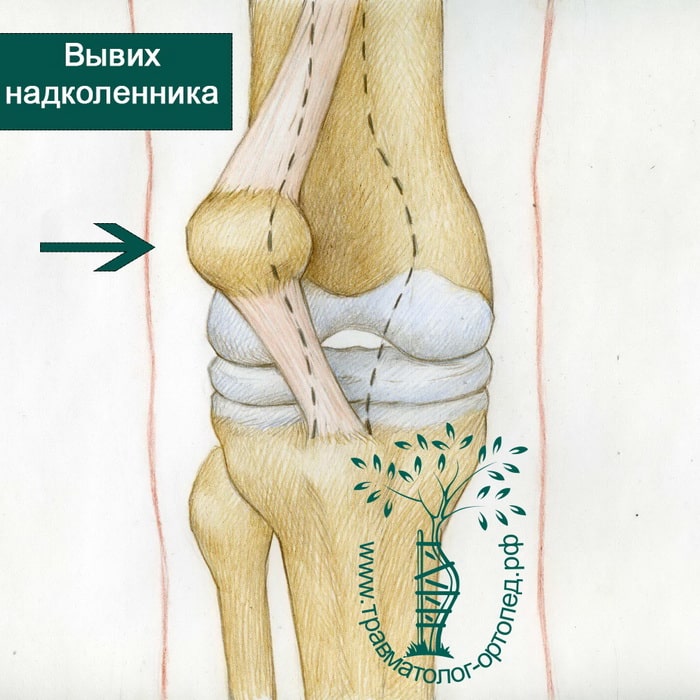
Вывихи надколенника встречаются гораздо чаще, чем считалось ранее. Многие думают, если спортсмен в момент травмы ощущает щелчок в коленном суставе, значит он порвал переднюю крестообразную связку (ПКС). Сегодня стало понятным, что в части таких случаев происходит не разрыв ПКС, а вывих надколенника. Такие травмы не менее болезненны, чем разрывы крестообразной связки, и также требуют достаточно срочных мероприятий, обеспечивающих возможность максимально быстро вернуть пациента в строй.
Вы резко разворачиваетесь и пытаетесь ускориться, чтобы догнать мяч, но вдруг слышите громкий щелчок в области коленного сустава. Вы падаете, не можете встать и понимаете, что травмировали коленный сустав.
Щелчок в коленном суставе означает, что произошел вывих надколенника. Щелчки в коленном суставе могут вызваны различными травмами. Большинство из нас думают в такой ситуации о разрыве крестообразной связки (ПКС). Однако другой распространенной причиной этого являются вывихи надколенника.
Надколенник располагается на передней поверхности коленного сустава. Он двигается вверх и вниз вдоль борозды бедренной кости и удерживается здесь мышцами и связками. В результате травмы надколенник может выйти из своей борозды.
Резкие повороты и развороты при занятиях подвижными (игровыми) видами спорта характеризуются значительными нагрузками на надколенник.
Многие люди не подозревают, что причиной щелчка в результаты травмы коленного сустава при занятиях спортом на самом деле является вывих надколенника. При вывихе надколенник покидает пределы борозды, где он в норме располагается.
Подобное состояние может привести к таким отдаленным проблемам, как привычные вывихи, повреждение суставного хряща или дегенеративные изменения.
Лечение вывихов надколенника, показания к операции при этом состоянии зависят многих факторов, которые мы обсудим в этой статье.
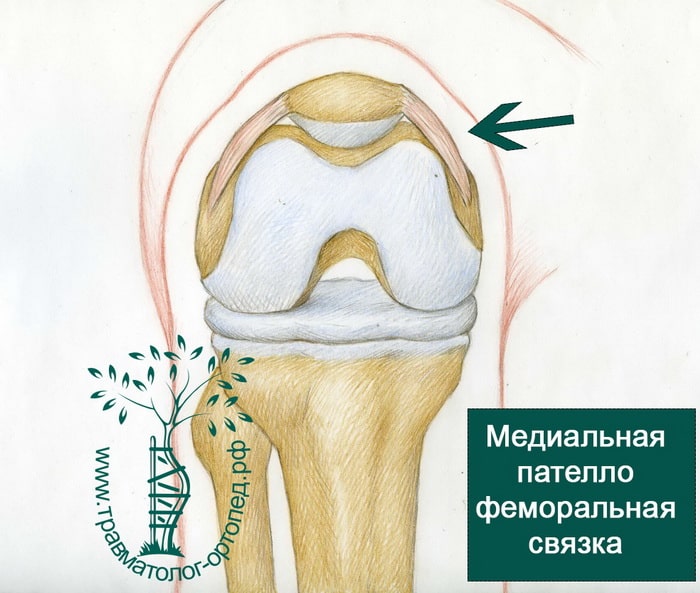
Надколенник — это овальная кость, расположенная в борозде на передней поверхности нижнего конца бедренной кости. Эта борозда называется блоковой бороздой.
Надколенник удерживается в блоковой борозде двумя связками, которые препятствуют тому, чтобы надколенник покинул пределы борозды.
Проблемы при вывихах надколенника возникают с одной из этих связок — медиальной пателлофеморальной связкой (МПФЛ или МПФС). Если связка растягивается или рвется, создаются условия для вывиха надколенника. При спортивных травмах она обычно разрывается. Надколенник в результате лишается важной стабилизирующей структуры, ограничивающей возможность вывиха надколенника кнаружи.
Стабильность надколенника, т.е. его способность сохранять нормальное положение, зависит от нормальной работы многих связок и мышц, а также от формы костей. Анатомия у разных людей отличается. Стабильность надколенника обеспечивается следующими факторами:
Работа четырехглавой мышцы должна быть правильной и хорошо сбалансированной. Поэтому необходимо укрепление этой мышцы, а также мышц в области тазобедренного сустава. Последние тоже оказывают влияние на стабильность надколенника. Если мышцы в области тазобедренного сустава слабые, бедро при ходьбе будет ротироваться наружу. В такой ситуации возрастает риск вывиха наружу и надколенника.
Дисплазия блока оказывает значительное влияние на вероятность вывиха надколенника. Кроме того, если у вас уже были повторные вывихи надколенника, наличие дисплазии может повлиять на выбор наиболее подходящего для вас хирургического вмешательства.
МПФС, или медиальная пателлофеморальная связка, это наиболее важная структура, о которой следует поговорить в свете темы вывихов надколенника. У некоторых людей связки бывают слишком эластичными. МПФС в таких случаях не может предотвратить вывих надколенника.
У спортсменов эта связка обычно рвется в результате травмы. Поэтому, если мы видим вывих надколенника в результате спортивной травмы, скорее всего МПФС также разорвана. При разрыве МПФС возрастает риск повторения вывихов надколенника в будущем. На картинке ниже показан разрыв МПФС и вывих надколенника на наружную часть коленного сустава.
МПФС может рваться при двух различных типах травм. Это прямые и непрямые травмы.
Прямая травма предполагает удар по надколеннику или надколенником о что-либо. В результате такого удара МПФС рвется и надколенник вывихивается наружу. Чаще бывает другой механизм травмы, когда вы разворачиваетесь на согнутом коленном суставе и резко пытаетесь ускориться. В этой ситуации МПФС подвергается перегрузке и может произойти ее разрыв. Аналогично происходят разрывы крестообразной связки (ПКС).
Мы знаем, что большинство разрывов ПКС происходят вследствие непрямой травмы в результате подворачивания или скручивания коленного сустава. То же самое происходит с надколенником.
Интересно то, что большинство людей с вывихами надколенника не замечают этот вывих, поскольку надколенник после вывиха чаще всего возвращается на место. Это называется спонтанным вправлением вывиха. В некоторых случаях надколенник после вывиха самостоятельно не устраняется. В таких случаях анатомия коленного сустава нарушается, и внешне он будет выглядеть достаточно необычно. Пациенты с такими вывихами обычно доставляются в лечебные учреждения, где врач устраняет вывих.
Первым этапом лечения является устранение вывиха. Это может сделать тренер или врач непосредственно на стадионе. После вправления выполняется рентгенография для исключения переломов. Вам будут рекомендованы костыли и скорей всего будет назначена МРТ для исключения повреждения хряща в момент вывиха надколенника. Дальнейшее лечение зависит от того, первый это у вас вывих или нет. Если вывих произошел впервые, хирургическое лечение показано в очень редких случаях.
Лечение вывиха надколенника будет зависеть от того, что именно повреждено в результате этого вывиха. Чаще всего при вывихе происходит разрыв МПФС. После травматического вывиха надколенника мы обычно назначаем МРТ. МРТ позволяет увидеть не только разрыв МПФС, но и повреждение суставного хряща надколенника, которое при вывихах встречается достаточно часто. Многие из таких повреждений достаточно невелики и не требуют лечения. Более значительные подобные повреждения могут потребовать хирургического лечения для снижения риска развития остеоартрита в будущем.
В зависимости от того, какие структуры повреждены и сколько раз повторялись у вас вывихи надколенника, доктор может предложить вам различные варианты лечения. Молодным пациентам с повторными вывихами надколенника нередко рекомендуют хирургическое лечение. Тип операции зависит от особенностей вашей анатомии (согласно данным МРТ) и целостности МПФС.
Большинство людей с вывихами надколенника отмечают, что надколенник у них находится не на месте. Часто он спонтанно вправляется. Если вы почувствовали щелчок в коленном суставе и видите, что колено выглядит ненормально, значит вывих надколенника все еще не устранен. Вам необходимо обратиться в лечебное учреждение, и лучше это сделать как можно раньше.
После вывиха надколенника появится значительный отек коленного сустава, связанный с кровоизлиянием в сустав. Иногда мы делаем пункцию коленного сустава, чтобы эвакуировать оттуда кровь, однако необходимо это далеко не всегда. Нормальная функция коленного сустава восстановится только через несколько недель.
Если вы подозреваете у себя вывих надколенника, очень важно обратиться к врачу, который занимается спортивными травмами, в т.ч. коленного сустава. Кроме вывиха у вас могут быть и другие повреждения, например, повреждения хряща надколенника или бедра. Некоторые из таких повреждений могут быть достаточно серьезными и требовать раннего лечения. Также врач определит, есть ли у вас разрыв МПФС.
МРТ при вывихах надколенника необходима почти всегда. Она позволяет обнаружить повреждение хряща, разрыв МПФС, оценить анатомию коленного сустава, т.е. глубину блоковой борозды. Используя полученную информацию и данные физикального обследования, мы сможем оценить риск повторных вывихов.
Продолжительность реабилитации зависит от того, какой по счету у вас вывих — первый или нет, а также от того, имеет ли место повреждение суставного хряща.
- Если вывих произошел впервые, а хрящ не поврежден, мы обычно назначаем физиотерапию уже вскоре после травмы. Большинство пациентов с такими вывихами не нуждаются в операции. Многие спортсмены возвращаются к занятиям спортом через 6-12 недель после начала лечения.
- Если это первичный вывих, которой сопровождается повреждением суставного хряща, для лечения последнего может понадобиться операция. Восстановление займет 4-6 месяцев, необходимых для заживления хряща.
- Если это повторные вывихи, вам может быть показана операция, направленная на восстановление или реконструкцию МПФС, стабилизирующую надколенник. Занятия спортом после такой операции можно будет возобновить только через 6-10 месяцев. Существуют и другие операции для стабилизации надколенника и предотвращения его повторных вывихов. В выборе наиболее подходящей в каждом конкретном случае операции нам очень помогает МРТ.
Оперативное лечение вывиха надколенника может быть достаточно непростым. Если вывихи повторяются, то операция вам скорее всего необходима. Тип операции будет зависеть от данных физикального обследования и результатов МРТ и рентгенографии. Во многих случаях нестабильности надколенника достаточно одного только восстановления или реконструкции МПФС. Если есть другие проблемы, способствующие вывиху, необходимо решить и их.
В процессе принятия решения о необходимости операции мы учитываем множество различных факторов, в т.ч.:
- Первый ли это вывих
- Поврежден ли хрящ
- Необходимо ли восстановление поврежденного хряща
- Повреждена ли МПФС
- Есть ли анатомические проблемы, увеличивающие риск вывиха
Большинство пациентов с вывихами впервые и без повреждений суставного хряща не нуждаются в хирургическом лечении. Вам нужно будет время, чтоб зажила МПФС. Затем вам будет назначена физиотерапия для восстановления функции коленного сустава.
Если одновременно с повреждением МПФС имеет место повреждение хряща, вам скорей всего будет предложена операция для восстановления хряща, если это необходимо, и одновременного восстановления МПФС.
МПФС — это связка коленного сустава, удерживающая надколенник в правильном положении и препятствующая его вывиху кнаружи. Если у вас рецидивирующая нестабильность надколенника, то есть вывихи надколенника повторяются, значит МПФС не работает или слишком перерастянута, чтобы нормально работать. Для того, чтобы восстановить стабильность надколенника, показана реконструкция МПФС. Во время этой операции формируется новая связка, препятствующая вывиху надколенника.
На картинке ниже показана такая новая связка, соединяющая надколенник с бедренной костью.
При операции формируется небольшое отверстие в бедренной кости. Это отверстие должно быть в строго определенном месте. Место это выбирается рентгенологически непосредственно во время операции. В это отверстие устанавливается новая связка и фиксируется там винтом. Затем эта связка фиксируется в двух точках на надколеннике. Для фиксации к надколеннику мы обычно используем швы. Со временем новая связки срастается с бедром и надколенником.
Если вы думаете об операции, очень важен выбор оперирующего хирурга. Не у всех хирургов может быть достаточно опыта таких операций. У многих пациентов операция может оказаться не такой простой, как может показаться.
В операционной пациента укладывают на спину, а на бедро накладывают жгут. Жгут требуется для того, чтобы уменьшить поступление крови в ногу во время операции. Это необходимо для лучшей визуализации поврежденных связок колена при артроскопии. Перед началом операции выполняется антибиотикопрофилактика.
Операция по стабилизации надколенника проводится под эпидуральной анестезией.
Первый этап операции артроскопический. Артроскопическое обследование коленного сустава выполняется через несколько проколов кожи. После вывихов надколенника в коленном суставе часто обнаруживаются свободно лежащие осколки кости, которые удаляются.
При выявлении участков повреждения суставного хряща на надколеннике проводится их специальная обработка и восстановление аблятором или шейвером.
Далее приступают к непосредственной реконструкции разорванных связок надколенника.
Обычно, при вывихе надколенника повреждается медиальная пателло-феморальная связка (MПФЛ). Данная связка соединяет бедренную кость и надколенник и препятствует развитию его вывиха или подвывиха при движениях. Реконструкция этой связки позволяет стабилизировать надколенник.
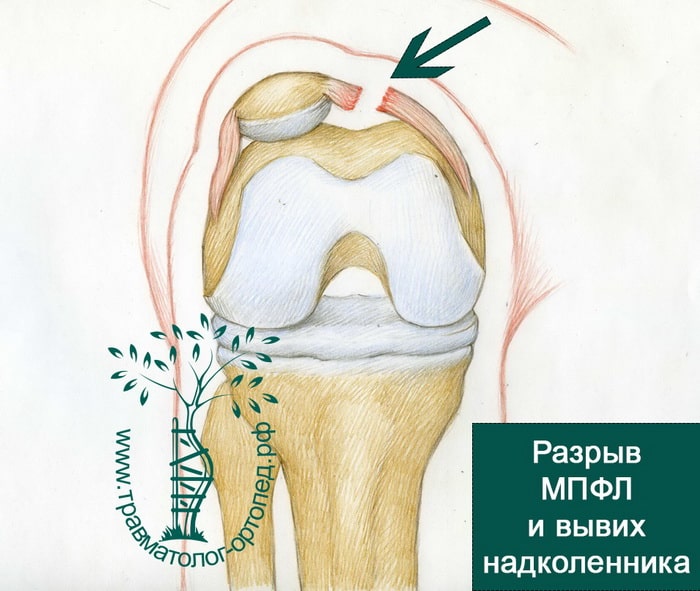
Сшить пателло-феморальную связку невозможно, ее можно только поменять на новую. Для восстановления связки используется трансплантат из сухожилий мышц задней поверхности бедра пациента.
После забора сухожилий и формирования трансплантата, хирург приступает к засверливанию тоннелей в костях. Врач находит места крепления разорванной медиальной пателло-феморальной связки пациента, и строго в тех же точках, просверливает костные тоннели в надколеннике и бедре.
Правильность расположения тоннелей подтверждается рентгеном.
Ошибки на данном этапе могут приводить к ограничению движений в колене после операции и раннему развитию артроза.
Далее трансплантат проводится через костные тоннели и фиксируется в них биоабсорбируемыми интерферентыми винтами.
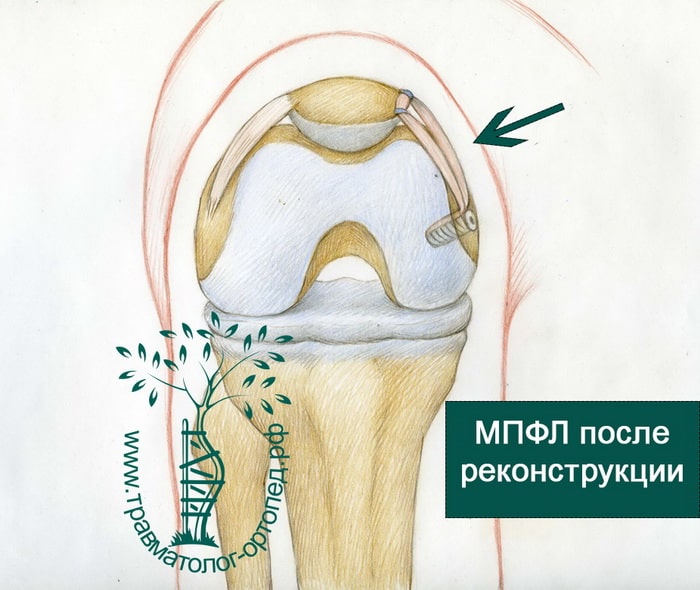
Коленный сустав фиксируется шарнирным ортезом в положении разгибания на несколько недель. Большинство спортсменов возвращаются к регулярным тренировками через 4-5 месяцев.
После реконструкции МПФС вам понадобится некоторое время, чтобы прошла боль и отек коленного сустава. Коленный сустав будет на несколько недель фиксирован брейсом для ограничения движений. Через 2 недели после операции назначается физиотерапия и на протяжении 2-3 недель после операции запрещается сгибание коленного сустава более 90°. Затем можно начинать более активную реабилитацию.
Полное восстановление после реконструкции МПФС, когда можно подумать о возвращении к занятиям спортом, занимает 6-10 месяцев. Слишком раннее возвращение к спорту увеличивает риск повторных травм, поскольку новая связка может быть еще недостаточно состоятельной.
В нашей клинике мы широко применяем артроскопию и другие малоинвазивные методы лечения патологии коленного сустава. Операции проводятся на ультрасовременном медицинском оборудовании с использованием качественных и зарекомендовавших себя расходных материалов и имплантов от крупных мировых производителей.
Однако результат операции зависит не только от оборудования и качества имплантов, но и от навыка и опыта хирурга. Специалисты нашей клиники имеют большой опыт лечения травм и заболеваний данной локализации в течении многих лет.
Читайте также:


