Что нового при лечении полимиозита
Полимиозит , это аутоиммунное воспалительное заболевание мышц. Проявляется слабостью и усталостью. Течение вариабельно с обострениями и ремиссиями. Часто страдают легкие и сердечно-сосудистая система.

Что такое и особенности
Полимиозит, относящийся к идиопатическим воспалительным миопатиям , аутоиммунное системное заболевание. Патология может поразить пациентов на любом этапе жизни. Преобладающая часть больных , дети, начиная с пятилетнего возраста и заканчивая подростковым периодом. Второй основной группой становятся лица от 40 до 60. Более 70 процентов возникновения приходится на представительниц женского пола. Часто полимиозит начинается комплексно с другой аутоиммунной болезнью.
Отмечены случаи поражения пациентов с онкологическими патологиями. Это редкое состояние: за год диагноз ставится единожды на 200 тысяч человек. Симптомы полимиозита многообразны. Диагностика непроста и многоэтапна. Необходима консультация ревматолога, других узких специалистов, инструментальное обследование, электромиография, развернутые лабораторные исследования, биопсия мышц. Лечение проводят по стандартам терапии большинства аутоиммунных патологий. Этиологические факторы изучаются. Вероятными провокаторами в запуске аутоиммунной реакции считаются вирусы. Не исключается генетическая предрасположенность.
- Домашние методы лечения шейного миозита
- Методы борьбы с дерматомиозитом
- Опасность осложнений при миозите шеи
Клинические признаки полимиозита
Заболевание начинается подостро, в процесс на старте втягиваются тазовые и плечевые мышцы.
Мышечный синдром дает боли при активностях, пальпации и даже в покое. Пациенты ощущают жжение, покалывание, как будто тело поливают кипятком, бьют током, вонзают в него иглы. Кроме них, человек испытывает выраженную мышечную слабость, склонную прогрессировать.
- поднять руку или ногу,
- удерживать их в приподнятом положении,
- садиться,
- долго ходить.
При эскалации болезни мышцы атрофируются, появляются контрактуры, в отдельных эпизодах , кальциноз. На продвинутых стадиях заболевание приводит к полной обездвиженности больного.
Суставная болезненность превалирует в лучезапястных и малых суставах верхних конечностей. Реже страдают плечевые, локтевые, голеностопы и колени. В районах поражения обозначаются характерные приметы воспаления: боль, отек, гиперемия, ограничение движений.
Половина пациентов с полимиозитом страдает изменением в работе внутренних органов.
Формулировка основных из них:
- боли в абдоминальной области,
- запоры или диареи,
- пневмонии,
- аритмии,
- падение артериального давления,
- миокардит.
Неврологическая симптоматика представлена дисфагией, нарушениями речи, птозами, диплопией, косоглазием. При эскалации процесса на лицевую мускулатуру мимика обедняется до состояния маски.
Пациенты, как правило, бурно реагируют на изменения погоды, плохо переносят холод (при этом усугубляется течение суставного компонента патологии). Страдают от перепадов атмосферного давления, которое влечет за собой гипотонию, еще более выраженный упадок сил.
У больных детей, как правило, поражаются мышцы ног. Обычно возникают ретракции разного уровня выраженности, ведущие к ограничению движений.

Формы и степени
Идиопатический полимиозит выражается поражением мышц рук, ног и шеи, грудных, артралгией.
- конъюнктивит,
- эритемы.
Полимиозит паранеопластический фиксируется у лиц старше 40 лет.
Для ювенильного , характерен быстрый прогресс с атрофиями, поражением сосудов ЖКТ, ведущим к абдоминальным болям, кровотечениям и иногда перфорациям.
Острое течение с лихорадкой, интоксикацией быстро прогрессирует, вскоре осложняясь неврологическими проявлениями, присоединяются проблемы с сердцем и легкими. Подострую , отличает неуклонное развитие с ремиссиями. Атрофия мышц наступает позже, поражения внутренних органов не столь значительны.
- несистемное поражение мышц,
- трудоспособность,
- неинтенсивная боль.
При третьей степени активности температура увеличивается до фебрильной, кожа отечна с эритемами. Присутствуют артралгии, диффузное поражение мышц с болью, яркая неврологическая симптоматика. Висцеральные признаки болезни поливариативны, но отмечаются всегда. Электромиограмма фиксирует понижение амплитуды колебаний. В анализах , повышение сывороточных ферментов, высокое СОЭ.
Умеренная степень активности:
- субфебрилитет,
- локальный отек,
- мышечная слабость,
- преходящая неврологическая симптоматика,
- отклонение от норм ЭМГ и лабораторных анализов.
Минимальная , не вызывает лихорадки, дает невыраженные кожные проявления. Мышечная слабость не высока, органная патология скудна. Анализы и ЭМГ нормальны.
Диагностика и дифференциальная диагностика
Пациентов с подозрением на полимиозит консультирует ревматолог. Осмотр выявляет обширные кожно-мышечные поражения. При ощупывании мышечная ткань напряжена. При сборе анамнеза обращают внимание на факторы неблагополучия, такие, как эмоциональная травма, физическая нагрузка, инфекции. Если присутствуют изменения со стороны внутренних органов, то показан осмотр гастроэнтеролога, пульмонолога, кардиолога.
Обязателен расширенный клинический и биохимический анализ крови. В них обращают на себя внимание ускорение СОЭ и лейкоцитоз. КФК может превышать нормы (0-24 ед/л) в 80 раз, характерно повышение в 5-10 раз.
Электромиография при полимиозите призвана исключить прочие нервно-мышечные патологии и определить повышенную возбудимость, самопроизвольные сокращения, слабую амплитуду потенциалов активности. ЭКГ показывает нарушение проводимости, ритма сердца.
Оценка висцеральных изменений:
- УЗД брюшной полости.
- ФГДС.
- Колоноскопия.
- Рентген суставов, грудной клетки.
Значительная диагностическая ценность состоит в гистологическом изучении мышечных волокон. Исследование выявляет типичное присутствие в мускулатуре полостей, дегенерацию и некроз, лимфоцитарную инфильтрацию.
Острое начало с ознобом, ускоренным СОЭ может ложно наводить на мысль об инфекциях. Часто заболевшие госпитализируются с подозрением на ревматизм. Адинамия, прогрессирующая усталость, расстройство акта глотания принимаются за бульбарный или псевдобульбарный паралич. Пациентов помещают в стационар неврологического профиля с диагнозами: полиневрит или даже полиомиелит.
Иногда полимиозит сочетается со склеродермией, но чаще эти заболевания неверно дифференцируются друг от друга благодаря схожей внешней симптоматике. B отличие от полимиозита при склеродермии поражается нижняя треть пищевода.
Методы лечения
Целями лечения являются: клиническая ремиссия, повышение качества жизни и хотя бы частичная трудоспособность, снижение признаков болезни, недомогания. Пациенту показано пожизненное наблюдение у ревматолога и строгое выполнение всех клинических рекомендаций при полимиозите.
Поводы для госпитализации в ревматологию:
- подбор терапии в начале и в течение болезни,
- уточнение диагноза,
- обострение,
- присоединение интеркуррентной инфекции или опасных осложнений.

Больные подвергаются системной длительной консервативной терапии. Основным препаратом выбора при полимиозите являются кортикостероиды (преднизолон). Необходимо раннее начало адекватных его доз. Курс составляет несколько месяцев до достижения явного терапевтического эффекта (исчезновение симптомов, улучшение самочувствия). Дозу плавно снижают до поддерживающей, а при благоприятном течение отменяют препарат.
Иммуносупрессоры назначаются при остром периоде и при отсутствии эффекта или нереальности гормональной терапии. Профиль медикаментов заключается в относительно равномерном подавлении всех видов иммунитета, у некоторых – с особой избирательностью по отношению к собственным клеткам организма.
Хинолины применяют длительно на этапе снижения дозы кортикостероидов, при хроническом , с установки диагноза. Их действие заключается в мягком подавлении иммунного воспаления.
- Эффективность технологии устранения миозита прибором алмаг
- Диагностика оссифицирующего миозита
- Симптомы и признаки миозита
Недопустимо лечиться исключительно народными способами в домашних условиях, гомеопатией. Они должны являться лишь частью комплексной медикаментозной терапии.
Самостоятельно приготовленные мази помогут снять воспаление с мышцы. В пропорции 1:1 смешайте почки ивы и сливочное масло. Втирать курсом до исчезновения симптомов.
Мазь из нутряного сала и полыни:
- Часть полыни и пять частей растопленного жира смешать.
- Поставить в нагретый до 180 градусов духовой шкаф на 5 часов.
- Отцедить траву.
- Остудить смесь.
- Втирать курсом в 3 месяца трижды в сутки.
- Хранить в холодном месте.
При дерматомиозите может помочь трава алтея. Столовую ложку заварить кипятком из расчета в 1 стакан. Настоять, смочить теплой жидкостью марлю, приложить к больным зонам.
Внутрь можно принимать лекарство из хмеля. 2 большие ложки шишек залить кружкой горячей воды, оставить на час. Пить по 1 столовой ложке 3 раза в день.
Реабилитационные мероприятия могут быть назначены лишь при стихании симптомов острой стадии или устойчивой ремиссии. Лечащим врачом определяется посильная физическая нагрузка, массаж, физкультура, физиотерапия. Лечебное массирование начинают при отсутствии всех признаков ревматологической патологии, и когда полностью преодолен воспалительный мышечный процесс. Парафинолечение снимает воспаление суставов, кожи, расслабляет мышцы. Не применяют при ряде сердечно-сосудистых заболеваний и поврежденном кожном покрове. Электрофорез гиалуронидазы, при котором распавшийся под током медицинский препарат проникает глубоко в ткани, снимает воспаление, восстанавливает кровообращение. Противопоказанием является онкологический процесс в анамнезе, свежие раны кожи. Широко представлены в рамках традиционного санаторно-курортного лечения ванны: сернистые, рапные. Процедуры стимулируют обновление тканей, улучшают кровообращение.
Противопоказания для принятия лечебных ванн:
- аллергия на состав,
- все патологии почек,
- гипертермия,
- гинекологические заболевания,
- туберкулез,
- инфаркт в анамнезе,
- онкозаболевания.
Для детей с ювенильным полимиозитом предлагаются щадящие курсы физиотерапии. При атрофии, фиброзе, контрактурах назначают ЛФК. В острой фазе возможны напряжение мышц и пассивные упражнения, при стихании , изометрические и изотонические.
В каких случаях наступает ремиссия
Долговременная ремиссия при полимиозите (и даже клиническое выздоровление) в течение пяти лет отмечают у примерно половины пролеченных больных. У пациентов детского возраста этот показатель еще выше. Но прогноз болезни все еще остается серьезным, особенно у заболевших взрослых. Необходимо, как можно раньше дифференцировать диагноз и начать активное лечение. При достижении внятной клинической картины ремиссии не рекомендуется полная быстрая отмена кортикостероидов, болезнь склонна к рецидиву.
Лечение полимиозита дополняют курсы общеукрепляющей терапии в таблетках или инъекциях:
- витамины,
- аденозинтрифосфат (АТФ),
- кокарбоксилаза (ККБ),
- анаболики.
Должно быть обеспечено рациональное питание с белками и витаминами. При активном полимиозите двигательный режим минимизируется. На фоне ясных клинических и лабораторных сдвигов в реабилитацию включают ЛФК, гимнастику для предотвращения контрактур. Больному показано диспансерное наблюдение, периодическое стационарное лечение, перевод на инвалидность для предотвращения любого физического напряжения.
Причинами смерти у взрослых становятся мышечная дистрофия, утрата глотания, кахексия, воспаление или дыхательная недостаточность ввиду инфекций легких. На прогноз в сторону утяжеления последствий влияет наличие сопутствующих злокачественных опухолей.
Течение полимиозита (код по МКБ М33) разное, но в максимуме случаев преобладает благоприятный прогноз для жизни и труда. Около половины страдающих совершенно выздоравливают за пять лет от начала заболевания и не нуждаются в дальнейшем лечении. Профилактика все еще не разработана.
Полимиозит — системное аутоиммунное заболевание, которое характеризуется воспалительным поражением мышечной ткани (в основном поперечнополосатой мускулатуры) конечностей с последующим развитием болевого синдрома, нарастающей слабости и атрофии пораженных мышц. Ревматический полимиозит влечет за собой появление патологических изменений в сердце и легких.
Полимиозит входит в группу идиопатических воспалительных миопатий (прогрессирующие нервно-мышечные заболевания). По статистике, в Российской Федерации случаи возникновения ревматического полимиозита приходятся у детей от 5 до 15 лет, а среди взрослых в период от 40 до 60 лет. Примерно 75% случаев этой патологии приходится на лиц женского пола.
В настоящее время этиологические факторы полимиозита активно изучаются медиками и учеными. Среди основных причин выделяют:
- Вирусы (цитомегаловирус, вирус Коксаки);
- Отягощенная наследственность;
- Переохлаждение организма;
- Чрезмерное пребывание на солнце;
- Наличие в анамнезе хронических заболеваний;
- Травмы;
- Аллергия на лекарственные препараты (медикаментозный дерматит, синдром Стивенса-Джонсона, токсикодермия, крапивница и другие).
В Юсуповской больницы ревматологи обладают высоким уровнем профессионализма и большим опытом работы. Врачи регулярно проходят образовательные курсы в отечественных и зарубежных клиниках. В больнице имеется полная база диагностического обследования для пациентов с полимиозитом и другими ревматологическими заболеваниями. Ревматологи Юсуповской больницы применяют мультидисциплинарный подход в терапии своих пациентов.
Классификация полимиозита
Согласно классификации, предложенной С. Pearson (1969г.), которой пользуется ревматологи в своей клинической практике, выделяют 6 форм полимиозита:
- Тип I — чаще всего наблюдается у женщин от 30 до 50 лет. Характеризуется постепенным началом, наличием атипичных кожных высыпаний, синдромом Рейно, а также других не мышечных симптомов;
- Тип II — начинается в возрасте от 20 до 60 лет, чаще у женщин, может иметь острое или хроническое течение. Часто наблюдается поражение суставов;
- Тип III — наблюдается при злокачественных процессах. Часто встречается у мужчин в возрасте после 40 лет. Характеризуется более агрессивным течением по сравнению с первым типом;
- Тип IV —детский полимиозит, может протекать как в острой, так и в хронической форме, часто сочетается с артритами. При нем наблюдаются контрактуры, поражение кожи, кальцификация мышц. Часто сопровождается анорексией, болью и слабостью в мышцах (проксимальных мышцах конечностей, грудных, тазовых). Возникает повышение температуры, снижение рефлексов, желудочно-кишечные расстройства и кишечные кровотечения;
- Тип V — наблюдается как у взрослых, так и у детей в разных формах. Характерны острые и генерализованные мышечные боли и слабость;
- Тип VI — полимиозит с включениями. Поражаются дистальные отделы мышц конечностей. При исследовании материала пораженных мышц в мышечных волокнах наблюдаются включения.
Полимиозит: симптомы, диагностика, лечение и фото
Для полимиозита характерно подострое начало заболевания с постепенно развивающимся поражением тазовых мышц и мышц плечевого пояса. Как правило, к мышечному синдрому присоединяются различные поражения соматических органов: сердца, легких, желудочно-кишечного тракта. У 20% пациентов с ревматическим полимиозитом наблюдается суставной синдром.
Для полимиозита характерны следующие симптомы:
- Боль в мышцах плеч и бедер;
- Поражение сердца, легких, желудочно-кишечного тракта (сердечная недостаточность, пневмония, кишечная непроходимость);
- Боли в суставах;
- Слабость и отечность пораженных мышц;
- Мышечная атрофия (фото);
- Нарушение глотания, иногда больным становится трудно говорить (в связи с воспалением мышц гортани и пищевода);
- Снижение двигательной активности (трудно вставать с постели, повернуть голову, держать предметы в руках);
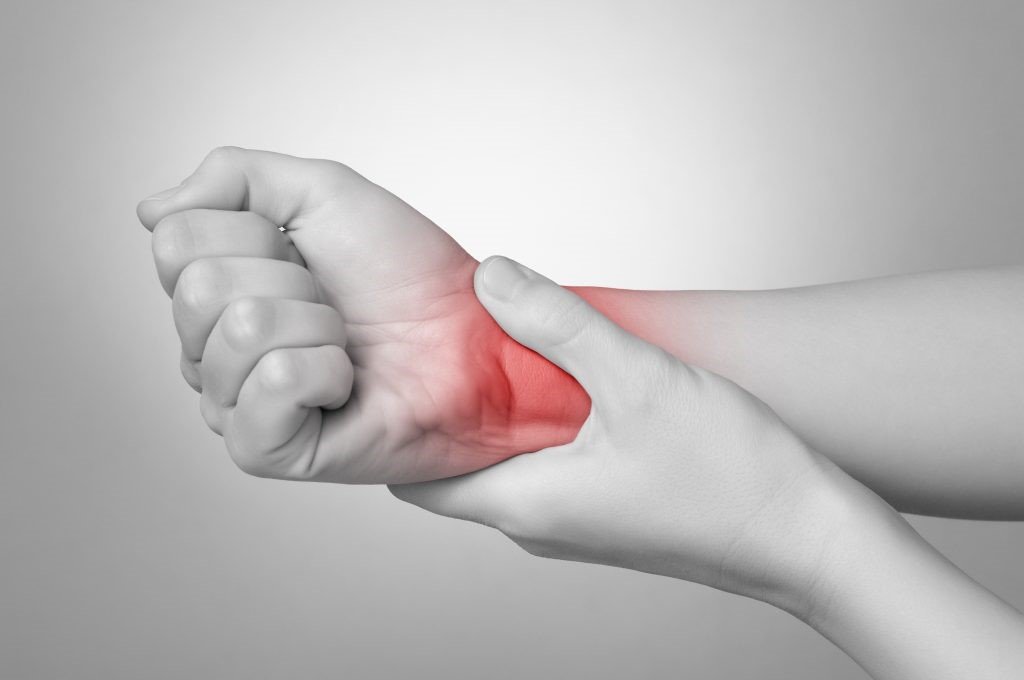
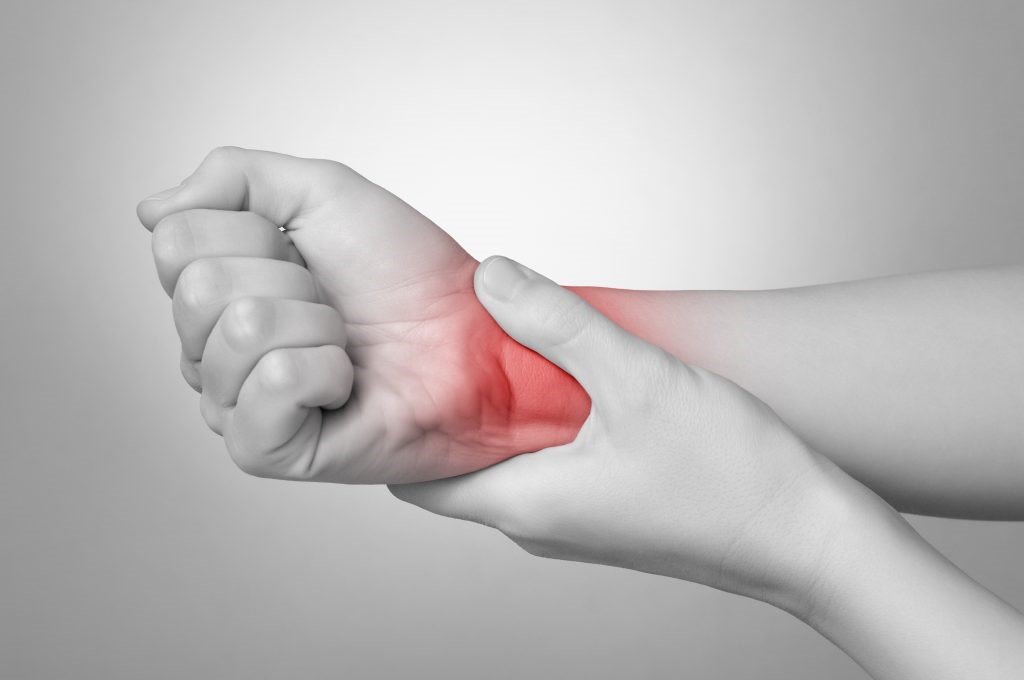
- Отек и боль в суставах (суставы кисти и запястья, реже – голеностопные и коленные суставы).
На фото поражение сустава запястья
На фото воспаление мышцы спины при полимиозите
При полимиозите диагностика заболевания в Юсуповской больницы включает в себя:
- Общий анализ крови и мочи;
- Биохимический анализ крови;
- Электромиография;
- Копрограмма;
- Ультразвуковое исследование брюшных органов и сердца;
- Гастроскопия;
- Электрокардиография;
- Рентгенографии легких;
- Консультация смежных специалистов (невролог, кардиолог, пульмонолог, гастроэнтеролог).
Большую диагностическую ценность при поражении мышечной ткани имеет гистологическое исследование, для которого необходима биопсия мышц. Забор мышечных волокон производят из участка двуглавой мышцы плеча(бицепса) или четырехглавой мышцы бедра (квадрицепса). Такое исследование выявляет типичное для ревматического полимиозита наличие в мышечной ткани полостей (вакуолей), дегенерацию и некроз волокон мышц, лимфоцитарную инфильтрацию мышечной ткани и стенок, имеющихся в ней сосудов.
Пациенты в Юсуповской больнице, столкнувшись с полимиозитом, часто спрашивают о симптомах и лечении такого заболевания.
Ревматологи Юсуповской больницы проводят базовую терапию пациентов с полимиозитом, которая заключается в применении глюкокортикостероидов с постепенным уменьшением дозы до поддерживающего уровня. Однако такое лечение требует постоянного контроля врача, так как одним из осложнений глюкокортикостероидов при полимиозите является повышение и\или снижение давления. Терапия такими препаратами неэффективна при полимиозите с включениями.
При отсутствии улучшения состояния больного спустя 20 дней назначаются иммунодепрессанты (метотрексат, азатиоприн), которые вводятся парентерально. Такая терапия требует ежемесячного проведения биохимических проб печени.
Прогноз заболевания
Наиболее неблагоприятный прогностический прогноз имеет острая форма ревматического полимиозита, особенно, когда больной длительное время не обращается за помощью и, соответственно, не получает адекватную терапию. При развитии сердечной или легочной недостаточности, а также аспирационной пневмонии возможен летальный исход. Развитие детского полимиозита является неблагоприятным признаком, так как в этом случае патология, как правило, стремительно прогрессирует и приводит к обездвиженности тела больного. Благоприятный прогноз для жизни и трудовой деятельности имеют пациенты с хронической формой полимиозита.
Очень важно понимать, что эффективность лечения полимиозита во многом зависит от своевременного обращения к врачу-ревматологу. Советы родственников и друзей по лечению такой болезни, найденные на просторах интернета, не только не помогают, но и усугубляют клиническое течение заболевания.
В Юсуповской больнице ревматологи осуществляют лечение согласно международным протоколам и в полном соответствии с мировыми стандартами. В диагностике сочетается многолетний клинический опыт работы и современные методики исследований. Комплексный подход к проблеме, практикуемый врачами Юсуповской больницы, инновационные технологии и индивидуальный подбор схем лечения способствуют снижению активности патологического процесса заболевания и наступлению длительной ремиссии, повышающей качество жизни больных. Специалисты Юсуповской больницы подробно расскажут о полимиозите, характерных симптомах, лечении и прогноз данной патологии. Записаться на прием или консультацию можно по телефону.
До начала применения кортикостероидных препаратов больным полимиозитом проводилась только симптоматическая терапия и прогноз был крайне неблагоприятным. Со времени широкого применения кортикостероидов появились и сообщения об их успешном терапевтическом воздействии при полимиозите.
С. Pearson (1963) при наблюдении за 48 больными полимиозитом отметил смертность в 25%, причем опухоли выявились у 7 из 12 умерших. Всех больных лечили большими дозами кортикостероидов, но значительное улучшение достигнуто только при раннем начале кортикостероидной терапии.
A. Rose и J. Walton (1966) сообщили о 30% смертности при полимиозите, причем при исключении больных с опухолями смертность снизилась до 16%. В этой группе все больные также получали высокие дозы преднизолона, причем у многих отмечались тяжелые побочные изменения.
R. Winkelman и соавт. (1968) сравнили две группы больных: леченных малыми дозами кортикостероидов и без их применения. В обеих группах умерло примерно одинаковое число больных (около 30%).
D. Riddoch, J. Morgan-Hughes (1975) наблюдали за эффективностью терапии преднизолоном 20 больных, которым диагноз был подтвержден клиническими, гистопатологическими, ЭМГ-скими исследованиями и путем определения ферментов в сыворотке. Больные, у которых диагноз полимиозита был сомнительным хотя бы по одному признаку, исключались из разработки.
Длительность наблюдения — до 5 лет. Всех больных лечили высокими ежедневными дозами преднизолона (40 — 80 мг) с постепенным снижением в течение нескольких месяцев до поддерживающих доз (5 — 15 мг в день). Значительное улучшение отмечено только у 4 больных.
У 7 больных отмечались вторичные тяжелые осложнения, у 2 — угрожавшие жизни (диабет, сердечная недостаточность, сепсис, язва желудка, стероидная миопатия, панофтальмит и др.). Авторы весьма пессимистично отмечали, что лечение кортикостероидами должно проводиться, однако без убедительной надежды на эффект.
Столь же неутешительные сведения о лечении 62 больных полимиозитом приводят J. Carpenter и соавт. (1977). Они лечили равное число больных малыми и очень большими дозами преднизолона и не выявили существенной разницы в обеих группах больных.
По данным Л. В. Догель (1973), проследившей эффективность гормонального лечения 69 больных полимиозитом в течение 3 — 12 мес, улучшение, позволившее полностью отменить прием преднизолона, отмечено у 29 больных; у 17 больных отмечено улучшение, однако они вынуждены были принимать поддерживающие дозы препаратов; 13 больных умерли, несмотря на лечение.
Судьба 7 больных неизвестна.
У 18 больных отмечены осложнения кортикостероидной терапии: у 8 — синдром Кушинга, у 4 — язва желудка, у 2 — стероидный диабет и у 2 — сердечнососудистые нарушения. Катамнестическое наблюдение, проведенное через 4 — 5 лет после начала лечения, показало, что отличные результаты отмечены у 10 больных, хорошие — у 19 (всего 49%), значительное улучшение — у 11 (18%) и без эффекта — у 7 (12%). Умерли от полимиозита 9 больных (15%). Лучший эффект наблюдался при типичных формах дерматомиозита, хуже подвергались обратному развитию миопатическая и псевдомиастеническая формы
Как видно из приведенных данных, лечение преднизолоном далеко не всегда дает ожидаемый эффект и для достижения последнего необходимо применение очень высоких доз препарата, ведущих к выраженному побочному эффекту.
Надежды на успешное применение кортикостероидных препаратов при полимиозите связаны с разработкой новой схемы назначения их через день в больших дозах.
В настоящее время мы имеем опыт лечения 50 больных полимиозитом в возрасте от 14 до 67 лет. Длительность наблюдения за лечением до 10 лет. Полное восстановление всех двигательных функций с возвращением к прежней профессиональной деятельности отмечено у 15 больных; у 23 больных наступило значительное улучшение с легкими остаточными явлениями и у 6 — удалось добиться улучшения со стойким и выраженным остаточным дефектом; у 2 больных отмечалась лишь стабилизация процесса.
Улучшение на фоне приема больших доз преднизолона чрез день, как правило, наступало в течение первых 2 — 3 нед после начала лечения, наиболее выраженная положительная динамика отмечена в течение первых 20 мес, после чего отмечалось лишь незначительное медленное улучшение либо стабилизация процесса.
Этим обусловливается и общая схема лечения преднизолоном данной группы больных: начало по обычной методике с достижением максимальной дозы в течение 2 — 4 мес и затем медленным уменьшением дозы.
Отменять прием преднизолона следует очень осторожно, только после полного исчезновения всей клинической, ЭМГ-ской и патоморфологической (по данным биопсии мышц) картины текущего процесса. Нередко клиническое улучшение было очевидным при незначительных изменениях выраженности спонтанной активности и структуры ПД ДЕ при ЭМГ-ском исследовании.
Лучшие результаты применения кортикостероидных препаратов через день отмечены при дермато-, полимиозите, при сочетании полимиозита с миастенией. В последнем случае более склонны к обратному развитию расстройства туловищной мускулатуры. Глазодвигательные нарушения наиболее стойкие.
Самыми трудными в лечении являются полимиозиты, сочетающиеся с опухолями и возникающие на фоне тяжелой генерализованной склеродермии. В этом случае удается добиться лишь небольшого, а нередко и нестойкого улучшения.
Лечение кортикостероидными препаратами в больших дозах через день, как правило, не приводит к столь тяжелым и опасным изменениям, как ежедневный прием. Однако и в этом случае могут возникать остеопороз (наблюдался нами у 2 больных), склонность к артериальной гипертензии (у 4 больных), гипергликемия.
Поэтому при лечении больных необходимо систематически контролировать и корригировать состояние минерального и углеводного обмена.
При стабилизации процесса и невозможности добиться дальнейшего улучшения увеличением дозы преднизолона иногда оказывает хороший эффект дополнительное назначение нестероидных противовоспалительных препаратов — метиндола или бруфена. Это сочетание в ряде случаев приводило к быстрому улучшению состояния больных.
В последние годы появились сообщения об эффективности иммунодепрессантов при полимиозите. Положительное действие метотрексата с незначительными побочными явлениями при полимиозите отметили М. Sokoloff, L. Goldberg, С. Pearson (1971). A.Metzger и соавт. (1974) сообщили, что лечение 25 больных полимиозитом метокрексатом привело к значительному улучшению с восстановлением мышечной силы у 16 больных (64%). При лечении азатиоприном улучшение отмечено в 35% случаев.
Однако в данной группе больных азатиоприн и циклофосфамид назначались больным, устойчивым к лечению метотрексатом.
Несмотря на то что гормональная терапия является основным методом лечения полимиозитов, она должна обязательно сочетаться с другими формами лечения. Необходимо применять лечебную гимнастику, массаж и физиотерапию для профилактики контрактур. Целесообразно введение витаминов группы В, D и аскорбиновой кислоты, а также препаратов сосудистого действия — компламина, но-шпы.
Полимиозит — аутоиммунная болезнь, возникающая в результате воспалительных процессов в организме больного. Развивается у людей любого возраста, но чаще всего диагностируется в возрасте от 5 до 15, а также от 40 до 60 лет. Среди больных — женщины и дети. Мужской полимиозит встречается гораздо реже. Отмечается его появление на фоне патологии, вызванной злокачественными новообразованиями.
Характерные особенности болезни
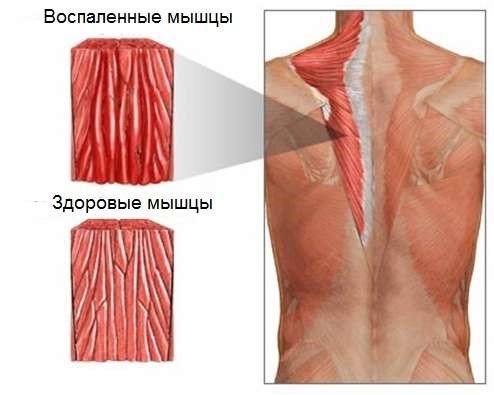
Болезнь сопровождается воспалительным процессом, развивающимся в поперечно полосатой мускулатуре. Особенно страдает тазовый и плечевой пояс. При диагностировании патологии, можно говорить о снижении тонуса ряда мышц.
После проведения диагностики, можно выделить форму:
- хроническую — спокойная форма, происходит поражение отдельной группы мышц;
- острую — затрудняется глотание, поднимается температура тела. При неполучении своевременного лечения, возможен летальный исход;
- подострую — умеренное течение заболевания. Состояние периодически улучшается, но болезнь прогрессирует.
![]()
Симптомы
Развитие начинается с состояния подострого развития повреждения мышц в области малого таза, а также плечевого пояса. Поражается желудочно-кишечный тракт, сердце, легкие. У 15% больных появляется суставной синдром. Симптомы:
- Развиваются мышечные судороги. Они могут отличаться болями при движении и даже в покое. Прогрессирует слабость, движения скованные и активность не допускается. Появляется отечность, развивается атрофия.
- Поражаются суставы кистей, плеча, локтя и голеностопа. Выявляются отеки, боль, покраснение. Движение пациента с каждым днем ограничивается.
- Внутренние органы работают с постоянными перебоями. При параллельных заболеваниях сердечной системы, диагностируются миокардит, гипотония, развитие сердечной недостаточности.
![]()
Причины развития болезни
Несмотря на серьезность заболевания, причин его развития всего 5, но зная их можно уберечь организм от его возникновения:
- наличие сквозняков;
- воздействие солнечных лучей, заканчивающихся ожогами;
- травмы, влияющие и повреждающие мягкие ткани;
- воздействие токсических веществ;
- развивается на фоне других болезней — онкология, аутоиммунных.
Детский полимиозит
Полимиозиту подвержен детский организм в возрасте до 15 лет. Симптомы, ход, лечение, не отличаются от назначаемых процедур для взрослого человека. Лекарственные препараты назначаются в меньшей дозе, а при необходимости доза увеличивается. Часто появляются кожные высыпания, под кожей формируются кальцификаты.

Также читайте про плечелопаточный периартроз
Про люмбалгию у взрослых узнайте тут
Классификация
В классификации выделяется всего 4 формы заболевания:
- Первичный — поражаются мышцы конечностей, шеи. С каждым днем, больному становится все тяжелее глотать даже слюну. Данная стадия может сопровождаться артралгией.
- Дерматомиозит — проявления сыпи на коже, которые больше напоминают пятна. Высыпание происходит в области суставов и на лице. Происходит поражение глаз, в ротовой полости, стоматит.
- Заболевание на фоне злокачественных опухолей, наблюдается у людей в возрасте от 40 лет. Наиболее ярко развивается на фоне рака легкого, груди, желудка, яичников.
- На фоне других аутоиммунных болезней. Распространен при системной волчанке, артрите, болезни Шегрена. Поражаются мышечные волокна.
Диагностика заболевания
При появлении первых признаков стоит посетить ревматолога. Системность заболевания требует консультации и других специалистов. При обследовании пациент должен пройти все этапы диагностирования:
- сдача анализов (общий, биохимия, на наличие в крови антител);
- диагностика мышечной ткани с применением методов биопсии;
- магнитно-резонансная томография;
- ультро-звуковое исследование.
![]()
При появлении первых признаков требуется обращение к врачу, который отправит на консультацию к узким специалистам (кардиолог, пульмонолог и др.).
Лечение
При лечении полимиозита требуется комплексная и длительная терапия. Изначально назначаются — Метипред, Метилпреднизолон. Сначала доза большая, но постепенно ее снижают. Лечение назначается на 3 недели. Если не помогли препараты, добавляется Метотрексат или Азатропин. При выявлении сопутствующих заболеваний назначаются лекарственные средства для сопутствующего лечения.
Народные способы
Допускается использование средств народной медицины. При терапии используются масла, мази, растворы, а также самостоятельно изготовленные настойки на спирту. Все средства должны быть приготовлены правильно и по специальным рецептам. Только так можно вылечиться и не навредить организму.
Применяются:
- для снятия мышечной боли используется капустный лист, который накладывается на больное место в виде компресса;
- использование настойки на спирту изготовленной из цветков сирени;
- масло с добавлением перца.
![]()
Клинические рекомендации при полимиозите
Для быстрого избавления от болезни, необходимо четко следовать рекомендациям врача. Допускается использование различных медикаментозных методов, а также применение средств народной медицины:
- лечение ведется врачом ревматологом;
- тесный контакт между врачом — пульмонологом и пациентом;
- рекомендовано избегать вредных факторов, которые в дальнейшем будут провоцировать болезнь;
- запрещено употребление сладких продуктов: мед, сахар, фрукты (при полимиозите возможно развитие сахарного диабета);
- требуется активная профилактика: подбор препаратов зависит от проведения диагностирования и выявления стадии болезни.
Прогноз
Неблагоприятный прогноз для острой формы — в случае когда пациент не получает качественного лечения. Возможен летальный исход, если начнет развиваться легочно-сердечная недостаточность, а также пневмония.
Видео про полимиозит: симптомы, лечение:
🔥 Читайте по теме:

Остеосклероз костей: причины болезни, признаки, диагностика и лечение

Гиперостоз лобной кости: причины возникновения, признаки, диагностика, лечение

Тендиноз — что это такое, симптомы, диагностика, лечение
Читайте также:






