Что характерно для остеоартроза
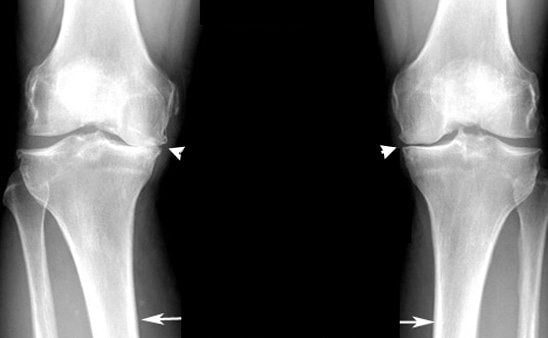
С возрастом заболеваемость остеоартрозом суставов резко увеличиваются. Он диагностируется примерно у 30% пациентов после 60 лет. Клинически патология проявляется болями в суставах, усиливающимися при сгибании или разгибании, утренней припухлостью, скованностью движений. При остеоартрозе 1-2 степени тяжести пациентам показан прием препаратов, проведение физиотерапевтических, массажных процедур. А сильное повреждение хрящевых и костных элементов сустава требует хирургического лечения.
Общее описание болезни
Важно знать! Врачи в шоке: "Эффективное и доступное средство от АРТРОЗА существует. " Читать далее.
Остеоартроз — дегенеративно-дистрофическая патология, чаще поражающая крупные суставы (тазобедренные, коленные, локтевые). Вначале начинает разрушаться хрящ. Из-за его уплотнения и истончения повышаются нагрузки на костные поверхности. Они с трудом смещаются относительно друг друга, что становится причиной их деформации.

Ситуацию усугубляет образование остеофитов — единичных или множественных костных наростов. При смещении они травмируют мягкие ткани, ущемляют нервные окончания, кровеносные сосуды.
Стадии заболевания
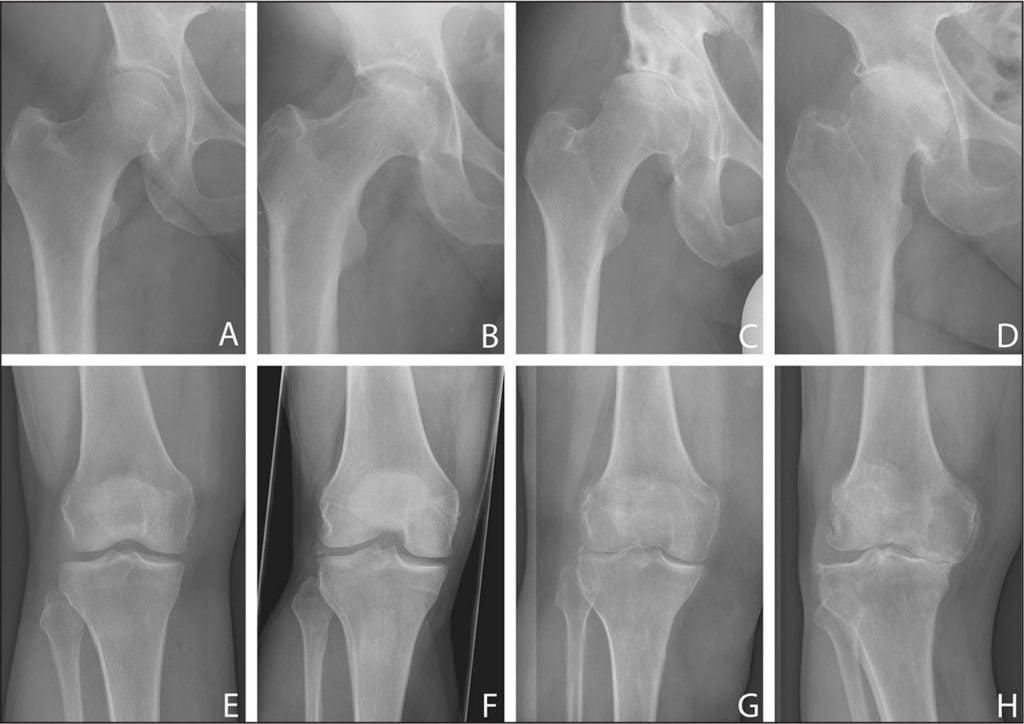
В ортопедии и травматологии остеоартроз классифицируют в зависимости от степени изменения хрящевых и костных структур, определяемой с помощью рентгенографии. Для каждой из них характерна своя клиническая картина.
Причины развития
Первичный остеоартроз, то есть развивающийся при изначально здоровом хряще, возникает из-за естественного старения, повышенных физических нагрузок, наследственной предрасположенности, врожденной дисплазии суставов. Причинами вторичного поражения хряща становятся уже присутствующие в организме заболевания:
- остеопороз;
- системная красная волчанка, склеродермия, ревматоидный артрит;
- метаболические нарушения;
- эндокринные патологии, в том числе сахарный диабет, гипотиреоз;
- приобретенная дисплазия.
К развитию остеоартроза предрасполагают инфекционные поражения, травмы, хирургические вмешательства, низкая двигательная активность, дефицит в организме витаминов и микроэлементов.
Симптоматика патологии
Остеоартроз 1 степени тяжести протекает бессимптомно. По мере разрушения хрящевой прокладки сустава появляются первые болезненные ощущения. Колени и тазобедренные суставы болят после продолжительной ходьбы, подъема по лестнице, а локти и плечи — после выполнения монотонных, частых движений.
Вскоре появляется хруст, щелчки при сгибании или разгибании сустава. Утром возникают отечность, тугоподвижность. На конечном этапе развития остеоартроза боли становятся постоянными. Они не четко локализуются, а распространяются на соседние участки тела.
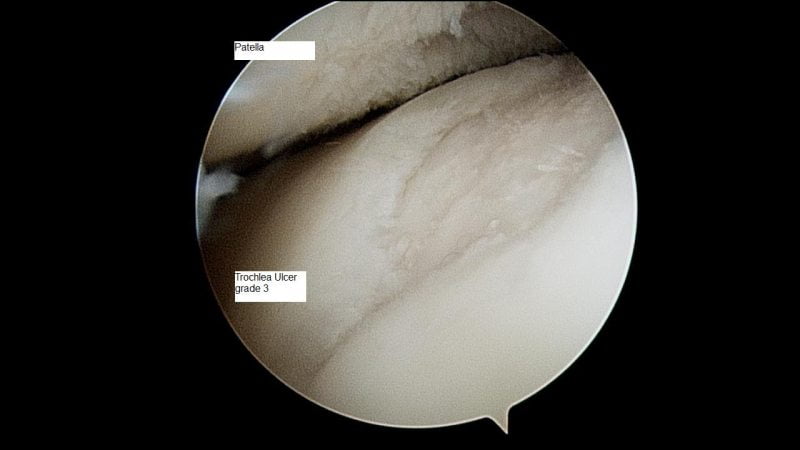
Методы диагностики
Диагноз может быть выставлен на первом приеме у ортопеда на основании внешнего осмотра, описания пациентов характерных признаков остеоартроза, данных анамнеза. Для его подтверждения и исключения заболеваний со сходной симптоматикой проводятся инструментальные исследования:
- рентгенография;
- МРТ или КТ;
- ультразвуковое исследование.
По показаниям выполняется артроскопия — обследование внутренней поверхности сустава с помощью артроскопических инструментов. При необходимости производится забор биоптатов синовиальной оболочки, суставной жидкости для дальнейшего изучения.
Как лечить остеоартроз суставов
Терапия остеоартроза направлена на устранение болей, отечности, скованности движений, профилактике распространения деструктивно-дегенеративной патологии на здоровые элементы сустава. Пациентам рекомендуется снизить двигательную активность, избегать нагрузок на сустав. При ходьбе нужно использовать трость, а при тяжелом течении остеоартроза — костыли. Стабилизировать сустав помогает и ношение ортопедических приспособлений: жестких и полужестких ортезов, эластичных бандажей (для коленных, плечевых и др.), в том числе согревающих.
Чтобы не чувствовать боль во время ходьбы, сгибания или разгибания сустава, человек намеренно ограничивает подвижность при остеоартрозе. Это приводит к мышечной атрофии и еще более быстрому прогрессированию заболевания. Поэтому одной из основных задач лечебной физкультуры становится укрепление мышечного каркаса для стабилизации всех поврежденных элементов.
Первые занятия обязательно проводятся под руководством врача ЛФК. Он показывает больным, как правильно распределять нагрузки, чтобы укрепить мышцы и избежать дальнейшего разрушения хрящей и костей.
Для устранения болей при остеоартрозе используются нестероидные противовоспалительные средства в форме инъекций, таблеток, гелей. Наиболее эффективны Диклофенак, Кетопрофен, Нимесулид, Мелоксикам, Кеторолак, Индометацин. От острых, пронизывающих болей помогают избавиться медикаментозные блокады с глюкокортикостероидами Триамцинолоном, Дипроспаном и анестетиками Новокаином, Лидокаином.
В лечение остеоартроза также применяются средства для улучшения кровообращения, хондропротекторы, миорелаксанты. Используются препараты с витаминами группы B, согревающие мази, сбалансированные комплексы витаминов и микроэлементов.
Даже "запущенный" АРТРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Внутрисуставная оксигенотерапия, или насыщение сустава кислородом, обычно применяется одновременно с сеансами гипербарической оксигенации. После проведения нескольких процедур отмечается улучшение метаболизма, преобладание восстановительных реакций над процессами разрушения. Внутрисуставная оксигенотерапия также показана пациентам для укрепления костей, их минерализации, улучшения регионарного кровообращения.
Это физиотерапевтический метод лечения остеоартроза, основанный на применении излучения оптического диапазона с фиксированной длины волны, которое генерирует лазер. Лазеротерапия используется для подавления воспаления в мягких структурах, снижения выраженности болей, ускорения регенерации тканей. Физиопроцедуры часто назначаются пациентам для профилактики нежелательных последствий применения глюкокортикостероидов.
Для снижения повышенного давления внутри костей при коксартрозе (остеоартрозе тазобедренного сочленения) проводится декомпрессия зоны метаэпифиза бедра. Процедура также применятся в качестве профилактики ишемии тканей — стойкого расстройства кровообращения, провоцирующего быструю гибель клеток. Наиболее востребован в ортопедии метод туннелизации зоны метаэпифиза с декомпрессией кости и проведением внутрикостных блокад.
Электромиостимуляция — стимуляция мышц электрическим током, вызывающим их сокращение. Физиопроцедура проводится при расстройствах чувствительности, проявляющихся в онемении, покалывании, ползании мурашек. После нескольких сеансов мышечный каркас пораженного остеоартрозом сочленения укрепляется, повышается объем движений.
Это радикальный и часто единственный способ вернуться к активному образу жизни. Производится однополюсная или двухполюсная замена деформированных костных структур искусственным имплантатом. После непродолжительной реабилитации подвижность конечности полностью восстанавливается. Нередко снимается группа инвалидности, так как человек возвращается на место службы, вновь приступает к спортивным тренировкам.
Пациентам с лишним весом врачи рекомендуют похудеть для снижения нагрузки на больной сустав. Следует ограничить, а лучше полностью исключить употребление полуфабрикатов, колбас, кондитерских изделий, в том числе выпечки. В рационе должны преобладать свежие овощи, фрукты, жирная рыба, злаковые каши, кисломолочные продукты.
Из биоактивных добавок наиболее полезны те, в состав которых входит глюкозамин, хондроитин, коллаген, гиалуроновая кислота, витамины, минералы.
Санаторно-курортное лечение — неотъемлемая часть комплексной реабилитации пациентов с остеоартрозом. Его основными задачами становятся улучшение самочувствие пациента, профилактика обострений, укрепление защитных сил организма. В санаториях для этого используются минеральные воды, лечебные грязи, различные виды массажа, сауны, физиопроцедуры, ЛФК.

При тяжелом поражении коленных, тазобедренных сочленений проводится эндопротезирование. В остальных случаях пациентам показана артропластика — иссечение остеофитов, реконструкция костных поверхностей. Если сустав сильно деформирован, то выполняется артродез. Так называется его полное обездвиживание в функционально выгодном положении. Один из инновационных методов лечения заболевания — использование стволовых клеток, которые замещают поврежденные клетки хрящевых тканей.
Осложнения
Если больной не обращается за медицинской помощью, то на конечном этапе развития остеоартроза возникает анкилоз — полное или частичное обездвиживание сустава. Нередко течение патологии осложняется реактивным синовитом, кровоизлияниями в полость сустава, остеонекрозом мыщелка бедра, наружными подвывихами наколенника.
Прогноз специалистов
Прогноз зависит от формы и локализации остеоартроза, возраста и общего состояния здоровья пациента. Это заболевание пока не удается вылечить полностью. Но при его раннем обнаружении, проведении грамотного лечения удается устранить все симптомы, предупредить повреждение здоровых суставных элементов.
Меры профилактики
Первичная профилактика заболевания заключается в своевременном лечении травм, инфекционных, воспалительных патологий. Необходимо также корректировать плоскостопие, исправлять деформации стоп, коленных суставов, избавиться от врожденного вывиха бедра. Врачи рекомендуют 1-2 раза в год проходить полный медицинский осмотр, включая рентгенографическое обследование, МРТ или КТ.
К развитию заболевания приводят как избыточные физические нагрузки, так и малоподвижный образ жизни. Поэтому следует придерживаться умеренной двигательной активности для сохранения подвижности сочленений, укрепления мышц, связочно-сухожильного аппарата. В качестве профилактики отлично подойдет плавание, аквааэробика, пилатес, фитнес, езда на велосипеде, скандинавская ходьба.
Лишний вес — один из основных факторов, провоцирующих развитие остеоартроза голеностопа, коленных, тазобедренных сочленений. При снижении массы тела на 1 кг нагрузка на суставы ног уменьшается сразу на 4 кг. Для похудения применяются не только низкокалорийные диеты, но и ежедневные занятия лечебной физкультурой, в том числе аэробные тренировки.
Если дисплазия тазобедренного сустава вовремя не устранена, то во взрослом возрасте велика вероятность развития коксартроза. Избежать этого позволит исключение повышенных нагрузок, контроль веса, регулярное выполнение упражнений лечебной физкультуры. Ортопеды не рекомендуют при дисплазии заниматься бегом, прыжками, поднимать тяжести.
Как забыть о болях в суставах и артрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРОЗА существует! Читать далее >>>
Деформирующий остеоартроз – это хроническое дегенеративное заболевание суставов. В его основе лежит первичная дегенерация суставного хряща с последующим изменением костных суставных поверхностей, развитием краевых остеофитов, что влечёт за собой деформацию сустава. 10-12% населения России страдает деформирующим остеоартрозом. Для лечения, деформирующего остеоартроза все условия созданы в Юсуповской больнице:
- Палаты с европейским уровнем комфорта;
- Аппаратура ведущих мировых производителей;
- Индивидуальный подход к лечению каждого пациента;
- Применение современных лекарственных препаратов и инновационных оперативных технологий.
В молодом возрасте деформирующий остеоартроз (код по МКБ10 от М15 до М19) чаще развивается у мужчин, получивших травмы опорно-двигательного аппарата. В пожилом возрасте недугом страдают, в основном, женщины. При деформирующем остеоартрозе в первую очередь поражаются коленные и тазобедренные суставы. Степень деформирующего артроза усиливается в зависимости от тяжести деформации суставов.
Причины деформирующего сустава
До настоящего времени, единой причины, деформирующего остеоартроза не установлено. Учёные придерживаются мнения, что остеоартроз – это гетерогенная группа болезней различного происхождения этиологии, но с одинаковыми биологическими, морфологическими и клиническими исходами. В патологический процесс вовлекается не только суставной хрящ, но и все структуры сустава:
- Субхондральная кость;
- Связочный аппарат;
- Капсула;
- Синовиальная оболочка;
- И околосуставные мышцы.
Заболевание развивается при наличии следующих факторов риска:
- Системных – пола, генетической предрасположенности, минеральной плотности костной ткани, гормонального статуса;
- Локальных – травм, слабости мышц, нарушения оси сустава, дисплазии суставов;
- Внешних – ожирения, профессиональных вредностей, спортивной нагрузки.
Развитие деформирующего остеоартроза связано с нарушением баланса между разрушением и восстановлением тканей сустава в результате действия механической нагрузки. При этом заболевании воспаление имеет иммунный характер.
Симптомы и диагностика деформирующего остеоартроза
Происходит внутреннее смещение костей конечностей по отношению к срединной линии тела. Пациенты зачастую испытывают утреннюю скованность длительностью до получаса. Со временем атрофируются мышцы, появляется больший риск травматизма.
Боль является ведущим признаком остеохондроза. Механизм развития болевого синдрома следующий:
- Из-за дистрофических изменений в покровном хряще и в суставной костной ткани происходит сужение суставной щели;
- Форму суставной поверхности изменяют костно-хрящевые образования;
- Остеофиты вызывают раздражение суставной капсулы, окружающих сустав мышц и связок, синовиальной оболочки (внутреннего слоя суставной полости), что проявляется болью.
Стартовые боли продолжаются в общей сложности 15-20 минут. Они возникают, когда человек после пребывания в состоянии покоя начинает двигаться. Механическая боль появляется при физических нагрузках и исчезает во время отдыха. Блокадные боли возникают резко, что делает невозможными движения в суставе. Они связаны с защемлением волокон хряща.
При деформирующем остеоартрозе первой степени болезненные ощущения в суставе возникают при сильных физических нагрузках. Деформирующий остеоартроз 2 степени характеризуется болями при незначительных физических нагрузках и в состоянии покоя. Для деформирующего остеоартроза третьей степени характерны боли, возникающие в любое время дня и ночи вне зависимости от физических нагрузок.
О наличии воспалительного компонента в происхождении болей могут свидетельствовать следующие признаки:
- Внезапное без видимых причин их усиление;
- Появление ночных болей, утренней скованности (чувства вязкости, наличия геля в поражённом суставе);
- Припухлость сустава (признак вторичного синовита).
Интенсивность болевого синдрома может меняется в зависимости от погодных условий и атмосферного давления. Остеоартроз коленного и тазобедренного суставов имеет определённые клинические особенности:
- При поражении коленного сустава боли возникают при ходьбе (особенно при спуске по лестнице);
- Они локализуются по передней и внутренней поверхностям коленного сустава и усиливаются при сгибании;
- Имеет место слабость и атрофия четырехглавой мышцы;
- Определяется болезненность при пальпации проекции суставной щели или околосуставных областей.
При поражении тазобедренного сустава в начале заболевания боли локализуются не в области бедра, а ягодице, паховой области, колене. Они стихают в покое. Определяется ограничение и болезненность при внутреннем повороте сустава в согнутом положении, атрофия ягодичных мышц, болезненность при пальпации паховой области кнаружи от места пульсации бедренной артерии, укорочение нижней конечности.
Объём сустава увеличивается за счёт остеофитов, но может быть и следствием отёка околосуставных тканей.
Диагностика остеоартроза
Характерных только для остеоартроза лабораторных признаков не существует. Лабораторные исследования проводят со следующей целью:
- Дифференциального диагноза;
- Перед началом лечения для выявления возможных противопоказаний для назначения лекарственных средств;
- Для выявления воспаления (исследуют скорость оседания эритроцитов и реактивный протеин).
Исследование синовиальной жидкости проводят только при наличии синовита в целях дифференциального диагноза. При остеоартрозе синовиальная жидкость имеет невоспалительной характер. Она слегка мутная или прозрачная, вязкая, с концентрацией лейкоцитов менее 2000 в 1мм 3 .
Лечение остеоартроза
Терапия остеоартроза направлена на замедление прогрессирования заболевания, облегчение болевых симптомов, уменьшение функциональных нарушений, улучшение качества жизни и предотвращение инвалидности. Лечение остеоартроза в Юсуповской больнице проводят согласно существующим практическим рекомендациям с использованием комплексного подхода, который включает как немедикаментозные, так и медикаментозные средства.
На первом этапе нефармакологического лечения осуществляют обучение пациентов. Для того чтобы пациент мог представлять конечные цели лечения заболевания, иметь навыки управления его течением и лечебным процессом, активно сотрудничать с врачом он должен владеть информацией о своем заболевании, факторах, способствующих его прогрессированию, методах лечения. Каждому пациенту составляют индивидуальный план терапии, который включает в себя следующие мероприятия:
- Обучение контролю заболеванием;
- Индивидуальную программу физических упражнений;
- Снижение веса при ожирении и избыточной массе тела;
- Уменьшение влияния негативных механических факторов (ношение соответствующей обуви).
- Использование вспомогательных приспособлений для ходьбы.
Обязательной частью лечения пациентов, страдающих остеоартрозом, являются групповые и индивидуальные занятия лечебной физкультурой. Основные задачи ЛФК следующие:
- Предотвращение и коррекция функциональных нарушений;
- Снижение болевого синдрома путем приспособления суставов к дозированной нагрузке;
- Борьба с атрофией и гипотрофией мышц;
- Повышение трудоспособности и общего тонуса.
Ревматологи Юсуповской больницы в терапии остеохондроза используют препараты двух основных групп: симптом-модифицирующие (анальгетики и нестероидные противовоспалительные средства, которые быстро убирают боль и воспаление в суставах), и симптом-модифицирующие препараты замедленного действия.
При слабых или умеренных болях в суставах применяют парацетамол в минимальной эффективной дозе, но не выше 3,0 г в сутки. Парацетамол применяют длительно. Нестероидные противовоспалительные средства (НПВС) применяют в случае неэффективности парацетамола и при наличии признаков воспаления. Если пациента беспокоит сильная боль в суставе, лечение начинают с НПВС. Препараты применяют в минимальной эффективной дозе и назначают на максимально короткие сроки.
Для уменьшения боли при остеоартрозе коленных суставов, которые не проходят после приёма парацетамола или если пациент не желает принимать НПВС внутрь, применяют их трансдермальные (локальные) формы. Трамадол применяют в течение короткого периода для купирования сильной боли, если парацетамол и НПВС не оказывают должного эффекта.
При остеоартрозе с симптомами воспаления внутрисуставно вводят глюкокортикоиды. Глюкозамина сульфат и хондроитина сульфат являются сульфатированными гликозаминогликанами, которые расположены в хряще. Структурно-модифицирующее (хондропротективное) свойство этих средств обычно наступает после 2–4 недель терапии и сохраняется в течение 4–8 недель и более после прекращения лечения. Комбинированным препаратом с хондропротективной активностью является терафлекс.
НПВС для приёма внутрь играют ключевую роль на втором этапе лечения пациента с остеоартрозом. Их местное применение считается более безопасным. Эти препараты обладают лучшей переносимостью, чем пероральные НПВС. Эффективны новые комбинированные препараты для местного лечения остеоартроза плечевого, коленного и плечевого сустава 2 степени. Они содержат НПВС и хондропротекторы (Терафлекс Хондрокрем Форте).
Хирургическое лечение остеоартроза проводят пациентам с выраженным болевым синдромом, который не поддаётся консервативному лечению, при наличии выраженного нарушения функций сустава. Пациентам предлагают оперативное вмешательство до развития нестабильности, значительных деформаций сустава, тугоподвижности и атрофии мышц. Его можно избежать, если пациент своевременно обращается за медицинской помощью. При наличии первых признаков поражения суставов звоните по телефону Юсуповской больницы и записывайтесь на приём к ревматологу.

Остеоартроз — это дегенеративно-дистрофическое заболевание суставов, характеризующееся дегенерацией суставного хряща с последующими изменениями суставных поверхностей и развитием чоаевых разрастаний кости (остеофитов), что приводит к деформации суставов и нарушению подвижности.
Остеоартроз — одно из самых распространенных заболеваний опорно- двигательного аппарата. Среди всех пациентов: заболеваниями суставов более двух третей составляют больные остеоартрозом. По данным некоторых авторов, признаки дегенеративных изменений в хряще коленных суставов выявляются у 95% лиц в возрасте 40-50 лет и у 100% людей старше 50 лет. Женщины болеют деформирующим артрозом в 2 раза чаще, чем мужчины.
Остеоартроз относится к числу древнейших болезней человека и животных. При палеонтологических исследованиях изменения костного скелета, похожие на деформирующий остеоартроз, находили у людей, живших еще в каменном веке.
По современным представлениям остеоартроз является мультифакторным заболеванием. Это значит, что в развитии дегенеративных изменений суставного хряща принимают участие сразу несколько факторов. Эти факторы можно условно разделить на 3 основные группы:

Генетические факотры:
- пол
- наследственные нарушения коллагена 2
- мутация гена коллагена 2 (СОЕ 2А1)
- другая наследственная патология костей и суставов
- этническая принадлежность
Негенетические факторы:
- пожилой возраст
- избыточная масса тела
- состояние менопаузы
- нарушение развития (дисплазия тазобедренного сустава) или приобретенные заболевания костей и суставов
- хирургические вмешательства на суставах
Факторы окружающей среды
- физические нагрузки, связанные с трудовой деятельностью
- травматизация суставов
- занятия спортом, активный образ жизни
- наличие краевых остеофитов
- сужение суставной щели
- субхондральный склероз
- кистовидные просветления в эпифизах
С учетом современных взглядов на проблему развития остеоартроза было принято следующее определение: остеоартроз — это результат как механических, так и биологических воздействий, нарушающих баланс деградации и синтеза в хондроцитах и внеклеточном матриксе суставного хряща и субхондральной кости.
Различают 2 основные формы остеоартроза — первичный и вторичный. При первичном остеоартрозе дегенеративные изменения развиваются в здоровом хряще, например под влиянием чрезмерной физической нагрузки (у спортсменов) или у женщин в климактерическом периоде. Имеет значение и наследственный фактор (если деформирующий остеоартроз имеется у матери, то есть вероятность заболевания и дочери).
Вторичный остеоартроз — изменения хряща после травм сустава, особенно если были внутрисуставные переломы, гемартроз, а также после перенесенных неспецифических артритов.
Боль и нарушение подвижности являются главными признаками остеоартроза.

1. Формирование трещин С возрастом обновление суставного хряща происходит менее эффективно, что приводит к образованию трещин.
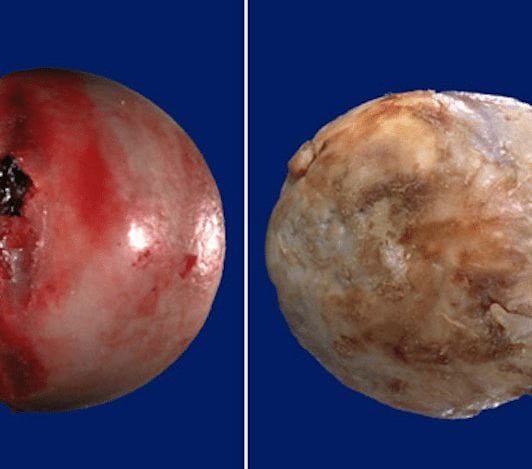
2. Разрушение хряща Разрушение суставного хряща приводит к оголению костной поверхности, в результате чего кости начинают тереться друг о друга. Погруженные в синовиальную жидкость фрагменты хряща могут привести к воспалению.
3. Разрушение поверхности кости Стадия тяжелого артроза характеризуется выраженной костной деформацией. Разрастание остеофитов приводит к ограничению естественной подвижности сустава. Для того чтобы решить вопрос о своевременном ортопедическом лечении, больные деформирующим остеоартрозом должны посетить врача-ортопеда.
Оценить степень возникших изменений в суставе и поставить диагноз позволяет проведение инструментальных методов исследований. Наиболее полную информацию о состоянии сустава дают рентгенограммы. Поэтому в большинстве случаев при остеоартрозе выполняют рентгенологическое исследование.

Ультразвуковое исследование (УЗИ) позволяет без применения рентгенологических методов оценить хрящевые структуры сустава. Данный метод ис- киючает вредное лучевое воздействие на организм.Артроскопия используется с лечебной и диагностической целями. Использование артроскопии существенно расширяет диагностические возможного. Применение артроскопии позволяет промыть полость сустава, из которой удаляется хрящевой детрит, а также фрагменты поврежденных тканей.
Магнитно-резонансная томография (МРТ) — метод исследования, позволяющий увидеть глубину поражения костной структуры, определить, насколько разрушена ткань матрикса.
Больным остеоартрозом назначают комплексное лечение. Оно включает как методы воздействия на местный процесс в тканях сустава, так и методы, влияющие на весь организм в целом. Существующие методы лечения остеоартроза можно разделить на 3 группы:
- хондропротекгивные средства
- противовоспалительные препаратов
- нестероидные противовоспалительные средства
- кортикостероиды

Гиокозамин — универсальный предшественник всех внутрисуставных смазок и тканей-амортизаторов, которые известны как глюкозаминогликаны, включающие гиалуроновую кислоту и хондроитин сульфат и протеогликаны, образующиеся из них. В 1956 году ученые Каролинского института в Стокгольме доказали. что добавление глюкозамина гидрохлорида в хрящ сустава значительно увеличивает производство хондроитина сульфата и других глюкозаминогликанов.
- снижение массы тела при ожирении, использование дополнительной опоры при ходьбе (трости, костыли) при коксартрозе (остеоартрозе тазобедренного сустава) и гонартрозе (остеоартрозе коленного сустава)
- иглорефлексотерапия
- физиотерапевтические процедуры:
- озокеритовые, парафиновые или грязевые аппликации
- электрофорез с новокаином
- ультразвук, лазеротерапия, магнитотерапия на суставы
- при реактивном синовите показан фонофорез с гидрокортизоном
- мануальная терапия
- суставная гимнастика в бассейне, ЛФК
- санаторно-курортное лечение:
- санатории с сероводородными и радоновыми источниками
- грязевые курорты (Саки, Евпатория, Одесса)
Хирургическое лечение рекомендуется при III- стадиях заболевания. Основная цель хирургического лечения заключается в ликвидации болевого синдрома и восстановлении опороспособности конечности.
- удаление свободных внутрисуставных мягкотканных, хрящевых и костно-хрящевых тканей
- резекция гипертрофированных ущемляющихся синовиальных складок и тел Гоффа
- артролиз, частичная синовэктомия
- корригирующая остеотомия
- эндопротезирование сустава
К высокотехнологичным, прогрессивным медицинским методам лечения последних стадий остеоартроза относится эндопротезирование суставов. Эндопротезирование — это хирургическая операция, в ходе которой пораженный сустав удаляется и заменяется искусственным эндопротезом — сложной конструкцией из металла, керамики, особо прочной пластмассы.
В зависимости от того, какую часть заменяют в ходе операции, различают тотальное — полное замещение всех компонентов сустава и однополюсное эндопротезирование — когда заменяется какой-то элемент сустава (например, головка бедренной кости, мыщелок бедренной кости). От того, впервые выполняется операция или нет, различают первичное эндопротезирование, при повторных вмешательствах — ревизионное. В зависимости от способа фиксации эндопротезов различают цементное, бесцементное и гибридное эндопротезирование.
Эндопротезирование практически не имеет ограничений по возрасту, поэтому даже самым пожилым пациентам делаются успешные операции, если у них нет противопоказаний, связанных с другими заболеваниями. После успешного прохождения курса восстановительного лечения, через несколько месяцев после операции пациенты получают возможность продолжить профессиональную и частную жизнь и даже занятия спортом.
Потребность в эндопротезировании суставов в Российской Федерации составляет свыше 400 000 ежегодно. По данным последних исследований, среди пациентов, перенесших эндопротезирование, за последующие 10 лет необходимость замены компонентов эндопротеза возникла у 3-5%, различные жалобы появились и у 3-10%.
С целью предупреждения развития заболевания большое значение имеет профилактика остеоартроза, которая может быть первичной и вторичной. Первичная профилактика направлена на контроль веса (борьба с ожирением), предупреждение травм (ушибы, растяжения, повреждения связок) и их своевременное лечение. Во время работы и занятий спортом следует избегать длительных фиксированных поз, перегрузок и переохлаждения суставов. Риск развития остеоартроза могут значительно уменьшить регулярные занятия гимнастикой, укрепляющие мышцы и поддерживающие объем движения в суставах, а также соблюдение режима труда и отдыха. Вторичная профилактика заключается в соблюдении мероприятий, препятствующих рецидивированию реактивного синовита (дозированная ходьба, облегченный труд, ходьба с опорой).
Читайте также:


