Что это красный плоский лишай и дискоидная красная волчанка
Здравствуйте уважаемые читатели моего блога!
Сегодня я хочу вам рассказать о красной волчанке (синоним: эритематоз), а точнее о ее кожной форме – дискоидной красной волчанке.
Прежде чем мы о ней поговорим сначала коротко про волчанку вообще.
Системная красная волчанка – тяжелое заболевание, поражающее соединительную ткань и сосуды. Проявления ее включают лихорадку (у 90% больных), поражение кожи (у 85%), поражения суставов, почек, сердца и легких. Этим заболеванием занимаются врачи ревматологи.
При системной красной волчанке встречаются высыпания, характерные для дискоидной (кожной) красной волчанке.
Однако сама дискоидная красная волчанка отнюдь не всегда переходит в системную.
Учитывая, что и системная, и кожная красная волчанка проявляется на коже, то очень часто первично пациенты с этими формами впервые обращаются именно к дерматологу.
Кожные проявления волчанки часто подразделяют на три вида.
Первый, это подострая кожная красная волчанка. Я не буду подробно на этой форме останавливаться, только хочу сказать, что она часто напоминает псориаз, поэтому ее легко с ним спутать.
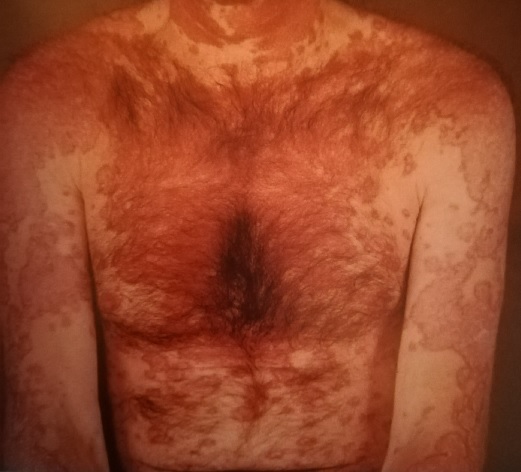
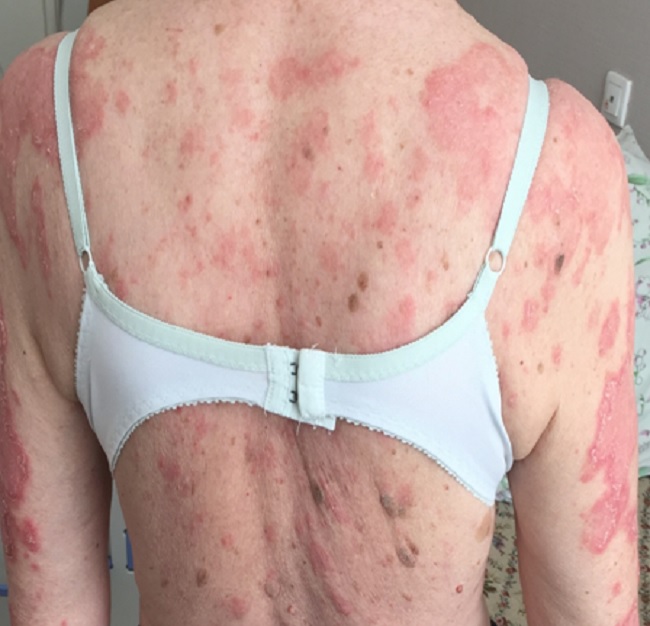
Следующие два вида относят к хронической форме заболевания.
Это глубокая красная волчанка (Капоши-Ирганта), которая встречается редко и проявляется плотными подкожными болезненными узлами на лице, волосистой части головы, молочных железах, плечах, бедрах и ягодицах.
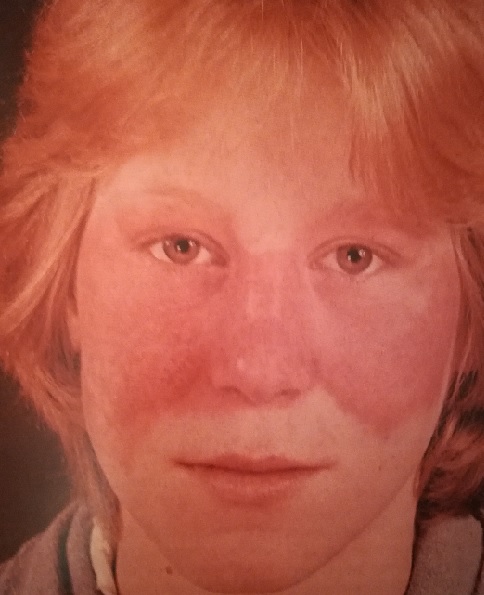
И наконец, дискоидная красная волчанка, о которой я хочу сегодня рассказать.
Чем она интересна с точки зрения кожных болезней? А тем, что ее в начальной стадии очень трудно отличить от обычного раздражения на лице, розацеа (статью о розацеа смотри здесь) и других заболеваний кожи.
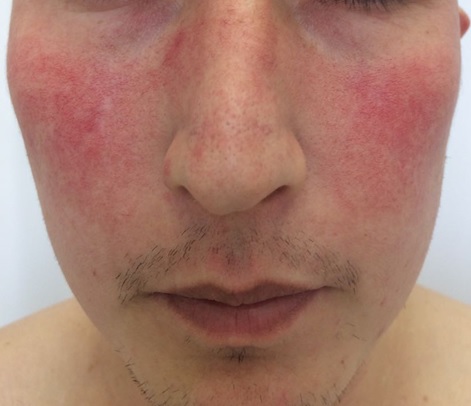
Дискоидная красная волчанка
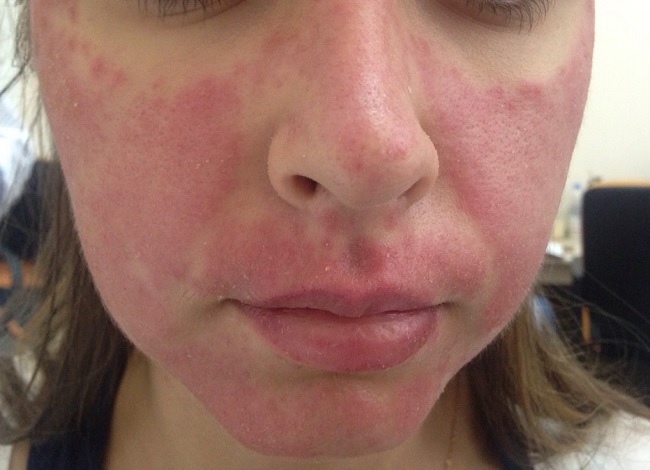
Даже в начале заболевания, если мы проведем биопсию – возьмем кусочек кожи на анализ (гистологию), это может ничего не дать, просто будет картина воспаления.
И так, дискоидная красная волчанка – наиболее распространенная форма из всей красной волчанки – 88% всех форм.
Заболевание может встречаться в любом возрасте, но довольно часто начинается в интервале между 20 и 40 годами, чаще болеют женщины (4:1). Наиболее часто встречается в странах с влажным и холодным климатом и является редкостью в тропиках.
Красная волчанка это аутоиммунное заболевание с генетической предрасположенностью, возникающее, как и без видимой на то причины, так же ее появление может быть спровоцировано вирусами, длительной инсоляцией или переохлаждением, стрессом, бактериями, некоторыми лекарствами и другими факторами.
Величина очагов красной волчанки различна (диаметр 0,5 – 5 см и более).
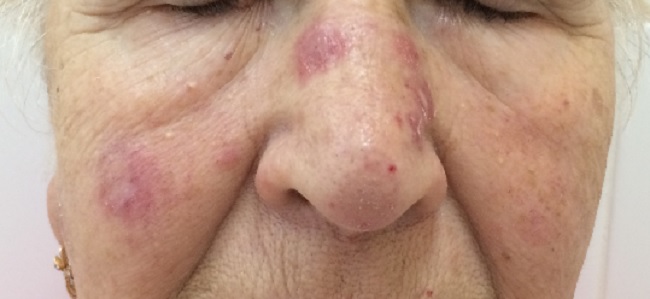
Количество очагов варьирует от одного до многих. Дискоидная красная волчанка отличается типичной локализацией: кожа скуловой области, носа и щек, ушных раковин, шеи, иногда груди.
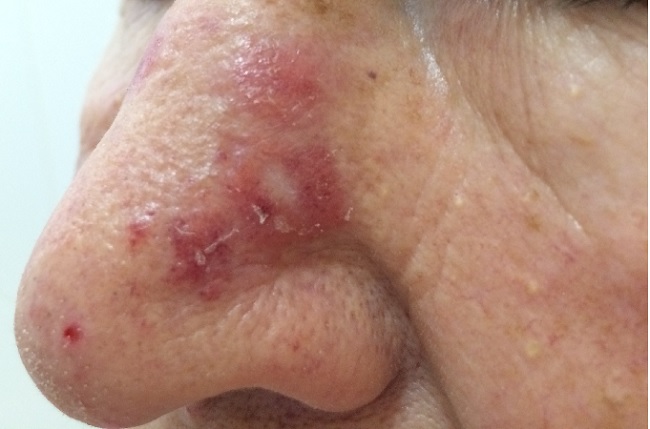
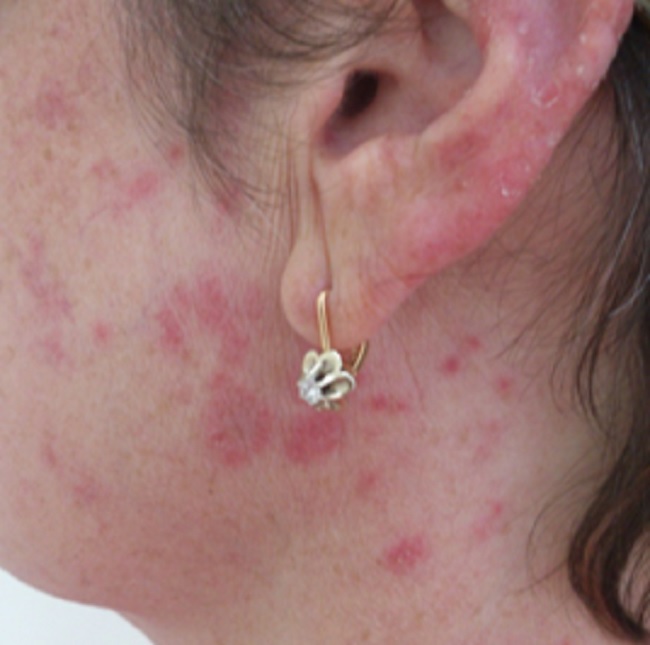
Могут поражаться волосистая часть головы,

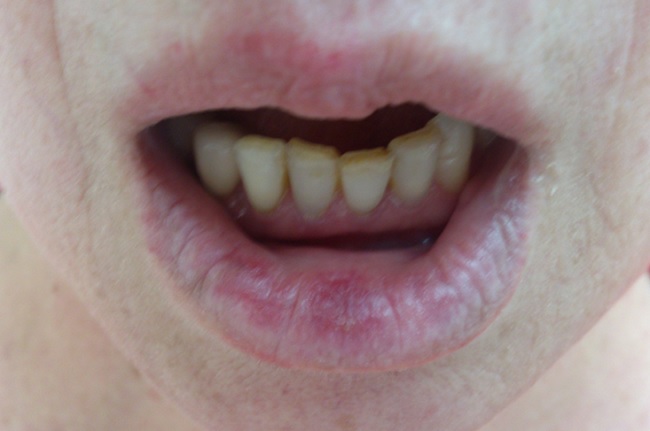
При дискоидной красной волчанки выделяют три стадии: эритематозную, фолликулярного гиперкетатоза и стадию атрофии.
Эритематозная стадия красной волчанки начинается с появления (обычно на лице) розовато-красного отечного пятна или нескольких пятен.

Пятна постепенно увеличиваются в размерах, уплотняются и покрываются мелкими сероватыми чешуйками, крепко сидящими в устьях волосяных фолликулов. Это уже стадия фолликулярного гиперкератоза.
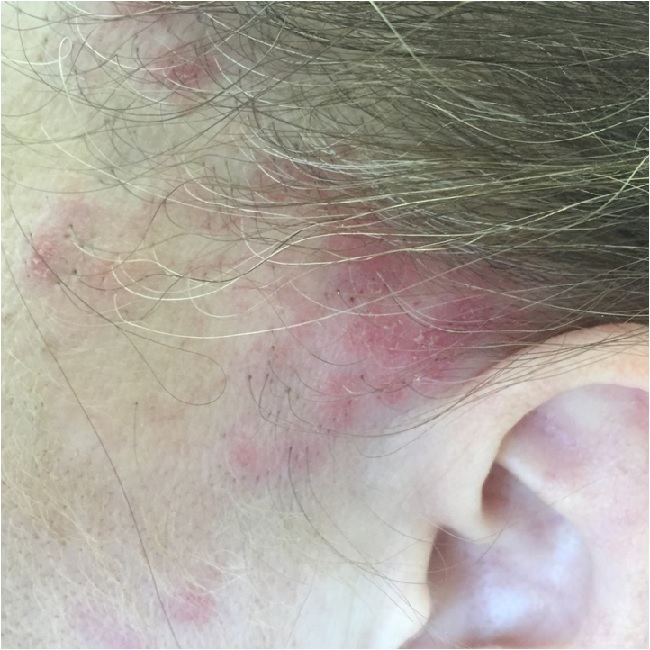
Площадь очагов увеличивается, появляются новые очаги такого же вида. По периферии очага усиливаются инфильтрация, ороговение, краснота, отечность.
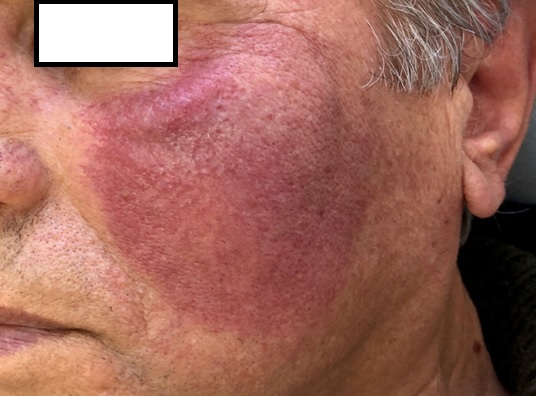
При переходе в атрофическую стадию в центре бляшки формируется рубцовая атрофия, кожа истончается, легко собирается в складки. Иногда в очагах атрофии появляются телеангиэктазии (сосудистые звездочки).
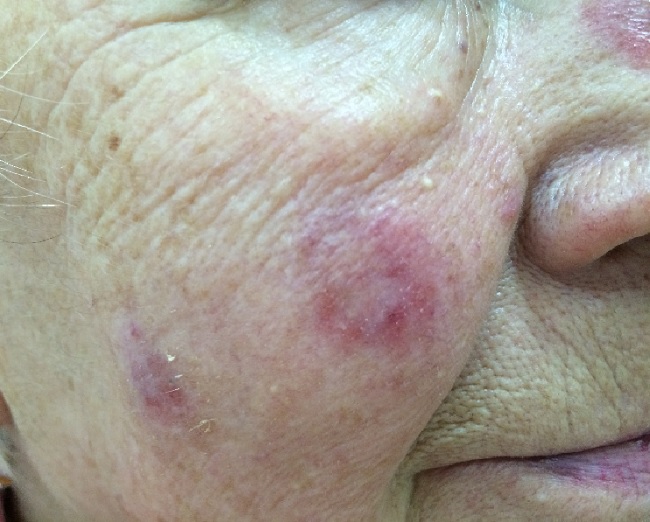
Субъективные ощущения, как правило, отсутствуют. Крайне редко больных беспокоит незначительный зуд или жжение.
При дискоидной форме красной волчанки трансформация в системную происходит редко – у 1-7% больных.
Для кожной формы красной волчанки характерно длительное непрерывное течение с периодическими ухудшениями в весенне-летний период в связи с избыточной инсоляцией.
Диагноз красной волчанки
Диагноз красной волчанки основывается на клинической картине, данных гистологического и иммуногистохимического исследования.
Как я уже сказал ранее, на эритематозной стадии красную волчанку очень трудно отличить от розацеа, себорейной экземе. Даже гистологическое исследование может ничего не дать.
Пациенты нуждаются в тщательном динамическом наблюдении и мониторинге лабораторных данных, т.к. при длительном течении иногда формируется висцеральная и/или лабораторная картина, свидетельствующая о трансформации кожной формы в системную.
Анализ крови при красной волчанке
Раз в год рекомендуется исследование крови на: печеночные показатели, С-реактивного белка, антинуклеарные антитела (обнаруживаются в 20% случаев), SS - A ( anti - Ro ) и SS - B ( anti - La ) антитела (в 3% случаев), антифосфолипидные антитела, антитела к ДНК и антинуклеарный фактор, антитела к гладкомышечной ткани (менее 5%) обычно указывают на системную красную волчанку. Так же при дискоидной красной волчанке возможны: цитопения (дефицит одного или нескольких различных видов клеток крови), повышение СОЭ, положительный ревматоидный фактор, протеинурия (наличие в моче белка).
Важно! Поставить диагноз красной волчанки и отличить его от других заболеваний может только врач, а не сам пациент по интернету! И только врач должен осуществлять контроль за динамикой, причем очно!
Лечение красной волчанки
Лечение дискоидной красной волчанки подбирается индивидуально и заключается в использовании системных антималярийных и глюкокортикостероидных препаратов и их средств для наружного применения. Есть еще так называемые резервные средства: дапсон, ретиноиды, метотрексат. В комплексную терапию добавляют антиоксиданты, ангиопротекторы и корректоры микроциркуляции.
Вы так же можете задать мне личный вопрос на почту моего блога, в разделе индивидуальные консультации.
С уважением Константин Ломоносов.
Если вы еще не зарегистрировались, вы можете выполнить регистрацию через вашу почту или войти через соц.сети
C какой формой красной волчанки не берут в армию

Красная волчанка — воспалительное заболевание соединительной ткани аутоиммунного характера, поражающее различные органы и системы. Если красная волчанка ограничена только кожным покровом, то это будет кожная форма красной волчанки . Спровоцировать кожную болезнь могут факторы ниже:
- ультрафиолетовое излучение,
- некоторые лекарственные препараты,
- вирусные инфекции,
- травмы кожи.
Мировой практикой выявлено, что курение способствует увеличению шансов развития кожных форм красной волчанки. А в период болезни курение будет в значительной мере влиять на выздоровление. Основа заболевания лежит в изменении клеточной реакции кожи, к неконтролируемой продукции аутоантител. Также выявлено, что при заболевании активируются гены, которые контролируют процессы распада клеток, протеолитической деградации клеточных белков, реакции клетки на окислительный стресс, интерферонозависимое подавление трансляции и активность иммунного ответа.

Дискоидная красная волчанка характеризуется триадой симптомов: эритемой (расширение капилляров, которое приводит к покраснению кожи), гиперкератозом (ощутимым утолщением кожи, недостаточное отшелушивание) и атрофией (истощение, потеря участка кожи). Локализованные очаги находятся в области лица, ушных раковин, волосистой части головы. Распространенная форма дискоидной красной волчанки поражает большие участки тела, тотально захватывая почти весь кожный покров.
Врачу подчас сложно определить тип красной волчанки, тк симптомы могут указывать как на изолированную кожную волчанку, так и сочетание кожного поражения с системными симптомами. Кроме того, заболевание имеет разнообразие форм, точный диагноз будет поставлен только после тщательно обследования и исключения иных заболеваний кожи. Помимо лечения, всем больным кожной красной волчанкой рекомендуется защита от солнечных УФ-лучей (одежда, крем с фактором защиты SPF > 50) с обязательным отказом от курения.
C лишаем не берут служить в армию

Подвидов лишая достаточно много, но если рассматривать именно красный плоский лишай, то при медицинском освидетельствовании будут учитываться только при сильном разрастании лишая. Форм (разновидностей) достаточно много, точный диагноз призывнику будет дан врачом-дерматологом. С лишаем призывника могут забрать в армию , если заболевание затронуло небольшой участок кожи (или слизистой), протекает несистемно и легко проходит благодаря правильно подобранному лечению. Повторы высыпаний происходят довольно редко или не возобновляются вовсе. При таком течении болезни, в независимости от формы лишая, призывник, скорее всего, успешно пройдёт медицинское освидетельствование призывной комиссией и будет проходить военную службу.

Однако не все лишаи не передаются контактным или иным способом другому человеку. Например, цветной или отрубевидный лишай – грибковое заболевание кожи, характерное лечение будет другим, так же как и диагностика. С отрубевидным лишаем берут в армию только после успешного лечения. В иных случаях комиссия будет рассматривать историю призывника индивидуально.
Фотодерматиты

Часто призывники в период проявления симптомов заболевания не обращаются за помощью, пытаются перетерпеть. А при получении повестки в призывной период стараются найти информацию по возможности освобождения от армии с фотодерматозом . Как быть в этом случае? В первую очередь нужно обратить внимание на первые симптомы:
- Появляются после пребывания на солнце
- Покраснение кожи, которая была открыта для солнечных лучей
- Ощущение жжения
- Иногда зуд
- Отёчность пораженного участка кожи
- Могут образовываться ожоги, пузырьки
- Слабость, повышение температуры тела
Симптомы проявляются после пребывания на солнце, после интенсивного загара, и схожи с рядом других заболеваний кожи. Когда симптомы проявятся снова, обратитесь в ближайшую поликлинику, врач зарегистрирует случай обращения, направит на обследование и консультации профильного врача. А при прохождении военно-врачебной комиссии не нужно будет собирать по кусочкам медицинскую карточку, а только предоставить её для врачей.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
- Код по МКБ-10
- Эпидемиология
- Причины
- Патогенез
- Симптомы
- Что беспокоит?
- Формы
- Что нужно обследовать?
- Как обследовать?
- Какие анализы необходимы?
- Дифференциальная диагностика
- Лечение
- К кому обратиться?
- Прогноз

Красный плоский лишай - распространенное неконтагиозное воспалительное заболевание кожи и слизистых оболочек, течение которого может быть как острым, так и хроническим.
Причина развития этого заболевания до сих пор не известна.

[1], [2]
Код по МКБ-10
Эпидемиология
Общая распространенность красного плоского лишая в общей популяции составляет около 0,1 - 4%. Встречается чаще у женщин, чем у мужчин, в соотношении 3:2, и в большинстве случаев диагностируется в возрасте от 30 до 60 лет.

[3], [4], [5], [6]
Причины красного плоского лишая
Причины и патогенез красного плоского лишая окончательно не установлены. Красный плоский лишай - полиэтиолотическое заболевание, наиболее часто развивающееся в связи с приемом лекарственных препаратов, контактом с химическими аллергенами, в первую очередь с реактивами для цветной фотографии, инфекциями, особенно вирусными, неврогенными нарушениями. Поражение слизистой оболочки полости рта при красном плоском лишае нередко обусловлено гиперчувствительностью к компонентам зубных протезов и пломб. Имеются данные о связи заболевания с болезнями печени, нарушениями углеводного обмена, аутоиммунными болезнями, в первую очередь с красной волчанкой.
Существуют теории вирусного, инфекционно-аллергического, токсико-аллергического и неврогенного происхождения заболевания. В последние годы исследованиями доказано, что в патогенезе красного плоского лишая большое значение имеют изменения в системе иммунитета. Об этом свидетельствуют снижение общего количества Т-лимфоцитов и их функциональной активности, отложение IgG и IgM в дермоэпидермальной границе и др.

[7], [8], [9]
Патогенез
При типичной форме красного плоского лишая характерными признаками являются гиперкератоз с неравномерным гранулезом, акантоз, вакуольная дистрофия базального слоя эпидермиса, диффузный полосовидный инфильтрат в верхнем отделе дермы, вплотную примыкающий к эпидермису, нижняя граница которого "размыта" клетками инфильтрата. Отмечается экзоцитоз. В более глубоких отделах дермы видны расширенные сосуды и периваскулярные инфильтраты, состоящие преимущественно из лимфоцитов, среди которых находятся гистиоциты, тканевые базофилы и меланофаги. В старых очагах инфильтраты менее густые и состоят преимущественно из гистиоцитов.
Веррукозная, или гипертрофическая, форма красного плоского лишая характеризуется гиперкератозом с массивными роговыми пробками, гипергранулезом, значительным акантозом, папилломатозом. Как и при типичной форме, в верхней части дермы - диффузный полосовидный инфильтрат из лимфоидных клеток, которые, проникая в эпидермис, как бы "размывают" нижнюю границу эпидермиса.
Фолликулярная форма красного плоского лишая характеризуется резким расширением устьев волосяных фолликулов, заполненных массивными роговыми пробками. Волосы, как правило, отсутствуют. Зернистый слой утолщен, у нижнего полюса фолликула имеется густой лимфоцитарный инфильтрат. Его клетки проникают в эпителиальное влагалище волоса, как бы стирая границу между ним и дермой.
Атрофическая форма красного плоского лишая характеризуется атрофией эпидермиса со сглаживанием эпителиальных выростов. Гипергранулез и гиперкератоз выражены слабее, чем при обычной форме. Полосовидный инфильтрат в дерме бывает редко, чаше он периваскулярный или сливающийся, состоит в основном из лимфоцитов, в субпидермальных отделах отмечается пролиферация гистиоцитов. Всегда, хотя и с трудом, можно найти участки "размытия" клетками инфильтрата нижней граница базального слоя. Иногда среди клеток инфильтрата обнаруживают значительное количества меланофагов с пигментом в цитоплазме - пигментная форма.
Пемфигоидная форма красного плоского лишая характеризуется большей частью атрофическими явлениями в эпидермесе, сглаживанием его выростов, хотя гиперкератоз и гранулез почти всегда выражены. В дерме - скудный, чаше периваскалярный инфильтрат из лимфоцитов с примесью большого количества гистиоцитов. На отдельных участках эпидермис отслаивается от подлежащей дермы с образованием щелей или довольно больших пузырей.
Коралловидная форма красного плоского лишая характеризуется увеличением числа сосудов, вокруг которых выявляется очаговый лимфоцитарный инфильтрат. Гиперкератоз и гранулез выражены значительно слабее, иногда может быть паракератоз. Всегда можно видеть и отдельных участках эпидермалъных выростов "размытие" нижней границы базального слоя к вакуолизацию его клеток.
Гистологическая картина поражения при красном плоском лишае слизистых оболочек подобна описанной выше, однако отсутствуют гипергранулез и гиперкератоз, чаше встречается паракератоз.
В развитии заболевания придают большое значение цитотоксическим иммунным реакциям в базальном слое эпидермиса, так как в клеточных инфильтратах, особенно длительно существующих элементов, преобладают активированные цитотоксические Т-лимфоциты. Количество клеток Лангерганса а эпидермисе значительно повышено. R.G. Olsen и соавт. (1984) с помощью непрямой реакции иммунофлюоресценции обнаружили и шиповатом и зернистом слоях эпидермиса специфический для красного плоского лишая антиген. При иммунноэлектронно-микроскопическом исследовании пемфигондной формы С. Prost и соавт. (19?5) обнаружили отложения IgG и С3-компонента комплемента в lamina hicula базальной мембраны в перибуллезной зоне очага поражения, как при буллезном пемфигоиде, но в отличие от последнего они находятся не в покрышке пузыря, а в зоне базальной мембраны вдоль дна пузыря. Семейные случаи заболевании указывают на возможную роль генетических факторов, в пользу чего свидетельствует также возможность ассоциации красного плоского лишая с некоторыми антигенами тканевой совместимости системы HLА.

[10], [11], [12]
Гистологически характерны гиперкератоз, утолщение зернистого слоя с увеличением в клетках кератогиалина, неравномерный акантоз. вакуольная дистрофия клеток базального слоя, диффузный полосовидный инфильтрат сосочкового слоя дермы, состоящий из лимфоцитов, значительно реже - гистиоцитов, плазматических клеток и полиморфно-ядерных лейкоцитов и вплотную примыкающий к эпидермису с проникновением клеток инфильтрата в эпидермис (экзоцитоз).
Симптомы красного плоского лишая
Заболевание часто встречается у взрослых, преимущественно у женщин. Типичная форма красного плоского лишая характеризуется мономорфной сыпью (от 1 до 3 мм в диаметре) в виде полигональных папул красно-фиолетового цвета с пупковидным вдавлением в центре элемента. На поверхности более крупных элементов видна сетка Уикхема (опаловидные белые или сероватые точки и полоски - проявление неравномерного гранулеза), которая хорошо проявляется при смазывании элементов растительным маслом. Папулы могут сливаться в бляшки, кольца, гирлянды, располагаться линейно. В стадии обострения дерматоза наблюдается положительный феномен Кебнера (появление новых высыпаний в зоне травматизации кожи). Высыпания обычно локализуются па сгибательных поверхностях предплечий, лучезапястных суставах, пояснице, животе, но могут появляться и на других участках кожи. Процесс иногда может принять распространенный характер, вплоть до универсальной эритродермии. Регресс сыпи обычно сопровождается гиперпигментацией. Поражение слизистых оболочек может быть изолированным (полость рта. половые органы) или сочетаться с кожной патологией. Папулезные элементы имеют белесоватый цвет, сетчатый или линейный характер и не возвышаются над уровнем окружающей слизистой оболочки. Встречаются также веррукозная, эрозивно-язвенная формы поражений слизистой оболочки.
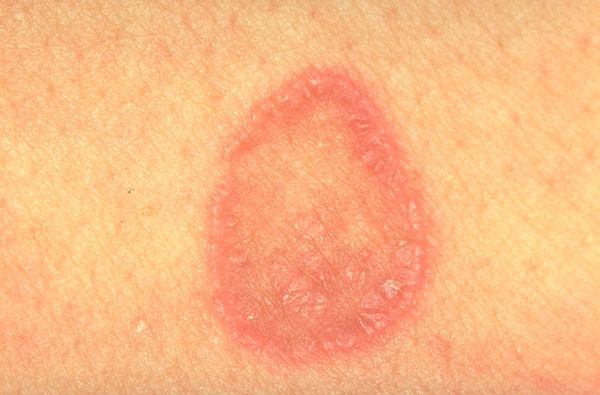
Ногтевые пластинки поражаются в виде продольных борозд, углублений, участков помутнения, продольного расщепления и онихолизиса. Субъективно отмечается интенсивный, иногда мучительный зуд.
Что беспокоит?
Формы
Выделяют несколько клинических форм заболевания:
- буллезная, характеризующаяся образованием пузырей с серозно-геморрагическим содержимым на поверхности папул или на фоне типичных проявлений красного плоского лишая на коже и слизистых оболочках;
- кольцевидная, при которой происходит группировка папул в форме колец, нередко с центральной зоной атрофии;
- веррукозная, при которой высыпания обычно располагаются на нижних конечностях и представлены плотными бородавчатыми бляшками, имеющими синевато-красную или коричневую окраску. Такие очаги поражения очень резистентны к проводимой терапии;
- эрозивно-язвенная, возникающая чаще на слизистой оболочке рта (щеки, десна) и гениталий, с образованием болезненных эрозий и язв неправильной формы с красным бархатистым дном. На других участках кожи отмечаются типичные папулезные элементы. Наблюдается чаще у больных сахарным диабетом и гипертонической болезнью;
- атрофическая, проявляющаяся атрофическими изменениями наряду с типичными очагами красного плоского лишая. Возможна вторичная атрофия кожи после разрешения элементов, особенно бляшек;
- пигментная, проявляющаяся пигментными пятнами, которые предшествуют формированию папул, чаще поражаются лицо и верхние конечности;
- линеарная, отличающаяся линейным поражением высыпаний;
- псориатформная, проявляющаяся в виде папул и бляшек, покрытых чешуйками, имеющими серебристо-белый цвет как при псориазе.
Обычная форма красного плоского лишая характеризуется высыпаниями мелких блестящих папул полигональных очертаний, красно-фиолетового цвета с центральным пупковидным влавленнем, располагающимися преимущественно на сгибательной поверхности конечностей, туловище, на слизистой оболочке полости рта, половых органов, нередко сгруппированными в виде колец, гирлянд, полудуг, линейных и зостериформных очагов. В слизистой оболочке полости рта наряду с типичными высыпаниями отмечаются экссудативно-гиперемические, эрозивно-язвенные и буллезные. Шелушение на поверхности папул обычно незначительное, чешуйки отделяются с трудом, изредка наблюдается псориазиформное шелушение. После смазывания узелков растительным маслом можно обнаружить на их поверхности сетевидный рисунок (сетка Уикхема). Часто встречаются изменения погтей в виде продольной исчерченности и трещин ногтевых пластинок. В активной фазе процесса наблюдается положительный симптом Кебнера и, как правило, имеется разной интенсивности зуд.
Течение заболевания хроническое, лишь в редких случаях наблюдается острое начало, иногда в виде полиморфной сыпи, сливающейся в крупные очаги вплоть до эритродермии. При длительном существовании процесса, особенно при локализации на слизистых оболочках, веррукозной и эрозивно-язвенной формах, возможно развитие рака. Описаны сочетания красного плоского лишая и дискоидной красной волчанки с локализацией очагов преимущественно на дистальных отделах конечностей, имеющих гистологические и иммуноморфологические признаки обоих заболеваний.
Веррукозная, или гипертрофическая, форма красного плоского лишая встречается значительно реже, клинически характеризуется наличием на переднебоковых поверхностях голеней, реже на кистях и других участках кожи, резко очерченных бляшек с бородавчатой поверхностью, выраженным гиперкератозом, значительно возвышающихся над поверхностью кожи, сопровождающихся интенсивным зудом. Вокруг этих очагов поражения, а также на слизистой оболочке полости рта могут выявляться типичные для красного плоского лишая высыпания.
Вегетирующая форма отличается от предыдущей наличием на поверхности очагов поражения папилломатозных разрастаний.
Фолликулярная, или остроконечная, форма характеризуется высыпаниями остроконечных фолликулярных узелков с роговой пробкой на поверхности, на месте которых могут развиваться атрофия, облысение, особенно при локализации высыпаний на голове (синдром Грехема-Литтла-Пиккарди-Лассюэра).
Атрофическая форма характеризуется наличием атрофии на месте регрессирующих, преимущественно кольцевидных высыпаний. По краю атрофических элементов можно заметить буровато-синюшный ободок сохранившейся инфильтрации колец.
Пемфигоидная форма красного плоского лишая встречается наиболее редко, клинически характеризуется развитием везикуло-буллезных элементов с прозрачным содержимым, обычно сопровождающихся зудом. Буллезные очаги располагаются в зоне папулезных высыпаний и бляшечных очагов поражения, а также на фоне эритемы или клинически здоровой коже. Эта форма может быть паранеоплазией.
Коралловидная форма наблюдается очень редко, клинически характеризуется высыпаниями преимущественно на шее, в области плечевого пояса, на груди, животе крупных уплощенных папул, расположенных в виде четок, сетевидно, в виде полос. Вокруг таких очагов могут наблюдаться типичные высыпания, часто гиперпигментированные. А.Н. Mehregan и соавт. (1984) не считают эту форму разновидностью красного плоского лишая. Они полагают, что это, вероятно, аномальная реакция кожи на травму, проявляющаяся образованием линейных гипертрофических рубцов.
Как вариант красного плоского лишая, сходный по клиническим признакам с коралловидной формой, рассматривается "keratosis lichenoides chronica", описанный М.Н. Margolis и соавт. (1972) и проявляющийся высыпаниями на волосистой части головы и лице, сходными с себорейным дерматитом, а также лихеноидными гиперкератотическими папулами на коже конечностей. Указывается на три типа гиперкератотических поражений, которые наблюдаются у большинства больных:
- линейные, лихеноидные и веррукозные;
- желтые кератотические очажки и
- слегка возвышающиеся папулы с роговыми пробками.
Отмечается частое поражение ладоней и подошв в виде диффузного кератоза и отдельных гиперкератотических папул, иногда поражаются ногти, они утолщаются, окрашиваются в желтоватый цвет, на их поверхности появляются продольные гребешки. По мнению А.Н. Mehregan и соавт. (1984), эта клиническая форма соответствует не коралловидному, а веррукозному красному плоскому лишаю.
Язвенная форма красного плоского лишая встречается также очень редко. Язвенные поражения болезненны, особенно при локализации на нижних конечностях, они небольших размеров с инфильтрированными краями, красновато-синюшного цвета. При этом на других участках кожи можно обнаружить типичные для красного плоского лишая высыпания.
Пигментная форма красного плоского лишая может проявляться в виде типичных по морфологии узелковых элементов, но имеющих буровато-коричневую окраску, диффузных очагов пигментации, изменений, сходных с пойкилодермическими, при которых с трудом могут быть обнаружены узелковые высыпания. В некоторых случаях обнаруживают типичные проявления красного плоского лишая на слизистой оболочке полости рта. Вариантом пигментной формы красного плоского лишая некоторые авторы считают стойкую дисхромическую эритему, или "пепельный дерматоз", клинически проявляющуюся множественными пепельно-серыми пятнами, располагающимися преимущественно на шее, плечах, спине, не сопровождающимися субъективными ощущениями.
Субтропическая форма встречается преимущественно в странах Среднего Востока, характеризуется пигментно-кольцевидными очагами поражения, располагающимися главным образом на открытых частях тела. Зуд незначительный или отсутствует, ногти и волосистая часть головы поражаются редко.
Течение красного плоского лишая обычно хроническое. Элементы на слизистых оболочках регрессируют медленнее, чем на коже. Длительно существующие гипертрофические и эрозивно-язвенные очаги могут трансформироваться в плоскоклеточный рак.

[13], [14], [15]
Читайте также:


