Что делать после пункции бурсита
Болезни суставов в современное время болезнь очень распространенная. Это касается бурситов.
Считается, что бурсит – это профессиональное заболевание, а именно ему подвержены спортсмены, студенты, те, у кого физическая нагрузка не распределяется на весь опорный аппарат, а направлена на один и тот же сустав.
Бурсит – это воспаление околосуставной сумки, в которой скапливается жидкость и, как следствие, под действием распространения микроорганизмов гной.
Бурсит часто бывает последствием подагры и артритов, но в любом случае вызывает значительный дискомфорт, боль, чем ухудшает качество жизни пациента.
Чтобы определить стадию бурсита, врачи назначают различные анализы и выполняют различные манипуляции.
Одной из таких является забор пункции. Что это такое и как проводится, попытаемся раскрыть подробнее.
Симптоматика бурситов
Бурсит сустава может возникнуть в различных местах.
Наиболее часто это заболевание появляется в суставах, которые подвергаются ушибам, травмам.
Различают бурсит суставов:
Все виды недуга характеризуются общими признаками, которые зависят от формы протекания.

Так различают острую, подострую и хроническую форму.
Из симптомов общими для всех форм являются:
- В любом месте присутствия бурсита наблюдается припухлость и отечность покровных кожных тканей. Такое явление образуется в результате распухания синовиальной сумки сустава, застоя крови в сосудах из-за воспаления.
- Эпидермис вокруг воспаленного сустава может иметь красный цвет и повышенную температуру вследствие нарушения циркуляции крови.
- Болевые ощущения при движении суставом. Это происходит в результате раздражения нервных окончаний в месте воспаления. Особенно они сильны при ощупывании болезненного места или выполнении какой-либо работы, в которой задействован больной сустав.
- Неполноценность работы пациента, то есть при сильной боли человек не может двигать рукой или ногой.
- Общее недомогание, быстрая утомляемость, в некоторых случаях повышение температуры тела.
Если признаки не сильно выражены, или протекают приступообразно, то врач диагностирует хроническое течение бурсита.
В зависимости от того в каком суставе появляется воспаление выделяют свои симптомы. Так, например, если имеется бурсит плечевого сустава, то к общим признакам добавляется покалывание и онемение в области плеча.
Больному тяжело выполнять движения руками. Если бурсит вызван инфекцией, то может добавится рвота и тошнота.
При бурсите локтевого сустава появляется сильно выпираемая часть на локте. Такое происходит в результате скопления большого количества жидкости. То же самое наблюдается на колене.
С подобными признаками заболеваний суставов необходимо обратиться к врачу травматологу-ортопеду. Если диагностирован гнойный бурсит, то лечением займется хирург.
Чтобы поставить диагноз бурсит сустава врач назначает ряд исследований, которыми могут быть:
- Рентген – необходим для исключения других костных патологий.
- Ультразвуковое исследование.
- Компьютерная или магнитно-резонансная томография.
- Ангиография.
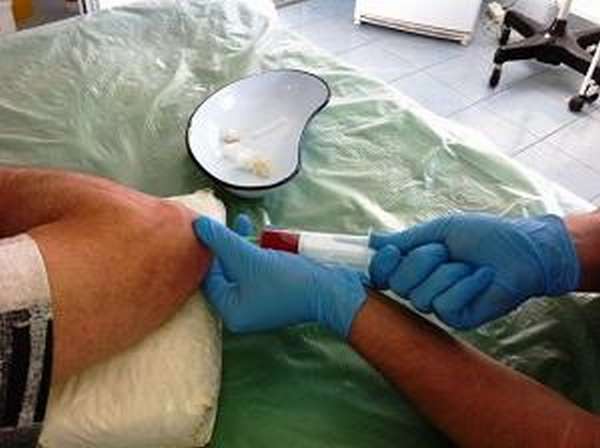
Для определения причины возникновения болезни делается забор внутренней жидкости, которая затем исследуется на наличие инфекции. Такая процедура называется взятие пункции.

В результате выявления вредоносного агента в жидкости синовиальной сумки сустава, далее изучают его реакцию на антибиотики. Таким способом происходит подбор лекарственных средств для эффективного лечения бурсита.
Важно! Подобная медицинская манипуляция может чаще всего назначается при гнойном течении заболевания коленного и локтевого суставов.
При данном недуге пункция может быть не только забором патологической жидкости для анализа, но и введением антибактериальных препаратов.
Пункцию осуществляют с помощью шприца с иглой. Для плечевого и тазобедренного бурсита берется более длинная игла.
Мы уже отмечали, что прокол иглой выполняется либо с целью изучения заборного материала, либо для лечения.
Данную процедуру выполняет ортопед или хирург, который отлично ориентируется в строении скелета, мышечной массы и расположении нервных окончаний.
При этом повреждение сторонних органов, сосудов минимален.
Все уколы делаются весьма аккуратно. Врач определяет безопасную точку и только после обработки кожи антисептическим средством вводит иглу.

В первую очередь вводится местное анестезирующее вещество. Такой прием уменьшит сильные болевые ощущения. Для анестезии берется тонкая игла и прокол осуществляется только в мышечную массу.
После действия обезболивающего средства прокол сустава производится более толстой иголкой, которая позволит пропустить даже загустевшую жидкость, например, в виде гноя. Последний этап – это накладывание повязки на место прокола.
Порядок выполнения пункции для различных суставов не имеет особых различий. Единственное отличие – прокол тазобедренного сустава осуществляется под аппаратом УЗИ.
Взятие суставной жидкости осуществляется амбулаторно или в стационаре. В любом случае, выполняется манипуляция по заранее разработанной и отлично отлаженной схеме.
При этом негативные последствия исключаются. Но в ряде случаев могут возникнуть некоторые осложнения.
Но стоит помнить, что пункция суставной жидкости показана не всем. В любом случае врач будет учитывать состояние здоровья пациента. Нельзя проводить прокол при очаговых поражениях кожи (ожог, открытая рана и т. д.), при деформировании сустава, при слабой свертываемости крови.
Пункция – это медицинская процедура, которая позволяет определить форму заболевания сустава, в нашем случае бурсита, а именно наличие инфекции в синовиальной сумке.
Она проводится с помощью шприца и иглы хирургом или ортопедом.
При правильном проведении всех действий осложнения минимальны, но стоит учитывать противопоказания, которые все же имеются.
Проводить данную процедуру в домашних условиях, даже в лечебных целях, нецелесообразно.
Скованность движений, отечность и боль в локтевом суставе —, характерные признаки воспаления синовиальной сумки локтевого сустава. Вследствие данной патологии нарушается питание околосуставных тканей, что грозит развитием хронического заболевания и появлением более опасных патологий.
Бурсит локтевого сустава имеет различное происхождение, обусловленное механическим воздействием и внутренним состоянием организма. Что такое бурсит локтевого сустава и от чего бывает жидкость в локтевом суставе, расскажем ниже.
Характеристика заболевания
Бурсит или воспаление локтевого сустава —, это состояние, при котором под воздействием патогенных организмов или механического повреждения поражается синовиальная сумка сустава (бурса) и изменяется состав смазочной жидкости.
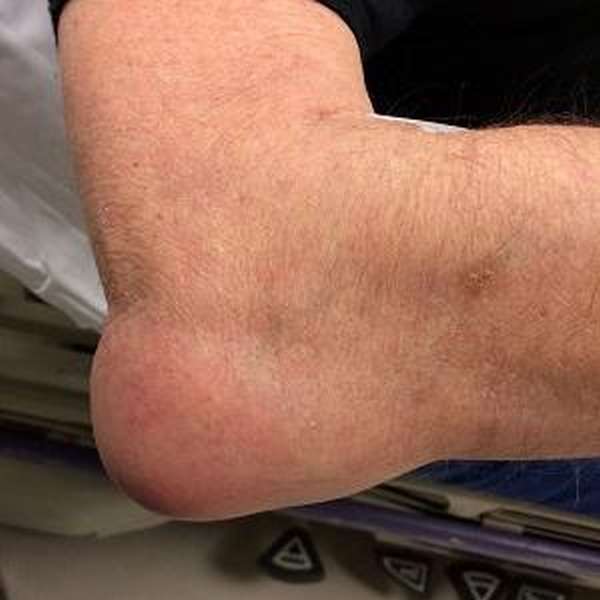
Бурса, выстилающая все суставы, оберегает одну кость от истирания и повреждения о другую при помощи выделения смазки.
Если по какой-то причине жидкости становится больше физиологической потребности, остаток скапливается в бурсе.
В таком состоянии легко развиваются инфекции, в том числе благодаря наличию карманов в строении локтевого сочленения.
Помимо отека, локоть становится болезненным и малоподвижным.
Нередко пациент пускает на самотек заживление поврежденного сустава, не зная, чем опасен острый бурсит локтевого сустава.
Излишняя синовиальная жидкость может рассосаться самостоятельно, однако инфекция, населяющая бурсу служит причиной дегенеративного процесса костей, хрящей и сухожилий —, артроза и артрита.
Лечить хронический бурсит локтевого сустава и его осложнения намного труднее, нежели устранить острые проявления воспаления бурсы. Поэтому, ниже расскажем о том, какие причины предшествуют воспалению синовиальной оболочки, как обнаружить проявления бурсита и что с ними делать.
Причины
Бурсит лучезапястного, локтевого, коленного и других суставов возникает под воздействием одного или нескольких провоцирующих факторов.
В группе риска находятся люди, чьи локтевые суставы подвержены постоянным микро повреждениям —, работники тяжелого физического труда, швеи, дирижеры, программисты, спортсмены, пожилые люди.
Постоянное напряжение и утомляемость рук могут создать благоприятную среду для инфицирования бурсы на фоне общего снижения иммунитета. Например, бурсит локтя.
Отечность и боль в локтевом суставе может возникнуть по ряду других причин:
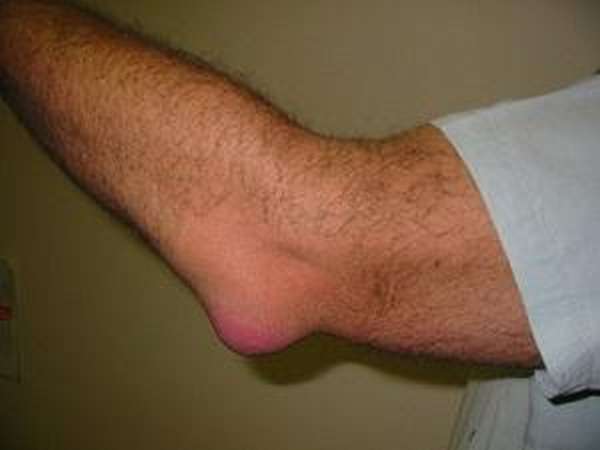
воспаление хряща (артрит),
Классификация локтевого бурсита различается в зависимости от:
- локализации воспаления —, межкостный, подкожный,
- характера протекания —, острый, подострый, хронический,
- состава экссудата в бурсе —, гнойный, фибринозный, геморрагический, серозный,
- рода инфекционного возбудителя —, неспецифический (стрептококк, стафилококк), специфический (сифилис, туберкулез, гонококк и др.).
Симптоматика
Клинические признаки патологии могут сильно отличаться в зависимости от степени повреждения бурсы, длительности течения и наличия сопутствующих заболеваний.
Рассмотрим основные симптомы бурсита, которые помогут диагностировать и вовремя начать его лечение:
- отечность пораженного сочленения,
- боль при пальпации и движении в области припухлости,
- покраснение кожи и гематома в месте опухоли,
- увеличение температуры тела,
- общее состояние слабости, апатия, потери работоспособности и аппетита,
- головная боль,
- ограничение подвижности локтя.
В более сложных формах в бурсе начинает протекать гнойный процесс, поражающий ткани сустава. Гной может выходить через подкожный эпителий и кожу наружу, образуя флегмоны и свищи.
Игнорирование заболевание чревато переходом острого воспаления в хроническое рецидивирующее.
Своевременное лечение должно включать различные методы физиотерапии и лекарственные препараты.
Самолечение строго запрещено! Ведь симптомы воспаления бурсы во многом схожи с проявлением подагры, артроза или артрита. Для подтверждения первичного диагноза необходимо обратиться за помощью к специалисту.
На фото показано наличие отеков, образующихся вследствие скопления экссудата.
Диагностика
Диагностирование бурсита происходит в кабинете ортопеда или хирурга. Врач собирает сведения о течении патологии со слов пациента, проводит первичный осмотр, собирает пункцию синовиальной жидкости для определения ее состава, проводят клинический анализ крови для выявления инфекций, делает снимки рентгена и УЗИ.
После подтверждения первичного диагноза результатами исследований, будет назначено подходящие процедуры и лекарство от бурсита локтевого сустава.
Лечение

Методы терапии зависят от степени повреждения синовиальных сумок.
Так, при несильном повреждении, для которого характерно слабое проявление симптоматики, достаточно использовать при таком бурсите локтевого сустава компресс с противовоспалительным средством и ограничить подвижность во избежание большей травмы.
Если симптомы бурсита локтевого сустава выражены ярко —, сильная боль и отек, снижение двигательной функции, используют компрессы, фиксирующие повязки и медикаментозное лечение болезни.
Для устранения воспаления при бурсите локтевого сустава врачом назначаются противовоспалительные нестероидные средства: Димексид, Ибупрофен, Нимесулид, Диклофенак и другие.
Если воспаление вызвано инфекционным возбудителем, в индивидуальном порядке подбирается антибиотик при бурсите локтевого сустава.
Пункция при бурсите локтевого сустава необходима для клинических случаев с выраженным скоплением жидкости в суставе, которая существенно ограничивает подвижность локтя и сдавливает окружные нервы и сосуды.
Пункция позволяет удалить экссудат из синовиальных сумок, снизить проявление симптоматики, нивелировать риск развития осложнений. Вместе с удалением лишней жидкости, в синовиальную полость могут вводиться кортикостероиды и антибиотики.
Серозный бурсит локтевого сустава, гнойный и хронический рецидивирующий не поддаются консервативному лечению и требуют оперативного вмешательства.
Целью бурсэктомии локтевого сустава является очищение полости бурсы от скопления гноя и остеофитов, купирование распространение инфекции и болевого синдрома. В сложных клинических случаях требуется полное или частичное удаление инфицированных стенок бурсы.
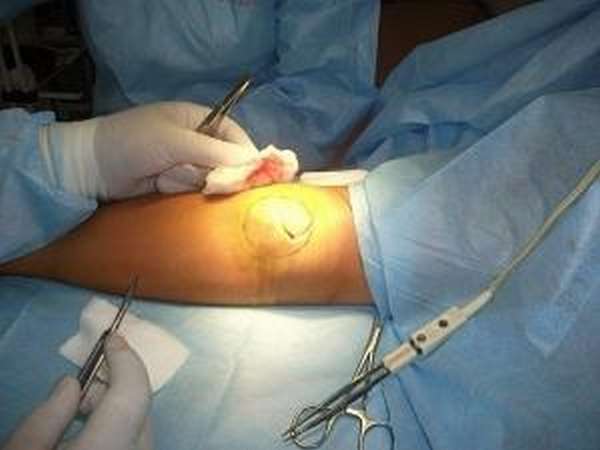
Процессы восстановления после операции, а также хронические боли в локтевом сочленении значительно облегчает физиотерапия.
Важно! Нагревать и разминать сустав во время острого воспаления нельзя.
Физиопроцедуры проводятся только после полного удаления бурсита локтевого сустава.
Лечение после операции гнойного бурсита локтевого сустава включает в себя бальнеотерапию, аппликации с парафином, УВЧ, электрофорез, криотерапию, массаж и восстановительную гимнастику.
Физиотерапия необходима пациенту для того, чтобы предотвратить спаечный процесс, ускорить заживление и восстановление функций связок, сухожилий, мышц и хряща.
Лечение народными методами
Народная медицина славится своей дешевизной и эффективностью на ранних этапах болезни. Однако, самолечение отечности в области локтевых суставов может представлять опасность для людей с серозным или гнойным бурситом.
Если же повреждение возникло в результате небольшого удара или длительной монотонной работе руками, экссудат способен рассасываться самостоятельно, без применения методов консервативной терапии.
Облегчить и ускорить этот процесс помогут рецепты народной медицины:
- компресс из капусты (листья капусты промыть, ошпарить кипятком, отбить до выделения сока и зафиксировать на больной области),
- компресс из каланхоэ (листья растения промыть, мелко размять в блендере, пюре выложить в марлевую повязку или пленку и прикрепить к локтю),
- настойка для растирания и компрессов из желчи (2 ст спирта, 250г медицинской желчи, 2 листа алоэ, 40 мл экстракта конского каштана —, измельчить и смешать все ингредиенты, настаивать в холоде 7 суток).
Внимание! Перед тем, как лечить бурсит локтевого сустава в домашних условиях народными средствами, следует удостовериться в отсутствии инфекции. Для этого приедтся посетить кабинет врача.
Профилактика
Для того, чтобы избежать случаев воспаления синовиальной оболочки кости, важно следовать простым рекомендациям:
одеваться по погоде, избегать переохлаждения,
Внимательное отношение к себе обеспечит вас здоровьем на долгие годы!
Заключение
Здоровье суставов —, залог хорошего самочувствия и высокого качества жизни. Ограничение подвижности, отечность и боль могут быть признаками воспаления. Причиной служит механическое повреждение или инфекция.
Обнаружить причину и назначить эффективное лечение поможет врач-хирург или ортопед. Промедление недопустимо, так как бурсит способен прогрессировать и доставить массу хлопот в поздней терапии.
Бурсит – воспаление околосуставной оболочки сумки. Эта патология характеризуется образованием гноя в месте воспаления, а также усиленным выделением и скоплением синовиальной жидкости. Бурсит возникает при инфицировании сустава гноеродными микроорганизмами. Они могут проникать через поврежденные участки кожи. Эта патология может возникать у людей, страдающих подагрой или артритами. Но заболеть ею могут и профессиональные спортсмены (например, теннисисты).
СИМПТОМЫ БУРСИТА:
- ограничение движения в пораженном суставе;
- боль;
- припухлость в месте воспаления;
- повышение температуры;
- слабость.
Если у вас есть вышеуказанные признаки патологии, обратитесь к специалисту. Грамотный врач, прежде чем лечить гнойный бурсит, сделает пункцию содержимого сумки. Это исследование необходимо для определения характера воспаления и чувствительности к антибактериальным препаратам.
| Криодеструкция доброкачественных образований (папилломатозный невус, бородавчатый невус, ангиофиброма, кератопапиллома, ксантома, ангиокератома) | 900 |
| Криодеструкция гемангиомы | 1600 |
| Криодеструкция бородавки или Диатермокоагуляция (до 3 шт.) | 900 |
| Повторная криодеструкция гемангиомы | 850 |
| Повторная криодеструкция бородавки | 450 |
| Анестезия аппликационная (хир.) | 230 |
| Анестезия инфильтрационная (хир.) | 480 |
| Анестезия проводниковая | 900 |
| Взятие биоматериала для гистологического исследования | 850 |
| Взятие мазка для цитологического исследования | 380 |
| Вскрытие и дренирование гематомы | 1600 |
| Вскрытие и дренирование абсцесса (фурункула, карбункула) с наложением лечебной повязки | 2600 |
| Вскрытие перианального абсцесса | 3300 |
| Инъекция противостолбнячной сыворотки (Анатоксин) | 600 |
| Разделение синехий крайней плоти под местной анестезией | 1800 |
| Лечебная блокада с антибиотиком (Региональное медикаментозное введение лекарственных препаратов (клафоран, гентамицин) | 850 |
| Внутрисуставное введение лекарственного препарата | 1800 |
| Наложение гипсовой повязки | 1100 |
| Лечение гнойных процессов мягких тканей (перевязка) – 1 процедура | 900 |
| Лечение трофических язв нижних конечностей – 1 процедура | 800 |
| Первичная хирургическая обработка ран (до 5 см) с ушиванием (наложение швов косметических) | 2800 |
| Склерозирование гемангиомы, флебэктазий | 2300 |
| Первичная хирургическая обработка ран (до 5 см) с ушиванием (наложение швов обычных) | 1800 |
| Первичная хирургическая обработка локального ожога 1-2 степени | 450 |
| Препарат "Ферматрон" для внутрисуставного введения 1,5 % (30 мг) | 8600 |
| Препарат "Ферматрон" для внутрисуставного введения 1,0 % (20мг) | 4700 |
| Препарат "Остенил плюс" 0,04/2 мл для внутрисуставного введения | 12000 |
| Препарат Траумель С 2,2 мл. | 220 |
| Препарат Цель Т 2,2 мл. | 280 |
| Препарат Дискус композитум 2,2 мл. | 320 |
| Препарат Алфлутоп 2,0 мл. | 560 |
| Склеротерапия сосудистых звездочек и гемангиом нижних конечностей – 1 процедура | 4700 |
| Пенная склеротерапия варикозного сегмента | 4700 |
| Отсроченная хирургическая обработка осложненной раны (до 5 см) | 1800 |
| Препарат "Дипроспан" 1 мл. | 280 |
| Снятие швов (1 лигатура) | 180 |
| Снятие косметического шва | 450 |
| Диатермокоагуляция доброкачественных образований (папилломатозный невус, бородавчатый невус, ангиофиброма, кератопапиллома, ангиокератома) с помощью радиоволнового скальпеля | 900 |
| Удаление вросшего ногтя хирургическим методом | 2800 |
| Снятие гипсовой повязки | 280 |
| Чистая перевязка с использованием лекарственных препаратов | 460 |
| Наложение асептической повязки (хир.) | 280 |
| Диатермокоагуляция моллюсков (до 5 шт.) | 1400 |
| Хирургическое удаление доброкачественных образований (ангиофиброма, атерома, ангиокератома, гранулема, ганглион, дермоидная киста, десмоид, дерматофиброма, липома, ксантома, фиброма, эпителлиома, невус до 5 см) | 4300 |
| Удаление доброкачественных образований (ангиофиброма, атерома, ангиокератома, гранулема, ганглион, дермоидная киста, десмоид, дерматофиброма, липома, ксантома, фиброма, эпителлиома, невус 6-8 см) | 6600 |
| Удаление кожных рудиментарных выростов | 2300 |
| Удаление рудиментарной молочной или грудной железы | 4800 |
| Иссечение гипертрофического и атрофического рубца с последующим наложением косметического шва (до 5 см) | 2800 |
| Криодеструкция келлоидного рубца | 1400 |
| Повторная криодеструкция келлоидного рубца | 700 |
| Диатермокоагуляция моллюсков (5-10 шт.) | 2700 |
| Аутоплазмотерапия(плазмолифтинг) в проблемную область (сустав, околосуставную область) | 4400 |
| Этоксисклерол 2 мл (30 мг) | 550 |
| Препарат Мильгамма 1 амп. 2 мл. | 80 |
| Препарат Мидокалм 1 амп. 1 мл. | 140 |
| Компрессионная микрофлебосклеротерапия 1 анатомическая область (голень или бедро) | 6800 |
| Компрессионная микрофлебосклеротерапия 1 конечности | 9500 |
| Лимфодренажный массаж нижних конечностей (1 конечность) | 900 |
| Препарат Актовегин 5 мл | 170 |
ЛЕЧЕНИЕ БУРСИТА
Если патологию спровоцировала травма, то в таком случае врач может назначить электрофорез, сухое тепло, ультразвуковую, магнитотерапию или УВЧ.
Если бурсит серозного характера, не сопровождается повышением температуры, то лечение сводится к наложению врачом тугой повязки, приему противовоспалительных препаратов (они же будут купировать боль), прикладыванию холода. В этот период необходимо исключить физические нагрузки.
Если же патология гнойная, то лечение бурсита предусматривает прием антибиотиков (с учетом чувствительности к ним патогенных микробов).
Если назначенная схема неэффективна, то врач может сделать хирургическое иссечение бурсы. Операция проводится в условиях стационара.
Бурсит – это воспаление суставной сумки, при котором происходит активное выделение воспалительной жидкости – экссудата. Заболевание может поразить любой сустав, окруженный синовиальными сумками, клиническая картина будет сопровождаться болями и деформацией. Лечение бурсита может быть консервативным или оперативным, в зависимости от вида и степени болезни.

Причины и симптомы бурсита
Бурса или синовиальная сумка играет важную роль в выполнении стереотипных движений. В организме человека находится более 140 суставных сумок, каждая может быть подвергнута воспалительному процессу. Бурсит может возникнуть по следующим причинам:
- травма или ушиб сустава,
- открытая рана, ссадина, порез, через который проникает инфекционный возбудитель,
- пролежни, фурункулы, которые характерны гнойными выделениями,
- общее ослабление иммунной системы,
- неравномерные физические нагрузки,
- накопление солей в синовиальной сумке,
- ожирение.
Чаще бурситу подвержены люди, чья профессиональная деятельность связана с чрезмерной нагрузкой на суставы. Возникновение воспаление можно распознать по признакам:
- Округление и опухоль пораженного участка.
- Покраснение кожных покровов в области очага болезни.
- Болевой синдром, локализующийся в зависимости от места патологического процесса. Боль имеет ноющий, пульсирующий или стреляющий характер. Иррадиация переходит на всю конечность.
- Отек, вызванный увеличением экссудата.
- Повышение температуры тела.
- Слабость, недомогание.
- Приступы тошноты.
В зависимости от типа бурсита, боль может менять характер: при гнойном воспалении быть сильной, а при хроническом течении болезни , слабой. При обнаружении симптомов следует незамедлительно обратиться в медицинское учреждение.
Показания к операции при бурсите
Лечить бурсит на начальных стадиях стараются консервативными методами. Когда речь заходит о нагноении, пациента направляют к хирургу. Врач назначает пункцию со взятием экссудата для анализа, который покажет резистентность возбудителей к антибактериальным средствам. Большинство супрапателлярных и препателлярных бурситов являются гнойными и имеют показания для хирургического вмешательства. При хроническом течении бурсита больного отправляют на операцию, консервативные методы не приносят положительного эффекта, и велика вероятность рецидива.

К оперативному вмешательству необходимо тщательно подготовиться и пройти следующие обследования:
- сдать анализы крови: общий и биохимический,
- выявить группу крови и резус-фактор,
- пройти рентгенографию пораженного участка,
- врач должен определить амплитуду подвижности сустава , замеры производятся при помощи угломера,
- исследовать на ультразвуковом оборудовании,
- при необходимости назначается артроскопия.
Последний прием пищи должен быть за 6-8 часов до момента операции. За два часа желательно отказаться от приема жидкости.
После оперативного вмешательства вероятность полного восстановления функциональности конечностей высока. Но если требуется бурсэктомия – полное удаление синовиальной сумки, существует ряд недостатков послеоперационного периода:
- Рана заживает длительное время.
- Существует риск развития послеоперационной контрактуры – деформации и обездвиживания сустава.
- Есть вероятность инфицирования всего сустава.
- Предрасположенность к воспалительной реакции и последующему нагноению.
К бурсэктомии прибегают в крайних случаях, зачастую достаточно пункции, при которой выкачивается жидкость, а в полость сумки вводятся антибиотики.
Противопоказаниями для оперативного вмешательства являются:
- отказ пациента от операции по собственному желанию,
- хроническая патология в стадии обострения и декомпенсации: сахарный диабет, артериальная гипертензия,
- плохая свертываемость крови.
При остром течении инфекционных заболеваний операция может быть временно отменена на необходимый срок для излечения больного.

Особенности операционных разрезов при хроническом бурсите
Иссечение суставной сумки проходит под местным или общим наркозом. Разрез выполняется опытным хирургом-ортопедом, который может использовать один из двух способов проведения бурсэктомии:
- При открытой бурсэктомии, хирург получает доступ к пораженному месту путем рассечения кожных покровов на протяжении всего сустава. Разрез позволяет выделить околосуставную сумку, которая подвергается иссечению, после чего операционный доступ ушивается.
- Наличие эндоскопического оборудования позволяет избежать вскрытия кожи, достигнуть суставной сумки через небольшие проколы с нескольких сторон. Артроскопическая бурсэктомия предполагает введение микровидеокамер и хирургических инструментов. Операция длится около 20-40 минут, после окончания манипуляции, разрезы закрываются асептическими повязками.
Период реабилитации при открытой бурсэктомии составляет больше недели с учетом возможных осложнений. Артроскопическая бурсэктомия требует намного меньше времени на восстановление – около 2-4 дней.
После хирургического вмешательства риск рецидива составляет 2,5-3% от всех операций, повторное вмешательство требуется редко, в большинстве случаев осложнений не возникает.
Обзор методов лечения
Врачи сначала стараются вылечить бурсит консервативными методами. К ним относятся:
- Медикаментозная терапия , позволяет избавляться от заболевания путем внутренней борьбы организма. Лекарственные средства назначаются лечащим врачом, лечение таблетками предполагает применение антибиотиков, противовоспалительных средств, препаратов с обезболивающим действием.
- Массаж помогает избавиться от напряжения в суставах.
- Компрессы на основе димексида, обладающие противовоспалительным и обезболивающим свойством.
- Местное лечение мазями.
- Лечение пиявками или гирудотерапия – необычный, но действенный метод вылечивания бурсита. Пиявка имеет лечебную слюну, в состав которой входит более ста полезных веществ.
- Физиотерапевтические процедуры укрепляют общее состояние здоровья, помогают восстановить движения локтевого, коленного, плечевого и тазобедренного суставов.
- Лечебная физкультура помогает лечить бурсит, восстановить сустав после хирургического вмешательства. ЛФК предотвращает появление послеоперационных последствий, эффективно борется с болью.
Консервативные методы лечения бурсита позволяют лечить воспаление без удаления бурсы хирургическим путем. В зависимости от индивидуальных характеристик течения болезни, консервативные методы могут иметь ряд противопоказаний. Медикаментозная терапия с применением антибиотиков нежелательна во время беременности. Назначить или отменить терапию может только компетентный врач.
- Бурсит локтевого сустава: причины развития недуга
- Курс лечения при пяточном бурсите
- Что такое бурсит гусиной лапки
Как снять отек после бурсита
Снимать отек после перенесения бурсита можно медицинскими препаратами или самодельными компрессами. Отечность – реакция организма на внутреннее повреждение или обострение инфекции. Ткани и мышцы, расположенные вокруг сустава, начинают опухать и отекать, что доставляет дискомфорт и болевой синдром при пальпации травмы. Если бурсит локализуется в области нижней конечности, то кожа на ноге вокруг стопы и колена опухнет, покраснеет, станет горячей на ощупь.

Снять опухоль помогает холодный компресс из кубиков льда. Если прикосновения усиливают болевой синдром, компресс необходимо немедленно убрать и обратиться за консультацией к врачу.
Для снятия отечности в начальных стадиях бурсита прибегают к перевязкам на основе мази Вишневского. На бинт наносится небольшое количество лекарства, накладывается на сустав и фиксируется повязкой.
Намного сложнее избавиться от отечности в области височно-нижнечелюстного сустава. Структура челюстного сустава включает:
- суставные поверхности,
- суставную капсулу,
- хрящ,
- связочный аппарат,
- синовиальную жидкость.
Последняя заполняет полость сустава челюсти и отвечает за плавное скольжение поверхностей. Синовиальная жидкость выполняет антибактериальную функцию, может быть подвержена различным воспалительным процессам, которые внешне характеризуются опухолью подвисочной области. В данном случае компрессы и мази могут не дать требуемого эффекта, локализация очага заболевания довольно нестандартная. При опухоли нижнечелюстного сустава необходимо обратиться к врачу, в противном случае больной рискует получить вынужденное обездвиживание сустава на фоне болевого синдрома.
Отек – не диагноз, а следствие определенных нарушений в работе организма, и устранить лишь симптом – не значит избавиться от болезни.
Нужна ли тугая повязка для удаления жидкости
После проведения пункции сустава место прокола обрабатывается антисептическим раствором и накладывается тугая повязка. Бандаж помогает удалить лишнюю жидкость, образовавшуюся при воспалении. При проведении пункции эту жидкость – экссудат выкачивают через хирургический разрез. За одну процедуру избавиться от экссудата не получится. Чтобы не вскрывать рану заново, врачи устанавливают дренаж и накладывают тугую повязку, которая обеспечивает необходимое давление для вывода жидкости.
- Бурсит тазобедренного сустава лечение: показания для домашней терапии
- Методы лечения воспаления мышц локтевого сустава
Экссудат состоит из белка с кровяными элементами. Бурсит классифицируется в зависимости от этиологии экссудата. Может быть серозным, гнойным, геморрагическим или фиброзным. В случае с гнойным бурситом, когда присутствует нагноение, давящие повязки запрещены. Они могут оказывать отрицательное давление, под которым гной, находящийся в суставной сумке, переходит на другие органы.
Тугая повязка для удаления жидкости будет полезна, если отвечает следующим требованиям:
В условиях отсутствия специальных фиксаторов, рану затягивают самодельными повязками, изготавливаемыми из марли, бинтов или медицинских салфеток.
Самостоятельно затягивать рану запрещено, высока вероятность неправильной фиксации сустава, что может повлечь за собой еще большую травму. Лучше доверить здоровье грамотным узкопрофильным специалистам.
Читайте также:


