Что болит у донора костного мозга
Ежегодно в России более чем 6 тысячам больных нужна трансплантация костного мозга, но только для 20 % из них подходит родственный донор. Подобрать стороннего очень трудно. В реестре потенциальных доноров России всего 94 тыс. человек.
Для сравнения: в США – 10 млн, в Германии – 8 млн. К тому же подбор зарубежного донора стоит до 7 тыс. евро, а операция – до 25 тыс. евро. И эти расходы по медицинскому полису не оплачиваются.
Поэтому в России идёт работа по пополнению национального реестра доноров костного мозга и стволовых клеток. В частности, Центр гематологии Минздрава России подписал соглашение с белгородской станцией переливания крови – здесь будут брать образцы на типирование (определение генотипа) всех желающих стать донорами. К сожалению, этот вид донорства окружён вредными мифами. Многие считают, что сдача костного мозга вредит здоровью. Так ли это, рассказывает Александра Ахремцева, которая ещё в 2016 году сама стала донором костного мозга.
Что такое костный мозг?
— Многие, когда говоришь о костном мозге, почему‑то представляют головной или спинной мозг. Но это не так. Больше всего костного мозга в тазовых костях, рёбрах, грудине, длинных трубчатых костях. Выглядит он как мягкая ярко-красная полужидкая ткань, похожая на губку. Он состоит из стволовых клеток крови, из которых, в свою очередь, появляются все остальные её элементы – эритроциты, лейкоциты и тромбоциты.
Кому нужна пересадка костного мозга?
— Костный мозг отвечает за создание новых клеток крови взамен отмирающих. У заболевших он не работает либо работает неправильно. Пересадка костного мозга спасает пациентов с разными видами онкологических и наследственных заболеваний, в том числе лейкозом, лимфомами, апластической анемией.
За последние 10 лет число онкогематологических заболеваний увеличилось на 48 %, больше всего заболевших раком крови среди детей. Для многих пациентов пересадка стволовых клеток – единственный шанс сохранить жизнь. Перед этим им делают сильнейшую высокодозную терапию, которая убивает все новообразования в крови и полностью очищает костный мозг. Пациенту переливают донорский костный мозг, он приживается и начинает производить здоровую кровь. Жизнь спасена!
Почему бы тогда не обратиться за помощью к близким родственникам?
— Идеальные доноры друг для друга – только однояйцевые близнецы. В других случаях вероятность совместимости для родных братьев и сестёр – не более 25 %. Родители же не могут быть донорами костного мозга, потому что лишь 50 % ДНК каждого из них составляет ДНК ребёнка. Зато полностью подходящего донора можно найти среди посторонних людей, живущих в разных концах света.
Но для пациентов России есть весомая сложность: в нашей стране много национальностей, и некоторых генетических сочетаний нигде в мире больше нет. Поэтому так важно пополнять свой, национальный реестр.
Как стать донором?
— Сначала нужно определить ваш генотип, эта процедура не отличается от обычного анализа венозной крови. В лаборатории из крови выделят так называемый HLA-фенотип, отвечающий за вашу тканевую совместимость. Результаты типирования внесут в общероссийскую базу – регистр доноров костного мозга.
Далее набор генов больного, которому необходима трансплантация костного мозга, сравнивают с данными потенциальных доноров в регистре. Процент совпадения крайне мал, вероятность полного генетического совпадения с посторонним человеком равна 1 на 10 000. Для потенциального донора вероятность быть донором реальным составляет не более 1 %.
Когда генетический двойник найден, что дальше?
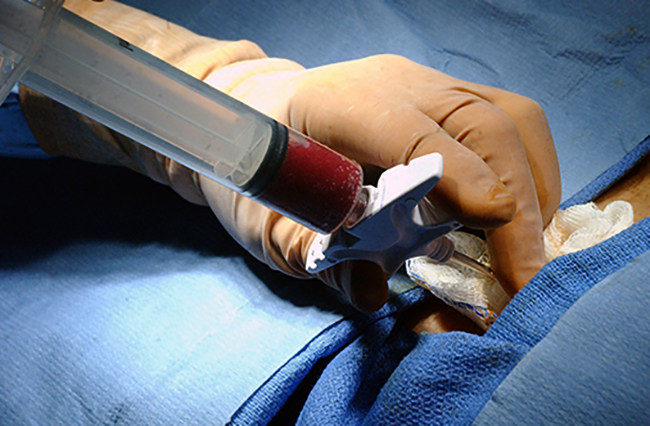
— Тогда донору надо подтвердить своё согласие и приехать в Центр гематологии Минздрава России, где пройдёт процедура заготовки кроветворных стволовых клеток одним из двух способов. При первом врач забирает стерильным шприцем небольшую часть костного мозга из тазовых костей. Операция длится около 30 минут, далее два дня донор проводит в стационаре.
При втором способе стволовые клетки выделяют из крови донора. Несколько дней перед процедурой ему дают специальные препараты, которые выгоняют кроветворные клетки из костного мозга в кровь. Затем из вены берут кровь, она проходит через прибор, разделяющий её на компоненты, гемопоэтические стволовые клетки собираются, а остальная кровь возвращается в организм через вену на другой руке. Для отбора нужного количества клеток вся кровь человека должна несколько раз пройти через сепаратор. При этой процедуре анастезии не требуется, но в донорском кресле проводят около шести часов.
Не вредно ли это для организма?
— Забирают от 2 до 5 % костного мозга, в зависимости от того, требуется он ребёнку или взрослому. Через три-четыре недели, а у кого‑то и раньше, костный мозг полностью восстанавливается. Регенерация стволовых клеток настолько высока, что повторно донором можно стать уже через три месяца.
Кто может стать донором костного мозга и стволовых клеток?
— Любой человек от 18 до 45 лет, весом не менее 50 кг, не болевший гепатитом B и C, сифилисом, ВИЧ, диабетом, туберкулёзом, малярией, онкологическими и психическими заболеваниями.
Можно ли потом отказаться от донорства?
— Даже на последнем этапе, когда вы уже зашли в операционную, не объясняя причины, можно уйти. Но надо тщательно обдумать свой поступок перед тем, как сдать кровь на типирование. Если вы откажетесь от донорства, то это может стоить кому‑нибудь жизни. За 10 дней до пересадки пациенту делают высокодозную химиотерапию, полностью уничтожающую его кроветворную и иммунную системы, поэтому отказ в последнюю минуту практически равносилен убийству, он должен быть не позднее чем за 10 дней. Но представьте состояние человека и его родных, которым вы дали, а затем отобрали надежду.
Личный опыт
Елена Маючих, потенциальный донор с 2018 года (Старый Оскол):
«Я как‑то в новостях обратила внимание на тему донорства костного мозга в России. Несколько дней потратила на изучение темы: о кроветворении, реципиентах, донорах, зарубежных регистрах – как у них обстоят дела. Поразило количество доноров в Израиле, где, кажется, каждая вторая семья состоит в регистре.
Просто может так случиться в жизни, что сможешь стать донором для девчонки или мальчишки из соседнего подъезда, с которым твой ребёнок играет во дворе. Или для мамы коллеги. Я хочу стать реальным донором, хочу спасти чью‑то жизнь.

Костный мозг — орган кровеносной системы, выполняющий функцию гемопоэза (кроветворения). Множество заболеваний, связанных с нарушением процесса обновления крови, возникают у различных категорий населения. А значит, рождается потребность в трансплантации стволовых клеток.
Для такой операции необходим человек, чей генетический материал подойдет реципиенту. Донорство костного мозга многих пугает, так как люди попросту не знают о возможных последствиях пересадки.
Возможности пересадки
Без трансплантации костного мозга не обойтись при болезнях, которые связаны с нарушением деятельности этого органа или иммунной системы.
Обычно трансплантация нужна при злокачественных болезнях крови:

Также пересадка стволовых клеток необходима при незлокачественных болезнях:
- Тяжелые заболевания метаболизма: синдром Хантера (болезнь, сцепленная с X хромосомой, характеризующаяся накоплением жиров и белко-углеводов в клетках), адренолейкодистрофия (характеризуется накоплением жирных кислот в клетках);
- Дефициты иммунитета: ВИЧ-инфекция (приобретенное заболевание), тяжелый иммунодефицит (врожденный);
- Болезни костного мозга: анемия Фанкони (ломкость хромосом), апластическая анемия (угнетение процесса кроветворения);
- Аутоиммунные заболевания: красная волчанка (воспаление соединительной ткани, характеризующееся поражением самой ткани и сосудов микроциркуляторного русла), ревматоидный артрит (поражается соединительная ткань и мелкие сосуды периферии).
Поэтому после интенсивной химиотерапии поврежденные или уничтоженные гемопоэтические клетки заменяют при пересадке на здоровые.
Этот метод лечения не гарантирует 100% выздоровления, но может продлить жизнь больному.
Посмотрите видео о трансплантации костного мозга:
Подбор клеток
Материал для пересадки клеток может быть получен:

- От нуждающегося, его болезнь длительный период времени может быть в ремиссии (невыраженные симптомы и приемлемые анализы). Такую пересадку называют аутологической.
- От однояйцевого близнеца. Такую трансплантацию называют сингенной.
- От родственника (не все родственники могут подойти по генетическому материалу). Обычно подходят братья или сёстры, совместимость с родителями намного меньше. Вероятность, что брат или сестра подойдут, составляет примерно 25%. Такую трансплантацию называют аллогенной пересадкой костного мозга родственного донора.
- От неродственного человека (если для нуждающегося не подходят родственники, то на помощь приходят национальные или зарубежные банки донорства клеток). Такую пересадку называют аллогенной трансплантацией постороннего донора.
Донором стволовых клеток может быть каждый человек, чей возраст входит в категорию 18-50 лет, не болеющий:
- аутоиммунными болезнями;
- тяжелыми инфекционными заболеваниями;
- гепатитами B и C;
- туберкулезом;
- приобретенным или врожденным иммунодефицитом;
- онкологией;
- тяжелыми расстройствами психики.
Чтобы стать донором, нужно идти в больницу. Там подскажут, где располагается находящийся рядом центр регистра доноров. Специалисты расскажут, как берут клетки у донора, как происходит сама операция и какие могут быть последствия.
Сведения вносят в регистр (база данных, где хранятся все донорские материалы). После внесения материалов в донорский банк необходимо ждать, пока найдется нуждающийся в пересадке человек. Процесс может затянуться и на несколько лет, а может и вовсе никогда не завершится.
Процедура забора стволовых клеток
Забор гемопоэтических клеток из костного мозга может происходить двумя методами. Один из них выбирают специалисты в соответствии с медицинскими показаниями для конкретного донора.
Способы забора стволовых клеток:

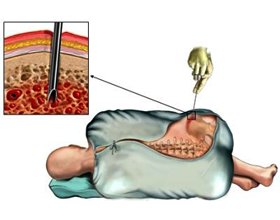
- Из тазовой кости. Для проведения процедуры предварительно берут анализ, который определяет, сможет ли человек перенести анестезию. За сутки до операции донора госпитализируют. Забор стволовых клеток происходит под общим наркозом большим шприцом в область сосредоточения костной ткани. Обычно делают сразу несколько проколов, через которые забирают до двух тысяч миллилитров жидкости, что составляет несколько процентов от всей доли костного мозга. Процедура проходит в течение 30 минут, а период полного восстановления длится до месяца.
- Через кровь донора. За семь дней до даты процедуры забора донору назначают специальный препарат Лейкостим, который вызывает выброс в кровь стволовых клеток. После у донора берут кровь из руки, а позже отделяют стволовые клетки. Остальная кровь с отделенными стволовыми клетками возвращается через вторую руку. Такая процедура проходит несколько часов, а восстановление занимает около четырнадцати дней.
Последствия для донора

Процедура забора совершенно безопасна, если у донора не будет медицинских противопоказаний. При заборе через тазовую кость после операции возможны боли в костях.
При втором способе в течение недели воздействия препарата могут быть неприятные ощущения: боли в мышцах и суставах, головная боль, тошнота. Эти последствия являются совершенно нормальной реакцией организма на донорство.
Согласно международному регламенту вопрос о допуске будущего донора принимают врачи, не связанные с больницей, где находится реципиент. Это дополнительно обезопасит донора.
Бывают случаи, когда возникают осложнения: последствия наркоза, инфекции, анемия и геморрагии. В таком случае в России предусмотрена страховка для доноров гемопоэтических клеток, а значит — гарантированное лечение в больнице.
Период восстановления
После процедуры донорства организму необходимо возобновить потраченные усилия и повысить иммунитет. Для этого применяют народные средства:
- Чай из дикорастущего клевера (несколько цветков заваривают в кипятке и пьют);
- Калган (лапчатка). Измельченные корни растения заливают 70% медицинским спиртом, настаивают семь дней. Принимают по несколько капель три раза в сутки;
- Также принимают и общеукрепляющие и повышающие иммунитет препараты: Аскофол, Активанад-Н.
Для повышения тонуса организма и лимфосистемы можно пройти курс лимфодренажного массажа.
Подробнее о нем читайте тут.
Таким образом, стать донором клеток костного мозга или нет, решает каждый человек сам, ведь с одной стороны — благородное дело, спасающее жизнь другого человека, а с другой — сложная процедура с хоть и редкими, но возможными осложнениями.
Что такое костный мозг и где он вообще расположен?
А как его достают? Большим шприцем из позвоночника?
Костный мозг — не спинной, поэтому никто не будет выкачивать у доноров стволовых клеток жидкость из позвоночника. Собрать клетки можно двумя способами. Первый и самый распространенный — взять их из крови. В таком случае донору предварительно на протяжении нескольких дней вводят подкожно препарат — стволовые факторы роста, что стимулирует выход ГСК из костного мозга в кровь.
Сам забор клеток из крови очень похож на обычное донорство компонентов крови, например, тромбоцитов. Человека сажают в кресло, из вены берут кровь, она фильтруется в аппарате. Дальше машина забирает себе стволовые клетки, а все остальное возвращает обратно донору. Процесс длится несколько часов.
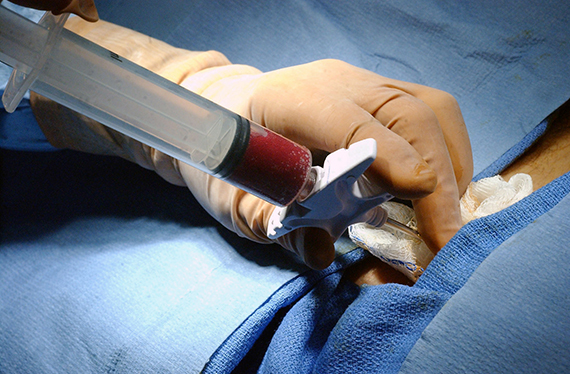
Во втором случае берут не кровь, а сам костный мозг. Для этого донору делают общую анестезию, шприцем прокалывают тазовую кость и берут литр смеси костного мозга и крови (это не более 5 % всего костного мозга). После из взятой смеси выделяют стволовые клетки. Операция длится примерно полчаса, а донор в этом случае около двух дней проводит в стационаре. После процедуры могут быть болезненные ощущения, которые снимаются обезболивающими.
Второй вариант используется существенно реже, когда врачам не удается собрать периферические, то есть циркулирующие в крови, ГСК. Поскольку он сложнее, соглашаются на него в основном родственники нуждающегося в трансплантации. Впрочем, донор сам может выбрать способ забора клеток.
По данным американской компании Be The Match, которая курирует самый большой регистр (банк) доноров костного мозга в мире, хирургическое вмешательство для забора стволовых клеток требуется в 23 % случаев. По другим цифрам — американского Института юстиции — хирургическая процедура делается в 30 %, а в 70 % — стволовые клетки забирают через кровь.
Любой ли костный мозг подойдет больному или он чем-то отличается?
Нет, костный мозг у каждого свой. Найти себе донора с подходящими стволовыми клетками сложнее, чем с кровью. Иногда среди родственников пациента может оказаться потенциальный донор костного мозга, но так бывает только в 50 % случаев. Если среди родных нет никого подходящего, нужно искать человека с таким же HLA-генотипом (это цифровой показатель генов, он отвечает за тканевую совместимость).
Найти донора можно через регистры (банки) доноров костного мозга. В них содержатся данные людей, прошедших фенотипирование — исследование клеток и генотипа — и согласившихся стать донорами ГСК.
А как выглядят банки костного мозга?
Это не огромные больницы с генетическими материалами, а электронные базы, компьютерная сеть, в которой хранится информация о генотипе потенциальных доноров и больных. Система определяет, насколько совместимы донор и реципиент.
Совместимость у всех разная. У каждой клетки человека есть свой набор рецепторов — главный комплекс гистосовместимости. Рецепторы находятся на поверхности клетки, и по ним можно определить информацию о белках, которые находятся внутри. Так клетки собственной иммунной системы могут вовремя определять нарушения среды внутри клетки и устранять их или сигнализировать о них. До какого-то момента иммунная система способна таким образом распознавать наличие опухоли.

Для трансплантации необязательна совместимость групп и резус-факторов крови, важнее именно генетическая совместимость. Среди идеально подходящего неродственного донора и родственного донора, совпадающего не по всем пунктам, врачи выберут, скорее всего, последнего, потому что с ним ниже вероятность отказа от донации.
Пациент и донор с одним и тем же этническим происхождением вероятнее подойдут друг другу. Чем больше людей проходит типирование, тем больше в регистрах разных генетических данных, а значит, выше вероятность совместимости пациента и донора.
По данным американской компании Be The Match, больше всего проблем с поиском донора костного мозга у темнокожих людей, индейцев, уроженцев Аляски, азиатов, коренных гавайцев и других жителей островов Тихого океана, латиноамериканцев и метисов. Американский Институт юстиции сообщает, что афроамериканцы, у которых нет родственного донора, находят себе подходящего только в 25 % случаев, при этом, если донора нашли, в 80 % случаев это единственный вариант в реестре. Для азиатов этот показатель равен 40 %, для латиноамериканцев — 45 %, для европейцев — 75 %. Конкретный процент для метисов в статистике не приводится, но институт уточняет, что для них ситуация гораздо хуже.
Зачем нужны доноры костного мозга?
Во всемирном банке костного мозга (Bone Marrow Donors Worldwide) зарегистрировано 35,6 миллиона человек. Однако найти там совместимого с россиянином донора сложно — в нашей стране много национальностей и генетических сочетаний, которых нет больше нигде в мире. Вероятность, что русский человек найдет подходящего донора в отечественном регистре, выше, чем в зарубежных.
Единственное решение проблемы — вступление в национальный регистр как можно большего количества людей разных национальностей. Как объясняет Семочкин, затраты на трансплантацию клеток и все остальные процедуры российского пациента с российским же донором не превышают 160 000 рублей. В то же время процедуры и трансплантация с донором из европейского банка требуют порядка 20 000 евро. Государство не может выделить такие деньги, у пациентов их тоже, как правило, нет — финансирование ложится на благотворительные фонды.
Как стать донором?
Ирина выбрала Национальный медицинский исследовательский центр гематологии. Там она сдала около 10 миллилитров крови на типирование и подписала соглашение о вступлении в регистр. Оно ни к чему не обязывает донора — можно отказаться в любой момент. Но это важно для реципиента — за 10 дней до пересадки стволовых клеток проводится высокодозная химиотерапия, которая полностью уничтожает кроветворную и иммунную системы. Поэтому отказ в последнюю минуту может быть губителен для того, кто ждет трансплантации.
Через полтора месяца после типирования на электронную почту Ирины пришло сообщение, что с анализами все в порядке и ее занесли в регистр.

Через два года Ирине в мессенджер с неизвестного номера написали, что она подошла пациенту (из России), позвали на расширенное типирование, а также сдать анализы на ВИЧ и гепатит. Результаты анализов она ждала еще пять дней, параллельно врачи обследовали остальных подходящих доноров. Ответ прислали также в мессенджере: совместимость Ирины с пациентом 9 из 10, а у другого донора 10 из 10, врачи выбрали его.
Спустя полгода ей снова позвонили, оказалось, что пересадка так и не состоялась, а донор все еще был нужен. Она приехала в центр гематологии, поговорила с врачом, сдала кровь на биохимию, ВИЧ, сифилис, сделала флюорографию и ЭКГ. Через несколько дней позвали на уколы. Количество уколов зависит от веса донора, в среднем, делают 1-2 укола в день на протяжении трех дней. Ирине назначили дважды в день. Родителям она не стала говорить про свое донорство — не поняли бы. Поэтому приходилось прятать шприцы с лекарством в упаковках от зубной пасты в холодильнике.
Можно ли донору знакомиться с реципиентом?
Трудно ли восстановиться после донорства костного мозга?
Донор отдает малую часть своего костного мозга — 5 % стволовых клеток здорового человека достаточно для восстановления кроветворения у больного. Потеря части стволовых клеток никак не ощущается, а их объем полностью восстанавливается в течение семи-десяти дней. Оставшиеся в крови донора ГСК самостоятельно обратно всасываются в костный мозг. Повторное донорство возможно уже через три месяца после забора клеток, то есть сдать костный мозг можно несколько раз за жизнь.
На каком уровне находится трансплантация стволовых клеток в России?
По словам Сергея Семочкина, сама российская система пересадки костного мозга очень хорошая, но проблема в нехватке учреждений, делающих трансплантацию, в России их — единицы. Недостаточно учреждений, квалифицированных сотрудников, нет государственного финансирования. После трансплантации реципиент должен еще несколько лет — минимум два года — получать терапию на подавление иммунных реакций. Например, если пациент из региона, а костный мозг ему пересаживали в Санкт-Петербурге, то дальнейшее ведение пациента должно проходить в его регионе. Но это сложно, объясняет Семочкин, врачей в регионах к этому не готовят, они не понимают, что делать. В итоге люди вынуждены постоянно обращаться в федеральный центр, а это тормозит трансплантацию следующих пациентов.
Жизнь миллионов пациентов с заболеваниями кроветворной и иммунной систем буквально висит на волоске. Каждый из них надеется, что найдётся их долгожданный и единственный спаситель — донор. К счастью, мир не без добрых людей, и ежедневно армия добровольцев по всему земному шару пополняется. И это несмотря на некоторый риск и страх от возможных последствий. Что же представляет собой трансплантация костного мозга? Чем оно чревато для потенциального донора? Статья предназначена избавить от мифов и дилетантского подхода по этой теме.
Трансплантация костного мозга: ликбез для потенциального донора
Кровь выполняет жизненноважные функции в организме за счет своих форменных элементов — эритроцитов и разных форм лейкоцитов. Они обеспечивают транспорт веществ и иммунную защиту круглосуточно, на протяжении всей жизни. Естественно, что их пул должен регулярно обновляться. Поставщиком новых, но ещё незрелых клеток являются родоначальники — стволовые гемопоэтические клетки. По тем или иным причинам может произойти нарушение процесса кроветворения и/или иммунитета. Единственно возможным выходом остаётся пересадка здорового кроветворного органа (точнее — ткани) — костного мозга.
К заболеваниям, требующим данной медицинской процедуры, относятся как онкологические, так и неопухолевые. К первой группе принадлежат:
- Лейкемия — предшественники лейкоцитов и лимфоцитов не успевают созревать.
- Различные виды рака лимфатической системы — лимфоциты дефектные, патологические.
Вторую группу составляют:
- Метаболические — нарушения липидного обмена (синдром Хантера, болезнь Аддисонаш
- Иммунодефицит — приобретённый и врожденный.
- Нарушения деятельности костного мозга — угнетение образования форменных элементов крови (апластическая анемия), анемия Фанкони (из-за разнообразных повреждений ДНК)
- Аутоиммунные заболевания — различные формы поражения нервной системы и соединительной ткани.
Трансплантация предпочтительнее по сравнению с облучением, которое не обладает избирательным действием (уничтожаются не только раковые, но и здоровые клетки).
Круг лиц, имеющих возможность стать донором, достаточно широк:
- Аутогенная — им может стать сам больной, если находится в стойкой ремиссии (т.е. значительным ослаблением симптомов).
- Сингенная — однояйцевый близнец.
- Аллогенная — близкий родственник или посторонний человек (может быть даже иной национальности, иностранец).
Стандартный забор стволовых клеток происходит двумя путями. Выбор каждого из них зависит от медицинских показателей донора:
Донорство костного мозга исключено при ряде заболеваний: аутоимммунные, инфекционные заболевания. ВИЧ и СПИД. злокачественные новообразования. гепатиты В, С. туберкулёз. шизофрения.

Последствия: так ли страшен черт, как его малюют?
Трансплантация костного мозга — нешуточное дело. Поэтому у многих желающих стать донорами возникают опасения насчёт безвредности для собственного здоровья. Чем же может быть вызван страх перед забором стволовых клеток?
Хотя пункция подвздошной кости и производится под анестезией, но в послеоперационный период возможны:
- Боли в костях.
- Припухлость.
- Уплотненность в местах забора.
- Усталость.
Аферез периферической крови более комфортен, но также сопровождается неприятными ощущениями:
- Слабость.
- Дрожь.
- Онемение губ.
- Судорожное состояние.
Выделение предшественников форменных элементов из костей в периферическую кровь связано с приёмом специального вещества, благодаря которому стволовые клетки оказываются в кровеносном русле. Оно вызывает ряд побочных эффектов на протяжении всего периода приёма:
- Боль в костях и мышцах — ростовые факторы приводят к делению клеток костного мозга, который давит на кость своим объёмом.
- Головная боль.
- Усталость.
- Тошнота и рвота.
- Плохой сон.
Они проходят в течение 3 дней после прекращения приема вещества. Во время самой процедуры так же предпринимаются меры для купирования болезненных ощущений.
Берётся незначительное количество биоматериала, которое существенно не влияет на здоровье донора. Утраченное будет восстановлено за несколько недель. Однако полная реабилитация зависит от индивидуальных физиологических особенностей — от 3 дней до 1 месяца.
После эксфузии костного мозга происходит небольшая кровопотеря и соответственно анемия. Эта проблема решается назначением железосодержащих препаратов. По утверждению специалистов незначительное уменьшение количества эритроцитов идёт даже на пользу, поскольку снижает риск инфаркта и инсульта.
При аферезе часть тромбоцитов вместе со стволовыми клетками забирается сепаратором. Поэтому может произойти обострение аутоиммунных заболеваний.
Эти данные получены на основе клинических наблюдений. Особое внимание этому вопросу уделено зарубежными исследователями. Причём изучались последствия в долгосрочной перспективе.
Так, в одной из работ сравнивались побочные действия и риск развития рака у доноров периферической крови и костного мозга. Через 3-8 лет после донации был проведён тест на онкомаркеры. Результаты показали, что доноры реже заболевают онкологическими заболеваниями по сравнению с теми, кто никогда не сдавал свои стволовые клетки. Если же говорить о двух формах донации, то аферез периферической крови наиболее чреват развитием злокачественных новообразований, чем пункция тазовой кости.
Другое исследование учёных носило ещё более глобальный характер: учитывались пол, вес, раса, социальный статус, уровень жизни, статус медицинского учреждения. Данные показали, что у людей женского пола и с лишним весом болевой порог ниже. Негроидная раса хуже переносит трансплантацию клеток из тазовой кости, чем европейцы. Немаловажную роль играет и возраст — после 30 лет переносимость становится хуже.
Далее изучалось влияние родственных связей между донором и реципиентом или же отсутствие такого. Оказалось, что у родственников вследствие донации происходили необратимые изменения с летальным исходом. Объясняется это более низкими требованиями к этой группе добровольцев из-за кровного родства. В итоге риск оказывается недооцененным.
Японских исследователей заинтересовало как изменится качество жизни. Тестирование проводилось 3 раза: до донации, через 7 дней и 3 месяца. Критериями оценки служили 8 показателей, например, общий уровень здоровья, степень социализации, эмоциональное состояние, душевное здоровье и т.д. Первоначальные данные были достаточно позитивными. Спустя неделю после процедуры все показатели, за исключением душевного здоровья, снизились. Трехмесячная реабилитация положительно сказалась на всех уровнях здоровья, особенно душевного и социального благополучия. Это может служить мотивацией к донорству.
В случае возникновения осложнений государство выделяет страховки, т.е. обеспечивает лечение.
Рекомендации
Тем, кто из добрых побуждений хочет сдать стволовые клетки в банк доноров, следует пройти полный медицинский осмотр. Особенно это касается родственников, которые ради спасения жизни своих близких готовы закрыть глаза на свои болячки. Если потенциальный донор имеет лишний вес, находится в предпенсионном возрасте, имеет аллергические реакции на лекарственные препараты, то восстановление будет проходить сложнее. Особую осторожность нужно проявлять людям с заболеваниями крови. Так, в 2019 году в США после местной анестезии впал в кому один из доноров, который страдал серповидноклеточной анемией.
Выводы
Риски для доноров гемопоэтических стволовых клеток минимальны, но всё же они есть. Поэтому, решившись на благородное дело, необходимо провести полное обследование функционального состояния организма. Даже небольшие отклонения от нормы могут повлечь за собой серьёзные осложнения. Каждый случай, каждый донор индивидуален. Несмотря на многолетнюю практику трансплантации костного мозга и достижения современной медицины, даже в наши дни донор может оказаться на месте реципиента при ненадлежащем медицинском осмотре и наблюдении.
Читайте также:


