Чем васкулит этиология патогенез
Эта акция - для наших друзей в Фейсбуке, Твиттере, ВКонтакте, Ютуб и Инстаграм! Если вы являетесь другом или подписчиком страницы клиники.
Врач-ревматолог, терапевт, нефролог
Кандидат медицинских наук
Васкулит (ангиит, артериит) – общее название для группы заболеваний, связанных с воспалением и разрушением стенок кровеносных сосудов. Воспаление сосудов может произойти в любом органе.
Заболевание васкулитом приводит к тому, что сосуды перестают правильно выполнять свою функцию (снабжение кровью тканей и выведение продуктов обмена), поэтому поражаются примыкающие к ним органы.
Васкулиты имеют разные классификации, могут различаться локализацией, этиологией и тяжестью клинической картины. При одних васкулитах поражается только кожа, при других – жизненно важные органы.
Оставленный без лечения васкулит может обернуться серьезными осложнениями. Кишечные и легочные кровотечения, тромбозы, почечная недостаточность, печеночная недостаточность, инфаркт – далеко не полный список опасных последствий заболевания. Васкулит способен привести больного к инвалидности и даже летальному исходу.
Виды и классификация васкулитов
Васкулит сосудов является одним из серьезнейших заболеваний. Воспалительным процессом могут быть охвачены как мелкие сосуды кровеносной системы (капилляры, артериолы и венулы), так и крупные (аорта и ее крупные ветви). Пораженные кровеносные сосуды могут располагаться неглубоко под кожей, в самих внутренних органах и любых полостях.
- первичный васкулит (выделяется как самостоятельное заболевание, при котором воспаляются сами сосуды);
- вторичный васкулит (появляется вследствие других заболеваний или является реакцией организма на появление инфекции).
- воспаление мелких сосудов (геморрагический васкулит (пурпура Шенлейна-Геноха), гранулематоз (васкулит) Вегенера, микроскопический полиангиит, криоглобулинемический васкулит, синдром-Чардж-Стросса);
- воспаление средних сосудов (узелковый периартериит, болезнь Кавасаки);
- воспаление крупных сосудов (гигантоклеточный артериит (или височный артериит, болезнь Хортона), болезнь Такаясу);
- (гиперчувствительный аллергический васкулит, геморрагический васкулит Шенлейна-Геноха;
- узловатая эритема, узловатый васкулит, узелковый периартериит).
васкулит мозга, васкулит легких, васкулит нижних конечностей, васкулит глаз. Глаза при васкулите могут очень сильно пострадать (воспаление артерий сетчатки способно привести к кровоизлияниям и частичной потере зрения).
Обычно люди, впервые столкнувшиеся с этим заболеванием, интересуются, заразен ли васкулит. Первичный васкулит не заразен и не опасен для окружающих, однако вторичный (инфекционный) васкулит, появившийся на фоне инфекционных заболеваний, например менингита, может представлять эпидемическую опасность.
Васкулит при беременности может не только спровоцировать задержку развития плода, но и привести к выкидышу.
Симптомы и признаки васкулита
Симптомы васкулита различны. Они зависят от характера поражения, вида васкулита, локализации воспалительного процесса, а также от степени выраженности основного заболевания.
Несмотря на разнообразие вариантов, у многих больных имеются некоторые одинаковые проявления: лихорадка, геморрагическая сыпь на коже, слабость, истощение, боли в суставах и мышечная слабость, отсутствие аппетита, потеря веса, онемение отдельных частей тела.
Облитерирующий тромбангиит (или болезнь Бюргера) связан, в первую очередь, с поражением кровеносных сосудов конечностей, проявляется болью в ногах и появлением больших язв на коже (кожный васкулит на ногах).
Болезнь Кавасаки поражает главным образом детей в возрасте до пяти лет и имеет типичные признаки васкулита (покраснение кожи, лихорадка, возможно воспаление глаз).
Узелковый периартериит в основном поражает средние кровеносные сосуды в различных частях тела, включая почки, кишечник, сердце, нервную и мышечную систему, кожу. Кожные покровы отличаются бледностью, сыпь при васкулите данного типа имеет пурпурный цвет.
Микроскопический полиангиит затрагивает в основном мелкие сосуды на коже, легких и почках. Это приводит к патологическим изменениям в органах, к нарушениям их функций. Болезнь характеризуется значительными поражениями кожи, лихорадкой и потерей веса у больных, появлением гломерулонефрита (иммунного поражения клубочков почек) и кровохарканья (легочный васкулит)
Церебральный васкулит (или васкулит мозга) – тяжелое заболевание, выражающееся воспалением стенок сосудов головного мозга. Может привести к кровоизлиянию, некрозу тканей. Причины появления этого вида сосудистого васкулита еще выясняются.
Болезнь Такаясу поражает крупные артерии тела, в том числе аорту. В группе риска - молодые женщины. Признаки данного вида - слабость и боль в руках, слабый пульс, головные боли и проблемы со зрением.
Гигантоклеточный артериит (болезнь Хортона). Процесс охватывает преимущественно артерии головы. Характерны приступы головной боли, гиперчувствительность кожи головы, боли в мышцах челюсти при жевании, нарушения зрения вплоть до слепоты.
Васкулит Шелейна-Геноха (геморрагический васкулит) - это заболевание, поражающее в основном детей, но встречается также и у взрослых. Первые признаки геморрагического васкулита могут появиться через 1-4 недели после перенесенных инфекционных заболеваний, таких как скарлатина, ОРВИ, ангина и т.д. Приводит к воспалению кровеносных сосудов кожи, суставов, кишечника и почек. Характеризуется болью в суставах и животе, появлением крови в моче, покраснением кожи на ягодицах, ногах и ступнях.
Криоглобулинемический васкулит может быть связан с инфицированностью гепатитом С. Больной чувствует общую слабость, у него развивается артрит, на ногах - пятна пурпурного цвета.
Гранулематоз Вегенера вызывает воспаление кровеносных сосудов в носу, носовых пазухах, легких и почках. Типичные симптомы болезни - заложенность носа, а также частые носовые кровотечения, инфекции среднего уха, гломерулонефрит и воспаление легких.
Причины васкулита
Врачи еще не могут до конца определить причины первичного васкулита. Есть мнение, что это заболевание носит наследственный характер и связано с аутоиммунными нарушениями (аутоиммунный васкулит), плюс играют свою роль негативные внешние факторы и инфицирование золотистым стафилококком.
Причиной развития вторичного (инфекционно-аллергическоговаскулита) у взрослых является перенесенная инфекция.
Среди других причин васкулита можно выделить следующие:
- аллергическая реакция (на медицинские препараты, цветочную пыльцу, книжную пыль, пух);
- аутоиммунные заболевания (системная красная волчанка, заболевания щитовидной железы);
- вакцинация;
- злоупотребление солнечными ваннами;
- последствия травм;
- негативная реакция организма на различные химические вещества, яды;
- переохлаждение организма;
Медицинский блог по педиатрии

Геморрагический васкулит (болезнь Шенлейна – Геноха) — относится к системным васкулитам с преимущественным поражением сосудов мелкого калибра (генерализованный микротромбоваскулит). При котором происходит асептическое воспаление стенок микрососудов и их дезорганизация. Поражаются сосуды кожи и внутренних органов.
В международной классификации геморрагический васкулит шифруется — Д 69.0. (обозначен как аллергическая пурпура).
Другие названия болезни: пурпура Шенлейн – Геноха, капиляротоксикоз, геморрагическая идиопатическая пурпура, аллергический васкулит, сосудистая нетромбоцитопеническая пурпура.
В конце XX и начала XXI века отмечается рост заболеваемости геморрагическим васкулитом. Раньше считалось, что это болезнь детского возраста, но в последние десятилетия определено, что болезнь возможна в любом возрасте (даже у пожилых людей).
Имеются отличия в течении болезни у детей и взрослых. У детей геморрагический васкулит протекает доброкачественно, в большинстве случаев с благоприятным исходом.
У взрослых отмечается длительное поражение кожи (резистентное к лечению), развитие гломерулонефрита с хронической почечной недостаточностью.
Заболевание в детском возрасте регистрируется 25 человек на 10 тысяч детского населения. Дети до 3-х лет болеют редко. Чаще болеют дети от 3 до 11 лет. Это связано с интенсивностью аллергических реакций в этом возрасте и повышением уровня сенсибилизации.
Максимум заболеваемости приходит на зимне-весенний период. Причиной этому является повышение заболеваемости на ОРВИ, обострение хронических заболеваний, снижение реактивности организма.
Этиология
Этиология геморрагического васкулита до сих пор является не ясной. Однако можно выделить ряд факторов, которые влияют на возникновение этого заболевания.
Различают провоцирующие, разрешающие и опосредованные факторы.
К провоцирующим факторам относятся: различные инфекции (вирусы, бактерии, паразитарные инвазии), пищевые аллергены.
К разрешающим факторам относятся: различные лекарственные нагрузки, введение иммуноглобулинов, профилактические прививки.
К опосредованным факторам относятся: физические травмы, перегревание, охлаждение, оперативные вмешательства.
Все эти стрессоры, а также нервно-психические и физические перенапряжения провоцируют развитие парааллергических реакций.
Также имеются исследования о генетической предрасположенности к развитию геморрагического васкулита. Установлено, что наследственная предрасположенность связана с дефицитом комплемента С7, наличием антигенов HLA B8, Bw35, А1, А2, А10, С3. Часто у этих больных выявляется ТТ-генотип TGF-β-509.
Резюмируя вышеизложенное можно прийти к выводу, что в возникновении геморрагического васкулита большое значение принадлежит как экзогенным так и эндогенным факторам. И при наличии сенсибилизации организма и генетической предрасположенности любой этиологический фактор может стать решающим в развитии болезни Шенлейна – Геноха.
Патогенез
При геморрагическом васкулите происходит иммуноаллергическая реакция с отложением иммунных комплексов на стенке сосудов микроциркуляторного русла.
В результате попадания в организм антигена происходит избыточная выработка антител (иммуноглобулин А -80%, иммуноглобулин G -20%), с последующим образованием иммунных комплексов.
Причины избыточного образования иммуноглобулина А пока не известны. Есть предположение, что избыточная выработка IgA происходит в ответ на инфекционный процесс, так как геморрагический васкулит ассоциируется с инфекциями кишечного и респираторного тракта.
Общеизвестно, что образование и циркуляция иммунных комплексов является физиологической реакцией на внедрение антигенов.
Образовываются высокомолекулярные и низкомолекулярные комплексы. Высокомолекулярные иммунные комплексы вызывают изменения в сосудах, а низкомолекулярные — тканевые повреждения.
При геморрагическом васкулите преобладают низкомолекулярные иммунные комплексы.
В дальнейшем иммунные комплексы могут быть уничтожены нейтрофилами или макрофагами либо циркулировать в крови с последующим повреждением сосудов.
В иммунной реакции участвует и система комплемента (ее активация). Происходит абсорбция иммуноглобулинов и иммунных комплексов тромбоцитами, базофилами, тучными клетками. Это сопровождается выбросом кининов, гистамина, действие которых приводит к обнажению сосудистой стенки и расширению сосудов.
Эти эффекты способствуют фиксации иммунных комплексов к стенке сосудов. Их отложение происходит на уровне прекапилляров, капилляров, венул, артериол. При этом наиболее часто поражаются микрососуды кожи, суставов, брыжейки кишечника и почек.
Вследствие фиксации иммунных комплексов к стенке сосудов с последующей дилатацией происходит расхождение эндотелиальных клеток, нарушение сосудистой проницаемости при сохранении ее целостности, эритроциты проникают через сосуды.
В результате повреждения стенки сосудов активируется свертывающая система гемостаза (тромбоцитарная и коагуляционная системы). Развиваются микротромбозы. Возможен тромбоз и в лимфатических сосудах, что приводит к развитию острых отеков.
В результате патогенетических механизмов, возникают следующие эффекты:
- Увеличивается проницаемость сосудистой стенки;
- Развивается гиперкоагуляция;
- Ухудшается реология крови;
- Истощается антикоагулянтная система;
- Возникает ишемия тканей.
Резюмируя выше сказанное в основе патогенеза геморрагического васкулита лежат:
- Гиперподукция низкомолекулярных иммунных комплексов;
- Активация комплемента;
- Повышение проницаемости сосудов;
- Повреждение эндотелия сосудов;
- Активация тромбоцитов и гиперкоагуляция;
- Развитие микротромбоваскулита.
Классификация
Единой классификации геморрагического васкулита нет.
Для практической деятельности используют следующую классификацию:
- Формы геморрагического васкулита: кожная, суставная абдоминальная, почечная, молниеносная, смешанная (которая сочетает более двух форм);
- Течение: острое — до 2 месяцев, затяжное – до 6 месяцев, рецидивирующее – более 6 месяцев;
- Тяжесть (активность): I ст. – легкая, II ст. — средней тяжести, III ст. – тяжелая;
- Осложнения: хроническая почечная недостаточность, инвагинация кишечника, перфорация кишечника, желудочно-кишечное кровотечение, перитонит, кровоизлияния в мозг и другие органы, острая постгеморрагическая анемия.
Клиническая картина
Продромальный период
Геморрагическому васкулиту предшествует продромальный период.
Обычно за 1- 4 недели до заболевания больной переносит вирусную или бактериальную инфекцию (ангину, ОРВИ) или аллергическое воздействие (прием медикаментов, прививку, обострение аллергического заболевания).
Продромальный период длится от 4-х дней до 2-х недель и сопровождается недомоганием, головной болью, повышением температуры.
Начало заболевания острое или может быть постепенным. Иногда первые симптомы заболевания возникают на фоне полного здоровья. Чаще заболевание начинается с геморрагических высыпаний на коже (кожного синдрома).
Кожная форма
При кожной форме отмечается поражение кожи.
Геморрагическая сыпь является одним из основных симптомов заболевания. Сыпь появляется между 1 и 5 днями заболевания. Характерна папулезно-геморрагическая сыпь, но в начале заболевания сыпь может быть точечная, мелкопятнистая, пятнисто-узелковая (реже бывает крупнопятнистой, эритематозной).
Сыпь редко располагается на лице, животе, груди (в этих местах возможна в тяжелых случаях). Часто бывает в начале заболевания крапивница или другой вариант аллергической сыпи.
Особенности сыпи при геморрагическом васкулите:
- Сыпь мелкопятнистая и петехиальная;
- Выступает над поверхностью кожи;
- Симметричная;
- Локализуется на разгибательных поверхностях конечностей (максимально вокруг суставов);
- Сыпь склонна к слиянию и рецидивированию;
- Свежие высыпания располагаются рядом со старыми высыпаниями (которые находятся в стадии обратного развития).
Сыпь вначале имеет красноватое окрашивание, которое быстро меняется на синюшно-багровое. Затем происходит обратное развитие кожных элементов, и сыпь приобретает желтовато-коричневый оттенок.
Иногда могут появляться высыпания в виде папул, в центре которой точечное кровоизлияние (кокарды).
При тяжелых случаях часть кожных элементов может некротизироватся, что связано с микротромбозом.
Сыпь может сопровождаться зудом. У трети больных после исчезновения сыпи остается пигментация. При частых рецидивах может быть шелушение.
Для кожного синдрома геморрагического васкулита характерно волнообразное течение. Могут появляться новые высыпания при нарушении постельного режима, после погрешности в диете. Обычно таких волн бывает от 3 до 5.
У выздоравливающих пациентов, после расширения диеты могут возникать единичные петехии (не выступающие над поверхностью кожи). Эти высыпания не требуют лечения, так как считаются остаточными явлениями васкулита.
В тяжелых случаях высыпания могут быть на слизистых оболочках.
Кожный синдром может проявляться ангионевротическим отеком тканей, чаще на стопах, кистях, лице. У мальчиков может быть отек мошонки.
Суставная форма
При суставной форме поражаются кожные покровы и суставы. Поражение суставов проявляться одновременно с кожным синдромом или через несколько дней после него. Реже бывает, когда суставной синдром предшествует кожному, что затрудняет диагностику геморрагического васкулита.
Поражению суставов способствует нарушение сосудистой проницаемости и кровоизлияния в области средних и крупных суставов (чаще лучезапястных, голеностопных). Поражение мелких суставов стопы и кисти не характерно.
Проявляется суставной синдром следующими изменениями в суставах:
- болью;
- увеличением объема сустава;
- болезненностью при пальпации;
- ограничением движений;
- локальной гиперемией;
- повышением местной температуры;
- развитием болевых контрактур.
Изменения в суставах держатся несколько дней (до 5-ти дней), затем проходят, не оставляя деформаций. Часто суставной синдром сопровождается повышением температуры тела до фебрильных цифр и ангионевротическим отеком.
Абдоминальная форма
Эта форма встречается почти у половины больных геморрагическим васкулитом. У трети больных боль в животе предшествует изменениям на коже, что значительно затрудняет диагностику заболевания.
Боль в животе возникает внезапно, имеет схваткообразный характер без четкой локализации. Чаще боли вокруг пупка, реже бывают в правой подвздошной области, что может имитировать аппендицит или кишечную непроходимость. Иногда боль такая сильная, что пациент занимает вынужденное положение.
Боль связана с кровоизлияниями в кишечник (субсерозный слой) и брыжейку. На высоте абдоминальной боли может быть рвота с примесью крови, свежая кров в кале, мелена. Возможны ложные позывы с частым стулом или запоры.
При осмотре — болезненность при пальпации живота. Живот доступен пальпации, что является диагностическим признаком для исключения острой хирургической патологи. Признаков раздражения брюшины обычно не наблюдается. Печень и селезенка не увеличены.
Абдоминальный синдром может рецидивировать. К рецидивам обычно приводит погрешность в диете. Длительность абдоминального синдрома различна (от 2-3 волн до 10). Обычно рецидив болей сочетается с новыми высыпаниями на коже. Наряду с болями в животе могут быть проявления токсикоза с эксикозом, что требует назначения интенсивной терапии.
Осложнением абдоминальной формы может быть инвагинация кишечника, непроходимость кишечника, перитонит, некроз кишечника.
Почечная форма
Почки поражаются примерно у трети больных геморрагическим васкулитом. Почечный синдром обычно развивается после появления геморрагической сыпи. Наиболее часто он проявляется на первом или втором месяце заболевания. Очень редко в начале заболевания может развиться острая почечная недостаточность, в связи с блокадой почечной микроциркуляции.
Клинически поражение почек протекает по двум вариантам:
- Транзиторный мочевой синдром.
Проявляется микро -, макрогематурией, или гематурией с протеинурией (умеренной) – белка менее 1 г/сутки, цилиндрурией с волнообразным течением; - Нефрит (капилляротоксический нефрит).
Возможны формы нефрита:
— гематурическая (встречается чаще);
— нефротическая с гематурией;
— быстро прогрессирующий гломерулонефрит.
Для гематурии при геморрагическом васкулите характерна торпидность к лечению. Артериальная гипертензия бывает крайне редко. Нефрит может длиться от несколько недель до месяцев.
Переход в хронический гломерулонефрит происходит в 30–50% случаев. Затяжное или рецидивирующее (хроническое) течение может привести к хронической почечной недостаточности. Неблагоприятным прогнозом для заболевания является развитие нефротическиого синдрома и артериальной гипертензии.
Поражение почек является опасным проявлением геморрагического васкулита, поэтому лечащий врач должен контролировать функцию почек и состав мочи на протяжении всего заболевания.
Молниеносная форма
Крайне тяжелая форма. Встречается редко (в основном у детей до 5-ти лет). Возникает в связи с гиперергическим типом реактивности организма (реакция Артюса) или развитием острого диссеминированного внутрисосудистого свертывания (некротический тромбоваскулит).
Течение заболевания напоминает септический процесс. Начало острое. Выраженная интоксикация, гипертермия. Быстро появляются обширные кровоизлияния на различных участках тела. Могут быть некрозы и мелкие цианотичные элементы. Геморрагии склонны к слиянию, обильные. Иногда возникают везикулы с геморрагическим содержимым. После вскрытия везикул образовываются обширные эрозивные поверхности.
Возможны неврологические нарушения: потеря сознания, судороги. Это связано с кровоизлиянием в вещество головного мозга. Также могут быть кровоизлияния в надпочечники (синдром Уотерхауса – Фридериксена).
В анализе крови: гиперлейкоцитоз, повышение СОЭ, повышение протромбинового индекса, дефицит V, VII, X факторов свертывания крови.
При молниеносной форме выраженный абдоминальный и суставной синдромы. Прогноз серьезен. При отсутствии лечения возможен летальный исход.
При геморрагическом васкулите возможно поражения других органов и систем (встречается реже). Может быть: геморрагический перикардит, мененгиальный синдром, эпилептиформные припадки, переходящие гемипарезы, кашель с прожилками крови, гепатомегалия, кровоизлияния в мошонку.
Тяжесть клинических проявлений геморрагического васкулита определяется степенью активности:
- I степень (легкая).
Кожные высыпания незначительные. Температура тела нормальная, может повышаться до субфебрильных цифр. Другие органы и системы не поражаются. Повышение СОЭ до 20 мм/час. Общее состояния удовлетворительное; - II степень (средней тяжести).
Выражен кожный и суставной синдромы. Характерна интоксикация (слабость, головная боль, повышение температуры до фебрильных цифр). Почечный и абдоминальный синдромы умеренно выражены.
В анализе крови лейкоцитоз, увеличение количества нейтрофилов и эозинофилов. Диспротеинемия, гипоальбуминемия. СОЭ повышено до 20-40 мм/час. Состояние больного средней тяжести; - III степень (тяжелая).
Выражены кожный, суставной, абдоминальный, почечный синдромы. Выраженная интоксикация (повышение температуры до высоких цифр, слабость, миалгии, головная боль). Возможно поражение ЦНС и периферической нервной системы. В анализе крови значительное повышение лейкоцитов, нейтрофилов, СОЭ (свыше 40 мм/час). Может быть анемия, снижение количества тромбоцитов. Состояние больного тяжелое.
Диагностика
Лабораторные показатели при геморрагическом васкулите неспецифичны:
- В общем анализе крови — лейкоцитоз, нейтрофилез, сдвиг формулы влево, ускоренное СОЭ. При повышенной активности процесса определяется эозинопения (эозинофилы накапливаются в тканях). В стадии выздоровления количество эозинофилов возрастает, что является благоприятным симптомом;
- В общем анализе мочи (при почечном синдроме) – микро или макрогематурия, цилиндурия, протеинурия;
- В анализе кала на скрытую кровь (при абдоминальной форме) — положительная реакция Грегерсена;
- В биохимическом анализе крови характерна диспротеинемия с гипоальбуминемией, повышение концентрации серомукоидов, положительный С-реактивный белок;
- В системе коагуляционного гемостаза определяется гиперкоагуляция: уменьшение времени свертывания крови по Ли–Уайту, гиперфибриногенемия, снижение уровня АТ III, повышение толерантности плазмы к гепарину, сокращение времени рекальцификации плазмы;
- При исследовании биопсии кожи определяются депозиты IgA и СЗ-содержащие иммунные комплексы;
- В иммунограмме повышается уровень иммуноглобулинов (Ig) А, М, G, Е. Повышается количество В-лимфоцитов. Снижается количество Т-лимфоцитов. Снижается фагоцитарная активность нейтрофилов;
- Эндоскопическое исследование при абдоминальной форме может выявить эрозивный или геморрагический дуоденит, эрозии в желудке и кишечнике.
Лечение геморрагического васкулита будет рассмотрено в следующей статье.
- Пурпура Шенлейна – Геноха у детей: клинико-диагностические подходы О.С. Третьякова
г. Симферополь 2012 год.
I
Васкулит (vasculitis; лат. vasculum небольшой сосуд + -itis; синоним ангиит)
воспаление стенок кровеносных сосудов различной этиологии. К васкулитам не следует относить поражения сосудов невоспалительной или неясной природы, например фибромышечную дисплазию почечных артерий.
В зависимости от рода и калибра поражаемых сосудов выделяют следующие виды В.: артерииты, артериолиты, капилляриты, флебиты. Часто в патологический процесс одновременно или последовательно вовлекаются сосуды нескольких видов и разного калибра. Генерализованное поражение сосудов определяют как системный васкулит, в отличие от регионарного или сегментарного васкулитов, представляющих собой ограниченный местный процесс в какой-либо области сосудистой системы, иногда лишь в отдельном органе.
Этиология. По происхождению В. могут быть первичными, т.е. самостоятельными, заболеваниями (например, узелковый периартериит) и вторичными, или симптоматическими, возникающими как одно из проявлений или звеньев патогенеза какого-либо заболевания, определяемого как основное.
Вторичные В. этиологически связаны с основным заболеванием. Они наблюдаются при ряде инфекционных болезней (сыпном тифе, скарлатине, острой и подострой формах сепсиса, включая затяжной септический эндокардит); ревматизме, диффузных болезнях соединительной ткани (системной красной волчанке, системной склеродермии, дерматомиозите и др.); опухолях; аллергических заболеваниях; обменно-эндокринной патологии (диабетическая микроангиопатия) и др.
Этиология первичных В. в большинстве случаев остается неизвестной и рассматривается лишь в предположительном плане. В качестве возможных причинных факторов обсуждаются острые (особенно вирусные) и хронические инфекции; воздействие химических и биологических агентов, в т.ч. лекарственных средств, сывороток, вакцин; влияние физических воздействий (охлаждения, ожогов, инсоляции, ионизирующего излучения, травмы); генетические факторы. Многие из перечисленных факторов чаще выступают, по-видимому, не в качестве причины В., а как способствующие его развитию, провоцирующие или выявляющие болезнь.
Патогенез. В развитии большинства форм системного В. основная роль придается иммунным нарушениям, из которых более полно изучен иммунокомплексный механизм повреждения сосудов у больных узелковым периартериитом и геморрагическим В. Избыток антигенов приводит к накоплению в организме циркулирующих иммунных комплексов (ЦИК), которые активируются компонентами системы комплемента и фиксируются на элементах сосудистой стенки (мембраны, эндотелий). Вызванное ЦИК асептическое воспаление ведет к миграции лейкоцитов и макрофагов к местам отложения (депозитам) иммунных комплексов, фагоцитозу, адгезии и агрегации тромбоцитов, лизису клеток, высвобождению вазоактивных аминов, лизосомальных и протеолитических ферментов, простагландинов. Происходит деструкция сосудистых структур, повышается проницаемость сосудов, развиваются некротические изменения. Большое значение в механизме развития системных В. придается аутоиммунным нарушениям с образованием аутоантител к клеткам и тканевым субстанциям сосудистой стенки. Клинические наблюдения указывают на возможность сочетания различных иммунных механизмов в патогенезе системных В. Определенная роль в повреждении сосудистой стенки отводится нарушениям клеточного иммунитета с участием сенсибилизированных лимфоцитов (лимфоцитов-эффекторов) и их медиаторов (лимфокинов). В клинической практике иммунные нарушения при системных В. выявляются по изменениям в активной фазе болезни некоторых лабораторных показателей (Т-лимфоцитопения, увеличение продукции иммуноглобулинов, снижение уровня комплемента, увеличение ЦИК в сыворотке крови, криоглобулинемия и др.).
Экзогенные и эндогенные факторы (бактерии, вирусы, токсины, химические и физические воздействия и др.) способны изменять антигенную структуру тканевых элементов сосудистой стенки и придавать им свойства антигенов, стимулирующих продукцию антител. Показано, например. что персистенция антигена вируса гепатита В (HBsAg) способствует развитию некоторых форм системных В. Этот антиген или антитела к нему у больных узелковым периартериитом встречаются особенно часто.
Иммунное повреждение сосудов при системных В. сопровождается нарушениями реологических и коагуляционных свойств крови, развитием очаговых микротромбозов, изменениями микроциркуляции, снижением перфузии тканей, что усугубляет повреждение сосудистых стенок и утяжеляет течение болезни. С патологией гемостаза связано относительно редкое, но тяжелое осложнение системных В. — синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром) — см. Тромбогеморрагический синдром.
Классификация васкулитов. Единой общепринятой классификации первичных В. нет, что отчасти можно объяснить отсутствием единых представлений об их сущности и трудностями их клинико-морфологической дифференциации. В классификациях, предлагавшихся советскими авторами (Н.А. Куршаковым, Е.М. Тареным. М.И. Теодори), в качестве главных форм системных В. выделяют Периартериит узелковый, облитерирующий тромбангиит (см. Облитерирующие поражения сосудов конечностей), геморрагический В. (см. Васкулит геморрагический), облитерирующий брахиоцефальный артериит (см. Неспецифический аортоартериит), Артериит гигантоклеточный, а также тромботическую тромбоцитопеническую пурпуру (см. Мошкович болезнь). Особое место среди системных В. занимает Вегенера гранулематоз. Некоторые зарубежные авторы придают нозологическую самостоятельность аллергическому гранулематозному васкулиту, или синдрому Черга — Штраусс, — варианту узелкового периартериита, протекающему с клинической картиной бронхиальной астмы и гипер-эозинофилией.
В классификациях, предложенных в 70—80-е годы, выделяются острые (подострые) непрогрессирующие, аллергические и хронические прогрессирующие васкулиты, а также формы васкулитов в зависимости от калибра пораженных сосудов. Ill Всесоюзным съездом ревматологов (1985) рекомендована для обсуждения классификация ревматических болезней с включением в нее группы системных васкулитов. В этой классификации перечень традиционных нозологических форм системных В. расширен за счет включения в него эозинофильного гранулематозного васкулита, синдромов Гудпасчера, Бехчета (см. Бехчета болезнь), Кавасаки (см. Периартериит узелковый), криоглобулинемической пурпуры.
Клиническая картина. При всем клинико-морфологическом разнообразии отдельных форм первичных системных В. им свойственны некоторые общие клинические проявления: лихорадка (нередко волнообразная, совпадающая со вспышкой свежих сосудистых поражений), кожно-геморрагический и мышечно-суставной синдромы, нередкое вовлечение в патологический процесс периферической нервной системы (моно- и полиневриты), истощение, многоорганность висцеральных поражений. Течение в большинстве случаев прогрессирующее или хроническое рецидивирующее. В то же время каждая из самостоятельных форм системных В. имеет клинические особенности, по которым эти формы различаются в клинической практике. Симптоматика каждой формы изложена в статьях, посвященных отдельным первичным В., а также в таблице.
Основные морфологические и клинические проявления первичных системных васкулитов
Из лабораторных показателей характерны сдвиги в белковом спектре крови в сторону увеличения глобулиновых фракций, особенно гамма-глобулинов, лейкоцитоз, нередко эозинофилия, доходящая в отдельных случаях до степени эозинофильной лейкемоидной реакции; увеличение СОЭ, положительные иммунологические пробы; тесты, характеризующие изменения реологических свойств и свертываемости крови. Иммунологические пробы имеют не только диагностическое значение, но и позволяют в комплексе с другими лабораторными данными оценивать эффективность лечения.
Лечение первичных системных В. основывается на имеющихся, еще недостаточно полных, представлениях о патогенезе отдельных форм (патология иммунитета, расстройства гемокоагуляции и т.д.) и на эмпирических данных. Оно определяется степенью генерализации процесса, его активности и формой В. Из опыта известно, что применение глюкокортикоидов, необходимое, например, при гигантоклеточном артериите, нецелесообразно при кожно-суставной форме геморрагического В. Дифференцируются показания и к применению иммунодепрессантов. В то же время определились некоторые общие терапевтические подходы. Так, плазмаферез показан при тяжелом течении практически всех В., патогенез которых связан с повреждающим воздействием ЦИК на сосуды. При расстройствах микроциркуляции в связи с микротромбозом как при первичных, так и при вторичных В. применяют гепарин в сочетании с антиагрегантами, реополиглюкин, при синдроме диссеминированного свертывания — свежезамороженную плазму. Переливание плазмы, в норме содержащей ингибитор агрегации тромбоцитов, — эффективное средство терапии тромботической тромбоцитопенической пурпуры.
Лечение системных В. должно быть как можно более ранним (из-за угрозы опасных осложнений — кровотечений, тромбозов, тромбоэмболий и т.д.). Во всех случаях необходимо стремиться к устранению воздействия на больного интоксикаций и сенсибилизирующих факторов, исключению контакта больного с установленными аллергенами. Желательно избегать назначения антибиотиков и сульфаниламидов, ограничивать фармакотерапию применением только совершенно необходимых больному лекарств с оценкой их переносимости и влияния на течение васкулита.
У больных с облитерирующими формами В., тромбозом крупных артерий, при стенозировании аорты и магистральных артерий может быть показано хирургическое лечение, в т.ч. реконструктивные операции на пораженных сосудах. При развитии хронической почечной недостаточности рассматривается целесообразность программного гемодиализа, трансплантации почки.
После снижения активности болезни, достигнутого в стационаре, больные с целью максимального восстановления трудоспособности подлежат восстановительному лечению в условиях поликлиники или местного санатория либо центра реабилитации для больных с сердечно-сосудистыми заболеваниями. Основные методы восстановительного лечения: дозированная лечебная гимнастика с постепенным расширением режима под тщательным контролем за функциональным состоянием организма; рациональная психотерапия; восстановление профессиональных трудовых навыков. Физиотерапевтические процедуры и активное курортное лечение, как правило, противопоказаны.
При стойкой утрате трудоспособности определяется группа инвалидности, даются рекомендации по трудоустройству, продолжается диспансерное наблюдение с целью предупреждения прогрессирования заболевания.
Прогноз зависит от формы В., распространенности сосудистых изменений, включая поражение сосудов почек с прогрессирующим нарушением их функции, от своевременности применения адекватной терапии. Он часто бывает неблагоприятным при остром течении некоторых В., например при гранулематозе Вегенера, молниеносной форме геморрагического васкулита.
Профилактика обострений и прогрессирования В. (вторичная профилактика), проводимая в условиях диспансерного наблюдения, включает санацию очагов хронической инфекции, предупреждение охлаждений, физических перегрузок, производственных вредностей; исключение контакта с аллергенами, сенсибилилирующими агентами (в т.ч. максимально возможное ограничение приема лекарств), запрещение профилактических прививок и проб с бактериальными антигенами (туберкулиновой, Бюрне и др.), курения и употребления алкоголя. Противорецидивное лечение проводят по индивидуально избранному плану.
Библиогр.: Зербино Д.Д. Васкулиты и ангиопатии, Киев, 1977; Руководство по гематологии, под ред. А.И. Воробьева, т. 2, с. 339, М., 1985; Руководство по кардиологии, под ред. Е.И. Чазова, т. 1, с. 628, М., 1982; Семенкова Е.Н. Системные васкулиты, М., 1988; Шилкина Н.П. Профилактика системных васкулитов и диспансеризация больных, Ревматология, № 3, с. 28, 1985; Ярыгин Н.Е. Насонова В.Д. и Потехина Р.Н. Системные аллергические васкулиты, М., 1980, библиогр.
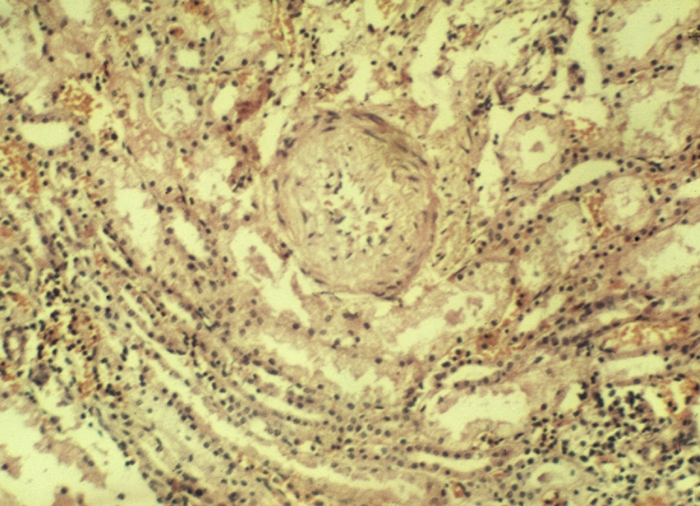
Микропрепарат почки при системной красной волчанке: в центре поля зрения виден сосуд с резко утолщенной склерозированной стенкой и суженным просветом в результате продуктивного васкулита. Окраска гематоксилином и эозином; х 100.
II
Васкулит (vasculitis; лат. vasculum уменьшит, от vas сосуд + -ит; син. ангиит)
воспаление стенок кровеносных сосудов.
Васкулит волчаночный (v. luposa) — В. при системной красной волчанке, характеризующийся деструкцией сосудистой стенки, патологическим изменением ядер ее клеточных элементов с освобождением ядерного материала и образованием гематоксилиновых телец.
Васкулит гиперергический (v. hyperergica) — острый В. аллергической природы, характеризующийся преобладанием альтеративно-экссудативных изменений с фибриноидным некрозом сосудистой стенки.
Васкулит инфекционно-аллергический (v. infectiosa allergica) — гиперергический В., возникающий при инфекционных болезнях в связи с сопутствующими токсико-аллергическими реакциями.
Васкулит инфекционный (v. infectiosa) — В., возникающий при инфекционных болезнях в связи с повреждающим действием возбудителя на стенки сосудов.
Васкулит инфекционный специфический (v. infectiosa specifica) — В. и., главным образом продуктивный, возникающий при ряде хронических инфекционных болезней, протекающих с формированием специфических для данной инфекции гранулем.
Васкулит продуктивный (v. productiva) — В., характеризующийся преобладанием гиперпластических процессов во внутренней и наружной оболочках сосуда и склеротическими изменениями сосудистой стенки.
Васкулит ревматический (v. rheumatica) — В. при ревматизме, характеризующийся альтеративно-экссудативными или экссудативно-пролиферативными изменениями стенки мелких кровеносных сосудов, в т. ч. капилляров.
Васкулит ревматоидный (v. rheumatoidea) — системный В. при ревматоидном артрите, обусловленный повреждающим сосуды действием депонированных иммунных комплексов.
Васкулит системный (v. systemica) — В., при котором поражаются сосуды многих органов или систем органов.
Васкулит токсигенный (v. toxigena; Токсин + греч. -genēs порождаемый, вызываемый) — В., возникающий в связи с воздействием токсичных веществ и некоторых лекарственных средств вследствие их повреждающего действия на ткани или токсико-аллергических реакций.
Читайте также:


