Бурсит при рожистом воспалении

В организме человека есть около 160 синовиальных сумок (бурс) – полостей с жидкостью внутри, которые предназначаются для снижения трения, для амортизации суставов. Они располагаются под фасциями, сухожилиями, мышцами, кожей в зонах костных выступов, но, в любом случае, имеют связь с суставами. Из-за травм и ряда иных причин бурсы могут воспаляться, и тогда возникает неприятная болезнь – бурсит.
Что такое бурсит?
Бурсит – это воспалительный процесс в синовиальной сумке, который протекает в острой и хронической форме. Заболевание сопровождается увеличением объема внутрисуставной жидкости, производством патологического экссудата с воспалительными элементами и клетками крови.
Развитие патологии происходит так:
- по мере воздействия провоцирующих факторов возникает воспаление;
- сосуды становятся проницаемыми, плазма через них выпотевает в бурсу;
- кровяные элементы разлагаются, жидкость превращается в желтоватый экссудат;
- объем суставной сумки увеличивается в диаметре;
- возникает внешне заметная припухлость и прочие признаки бурсита.
Причины бурсита
После травмы часто развивается острый инфекционный бурсит. Это заболевание возникает, когда через ранку, ссадину проникает инфекция: именно поэтому страдает локтевой сустав, ведь защищающая его кожа тонкая, и бурса легко поражается бактериями. Причины инфекционного бурсита могут крыться в общем ослаблении иммунитета, когда из отдаленных очагов микробы переносятся в сустав. 
Это происходит на фоне:
- иммунодефицитов;
- ВИЧ;
- онкоболезней;
- химиотерапии, лучевой терапии;
- рецидивирующих инфекций;
- алкоголизма.
Инфекции могут быть специфическими. Множественное воспаление суставов нередко сопутствует туберкулезу, сифилису, гонорее. Тяжелые формы заболевания способны развиваться при гнойном воспалении бурсы при пролежнях, остеомиелите, фурункуле, роже. Причиной такого типа бурсита обычно становится золотистый стафилококк.
Рискуют заполучить патологию люди, болеющие:
- сахарным диабетом;
- подагрой;
- ревматизмом;
- инфекционным артритом.
Классификация видов бурсита

В зависимости от локализации заболевание бурсит подразделяется на несколько форм.
Патология может охватывать такие суставы:
- плечевой;
- локтевой;
- коленный;
- тазобедренный;
- пяточный;
- голеностопный;
- реже – на пальцах рук, ног.
Инфекционные формы патологии вызваны различными возбудителями, по данному признаку бурсит бывает:
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ? "Эффективное и доступное средство для восстановления здоровья и подвижности суставов поможет за 30 дней. Это натуральное средство делает то, на что раньше была способна только операция."
- специфическим (его симптомы спровоцированы микобактериями туберкулеза, гонококками, бледной спирохетой, бруцеллой);
- неспецифическим (причины болезни кроются в инфицировании синовиальных сумок стафилококками, стрептококками и иными видами неспецифических бактерий).
При бурситах в пораженной зоне могут протекать различные процессы, некоторые без должного лечения переходят с одной стадии на другую.
Классификация бурситов по типу воспаления и появившемуся экссудату такова:
- серозный – жидкость в бурсе прозрачная, чаще всего патология носит неинфекционный характер;
- геморрагический – в экссудате есть примеси крови;
- гнойный – самая тяжелая форма, бурса заполняется гноем;
- фибринозный – характерен для специфических форм, внутри синовиальной сумки начинает откладываться белок фибрин;
- известковый – хроническая форма, приводит к отложению кальция в бурсе;
- калькулезный – из-за скапливания кальция формируются камни (кальцинаты).
Симптомы патологии и осложнения
Если имеет место острый бурсит, симптомы яркие, вызывают много неприятных ощущений и не могут остаться незамеченными. Вокруг колена, локтя или иного сустава формируется округлая припухлость, на ощупь довольно твердая, обычно до 10 см в диаметре. 
Прочие признаки патологии:
- покраснение кожи;
- некоторая отечность тканей вокруг припухлости;
- боль – резкая, дергающая, стреляющая, в ночное время – пульсирующая;
- иррадиирование боли в конечность;
- увеличение отека и боли при нахождении в неподвижности состоянии.
Местная температура тела сильно повышается – порой она достигает 40 градусов. Если не вылечить болезнь в серозной форме, бурсит может перейти на стадию нагноения. Симптоматика усиливается: нарушается общее состояние, человек чувствует недомогание, разбитость. Температура может повышаться до 38-39 градусов, увеличиваются лимфоузлы, движения сустава ограничиваются. Есть риск развития гнойной флегмоны. Медикаментозное лечение на этой стадии невозможно, требуется операция. Когда у больного длительно существует хронический бурсит, симптомы менее явные. Припухлость небольшая, покраснения обычно нет, сустав нормально двигается.
Гнойный бурсит без должных мер может вызывать заражение иных органов с развитием свищей, некроза, остеомиелита и даже сепсиса.
Если не лечить хронические формы болезни, они могут осложняться:
- гигромой;
- рубцами и спайками;
- кальцинозом;
- хроническим тендинитом.
Постановка диагноза
Прежде чем проводить лечение бурсита сустава, важно правильно установить диагноз. После осмотра врач может предположить наличие острой формы (при сильной боли, отеке, покраснении), гнойного заболевания – в этом случае бурсит вызывает повышение температуры, резкий болевой синдром. Поскольку патология по проявлениям схожа с иными проблемами суставов (артрит, синовит), важна дифференциальная диагностика.
Назначают такие обследования:
- УЗИ, рентгенографию или КТ;
- пункцию синовиальной жидкости;
- бакпосев экссудата;
- артроскопию (обычно после травмы);
- общий анализ крови.
При хронической форме патологии чаще всего рекомендуется КТ околосуставной сумки, ведь только инструментальная диагностика поможет найти источник хронической боли – спайки, отложения кальция.
Лечение бурсита медикаментами
Как лечить бурсит, зависит от его формы.

При острой патологии кроме медикаментозного лечения осуществляют общие меры:
- частичную иммобилизацию сустава – наложение бандажа, эластичного бинта, шины;
- исключение нагрузок на ногу, покой для снижения трения бурсы;
- ледяные компрессы для уменьшения отека.
Острый бурсит сустава инфекционного характера требует лечения антибактериальными препаратами. Обычно средства подбираются на основе данных анализа синовиальной жидкости. В иных случаях в курс вводят антибиотики широкого спектра действия – Цефтриаксон, Цефалексин и прочие цефалоспорины в таблетках или уколах.
Острые симптомы, сильную боль при бурсите можно снять приемом противовоспалительных препаратов – Ибупрофен, Кетонал, Найз, Мелоксикам и прочие. В крайнем случае, лекарства вводят в уколах. Лечение бурсита может быть и местным: на воспаленную область ставят компрессы с мазью Вишневского для рассасывания отека.
При хроническом бурсите сустава лечение заключается в использовании более мощных противовоспалительных препаратов – кортикостероидов (Дипроспан, Гидрокортизон). Обычно их вводят в бурсу при помощи тонкой иглы под контролем УЗИ. Это устраняет боль, прочие неприятные признаки. От регулярных мышечных спазмов назначают миорелаксанты (Мидокалм, Сирдалуд), против отложения солей антиподагрические средства (Аллопуринол). Важно также стимулировать собственный иммунитет, принимая витаминные комплексы, иммуномодуляторы.
Прочие виды лечения
Физиотерапевтическое лечение бурсита показано при его хронической форме. Обычно назначают массаж и мануальную терапию для активации кровообращения, ликвидации застоя, отека, напряжения мышц.
С той же целью в курс вводят такие процедуры:
- ударно-волновая терапия;
- УФО;
- электрофорез;
- парафин и озокерит;
- лечебные грязи;
- ванны.
После снятия иммобилизирующих приспособлений важно понемногу разрабатывать ногу, руку, для чего назначается лечебная физкультура. Комплекс подбирается индивидуально, причем длительность ЛФК не должна составлять менее 3-6 месяцев. Обязательно рекомендуется диета, которая исключит накопление солей и поможет сбросить вес. Ограничивают потребление соли, острой пищи, бобовых и специй, копченостей и жира. Вреден также крепкий чай, кофе, алкоголь.

Давно забытое средство от боли в суставах! "Cамый эффективный способ лечения суставов и проблем с позвоночником" Читать далее >>>
Оперативное лечение при бурсите назначают в разных случаях. Скопления кальция убирают в ходе операции, мелкие растворяют и удаляют пункционной иглой. Гнойники вскрывают, проводят полную ревизию бурсы и полости сустава с промыванием антисептиками. Нередко приходится удалять околосуставную сумку, если в ней начался некроз тканей. Более тяжелой операцией считается остеотомия – изменение положения костей, их закрепление штифтами в нужном состоянии.
Народные методы терапии могут служить лишь вспомогательными мерами, отказ от традиционных средств недопустим.
Вот популярные рецепты:
- Смочить бинт настойкой прополиса, разведенной водой 1:1. Приложить в виде компресса к месту поражения на час (при хронической патологии).
- Отбить молоточком лист капусты, прибинтовать к конечности (для снятия отека).
- Отжать сок из лопуха, сделать с ним компресс. Держать 3 часа (от боли).
Профилактика болезни
Чтобы избежать развития заболевания, нужно не допускать травм, а при их наступлении правильно лечить область поражения – дезинфицировать ранки, царапинки, заклеивать и бинтовать конечность. При наличии плоскостопия важно носить специальную обувь, применять стельки. Наличие патологий опорно-двигательной системы тоже может спровоцировать бурсит, поэтому нужно использовать ортезы, бандажи, принимать необходимые медикаменты.
Спортсменам, работникам физического труда надо исключать серьезные перегрузки, носить защитные приспособления. Предотвратить проблемы поможет ЛФК, а также снижение веса, правильно подобранная диета. Для предотвращения хронизации бурсита нужно вовремя избавляться от острых проявлений, в этом случае опасность развития спаек, нагноения будет минимальной.
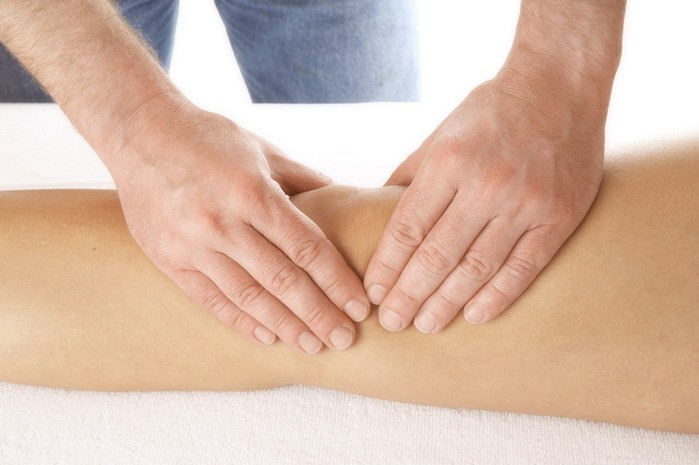
Общие сведения
Бурсит (переводится с латыни как сумка) – воспаление синовиальных сумок (bursae synoviales).
Синовиальные сумки – это щелевидные полости, относящиеся к вспомогательному аппарату мышц. Располагаются синовиальные сумки в клетчатке между выступающим участком кости и мягкой тканью, т.е. в тех участках, где чаще всего возникает значительное механическое давление.
Воспаление околосуставной сумки, сопровождающееся острой болью, отечностью, покраснением, называется бурситом. Чаще всего, поражению подвергаются области тазобедренного сустава, коленные, плечевые суставы и ахиллово сухожилие. Наиболее часто заболевают бурситом мужчины и спортсмены.
Причины бурсита
К воспалению околосуставной сумки и возникновению бурсита могут способствовать повреждения сустава – травма, ушиб, ссадины, мелкие ранки, которые могут привести к инфицированию синовиальной сумки гноеродными микробами. Реже причинами возникновения заболевания становятся перегрузки суставов, длительное механическое раздражение или резкое увеличение физической активности. Также вызывать бурсит могут различные инфекционные поражения, которые переносятся из гнойных очагов по лимфатическим путям при рожистом воспалении, пролежнях, остеомиелите, фурункулах и других.
Возможны вторичные причины бурсита. Некоторые заболевания, например, артриты, подагра, могут вызывать воспаления околосуставных сумок. В некоторых случаях установить причину возникновения бурсита не удается.
Симптомы бурсита
Заболевание подразделяется на острую и хроническую формы. Острый бурсит обычно начинается резкой сильной болью, усиливающейся при движении пораженного сустава. Над воспаленным местом появляется крайне болезненная округлая припухлость упругой консистенции, флюктуирующая. Ее размеры иногда достигают в диаметре 8-10 см. Боль отдается в соседнюю с суставом область и усиливается по ночам. Место воспаления отекает, кожный покров краснеет, наблюдается гиперемия кожи (лимфангиит), повышается температура, часто до 39-40 градусов. При прогрессирующем процессе воспаления и его переходе на мягкие ткани, наблюдаются признаки флегмоны.
Острая форма переходит в хронический бурсит. При хроническом течении боль не такая острая, но протекает более длительно. В хронической стадии бурсита в области синовиальной сумки могут формироваться кальциевые отложения, которые, в свою очередь, вызывают такие симптомы бурсита как ограниченность подвижности сустава и отечность. Хронический процесс иногда может обостряться, при этом количество жидкости в полости сумки увеличивается, что часто приводит к образованию кистозной полости, заполненной жидкостью – гигромы.
Тяжесть и протекание бурсита зависит от места его локализации. Наиболее тяжелое клиническое течение происходит при поражении тазобедренного сустава.
Диагностика бурсита
Специфических лабораторных тестов позволяющих выявить бурсит не существует и поэтому при диагностике большое значение имеет опрос больного, выяснение причин появления болей, их характер и локализация. Затем проводится осмотр и обследование больного сустава. Обязательно назначается ультразвуковое исследование сустава и околосуставной области с целью выявления изменений в тканях, обнаружения жидкости в синовиальных сумках. Также назначается и рентгенологическое исследование. В особо сложных случаях и при затруднении установления диагноза, острый бурсит диагностируется методом магнитно-резонансной томографии. Иногда необходимо исследование жидкости на предмет установления инфекции, тогда, для получения жидкости, проводят пункцию синовиальной сумки. Подобные пункции позволяют установить характер воспаления (гнойный, серозный, гнойно-геморрагический и т.д.), микробную флору и ее чувствительность к антибиотикам, что существенно облегчает лечение бурсита.
Все проведенные анализы и исследования помогают подтвердить или опровергнуть диагноз, а также, при подтверждении диагноза, выяснить причину воспаления. Именно поэтому диагностика бурсита обязательно должна проводиться комплексно.
Лечение бурсита
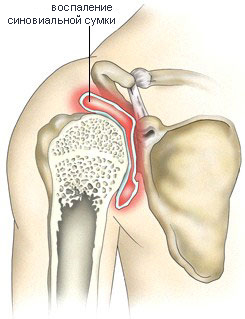
Как правило, лечение острого бурсита – консервативное и не требует оперативного вмешательства. Пораженный сустав обездвиживают при помощи фиксирующей повязки или бандажа и держат в приподнятом положении. Назначается покой. Больное место периодически массируется через ткань пакетиком со льдом. Для уменьшения боли очень эффективна компрессия – сжатие поврежденного участка эластичными повязками или бинтами. Чаще всего, при соблюдении этих рекомендаций, острые приступы быстро проходят. Наблюдались случаи, когда исчезновению болей способствовал не холод, а наоборот, тепло: прогревание, грелка, согревающие мази.
Попутно, облегчаются симптомы бурсита, назначаются противовоспалительные препараты, в случае сильных болей хороший эффект дает введение местных анестетиков, таких, как новокаин, в сочетании с глюкокортикоидными препаратами, например, гидрокортизоном. Если проведенная пункция показывает, что в сумке развивается инфекция, необходимо введение антибиотиков. К развитию инфекции могут привести ранее перенесенные инфекционные заболевания, такие как грипп, гонорея, туберкулез.
После прекращения болевых ощущений, для рассасывания экссудата полезно применять сухое тепло, повязки с мазью Вишневского, УВЧ и др.
Прогноз лечения при остром бурсите в большей степени зависит от патологических изменений, произошедших в тканях пораженных сумок, их локализации, характер инфекции и ее распространение. При этом, большое значение имеют индивидуальные особенности пациента, сопротивляемость его организма, наличие осложнений, таких как артриты, сепсис, остеомиелит, свищ между сумкой и поверхностью кожи, и другие.
Хронический бурсит лечат кардинальными методами, очень часто возникает необходимость прокола и удаления экссудата из полости синовиальной сумки с последующим промыванием раствором гидрокортизона с антибиотиками. Процедуру приходится повторять от двух до пяти раз. Перед процедурой делают местную анестезию новокаином. Очень важно неукоснительное соблюдение асептики во избежание серьезных осложнений. При неблагоприятном развитии лечения прибегают к хирургическому вмешательству — вскрытию сумки и удалению гноя. Из-за длительности заживления послеоперационной раны, этот метод применяется в крайних случаях.
Также лечение бурсита посредством оперативного вмешательства применяется в случаях, когда произошли значительные кальциевые отложения. Особенно если они мешают двигательным функциям сустава и приводят к неподвижности. Небольшие отложения солей кальция удаляются методом аспирации – отсасывания шприцем. Рецидив при хроническом течении бурсита наблюдается у 2-3% прооперированных пациентов.

- Лечим острый бурсит без НПВС и гормонов
- Снятие боли уже через 1-2 сеанса!
- Без операции. Без рицидивов.
Дата публикации: 14.11.2018
Дата обновления: 13.02.2020
Все врачи клиники
- Почему и как развивается острый бурсит
- Когда уже точно пора бежать к врачу
- Острый бурсит локтевого сустава
- Острый бурсит коленного сустава
- Как продержаться до приема врача
- Что будет если не лечить
- Чем опасно самолечение
Спортсмены и представители некоторых профессий хорошо знают, что такое острый бурсит. Заболевание связано с постоянной нагрузкой на определенные суставы, их травмированием и механическим раздражением. Большой проблемой является то, что не все больные сразу обращаются к врачу, и заболевание осложняется.
Почему и как развивается острый бурсит
Чтобы понять, чем бурсит отличается от артрита, нужно знать анатомию и физиологию костно-суставной системы. Каждый сустав окружен суставной сумкой. Ее воспаление называется артритом. Но кроме этой сумки есть и другие, расположенные рядом с костью сустава, окруженные синовиальной оболочкой и капсулой, помогающие тканям скользить относительно друг друга. Эти синовиальные сумки (бурсы) имеют замкнутый характер и выполняют роль амортизаторов. Если в бурсе развивается воспалительный процесс, то его называют бурситом. Когда внутренняя оболочка сумки, секретирующая жидкость, воспаляется, увеличивается проницаемость стенок ее сосудов, жидкость собирается в сумке, вызывая характерный отек и увеличение в объеме (выпячивание).
Причиной развития воспаления являются открытые и закрытые травмы. Воспаление имеет стерильный или инфекционный характер. Очень часто стерильный (без инфекции) переходит в инфекционный при проникновении в очаг воспаления инфекции через кожу или с кровью из других органов и тканей.
Иногда бурсит носит вторичный характер, развиваясь на фоне уже имеющейся инфекции (туберкулеза, бруцеллеза и др.)
Когда уже точно пора бежать к врачу
Начало заболевания острое. Над пораженным суставом появляется мягкая упругая припухлость диаметром до нескольких сантиметров. Образование имеет четкие границы. При прощупывании определяется четкая точка наибольшей болезненности, вокруг которой можно увидеть покраснение. Боль усиливается по ночам и при движении.
Если воспаление носит негнойный характер, общее состояние больного может не страдать. Такие больные часто запускают заболевание, стараясь справиться с ним самостоятельно, что приводит к переходу острого процесса в подострый. Признаком хронизации является снижение интенсивности болей.
При гнойном бурсите появляется недомогание, высокая температура. Боли усиливаются и становятся невыносимыми. Опасностью такого состояния является прогрессирование гнойного воспаления с формированием гнойников и свищей (каналов выхода гноя через кожу).
Острая травма сустава может сопровождаться кровоизлиянием, на фоне которого развивается острый геморрагический бурсит. Функция пораженного сустава сохраняется, но движения ограничены из-за боли.
Чтобы избежать осложнений, лучше всего при подозрении на воспаление бурсы сразу же обращаться к специалисту и своевременно начинать лечение.
Заболевание в области локтевого сустава начинается на фоне постоянного травмирования локтевых сумок у работников, постоянно сидящих за компьютером, часовщиков и др. Симптомами этого процесса являются: резкое выпячивание бурсы, боли в области локтя. Инфицирование воспалительного процесса сопровождается подъемом температуры, отеком и покраснением в области локтевого сустава. Гнойные процессы легче поддаются лечению при раннем обращении за медицинской помощью.
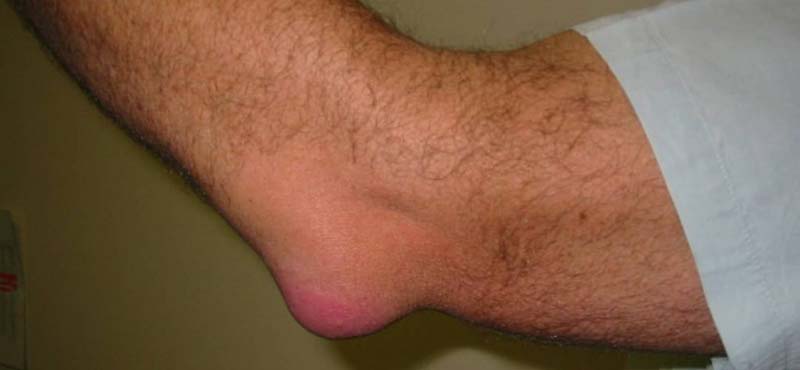
В области колена болезнь развивается в подкожной, подфасциальной и подсухожильной преднадколенниковых сумках. Эти бурсы не имеют сообщения с полостью сустава, поэтому процесс редко осложняется артритом.
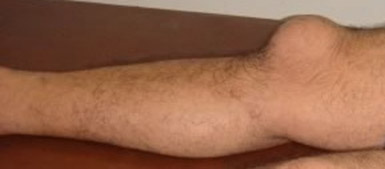
Начало острого коленного бурсита обычно связано с травмированием сустава. В области колена появляется болезненная шишка. При присоединении инфекции появляется лихорадка, гиперемия и отек в области колена, боли усиливаются, воспаляются близлежащие лимфоузлы.
При воспалении подколенной бурсы, находящейся глубоко в тканях, заболевание выявляется с трудом, так как протекает стерто. Из-за позднего выявления и начала лечения коленный бурсит может осложниться.
Внутрисуставные инъекции гиалуроновой кислоты
Хондропротекторы что это как выбрать, насколько они эффективны
Как продержаться до приема врача
При остром бурсите больных могут беспокоить сильные боли. Чтобы облегчить состояние можно самостоятельно сделать следующее:
- наложить давящую повязку, стараясь не слишком сильно сдавливать ткани;
- зафиксировать место поражения так, чтобы конечность постоянно находилась в покое;
- если нет гнойного воспаления, общее состояние больного не страдает, то приложить согревающий компресс; при повышенной температуре тела, отеке и гиперемии кожи над суставм лучше приложить холод
- придать конечности возвышенное положение.
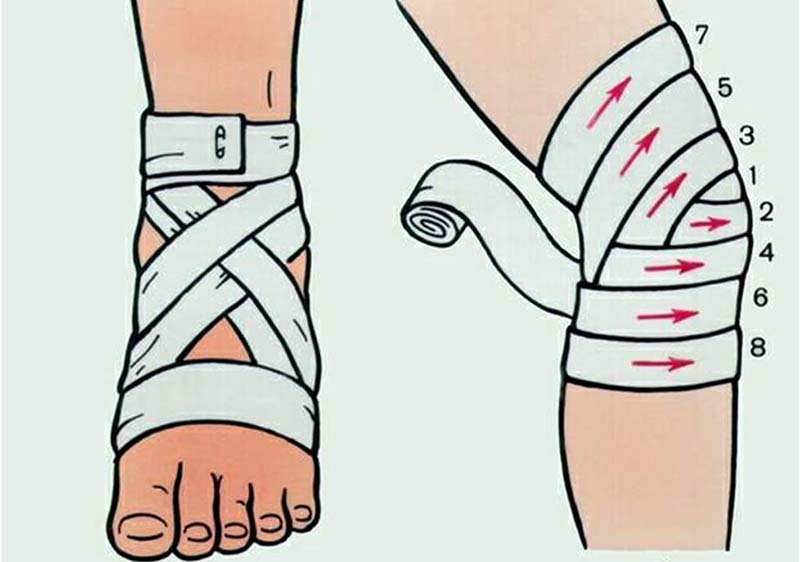
Все это только уменьшит боль и позволит дождаться оказания квалифицированной помощи. Поэтому визит к врачу откладывать не стоит.
Что будет если не лечить острый бурсит
Появление выпячивания и боли должно стать поводом для обращения к врачу. Если вовремя не начать лечение, бурсит может осложниться:
- развитием острого гнойного процесса, инфицированием окружающих тканей, флегмоной;
- развитием артрита с последующим снижением функции конечности;
- острое течение перейдет в хроническое с постоянными болями, которые заставляют уходить из профессии или из спорта.
Чем опасно самолечение
Не менее опасно самолечение. Врач на приеме может распознать бурсит даже по минимальным признакам. Для подтверждения диагноза он назначит УЗИ, рентген, МРТ и будет точно знать, где находится воспалительный процесс. После этого врач назначает лечение острого бурсита, которое может включать:
- нестероидные противовоспалительные средства (НПВС) – Ибупрофен, Дексалгин и др.; эти препараты обладают и обезболивающим действием;
- при гнойном процессе врач прокалывает сумку, удаляет гной и промывает полость антисептиками, вводит антибиотики;
- при выраженном воспалительном процессе в сумку вводят гормональные препараты;
- назначает физиотерапевтические процедуры.
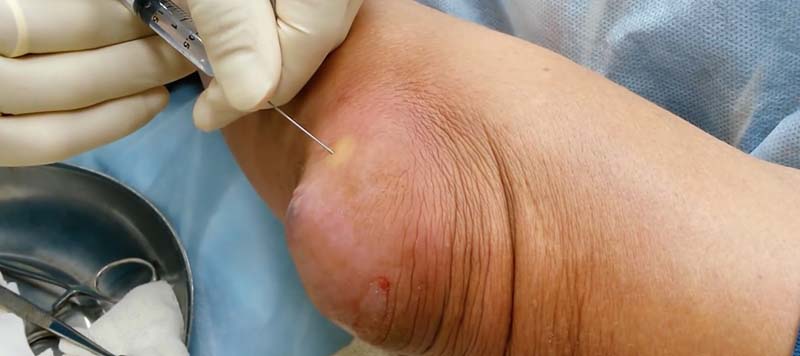
Если всего этого не сделать и проводить лечение дома народными средствами, то резко возрастает риск развития осложнений, терапия которых проблематична даже для специалиста.
Острый бурсит редко развивается без хронической травмы сустава. Боль в суставе требует немедленного обращения в клинику. Если этого не сделать, последствия могут остаться на всю жизнь.
Воспаление синовиальной сумки — актуальная проблема у людей молодого и среднего возраста. Инфекционный бурсит поражает спортсменов, а также лиц с определенной профессией, имеющих повышенную нагрузку на суставные области. Заболевание сопровождается скоплением воспалительного экссудата, что приводит к появлению отечности и боли. Опасное осложнение — нагноение и развитие флегмонозного бурсита с переходом в гнойный артрит и сепсис.

Причины развития инфекционного бурсита
Факторов, ведущих к инфекционному бурситу, множество. Частая причина — стафилококки, на них приходится 90% случаев заражения, 10% — это стрептококки, микобактерии, микоплазмы проникающие сквозь стенку бурсы и вызывающие воспаление суставов. В процесс вовлекаются как крупные, так и мелкие суставы. Дисбаланс в иммунной системе является пусковым фактором. Ревматологи выделяют несколько путей проникновения инфекции:
- через раневое повреждение кожи, с током крови;
- по лимфатическим сосудам.
Провоцируют развитие инфекционного бурсита следующие причины:
- травмы, ушибы, ссадины, порезы;
- полиартрит инфекционный, ревматологический, подагрический;
- фурункул, карбункул;
- рожистое воспаление;
- остеомиелит;
- пролежни;
- обменные нарушения.
Типичные симптомы и признаки
Заболевание протекает в острой или хронической форме. Инфекция поражает любые суставы. Острая стадия имеет ярко выраженные симптомы. Больные жалуются на появление и нарастание припухлости в области воспаленной бурсы. Кожа в этом месте постоянно зудит. При сгибании в суставе пациент испытывает неприятные ощущения и боли. По мере прогрессирования инфекционного бурсита болезненность беспокоит в покое. Облегчение приносит вынужденное положение конечности.
Появляются местные симптомы: покраснение в 75% случаев, повышение кожной температуры локально. При осмотре хорошо заметна отечность и гиперемия. Температура кожных покровов над областью бурсита повышена. При ощупывании отмечается умеренная болезненность. У 50% пациентов повышается температура тела, также их беспокоит слабость и диспепсические расстройства. Бурсит локтевого сустава проявляется гиперемией, увеличением подмышечных лимфоузлов, целлюлитом.
Хроническое течение врачи расценивают, как неблагоприятное. Отсутствие яркой симптоматики и выраженных болей приводит к тому, что инфекционное воспаление неуклонно развивается, но больной терпит и не спешит к доктору. Долгое время не отмечается развития отеков и главными симптомами являются:
- умеренное покраснение;
- зуд;
- неприятные ощущения в суставе при движениях.
При отечности или припухлости в зоне сустава нужно немедленно обращаться к ревматологу. Это поможет избежать перехода инфекционного бурсита в хроническую форму или образования гнойного воспаления.
Как проводится диагностика?
Обследование больного выполняют в стационарных условиях. Врача интересую жалобы и точные временные интервалы появления боли и отека. Ревматолог проводит осмотр и пальпацию. Больного направляют на сдачу анализов и прохождение лабораторных обследований. Комплекс мероприятий для подтверждения диагноза включает:
- Общий анализ крови, в котором обнаруживают СОЭ свыше 15—20 мм/час и сдвиг лейкоцитарной формулы.
- Забор синовиальной жидкости и бакпосев, выявляющий патогенов.
- УЗИ, которое показывает утолщение стенок бурсы и скопление экссудата.
- Рентген для исключения артроза.
Лечение: эффективные и безопасные способы
Острое воспаление лечит ревматолог. Хроническим инфекционным процессом занимается хирург. Лечение инфекционного бурсита осуществляют интегрально в стационаре. Максимально обездвиживают конечность, для этого накладывают фиксирующую повязку, местно назначают холод. Комплексное лечение включает следующие методы:
- медикаментозные препараты;
- физиотерапевтические процедуры;
- рефлексотерапию;
- оперативное вмешательство.

Средства местного применения как монотерапия эффективны на начальных стадиях болезни.
На ранних стадиях используют мази с противовоспалительными и противоотечными компонентами. Пациентам с сопутствующими заболеваниями, такими как полиартрит, сахарный диабет, почечная патология проводят парентеральную терапию. Для ускорения рассасывания широко сочетают воздействие магнитными волнами с рефлексотерапией и акупунктурой. Это позволяет эффективно устранить отечность, улучшить циркуляцию и уменьшить воспаление. Фармакологическая терапия направлена на подавление воспаления, борьбу с бактериальными патогенами. Эффективные и безопасные средства представлены в таблице.
При больших размерах инфекционного бурсита и в случае нагноения выполняют операции. Для этого вскрывают сумку и при помощи катетера удаляют синовиальный экссудат. В бурсу вводят антибактериальные растворы. До полного заживления в месте разреза оставляют дренаж для очищения бурсы. При хроническом осложненном бурсите удаляют капсулу, пораженные ткани, вырезают суставную сумку. Прогноз после операции благоприятный, частота рецидивов не превышает 2%.
Читайте также:


