Больничный при ампутации фаланги
Обработка раны после ампутации
В выписке написано

Отрезал палец болгаркой
/ Добрый вечер.Неделю назад отпилил себе половину первой фаланги безымянного пальца и пропилил подушечку первой фаланги мизинца.Мне зашили.
Перевязывал 2 раза в больнице, потом дома. гной вчера,вроде, окончательно вышел. Помазал левомеколем,болеть перестало и стало заростать(первый вечер без кровная перевязка).Для ускорения заживания стал мазать обильно д-пантенолом=стали сильно болеть пальцы, болят до сих пор, ночью снова кровоточили оба пальца.Что делать, чем мазать?
Мне к хирургу сейчас не попасть и он не вникает, а сразу выгоняет.Отвечает хирургЗдравствуйте, Вам требуется консультация и хирурга, Если Вас не устраивает хирург в Вашей поликлинике — рекомендую обратиться в другую поликлинику или в другом городе. Но Вам требуется сейчас осмотр врача , так как есть боль, пока не используйте, промывать водным раствором хлоргекседина и можете наложить мазь левомиколь, не более.
Законодательная база Российской Федерации
действует Редакция от 01.01.1970

2.2 Плана совместных мероприятий Минздрава России и Фонда социального страхования Российской Федерации на 2000 год разработаны и 18 августа 2000 года утверждены Фондом социального страхования Российской Федерации и Министерством здравоохранения Российской Федерации рекомендации
Направляем вышеуказанные рекомендации для использования в практической работе.
Срок больничного листа после операции — сколько дней

- Что делать если больничный закрыт.
- Можно ли продлить больничный по истечении его сроков;
- Виды операций. Какие сроки применимы для различных видов;
- Какие врачи и организации устанавливают срок и на сколько дней;
- Как происходит оплата периода болезни, какие факторы влияют на размер пособия;
При наступлении болезни, работник имеет право на получение .

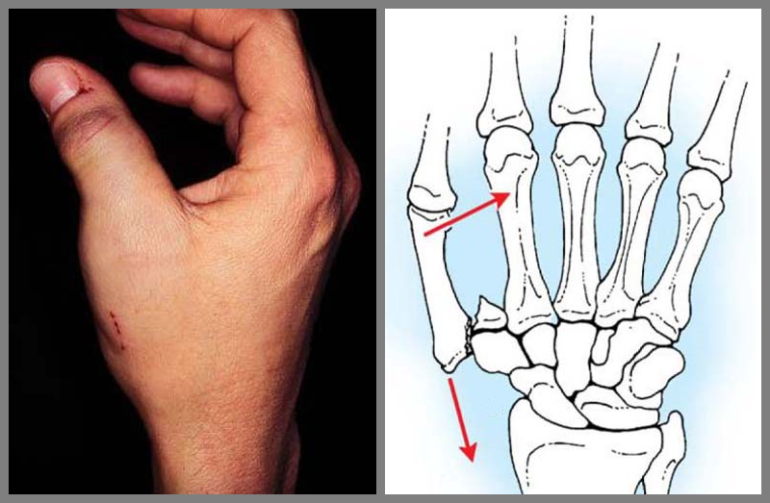
Отрыв, отсечение конечности


По характеру и механизму повреждений тканей различают следующие виды травматической ампутации: гильотинная (рубленая, резаная), электропилой, от раздавливания, скальпированная, тракционная (отрыв), комбинированная (с множеством повреждений). Надо знать, что каждый из этих видов ампутации имеет характерное отличие и определяет показания к хирургической тактике. Первостепенное значение для успешного восстановления прежней целостности оторванной или отрезанной конечности (реплантации) имеет оказание первой помощи пострадавшим и выполнение необходимых условий хранения и транспортировки ампутированного сегмента конечности.
Производственная травма
Если в результате ЧП здоровью нанесён вред при исполнении трудовых обязанностей, пострадавшему работнику следует в первую очередь поставить в известность своего непосредственного начальника.
Работодатель должен организовать оказание первой помощи и доставить пострадавшего в больницу. В том случае если вы обращаетесь в больницу сами, нужно сообщить врачам, что вред здоровью причинён в результате ЧП на производстве. Далее работодатель обязан создать комиссию по расследованию производственной травмы не менее чем из трёх человек.
При расследовании групповых, тяжёлых и смертельных случаев в комиссию включается и представитель ФСС. Как правило, комиссию по расследованию несчастного случая на производстве возглавляет государственный инспектор по труду. Если несчастный случай произошёл по вине пострадавшего, комиссия определяет степень его вины на основе свидетельских показаний, изучения характера травмы, результатов экспертиз, деталей происшествия.

- Случаи, при которых проводят операцию
- Первая помощь и хранение ампутированной конечности
- Подготовка к операции
- Ампутация пальца — нюансы
- Техника выполнения экзартикуляции
- Послеоперационный период
Ампутация пальца или пальцев рук достаточно частая операция. Кисти и пальцы рук имеют важные функции в жизни человека.
Но они очень часто подвергаются повреждениям. Бывает, что такие травмы приводят к потере трудоспособности и даже к инвалидности. Лечение этих травм является трудной задачей.

При несоблюдении техники безопасности и мер предосторожности возможны отрыв фаланги или пальца полностью. Чаще всего это случается на производстве.
Но бывают также транспортные или бытовые травмы. Травматическая ампутация сопровождается сильной кровопотерей и острой болью.
Виды травматической ампутации:
- рубленая;
- скальпированная;
- при воздействии электропилы;
- резаная;
- смешанная.
Осматривая повреждения, хирург всегда оценивает, возможно ли сохранить конечность или придется произвести ампутацию.
От причины получения травмы будет зависеть дальнейшая тактика медицинской помощи.
Ампутация пальца проводится только тогда, когда невозможно применить более лояльное лечение либо когда поражение слишком обширное.
Случаи, при которых проводят операцию
- отрывы пальцев, множественные переломы костей;
- ожоги и сильнейшее обморожение;
- некроз пальцев при сахарном диабете;
- сепсис, абсцесс, гангрена;
- злокачественные опухоли;
- пожилой возраст потерпевшего.
Первая помощь и хранение ампутированной конечности
Первоначальной целью при возникновении травмы является сохранить жизнь человеку. Необходимо сразу сообщить о происшествии в службу спасения.
Проверить дышит ли человек и есть ли у него сердцебиение, устранить причину травмы. Если из раны течет кровь, ее нужно остановить, наложить повязку. Руку нужно зафиксировать в неподвижном состоянии. Пострадавшему дать сладкое питье и уложить. И только после оказания этих мер, приступить к поиску оторванной конечности.
Бывает такое, что ампутированные пальцы пришиваются и в дальнейшем они полностью функционируют. Важно помнить, чтобы ампутированную конечность можно было пришить, ее надо охладить.
При температуре до четырех градусов, пальцы можно хранить 16 часов. Если хранить при температуре теплее четырех градусов, время сокращается до 8 часов.
Оторванный палец нужно завернуть в стерильный материал и положить в емкость так, чтобы туда попадал кислород, туго затягивать нельзя. Емкость поместить в лед. Прикрепить сопроводительную записку, на которой указать время ампутации.
Если произошла частичная ампутация пальца, повреждение сухожилий, не нужно до конца отрывать повисший элемент. Его нужно зафиксировать и приложить лед.
Если произошла ампутация, человек становится инвалидом, поэтому хирурги до последнего пытаются спасти палец. Когда это сделать невозможно, с разрешения больного проводится операция.
Разрешение не требуется только в том случае, если операция жизненно необходима.
Подготовка к операции
Готовятся к операции, исходя из состояния пациента. При плановых операциях назначают анализы крови, мочи, рентген, УЗИ сосудов. Когда операция срочная, назначаются антибактериальные средства, чтобы уменьшить риск интоксикации.
В основном при таких операциях используют местную анестезию, она более безопасна.
Во время подготовки к экзартикуляции пальца с человеком проводят беседу о самой операции, о результатах и о последствиях.
Если появляется необходимость, рекомендуют проконсультироваться с психологом, чтобы снизить уровень стресса и послеоперационную депрессию.
Ампутация пальца — нюансы
Размер ампутации определяется характером повреждения. Необходимо обеспечить условие, чтобы после операции культя могла двигаться, была безболезненна, не утолщалась на конце.
При проведении операции учитывают следующие нюансы:
- При экзартикуляции стараются как можно больше сохранить длину большого пальца и мизинца, на остальных пальцах сохраняют даже короткие культи.
- Если невозможно сохранить необходимый размер культи, палец удаляют полностью.
- Если наблюдается высокий риск заражения или гангрены производят полную ампутацию.
- В период проведении ампутации учитывают профессию человека.
- Важное значение имеет косметический результат, иногда он имеет основное значение при выборе типа операции.
Техника выполнения экзартикуляции
Экзартикуляция – это хирургическая операция, в ходе которой происходит удаление части конечности. Она выполняется в случае острой необходимости.
При проведении экзартикуляции:
- ставят анестезию
- максимально защищают здоровые пальцы, а поврежденный сильно сгибают и делают разрез на внутренней части
- Вену или артерию перевязывают
- После этого разрезают боковые связки и пропускают фалангу в разрез.
- Вводят дополнительно обезболивающее и пересекают все остальные элементы.
- Убирают суставный хрящик.
- На рану накладывают лоскут из кожи. Швы всегда располагаются на внутренней стороне. При ампутации всегда ткань максимально экономят, лоскуты берут из кожи ладони.
В послеоперационный период за раной нужно ухаживать должным образом и тренировать функции работы рук. Назначаются физиолечение и упражнения, которые помогают больному научиться работать культей.
Чтобы восстановление произошло как можно быстрее нужно соблюдать все рекомендации и назначения, принимать анальгетики.

Послеоперационный период
В первые несколько дней после ампутации больному понадобятся обезболивающие препараты. Потом воспаление уменьшится, рана покроется коркой.
Через две недели рана уже не болит, перевязки проходят безболезненно.
Если болевые ощущения сохраняются дольше, необходимо сделать рентген и продлить курс антибиотиков. Швы снимают через 3–4 недели после операции.
До снятия швов рекомендуется накладывать повязки с мазью Бетадин.
По мере развития автоматизации и техники безопасности отрывы пальцев встречаются реже. По нашим данным, они составляют 2,6%. Отрывы фаланг и пальцев в большинстве случаев происходят на производстве при попадании руки в движущиеся части механизмов, реже — от транспортных или бытовых травм. Отрывы чаще затрагивают дистальные фаланги пальцев; чем проксимальнее расположен отдел кисти, тем реже бывает первичная потеря его.
Под первичной потерей пальцев и части кисти понимаются отрывы, когда нанесенным повреждением отделяется та или иная часть от руки (рис. 126).
Водопроводчик М., 44 лет, в нетрезвом состоянии попал рукой под приводной ремень. В травматологическом пункте произведена первичная обработка: анестезия поперечного сечения в средней трети предплечья 0,25% новокаином 100 мл, кровоостанавливающий бинт на уровне обезболивания.
Рис. 126. Отрыв II—III—IV—V пальцев на уровне основания проксимальных фаланг.
а — вид кисти после травмы — оторванные пальцы принесены в повязке (рисунок с натуры); б — схема о рентгенограммы.
Очистка кожи, первичная обработка ран культей II—III—IV и V пальцев, удаление костных отломков, выравнивание костных культей и закрытие циркулярных ран трансплантатами по Красовитову и Янович-Чайнскому. Заживление ран с полным приживлением трансплантатов и хорошим формированием культей. Через полгода пострадавшему предложено реконструктивное вмешательство, от которого он отказался, мотивируя тем, что справляется с работой водопроводчика. Короткие культи, проксимальных фаланг подвижны и безболезненны.
Иногда пострадавшие приносят к хирургу оторванные части в повязке, но чаще они являются с открытой раной и изъяном тканей.
Распознавание отрывов, конечно, не затруднительно. Ранения с неполным отсечением, когда имеется связь поврежденной части с проксимальным отделом кисти, — это не отрывы, а осложненные раны или открытые переломы.
Принципы и методика обработки культи те же, что рассмотрены в разделе ран, но при этом следует строго соблюдать правила сохранения каждого сантиметра тканей. Перед хирургом встают следующие вопросы: целесообразно ли пришивать оторванные фаланги, можно ли использовать мягкие ткани с оторванных частей, как обработать культю при отрывах с ограниченным и с обширным повреждением тканей, разрушением руки, каковы особенности последующего лечения?
Почти каждый хирург, работающий в травматологическом пункте, пытается приживить оторванную часть или палец, но пока при истинном отрыве это осуществимо только в руках специалистов. Чаще встречаются сообщения о случаях полного или частичного успеха реимплантации пальцев и кисти, сохранивших связь с конечностью в виде узкого кожно-сосудистого мостика (субтотальные отрывы).
П. Д. Топалов (1967), разработавший специальную методику операции и камеру микроклимата, сообщает о реимплантации 42 отторгнутых пальцев у 32 пострадавших. У 30 больных достигнуто полное приживление, у 9 — частичное (с некрозом дистальных фаланг), полный некроз — у 3.
Реимплантации кисти, ампутированной на уровне запястья при современных достижениях микрохирургии, считается уже закономерной. Реимплантацию пальцев, отторгнутых проксимальней диафиза средней фаланги, Cobbett (1967) считает показанной во всех случаях, когда палец не размозжен. В настоящее время уже уточнены показания, необходимые условия и инструментарий, продолжительность микрохирургических восстановительных операций на пальцах (4—6 ч), разработаны методика шва пальцевых артерий, вен и нервов и детали послеоперационного периода. В специализированных отделениях хирургии кисти в ближайшие годы реимплантации кисти и пальцев будет завершающим этапом первичной обработки ран (Б. В. Петровский, В. С. Крылов, 1976).
Поэтому, если отторгнутая часть кисти сохранена, то пострадавшего следует направить для реимплантации в то лечебное учреждение, где имеются условия и специалист, занимающийся микрохирургией кисти. Такой подход особенно важен при отрывах большого пальца и множественных травматических ампутациях пальцев. Здесь используются все жизнеспособные ткани, различные способы пересадки, перемещения смежных пальцев с учетом их значимости для функции кисти. Успех первичной восстановительной обработки ран при отрывах части, целых пальцев и отделов кисти зависит от атравматичности, асептичности операции, тщательности восстановления анатомических соотношений: остеосинтеза, сосудистого шва артерий, вен и нервов пальца, умелого применения антикоагулянтов, антибиотиков. Весьма ответствен дальнейший процесс реабилитации пострадавшего.
При обширных травмах, когда одновременно имеются отрывы нескольких пальцев или части кисти и для покрытия раны культи недостаточно местных ресурсов, необходимо закрыть изъяны кожи пересадкой полнослойных трансплантатов или другими методами, соблюдая принципы сберегательной обработки.
Преимущество замещения изъянов культи трансплантатом и другими видами пересадки перед первичной ампутацией на протяжении состоит в том, что благодаря пересадке сохраняются от усечения дистальные части, которые в дальнейшем хорошо осваиваются больными или бывают пригодны для реконструктивных операций и протезирования. При этом рана заживает почти в те же сроки, что и после усечения (В. К. Калнберз, 1975).
В связи с этим пересматривается тактика при первичной обработке раны, осложненной повреждением ногтя. Отторгнутые ногтевые пластинки не выбрасываютсяг а после обработки укладываются в ложе й пришиваются (Masse, 1967). При отсутствии их используются специально заготовленные гомотрансплантаты ногтевых пластинок. В течение 3 нед они выполняют защитную и фиксирующую роль, а с началом роста нового ногтя — отпадают. При обработке открытых переломов отломки фаланги, связанные с ногтевым ложем, сохраняются, ногтевое ложе восстанавливается, края его раны сопоставляются и накладывается атравматичный шов, обеспечивающий рост ногтевой пластинки (рис. 127).
В последнее десятилетие вопрос о полноценном восстановлении кончика пальца вырос в проблему, обсуждающуюся в периодической печати, на симпозиумах и конгрессах хирургов. В результате обсуждения рекомендуется классификация разновидностей первичных потерь кончика пальцев (Р. А. Губанова, 1972; С. Я. Долецкий с соавт., 1976). Michon и соавт. (1970) и другие в основу классификации и рекомендаций замещения изъяна кладут уровень ампутации с учетом повреждения кости, матрицы ногтя и прикреплений сухожилий (рис. 129).
Сейчас обращается особое внимание па консервативный метод лечения культи путем долгосрочной повязки, под которой происходит спонтанное заживление при I—II уровйях. III и IV уровни ампутации требуют радикального иссечения матрицы ногтя и закрытия культи путем пластики (Е. В. Усольцева, 1961; С. Я. Долецкий и соавт., 1976).
Послеоперационное комплексное лечение при отрывах пальцев — это раннее, планомерное восстановительное обучение пострадавшего самообслуживанию и трудовым процессам. Оно осуществляется различными приемами, но все они направлены на то, чтобы развить и укрепить функциональные навыки, чтобы пострадавший освоил культи и реимплантаты пальцев. Этому способствуют: безболезненность операции, постельный режим, возвышенное положение руки, болеутоляющие и снотворные средства, контакт больного с хирургом и методистом лечебной гимнастики, ознакомление пострадавшего с прогнозом и с его ролью в процессе реабилитации.
Рис. 127. Схема фиксаций ногтевой пластинки.
Рис. 128. Различные виды пластики при отрывах и гильотинных ампутациях кончиков пальцев.
а — перемещение кожи на пальце; б — способ Транквили-Леали; в — лоскут на питающей ножке с соседнего пальца; г — с ладони; Э — микростебель по Хитрову.
Рис. 129. Четыре уровня травматической ампутации дистальной фаланги.
Дефект: 1 — мякиша; 2 — на уровне бугристости дистальной фаланги; 3 — на уровне диафиза дистальной фаланги; 4 — на уровне основания дистальной фаланги с повреждением матрицы ногтя и сухожилий.
Течение и исходы после первичных потерь пальцев и кисти сходны с открытыми переломами, но продолжительность лечения дольше. Особенно тяжело отражаются на функции кисти множественные потери фаланг; пострадавшие трудно приспосабливаются к работе, пока не окрепли и болезненны культи, и с этим нужно считаться.
Ампутация и экзартикуляция фаланг, пальцев, кисти. Необходимость ампутации фаланг, пальцев, части и всей кисти может возникнуть при обработке ран и открытых переломов, в процессе лечения не только повреждений, но и заболеваний кисти, а иногда и в период, далекий после травмы или заболеваний, когда кисть становится помехой и угрожает здоровью. В зависимости от времени различны цель, показания и техника ампутации.
Ампутация и экзартикуляция на протяжении пальца при первичной обработке ран в мирное время показаны только при рязмозжении пальца, т. е. при полном нарушении кровообращения, иннервации, повреждении сухожилий и скелета — это ампутация по первичным показаниям.
Вторичные показания к ампутации фаланг пальцев и кисти диктуются осложнениями, возникающими в течение раневого процесса, угрожающими жизни пострадавшего или сохранению органа, а также последствиями, снижающими функциональную пригодность кисти.
Вопрос о преимуществе ампутации перед экзартикуляцией решается хирургами сообразно уровню и тяжести повреждения тканей. Особое значение имеет сохранение мест прикрепления сухожилий сгибателей и разгибателей пальцев, оснований проксимальных фаланг, так как они поддерживают уцелевшие пальцы и препятствуют отклонению их в стороны, обеспечивают устойчивость и точное направление их движений.
При множественных ранениях, как уже указывалось, следует сохранять каждый миллиметр тканей, так как в первый момент трудно предугадать, какие пальцы и части кисти окажутся жизнеспособными и функционально пригодными.
19-летний ученик ПТУ Е. попал рукой в камнедробилку. Скорой помощью был доставлен в больницу, где установлен открытый перелом дистальной и средней фаланг II и V пальцев, перелом дистальной фаланги III и средней фаланги IV пальца. Под проводниковой анестезией произведена первичная обработка с вычленением II и V пальцев в проксимальном межфаланговом суставе с наложением на культи глухих швов. Рана IV пальца обработана, отломки сопоставлены и наложен глухой шов и вытяжение за мягкие ткани дистальной фаланги на шине Белера. Для дальнейшего лечения больной направлен в поликлинику. Острых болей не было, но на седьмой день развилась инфекция, швы на культях II и V пальцев разошлись, обнажились опилы фаланг, обозначился некроз IV пальца (рис. 130, а, см. вклейку). Дальнейшее лечение было продолжительным: дважды производилась реампутация II пальца, однократно реампутация IV и V пальцев, вскрывалась флегмона среднеладонного пространства. Пострадавший был нетрудоспособен 97 дней и признан инвалидом II группы.
У станочника Ц., 44 лет, хирург сохранил частично отторгнутые размозженные фаланги I—I I пальцев правой кисти. Исход благоприятен (рис. 130, б, в).
Техника ампутации пальцев
Операции усечения пальцев и кисти особых трудностей не представляют, но часто они бывают атипичными и индивидуальны у каждого пострадавшего. Однако основные правила ампутации пальцев должны соблюдаться в любых условиях. Вкратце они сводятся к следующим положениям.
Тщательная дезинфекция кожи кисти и предплечья. Полное обезболивание и обескровливание. Лоскуты кожи с подкожной клетчаткой выкраиваются длиной больше диаметра пальца с любой его стороны — ладонной, тыльной или боковой, где есть здоровая кожа. Мягкие ткани пересекаются до кости режущим движением на избранном уровне, оттягиваются кистевым ретрактором в проксимальном направлении и тщательно защищаются при перепиливании кости.
Например, у больного Б. при отрыве I—II и III пальцев на уровне проксимальных фаланг более ровная культя I пальца после обработки закрыта трансплантатом по методу Ларина. На культе II пальца ладонный и тыльный лоскуты оказались достаточными и были свободно сближены над опилом и сшиты. На III пальце мягких тканей было недостаточно для покрытия дефекта, и опил покрыт трансплантатами кожи, взятыми с отторгнутого пальца.
Культя после операции покрывается черепицеобразно наложенной давящей повязкой. При обширных повреждениях накладывается гипсовая лонгета с подкладкой или шина. Через сутки, не снимая полностью повязки, удаляют дренаж. Швы после ампутации снимаются позднее, чем обычно, — на 10—12-й день. Занятия лечебной гимнастикой начинаются, когда стихнет боль и минует опасность инфекции.
Экзартикуляция пальцев производится на основании этих же положений. Опыт показал, что успех ее во многом зависит от того, насколько тщательно иссечены суставная сумка и связки; хрящевая поверхность, если она не повреждена, сохраняется. При ампутации пальца на уровне диафиза пястных костей применяется чаще продольный разрез параллельно оси пальца, реже — ракетообразный и клиновидный, в зависимости от того, где на пальце имеется здоровая кожа; техника операции не стандартна.
При ампутации на уровне пястной кости, нястно-фалангового сочленения или у основания пальца, особенно первого, когда нет лоскута для покрытия культи, производится перемещение ткани, свободная пересадка кожи или изъян замещается филатовским стеблем.
Ампутация или экзартикуляция пальцев в период гнойного расплавления тканей нецелесообразна, так как дает большой процент осложнений, реампутации, удлиняет срок лечения и отягчает исход.
Щадящая тактика, принятая хирургами Советского Союза как в мирное, так и в военное время, вполне оправдана, так как при своевременной хирургической обработке раны, антибиотикотерапии, остеосинтезе и пластике кожи сохраняются и те пальцы, к усечению которых имеются относительные показания. Последующее комплексное лечение, реконструктивные вмешательства и трудовое обучение пострадавших способствуют восстановлению утраченных и приспособлению сохраненных функций. Сбереженные пальцы оказываются деятельными.
В современной литературе немало внимания уделяется вопросу о послеоперационных болях в культе. Связывая происхождение этих болей с развитием невромы на культе нерва, для профилактики ее хирурги применяли различные способы обработки конца усеченного нерва — от алкоголизации, замораживания хлорэтилом до каутеризации.
Однако причиной послеоперационных болей не всегда является наличие невромы, развивающейся на конце усеченного нерва, как это представлялось общим мнением. Боли чаще обусловлены раздражением аксонов воспалительным инфильтратом или сдавленней рубцовой тканью и сопутствующими вазомоторными расстройствами. Следовательно, наиболее действенным мероприятием, направленным на предупреждение этих осложнений, является профилактика развития воспалительных явлений в ране. Поэтому большая часть современных хирургов отказывается от каких-либо химических или физических воздействий на культю нерва при ампутации. Среднее число дней нетрудоспособности при первичных потерях и ампутации фаланг колеблется от 28,5 до 64,5.
Е.В.Усольцева, К.И.Машкара
Хирургия заболеваний и повреждений кисти
Сломанный палец обычно не опасен для здоровья, однако это довольно неприятная и болезненная вещь. Чаще всего это случается при падении, невольном ударе по пальцам, попадании в различные механизмы и приспособления, во время экстремальных видов спорта, драках.

А пальцы надо беречь, потому что они играют в нашей повседневной жизни не последнюю роль. И если снизится их функциональность, человек не сможет выполнять множество доступных ранее действий.
Перелом пальца как травма конечности
Перелом — это нарушение линейной целостности кости, происходящей под воздействием силы, превосходящей во много раз предел прочности человеческой кости.
Обычная причины переломов — это, конечно, травматизм, он во многих странах занимает 3-е место в неутешительной статистике заболеваний. Чтобы провести должное лечение, необходима точная диагностика.

Диагностика перелома пальцев
Существуют различные методы диагностики перелома пальцев.
Доктор выбирает наиболее оптимальный, для конкретного больного:
- Визуальный осмотр.
- Рентгенологическое исследование в двух проекциях. Именно рентген покажет тип перелома.
- Очень редко требуется компьютерная томография, её используют в особо сложных случаях.

Чтобы отличить возможный ушиб от перелома, стоит воспользоваться нашими ценными нижеследующими советами:
- Сломанный палец отличается особенной болезненностью. Боль не стихает, болеть с каждой минутой палец будет сильнее. А боль от обычного ушиба постепенно стихнет.
- Любое, даже минимальное движение будет затруднительно или даже невыполнимо, если палец сломан, потому что целостность кости будет нарушена. Если попросить пострадавшего подвигать ушибленным пальцем, он сделает это почти без труда.
- Отёк — при сильном ушибе палец вспухнет мгновенно, а через 7–10 часов отёк начнёт спадать. Но если палец сломан, отёк появиться только на следующий день.
- Если палец сломан действительно, тогда деформационные изменения визуально уменьшат палец. Сломанный палец будет меньшего размера, здоровый большего. Можно выяснить при визуальном осмотре тяжесть травмы — сложите два пальца вместе и сравните их.
Виды переломов пальцев и характеристика
Классификация переломов и их общая характеристика основана на причинах, направлении перелома и количестве отломков.
Виды перелома в зависимости от причины:
- патологические;
- травматические.
Патологические могут вызывать даже незначительные удары, неловкое движение. Это, возможно при следующих заболеваниях: туберкулёз, остеопороз, остеомиелит и т. д.
С возрастом риск переломов существенно возрастает, потому что плотность костной ткани пропорционально возраста снижается.
По направлению к некой форме перелома — эта классификация базируется на проекции линии перелома:
- продольная;
- косая;
- винтообразная;
- поперечная.
Другие виды переломов:
- Оскольчатый, если нет чёткой линии слома, а рентгенограмма показывает обломки.
- Клиновидные переломы возникают, когда одна кость прямо вдавливается в другую, и деформирует её.
- Вколоченные – когда один обломок прямо вколачивается в другой.

Признаки и симптомы сломанного пальца на ноге
Все основные признаки делятся на относительные, где он может рассматриваться как предполагаемый.
Может в это время появиться: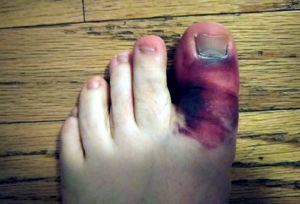
- довольно сильная боль;
- отёк;
- неподвижность;
- при движении человек ощущает боль;
- кровоизлияние под кожей или ногтем.
И абсолютный признак, где можно максимально точно определить, что палец именно сломан, а не ушиблен или вывихнут, включает такие признаки:
- Неестественное положение повреждённой конечности.
- Появляется неестественная подвижность, патологически отличающаяся от нормы.
- Видимая деформация – типична для сломанного пальца со смещением.
- Открытый перелом – можно увидеть даже глазом фрагменты кости в открытой ране.
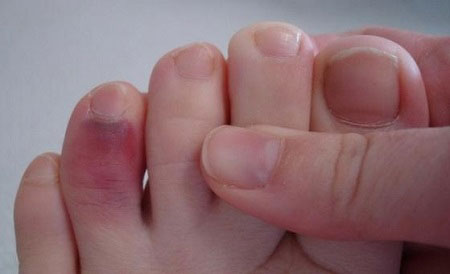
Специфические признаки для определения перелома:
- Сломанный безымянный палец часто бывает вначале безболезнен, поэтому перелом вначале принимают за сильный ушиб.
- Протекает сравнительно легко, и лечения особого не требует.
- Не приводит к нарушению функций всей стопы.
Мизинец имеет довольно хрупкое строение, поэтому всегда есть опасность сломать его.
Специфические признаки: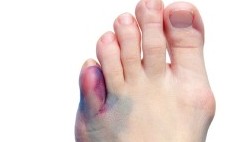
- пронизывающая, пульсирующая боль, долго не прекращающаяся;
- хруст при пальпации;
- неестественное расположение пальца.
Особенно подвержены повреждениям кончики пальцев, наверное, потому что мы их используем нещадно в быту и на работе. Возможна лихорадка и плохое самочувствие.
Признаки сломанного пальца на руке
Общие характерные симптомы:
- Постоянная боль в сломанном пальце, часто отдающая в кисть.
- Болевой синдром всегда усиливается при осевой нагрузке и даже лёгком прикосновении.
- Отёчность из-за внутреннего кровоизлияния.
- Ограничение движений.
- Болезненные судороги.
- Нехарактерное расположение сломанного пальца.
- Кожа становится более тёплой, на ощупь.
- Визуальное укорочение сломанного фаланга.
Самый неприятный перелом, условно делится на 2 вида:
- ломается косточка возле основания;
- в районе нижней фаланги.
Специфические признаки:
- нехарактерная подвижность сломанного пальца;
- рефлекторное подёргивание;
- онемение.
Не имеет специфических черт, так же, как и при переломе указательного пальца.
При сломанном среднем пальце всегда наблюдается:
- дрожание мышц;
- цианоз тканей;
- аномальная форма самого пальца;
- отёчность и нестерпимая боль.
Безымянный палец не несёт функциональной нагрузки и поэтому в период реабилитации необходимо делать специальную гимнастику для его восстановления. Чтобы можно было полноценно использовать палец в дальнейшем.
Что делать, если сломан палец на ноге?
Если ребёнок сломал палец себе на ноге, сразу начинайте принимать меры:
- Успокойте ребёнка и перестаньте паниковать сами.
- Снимите аккуратно с ребёнка обувь.
- Проведите иммобилизацию: сделайте так, чтобы сломанный палец оставался в неподвижном состоянии.
- Надо аккуратно примотать или перевязать сломанный палец к здоровым пальцам стерильным бинтом.
- Если ребёнок маленький возьмите его на руки и доставьте в ближайшее лечебное учреждение, если конечно имеется транспорт. Так ребенок будет меньше страдать.
Первая помощь при переломе пальца на руке
До того, как пострадавшего осмотрит травматолог, окажите посильную помощь на месте.
Вызовите скорую, а до приезда:
- Оцените на глаз тяжесть состояния пострадавшего человека и локализацию повреждения.
- Остановите кровотечение, если оно имеется, используя чистые бинты или материю.
- Если необходимо наложить шину на сломанный палец, выполните это. Сломанную фалангу нужно зафиксировать, чтобы избежать в последствии возможного смещения. Подойдёт любой жесткий предмет или даже соседний палец.
- Если перелом открытый, нужно обеззаразить рану любым имеющимся под рукой антисептиком: перекись водорода, раствором хлоргекседина. И обязательно наложить стерильный бинт, чтобы предотвратить возможное заражение раны. Это необходимо сделать обязательно, особенно если лечебное учреждение находится не близко.
- Важный этап — это обезболивание. Можно применять любые имеющиеся под рукой обезболивающие.
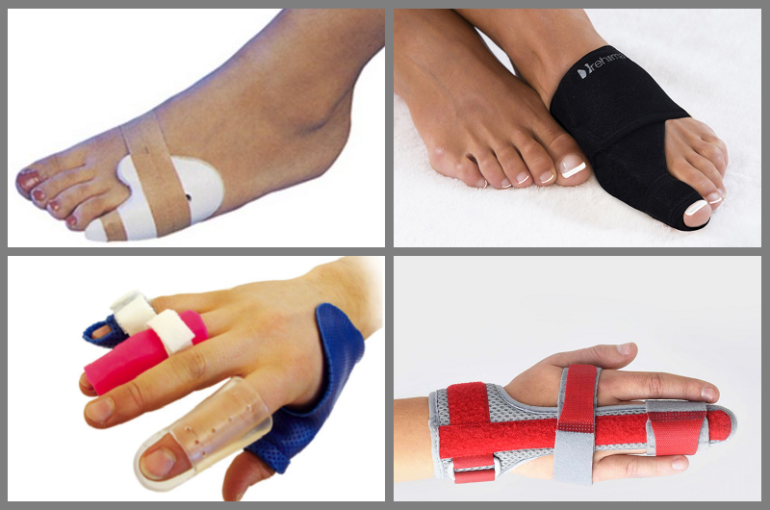
Как зафиксировать сломанный палец дома?
Для фиксации сломанного пальца подойдут различные подручные средства: деревянная палочка, пилка для ногтей, корпус от ручки, шпажка и т. д. Зафиксировать самодельную шину можно с помощью бинта. Если перелом открытый, продезинфицируйте рану любым дезинфицирующим средством и намотав немного бинта под низ, наложите шину.
Традиционный гипс громоздкий и тяжелый, но довольно хрупкий. Поэтому от него стали потихоньку отказываться, заменив их полимерными повязками, лангетами, ортезом из термопластика.

Хорошо подходят для восстановления сломанной конечности и эластичные повязки. После снятия гипса применяют еще некоторое время эластичный бинт, это помогает ускорить восстановление конечности.
Лечение перелома пальцев
Основные методы лечения переломов:
Иммобилизационные методы или фиксационные — применение гипсовых повязок или более усовершенствованных фиксаторов (если перелом без смещения) или даже после закрытой репозиции.
При наложении иммобилизирующей повязки различают следующие виды действий:
- подготовка бинтов или его (аналогов) — все нужные материалы выкладывают возле места проведения иммобилизации;
- подготавливают гипсовую лонгетку (аналог) — на стол выкладывают бинты определённой длины;
- накладывание повязки — обрабатывают сломанный палец раствором антисептика, укладывают сверху стерильный бинт и налаживают гипсовую лонгету или новый, полимерный аналог. Сверху проводят циркулярное бинтование.
Обеспечивается покой поражённого участка. При оперативном лечении проводят фиксацию всех костных обломков при помощи спиц.
Врач при сломанном пальце обычно выписывает препараты противовоспалительного и обезболивающего действия.
Болевой синдром хорошо снимают анальгетики:
- Суматриптан;
- Кетонал;
- Ибупрофен;
- Баралгетас;
- Анальгин;
- Темпалгин.
Чтобы снять воспаление, обычно назначают нестероидные противовоспалительные препараты:
- Нурофен;
- Напроксен;
- Кетанов.
Чтобы избежать развития вторичной инфекции назначают курс антибиотиков. Прописывают препараты кальция, иммуномодулирующие средства.
Реабилитация и восстановление
Чтобы восстановить былую подвижность пальца, обязательно показаны физиотерапевтические процедуры, к ним относятся:
- УВЧ и ультразвук с гидрокортизоном— ускорит процессы регенерации ткани, имеет противовоспалительное и отличное обезболивающее действие.
- Ванночки с морской солью, содой — болевая чувствительность снизиться, улучшиться местное кровообращение.
- Аппликации с целебным горным воском (озокерит) — проводят глубокое прогревание и восстановление тканей.
- Грязелечение и лечебный массаж помогут ускорить быстрейшее восстановление.
Важно в это время потреблять достаточное количество кальция. Хорошо конечно, чтобы организм получал его вместе с пищей, но, если вы не большой любитель молочных продуктов приобретите в аптеке таблетированный кальций.

Сломанный палец заживает за по-разному, всё зависит от типа травмы и качества лечения:
- Закрытый, не осложненный перелом, без смещения — составит 2-3 недели, а полное восстановление наступит к месяцу.
- Многооскольчатый, со смещением — обычный срок иммобилизации не меньше 30 дней, полная трудоспособность наступит с полтора месяца.
- При хирургическом вмешательстве, в частности вживление металлоконструкций — восстановление трудоспособности настанет к двум месяцам.
Проводить упражнения начинают всегда одинаково, независимо от типа перелома.
Этот комплекс упражнений проводят дома по 10-15 минут:
- Потрите рука об руку, чтобы усилить местный кровоток, сделайте несколько раз замок.
- Сжимайте с силой и сразу разжимайте пальцы в кулак.
- Сделайте веер с пальцев, растопырьте их как можно шире и произвольно подвигайте пальцами.
- Сядьте к столу и побарабаньте по нему пальцами, всеми по очереди. Подвигайте пальцами по столу имитируя ходьбу человечка.
- Поставьте ладошку вверх и по очереди загибайте пальцы.

Выполняйте различные упражнения на мелкую моторику: чаще перебирайте крупу, занимайтесь рукоделием, собирайте спички, конструктор, работайте на клавиатуре, играйте на музыкальных инструментах и т. д. Очень хорошо задействовать ручной эспандер.
Последствия перелома
Если отнестись халатно к перелому, последствия могут быть очень даже плачевные:
- Развитие анкилоза — сустав заменяется костной тканью, движения становятся невозможными.
- Образование ложного сустава — палец станет сгибаться в другом месте, не естественном.
- Стягивание и ограничение подвижности (контрактура) — вокруг места перелома образуется рубцовая мешающая движению.
- Костная деформация, то есть сломанный палец сросся неправильно — это происходит в результате смещения кости во время заживления.
- Несращение — два фрагмента кости соединены между собой неправильно, отсюда и нестабильность в месте перелома.
- Присоединение инфекции — рваные раны не были обработаны должным образом.
- Остеомиелит — происходит быстрое разрушение кости. Показана только ампутация фаланги.
Дают ли больничный при переломе пальца?
Конечно дают больничный, если у человека сломан палец, освобождают от работы на 10 календарных дней, пока будет идти срастание перелома. Затем продлевают при необходимости по решению МСЭК уже на 30 дней. Человек может находиться в общем на больничном листе не более 120 дней.
Если выздоровление и за это время не наступит, тогда врач обязан подготовить все документы на МСЭК. И тогда врачебная комиссия должна вынести решения по поводу продления больничного или оформления инвалидности.
Сломанный палец и страховка
За сломанный палец причитается 5% от общей суммы страховки. Это примерно 25-40 тысяч рублей. Если это не покроет траты на лечение, тогда можно и претендовать на доплату. Конечно в пределах допустимой суммы.
Перелом пальца и армия
Возьмут ли в армию с переломом, однозначного ответа нет, потому что травмы бывают разные. Конечно с неизлеченными переломами не берут однозначно. Если функциональность конечности полностью нарушена, предоставляется отсрочка до следующего призыва.
Заключение
Несмотря на данные выше рекомендации, обязательно нужно обращаться за медицинской помощью после травмирования пальца. Только врач сможет оценить серьёзность травмы, оказать медицинскую помощь и правильно реабилитировать человека. Берегите себя и не забывайте о самых элементарных правилах осторожности!
Читайте также:


