Боли сильные ложного сустава
Болями в суставах в той или иной форме страдает до 5/6 всех людей в возрасте от 35 лет. Эти боли бывают кратковременными или продолжительными, слабыми или интенсивными, локальными или распространенными, но все они значительно снижают качество жизни, а в ряде случаев приводят к нетрудоспособности. Как определить причину болей в суставах и избавиться от них?
Суставная боль специфична в силу анатомии и физиологии узлового соединения двух косточек. Мешочек с синовиальной жидкостью расположен между костями для снижения осевых ударных нагрузок и обеспечения гладкого скольжения при работе сустава. Каждая кость покрыта своей соединительной тканью, к которой крепится огромное количество сухожилий. Они образуют прочные стенки соединения без кровеносных сосудов внутри капсулы.
Боль в суставах вызывается раздражением нервных окончаний, идущих от синовиальной суставной сумки (капсулы), а раздражителями могут выступать токсины, кристаллы солей (ураты натрия или калия), аллергены, продукты аутоиммунных процессов, остеофиты и другие воспалительные компоненты. Чаще боль появляется в кровеносных сосудах, обильно покрывающих суставную сумку снаружи. Любая отечность капсулы приводит к пережатию сосудов и накоплению невыведенных токсинов.
Артралгия чаще всего является предвестником или симптомом другого серьезного заболевания, а может быть и самостоятельным недугом. По этой причине при болях в суставах любой интенсивности, но достаточной продолжительности, следует в обязательном порядке пройти медицинское обследование.
Возможные причины сильных болей в суставах
Следующие заболевания чаще всего являются причинами артралгии:
- Артриты :
- ревматоидный;
- подагрический;
- псоариатический;
- реактивный;
- септический;
- остеоартрит.
- Бурситы:
- травматический;
- диатезный;
- бруцеллезный;
- туберкулезный;
- гонорейный;
- сифилитический.
- Детские заболевания:
- болезнь Стилла;
- синдром Кавасаки.
- Системные заболевания:
- грипп;
- анкилозирующий спондилоартрит (болезнь Бехтерева);
- системная красная волчанка;
- системная склеродермия;
- саркоидоз;
- системные васкулиты;
- диффузный (эозинофильный) фасциит;
- рецидивирующий полихондрит;
- болезнь Лайма (системный клещевой боррелиоз);
- болезнь Шегрена;
- синдром Шарпа;
- болезнь Крона.
- Опухолевые заболевания:
- остеомиелит;
- миеломная болезнь;
- лимфобластный лейкоз;
- костные метастазы.
Вышеприведенный список является иллюстрацией того, насколько разнообразными могут быть причины артралгии и как важно пройти комплексное обследование при появлении продолжительных или интенсивных болей в суставах.
Лечение самих болей в суставах является симптоматическим, то есть направлено на устранение или снижение болевого синдрома. При этом очевидно, что снятие болей в суставах неизбежно должно дополняться лечением первопричины артралгии, которую необходимо выявить при помощи ряда диагностических тестов:
- визуальное (физикальное) обследование;
- определение выраженности болей и их характера;
- исследование крови (общее, биохимическое);
- исследование рентгенограммы суставов;
- исследование при помощи магнитно-резонансной и компьютерной томографии;
- денситометрия, или определение плотности хрящевой и костной ткани, как при помощи вышеуказанных МРТ и КТ, так и с использованием УЗИ;
- артроскопия, или эндоскопическая визуализация суставной полости;
- диагностическая пункция суставов, или эвакуация синовиальной жидкости при помощи прокола шприцем для дальнейшего лабораторного исследования.
Но вне зависимости от выявленной причины болей в суставах, а также при отсутствии прямых противопоказаний врачи чаще всего назначают нестероидные противовоспалительные средства (НПВС), которые обладают способностью снимать боль, отек, гиперемию, лихорадочное состояние, понижать температуру, уменьшать воспалительные процессы. Всего их существует около 40 видов, с точки зрения химического строения подразделенных на несколько групп, большинство из которых представляют производные органических кислот: аминоуксусной, салициловой, пропионовой, гетероарилуксусной, индоловой, эноликовой, а так же являются производными коксибы, пиразолона и других.
Побочными эффектами почти всех НПВС являются раздражение желудочно-кишечного тракта, так как препараты произведены на основе кислот, угнетение агрегации тромбоцитов (снижение свертываемости крови) и нарушение почечного кровотока (при почечной недостаточности). В остальном, если нет индивидуальных противопоказаний и есть желание соблюдать все предписания врача, препараты НПВС достаточно безвредны.
В нижеприведенной таблице представлен сравнительный анализ нестероидных противовоспалительных средств, с точки зрения их болеутоляющих и противовоспалительных функций.
Ложный сустав – распространенное расстройство, при котором в месте перелома появляется соединительная ткань. Из-за этого поврежденный участок приобретает патологическую подвижность, что доставляет серьезный дискомфорт для пациента.
Данная проблема может быть как первичной, так и вторичной. Чаще всего она возникает на фоне нарушения питания еще во время внутриутробного развития. При приобретенном ложном суставе патология развивается из-за неправильно срастающегося перелома.
Описание
Наиболее важной классификацией ложных суставов является определение характера его появления: он может быть приобретенным и врожденным. Распознать врожденную форму патологии удается только после того, как ребенок начинает активно передвигаться.
Врожденный ложный сустав диагностируется редко, в подавляющем большинстве случаев возникает в нижней трети голени. Приобретенная форма патологии возникает при неправильном сращении сломанной кости.

Спровоцировать это явление могут следующие группы причин:
- Ошибки, допущенные в процессе лечения, — неполное совмещение обломков или устранение зажатых обломками тканей, неправильная иммобилизация;
- Тяжесть травмы – образование ложного сустава возникает при утрате части кости, нагноении, размозжении участка мышечной ткани;
- Анатомические и физиологические особенности – нарушения в кровообращении и трофике негативно сказываются на прочности тканей, препятствуют заживлению.
Спровоцировать развитие приобретенного ложного сустава может недостаток витаминных комплексов в организме. На скорости восстановления костей негативно сказывается дефицит витамина Д. Риск возникновения ложного сустава значительно повышается при переломе у беременных женщин и людей с гормональными нарушениями или расстройством нервной системы. Очень важно провести расширенную диагностику и определить причину такой патологии.
Симптомы
Точные признаки ложного сустава зависят от места, где он находится. Однако распознать такое новообразование можно по общим проявлениям, которые характерны для любой области. Диагностировать отклонение можно по:
- Нарушению походки;
- Боли в месте перелома;
- Деформации поврежденной конечности;
- Нарушению функционирования;
- Неестественному изгибу руки или ноги;
- Снижению мышечного тонуса, атрофии тканей;
- Невозможность удерживать предмет в одном положении двумя руками;
- Отечность поврежденного участка;
- Ограниченная подвижность;
- Увеличение амплитуды движения;
- Отсутствие дискомфорта при пальпации.
Проще всего диагностировать приобретенную форму ложного перелома – человек сразу же замечает изменения и обращается к врачу. Выявить эту патологию у детей удается только после того, как они начинают активно передвигаться.
Классификация
Чтобы подобрать наиболее подходящую тактику воздействия на ложный сустав, необходимо провести расширенную дифференциацию. В первую очередь необходимо определить причины такого изменения. В зависимости от этого параметра выделяют врожденные и приобретенные ложные суставы. Последние делятся на травматические и патологические.
Наиболее важной классификацией является деление новообразований по симптомам. Выделяют ложный сустав:
- Формирующийся – диагностировать его удается до момента полноценного образования ложного сустава. При рентгенологическом исследовании удается четко определить границы перелома и костную мозоль. Отличается появлением болезненных ощущений при пальпации.
- Фиброзный – на концах поврежденной кости скапливается фиброзная ткань, которая четко просматриваться на КТ. Распознать такое состояние можно по ограниченной подвижности суставов.
- Некротический – возникает после ранений или переломов, которые имеют высокую вероятность к развитию некроза. Чаще всего возникает при повреждении бедренной кости или таранной шейки.
- Псевдоартроз костного регенерата – возникает при развитии остеотомии берцовой кости, ее недостаточной иммобилизации или растяжении мышц.
- Истинный – формируется на одной кости из-за ее чрезмерной подвижности. На острие формируется гиалуроновый хрящ, со временем возникает околосуставная сумка с жидкостью.

При оценке течения дегенеративных процессов выделяют неосложненные и инфицированные ложные суставы. В первом случае заболевание протекает без образования гноя и воспалительного процесса, во втором – присоединяется инфекция, возникают признаки заражения организма.
Особенности врожденных ложных суставов
Ложный сустав у детей – редкое явление, которое возникает у 1 ребенка на миллион. Такое сложное заболевание требует незамедлительной коррекции. Причиной возникновения данной патологии является нарушение развития костного скелета во время развития в утробе матери. Врожденная патология может быть двух форм:
- Истинная – диагностируется сразу же после рождения во время первого осмотра.
- Латентная – признаки патологии скрыты, после рождения проявляются симптомы склероза. Со временем участок кости надламывается, происходит постепенное формирование ложного сустава.
Поспособствовать проявлению патологии способен вывих тазобедренного сустава. Первые признаки латентной формы отклонения возникают после того, как ребенок начинает активно передвигаться. По мере возрастания нагрузки на костный скелет такой сустав ломается, что приводит к серьезным осложнениям. Распознать признаки врожденного ложного сустава можно по:
- Чрезмерной подвижности конечности;
- Проявлениям атрофии мышечной ткани в определенном месте;
- Переносу массы тела на одну ногу, так как ребенок не может полностью наступить на патологическую конечность;
- Непропорциональности размеров конечностей.

Однозначно определить ложный сустав позволит только расширенное диагностическое обследование. С его помощью специалист точно скажет, что спровоцировало отклонение. После этого он назначит эффективное и безопасное лечение.
Диагностика
При комплексном подходе диагностировать ложный сустав достаточно просто. Для этого необходимо обратиться к квалифицированному травматологу. Он соберет подробный анамнез, после чего отправит пациента на расширенное диагностическое обследование. В первую очередь ему необходимо узнать, имеются ли у пациента переломы, как давно они зажили, как долго восстанавливались кости. Если ложный сустав удалось диагностировать до момента полного формирования, избавиться от него получится гораздо быстрее.
Чтобы подтвердить диагноз, пациенту необходимо пройти прямую и боковую рентгенографию. В особо запущенных случаях дополнительно назначается исследование сустава в косых проекциях.

На рентгеновском снимке специалист сможет определить сглаживание и закругление обломков кости, отсутствие мозоли. Диагностировать ложный сустав удается по образованию замыкательной пластины в патологическом месте. При детальном изучении такого образования специалист определяет сужение костных фрагментов, а также утолщение отломков. При правильном сращении костей. Один обломок становится вогнутым, другой – выпуклым.
Методы лечения
Чтобы избавиться от ложного сустава, необходимо комплексно подойти к решению проблемы. Назначать все процедуры должен исключительно квалифицированный лечащий врач. Он поможет восстановить непрерывность костной ткани, избавит человека от произошедших деформаций. Благодаря этому конечности удастся вернуть ее физиологические функции. При определении тактики терапии нужно учитывать характер образования, а также индивидуальные особенности организма.
Важно, чтобы лечение включало в себя следующие мероприятия:
- Общие лечебные действия – позволяют восстановить мышечный тонус, способствуют укреплению всего организма. Они необходимы для ускоренного заживления поврежденной конечности. Они заключаются в проведении различных физиотерапевтических процедур: иглоукалывания, грязелечения, парафинировании, магнитной терапии, УВЧ, воздействии токами, массажа.
- Местные воздействия – способствует активизации восстановительных процессов, ускоряет регенерацию кожного покрова и заживление отломком. Использование медикаментозных препаратов способствует нормализации кровообращения, профилактике гнойных осложнений. Это помогает снизить скорость дегенеративных процессов.
- КДО – помогает уменьшить расстояние между поврежденными отломками, избавиться от деформации конечности и ее укорочения. Процедуры проводятся при помощи специальных аппаратов. Важно, чтобы конечность во время воздействия была прочно зафиксирована.
- Устойчивый остеосинтез – патологическому суставу необходимо обеспечить полный покой. Это обеспечивают фиксаторы, которые помогают добиться полной неподвижности. Благодаря этому удается полностью срастить кости, восстановить их целостность без хирургического вмешательства.
- Костную пластику – наиболее радикальный метод воздействия, которой проводится в качестве терапии псевдоартроза. Перед хирургическим вмешательством необходимо избавиться от воспаления или имеющегося гноя, подавить активность любых вирусов и бактерий в организме. В ходе процедуры специалист иссекает ложный сустав, на его место устанавливает металлическую пластину.

Выбор определенной тактики лечения ложного сустава зависит от вида поражения.
Если образование успело полноценно сформироваться, то обойтись без хирургического вмешательства невозможно. Подобные операции не проводятся в детском возрасте, так как в этот период костная ткань активно растет. Обычно вмешательства назначаются по достижению 14-летнего возраста, по мере роста может потребоваться дополнительная операция для замены металлической пластины. При комплексном подходе и соблюдении рекомендаций врача избавиться от ложного сустава получится без хирургического вмешательства.
Для успешной терапии заболевания нужно учитывать некоторые особенности:
- При появлении околосуставной сумки проводится КДО;
- Если ложный сустав возник на бедренной кости, пациенту назначается интрамедуллярный остеосинтез;
- При псевдоартрозе большой берцовой кости назначается закрытый тип компрессионно-дистракционного остеосинтеза;
- Патология на лучевой кости требует аппаратного вытяжения и костной пластики;
- При повреждении лучевой кости предплечья проводится аппаратная дистракция и костная пластика.
Реабилитация
Терапия ложного сустава предполагает длительный реабилитационный период. Он необходим для восстановления кровообращения, нормализации питания тканей, а также ускоренного заживления поврежденных тканей. Наибольшую важность представляют следующие процедуры:
- Лечебная гимнастика – позволяет вернуть организм к привычной активности, способствует постепенному нарастанию мышечной ткани.
- Массаж – ускоряет кровообращение, благодаря чему восстановительный процесс протекает быстрее.
- Физиотерапевтические процедуры – позволяют ускорить процесс восстановления, избавляют от болезненности и дискомфорта.
- Фитотерапия – лечение целебными травами. Употребление различных отваров и настоев благоприятно сказывается на всем организме, способствует более быстрому восстановлению и купированию болезненных ощущений.




При организации восстановления у пожилых людей количество физиотерапевтических процедур и занятий ЛФК снижается – важно не перенапрягать организм. Ускорить заживление поможет прием различных витаминных комплексов. Они улучшают кровообращение, повышают трофику и напитывают организм полезными микроэлементами.
Возможно, вы слишком много бегаете или часто моете полы.
Что такое суставы
Сустав — это место, в котором сходятся две кости. Именно суставы обеспечивают подвижность костей относительно друг друга: благодаря им вы можете сгибать ногу в колене, руку — в локте и проделывать тысячи других сложных движений.
Устроен условный среднестатистический сустав так.

Изображение: OpenStax College / Wikimedia Commons
Мешочек (полость) с синовиальной жидкостью, расположенный между костями, снижает ударные нагрузки и обеспечивает гладкое скольжение при работе сустава. Суставные хрящи дополнительно защищают кости, например если ударная нагрузка слишком велика или амортизирующей синовиальной жидкости по каким‑то причинам недостаточно.
Собственно, в состоянии синовиальной жидкости и хрящей чаще всего и кроется How Arthritis Causes Joint Pain основная причина артралгии (общее название болей в суставах).
Износ хрящей также способен привести к бурситу — воспалению бурсы. Когда хрящевая прослойка истирается, кости начинают контактировать напрямую, и это трение может быть болезненным. Затруднения в работе сустава заставляют бурсу находиться в постоянном напряжении, а это верный путь к началу воспалительного процесса.
Впрочем, есть и другие способы заработать воспаление суставной капсулы.
Почему болят суставы
Боли в суставах очень распространены: в одном из национальных исследований около трети взрослых американцев сообщили Joint Pain , что испытывали болезненные ощущения хотя бы раз за последние 30 дней. Причин у этого может быть много. Назовём самые распространённые. Важное замечание: каждое из перечисленных ниже состояний не обязательно поражает все суставы тела. Как правило, страдают один или несколько.
С годами суставные хрящи изнашиваются. У кого‑то медленнее, у кого‑то быстрее — скорость процесса зависит от многих факторов, включая наследственность, вес и степень физических нагрузок на суставы.
Такую дегенерацию хрящей называют остеоартрозом. По некоторым данным Tips to Ease the Common Pains of Aging , с этой проблемой сталкивается каждый третий человек в возрасте старше 60 лет.
Артрит — общее название для огромного количества болезней, вызывающих воспаление суставов. Например, популярен (если можно так сказать) ревматоидный артрит — заболевание, при котором иммунная система сбоит и начинает атаковать клетки собственного организма, концентрируясь на суставах.
Симптомы ревматоидного артрита, как правило, проявляются Stiff Joints: Why They Hurt and How to Treat Them в возрасте от 30 до 60 лет, причём женщины страдают чаще, чем мужчины. Недуг даёт о себе знать не только болью, но и нарастающей деформацией, искривлением суставов. Обычно это происходит Rheumatoid Arthritis (RA) Diagnosis в первые два года болезни.
Если говорить об аутоиммунных заболеваниях, то популярную благодаря доктору Хаусу волчанку не обойти. При ней иммунная система атакует самые разные органы и ткани: мозг, сердце, лёгкие, почки, кожу, клетки крови… И суставы в том числе. Хроническое воспаление суставных сумок аукается столь же хронической болью.
Например, грипп. Вирус активно распространяется по организму, проникает в синовиальную жидкость и вызывает воспаление суставной капсулы. Так появляется ломота в суставах — один из наиболее ярких гриппозных симптомов.
Однако к суставной ломоте также могут приводить и другие вирусные и бактериальные инфекции.
Она же клещевой боррелиоз. Это классический пример бактериальной инфекции. Бактерии — боррелии — попадают в человеческий организм из слюнных желёз впившегося в кожу заражённого клеща и вызывают воспаление суставов. Сначала оно проявляется болью и отёками, а в дальнейшем может перерасти в артрит и вообще привести к ограничению подвижности.
Они тоже могут привести Bursitis к бурситу — воспалению суставной сумки. Часто от такого вида болей в суставах страдают игроки в бейсбол, бегуны на дальние дистанции или люди, которые вынуждены много времени проводить, ползая на коленях: плиточники, укладчики ковровых покрытий, мойщики полов.
Боль в суставах также может сопровождать следующие состояния:
- гипотиреоз — заболевание щитовидной железы, при котором она вырабатывает недостаточное количество гормонов;
- костные инфекции;
- неврологические нарушения;
- фибромиалгию Fibromyalgia — заболевание неизвестного происхождения, которое сопровождается скелетно‑мышечными болями;
- рахит;
- лейкемию;
- саркоидоз;
- рак кости.
Что делать, если болят суставы
Для начала нужно разобраться с причиной. Поскольку они могут быть весьма разнообразны, лучше всего делать это вместе с врачом. Начните с терапевта: он проведёт осмотр, предложит вам сдать необходимые анализы или провести процедуры, включая рентген, магнитно‑резонансную томографию или УЗИ. А при необходимости доктор направит к профильному специалисту: хирургу, ревматологу, иммунологу, инфекционисту, эндокринологу.
Если окажется, что боль в суставах связана с каким‑либо заболеванием, надо будет заняться его лечением. Когда вы победите или возьмёте под контроль основную болезнь, неприятные ощущения в суставах исчезнут сами собой.
Обязательно и как можно быстрее обратитесь Stiff Joints: When to see a doctor к врачу, если:
- боль в суставах длится пять дней или дольше;
- сильная боль всерьёз сковывает движения и не даёт нормально спать;
- вы наблюдаете отёк вокруг поражённого сустава;
- сустав покраснел и кажется горячим на ощупь;
- сустав не работает — вы не можете согнуть ногу, руку, пошевелить пальцем.
Если же опасных симптомов нет, можно попробовать справиться с болью домашними средствами Joint Pain: Causes and Pain Relief Options :
- Сделайте холодный компресс. На 15–20 минут приложите к суставу грелку с холодной водой или обёрнутый в тонкую ткань пакет со льдом. Повторяйте несколько раз в день при необходимости. Такая процедура поможет снять отёк и облегчит движение в суставе. Также холод снижает чувствительность болевых рецепторов, поэтому вы получите и лёгкий болеутоляющий эффект.
- Воспользуйтесь эластичным бинтом. Обёрнутый вокруг сустава, он тоже поможет справиться с отёчностью.
- При возможности поднимите сустав выше уровня сердца и полежите в таком состоянии 20–30 минут.
- Примите безрецептурное обезболивающее и противовоспалительное средство, например, на основе парацетамола или ибупрофена.
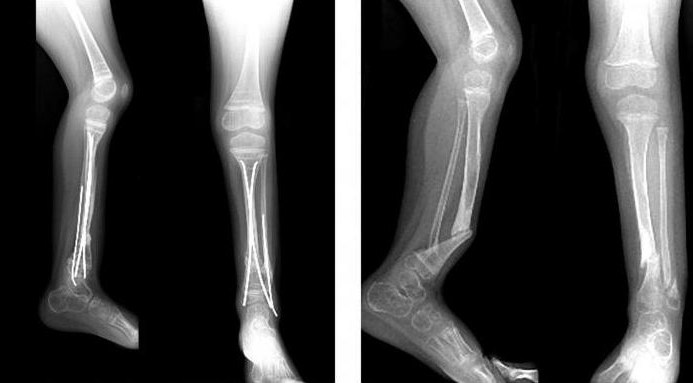
О том, что появился ложный сустав, свидетельствует подвижность костей в неестественном месте. Например, кость не срослась после перелома, и ее обломки остались подвижными.
В некоторых ложных суставах подвижность едва заметна, в других нога или рука могут даже перекручиваться на 360 градусов. В одних случаях конечность становится короче незначительно, в других рука или нога укорачиваются до 10 сантиметров. Ложный сустав, если он образовался на бедре или голени, мешает при ходьбе, нога подвертывается, и человек вынужден пользоваться тростью, костылями или специальным ортопедическим аппаратом.
Когда ложный сустав образуется на руке, она не только укорачивается и деформируется — ослабляется сила мышц. К тому же нарушается функция истинных, близлежащих суставов из-за их вынужденного бездействия.
Реже ложные суставы бывают врожденными, при этом они, как правило, появляются в нижней трети голени.
Чаще всего ложные суставы образуются после тяжелых травм, особенно у людей пожилых или страдающих остеомиелитом, диабетом и хроническими заболеваниями желудка, печени, кишечника, почек — эти болезни ослабляют организм. Несращение перелома может возникать, если мышцы или другая ткань оказываются зажатыми отломками, при большом их смещении, при потере большого участка кожи, а также при нарушении кровоснабжения отломков, что иногда бывает при переломах шейки бедра.
Невозможность ступать на ногу, работать рукой, боли в области сустава, например, голени, бедра.
Там, где это возможно, на помощь больным приходят хирурги, травматологи, ортопеды. Для соединения костей они применяют специальные гвозди, пластинки и аппараты, позволяющие прижимать отломки костей друг к другу для их скорейшего сращения и одновременно устранять укорочение конечности. При этом больной может ходить, опираясь на больную ногу с первых дней после операции. В самых тяжелых случаях в область ложного сустава пересаживают собственную или донорскую кость.
И выдержки человека, потому что послеоперационное лечение занимает много времени — до года и более. Но не всегда требуется операция. Когда ложный сустав не вызывает боли (например, при ложном суставе верхних конечностей), а также если операция почему-либо противопоказана, рекомендуется носить ортопедический аппарат. Чтобы не допустить появления ложного сустава, надо строго выполнять назначения врача при лечении переломов. Особенно недопустимо самовольно и преждевременно снимать гипсовую повязку, настаивать на выписке из больницы, чтобы долечиваться дома и в поликлинике.
Не менее важно ускорять сращивание костей с помощью диеты, обогащенной кальцием. Нужно исключить из рациона все продукты из пшеничной муки — хлеб, сдобу, а также сладости. Обязательно в течение полугода регулярно на завтрак есть несладкие каши на молоке из пшена и риса, кукурузной крупы и пить бульон из рыбных костей, чешуи и плавников. Готовят его так: сварите морскую рыбу (горбушу, сельдь), очистите от костей, чешуи, плавников, головы и продолжайте варить на медленном огне в том же бульоне еще 3 часа, подливая воду по мере выкипания, чтобы в конце варки ее было около 1 литра. После чего процедите и пейте утром и вечером по 0,5 стакана. Этот рыбный бульон — поставщик фосфора, необходимого для укрепления костной ткани.
После еды можно принять 1 чайн. ложку перемолотой яичной скорлупы, запивая 1–2 глотками яблочного уксуса, разбавленного водой:
1 чайн. ложка на 1 стакан кипяченой воды. Незаменим в лечебной диете и репчатый лук. В его состав входит природный алюминий, который способствует усвоению кальция в костной ткани. Лук надо есть из расчета 2 г на 1 кг собственного веса. Если вес 60 кг, значит, ежедневная норма — 120 г лука, примерно 1,5 крупной луковицы. У некоторых людей сырой лук может вызвать раздражение слизистой оболочки желудка. Чтобы избавиться от неприятных ощущений, надо его мелко порезать, высушить на солнце или батарее и есть сушеным. Пригоршни сушеного лука в день вполне достаточно. Кроме этого, нужно есть и пить больше кисломолочных продуктов. Если нет сопутствующих хронических болезней сердца или желудка и печени, съедайте по 30 г сыра ежедневно.
Для укрепления организма и костной ткани можно принимать такую настойку. Расколите 2–3 кг зрелых грецких орехов, соберите перегородки, залейте их водкой и поставьте в темное место на 2 недели до получения темно-коричневой настойки. Процедите и пейте по
1 ст. ложке 3 раза в день в течение 20 дней. Если после этого боль будет беспокоить, нужно приготовить еще одну порцию настойки и повторить лечение.
И. И. Манкин, хирург-ортопед, врач высшей категории
* Высушенные цветы или почки сирени обыкновенной (желательно фиолетового цвета) насыпьте доверху в литровую банку, залейте полностью водкой и настаивайте 8-10 суток. Настойку принимайте внутрь по 30-40 капель 2-3 раза в день.
Ложный сустав – довольно серьезная проблема как для больного, так и для хирурга. Отмечается такая патология у 3 % людей, которые перенесли перелом кости. Своевременное обращение к врачу поможет избавиться от болезни и избежать ее последствий. У 95 % пациентов отмечается полное выздоровление после грамотного оперативного вмешательства. Ложный сустав сам по себе не пройдет, при малейших подозрениях на развитие патологии стоит проконсультироваться со специалистом.
Ложный сустав – нарушение непрерывности трубчатой кости, патологическое возникновение подвижности в нехарактерных частях. Данная патология может быть как врожденной, так и приобретенной (после перенесенных травм). Она характеризуется болевым синдромом при физических нагрузках на пораженную конечность. Для коррекции кости требуется оперативное вмешательство. Современная медицина успешно лечит нарушение кости и консервативными методами.
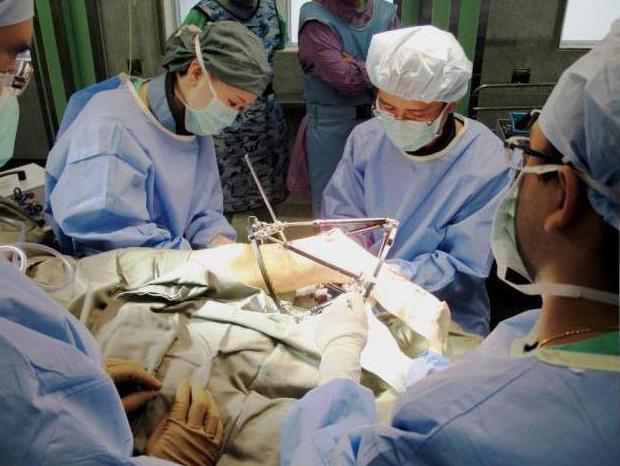
Ложный сустав, псевдоартроз, очень сложное и серьезное заболевание. Такое нарушение приводит к инвалидности. Оно наблюдается приблизительно у 3 % людей, имевших переломы. Диагностируется зачастую на большеберцовой кости, а также лучевой, иногда – бедренной и плечевой. Врожденных патологий приходится 0,5 % на все имеющиеся врожденные аномалии опорно-двигательного аппарата. Это довольно редкое явление локализуется в большинстве случаев на голени.
Формирование патологии после перелома
Наличие ложного сустава отмечается в тех случаях, когда кость после перелома не срослась, а вместо этого образовался своеобразный сустав. Главное отличие такой патологии от неправильно сросшегося перелома – наличие костной пластины, прикрывающей область откола. С одной стороны отмечается формирование впадины, с другой – головки. Ложный сустав после перелома характеризуется нарастанием хрящевой ткани на краях обломков. Область формирования патологии покрывается чем-то подобным суставной сумке. Отмечается наличие синовиальной жидкости. Сустав очень подвижен, в некоторых случаях может поворачиваться на 360 градусов.
Контроль над движениями ложного сустава невозможен, что привносит в жизнь человека немалые трудности и проблемы. Если патология образовалась на нижних конечностях, то это делает невозможным нормальное передвижение. Ведь нога может изгибаться в псевдосуставе во время упора на нее. Опасность псевдоартроза состоит не только в аномалии кости, отмечается также нарушение истинных суставов и близлежащих мышц и тканей. При врожденных псевдоартрозах происходят аномальные процессы еще на внутриутробном этапе развития. Проявляется болезнь, как правило, тогда, когда ребенок начинает ходить.
Виды ложных суставов
Для классификации ложных суставов используют несколько способов. Их отличают по характеру повреждений, отношению к разнообразным инфекциям и другим причинам возникновения.
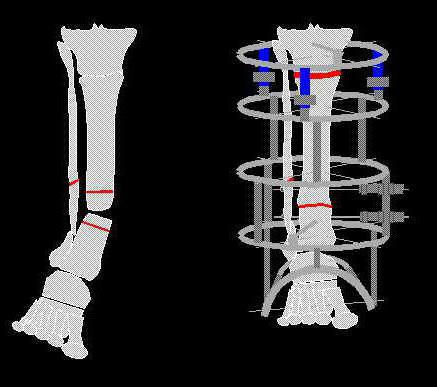
Травматологи применяют такой способ классификации:
- Истинный ложный сустав. Отмечают формирование такого вида псевдосустава, когда после перенесенной травмы края кости обрастают небольшими участками хрящевой ткани, которая в дальнейшем зарубцовывается. Кость деформируется, и наблюдается полная ее подвижность в видоизмененном месте. Кости болтаются, а значит, срастись не имеют никакой возможности. Зачастую происходит аномальный процесс в плечевой и бедренной костях.
- Некротический. Характеризуется постоянными сильными болями, невозможностью функционирования конечности и отечностью поврежденного места. Такой вид характерен для травм с размозжением мягких тканей и большим количеством осколков.
- Замедленная консолидация. Формируется в результате слишком затянутого периода срастания костной ткани. Присутствует сильная боль, особенно при нагрузках, даже незначительных. На рентгеновском снимке отчетливо видна линия перелома на фоне слабой костной мозоли.
- Фиброзный ложный сустав. Такой вид псевдосустава встречается чаще всего. Может проявиться в тех случаях, когда срок срастания затянут больше чем в два раза. Между двумя составляющими кости образуется своеобразная щель, и отмечается развитие ложного сустава. Функция конечности частично ухудшается, отмечаются умеренные боли в пораженной области.
- Разрушение костной мозоли. Ложный сустав после перелома данного вида развивается в результате неправильного лечения, а именно – при неправильном вытяжении.
- Псевдоартроз. Патология, развивающаяся после вывихов и переломов внутри сустава, например тазобедренного.
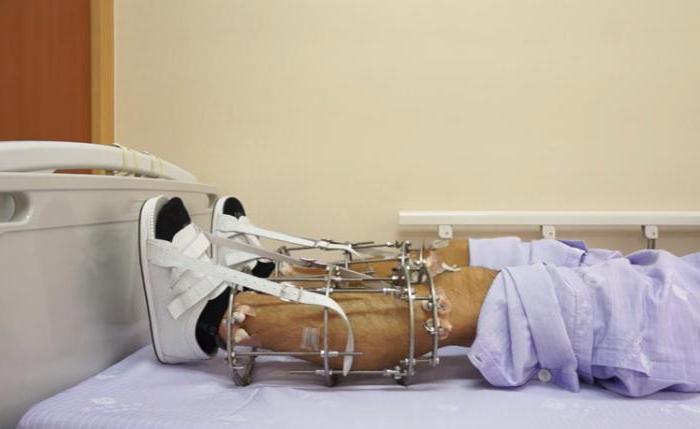
По выраженности костной мозоли
Для этого вида классификации особое внимание уделяют характеру возникновения костной мозоли. Различают такие:
- Гипертрофический ложный сустав – для него характерно нарастание сильной костной мозоли. При таком виде сосуды практически не повреждены, костные обломки находятся стабильно в одном положении. Сопровождается болями средней силы, возможны небольшие физические нагрузки на пораженную конечность.
- Аваскулярный – для этого типа характерно слабое нарастание костной мозоли, возможно расхождение краев кости, отмечается остеопороз. Отчетливо видна деформация и патологическая подвижность поврежденной конечности.
Ложный сустав после перелома развивается по первому или второму типу в зависимости от питания кости поврежденной области. При нарушении такового чаще всего диагностируется аваскулярный тип.
По степени инфицирования
Аномальный процесс очень часто сопровождается проникновением бактерий с дальнейшим развитием патогенной микрофлоры. В запущенных случаях возможно развитие гнойных очагов. Различают 3 вида псевдосустава:
- Не осложненные. Они не отягощены заметным воспалительным процессом, но, если не заняться их лечением, в ближайшее время это может случиться.
- Инфицированные – отчетливо виден очаг воспаления. Для такого типа характерно повышение температуры в пораженном месте, опухание проблемного участка, потливость и недомогание.
- Гнойный ложный сустав сопровождается возникновением гнойных свищей, выделением гноя.
Особенности врожденного псевдосустава
Если на внутриутробном этапе развития произошло какое-либо отклонение, то после рождения возможны разнообразные патологии опорно-двигательной системы. Такую аномалию развития делят на 2 вида:
- Истинная – диагностируется у ребенка сразу после рождения при обязательном осмотре неонатолога.
- Латентная – кость ломается уже после рождения, и на месте перелома образуется сустав. Проявляется в период, когда малыш начинает ходить.
На что стоит обратить внимание, чтобы определить наличие или развитие патологии:
- отмечается аномальная подвижность конечности, не присущая этапу развития малыша;
- визуально одна конечность отличается от другой пропорционально;
- характерная дистрофия мышц в месте поражения;
- невозможность полноценно передвигаться и ступать на ногу.
Для того чтобы подтвердить или опровергнуть диагноз, нужно сделать рентгеновский снимок.
Международная классификация
С развитием медицины возникла потребность в систематизации и классификации данных, а также надежности созданных систем для хранения и обработки. Международная статистическая классификация болезней, травм и причин смерти (МКБ) – документ, который обеспечивает единство методических подходов на международном уровне.
Для удобства международное медицинское сообщество пользуется шифрами и кодами. У всех они одни и те же, поэтому докторам из разных стран, владеющим разными языками, не составит труда расшифровать диагноз. Почему именно МКБ 10? Не 3, не 7, а 10? Все намного проще, чем кажется. Каждые 10 лет данную систему классификации пересматривают, дополняют, изменяют.
Псевдосустав – аномальное изменение костей, которое приводит к подвижности в нехарактерных местах. Исходя из международной классификации, данному заболеванию присвоен код, который позволяет расшифровать диагноз и причину возникновения. Занесение ложного сустава в МКБ было неминуемо. Это довольно серьезная проблема, которая нуждается в более тщательном изучении.
М84.1 – несрастание перелома (псевдоартроз).
М96.0 – псевдоартроз после сращения.
Таким образом, классификация ложных суставов по МКБ очень важна и нужна.
Основные причины
Что лежит в основе заболевания? Что вызывает его развитие? Для того чтобы разобраться в этом вопросе, следует изучить причины возникновения патологического процесса:
- Одной из главных причин являются различные заболевания, которые могут нарушить обменные процессы в организме, а это, в свою очередь, влияет на регенерацию костной ткани. К таким заболеваниям относят рахит, патологии щитовидной железы, интоксикацию и опухолевую кахексию.
- После хирургического вмешательства, в результате неправильной фиксации обломков кости.
- Ошибки в лечении в послеоперационном периоде (несвоевременное снятие аппарата фиксации, недостаточная иммобилизация больного, слишком ранние нагрузки на конечность).
- Нагноения на пораженном участке.
Есть и другие причины, о которых стоит вспомнить:
- неправильное сопоставление костей;
- попадание между обломками кости мягких тканей;
- большой промежуток между краями поврежденной кости;
- плохое кровоснабжение поврежденной области;
- остеопороз;
- повреждение надкостницы во время операции;
- непереносимость организмом вспомогательных элементов для правильной сборки кости (болты, гвозди, пластины);
- наличие инородного тела;
- реакция на медицинские препараты;
- дополнительные повреждения в виде ожогов, обморожений и облучений.
Стоит помнить, что чем дольше псевдоартроз у человека, тем сложнее лечение ложного сустава и длительнее реабилитация. Возможно даже развитие неоартроза (появление нового сустава).
Симптомы
Симптомы заболевания в большей мере зависят от того, какой вид псевдосустава развился. Но есть общие, которые очень громко сигнализируют о проблеме:
- наличие боли, интенсивность которой может быть разной;
- наблюдается развитие опухоли в определенном месте конечности;
- отмечается повышенная температура пораженного места;
- при наличии гноя возможна интоксикация организма со всеми ее проявлениями (тошнота, головокружение, слабость);
- искривление конечности.
Практически во всех случаях теряется природная двигательная активность. Конечность при физических нагрузках не сгибается или сгибается в нехарактерном месте, присутствуют болевые ощущения. Только по этим симптомам установить диагноз невозможно. Медикам приходится прибегать к инструментальным методам обследования.
Диагностика
Врач осматривает больного и пальпирует область конечности, которая тревожит. На основе этого выставляется первичный диагноз, и больной направляется на дополнительное обследование. Более полная картина видна после рентгенографии. Делаются рентгеновские снимки в двух проекциях, и выставляется окончательный диагноз. На снимках хорошо видны такие признаки:
- образование слабой костной мозоли;
- остеосклероз (большая плотность кости);
- наличие соединительных пластинок в костномозговой полости;
- патологическое разрастание кости в месте повреждения;
- искривление кости;
- остеопороз;
- смещение краев кости.
Возможно, могут понадобиться дополнительные методы обследования для выявления и устранения причины возникновения болезни.
Лечение
Наиболее действенным методом является лечение ложного сустава путем оперативного вмешательства. Параллельно с основным лечением используют и вспомогательные терапевтические методы.
Чтобы вылечить пациента, у которого развился ложный сустав, операция является самым распространенным и эффективным способом. Техника проведения выбирается в каждом индивидуальном случае разная, тут стоит целиком и полностью положиться на врача. Проводится вмешательство зачастую под общим наркозом, и следуют такому плану действий:
- В области развития патологии открывают доступ к ложному суставу, разрезая кожу и мышцы.
- Далее специалист ликвидирует все фиброзные ткани, которые образовались между костями.
- Осторожно отсекает края кости.
- Фиксирует края в природном для человека положении.
Также вместе с этим назначаются гомотрансплантаты и аутотрансплантаты.
Кроме операции, используют:
- остеопластику;
- лечение с помощью установления аппарата Илизарова.
Перелом бедра и травмы шейки бедра
Одним из серьезных нарушений опорно-двигательного аппарата является перелом бедра, ложный сустав после которого развивается не чаще чем в 3 % случаев. Такие повреждения кости зачастую встречаются у пожилых людей или вследствие серьезной травмы. Лечение стоит проводить под строгим наблюдением врача, ведь ложный сустав бедра без надлежащей медицинской помощи может оставить человека инвалидом. А это уже существенно скажется на качестве жизни. Ложный сустав шейки бедра возникает из-за неправильного сопоставления или фиксации краев поврежденной кости.
Патологии голени
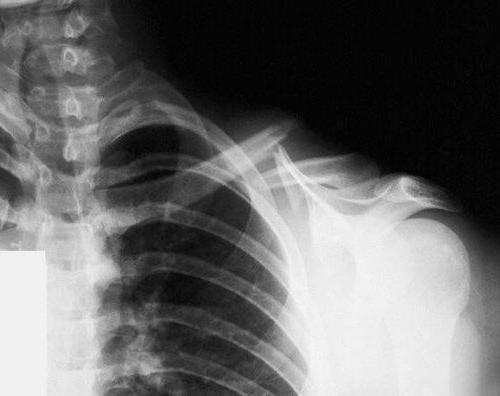
В результате искривления оси всего сегмента отмечается изменение в расположении суставных щелей коленного и голеностопного суставов. В запущенных формах развиваются симптомы деформирующего артроза.
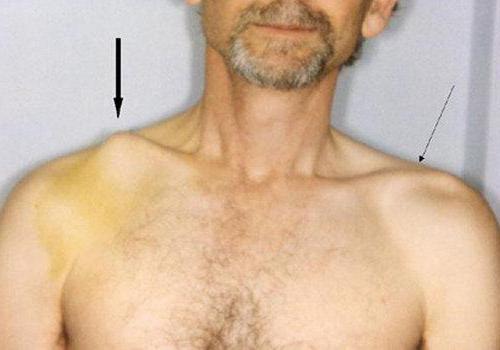
Повреждение ключицы
Ложный сустав ключицы отмечается в большинстве случаев из-за наличия инфекции или после повторной травмы. Лечение проводится с помощью оперативного вмешательства. После операции особое внимание стоит обратить на лечебную физкультуру и массажи. Они помогут быстрее восстановиться. Развитие патологии доставляет дискомфорт человеку, но боль практически отсутствует.
Выводы
При таком заболевании возможно появление хромоты и укорочения поврежденной конечности. При патологии, которую спровоцировал перелом шейки бедра (ложный сустав), человеку назначают оперативное лечение. И чем быстрее оно будет проведено, тем лучше станет функционировать конечность. Ложный сустав шейки не нуждается в срочном хирургическом вмешательстве, ведь не несет угрозы для жизни пациента.
Лучшей профилактикой развития данной патологии является правильное лечение. Когда псевдосустав сформировался, не стоит прибегать к народным методам, а сразу нужно обращаться к врачу-ортопеду. Он назначит адекватное лечение и обеспечит полное обследование. После проведения операции больному для более быстрой и эффективной реабилитации стоит обратить внимание на лечебную физкультуру и массаж. Нельзя забывать и о медикаментозной терапии, которая усиливает действие главного лечения. Если медицинская помощь проводилась слишком поздно или сопровождалась сопутствующими болезнями, возможно наступление инвалидности человека.
Читайте также:


